Подагра и инфекционный артрит
Ревматические болезни – это заболевания, которые протекают с системным или локальным поражением соединительной ткани. К таким системным заболеваниям относятся болезни суставов, сосудов кожи и других органов и систем.
Рассмотрим наиболее распространенные в нашем регионе ревматические заболевания: артриты, артрозы суставов, подагра.
Артрит:
Основные причины развития артритов:
Инфекционные заболевания, травмы суставов, избыточная масса тела, нарушения в работе эндокринной системы, наследственная предрасположенность, чрезмерное употребление спиртных напитков, недостаточное поступление в организм питательных веществ.
Ревматоидный артрит. Это инфекционно-аллергическая форма артрита. При ревматоидном артрите наблюдается хроническое воспаление суставов конечностей. При обострениях у больного возникают сложности даже при выполнении незначительной физической работы. Как правило, ревматоидный артрит развивается у лиц среднего и пожилого возраста.
Инфекционный артрит. Данная разновидность заболевания развивается на фоне инфекционного процесса, из-за чего в организме развивается воспаление.
Артрит, вызванный травмой. Травматический артрит может развиться спустя долгое время после травмы сустава. Естественно, после ушиба и иной травмы в области сустава появиться припухлость и покраснение. Все это пройдет со временем, и можно считать, что проблема решена. Однако эта травма может дать о себе знать спустя несколько лет и даже десятилетий! Сустав может начать болеть, при этом будет происходить постепенное разрушение костей. Поэтому будьте предельно осторожны, берегите свои суставы и старайтесь не получать травм.
Остеоартрит. Данная форма артрита (как и многие остальные) носит выраженный дегенеративный характер. При остеоартрите постепенно разрушается хрящевая ткань, что приводит к болевым ощущениям. При остеоартрите меняется форма сустава и возникают костные наросты. При этом самостоятельное восстановление костей и хрящей сустава невозможно.
Артроз – это дегенеративно-дистрофическое заболевание суставов, которое развивается вследствие поражения хрящевой ткани и суставов. Артрозом болеют 10-15% всех жителей планеты. С возрастом заболеваемость существенно возрастает, достигая 30-35% жителей пожилого возраста.
Изначально вследствие уменьшения объема суставной жидкости, происходят нарушения функций сустава. При движении больной начинает ощущать боль в пораженном суставе. Обычно такие болевые ощущения возникают после интенсивной физической работы и проходят после отдыха. В дальнейшем боли начинают беспокоить по ночам. Происходит воспаление мягких тканей, окружающих сустав.
Из-за разрушения хрящевой прослойки происходит трение костей, что приводит к характерному хрусту. Также при артрозе возможна деформация сустава, вследствие чего происходит изменение его внешнего вида.
При возникновении характерных симптомов необходимо воздержаться от физических нагрузок и обратиться за консультацией к врачу. На ранней стадии прогрессирование артроза можно остановить или существенно замедлить.
На начальной стадии лечение атритов и артрозов заключается в приеме хондропротекторов и витаминно-минеральных комплексов. Пациенту важно регулярно выполнять лечебную физкультуру, а также следить за своим питанием и весом , поскольку лишний вес – это постоянная нагрузка на суставы. Своевременное лечение эндокринных заболеваний и правильное питание минимизируют вероятность развития артроза.
Что такое подагра:
Основная причина подагры – повышенный уровень мочевой кислоты в крови.
Согласно медицинским наблюдениям, количество больных подагрой неуклонно растет. Врачи объясняют это явление тем, что люди стали употреблять много мясной пищи (которая богата пуринами) и алкоголя. Кроме того, известно, что мощным фактором в развитии подагры является ожирение, которое вызвано чрезмерным употреблением изделий из мяса.
Симптомы подагры: как проявляется заболевание
Характерные симптомы подагры: сильное воспаление сустава (чаще большой палец ноги, колено), покраснение кожи, местное повышение температуры в области пораженного сустав, скованность сустава, хруст, разрушение сустава. Скопления в тканях кристаллов солей мочевой кислоты называют подагрическими узлами (тофусами). Излюбленные места расположения тофусов – кисти рук, стопы ног, ушные раковины, язык.
К сожалению, полностью избавиться от подагры невозможно, однако современное лечение позволяет держать болезнь под контролем, предупреждая острые приступы подагры и не давая возможности болезни прогрессировать. Человеку с подагрой предстоит кардинально изменить свой образ жизни и постоянно принимать специальные лекарства.
Медикаментозная терапия подагры направлена на снижение уровня мочевой кислоты в крови и купирование воспалительного процесса, вызываемого кристаллами уратных солей.
Больные подагрой обязательно должны изменить свой образ жизни, который заключается в соблюдении следующих правил и рекомендаций:
Не нужно подвергать нагрузкам больные суставы. Однако при этом нужно хотя бы 30-60 минут в день посвящать физическим нагрузкам. Полезными будут прогулки, езда на велосипеде, танцы, плавание, бег трусцой.
Ежедневно нужно выпивать не менее 2-х литров чистой воды. Имейте в виду, что даже здоровые почки не справятся с выведением токсинов и мочевой кислоты, если организм не обеспечить должным количеством воды. От сладких газировок и других напитков лучше отказаться.
Сведите к минимуму употребление мяса и животных жиров. Ешьте больше овощей, фруктов и круп. Желательно полностью исключить мясные полуфабрикаты, колбасные изделия и субпродукты.
При наличии в семье случаев подагры следует учитывать риск заболевания и регулярно контролировать в крови уровень мочевой кислоты. Также необходимо поддерживать нормальный вес, поскольку подагра часто возникает у лиц с ожирением. Правильное питание и ограничение богатых пуринами продуктов играют важную роль в профилактике заболевания.

Общие сведения
Артрит - это одно из названий целого ряда заболеваний, которые вызывают воспаление, увеличение (опухание) и боль в суставах. Боль в суставах, связанная с артритом, обычно сопровождается опухолью вокруг сустава и изменение внешнего вида сустава.
Существует несколько видов артрита. У каждого из них есть свои особенности, отличающие его от других. Наиболее распространенным является остеоартрит. Есть несколько видов воспалительного артрита: ревматоидный артрит, подагра и инфекционный артрит. Подагра это заболевание, связанное с нарушением обмена веществ, часто наследственное и в 9-10 раз более распространенное у мужчин, чем у женщин. Приступы подагры обычно поражают только один сустав часто колени и локти.
Остеоартрит это воспалительный артрит, который обычно медленно начинается, в течение месяцев или лет. Наиболее часто поражаемые суставы это колени, тазобедренный сустав и суставы кисти.
Ревматоидный артрит бывает у молодых пациентов и поражает несколько суставов, часто кисти.
Причины развития заболеваний суставов
Подагра это результат постоянно повышенного уровня содержания мочевой кислоты в организме.
Симптомы артрита
Симптомы остеоартрита могут включать в себя отечность и изменение структуры сустава, что может привести к повреждению, боли и потери функции сустава. Подагра характеризуется острой болью в суставе, воспалением и покраснением сустава. Симптомы ревматоидного артрита включают в себя опухоль, покраснение, болезненность и потерю функции, а также повреждение сустава.
Что можете сделать вы
Для поддержки суставов и улучшения их состояния можно использовать различные приспособления: шины, жгуты, повязки, поддержки для свода стоп и подпяточники могут сократить нагрузку на суставы и облегчить боль.
Упражняйте суставы. Физическая нагрузка (умеренная, конечно) сокращает боль, делает суставы более гибкими и улучшает общее состояние организма. Количество и вид нагрузки зависят от того, какие суставы воспалены, и от степени заболевания. Следует проконсультироваться с врачом относительно количества и вида упражнений.
Постарайтесь уменьшить количество стрессов расслабляйтесь, слушайте музыкуу. Физическая нагрузка также одно из средств борьбы со стрессом. Если вы страдаете от излишнего веса, необходимо похудеть. Излишний вес может вызывать боль в коленях и суставах таза. Избегайте алкогольных напитков и продуктов, богатых животными жирами и белками.
Что может сделать ваш врач
Врач должен поставить точный диагноз или направить вас к ревматологу для более полного обследования и подбора лечения, но может сразу выписать лекарственные препараты от артрита. Безрецептурные препараты это обычно простые средства, избавляющие от артритической боли. В основном используется два типа препаратов: средства, снимающие боль, и нестероидные противовоспалительные препараты. Эти лекарства уменьшают воспаление и отечность суставов и облегчают боль. Обязательно сообщите вашему врачу обо всех безрецептурных препаратах, которые вы принимаете.
При подагре врач выпишет лекарство, которое блокирует образование мочевой кислоты.
Профилактика артрита и подагры
Причины ревматоидного артрита точно неизвестны, но к числу возможных факторов, провоцирующих возникновение заболевания, относятся генетические и гормональные проблемы.
Причин остеоартрита много, в том числе естественное изнашивание суставов. Забота о своем организме контроль веса, регулярные физические нагрузки, избегание стресса и травм может отложить возникновение остеоартрита. Потеря даже нескольких лишних килограммов может заметно снизить нагрузку на суставы.
Внезапные приступы подагры можно предотвратить следующими способами:
- соблюдать сбалансированную диету;
- регулярно посещать врача, чтобы следить за уровнем мочевой кислоты.
Название болезни - подагра - известно, пожалуй, каждому. Но при появлении первых симптомов подагрического артрита о ней мало кто вспоминает. Бывает, что после праздничных возлияний или обильного стола на корпоративе может возникнуть внезапная боль в ногах - она рискует оставаться неузнанной до появления первых тофусов. Именно эти узлы, уродующие суставы конечностей, в обиходе и считают главным признаком подагры. Но эти уплотнения в подкожной клетчатке возникают не скоро, через 5-10 лет после начала болезни.
Меж тем, подагрический артрит настигает каждого 20-го человека пожилого возраста и может быть предвестником других, еще более серьезных заболеваний. Давайте же разберемся, что представляет собой это заболевание и как с ним можно бороться.
Что происходит с суставами при подагрическом артрите
Будучи метаболическим нарушением, подагра сопряжена с недостаточным выведением почками мочевой кислоты. Из-за этого продукты распада начинают накапливаться в крови (в частности, в плазме) вызывая гиперурикемию. Сама по себе гиперурикемия не означает начало подагры - она может возникать вследствие злоупотребления жирной пищей или физических перегрузок. Однако эта патология вызывает поражение почечных клубочков и постепенно приводит к поражению почек и, как следствие, подагрическому артриту. Игнорировать симптомы подагрического артрита нельзя - они как бы предупреждают больного о еще более серьезных осложнениях. Так, избыточное содержание мочевой кислоты в крови отрицательно сказывается на сердечно-сосудистой системе, повышая риск инфаркта и инсульта.
Со временем однозамещенный урат натрия кристаллизуется в суставах, почках, на лбу, мочках ушей и в других тканях через 5-6 лет после начала болезни, провоцируя уплотнение соединительной ткани (тофусы). Тофусы со временем могут нарастать на пораженных участках целыми гроздьями, снижая качество жизни пациентов и требуя лечения подагрического артрита препаратами.
Часто последствием подагрических узлов становится воспаление околосуставных сумок и сухожилий. Оно вызывает не только болезненность в суставе, но и постепенно приводит к ограничению его подвижности. Подагре сопутствуют обширные эрозии суставных поверхностей, вызванные кальциевыми отложениями в прилегающих тканях, а также нарушение образования и разрушения костной ткани.
Заболевание также приводит к образованию в почках конкрементов (мочекислых камней), хроническому воспалительному процессу и почечным коликам.
Группа риска по подагрическому артриту
Подагра является заболеванием с выраженной коморбидностью, т.е., часто сопутствует другим хроническим заболеваниям, таким как сахарный диабет II-го типа, артериальная гипертония и другие сердечно-сосудистые патологии, болезнь Гирке, хроническая почечная недостаточность. Решая вопрос как лечить подагрический артрит, нельзя оставлять без терапии данные патологии.
Помимо упомянутых факторов, повышенный риск подагрического артрита создает:
избыточное потребление пищи с пуринами - химическими предшественниками мочевой кислоты;
наличие аутоиммунных заболеваний и проблем с мочеполовой системой;
шоковое состояние и стресс (в т.ч. вследствие переутомления);
прием лекарственных средств, которые повышают выработку мочевой кислоты;
высокоуглеводная диета, в особенности, с активным потреблением полуфабрикатов;
недостаточное или несбалансированное питание;
Отмечается, что мужчины после 40 лет нуждаются в лечении подагрического артрита примерно в 12 раз чаще женщин.
Симптомы подагрического артрита
Симптомы и лечение подагрического артрита могут различаться в зависимости от периода заболевания подагрой - латентного, острого или хронического. И если во время латентной стадии раскрыть заболевание помогает только биохимический анализ крови или мочи, то острый подагрический приступ пропустить невозможно. Приступы происходят нерегулярно, интервалы между ними варьируются от пары недель до года и более. Для подагры характерны боли при движении и нажатии на ткани вокруг пораженного сустава: негативная симптоматика обычно возрастает ночью.
Болезнь, как правило, поражает мелкие суставы конечностей, в 9 из 10 случаев первым страдает большой палец ноги.
Клиническая картина подагрического артрита в хронической стадии (когда боли длятся 3 месяца и более) подразумевает наличие обострений и ремиссий. На поздних стадиях наблюдается деформация пораженных суставов и конечностей.
Кстати, уровень уратов в крови может оставаться низким даже невзирая на солидные отложения в суставах, ушах и прилегающих тканях.
Важно: артрит и остеоартроз способствует локализации подагрических поражений сустава в затронутых ими участках. В этом случае особенно важна дифференциальная диагностика двух заболеваний, которую может провести только врач.
Острый подагрический артрит
Острый подагрический артрит возникает как следствие гиперурикемии, протекающей бессимптомно. Одновременно с ним может возникать почечнокаменная болезнь. При отсутствии лечения — это состояние уже через 3-4 года может привести к частым пиелонефритам, нефросклерозу и почечной недостаточности. К симптомам этого патологического состояния относится:
лихорадка, которая сопровождается сильной болью и воспалением в суставах;
1-й день болей наиболее мучителен;
кожа над больным суставом краснеет и становится горячей;
сустав большого пальца ноги (первый плюснефаланговый) опухает и сильно болит;
асимметричные отеки суставов.
Симптомы и лечение острого подагрического артрита должен устанавливать врач при пальпации, рентгенографии и посеве синовиальной жидкости.
Как лечить подагрический артрит
Являясь, по сути, одним из хронических артритов, подагрический поддается лечению гораздо лучше, чем другие заболевания суставов. И хотя полное излечение невозможно, метаболические нарушения можно контролировать при помощи медикаментозной, физиотерапии и диеты.
Схема лечения определяется индивидуально. Она может включать меры по купированию обострения и болевых приступов, профилактике рецидива, устранению дискомфорта от хронического заболевания
Если подагрический артрит у пациента не имеет генетической этиологии и не связан с другими хроническими заболеваниями, ее течение полностью зависит от соблюдения больным терапевтического режима, в частности, рациона со сниженным содержанием пуринов.
Также рекомендован регулярный контроль уровня мочевой кислоты и курсовый прием энтеросорбентов. Хирургически подагру не лечат, однако при чрезмерном нарастании тофусов может проводиться небольшая операция для удобства пациента.
Клинические рекомендации при подагрическом артрите обязательно включают избавление от лишнего веса.
Комплексная схема лечения подагрического артрита медикаментами включает противовоспалительные средства (стероидные или нестероидные - в зависимости от состояния), урикодепрессивные, урикозурические и уриколитические препараты. После снятия воспаления первоочередной задачей терапии становится стимуляция выделительной функции почек, благодаря чему уровень мочевой кислоты в организме пациента снижается.
Физиотерапевтические методики для лечения подагрического артрита в первую очередь направлены на облегчение болевых симптомов, стимуляцию обменных процессов в тканях. Наилучший эффект демонстрирует:
УФ-облучение в эритемных дозах;
УВЧ-терапия малой интенсивности;
Если упомянутые виды терапии больному противопоказаны, возможно лечение пиявками.
Диета играет ведущую роль в дискуссиях о том, как лечить подагрический артрит. Чтобы держать симптомы подагрического артрита под контролем, крайне важно соблюдать низкоуглеводную диету с минимальным уровнем пуринов. И хотя эти соединения содержатся во всех без исключения продуктах питания, важно исключить их главные источники:
мясные, рыбные и другие бульоны;
томаты, картофель и другие пасленовые растения;
бобовые (в особенности, фасоль, горох, чечевицу).
Потребление мяса и рыбы нужно снизить, насколько возможно. В качестве источников белка при противоподагрической диете используется молоко и кисломолочные продукты, яйца. Рекомендуется минимизировать потребление шоколада, грибов, а также фруктозы.
Под запретом находится и все жареное. Предпочтение стоит отдавать блюдам, приготовленным на пару, а также путем тушения или варки. Алкоголь необходимо полностью исключить,он не только вызывает гиперпродукцию уратов, но и снижает действенность лечения подагрического артрита препаратами. Помните, что алкоголь - один из главных “провокаторов” обострения.
Ни в коем случае нельзя голодать. Потребление жидкости (от 2 л в сутки) должно включать минеральную и очищенную воду, зеленый чай, несладкие морсы для профилактики мочекислых почечных камней.
Соблюдение диеты помогает существенно снизить потребность больного в лечении подагрического артрита медикаментами.
Как правило, симптомы при лечении острого подагрического артрита снимаются при помощи НПВП (таких, как Нимесил, Мелоксикам, Артрадол). Важен домашний режим. При значительном воспалительном процессе врач может назначить внутрисуставные инъекции глюкокортикостероидов. Их бесконтрольное применение чревато усугублением состояния, проблемами с эндокринной и пищеварительной системой.
Также при пиковых показателях мочевой кислоты в крови эффективен плазмафарез - удаление плазмы крови с токсическими компонентами. Он помогает устранить воспаление в околосуставных тканях, снижает выраженность суставного синдрома, способствует рассасыванию тофусов. Курсы экстракорпоральной гемокоррекции проводятся не чаще, чем с интервалом 6-8 месяцев.
При обострении, особенно, первом, рекомендовано стационарное лечение подагрического артрита в ревматологическом отделении, а также наблюдение нефролога. Ни в коем случае нельзя ждать пока “само пройдет” !
Артрит, вызванный кристаллизацией моноурата натрия в синовиальной жидкости, их фагоцитозом, образованием инфламмасом, продуцирующих ИЛ-1, который запускает воспалительный процесс с охватом синовиальной оболочки и мягких тканей сустава. Гиперурикемия — концентрация мочевой кислоты в сыворотке крови >7 мг/дл (420 мкмоль/л): первичная (вызванная генетически обусловленными дефектами ферментов, принимающих участие в пуриновом обмене) и приобретённая , причинами которой являются:
1) повышенное содержание пуринов в диете — мясные блюда, особенно субпродукты, бульоны, некоторые морепродукты;
2) ускоренный катаболизм АТФ (в результате в т. ч. злоупотребления алкоголем);
3) увеличенное поступление фруктозы — некоторые фрукты и фруктовые напитки;
4) усиленный катаболизм нуклеотидов в организме — в т. ч. при миелопролиферативных и лимфопролиферативных новообразованиях, гемолитической анемии, истинной полицитемии, мононуклеозе, а также в результате воздействия радиотерапии или лекарственных препаратов, используемых у больных со злокачественными опухолями, или иммуносупрессоров у лиц после трансплантации органа (циклоспорин);
5) сниженная экскреция мочевой кислоты почками — в т. ч. у больных с поликистозом почек, свинцовой нефропатией;
6) другие — напр. чрезмерная физическая нагрузка.
Фактор, ответственный за кристаллизацию моноурата натрия в синовиальной жидкости или тканях у лиц с гиперурикемией, неизвестен.
Подагрический артрит может иметь острое или хроническое течение. Повторяющиеся эпизоды острого артрита (подагрические приступы) и переход процесса в хроническое состояние приводят к прогрессирующему повреждению суставного хряща и кости. Происходит отложение кристаллов моноурата натрия в околосуставных тканях, на ушных раковинах и др.(тофусы), в почках (в интерстициальной ткани почек, собирательных трубочках и мочеточниках), а также во многих других тканях и органах.
КЛИНИЧЕСКАЯ КАРТИНА И ЕСТЕСТВЕННОЕ ТЕЧЕНИЕ
Заболеваемость выше у мужчин после 40 лет, у женщин после менопаузы. наверх
1. Подагрический приступ: проявляется внезапной, очень сильной болью и отёчностью сустава, в области сустава возникает эритема, кожа становится напряженной, блестящей, быстро происходит отслаивание эпидермиса, наблюдается отёк подкожной клетчатки, а в крупных суставах — признаки увеличенного количества жидкости. Симптомы активного артрита чаще всего (раньше или позже у ≈95 % больных при подагрическом приступе) касаются I плюснефалангового сустава и возникают ранним утром. Приступы могут также возникать в голеностопных, коленных суставах, реже в суставах верхних конечностей. Без лечения приступ длится от 10 дней до 3 нед и прекращается самостоятельно. Факторы, вызывающие приступ: употребление алкоголя или большого количества продуктов, содержащих пурины (особенно мяса), большая физическая нагрузка, травма или операция, инфицирование, приём лекарств (в т. ч. тиазидных или петлевых диуретиков, циклоспорина [напр. у лиц после трансплантации органа], ацетилсалициловой кислоты).
2. Естественное течение: 4 фазы — бессимптомная гиперурикемия, приступы артрита, периоды между приступами, хроническая подагра (тофусная). В последнее время предложена новая классификация течения подагры: A — высокий риск заболевания (в основном, гиперурикемия), без наличия клинических симптомов и депозитов кристаллов моноурата натрия в тканях при микроскопическом или радиологическом исследовании; B — бессимптомная гиперурикемия, присутствуют депозиты моноурата натрия; C — приступы подагры; D — тофусная /узелковая форма; хронический артрит, костные деструкции при РГ исследовании. Длительность бессимптомной гиперурикемии бывает разной, хотя большинство лиц с гиперурикемией никогда не заболеет подагрой.
Дополнительные методы исследования наверх
1. Лабораторные методы исследования: повышенный уровень мочевой кислоты в сыворотке крови (во время приступа может быть нормальным), часто увеличенная экскреция мочевой кислоты с мочой, гиперлипидемия, повышенный уровень глюкозы и креатинина в сыворотке крови. наверх
2. Синовиальная жидкость: имеет воспалительный характер и содержит кристаллы моноурата натрия; следует всегда проводить посев в связи с возможностью сопутствующего бактериального инфицирования.
4. Гистологическое исследование тофусов в области суставов для подтверждения их связи с отложением моноурата натрия (кристаллические отложения моноурата натрия или мочевой кислоты также можно искать в биоптате почки). Материал следует зафиксировать в чистом этиловом спирте, поскольку широко используемый раствор формалина может вызвать разрушение кристаллов. Кристаллы также можно обнаружить в выделениях из свищей, возникших в области тофусов.
Критерии классификации подагры согласно EULAR/ACR (2015), созданные для лиц с ≥1 эпизодом (приступом) отека, боли или повышенной болевой чувствительности периферического сустава или синовиальной сумки (вводные критерии) →табл. 16.14-1. Золотым стандартом, подтверждающим диагноз, является определение наличия фагоцитированных кристаллов моноурата натрия в суставном выпоте, полученном из воспаленного сустава, в содержимом синовиальной сумки или подагрического тофуса. Если кристаллы не определяются, либо исследование не выполнялось → применяйте клинические (типичные приступы подагры, подагрические тофусы), лабораторные (концентрация мочевой кислоты в сыворотке крови) и визуальные (УЗИ, двухэнергетическая КТ, РГ) критерии. В диагностические критерии подагрического артрита EULAR/ACR не включено быстрое купирование приступа после назначения колхицина (данный феномен облегчает диагностику).
Таблица 16.14-1. Классификационные критерии подагры, утвержденные Американской коллегией ревматологов и Европейской антиревматической лигой (ACR/EULAR) a
различные сочетания вовлечения суставов или синовиальных сумок во время приступа (когда-либо)
сустав(ы) или синовиальная(ые) сумка(и) за исключением голеностопного сустава, плюсневых суставов или первого плюснефалангового сустава (или их вовлечение исключительно как симптом полиартикулярной болезни)
голеностопный сустав или плюсневые суставы (как часть моно- или полиартикулярной болезни) без вовлечения первого плюснефалангового сустава
первый плюснефаланговый сустав (как часть моно- или полиартикулярной болезни)
клинические симптомы во время приступа (когда-либо)
эритема над пораженным суставом (на основании информации от пациента или определена врачом)
больной с трудом переносит прикосновение или сдавливание пораженного сустава
значительные трудности во время ходьбы или невозможность движений в пораженном суставе
течение приступа (когда-либо); наличие ≥2 из 3 следующих признаков б :
– период времени до развития максимальной интенсивности боли лабораторный
концентрация мочевой кислоты в сыворотке (мг/дл [мкмоль/л]) в
обследования не было
диагноз подтвержден д
депозиты уратов в суставной жидкости сустава или бурсы с наличием симптоматики (когда-либо)
симптом двойного контура при УЗИ ё или депозиты уратов при ДЭКТ ж
повреждение суставов, связанное с подагрой
при классической РГ кисти или стопы наличие ≥1 эрозии з
Интерпретация: результат макс. составляет 23 баллов. Для постановки диагноза подагры достаточно получить 8 баллов. Если в суставной жидкости кристаллы моноурата натрия не определяются, следует вычесть 2 балла, если концентрация мочевой кислоты в сыворотке составляет a Классификация применяется исключительно для больных с ≥1 эпизодом (приступом) отека, боли или повышенной чувствительности периферического сустава или синовиальной сумки (критерий включения). Для постановки диагноза подагры достаточно получить 8 баллов или выявить кристаллы моноурата натрия в суставе или синовиальной сумке (т. е. в суставной жидкости) с наличием симптоматики или в тофусе (достаточный критерий).
б независимо от противовоспалительной терапии
в Измеряемая уриказным методом, лучше всего в период, когда пациент не получал уратснижающую терапию, а также по истечении >4 нед. от начала приступа (т. е. в межприступный период); если это возможно, следует повторить измерение с соблюдением вышеуказанных условий. При оценке баллов следует принимать во внимание максимальное значение параметра, независимо от времени его определения.
г Должны оцениваться подготовленным специалистом.
д Определение наличия кристаллов моноурата натрия в суставе или синовиальной сумке (т. е. в суставной жидкости) с наличием симптоматики или в тофусе подтверждает диагноз (достаточный критерий), в таком случае нет необходимости оценивать другие критерии.
е Если визуализирующие исследования недоступны — ставится 0 баллов.
ё Гиперэхогенное нерегулярное усиление над поверхностью гиалинового хряща независимо от угла падения ультразвукового пучка (ложноположительный симптом двойного контура может появиться над поверхностью хряща, но должен исчезнуть после изменения угла расположения датчика).
ж Наличие в суставе или околосуставных тканя, кодированных цветом уратов; изображения должны быть получены со сканера ДЭКТ при напряжении 80 кВ и 140 кВ и анализироваться с помощью специально разработанной для подагры программы и алгоритма ( 2-material decomposition ), который идентифицирует ураты на основании цветового кодирования. Положительный результат определяют, как наличие урата (кодированного цветом) в области сустава или околосуставных тканей (к депозитам уратов не зачитываются изменения: в области ногтевого ложа, размером менее миллиметра, в коже, вызванные движением, увеличением жесткости излучения или сосудистыми артефактами).
ДЭКТ — двухэнергетическая компьютерная томография
1. Подагрический приступ: острый артрит, вызванный кристаллами пирофосфата кальция (прежнее название псевдоподагра), септический артрит, реактивный артрит, травма, гемартроз, сывороточная болезнь, ранние симптомы других хронических артритов, остеоартроз с реактивным синовитом.
2. Хроническая подагра: РА, остеоартрит различных суставов.
1. Снижение массы тела у лиц с излишним весом и ожирением.
2. Диета с ограничением пуринов: исключение указанных выше продуктов, вызывающих приобретённую гиперурикемию. Рекомендуется употребление молока и обезжиренных молочных продуктов.
3. Исключение употребления алкоголя (особенно пива) и курения табака.
4. Повышение физической активности.
5. Следите за коморбидностью при подагре (особенно за формированием почечной недостаточности, ишемической болезни сердца, сердечной недостаточности, хронической цереброваскулярной болезни, заболеваниями периферических артерий, ожирения, артериальной гипертензии и диабета).
Лечение подагрического приступа
Применяют колхицин, НПВП, ГКС системно или внутрисуставно. У пациентов с очень тяжелыми полисуставными приступами подагры применяйте комбинированную терапию (колхицин с НПВС или ГКС). Алгоритм лечения →рис. 16.14-1.

Рисунок 16.14-1. Лечение подагры в соответствии с рекомендациями EULAR 2016
2. НПВП п/о (классические или ингибиторы ЦОГ2; препараты →табл. 16.12-1) в максимальных терапевтических дозах (с ингибиторами протонной помпы, если показаны). Не используйте ацетилсалициловую кислоту, поскольку она повышает концентрацию мочевой кислоты в сыворотке крови.
3. ГКС п/о (в суточной дозе 30–35 мг по преднизолону в течение 3–5 дней); особенно показаны пациентам с противопоказаниями к колхицину и НПВП. О внутрисуставном введении ГКС подумайте при моноартрите; это может быть лечением выбора у пациентов с трансплантацией органов, но сопряжено с риском инфицирования сустава.
4. Канакинумаб — человеческие моноклональные антитела к IL-1β, показан больным с частыми приступами (≥3 приступов в течение последних 12 мес.), которые не могут использовать НПВП, колхицин и ГКС; противопоказанием является активная инфекция.
1. Лечение, снижающее концентрацию мочевой кислоты (ПСКМК) в сыворотке крови →рис. 16.14-2.
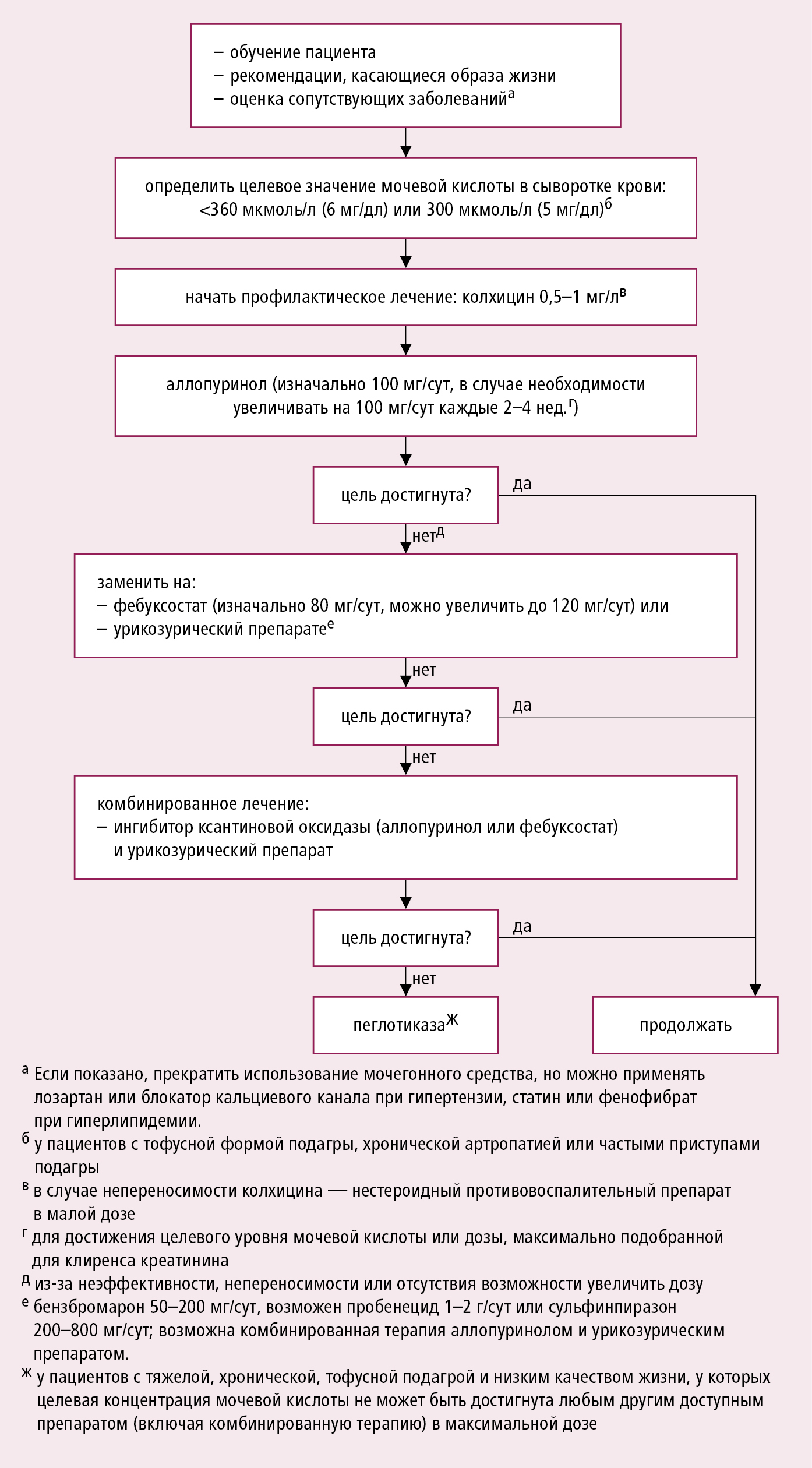
Рисунок 16.14-2. Лечение, которое уменьшает концентрацию мочевой кислоты в соответствии с рекомендациями EULAR 2016
Показания : рецидивирующие приступы (>2/год), тофусы, подагрическая артропатия, подагрический нефролитиаз (особенно у пациентов 480 мкмоль/л (8,0 мг/дл) или с сопутствующими заболеваниями, напр. с нарушением функции почек, артериальной гипертонией, коронарной болезнью или сердечной недостаточностью) и у бессимптомных пациентов со значительной гиперурикемией (>720 мкмоль/л [12 мг/дл]) или подверженных риску синдрома распада опухоли →разд. 22.2.6.
Цель лечения : достижение и поддержание до конца жизни концентрации мочевой кислоты в сыворотке Профилактическое лечение: во избежание обострения подагры начинайте ПСКМК (особенно интенсивно) через 2 недели после купирования приступа подагры и проводите профилактику подагрического приступа колхицином (0,5–1 мг/сут). В случае возникновения приступа подагры на фоне лечения, продолжайте его.
1) ингибиторы ксантиноксидазы
а) аллопуринол — препарат первого выбора, изначально 100 мг/сут. п/о, увеличивать следует на 100 мг каждые 2–4 нед. до макс. 600 мг/сут (в случае сниженного клиренса креатинина подберите дозу); может вызвать возникновение синдрома гиперчувствительности (лихорадка, крапивница, гепатит, эозинофилия, почечная недостаточность);
б) фебуксостат — препарат второй линии, при неэффективности аллопуринола, сначала 80 мг/сут, можно увеличить до 120 мг/сут; метаболизируется в печени — можно применять у больных с таким нарушением функции почек, при котором невозможно увеличение дозы аллопуринола.
2) урикозуретики: бензбромарон — 50–200 мг/сут; пробенецид — 1–2 г/сут) или сульфинпиразон 200–800 мг/сут п/о; показаны при гиперурикемии, вызванной нарушением выведения мочевой кислоты почками ( 60 лет, клиренс креатинина пеглотиказа — рекомбинантная уриказа (метаболизирует мочевую кислоту до нетоксичного и легко выводимого из организма аллантоина); только больным с тяжёлой формой хронической тофусной подагры, у которых не достигнут целевой уровень мочевой кислоты с помощью приведённых выше лекарственных средств, а также при наличии противопоказаний к их применению.
2. Лечение сопутствующих заболеваний : пациент не должен, насколько это возможно, принимать ацетилсалициловую кислоту в малых дозах, петлевые и тиазидные диуретики, которые увеличивают концентрацию мочевой кислоты в плазме. Рассмотрите возможность использования препаратов, которые уменьшают риск приступа подагры: лозартан или блокатор кальциевых каналов для лечения артериальной гипертензии и статинов или фенофибрата для снижения гиперлипидемии.
Читайте также:


