Туберкулез почки хирургическое лечение

Актуальность исследования
Наиболее часто это имеет место у групп пациентов с поражением половой системы, когда имеется абсцедирующий процесс в области мошонки, поражение задней уретры, предстательной железы, а также вовлечение в воспалительный процесс шейки мочевого пузыря [4]. Адекватные лечебные мероприятия в этот период зачастую не проводятся, а назначается лишь терапия антибиотиками широкого спектра действия.
Целью исследования является анализ неотложных состояний, возникающих при туберкулезе мочеполовых органов.
Материалы и методы исследования
Всего наблюдалось 829 больных с туберкулезом мочеполовых органов, из них с туберкулезом мочевой системы – 597 больных, половой системы – 232 пациентов. Из 597 больных у 85 (10,3 %) больных, вследствие прогрессирования воспалительного процесса в почках, мочеточниках, уретре развились неотложные состояния, потребовавшие срочных оперативных вмешательств.
Результаты исследования и их обсуждение
Срочная нефрэктомия в связи с ухудшением общего состояния больных (появление приступов болей в области почки, лихорадочного состояния и ознобов) произведена 12 (14,1 %) из 341 по поводу поликавернозного туберкулеза почки. У всех 12 больных при морфологическом исследовании удаленной почки, наряду с активными туберкулезными кавернами, отмечалась диссеминация процесса в паренхиму почки, т.е. прогрессирующее течение.
Одной из причин, способствовавших диссеминации туберкулеза и прогрессированию параспецифического пиелонефрита, явилось нарушение уродинамики на фоне стриктуры мочеточника. У 9 (10,6 %) больных с двусторонним туберкулезом не функционирующей контрлатеральной почкой возникла анурия в результате прогрессирования структуры нижней трети мочеточника на фоне распространенного деструктивного туберкулеза почки и язвенного туберкулеза мочевого пузыря с исходом в микроцистис. Разрешить анурию у 5 больных удалось катетеризацией мочеточника, нефростомия произведена 4 больным.
При остром прогрессирующем течении ТБ орхоэпидидимита с наличием абсцедирования и флегмоны мошонки из 232 больных у 57 (24,6 %) больных принимались меры неотложного характера, а именно – вскрытие содержимого мошонки для предупреждения гнойного расплавления яичка. В последующем, по мере стихания острых явлений и отграничения воспалительного очага, вторым этапом выполнялись соответствующие операции.
Остро текущие процессы имеют место и в клинике ТБ почек и мочевых путей. По мере прогрессирования изменений в почках, особенно при поражении мочеточников и мочевого пузыря, клиника заболевания становится более выраженной, появляются жалобы, заставляющие больного обратиться за медицинской помощью. Вслед за прогрессированием туберкулезного процесса с развитием инфильтрации и отека, обтурацией казеозными массами и стеноза мочеточника наступает окклюзия верхних мочевых путей, возникает внутрилоханочная гипертензия вследствие продолжающегося поступления мочи в лоханочную систему и мочеточник, несмотря на его окклюзию. Вследствие выше перечисленных причин, обусловленных прогрессированием воспалительного процесса в почке, уретре, сопровождающихся нарушением пассажа мочи наступают неотложные состояния, требующие срочных вмешательств. Ярким примером тому является наше наблюдение:
Больной Н-ев Б., 1973 г.р., ист. б-ни № 932 поступил в урогенитальное отделение НЦФ 14.05.2011 г. с жалобами на боли в пояснице справа, периодически приступообразного характера, слабость, потливость по ночам, повышение температуры до 39 °С, наличие гематурии и частое болезненное мочеиспускание до 30–35 раз.
Из анамнеза: больным себя считает более 2 лет, когда впервые появились боли в правой поясничной области и внизу живота, учащенное мочеиспускание. Лечился по месту жительства от пиелонефрита, простатита и цистита. В мае 2011 года госпитализирован в РНЦУ НГ МЗ КР, где при обследовании было подозрение на онкозаболевание мочевой системы и в связи с чем был направлен в КНИИОиР, диагноз не был подтвержден. После нашей консультации был выставлен диагноз: Двусторонний ТБ почек с выключением функции правой почки. Гидроуретеронефротическая трансформация слева, стриктура н/з левого мочеточника. Микроцистис (ем. 25–30 мл).
По вышеуказанной причине переведен в НЦФ, в урогенитальное отделение. После плановых обследований дополнительно выявлен инфильтративный туберкулез верхних долей легких БК(+).
Объективно: общее состояние удовлетворительное. Кожные покровы бледные. Язык обложен белым налетом. В легких дыхание жесткое. Сердечные тоны ритмичные, ясные. А/Д – 100/60 мм рт. ст.
Живот пальпаторно мягкий, болезненный в проекции почек, симптом поколачивания по XII ребру положительный с обеих сторон, резкая болезненность над лоном и в левой подвздошной области по ходу мочеточника. Мочеиспускание частое, через каждые 20–30 мин., болезненное, с наличием макрогематурии. При катетеризации уретра резко болезненная и имеется препятствие в простатическом отделе, емкость мочевого пузыря 15–25 мл (рис. 1 и 2).
На в/в экскреторной урограмме: функция левой почки сохранена на 20 мин. множественные расширенные бокалы, лоханка резко расширена, мочеточник до мочевого пузыря расширен с перегибами, в предпузырном отделе – сужение на 120 минуте более тугое заполнение ЧЛС и мочеточника (рис. 1). Функция правой почки отсутствует, в отсроченном снимке на 120 мин. (рис. 2) – прослеживаются нечеткие увеличенные контуры почки. Мочевой пузырь имеет форму змеи, резко уменьшен в размере (микроцистис).
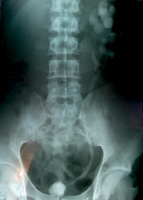
Рис. 1. Экскреторная урография 20 мин. б-го Н., 28 лет
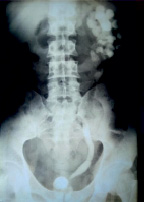
Рис. 2. Экскреторная урография 120 мин. б-го Н., 28 лет
С момента поступления больному назначено лечение по I категории DOTS: изониазид 0,6 мг, рифампицин 0,6 мг, этамбутол 1,7 мг, пиразинамид 1,0 мг рассасывающая и дезинтоксикационная терапия. Несмотря на проведенное лечение у больного появились частые приступы почечной колики слева, ноющие боли справа, повышение температуры тела до 38–39 °С. Отмечено отсутствие мочи в течение суток.
Функциональные показатели почек: мочевина сыворотки крови 13,4 ммоль/л, креатинин крови 187 мкмоль/л (при норме 60–115 мкмоль/л).
Учитывая тяжесть состояния, ухудшающуюся в динамике, было решено провести неотложное оперативное вмешательство. Запланирована операция – уретерокутанеостамия слева, по показаниям – нефрэктомия справа. 16.06.2011 г. с целью дезинтоксикации и восстановления уродинамики выполнено одномоментная операция уретерокутанеостамия слева и нефрэктомия справа.
Макропрепарат (рис. 3) – удаленная почка резко увеличена в размерах, поверхность почки бугристая, флюктуирующая. На разрезе казеозно-гнойное содержимое. Множественные кавернозные полости покрытые казеозно-некротическими массами. Лоханка сужена жировым перерождением.
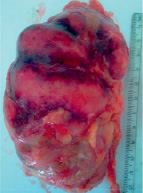
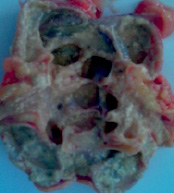
Рис. 3. Макропрепарат удаленной почки больного: внешний вид и на разрезе почки – множественные кавернозные полости
Гистологическое заключение: в препарате № 5777 удаленной почки кавернозный туберкулез почки в фазе прогрессирования. В паренхиме обширные очаги казеозного некроза, участки специфической инфильтрации. Фокус казеозного некроза с продуктивной перифокальной реакцией и с гнойным расплавлением казеоза.
В послеоперационный период уже в первые сутки отмечалась положительная динамика, температура тела начала снижаться, приступов боли не было. Во вторые и третьи сутки, отмечена полиурия через уретеростомическую трубку до 3000 мл мочи, затем нормализация до 1500 мл на 4 сутки.
Послеоперационный период протекал гладко, швы были сняты на 8–9 сутки. Послеоперационная рана зажила первичным натяжением. Общее состояние больного улучшилось, симптомы интоксикации исчезли, функциональные показатели единственной левой почки улучшились. Мочевина и креатинин крови снизились до 7,2 ммоль/л. и 63 мкмоль/л.
Через месяц больной выписан для санаторного лечения. В дальнейшем запланирована реконструктивно-восстановительная операция на мочевом пузыре. Данный случай является примером несвоевременной диагностики за 2-летний период, что привело к осложнению заболевания вплоть до развития неотложного состояния больного.
Выводы
1. Неотложные состояния у больных ТБ МПС обусловлены: прогрессированием ТБ процесса в почке (преимущественно) и значительно реже – обострением параспецифического пиелонефрита в условиях нарушенного оттока мочи; обтурацией мочеточника известковыми отложениями, гнойными хлопьями, нарастанием рубцовых изменений в нижней трети его; вовлечением в ТБ процесс мочеиспускательного канала (у больных ТБ простаты) с образованием стриктур.
2. Следует отметить, что среди больных, страдающих ТБ МПС, неотложные состояния, потребовавшие срочных вмешательств, были обусловлены прогрессированием воспалительного процесса в почке, мочеточнике, уретре, что сопровождалось нарушением пассажа мочи и способствовало вторичному камнеобразованию, прогрессирование ТБ процесса в половых органах, абсцедирование и флегмонозное изменение.
Доказательством этих явлений служит вышеприведенное наблюдения.














480 руб. | 150 грн. | 7,5 долл. ', MOUSEOFF, FGCOLOR, '#FFFFCC',BGCOLOR, '#393939');" onMouseOut="return nd();"> Диссертация - 480 руб., доставка 10 минут , круглосуточно, без выходных и праздников
Автореферат - бесплатно , доставка 10 минут , круглосуточно, без выходных и праздников
Арканов Леонид Владимирович. Хирургическое лечение туберкулеза почки с тотальным поражением мочеточника: диссертация . кандидата медицинских наук: 14.01.16 / Арканов Леонид Владимирович;[Место защиты: Уральский научно-исследовательский институт фтизиопульмонологи].- Екатеринбург, 2014.- 134 с.
Содержание к диссертации
Глава I. Обзор литературы 10
1.1. Социально-эпидемиологическая актуальность проблемы 10
1.2. Обструктивная уропатия при туберкулезе почек и мочеточников11
1.3. Хирургические методы лечения туберкулёза почки и мочеточника 16
1.4. Энтеропластика мочеточника 19
1.5. Оценка качества жизни урологического больного 28
Глава II. Общая характеристика клинических наблюдений и методы обследования больных 36
2.1. Клиническая характеристика больных туберкулезом мочевыделительной системы 36
2.2. Методы обследования больных 43
2.3. Статистическая обработка полученных данных 56
ГЛАВА III. Эффективность дренирующих и санирующих операций при нефротуберкулезе 58
3.1. Чрескожная пункционная нефростомия в определении дальнейшей хирургической тактики при туберкулезе почки и мочеточника 58
3.2. Нефроуретерэктомия при туберкулезе почек и ее роль в профилактике и коррекции спастического мочевого пузыря 62
3.3. Роль нефроуретерэктомии в повышении связанного со здоровьем качества жизни 71
Глава IV. Энтеропластика протяженных стриктур мочеточника туберкулезного и другого генеза 74
4.1. Кишечная реконструкция мочеточников 74
4.2. Замещение мочеточника червеобразным отростком 91
4.3. Результаты интестинальной уретеропластики 97
Глава V. Заключение 102
Практические рекомендации 111
Список использованных источников 112
Обструктивная уропатия при туберкулезе почек и мочеточников
Нарушение уродинамики как ведущего фактора, способствующего прогрессированию деструктивного туберкулёза почки, давно признано всеми урологами и подтверждено экспериментально. Нарушение пассажа мочи способствует превращению милиарных бугорковых высыпаний в коре почки в крупноочаговое поражение всей паренхимы, распространению на мозговой слой вплоть до развития специфического пионефроза. (Шабад А.Л., 1978; Беллендир Э.Н., 1985; Камышан И.С., Погребинский В.М, 1987; Грунд В.Д., 1993).
В соответствии с представлением о распространении туберкулезной инфекции в почке Андреев Т. (1980) различает три стадии заболевания: 1) начальная или паренхиматозная; 2) язвенная (стадия развития); 3) конечная. При локализации туберкулезного процесса в сосочке пирамиды поражение распространяется на чашечку, лоханку, мочеточник и мочевой пузырь. Происходит дальнейшее высыпание туберкулезных бугорков на слизистых оболочках мочевых путей. Бугорки некротизируются, распадаются и превращаются в язвы, вокруг которых развивается перифокальная инфильтрация. При заживлении туберкулезного воспаления язвы казеифицируются и рубцуются. Сужение просвета мочевых путей обусловливает развитие выраженных нарушений внутрипочечной уродинамики, лоханочно-почечных рефлюксов, что в свою очередь способствует распространению поликавернозного процесса в строме и паренхиме почки. Стаз мочи приводит также к повышению внутрилоханочного давления, атрофии почечной паренхимы и угнетению функции почек. Перечисленные изменения в совокупности создают условия для прогрессирования специфического процесса в почке, а также присоединения вторичной неспецифической инфекции. В итоге почка погибает вследствие пионефроза или гидронефротической трансформации. (Беллендир Э.Н., 1985; Струков А.И., Соловьева И. П., 1986; Ариэль Б.М., Беллендир Э.Н., 2006; Нерсесян А.А., 2007; Chijioke A., 2001).
Распространение специфического воспаления на мочеточник с формированием стриктур имеет место у 10–50% больных туберкулёзом почек (Т.П. Мочалова, 1976; Кульчавеня Е.В., 2000; Батыров Ф.А., Нерсесян А.А., 2007; Allen FJ, de Kock M.L, 1993; Foo K.T. et al., 1984; Abeygunasekara A.M. et al., 2001). Traenzg E. et al. (2005) установили, что среди всех гидронефротических трансформаций, 12,3% имеют туберкулезную этиологию.
При вовлечении в процесс слизистой мочевого пузыря нейротрофические изменения приводят к формированию ложного микроцистиса, по сути гиперактивного мочевого пузыря, а склеротические изменения - к формированию истинного микроцистиса – сморщенного мочевого пузыря (Кульчавеня Е.В., Брижатюк Е.В., 2005; 2006). В последнем случае не только снижается ёмкость, но и вовлекаются интрамуральные отделы мочеточников, формируется гидроуретеронефроз. В результате нарастающих изменений в стенке мочеточника на фоне нарушения уродинамики прогрессируют хронический пиелонефрит и почечная недостаточность. (Мочалова Т.П., Довлатян А.А., 1984; Лоран О.Б. и соавт., 2001; Фрейдович А.И. 2002; Гулиев Б.Г., 2003; Комяков Б.К. и соавт., 2005; Hohenfellner M. et al., 1992).
Под термином “обструктивная уропатия” понимают комплекс структурно-функциональных изменений почечной ткани, которые развиваются вследствие нарушений пассажа мочи функционального или органического генеза на уровне чашечно-лоханочного, лоханочно-мочеточникового, пузырно -уретерального сегментов либо являются следствием инфравезикальной обструкции (Переверзев А.С., 2000; Хворостов Н.Н., Зоркин С.Н., 2005; Комяков Б.К. и соавт., 2005). Наиболее важными факторами, способствующими развитию склеротических изменений в почке при обструктивной уропатии, являются следующие: 1) повышение внутриуретерального давления; 2) редукция внутрипочечного кровотока; 3) перераспределение венозного оттока; 4) инвазия интерстиция почки активированными клетками иммунной системы; 5) бактериальная инфекция (Переверзев А.С., 2000). По мнению ряда авторов бактериальный фактор является не ведущим, а осложняющим течение обструктивной уропатии (Хворостов И.Н., Зоркин С.Н., 2005; Watson A.R., 1994). Бондарев И.М. (1967) выделяет 4 фактора, от соотношений которых зависит формирование кавернозных поражений в эксперименте: резистентность макроорганизма; вирулентность возбудителя, инфицирующая доза; условия депонирования инфекта. Большинство исследователей (Сергиенко Н.Ф. и соавт., 1991; Морозов А.В., 1993; Лоран О.Б., Газимагомедов Г.А., 1993; Gerridzer R., Schillinger J.F., 1984; Das A.K. et al., 1990; Ben-Chaim J. et al., 1995; Chen W.C. et al., 1997; Dasgupta P., Bath C.M., 1997) считают, что обструкция – это не самостоятельное заболевание, а следствие или осложнение почти всех болезней и поражений мочеточников и многих заболеваний соседних с мочеточниками органов, вызывающих нарушение пассажа мочи. Различают механическую (органическую) и динамическую (функциональную) обструкцию мочеточников. Под первой подразумевается органическое препятствие пассажу мочи в виде обтурации, стеноза, стриктуры, сдавления или облитерации мочеточника. Динамической обструкцией считают патологические состояния, когда пассаж мочи изменяется вследствие заболеваний, нарушающих функцию мочеточника, при отсутствии в нем механических препятствий, например -пузырно-мочеточниково-лоханочный рефлюкс. Основным отличием механических причин нарушений уродинамики ВМП от динамических является наличие органической обструкции, которая локализуется в определенном участке мочеточника, выше которого последовательно развиваются изменения в гладкой мускулатуре его стенки, приводящие к нарушению сократительной деятельности (Назарашвили Г.И., 1973; Паникратов К.Д., 1992; 1996). При этом с разной быстротой, степенью и длительностью происходит поэтапная дилатация полостей мочеточников и почек, дегенеративные изменения паренхимы и прогрессирование хронической почечной недостаточности (Голигорский С.Д. и соавт., 1977; Королькова И.А., 1984; Морозов А.В. и др. 1985; Мочалова Т.П., 1993; Ларионов И.Н., 1998; Аль-Шукри С.Х., Кузьмин И.В., 1999; Зубань О.Н., 2002; Камышан И.С., 2003; Abrams P., 1997; Rink R.C., Adams M.C., 1998).
Энтеропластика мочеточника
В настоящее время при обширных поражениях мочеточников используются различные методы хирургической коррекции, которые включают: psoas hitch, пластику лоскутом из МП по методу Boari, трансуретероуретеростомию, аутотрансплантацию почки и замещение сегментами тонкой, толстой кишки и желудка (Комяков Б.К., Гулиев Б.Г., 2005; 2011). Впервые изолированную петлю тонкой кишки для замещения мочеточника предложил Finger в 1894 году. Его идея была экспериментально подтверждена в опытах на собаках G.d Urso и A. de Fabii в 1900 году. В клинике впервые кишечную пластику мочеточника в 1906 году произвел Schomacker (Мельников А.Е., 1912). Последующие многочисленные экспериментальные исследования были направлены на изучение целесообразности изоперистальтической транспозиции и сужения кишечного трансплантата (Савчук И.Ю., 1964), возможности одномоментной энтеропластики обоих мочеточников (Заевлошин М.М., Гиньковский В.М., 1938), техники антирефлюксных методов уретерокишечного анастомоза (Островерхов Г.Е., Бицадзе З.Р., 1961; Клепиков Ф.А., 1966; Bitker M.P.,1954; Pyrach L.N., Rapper F.P., 1964), функционального состояния почек и биохимических показателей крови после операций (Голигорский С.Д., 1957; Annis D., 1953). В результате при протяженных поражениях одного или двух мочеточников, наличии незаживающих свищей стали отдавать предпочтение замещению их дефектов сегментами тонкой кишки.
В 1962 году И.Ю.Савчук в своей диссертации, посвященной экспериментальной пластике мочеточника отрезком подвздошной кишки, сообщил о 156 энтеропластиках мочеточника, опубликованных в мировой литературе к этому времени. Из них 107 раз было произведено частичное, 26 -полное и 23 – двустороннее замещение мочеточника.
Статистическая обработка полученных данных
Сравнительный анализ количественных переменных, характеризующих функциональное состояние нижних мочевых путей, проводили методами описательной статистики с использованием критерия Вилкоксона. Для реализации непараметрического метода использовали модуль Nonparametrics/Distrib ППП Statistica for Windows.
Появление современных пункционных технологий позволяет значительно снизить операционную травму. В пред- и послеоперационном периоде чрескожная пункционная нефростомия (ЧПНС) (рис. 3.1.) позволяет осуществить антеградную пиелоуретерографию и дает возможность судить о размерах лоханки и чашечек, их тонусе, степени и причинах нарушения пассажа мочи из лоханки по мочеточнику (Лопаткин Н.А., 1998). ЧПНС -непродолжительный и малотравматичный оперативный прием, который при правильном и своевременном выполнении и соответствующем уходе позволяет адекватно и надежно дренировать почку и при необходимости может быть выполнен одновременно с двух сторон. При этом в зависимости от конкретной клинической ситуации возможна установка нефростомического дренажа большого калибра.
Чрескожная пункционная нефропиелостомия: А – схема установки дренажа; Б – антеградная пиелограмма после ЧПНС. Впервые об опыте ЧПНС для дренирования чашечно-лоханочной системы при ее обструкции сообщили W.E. Goodwin et all в 1955 году. Основным показанием к суправезикальному отведению мочи является невозможность при наличии блока почки преодолеть обструкцию в мочеточнике ретроградным проведением катетера. Противопоказания к ЧПНС индивидуальные, к ним можно отнести высокое расположение почки с ограничением ее подвижности, гипокоагуляция, неоднократные операции на почке, выраженный рубцовый паранефрит.
ЧПНС выполняется под местной анестезией в положении пациента лежа на животе или на боку, визуализации почки и пункция производится под ультразвуковым наведением и (или) рентген-телевизионным контролем. Продолжительность операции при определенном опыте составляет 5-15 минут. Пациент может вставать и ходить сразу после вмешательства. Как правило, проблем с фиксацией пункционного нефростомического дренажа не возникает, существующий инструментарий позволяет устанавливать различные дренажные системы, большинство пациентов хорошо их переносят даже длительное время. Не вызывает серьезных трудностей и смена дренажа, особенно в тех ситуациях, когда дренажная трубка находится в почке более 7 дней. В ряде случаев по показаниям через пункционный доступ может быть антеградно установлен внутренний стент.
Мы имеем опыт применения более 100 операций по пункционному дренированию почек этапного характера перед последующим реконструктивно-восстановительным лечением. При должном опыте выполнения подобных операций возможные травматические осложнения, такие как макрогематурия, образование гематомы, повреждение внутренних органов сводятся к минимуму, а осложнения воспалительного характера обычно легко купируются консервативно.
Нефроуретерэктомия при туберкулезе почек и ее роль в профилактике и коррекции спастического мочевого пузыря
Таблица показывает, что оба вида оперативного лечения привели к незначительному снижению количества больных с поясничными болями из-за недостаточного для реабилитации периода времени. Проявления интоксикации в виде общей слабости стали встречаться в 2 раза реже после нефрэктомии и в 1,5 раза – после нефроуретерэктомии. В меньшей степени снизился удельный вес пациентов с артериальной гипертензией.
Хирургическая санация очага специфической инфекции оказала влияние и на лабораторные показатели. Динамика воспалительных изменений в анализах мочи отражена в диаграмме на рис. 3.5. Диаграмма демонстрирует, что число пациентов с лейкоцитурией уменьшалось более стремительно в 1 группе на 1-2 сутки после операции, затем темп снижения замедлялся. Изменение этого показателя во 2 группе происходило менее быстро в связи с имеющейся операционной раной в мочевом пузыре. Однако через месяц после нефроуретерэктомии лабораторные признаки воспаления исчезли полностью, а после нефрэктомии сохранялись в 6,3% случаев, что мы объясняем активностью процесса в культе мочеточника.
Потеря функции почки при туберкулезе наступает не только в результате деструкции, но и вследствие гидронефротической трансформации, развивающейся при поражении мочеточника, которое осложняет течение заболевания в 10-80% случаев (Мочалова Т.П., 1976; Кульчавеня Е.В., 2000; Батыров Ф.А. и соавт., 2004; Нерсесян А.А., 2007; Frindenberg A. et al. 1968; Allen F.J., de Kock M.L., 1993; Traenzg E. et al., 2005). Затем почка становится заложницей этого осложнения: высокое внутрипросветное давление ведет к поэтапной дилатации верхних мочевых путей выше пораженного участка, компрессии паренхимы и ее атрофии. У 35,5% и 41,7% больных 1 и 2 групп соответственно воспалительных изменений в моче не зарегистрировано, что связано с полной облитерацией мочеточника. Его культя, остающаяся после нефрэктомии, в этой ситуации оказывается перевязанной проксимально и облитерированной дистально. Отсутствие дренирования при текущем уретерите является предпосылкой для нагноения и возможной малигнизации. После нефрэктомии клинически значимый воспалительный процесс в культе мочеточника сохранялся у 3 (6,3%) больных, которым в сроки от 3 до 6 месяцев выполнена уретерэктомия. Гистологическое исследование подтвердило наличие специфического уретерита.
Хороший результат, в отношении купирования дизурии достигнут у 25 (52,1%) больных первой группы и у 21 (67,7%) - второй. Удовлетворительные показатели зарегистрированы в 13 (27,1%) и 8 (25,8%) случаях соответственно. Об отсутствии положительной динамики симптомов заявили 10 (20,8%) и 2 (6,5%) пациентов. Таким образом, комбинированная нефроуретерэктомия оказала положительное влияние на симптомы нижних мочевых путей у 93,5% больных, а традиционная нефрэктомия - только у 79,2% (p 0,05). Количественные показатели суточного ритма спонтанных мочеиспусканий изучены до и через 1 месяц после операции у всех пациентов, через 8-12 месяцев у 42 - первой группы и 25 - второй, через 20-24 - у 33 и 21 соответственно. Распределение больных по этим критериям представлено в табл. 3.4.
Через 1 месяц после операции количество суточных мочеиспусканий снизилось почти в 2 раза у больных основной группы и в 1,5 раза -контрольной, что составило 8,9+1,3 и 10,3+1,6 соответственно (р 0,01). Еще в большей степени хирургическая санация очагов специфической инфекции повлияла на ночной компонент суточных микций, в большей степени у пациентов, подвергнутых нефроуретерэктомии. Причиной этого было увеличение функциональной емкости мочевого пузыря, которая составила 236,0+23,1 мл во второй группе и 203,2+15,2 мл - в первой (р 0,05). Прирост этого показателя достиг 112,0±17,5 мл и 67,8±12,4 мл (p 0,001). Балльная оценка симптомов нижних мочевых путей по шкале IPSS показала, что их выраженность уменьшилась в обеих группах и коррелировала с числом мочеиспусканий в сутки и за ночь. При этом значения индекса качества жизни QOL оказались почти идентичными цифрам, отражающим ночную поллакиурию.
Контрольные обследования пациентов в отдаленном послеоперационном периоде показали, что достигнутый в отношении дизурии эффект достаточно прочно закрепился. Колебания частоты суточных и ночных мочеиспусканий, функциональной емкости мочевого пузыря через 8-12 и 20-24 месяца были незначительными. Несмотря на это, балл IPSS и индекс QOL продолжали постепенно снижаться, что, вероятно, указывает на адаптацию больного к остаточным проявлениям заболевания.

Автореферат диссертации по медицине на тему Хирургическое лечение туберкулеза почки с тотальным поражением мочеточника
На правах рукописи
АРКАНОВ Леонид Владимирович
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ТУБЕРКУЛЕЗА ПОЧКИ С ТОТАЛЬНЫМ ПОРАЖЕНИЕМ МОЧЕТОЧНИКА
диссертации на соискание ученой степени кандидата медицинских наук
доктор медицинских наук Сергей Николаевич Скорняков
доктор медицинских наук, профессор Олег Николаевич Зубань Официальные оппоненты:
Учёный секретарь диссертационного совета
доктор медицинских наук, профессор
Марина Петровна Грачёва
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ Актуальность проблемы
Несмотря на положительную динамику эпидемической ситуации по туберкулезу в РФ в течение последних 5 лет, она остается напряженной и неоднородной (Богородская Е.М. и соавт., 2011). Успехи, достигнутые в борьбе с легочным процессом, не отразились за последние десятилетия в динамике заболеваемости зкстрапульмональными локализациями, не превышающими 2-4 на 100000 населения (Ягафарова Р.К., Вахмистрова Т.Н., 2000; Кульчавеня Н.В., 2004; 2007). Известно, что лидирующей формой внелегочного туберкулеза (BJ1T) в большинстве регионов России является мочеполовой, доля которого превышает 50% (Ткачук В.Н. и соавт., 2004; Зубань О.Н., 2006; 2008). Поэтому особую настороженность вызывает противоречащий мировой статистике факт, что эта форма заболевания в ряде регионов РФ регистрируется на 2-3 месте после туберкулеза костей и суставов и периферических лимфоузлов (Литвинов В.И. и соавт., 2012).
При туберкулезе почек вовлечение нижележащих отделов мочевого тракта с формированием его рубцовых сужений и деформаций имеет место в 54,0-84,7% случаев (Нерсесян A.A., 2007; Волков A.A., 2008; Меркурьева Я.А., 2009), а в структуре причин образования стриктур мочеточника доля туберкулеза достигает 9,012,3% (Traenzg Е. et al., 2005; Guhvani H., Jain A., 2010). Механическая непроходимость различных отделов мочеточников — весьма частое и грозное патологическое состояние, неуклонно ведущее к гидронефротической трансформации, развитию пиелонефрита и гибели почки (Комяков Б.К., Гулиев Б.Г., 2005; 2011). Если осложнение вовремя не распознано, констатируют утрату почечной функции и традиционно выполняют нефрэктомию (Ткачук и соавт., 2004; Зубань О.Н.. 2006; 2008). В то же время, до настоящего времени не определена хирургическая тактика в отношении оставшейся послс удаления ночки культи мочеточника. Известно, что последняя может оставаться очагом специфической инфекции, поддерживать дизурию. малигпизироваться в отдаленном послеоперационном периоде (Камышан U.C.. 2003, Kim Y.J. et al., 2004). Отсутствуют сведения о влиянии уретерэктомии на качество жизни пациентов.
Широкое внедрение во фтизиоурологию раннего отведения мочи с помощью чрескожной пункцнонной нефростомии или внутреннего дренирования почки
Поиск новых тактических и технических решений в лечении больных туберкулезом почки и мочеточника является предметом данного исследования.
Повышение эффективности хирургического лечения туберкулеза почки с тотальным поражением мочеточника.
1. Уточнить тактику хирургического лечения больных туберкулезом почек с тотальным вовлечением мочеточника.
2. Определить целесообразность выполнения нефроуретерэктомии у больных нефротуберкулезом с утратой почечной функции.
3. Провести сравнительную оценку влияния нефрэктомии и нефроуретерэктомии на качество жизни больных туберкулезом почки и мочеточника.
4. Оценить результаты кишечной реконструкции мочеточников с протяженными стриктурами ту беркулезного и иного генеза.
Определен количественный критерий парциальной функции пораженной почки в выборе хирургической тактики. Впервые обоснована целесообразность выполнения нефроуретерэктомии при туберкулезе почки и мочеточника при отсутствии функции органа. Дана сравнительная оценка влияния нефрэктомии и нефроуретерэктомии на качество жизни, связанное со здоровьем и с симптомами нижних мочевыводящих путей, у больных нефротуберкулезом с вовлечением мочеточника. Показана эффективность и безопасность кишечной реконструкции мочеточников при их туберкулезном и ином поражении.
Положения, выносимые па защиту
1. Чрескожная пункцнонная пефропиелостомия позволяет определить иарннальную функцию деблокированной почки путем выполнения раздельной пробы Реберга.
2. Комбинированная нефроуретерэктомия у больных нефротуберкулезом с вовлечением мочеточника по инвазивности незначительно отличается от нефрэктомии. ей присущ стойкий долговременный эффект, а единичные осложнения операции не требуют повторных вмешательств.
3. Удаление почки вместе с мочеточником при их туберкулезном поражении нивелирует симптомы нижних мочевыводящих путей, приводит существенному улучшению качества жизни пациентов но сравнению с нефрэктомией.
4. Кишечная реконструкция мочеточника при его протяженных сужениях туберкулезного и другого генеза является эффективным и безопасным методом хирургического лечения, позволяющим восстановить проходимость мочеточника у 100.0% больных.
Обоснована целесообразность раннего выполнения раздельной пробы Реберга у больных нефротуберкулезом. осложненным уретеритом. Пораженный туберкулезом мочеточник может после удаления почки поддерживать дизурию, что диктует необходимость радикализации хирургической тактики в виде нефроуретерэктомии. Установлено, что кишечная пластика мочеточника приводит к восстановлению уродинамикн ВМП, улучшению качества жизни, при этом оптимальным аутотрансплантатом является подвздошная кишка.
Внедрение результатов исследования
Результаты работы доложены и обсуждены на межрегиональной научно-
Личный вклад автора
Личное участие автора в получении научных результатов, изложенных в диссертации, выразилось в проведении научно-информационного поиска, анализе и обобщении данных специальной литературы, в разработке дизайна исследования, в проведении клинических и диагностических исследований и хирургического лечения больных, находившихся в круглосуточном стационаре клиники УНИИФ, сборе, математической обработке и систематизации материалов диссертации. Автором лично сформулированы основные положения и выводы диссертационной работы.
Соответствие диссертации Паспорту научных специальностей
Объем н структура диссертации
Диссертация изложена на 134 страницах машинописного текста. Состоит из введения, обзора литературы, трех глав собственных исследовании, заключения, выводов, практических рекомендаций и указателя литературы (206 источников), включающих 111 - отечественных и 95 - зарубежных авторов. Работа иллюстрирована 22 таблицами, 29 рисунками и 1 выпиской из истории болезни.
СОДЕРЖАНИЕ РАБОТЫ Материал п методы исследования
Материалом настоящего исследования послужило изучение клинического течения и результатов хирургического лечения 104 больных с протяженными или множественными стриктурами мочеточника специфической (п=92) и неспецифической (п=12) этиологии, оперированных в урологических клиниках Уральского и Санкт-Петербургского НИИ фтизиопульмонологии за 2005-2012 гг. Критерием включения в исследование служило наличие специфического поражения мочевыделительной системы и/или тотального поражения мочеточника.
Среди всех больных с такими поражениями мужчин было 59 (56,7%) и несколько меньше женщин -45 (43,3%). Возраст колебался от 22 до 71 лет, средний -составил 51,2 ± 0,6 года. Распределение больных по возрасту и полу приведено в табл.
Распределение больных по возрасту и полу
Пол Кол-во больных Возраст (в годах)
Мужчины 59 56,7 5 9 13 15 17
Женщины 45 43,3 3 7 11 13 11
Всего абс. 104 8 16 24 28 28
% 100,0 7,7 15,4 23,1 26,9 26,9
В зависимости от способа хирургического лечения пациенты разделены на 3 группы. В первую вошли 48 (46.2%) больных нефротуберкулезом с отсутствием функции почки на стороне поражения в возрасте 52,5±2,7 лет, которым осуществлено 48 иефрэктомий поясничным доступом. Вторая группа состояла из 31 (29,8%) пациента, страдающего туберкулезом почки также с утратой ее функции, подвергнутого комбинированной нефроуретерэктомии. Средний возраст составил 50,3±1,1 лет. В третью группу включены 25 (24,0%) больных со стриктурами мочеточников специфического (п=13) и неспецифического (п=12) происхождения в возрасте 51,0±0,6 года, которым выполнена уретеропластика с использованием кишечных аутотрансплантатов. Пациенты с неспецифическими стриктурами были включены для повышения достоверности оценки качества жизни больных после перенесенной уретеропластики. Межгрупповых различий по полу и возрасту мы не обнаружили (р>0.05). Для оценки функциональных резервов почки путем осуществления раздельной пробы Реберга была выделена группа из 35 больных нефротуберкулезом с ЧПНС.
Клинико-рентгенологические формы туберкулеза почек представлены в табл. 2.
Характеристика туберкулеза мочевыделительной системы
Клинико-рентгенологнческая форма Кол-во больных
Монокавернозный туберкулез почек 39 42,4
Поликавернозный туберкулез почек 38 41,3
Туберкулезный пионефроз 8 8,7
Туберкулезный паииллнт с исходом в пефросклероз 5 5,4
Омелотворенная почка 2 2,2
Всего случаев 92 100,0
Наблюдаемые больные подвергнуты общепринятым для фтизиоурологичсского стационара клиническим и лабораторным, а также рентгенологическим, ультразвуковым, инструментальным и эндоскопическим методам исследования.
Противотуберкулезная терапия проводилась 4-5 основными противотуберкулезными препаратами согласно действующим нормативным документам. Патогенетическое лечение включало применение аитиоксидантов и физиоэнзимотерапшо на область поражения мочеточника.
Статистическую обработку полученных результатов осуществляли с использованием методов параметрической и непараметрической статистики. Для описания средних групповых значений признаков рассчитывали средние арифметические и их стандартные ошибки, в ряде случаев и 95%-е доверительные интервалы. Для анализа межгрупповых различий применяли t-критерий Стыодента. Критический уровень достоверности нулевой статистической гипотезы (об отсутствии различий) принимали равным 0,05. Расчеты выполнены с использованием специализированного программного обеспечения (BioStat 2008 Professional v. 5.2.5. Epi Info v. 3.3.2). В выборах малого размера был использован тест X2. Когда число наблюдений было невелико, использовали точный критерий Фишера.
Результаты исследования п их обсуждение При изучении функциональных резервов ночки и целесообразности ее сохранения 35 больным с ЧПНС выполнена оценка клубочковой фильтрации путем осуществления раздельной пробы Реберга. С этой целью суточную мочу из дренированной почки и выпущенную самостоятельно собирали раздельно. Пробу ставили на следующие, 7-9 и 14-16 сутки после отведения мочи.
Установлено, что после ЧПНС в 15 (42,9%) случаях парциальная составляющая клубочковой фильтрации составила от 2,5 до 9,0 мл/мин, в среднем - 7,6±1.0 мл/мин. При контрольном исследовании отмечена ее убыль в среднем на 0,5±0,2 на 7-9 сутки и 1,1±0,4 мл/мин - на 14-16 сутки (р>0,05). В 20 случаях (57,1%), при колебаниях клубочковой фильтрации от 11,2±2.3 до 19,1±2,0 (15,2±2,1) мл/мин, зарегистрирован прирост этого показателя на 6,2±1,3 и 17,5±3.1 мл/мин на 7-9 и 14-16 сутки
соответственно (р 0,05). Его результат считали хорошим при количестве суточных мочеиспусканий менее 8, удовлетворительным - от 8 до 12, неудовлетворительным - 13 и более. Хороший результат, в отношении купирования дизурии достигнут у 25 (52,1%) больных 1 группы и у 21 (67.7%) - второй. Удовлетворительные показатели зарегистрированы в 13 (27,1%) и 8 (25.8%) случаях соответственно. Об отсутствии положительной динамики симптомов заявили 10 (20,8%) и 2 (6,5%) пациентов. Таким образом, комбинированная нефроуретерэктомия оказала положительное влияние на симптомы нижних мочевых путей у 93,5% больных, а традиционная нефрэкто.мия - только у 79,2% (р 12 мес. (п-20)
рН 7,33±0,06 7,35±0,05
рС02 (мм) 41,1±1,1 39,9±0,5
НСОЗ (ммоль/л) 22,8±0,7 22,5±0,8
К+ (ммоль/л) 3,8 ±0.1 3,7 ±0,2
Ка+(ммоль/л) 143,3±1,2 141,4±1.3
Са2+(ммоль/л) 2,12±0,15 2,09±0,21
С1-(ммоль/л) 107,2 ±2,3 106,8 ±1,9
ВЕ -1,43 ±1,8 -2,15 ±1,9
В течение первого месяца после энтероуретеропластики среднее значение уровня калия в сыворотке крови составил 3.8±0,1 ммоль/л; хлора — 107,2±2,3
ммоль/л; дефицит оснований (ВЕ)--1,43±1,8. Через 6-12 месяцев после операции
эти показатели оставались стабильными. Концентрация калия была 3,7±0.2 ммоль/л:
хлора— 106,8 ±1,9 ммоль/л, недостаток оснований (ВЕ)--2,15 ±1,9. Таким образом,
использование для замещения мочеточника подвздошной кишки длиной не более 25 см. не приводило к серьезным метаболическим и электролитным нарушениям. Благодаря широкому пузырно-кишечному анастомозу не происходит застаивания мочи в кишечном трансплантате, уменьшается время ее контакта с кишечным эпителием. В таких условиях резорбция мочи и, следовательно, развитие метаболического ацидоза сводятся к минимуму.
Для изучения КЖ выполнено анкетирование с помощью общего опросника БР-36 23 больных, перенесших кишечные реконструкции мочеточников, до операции и через 4-6 месяцев после (табл. 9).
Распределение показателей КЖ до и после кишечной пластики мочеточника
Концепция качества жизни До операции После операции Р
Физическое функционирование РИ 50.0±15,9 64,0±22,7 >0.05
Ролевое функционирование ЯР 15,0±10,0 54,0±12,7 0.05
Читайте также:


