Меры личной профилактики медработника при его работе в очаге чумы
Список особо опасных инфекций растет с каждым годом и в настоящее время в соответствии с МУ 3.4.2552-09 перечень инфекционных болезней, требующих проведения мероприятий по санитарной охране территории Российской Федерации включает шестнадцать заболеваний:
- оспу,
- полиомиелит, вызванный диким полиовирусом;
- человеческий грипп, вызванный новым подтипом вируса;
- тяжелый острый респираторный синдром (ТОРС),
- холеру,
- чуму,
- желтую лихорадку,
- лихорадку Ласса;
- болезнь, вызванную вирусом Марбург;
- болезнь, вызванную вирусом Эбола;
- малярию,
- лихорадку Западного Нила,
- Крымскую геморрагическую лихорадку,
- лихорадку Денге,
- менингококковую инфекцию,
- лихорадку Рифт-Валле.
Новые технологии, бесконтрольное применение лекарственных препаратов, загрязнение окружающей среды, освоение новых недоступных ранее территорий - все это явилось пусковым фактором для появления новых, неизвестных ранее инфекционных болезней, открытых в конце 20 и начале 21 века. Это закономерный итог развития человеческой цивилизации. Если в 1955 году число известных науке инфекций было 1062 (В.М.Жданов), то в настоящее время – более 1200 (Покровский В.И). Быстро распространяющиеся, вызывающие эпидемии, пандемии, и уносящие тысячи жизней, инфекционные заболевания являются грозными, разрушительными факторами для человечества.
Все это дополнительно подчеркивает актуальность порядка организации и проведения противоэпидемических мероприятий при выявлении больного, подозрительного на заболевание инфекционной болезнью, вызывающей чрезвычайные ситуации в области санитарно-эпидемиологического благополучия населения, схемы информации и оповещения при выявлении больного и применение средств индивидуальной защиты.
Средства индивидуальной защиты (СИЗ) обеспечивают защиту медицинского персонала от заражения возбудителями особо опасных инфекционных болезней при обслуживании больного в амбулаторно-поликлинических и стационарных учреждениях, при перевозке (эвакуации) больного, проведении текущей и заключительной дезинфекции, при взятии материала от больного для лабораторного исследования, при вскрытии трупа.
На сегодняшний день применяют различные средства индивидуальной защиты:
Цель- изучение информированности медицинских сестер ЛУ г. Краснодара о проблеме особо опасных инфекций и о современных средствах индивидуальной защиты и мерах профилактики профессионального инфицирования медработников ООИ.
Определить теоретические знания медицинских сестер ЛУ г. Краснодара о средствах индивидуальной защиты и мерах профилактики профессионального инфицирования и умение использовать эти знания на практике.
Материалы и методы:
Методика исследования включила разработку анкеты и проведение тестирования. В опросе участвовали медицинские сестры, работающие в ЛУ различного профиля г. Краснодара и Краснодарского края и проходившие обучение в 2015-2016 году на циклах повышения квалификации в КММИВСО в количестве 200 человек. Стаж работы от 1 до 15 лет, средний возраст- 45 лет.
Определяли, насколько медицинские сестры знакомы с особо опасными инфекциями и мерами по профилактике профессионального инфицирования ООИ при использовании современных СИЗ.
Выявлено, что медицинские сестры недостаточно ориентируются в правилах одевания и снятия СИЗ так как занятия с ними в ЛУ проводятся только чисто теоретически, без отработки практических навыков. Причем уровень знаний медицинских сестер среди респондентов тем ниже, чем меньше стаж практической работы. Так, среди медицинских сестер, стаж работы которых 1-5 лет уровень теоретических знаний составляет 39%, стаж 5-10 лет -51%, стаж 10-15 лет -40 % .
В результате проведенного исследования было подтверждено, что:
1.Медицинские сестры ЛУ имеют недостаточные знания о проблеме особо опасных инфекций и о современных средствах индивидуальной защиты и мерах профилактики профессионального инфицирования медработников ООИ. Причем уровень знаний медицинских сестер среди респондентов тем ниже, чем меньше стаж практической работы, что свидетельствует о необходимости подкрепления теоретических знаний практическим опытом;
2.Не все медицинские сестры обеспечены современными средствами индивидуальной защиты и не умеют пользоваться СИЗ- знания зачастую носят чисто теоретический характер;
3.Не все ЛУ имеют возможность приобрести безопасные современные СИЗ.
В существующей системе повышения квалификации медицинских работников шире применять проведение краткосрочных циклов в виде тематического усовершенствования , включающих тематику профилактики ООИ в ЛУ. Вопросы по ООИ должны изучаться на всех курсах базового образования: перед выходом студентов на практику в ЛУ они должны сдавать зачет по ООИ с демонстрацией практических навыков в учебном заведении при участии руководителей практики от ЛУ.
Цель: профилактика внутрибольничной инфекции.
Условия: выполнение мероприятий по профилактике кишечной инфекции.
Показания: контроль за внутрибольничными инфекциями.
медицинские укладки для забора биоматериала;
предметы ухода за больным;
уборочный материал и ветошь;
отдельная посуда для больного;
бактерицидная лампа или рециркулятор;
мешок для сбора грязного белья;
пробирки для бакпосева материала с зева медработников;
журнал учета инфекционных заболеваний Ф.№060/у
Оповещение эпидемиолога о выявлении больного с подозрением на сальмонеллез
Оповещение заместителя директора по лечебной части
Оформление экстренного извещения и передача ее в органы санитарно-эпидемиологической службы
Выделение отдельного медперсонала для обслуживания больного в изоляторе
Выделение отдельной спецодежды (халаты, колпаки, фартуки, обувь), средств индивидуальной защиты (перчатки, маски), отдельного уборочного инвентаря (ведро, швабра, ветошь) и отдельных предметов ухода (судно, полотенце)
Применение 0,2%-ого рабочего раствора (14 таблеток жавель-солида на 10 литров воды)
Проведение 3-х разовой влажной уборки с применением 0,2%-ого раствора жавель-солида
Организация дезинфекционной защиты у входа в изолятор (коврик, смоченный 0,2%-ым раствором жавель-солида) и на ручках дверей (ветошь, смоченная 0,2%-ым раствором жавель-солида) с интервалом смачивания в дезрастворе каждый час
Дезинфекция судна в 0,2%-ом растворе жавель-солида с экспозицией 1 час
Выделение отдельной посуды в раздаточной
Доставка пищи в палату медсестрой
Обработка посуды в 0,2%-ом растворе жавель-солида в отдельной емкости с экспозицией 1 час
Дезинфекция судна в 0,2%-ом растворе жавель-солида с экспозицией 1 час
Проведение заключительной дезинфекции:
-50 гр.порошка, 170 мл 6%-ой перекиси водорода,
-0,2%-ый раствор жавель-солида-экспозиция 1 час,
-кварцевание 2 часа,
-проветривание 1 час
Камерная обработка матрацев, подушек и одеял
Сбор постельного белья в отдельный мешок для грязного белья и немедленная доставка в прачечную сестрой-хозяйкой отделения
Бакобследование работников пищеблока и медработников отделения
Заполнение медицинских журналов в отделении (форма 60)
Цель: профилактика внутрибольничной инфекции.
Условия: выполнение мероприятий по профилактике особо опасной инфекции.
Показания: контроль за внутрибольничными инфекциями.
марля, вата, бинты, полотенца, простыни;
журнал учета инфекционных заболеваний Ф.№060/у
При выявлении больного, подозрительного на ООИ, работу в очаге организует врач. Средний медперсонал обязан знать схему проведения противоэпидемических мероприятий и выполнять их по распоряжению врача и администрации.
Меры для изоляции больного по месту выявления и работа с ним.
При подозрении на ООИ у больного медработники не выходят из помещения, где выявлен больной, до приезда консультантов и осуществляют следующие функции:
Оповещение о подозрении на ООИ по телефону или через дверь (стуком в дверь привлечь внимание находившихся вне очага и на словах через дверь передать информацию).
Запросить все укладки по ООИ (укладка для профилактики медперсонала, укладка для забора материала на исследование, укладка с противочумными костюмами), дезрастворы на себя.
До поступления укладки по экстренной профилактике из подручных средств (марля, вата, бинты, полотенце и т.д.) сделать маску и ее использовать.
До поступления укладки закрыть окна, фрамуги, используя подручные средства (ветошь, простыни и т.д.), закрыть щели в дверях.
При получении укладок для предупреждения собственного заражения провести экстренную профилактику заражения, надеть противочумный костюм (при холере костюм облегченный-халат, фартук, возможно и без них).
Оклеить окна, двери, вентиляционные решетки лейкопластырем (кроме очага холеры).
Оказать экстренную помощь больному.
Провести забор материала для исследования и подготовить биксы и направления на исследования в бактериологическую лабораторию.
Провести в помещении текущую дезинфекцию рабочим раствором Дезэфекта:
-поверхности в помещении-2,5%-1 час;
-предметы ухода за больным-4,0%-2 часа (погружение);
-белье, не загрязненное выделениями-2,5%-1 час (замачивание);
-белье, загрязненное выделениями-4,0%-2 часа (замачивание);
-белье, загрязненное гноем, мокротой-4,0%-4 часа (замачивание);
-подушки, одеяла, книги, документы- обрабатываются в дезкамере;
-посуда без остатков пищи-2,5%-1 час (погружение);
-посуда с остатками пищи-4,0%-2 часа (погружение);
-санитарно-техническое оборудование-4,0%-1 час;
-уборочный инвентарь-2,5%-1 час;
Заключительную дезинфекцию проводят дезинфекционные бригады очаговой и профилактической дезинфекции (санэпидслужба).
Меры по предотвращению разноса инфекции.
Заведующий отделением или администратор при получении информации о возможности выявления ООИ выполняет следующие функции:
Перекрывает все двери этажа, где выявлен больной, выставляет посты.
Одновременно с этим организует доставку в помещение с больным всех необходимых укладок, дезинфицирующих средств и емкостей для них, медикаментов.
Прекращается прием и выписка больных.
Оповещает вышестоящую администрацию о приятых мерах и ждет дальнейших распоряжений.
Составляются списки контактных больных и медперсонала (учитывая близкий и отдаленный контакт).
С контактными больными в очаге проводится разъяснительная работа о причине их задержки.
Дает разрешение на вход консультантов в очаг, обеспечивает их необходимыми костюмами.
Выход из очага возможен по разрешению главного врача больницы в установленном порядке.

Особо опасные инфекции (ООИ) — высокозаразные заболевания, которые появляются внезапно и быстро распространяются, охватывая в кратчайшие сроки большую массу населения. ООИ протекают с тяжелой клиникой и характеризуются высоким процентом летальности.
Перечень карантинных инфекций
- полиомиелит
- чума (легочная форма)
- холера
- натуральная оспа
- желтая лихорадка
- лихорадка Эбола и Марбург
- грипп (новый подтип)
- острый респираторный синдром (ТОРС) или Sars.
Перечень особо опасных инфекций, подлежащие международному надзору
- сыпной и возвратный тифы
- грипп (новые подтипы)
- полиомиелит
- малярия
- холера
- чума (легочная форма)
- желтая и гемморагические лихорадки (Ласса, Марбург, Эбола, Западного Нила).
Чума
Чума — острое инфекционное заболевание, относящееся к группе зоонозов. Источником инфекции являются грызуны (крысы, суслики, песчанки и др.) и больной человек. Заболевание протекает в формах бубонной, септической (редко) и легочной. Наиболее опасна легочная форма чумы. Возбудитель инфекции — чумная палочка, устойчивая во внешней среде, хорошо переносящая низкие температуры.
Пути передачи чумы связаны с наличием насекомых (блох и др.) — трансмиссивный. При легочной форме чумы инфекция передается воздушно-капельным путем (при вдыхании капелек мокроты больного человека, содержащей возбудителя чумы).
Симптомы чумы проявляются внезапно через три дня после заражения, при этом наблюдается сильная интоксикация всего организма. На фоне сильного озноба быстро повышается температура до 38—39 «С, появляется сильная головная боль, гиперемия лица, язык покрывается белым налетом. В более тяжелых случаях развиваются бред галлюцинаторного порядка, синюшность и заостренность черт лица с появлением на нем выражения страдания, иногда ужаса. Довольно часто при любой форме чумы наблюдаются многообразные кожные явления: геморрагическое высыпание, пустулезная сыпь и др.
При бубонной форме чумы, возникающей, как правило, при укусе зараженных блох, кардинальным симптомом является бубон, представляющий собой воспаление лимфатических узлов.
Развитие вторичной септической формы чумы у больного с бубонной формой также может сопровождаться многочисленными осложнениями неспецифического характера.
Первичная легочная форма представляет наиболее опасную в эпидемическом отношении и очень тяжелую клиническую форму болезни. Начало ее внезапное: быстро повышается температура тела, появляются кашель и обильное выделение мокроты, которая затем становится кровавой. В разгар болезни характерными симптомами являются общее угнетение, а затем возбужденно-бредовое состояние, высокая температура, наличие признаков пневмонии, рвота с примесью крови, синюшность, одышка. Пульс учащается и становится нитевидным. Общее состояние резко ухудшается, силы больного угасают. Болезнь продолжается 3—5 дней и без лечения заканчивается смертью.
Лечение. Лечение всех форм чумы производится с применением антибиотиков. Назначаются стрептомицин, террамицин и другие антибиотики в отдельности или в сочетании с сульфаниламидами.
Профилактика. В природных очагах проводятся наблюдения за численностью грызунов и переносчиков, обследование их, дератизация в наиболее угрожаемых районах, обследование и вакцинация здорового населения.
Вакцинация осуществляется сухой живой вакциной подкожно или накожно. Развитие иммунитета начинается с 5—7-го дня после однократного введения вакцины.
Холера
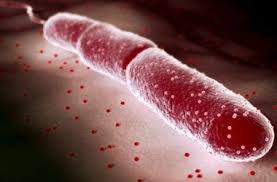
Холера — острая кишечная инфекция, отличающаяся тяжестью клинического течения, высокой летальностью и способностью в короткие сроки принести большое количество жертв. Возбудитель холеры — холерный вибрион, имеющий изогнутую форму в виде запятой и обладающий большой подвижностью. Последние случаи вспышки холеры связаны с новым типом возбудителя — вибрионом Эль-Тор.
Самым опасным путем распространения холеры является водный путь. Это связано с тем, что холерный вибрион может сохраняться в воде на протяжении нескольких месяцев. Холере также свойствен и фекально-оральный механизм передачи.
Инкубационный период холеры составляет от нескольких часов до пяти дней. Она может протекать бессимптомно. Возможны случаи, когда в результате тяжелейших форм заболевания холерой люди умирают в первые дни и даже часы болезни. Диагноз ставится с применением лабораторных методов.
Основные симптомы холеры: внезапный водянистый профузный понос с плавающими хлопьями, напоминающий рисовый отвар, переходящий со временем в кашицеобразный, а затем и в жидкий стул, обильная рвота, уменьшение мочеотделения вследствие потери жидкости, приводящие к состоянию, при котором падает артериальное давление, пульс становится слабым, появляется сильнейшая одышка, синюшность кожных покровов, тонические судороги мышц конечностей. Черты лица больного заостряются, глаза и щеки запавшие, язык и слизистая оболочка рта сухие, голос сиплый, температура тела снижена, кожа холодная на ощупь.
Лечение: массивное внутривенное введение специальных солевых растворов для восполнения потери солей и жидкости у больных. Назначают прием антибиотиков (тетрациклина).
При угрозе заболевания, а также на территориях, где отмечены случаи холеры, проводят иммунизацию населения убитой холерной вакциной подкожно. Иммунитет к холере непродолжителен и недостаточно высокой напряженности, в связи с этим через шесть месяцев проводят ревакцинацию путем однократного введения вакцины в дозе 1 мл.
Сибирская язва
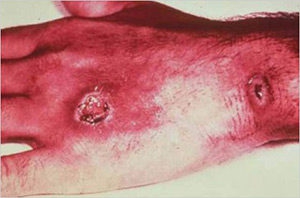
Сибирская язва — типичная зоонозная инфекция. Возбудитель заболевания — толстая неподвижная палочка (бацилла) — имеет капсулу и спору. Споры сибирской язвы сохраняются в почве до 50 лет.
Источник инфекции — домашние животные, крупный рогатый скот, овцы, лошади. Больные животные выделяют возбудителя с мочой и испражнениями.
Пути распространения сибирской язвы разнообразны: контактный, пищевой, трансмиссивный (через укусы кровососущих насекомых — слепня и мухи-жигалки).
Инкубационный период заболевания короткий (2—3 дня). По клиническим формам различают кожную, желудочно-кишечную и легочную сибирскую язву.
При кожной форме сибирской язвы сначала образуется пятно, затем папула, везикула, пустула и язва. Болезнь протекает тяжело и в отдельных случаях заканчивается смертельным исходом.
При желудочно-кишечной форме преобладающими симптомами являются внезапное начало, быстрый подъем температуры тела до 39—40 °С, острые, режущие боли в животе, кровавая рвота с желчью, кровавый понос Обычно болезнь продолжается 3—4 дня и чаще всего заканчивается смертью.
Легочная форма имеет еще более тяжелое течение. Для нее характерны высокая температура тела, нарушения деятельности сердечно-сосудистой системы, сильный кашель с выделением кровавой мокроты. Через 2—3 дня больные погибают.
Лечение. Наиболее успешным является раннее применение специфической противосибиреязвенной сыворотки в сочетании с антибиотиками. При уходе за больными необходимо соблюдать меры личной предосторожности — работать в резиновых перчатках.
Профилактика язвы включает в себя выявление больных животных с назначением карантина, дезинфекцию меховой одежды при подозрении на заражение, проведение иммунизации по эпидемическим показателям.
Натуральная оспа
Клиническое течение оспы начинается с инкубационного периода, длящегося 12—15 дней.
Возможны три формы натуральной оспы:
Легкая форма оспы характеризуется отсутствием сыпи. Общие поражения выражены слабо.
Натуральная оспа обычного типа начинается внезапно с резкого озноба, подъема температуры тела до 39—40 °С, головной боли и резких болей в области крестца и поясницы. Иногда это сопровождается появлением на коже сыпи в виде красных или красно-багровых пятен, узелков. Сыпь локализирована в области внутренней поверхности бедер и нижней части живота, а также в области грудных мышц и верхней внутренней части плеча. Сыпь пропадает через 2—3 дня.
В этот же период снижается температура, самочувствие больного улучшается. После чего появляется оспенная сыпь, которая покрывает все тело и слизистую оболочку носоглотки. В первый момент сыпь имеет характер бледно-розовых плотных пятен, на вершине которых образуется пузырек (пустула). Содержимое пузырька постепенно мутнеет и нагнаивается. В период нагноения больной ощущает подъем температуры и острую боль.
Геморрагическая форма оспы (пурпура) протекает тяжело и часто заканчивается смертью через 3—4 дня после начала заболевания.
Лечение основывается на применении специфического гамма-глобулина. Лечение всех форм оспы начинается с немедленной изоляции больного в боксе или отдельной палате.
Профилактика оспы заключается в поголовной вакцинации детей начиная со второго года жизни и последующих ревакцинациях. В результате этого случаи заболевания оспы практически не встречаются.
При возникновении заболеваний натуральной оспой проводят ревакцинацию населения. Лиц, находившихся в контакте с больным, изолируют на 14 суток в больницу или в развертываемый для этого временный стационар.
Жёлтая лихорадка

Желтая лихорадка внесена в перечень особо опасных инфекций в Беларусии из-за опасности завоза инфекции из-за рубежа. Заболевание входит в группу острых геморрагических трансмиссивных заболеваний вирусной природы. Широко распространено в Африке (до 90% случаев) и Южной Америке. Переносчиками вирусов являются комары. Желтая лихорадка входит в группу карантинных инфекций. После заболевания остается стойкий пожизненный иммунитет. Вакцинирование населения является важнейшим компонентом профилактики заболевания.
Инкубационный период — 6 дней. Заболевание характеризуется острым началом, лихорадкой, тяжёлой интоксикацией, тромбогеморрогическим синдромом, поражение печени и почек.
Около половины, у которых развивается тяжёлая форма болезни, умирает. Специфического лечения желтой лихорадки не существует.
Вакцинация против желтой лихорадки осуществляется вакцинами, сертифицированным ВОЗ. Иммунитет после вакцинации вырабатывается через 10 дней. Вакцинации подлежат взрослые и дети с 9-месячного возраста.
Список стран, эндемичных по желтой лихорадке
Смертность от этого заболевания и в наши дни достигает от 10 до 50%, в зависимости от клинической формы.
Возбудитель чумы — бактерия Yersinia pestis, чувствительная к нагреванию и воздействию дезсредств, но устойчивая к низким температурам.
Природные очаги её встречаются на разных континентах. На территории России они зафиксированы в Волго-Уральском междуречье, на юге Сибири, на Кавказе, в Забайкалье.
Источники инфекции — больные животные (грызуны, верблюды, лисы, зайцы) и заболевшие люди. Переносчиками являются блохи и клещи. Заразиться можно в поле, степи, горах во время охоты, при разделке туш животных, обработке мяса, при уходе за больными и участии в похоронных ритуалах.
Инкубационный период — от 1 до 6 дней, характерно внезапное начало, высокая лихорадка, раннее развитие осложнений, что ведет к смерти.

Согласно этим нормативным документам, при обнаружении очага чумы или подозрении на него организуются следующие мероприятия:
- временная изоляция больных и всех лиц, контактирующих с ними;
- обязательная госпитализация заболевших;
- информирование руководителей ЛПУ и Санэпиднадзора по разработанной схеме;
- проведение профилактической, текущей и заключительной дезинфекции в очаге, а также дезинсекции и дератизации;
- санитарный контроль над объектами окружающей среды, ветеринарный надзор за домашними животными;
- разъяснительная работа среди населения.
Противоэпидемические мероприятия возлагаются на органы Роспотребнадзора, ЛПУ и противочумные учреждения.
При подозрении на чуму действия медработника, поставившего предварительный диагноз:
- Закрывает нос и рот маской или подручным материалом, обрабатывает руки и открытые части тела антисептиком Септолит Антисептик.
- Извещает по телефону главного врача учреждения о выявлении очага.
- Изолирует больного в отдельном помещении, закрывает окна и двери, отключает вентиляцию, запрещает пользоваться канализацией.
- Оказывает помощь больному.
- Собирает биоматериал для лабораторных анализов в отдельную посуду.
- Выясняет эпиданамнез и сведения о контактных лицах.
- После прибытия дезинфекторов, снимает одежду и замачивает в растворе средства Септолит Тетра.
- Принимает меры по личной профилактике (закапывает глаза антибактериальными каплями, прополаскивает рот и горло спиртом, открытые участки тела обрабатывает дезсредством, начинает лечение антибиотиками внутрь) и изолируется на время инкубационного периода.
На место приезжают бригады медработников для транспортировки больного в стационар и дезинфекторов для противоэпидемических мероприятий. Они одеты в защитные противочумные костюмы (комбинезон со шлемом, бахилы, 2 пары перчаток, полотенце, противогаз). Одеваются, снимаются и обрабатываются косюмы по установленной схеме с применением дезсредств.
Санитарный транспорт, в котором везут больного, должен быть герметизирован, обработку он проходит в лечебном учреждении.
Заключительная дезинфекция проводится после удаления источника инфекции, т.е. больного или трупа, из очага.
Дезинфекционная бригада орошает раствором дезсредства Септолит Тетра все поверхности, начиная от входа в помещение. Труднодоступные места протирают ветошью с дез. раствором. После экспозиции делают влажную уборку и проветривают.
Сантехнику протирают дважды дез. раствором, моют с чистящими средствами.
Постельные принадлежности и посуду больного погружают в раствор дезсредства, а затем обеззараживают кипячением или в автоклаве.
Биологические отходы и выделения заболевшего смешивают с дезраствором (в соответствии с инструкцией), после выдержки выливают в канализацию.
Уборочный инвентарь сначала замачивают в дезсредстве, затем сжигают.
Выпускается в концентрированном виде во флаконах 1 и 5 литров. Для приготовления рабочего раствора разводится водой по инструкции. Этим раствором обеззараживаются поверхности, бельё, предметы ухода за больным во время текущей и заключительной дезинфекции в очаге ООИ.
Презентация была опубликована 6 лет назад пользователемДмитрий Яшкин
Презентация на тему: " Карагандинский Государственный Медицинский Университет Кафедра инфекционных болезней Правила работы в очаге особо опасных инфекций опасных инфекций (чума," — Транскрипт:
2 Тактика врача при выявлении подозрительного на чуму больного Меры по разобщению заболевшего со здоровыми Больные чумой, независимо от ее формы, подлежат немедленной госпитализации
3 Места госпитализации Отдельное помещение (палатка, юрта) Отдельное помещение (палатка, юрта) Изолятор ближайшего медицинского учреждения Изолятор ближайшего медицинского учреждения Инфекционные отделения больниц Инфекционные отделения больниц Инфекционные стационары Инфекционные стационары Инфекционные боксированные отделения Инфекционные боксированные отделения
4 Мероприятия в очагеВыявление контактных лиц, изоляция в отдельное помещение Наблюдение за контактными, термометрия Проведение профилактического лечения
5 Мероприятия в очаге Помещения, где размещены пациенты с подозрением на чуму, охраняются пикетом Помещения, где размещены пациенты с подозрением на чуму, охраняются пикетом Медицинский работник до приезда консультантов остается возле больного, оказывает необходимую медицинскую помощь Медицинский работник до приезда консультантов остается возле больного, оказывает необходимую медицинскую помощь
6 Мероприятия в очаге До начала специфического лечения производится забор материала для лабораторного исследования До начала специфического лечения производится забор материала для лабораторного исследования Материал отправляется в противочумное учреждение нарочным на специально выделенном транспорте Материал отправляется в противочумное учреждение нарочным на специально выделенном транспорте
8 В информации указывается Ф.И.О больного, возраст, дата заболевания, профессия, место работы, домашний адрес В информации указывается Ф.И.О больного, возраст, дата заболевания, профессия, место работы, домашний адрес Состояние больного, клиническая картина болезни, предполагаемый источник инфекции, условия заражения Состояние больного, клиническая картина болезни, предполагаемый источник инфекции, условия заражения
9 В случае подтверждения чумы чрезвычайная противоэпидемическая комиссия (ЧПК) района и областит принимает решение овведение в действие планов противоэпидемических мероприятий В случае подтверждения чумы чрезвычайная противоэпидемическая комиссия (ЧПК) района и областит принимает решение овведение в действие планов противоэпидемических мероприятий
10 Меры личной профилактики Во всех инфекционных медицинских учреждениях д.б. комплекты противочумного костюма первого типа Во всех инфекционных медицинских учреждениях д.б. комплекты противочумного костюма первого типа Полный противочумный костюм (первый тип) используется при работе в госпитале с больными легочной и септической формами чумы Полный противочумный костюм (первый тип) используется при работе в госпитале с больными легочной и септической формами чумы
11 Второй тип костюма отличается от первого отсутствием очков. Используется при работе в госпитале и провизорном госпитале с больным бубонной и кожной формами чумы Второй тип костюма отличается от первого отсутствием очков. Используется при работе в госпитале и провизорном госпитале с больным бубонной и кожной формами чумы Третий тип в противоэпидемической практике не используется Третий тип в противоэпидемической практике не используется
12 Четвертый тип костюма состоит из пижамы, медицинского халата, шапочки или малой косынки, носков, тапочек. Четвертый тип костюма состоит из пижамы, медицинского халата, шапочки или малой косынки, носков, тапочек. Применяется при работе в изоляторе для контактировавших с больными чумой, при проведении подворных обходов Применяется при работе в изоляторе для контактировавших с больными чумой, при проведении подворных обходов
13 Меры и средства личной профилактики Медработник, выявивший больного чумой или подозрительного на чуму, должен затребовать противочумный костюм и надеть его поверх собственной одежды Медработник, выявивший больного чумой или подозрительного на чуму, должен затребовать противочумный костюм и надеть его поверх собственной одежды Перед одеванием костюма все открытые части тела обрабатывают дез. средствами – 0,5-1% р-р хлорамина или спиртом 70° Перед одеванием костюма все открытые части тела обрабатывают дез. средствами – 0,5-1% р-р хлорамина или спиртом 70°
14 Алгоритм противоэпидемических мероприятий при холере Госпитализация больных холерой. Вибриононосителей и больных с рвотой и диареей, обезвоживанием III-IV степени в инфекционный стационар Госпитализация больных холерой. Вибриононосителей и больных с рвотой и диареей, обезвоживанием III-IV степени в инфекционный стационар
15 Выявление, изоляция контактных, трехкратное бактериологическое исследование на холеру Выявление, изоляция контактных, трехкратное бактериологическое исследование на холеру Медицинское наблюдение (на дому) за контактными до получения результатов 3-кратного бак. Исследования и проведения курса экстренной профилактики. Медицинское наблюдение (на дому) за контактными до получения результатов 3-кратного бак. Исследования и проведения курса экстренной профилактики.
16 Заключительная дезинфекция в очаге холеры после госпитализации больного Заключительная дезинфекция в очаге холеры после госпитализации больного О каждом случае холеры предоставляется информация руководителям территориальных Департаментов Комитета государственного санитарно- эпидемиологического надзора МЗ РК. О каждом случае холеры предоставляется информация руководителям территориальных Департаментов Комитета государственного санитарно- эпидемиологического надзора МЗ РК.
17 Ограничительные мероприятия (карантин) вводятся в случае угрозы выноса инфекции за пределы очага и дальнейшего ее распространенияч в пределах очага. Ограничительные мероприятия (карантин) вводятся в случае угрозы выноса инфекции за пределы очага и дальнейшего ее распространенияч в пределах очага.
18 Ограничительные мероприятия Запрещение водопользования водными объектами в местах, определяемых противоэпидемической службой медицинского штаба Запрещение водопользования водными объектами в местах, определяемых противоэпидемической службой медицинского штаба
19 Запрещение выезда из организованных коллективов при выявлении больных холерой Запрещение выезда из организованных коллективов при выявлении больных холерой Ограничение размещения в населенных пунктах Ограничение размещения в населенных пунктах Ограничение массовых сборов населения Ограничение массовых сборов населения Ограничение туристических рейсов Ограничение туристических рейсов
Читайте также:


