Что такое актиномикоз признаки актиномикоза

АКТИНОМИКОЗ (Actinoraycosis), хронич. инфекционная болезнь животных и человека, характеризующаяся образованием гранулёматозных [гранулематозных] поражений (актионом) в различных тканях и органах. А. животных распространён [распространен] повсеместно. Этиология. Возбудитель — лучистый гриб Actinomyces bovis, относящийся к актиномицетам . Для животных патогенен анаэробный тип. В мазках из экссудата или в тканях гранулёматозных [гранулематозных] поражений при микроскопии видны серые зёрна [зерна] — друзы, состоящие из кокков, палочек и ветвящегося мицелия со вздутиями, расположенными радиально (рис. 1). Друзы окрашиваются по Граму.
При культивировании в анаэробных условиях на мясном, декстрозном 1%-ном агаре, кровяном, сывороточном МПА, глицериновом агаре при t 37 °С через 1—2 нед появляются белые, а затем светло-коричневые колонии. На полужидкой среде колонии имеют желтовато-белый цвет, округлую форму. В мазках из 10—15-дневных культур видны дифтероидного типа грамположительные палочки, к-рые могут располагаться в виде римской цифры V. В аэробных условиях развиваются мицелиальные формы и в культурах возникает лизис. A. bovis гибнет при нагревании до f 70—8 ) ° С в течение 5 мин, в 3%-ном р-ре формальдегида в течение 5—7 мин. Низкая темп-ра способствует выживанию возбудителя в течение 1—2 лет.
Эпизоотология. Наиболее часто А. болеет кр. рог. скот, восприимчивы овцы, лошади, свиньи, плотоядные. Болеют животные всех возрастов. Возбудитель из внешней среды попадает в организм через повреждённые [поврежденные] слизистые оболочки ротовой полости при поедании грубых колющих кормов, через поврежденную кожу, через соски вымени, кастрационные раны, верхние дыхательные пути, при прорезывании зубов у молодняка. Болезнь протекает в виде энзоотии или спорадич. случаев; регистрируется круглый год, но чаще зимой и весной Иммунитет не изучен.
Затем гной становится кровянистым с примесью кусочков отторгаемой ткани. Актиномы в глотке и гортани ведут к затруднению дыхания и приёма [приема] корма, поэтому животные истощены. Темп-pa тела повышается в тех случаях, когда болезнь осложняется гнилостной микрофлорой или происходит генерализация процесса. У свиней актиномы — чаще на вымени, у овец — в миндалинах и лёгких [легких] , у лошадей — на семенном канатике. Без лечения больные животные выздоравливают редко.
Диагноз ставят на основании клинич. картины и лабораторных исследований (обнаружение в гное друз возбудителя). А. дифференцируют от актинобациллёза [актинобациллеза] , стрептотрихола, эпизоотич. лимфангита.
Лечение. Применяют внутривенно р-р йода (иода 1 г, йодистого калия 2 г, дистил. воды 500 мл); вводят в опухоль пенициллин 100—400 тыс. ЕД в течение 4—5 сут. Эффективен окситетрациклин (200 тыс. ЕД в 5—10 мл физиол. р-ра назначают молодняку до 1 года и 400 тыс. ЕД — старше 1 года). Его вводят в здоровую ткань вокруг опухоли и затем после отсасывания гноя иглой — в опухоль. Лечение проводят 10—14 сут. Рекомендуется также введение комплекса антибиотиков в комбинации с сульфаниламидами. Эффективно хирургич. вмешательство.
Профилактика и меры борьбы. Для предупреждения А. в районах, неблагополучных по этой болезни, не следует выпасать животных па низких заболоченных пастбищах; грубый с колючками корм запаривают, солому перед скармливанием кальцинируют. При возникновении А. больных животных изолируют, помещение дезинфицируют. Актиномикоз человека встречается редко. Заражение — чаще через полость рта, где грибы находятся как саирофиты до определённого [определенного] времени. Поражаются шейно-лицевая область и полость рта, органы брюшной полости, мочеполовые органы, кости, суставы, кожа. Может быть генерализованный А. Профилактика: тщательная санация полости рта, соблюдение правил личной гигиены.
Лит.: Актиномикоз, в кн.: Диагностика грибковых болезней животных, под ред. А. X. Саркисова, М.. 1971; Спесивцева Н., Актиномикоз, в кн.: Инфекционные болезни крупного рогатого скота, М., 1974.
С.А. Бурова, И.В. Курбатова
Диагностика и лечение актиномикоза
Московский Центр глубоких микозов, Городская клиническая больница №81, Москва
Актиномикоз — это хроническое гнойное неконтагиозное заболевание, которое вызывается лучистыми грибами порядка Асtiтотусеta1еs, поражает людей трудоспособного возраста, длится годами и наносит значительный медицинский, социальный и экономический ущерб населению. Тяжесть заболевания, особенно его висцеральных форм, обусловлена формированием хронического воспаления и специфических гранулем, затем абсцедированием и образованием свищевых ходов с гнойным отделяемым в мягких и костной тканях практически любой локализации, присоединением в 70—80% случаев бактериальной флоры, нарушением функции пораженных органов, развитием анемии, интоксикации и амилоидоза. В Московском Центре глубоких микозов проводится изучение этиологии, патогенеза и клиники этого тяжелого заболевания и разрабатываются методы его лечения.
За 10 лет были пролечены более 5000 больных. При этом висцеральные поражения были выявлены в 20% случаев, поражения лица и шеи — примерно в 80%. Больные, как правило, поступали под наблюдение в поздние сроки заболевания из-за недостаточного знакомства практических врачей с разнообразными клиническими формами заболевания, отсутствием во многих лечебных учреждениях микологических лабораторий и т.д. Выделены возбудители актиномикоза — актиномицеты, широко распростра ненные в природе, а также постоянно обитающие в организме человека: микроаэрофильные (Рrоасtinоmусеs israelii, Мiсroтопоsроra топоsроrа) и аэробные микроорганизмы (Асtinоmусеs аlbus, А. violaceus, А. cапdidus). Важным диагностическим признаком оставалось обнаружение в патологическом материале друз лучистого гриба, представляющих собой лучистые образования с характерными "колбочками" на конце, состоящими из утолщенных нитей мицелия.
В настоящее время доказано, что в патогенезе челюстно-лицевого актиномикоза значительную роль играют хронические воспалительные процессы и травмирующие факторы от микротравм до тяжелых ушибов и переломов. Так, нарушение целостности слизистых оболочек полости рта зубными протезами или грубой пищей, травматичное удаление зубов, переломы костей лицевого скелета, формирование периапикальных гранулем, наличие слюнных камней, анатомических аномалий (урахус, бранхиогенный свищ шеи) и т.д. были выявлены почти у всех больных актиномикозом челюстно-лицевой области.
Для торакального актиномикоза было характерно наличие предшествующей травмы грудной клетки, хирургической операции, хронической пневмонии и т.д.
При абдоминальном актиномикозе в анамнезе часто имелись указания на аппендэктомию или другие операции, желчнокаменную болезнь, огнестрельные ранения, ушибы, энтероколиты, каловые камни и т.д. Доказано, что воспаление червеобразного отростка в 5% случаев обусловлено сапрофитирующими в нем актиномицетами.
Вполне закономерным в патогенезе генитального актиномикоза остается предшествующее использование внутриматочных спиралей, являющихся не только травмирующим предметом, но иногда и источником инфекции.
Актиномикоз мочевыделительной системы часто был обусловлен наличием мочевых камней, хроническими воспалительными заболеваниями и др.
Параректальный актиномикоз тесно связан с состоянием прямой кишки, наличием эпителиально-копчиковых кист, хронического гнойного гидраденита паховых областей и промежности, геморроидальных узлов и трещин в области ануса.
Мы наблюдали также такие редкие формы заболевания, как актиномикоз среднего уха, сосцевидного отростка, ушной раковины, миндалин, носа, крыловидно-челюстного пространства, щитовидной железы, слезного канальца и мешка, орбиты глаза с его оболочками, языка, слюнных желез, головного и спинного мозга, перикарда, печени, мочевого пузыря. Отмечено, что вне зависимости от локализации поражения актиномикотический очаг имел общие закономерности развития, выражающиеся в последовательной смене стадий (инфильтрация, абсцедирование, образование свища), что в свою очередь приводило к еще большему многообразию клинических проявлений актиномикоза.
Изучив особенности патогенеза и многообразие клинических проявлений челюстно-лицевого и висцерального актиномикоза, мы оптимизировали существующие схемы комплексного лечения с применением противовоспалительных, иммуномодулирующих и общеукрепляющих лекарственных препаратов, хирургических и физиотерапевтических методов. Однако лечение висцерального актиномикоза, особенно тяжелых форм, оставалось затруднительным из-за позднего поступления больных в специализированные отделения, длительной интоксикации и развития необратимых изменений в органах и тканях.
При проведении иммунотерапии применялся актинолизат, который представляет собой стерильный фильтрат культуральной жидкости некоторых видов самопроизвольно лизирующихся актиномицетов, содержащий продукты аутолиза и метаболизма этих микроорганизмов. Действие актинолизата основано на стимуляции фагоцитоза в актиномикотической гранулеме и активации иммунных реакций. В последние годы установлено, что актинолизат оказывает иммуномодулирующее влияние на организм больного не только при актиномикозе, но и при многих хронических гнойных заболеваниях кожи и внутренних органов, таких как хронический остеомиелит, трофические язвы, хроническая пиодермия, фурункулез, гнойный парапроктит и т.д.
При лечении больных часто возникали сложности в подборе антибиотиков (из-за формирования резистентности к ним). Поэтому при разработке лечебных схем мы учитывали сопутствующую актиномикозу микрофлору, ассоциации микроорганизмов с целью подбора наиболее эффективных антибактериальных препаратов.
Таким образом, для своевременной диагностики и эффективного лечения актиномикоза, отличающегося многообразием локализации и клинических проявлений, необходимо знать закономерности его патогенеза, предрасполагающие факторы, микроскопические и культуральные характеристики возбудителей, схемы применения актинолизата, химиопрепаратов, различных хирургических вмешательств и т.д.
Разнообразные микроорганизмы, заселяя практически любую природную среду, незримо сопутствуют человеку на протяжении всей его жизни. Обитая в почве, воде, воздухе, на растениях, на стенах жилых и производственных помещений, микроорганизмы постоянно контакт
Они широко распространены в окружающей среде: в почве, воде, в том числе в водопроводной и ключевой, в горячих минеральных источниках, на растениях, на каменистых породах и даже в пустынях. В организме человека актиномицеты сапрофитируют на коже, в ротовой полости, зубном налете, лакунах миндалин, верхних дыхательных путях, бронхах, на слизистой оболочке желудочно-кишечного тракта, влагалища, анальных складок и т. д.
Термин актиномицеты (устаревшее название лучистые грибки) распространяется в настоящее время на широкий круг грамположительных аэробных и микроаэрофильных бактерий, обладающих способностью к формированию ветвящегося мицелия с характерным спороношением, атакже палочек неправильной формы и кокковидных элементов, которые образуются в результате фрагментации мицелия.
К актиномицетам относятся бактерии родов Actinomyces, Actinomadura, Bifidobacterium, Nocardia, Micromonospora, Rhodococcus, Streptomyces, Tsukamurella и др.
Переходу актиномицетов из сапрофитического в паразитическое состояние способствуют снижение иммунозащитных сил организма, наличие тяжелых инфекционных или соматических заболеваний (хронической пневмонии, гнойного гидраденита, диабета и т. д.), воспалительные заболевания слизистых оболочек полости рта, респираторного и желудочно-кишечного тракта, оперативные вмешательства, длительное применение внутриматочных контрацептивов, переохлаждение, травмы и др.
В таких случаях развивается актиномикоз — хроническое гнойное неконтагиозное заболевание, обусловленное формированием характерных синюшно-красных, а затем багровых инфильтратов плотной консистенции с множественными очагами флюктуации и свищами с гнойным отделяемым в мягких и костных тканях практически любых локализаций. Длительность инкубационного периода может колебаться от 2–3 недель до нескольких лет (от времени инфицирования до развития манифестных форм актиномикоза).
Ведущим в развитии актиномикоза является эндогенный способ, при котором возбудитель проникает в ткани из мест его сапрофитического обитания, чаще всего через пищеварительный тракт и полость рта (кариозные зубы, десневые карманы, крипты миндалин). Наиболее благоприятные условия для внедрения актиномицетов создаются в толстой кишке, вследствие застоя пищевых масс и большей вероятности травматизации стенки. При экзогенном способе возбудители проникают в организм из окружающей среды аэрогенно или при травматических повреждениях кожи и слизистых оболочек.
Распространение актиномицетов из первичного очага поражения происходит контактным путем по подкожной клетчатке и соединительнотканным прослойкам органов и тканей. Возможен также и гематогенный путь при прорыве актиномикотической гранулемы в кровеносный сосуд.
В возникновении и формировании актиномикотического процесса также существенную роль играют сопутствующие аэробные и анаэробные бактерии. Большинство случаев актиномикоза обусловлены полимикробной флорой. Обычно наряду с актиномицетами выделяют Staphylococcus spp., Streptococcus spp., Fusobacterium spp., Capnocytophaga spp., Bacteroides spp., представителей семейства Enterobacteriaceae и др. Присоединение гноеродных микроорганизмов обостряет течение актиномикоза, изменяет его клиническую картину, способствует распространению процесса.
Клиническая картина актиномикоза разнообразна, встречается во всех странах в практике врачей различных специальностей (стоматологов, хирургов, дерматологов, гинекологов и др.). Основные локализации — челюстно-лицевая (до 80%), торакальная, абдоминальная, параректальная, мицетома (мадурская стопа). Кроме того, актиномикотические поражения проявляются не только в классическом виде с характерной инфильтрацией тканей, абсцессами и свищами, но и в виде доминирующей патогенной флоры неспецифического воспалительного процесса, осложняющего течение основного заболевания.
Актиномицеты могут играть активную роль в этиологии хронического тонзиллита. Небные миндалины колонизируются актиномицетами при хроническом тонзиллите и в ассоциации с другими бактериями часто провоцируют воспалительные реакции. Вследствие стоматологических процедур может возникнуть актиномикотическая бактеримия полости рта. В 30% случаев от 80% выявленных бактеримий определяется актиномикотическая природа стоматита, этиологическими агентами которого являются сапрофиты ротовой полости — A. viscosus, A. odontolyticus и A. naeslundi. Присоединяясь к местной патогенной флоре, актиномицеты способствуют развитию длительно незаживающего воспалительного процесса при угревой сыпи, трофических язвах, гиперемиях, мацерациях и мокнутиях на коже. Обладая высокой степенью колонизации кишечника, они являются одним из основных агентов дисбактериоза. Обобщая все вышеизложенное, нужно отметить, что бактерии из обширной группы актиномицетов могут фигурировать как участники любых инфекционных и воспалительных проявлений организма человека от дерматита до эндокардита.
Таким образом, актиномикоз, отличающийся многообразием локализаций и клинических проявлений, нужно своевременно диагностировать и возможно эффективно лечить, зная закономерности патогенетического развития, предрасполагающих факторов инфицирования, характеристик возбудителей и методов лечения.
Однако диагностика и лечение заболеваний, связанных с участием актиномицетов, являются предметами единичных специализированных лабораторий и клиник в мире. Трудности в их дифференциальной диагностике служат препятствием широкой известности этих микроорганизмов в клинической практике.
Диагностика актиномикоза
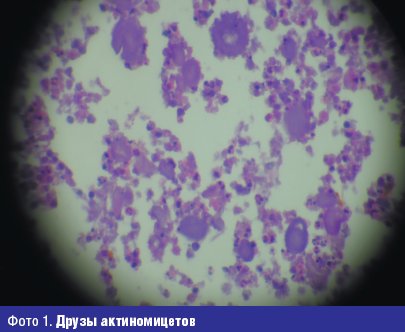
Друзы не образуются при нокардиозе. В тканях Nocardia обнаруживается в виде тонких нитей мицелия 0,5–0,8 мкм и палочковидных форм такой же толщины. Благодаря своей кислотоустойчивости Nocardia хорошо окрашивается по Граму–Вейгерту в синий цвет и по Цилю–Нильсену — в красный: все это позволяет проводить дифференциальную диагностику между актиномикозом и нокардиозом, т. к. это диктуется различием методов лечения при этих болезнях.
Важное значение для верификации актиномикоза любых локализаций имеет микробиологическое исследование, которое включает микроскопию и посев патологического материала на питательные среды. Оптимальная температура для роста 35–37°С.
При микроскопии клинического материала и выросших культур, окрашенных по Граму или метиленовой синькой, актиномицеты выглядят как ветвистые нити длиной 10–50 мкм или представлены полиморфными короткими палочками 0,2–1,0×2–5 мкм, часто с булавовидными концами, одиночные, в парах V- и Y-образной конфигураций и в стопках. Грамположительные, но часто окрашивание не типичное, в виде четок.
Многие аэробные актиномицеты хорошо растут на обычных бактериологических средах — мясо-пептонном, триптиказо-соевом, кровяном и сердечно-мозговом агарах. Для выявления микроаэрофильных видов используют тиогликолевую среду. Культуральные признаки актиномицетов весьма разнообразны. На плотных агаровых средах колонии по размерам напоминают бактериальные — диаметром 0,3–0,5 мм. Поверхность колоний может быть плоской, гладкой, бугристой, складчатой, зернистой или мучнистой. Консистенция тестовидная, крошковатая или кожистая. Многие актиномицеты образуют пигменты, придающие колониям самые различные оттенки: сероватые, синеватые, оранжевые, малиновые, зеленоватые, коричневые, черновато-фиолетовые и др.
Клинические аэробные изоляты, например Nocardia asteroids и Streptomyces somaliensis, на богатой питательной среде дают так называемый атипичный рост — плотные кожистые колонии, обычно не опушенные столь типичным для штаммов воздушным мицелием и без спороношения. Для проявления дифференцировки, образования характерных спор и пигментов требуются специальные среды: с коллоидным хитином, почвенным экстрактом или отварами растительных материалов.
За период 2007 года под нашим наблюдением находилось 25 больных с различными клиническими формами актиномикоза. Среди обследованных пациентов было 12 женщин и 13 мужчин (в возрасте 15–25 лет — 4 человека, 26–35 лет — 4 человека, 36–45 — 2, 46–55 — 5 человек и 56–66 лет — 10 человек).
Под нашим наблюдением находилась больная К., 43 лет с редким случаем первичного актиномикоза кожи мягких тканей паховых областей, свищевая форма.
Больна в течение 1 года, когда появились изменения в паховой области слева вследствие постоянного натирания кожи неудобным нижним бельем. К врачам не обращалась. Ухудшение в декабре 2007 г., когда появились 2 язвы, свищи с гнойным отделяемым. Консультирована дерматологом, который заподозрил неопластический процесс. Обследована онкологом, паразитологом. Диагноз онкологического или паразитарного заболевания установить не удалось. Направлена к микологу с подозрением на глубокий микоз. При осмотре: очаг поражения расположен в левой паховой области размером около 1,7×5 см, функционируют 2 свища со скудным гнойным и сукровичным отделяемым. Больная обследована в микологической лаборатории института им. Е. И. Марциновского ММА им. И. М. Сеченова на актиномикоз и бактериальную инфекцию. В исследуемом патологическом материале при микроскопии препаратов обнаружены актиномицеты, палочки, кокки, лептотрихии. При посеве гнойного отделяемого из свищей на питательные среды получен рост актиномицетов и кокковой флоры.
Диагноз актиномикоза кожи и мягких тканей верифицирован. Больная проходит наблюдение и лечение у миколога.
Больной Н., 24 лет с диагнозом угревая болезнь, актиномикоз (фото 2).
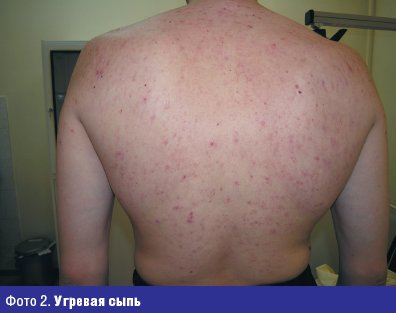
Жалобы на высыпания на коже туловища с детства. Достоверно можно говорить о давности заболевания 10 лет, когда в 14-летнем возрасте был установлен диагноз угревая болезнь. Больной лечился наружными средствами и антибиотиками различных групп с временным эффектом. Общее состояние в настоящее время осложнилось хроническим гастритом. При осмотре: кожа туловища, лица, спины поражены воспалительными элементами (папуло-пустулезная сыпь, открытые и закрытые комедоны), в некоторых местах сливного характера, инфильтрация кожи и мягких тканей. При микроскопическом исследовании себума из элементов угревой сыпи у больного обнаружены кокки и единичные палочки. В посеве из исследуемого материала в условиях микологической лаборатории (фото 3).
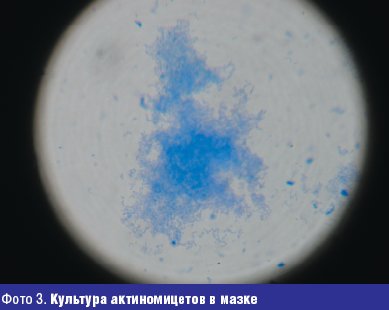
Диагноз: угревая болезнь, актиномикоз лица, туловища, спины кожи и мягких тканей вторичного характера, инфильтративная форма в стадии умеренно выраженного обострения. В настоящее время больному проводится лечение микологом в поликлинике института им. Е. И. Марциновского ММА им. И. М. Сеченова.
Лечение
Лечение больных актиномикозом проводится комплексное в различных сочетаниях в зависимости от локализации и клинических проявлений — препаратами йода, антибиотиками, иммунокоррегирующими и общеукрепляющими средствами, актинолизатом, проводят местное лечение мазями, физиотерапевтическими процедурами и хирургическим вмешательством.
Йодистые препараты (до 3 г йодистого калия в день), ранее доминирующие в терапии актиномикоза, в настоящее время могут применяться в комбинации с антибиотиками или рентгенотерапией, как дополнительное средство для размягчения и рассасывания инфильтрата.
При лечении актиномикоза также необходимо учитывать присоединяющуюся патогенную микрофлору, которая может проявлять повышенную резистентность к антибиотикам, что объясняется длительным предшествующим применением различных химиопрепаратов. С целью воздействия на сопутствующую флору используют метронидазол (Метрогил, Трихопол, Эфлоран) и клиндамицин (Далацин, Климицин). Хороший противовоспалительный эффект показывает применение сульфаниламидных препаратов (ко-тримоксазол, сульфадиметоксин, сульфакарбамид). При присоединении микотической инфекции назначают противогрибковые препараты: флуконазол, итраконазол, тербинафин, кетоконазол и др.
Общеукрепляющая терапия стимулирует реактивность организма и повышает эффективность иммунотерапии. Дезинтоксикационная терапия проводится внутривенными растворами Гемодеза, 5% раствором глюкозы и др. С целью активации регенерации применяется аутогемотерапия — еженедельно, всего на курс 3–4 переливания. Витамины назначают в среднетерапевтических дозах.
Иммунотерапия Актинолизатом способствует накоплению специфических иммунных тел и улучшает результаты лечения, позволяя снизить объем антибактериальных средств и избежать нежелательных побочных воздействий. Актинолизат вводят внутримышечно 2 раза в неделю по 3 мл, на курс 25 инъекций, курсы повторяют 2–3 раза с интервалом в 1 месяц.
В качестве местной терапии показано мазевое лечение с антибактериальными препаратами указанных групп, промывание свищей растворами антисептиков, препаратами фуранового типа, введение 1%, 2%, 5% спиртового раствора йода, которые способствуют очищению актиномикозных очагов и ликвидации воспалительных явлений.
Физиотерапевтические процедуры. В стадии формирования очага проводят электрофорез кальция хлорида и Димедрола. После вскрытия очагов при остаточных инфильтратах назначают электрофорез йода, Лидазы, флюкторизацию. Ультразвук применяется непосредственно на область очага поражения по общепринятой схеме в течение 12–25 дней (в зависимости от состояния больного и очага поражения) с интервалами в 3–4 месяца.
Хирургическое лечение проводится на фоне консервативной терапии и заключается в радикальном иссечении очагов поражения в пределах видимо здоровых тканей. При невозможности проведения радикальной операции (например, при шейно-челюстно-лицевом актиномикозе) показано вскрытие и дренирование очагов абсцесса.
Актиномикоз – заболевание инфекционного характера, которое провоцируется актиномицетами (палочкообразные бактерии). Они живут в организме человека в зоне ротовой полости (актиномикоз полости рта), в кишечнике, в дыхательных путях, на миндалинах, в зубном налете или на коже. Могут проникать из внешней среды (почва, естественные водоемы).
Риск заболевания определяется иммунным статусом человека. Преимущественно болезни подвержены лица со сниженным иммунитетом. Крайне редко, но встречаются случаи заболевания у детей.
Симптомы
При наличии такой проблемы, как актиномикоз, симптомы болезни могут быть достаточно разными.
Среди первых признаков выделяется:
- высокая температура тела;
- воспаление подкожно-жировой клетчатки.
Если на ранней стадии болезнь не была выявлена, и не было произведено правильное лечение, то появляются и такие симптомы:
- появление инфильтратов в тканях. При этом может быть замечена сильная плотность кожи, инфильтрат похож на опухоль;
- очаг становится больше относительно направления кожной поверхности, поскольку образовываются абсцессы и эрозии.
С учетом локализации выделяются такие формы болезни:
- Шейно-лицевой актиномикоз, который можно определить по:
- отеку мягких тканей;
- приобретению кожи лица и шеи сине-фиолетового оттенка;
- периоститу и остеомиелиту челюсти;
- поражению слизистой оболочки рта;
- пришеечному актиномикозу зубов;
- поражению твердого неба, щитовидной железы, гортани, наружного и среднего уха.
- Актиномикоз легких:
- поражаются легкие и плевра;
- появляются боли в грудной клетке;
- повышается температура тела;
- снижается масса тела;
- харканье кровью;
- может появиться перфорация пищевода (разрыв стенки);
- процесс может распространиться на средостение, при этом наблюдается поражение сердечных тканей;
- поражаются позвонки.
- Абдоминальный (брюшной) актиномикоз. Тут поражаются органы брюшной полости и ткани брюшной стенки. Определить его можно по сильным болям в животе, ощущению распирания;
- Тазовый актиномикоз, который определяется:
- появлением ознобов;
- высокой температурой;
- снижением массы тела;
- болезненными ощущениями в животе.
- Костно-мышечный актиномикоз. При этом поражаются кости черепа, челюсти, ребра, верхние конечности, тазовые кости;
- Актиномикоз центральной нервной системы. Тут замечается поражение тканей центральной нервной системы (спинного и головного мозга), и в результате развивается абсцесс (формируется полное образование, которое наполнено гнойным содержанием);
- Актиномикоз кожи можно определить по:
- появлению кожных инфильтратов и гнойных язв;
- разрушению тканей, которые лежат глубже;
- заживлению язв, при которых образовывается неровный мостикообразный рубец или кожная атрофия.
Причины
- заболевание часто можно встретить у людей с низким иммунитетом. С ослаблением защитных функций организма могут активизироваться возбудители, которые уже есть в организме человека или проникают в него извне;
- из окружающей среды возбудитель может проникнуть в организм через ротовую полость, через дыхательные пути, попасть через поверхность какой-либо раны или поврежденного участка в случае контакта с землей или пылью;
- заражение кожи извне (экзогенное) наблюдается заметно реже, на коже процесс очень часто развивается вторично в случае распространения процесса в тканях, которые лежат глубже, и в органах, которые находятся в направлении кожного покрова;
- брюшной или абдоминальный актиномикоз человека может появиться по причине разрыва стенки аппендицита;
- в случае язвенной болезни кишечника после гастрэктомии (удаления желудка) может появиться актиномикоз поддиафрагмального пространства;
- актиномикоз кишечника может развиваться на фоне таких болезней, как брюшной тиф, амебная дизентерия, травмы;
- тазовый актиномикоз проявляется в том случае, если более чем на протяжении двух лет использовались внутриматочные спирали;
- актиномикоз легких развивается в случае попадания возбудителя в дыхательные пути либо в качестве осложнения при абдоминальном или шейно-лицевом актиномикозе;
- актиномикоз мышечно-костной системы может проявляться в результате поражения или травм мягких тканей.
Диагностика
Диагноз ставят при наличии следующих факторов:
- характерные инфильтраты деревянистой плотности, свищей (патологические каналы, которые соединяют глубоко лежащие структуры с кожной поверхностью), а также язв;
- друзы актиномицетов (плотные тяжи – на ощупь как плотные нити – под кожей, которые лучеобразно отходят от общего клубка).
Помимо этого проводят:
- биопсию пораженных тканей;
- микроскопию язвенного содержимого;
- может потребоваться консультация дерматолога, инфекциониста.
Лечение
При такой болезни, как актиномикоз, лечение производится следующими методами:
- показана антимикробная терапия (сильные дозы антибиотиков);
- лечение проводят после того, как симптомы исчезли, чтобы минимизировать рецидив, что является типичным для заболевания. Иногда лечение продолжается на протяжении года;
- хирургическое вмешательство проводят тогда, когда есть необходимость вскрыть очаг воспаления.
- Может развиться кариес и пародонтоз (воспаление ткани около зубов, пародонта);
- актиномикоз среднего уха может стать причиной мастоидитов – воспалений в кости висков, поражений центральной нервной системы и хронического менингита;
- шейно-лицевой либо же абдоминальный актиномикоз становятся причиной развития актиномикоза легких;
- если легочный актиномикоз будет прогрессировать, то это может стать причиной развития абдоминального актиномикоза;
- в результате абдоминального актиномикоза может появляться гепатит, пиелонефрит (заболевание почки воспалительного характера, которое провоцируется бактериальной инфекцией), почечный карбункул (поражение коры почки гнойно-невротического характера);
- вследствие развития тазового актиномикоза может появиться гидронефроз – расширение лоханки почки, которое сопровождается нарушением оттока мочи, поражение прямой кишки и тонкого кишечника, а также передней брюшной стенки, что становится причиной образования свищей (патологические каналы, которые соединяют поверхность кожи с глубоко лежащими структурами), либо же кишечной непроходимости.
Профилактика актиномикоза заключается в следующих действиях:
- санация ротовой полости (нужно придерживаться гигиены ротовой полости, вовремя определять и лечить проблемы);
- борьба с мелкими травмами, что особенно актуально для сельского населения, дезинфекция ран.
Какой врач лечит Актиномикоз (Болезнь лучистогрибковая)
Читайте также:


