Удаление катаракты после кератита
Лечение помутнения роговицы
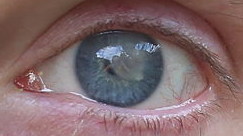
Глаз в сентябре 2015, до больницы. Пятно закрывает зрачок почти полностью, по таблице вижу всего 4 строчки (никакие стёкла увидеть больше не помогают).
Эта статья дневник пациента стационара НИИ ГБ имени Гельмгольца, примерно с середины сентября 2015 года, написан он во время нахождения в клинике на лечении. Смотрите записи дневника ниже в комментариях.
Диагноз - васкулязированное помутнение роговицы. Помутнение по всем слоям роговицы, с проросшими сосудами. Последствия метагерпесного кератита трёхлетней давности.
На фото - как выглядит глаз в сентябре 2015, до больницы. Месяц назад этого пятна не было вообще - был просто туман, который немного мешал, и так продолжалось три года. Теперь же пятно почти полностью закрывает зрачок. Глаз сквозь эту муть видит, но гораздо хуже, чем раньше, просто через туман.
Попытка избежать операции кератопластики. Глаз, как сказал врач, до конца восстановить не получится, но улучшить состояние можно.
Здесь, в отличие от обычной больницы, капли капают 8 раз в день, с 8 утра до 10 вечера, каждые два часа. Тут в выходные все по полной программе - все уколы и капли, ванночки, не работает только физиотерапия и утреннего осмотра врачебного нету. Но если кладут в пятницу (тут такие есть) - то все уже назначат, так что выходные не зазря лежишь, а все получаешь, как в будни. Уколы в глаза делает дежурный врач, в попу - сестры. Без внимания не остаешься.
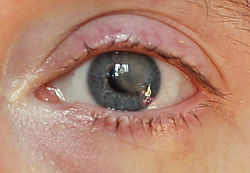
Глаз после больницы (через 2 недели). Помутнение меньше и прозрачнее, гораздо лучше вижу (9 строчек), но ещё предстоит много работать, чтобы пятно убрать.
Итоги: внешний слой роговицы восстановился, с глубокими слоями труднее. Врач сказала, что за одну госпитализацию справиться, скорее всего, не получится, и весной желательно будет повторить лечение в стационаре. После выписки сейчас много всего нужно будет делать дома - это все очень подробно распишут. Я так понимаю, глаз можно восстановить практически до конца, но нужно время.
Лечение в моем случае требует нескольких месяцев интенсивного лечения. После двух недель в больнице глаз, который видел только 4 строчки (с трудом), смог увидеть 9, частично даже 10-ую строку вижу (с коррекцией, конечно, у меня минус 7, просто до больница никакие стекла больше 4-х строчек видеть не могли помочь!). Пятно пока есть, но оно меньше и прозрачнее. Дали план лечения на три следующие недели, потом - на осмотр для дальнейшей консультации, что делать.
Несколько месяцев спустя
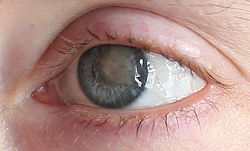
Фото глаза в конце января 2016, примерно через 4 месяца после выписки из больницы. Помутнение после ОРЗ опять стало становиться плотнее.
Поступление на госпитализацию в Гельмгольца
Регистратура с 8-30, но народ у дверей аж с шести утра собирается - смысла в этом нет, тут три окошка, к девяти уже вообще относительно свободно. Дальше у вирусолога живая очередь, не по номерам. У вирусолога всего 8 человек на весь день. Так что большой толпы не собирается.
Госпитализация в больнице начинается с 12 часов, раньше приезжать не нужно. Нужно завести большую карту, затем оплатить (для тех, кто ложится платно). И потом - в отделение. Врач осматривает в тот же день при поступлении, назначает лечение, и на ужин уже точно попадете в столовую, а может даже и на обед. Мне назначили уколы в глаз (3 лекарства в одном шприце - декаметазон, солкосерил, новокаин). И ванночки для глаза с глюкозой, плюс капли. Завтра назначат еще и процедуры.

Вирусное отделение в Гельмгольца находится в 3 корпусе, само отделение - на втором этаже. Гостей встречаем внизу, на этаж посетителей не пускают.

Первый этаж третьего корпуса в Гельмгольца - большой холл, кабинеты рентгена, и другие. Основной корпус, с регистратурой внизу ,- пятый. Поступающих на госпитализацию принимают во втором корпусе, там же - этаж платных услуг, оплата лечения при госпитализации. Корпуса невысокие, находятся рядом, далеко ходить не приходится.

В основных палатах (мужские и женские палаты) - по 6 человек. Там же, в общих палатах, лежат и платники (2 тысячи рублей в день койко-место плюс 1 тысяча - лечение, все включено, доплачивать не нужно), с питанием конечно.
Есть пара мест чуть дороже, на тысячу рублей, отдельные небольшие палаты. В боксе две отдельные палаты, отдельно туалет и душевая кабина (в общих палатах только туалет, душ - один на этаже, общий). Палату можно кварцевать. Итого такое место обходится не в три, а в четыре тысячи рублей в день. Палата на фото.

И с другого ракурса, та же палата.
План расположения корпусов в НИИ Гельмгольца, стенд расположен на территории института.

Дверь кабинета физиотерапии - магнитофорез, электрофорез. 5 корпус, 6 этаж.

6 этаж 5-го корпуса - здесь принимает врач офтальмолог-вирусолог (консультации по записи), также на этом этаже и кабинет физиотерапии, и кабинет, где берут мазки-соскобы из глаза. На первом этаже этого корпуса - главный вход и регистратура, на втором - заведение карт и оплата консультаций, а также буфет. На третьем этаже принимает по записи обычный офтальмолог, и на других этажах - тоже много разных кабинетов.
Погулять тут как минимум на территории можно, между корпусами, тут дворик небольшой, можно на территории побыть, приятно. За территорию - с разрешения сестры, тут многие ходят - и в аптеку, и в продуктовый, есть здесь магазины поблизости, так что если что купить надо - то есть где.
Аптека здесь хотя и есть прямо на территории, она железной решеткой отгорожена, вход по карточке, можно взять у охраны или сестры. Но я так хожу - постоишь там, кто-нибудь из сотрудников пройдет, откроет, сначала так туда выйдешь, а потом у двери стоишь, чтоб обратно войти. Минут по 5-10, бывает, стоишь, но погода хорошая, я и не тороплюсь.
Лекарства. Лечение помутнения роговицы
У каждого - свои назначения, в моём случае список таков:
Помимо дексаметазона, солкосерил (его же и колят, вместе с чем-то еще), тауфон, корнерегель, Вита-пос, хила комод. А во время болезни еще офтальмоферон.
Про профилактику воспалений - что делать, если простудилась - говорили про Офтальмоферон и Корнерегель, они всегда под рукой должны быть.
Домой после выписки: Баларпан, Корнерегель, Максидекс, ВитА-Пос, Хило-комод. Если заболеваю - ко всему этому Офтальмоферон 4 раза в день. Вместо Корнерегеля можно гель Солкосерил.
Баларпан и Хило-комод можно всем, и в здоровый глаз, они поддерживают роговицу, также как и Корнерегель, от них точно вреда не будет, можно пользоваться много, в том числе когда глаза устают.
Левомицетин и Калия йодид - не про то. Калия йодид - рассасывающие капли, но они уже старые, довольно слабые, сейчас лекарства лучше и сильнее используют. А Левомецитин вместо Офтальмоферона не годится. Актипол - тоже не про то (три года назад в 15-ой мне его выписывали, может тогда было и надо, но с помутнением - точно нет). Времена меняются, лекарства - тоже. И это хорошо!
Что касается Черники-форте, Стрикса, Лютеина, Офтальмо-Компливита, и других витамин для глаз. Хуже не будет, но эффекта через два дня тоже ждать не стоит. Может, через два года хотя бы. И через 22 - вряд ли. Чернику, землянику, и другие ягоды кушать стоит, но рассчитывать, что витаминки спасут глаза - это заблуждение.
Ванночки для глаз с глюкозой
Они нужны далеко не всем - только если назначает врач. Из 30 человек в отделении ванночки были назначены четверым, включая меня.
Про ванночки с глюкозой - рассасывающие и снимающие отек. Глюкоза для них берется 20 процентная, если процентаж больше, разводят физраствором или водой для инъекций до 20 процентов. Наливаем ванночки-стаканчики, опускаем глаз (или глаза - тогда два стаканчика), и моргаем-вращаем глазами минут 10. Надо запасаться салфеткой - раствор начинает из носа литься. Процедура еще та - глаз дерет как следует. После закладывают корнерегель.
После процедуры глаз выглядит кошмарно - красный, заплывший. Если б первый раз такое дома делала - наверное б скорую от страха вызвала. Но это нормально, за час-два глаз отходит.
Спросила у врача, а три раза в день ванночки с глюкозой делать можно? Чтоб уж лечиться так лечиться. Сказали, ни в коем случае, а то роговица облезет. Так что придется меру соблюдать - потихоньку и не торопясь. Недаром эта процедура такая "вырвиглазная".
Одна женщина здесь сказала, что ей в одной из больниц (в регионе) сказали 40 процентную глюкозу капать (не ванночки, а капать), что врачей в Гельмгольце сильно удивило - они берут только 20 процентную глюкозу, не выше.
И еще про глюкозу; в свое время в интернете читала про народные методы рассасывания бельма - один из способов упоминается как "задувание сахарной пудры в глаза". Собакам так бельмо лечат, и кошкам. Врачу в платной клинике об этом сказала (человеку тоже можно?), она ответила, зачем вдувать пудру, когда можно просто капать глюкозу? А оказывается, можно не только капать, но и ванночки с ней делать. Это человеческий способ - народный метод в современном медицинском исполнении.
Магнитофорез и электрофорез
Это процедуру физиотерапии, их назначает физиотерапевт (в 5 корпусе) - сначала ко врачу, потом ходим на процедуры, как назначено.
Магнитофорез, кстати, это тоже процедура для рассасывания.
Физиотерапию мне пока магнитофорез назначили. Капают Дексаметазон, потом прислоняешься закрытым глазом к специальному устройству, и после капают баларпан и корнерегель. Через 5 дней баларпан сняли, остался декс и корнерегель.
Это не больно совсем, ничего особо не чувствуешь. Электрофорез тоже не больно, тут некоторым делают. Тут 30 человек в отделении, у всех похожие проблемы - с роговицей, у кого что. Язвы, кератиты, помутнения, и тп.

Прибор для проведения процедуры магнитотерапии, проводят в том числе и маленьким детям. Устройство выглядит просто. Перед процедурой закапывают глаза (каплями, которые выписывает врач, в моем случае это Дексаметазон), "кубик" протирают спиртом, включают прибор, и нужно глазом (закрытым!) плотно прислониться к этому кубику. Мне процедуру проводят на один глаз, но у прибора "кубиков" два, так что проводить магнитотерапию можно сразу на 2 глаза. Сидишь минут 5-10, ничего особо не чувствуешь, прибор пищит, когда процедура завершена. После - снова капли ( у меня - баларпан и мазь корнерегель).

И еще одно фото - устройство для проведения процедуры магнитофореза.
Заметки на тему: лечение проблем с глазами
Байки из офтальмологической больницы, из рассказов-разговоров.
После операции кератопластика рожать можно только через кесарево сечение. Так что по возможности в молодости лучше лечить.
По слухам пациентов в больнице, удачно приживается роговица при кератопластике только в 2-3 случаях из 10.
После поездки на море женщина одна сейчас тут оказалась - отдохнула, называется. 9 лет назад делали кератопластику, все было нормально, а тут на море в глаза водой плеснули, попала ей какая-то палочка (название не запомнила) - и теперь большие проблемы.
У бабушки после операции по замене хрусталика (катаракта) начались проблемы с глазом: как заболеет, так инфекция попадает, начинается воспаление. Лечится в Гельмгольца, и все у нее тоже непросто.
Один из ребят сказал, что в том году в сентябре хватанул инфекцию в глаза (оба), и к декабрю практически перестал видеть. Сказал, что если кто из Питера - то вирусолога в Питере нет, даже и не искать, ехать сюда. Он не видит уже почти год, сейчас его к операции готовят - сказал, там из-за катаракты хрусталик прилип к радужке, операцию делали полтора часа, вынимали хрусталлик, скоро вот будет еще операция. Пока лежит, через месяц в хирургию должен идти.
Прошу прощения у врачей за непрофессиональные рассказы - пересказываюттак, как проблемы понимаем мы, пациенты.
Да вот не знаю, что помогло, честно говоря. Капли, наверное? Декс периодически капала года 2-3 подряд.
До конца не проходит, нет, туман так и останется(( Но хоть со стороны не видно, уже радость. К этому трудно привыкнуть, только смириться остается.
У меня теперь всегда и везде с собой лекарства для глаз, не раз уже всей семье помогали. Если не просыпать, то больше не повторится.
Добрый день! Скажите как ваша роговица сейчас себя чувствует?
Практически как здоровая. Туман небольшой остался, но он меньше, чем после болезни было. Недавно даже рискнула на день линзы однодневки одеть, нормально)
Уже года два не проводила никаких курсов с каплями. Решила все же для профилактики на месяц сейчас курса декса провести, на всякий случай. Но особой необходимости в этом нет.
Кератит глаза воспалительное заболевание фиброзной оболочки глазного яблока (роговицы), вызванное 
различными инфекционными агентами. Причиной кератита может послужить бактериальная флора, вирусный агент, грибковая колония, а так же может быть паразитический кератит. Неинфекционный кератит может стать причиной травмы глаза, например, при ношении мягких или жестких контактных линз.
Если вы отмечаете покраснения глаза и у вас есть приведенные ниже симптомы кератита, следует незамедлительно на прием к офтальмологу. В клинике Святослава Федорова в кротчайшие сроки можно вылечить кератит легкой и средней степени, как правило, без потери зрения. Если вовремя не начать лечение кератита он может привести к серьезным зрительным нарушениям, например к язве роговице.
Кератит: симптомы и проявления:
- Покраснение глазного яблока
- Болевые ощущения, обычно одностороннее
- Повышенная продукция слезы
- Отделяемое из глазного яблока (гнойное, слизистое или слизисто-гнойное)
- Отек век, затруднение в открытие глазного яблока
- Затуманенность, размытость и снижение зрения
- Повышенная чувствительность к свету
- Ощущение инородного тела в глазу
Если вы заметили несколько из перечисленных симптомов кератита глаза необходимо в этот же день записаться на прием к офтальмологу. Задержка диагностики и лечения кератита глаза может привести к серьезным осложнениям, включая потерю зрения.
Причины кератита глаза:
- Аденовирусный кератит обычно сочетается с конъюнктивитом, возникает на фоне заболевания ОРВИ. Другой причиной вирусного кератита является вирус простого герпеса, при обострении и возобновление репликации вируса происходит его размножение по нервным волокнам роговицы. Не менее распространенным кератитом глаза является, герметический кератит. Причиной его возникновения является вирус простого герпеса. Размножение вируса происходит по нервным волокнам роговицы.
- Травма передней поверхности глазного яблока, как поверхность повреждение роговицы, так и проникающее ранение может приводить к кератиту глаза. Инфицирование раневой поверхности, бактериальной, вирусной или грибковой флоры приводит к развитию соответствующего кератита глаза. При эрозии или ранение глаза необходимо обратиться на консультацию к офтальмологу для назначения превентивной антибиотикотерапии.
- Акантамебный кератит возникает при неправильной гигиене контактных линз. Акантамеба является паразитом, который присутствует в растворе, в контейнере для хранения линз или на контактной линзе при неправильном хранении и гигиене, а так же при неправильной смене мягких контактных линз. Такой кератит глаза поддается лечению очень тяжело.
- Так же очень опасным является грибковый кератит, обычно он возникает вторично при эрозии роговой оболочки. Особенно опасно заражение при ослабленном иммунитете. Грибковый кератит требует немедленного лечения, так как очень часто приводит к грубым необратимым помутнениям роговицы.
Кератит. Лечение медикаментозное
Лечение бактериального кератита глаза требует назначения лечения в зависимости от инфекционного агента. Терапевтическая офтальмология в настоящее время обладает широким спектром противомикробных препаратов, как спектра воздействия, так и точечного влияния на инфекцию. В ряде случаев к терапии бактериального кератита добавляют противовоспалительные препараты нестероидные и \ или стероидные.
Вирусные кератиты требуют назначения противовирусных препаратов (интерферонов), а так же для профилактики вторичной инфекции следует обязательно назначать противомикробные антибактериальные средства в сочетании с противовоспалительными препаратами.
В лечение грибковых кератитов соблюдается тот же принцип, что и при лечении вирусного кератита глаза. Грибковый кератит глаза требует лечения по двум направлениям: противогрибковые препараты в сочетании с антибактериальными каплями, что обеспечивает нейтрализацию флоры вызвавшей кератит глаза, а так же профилактику вторичной инфекции.
При всех типах кератита глаза назначают протекторы роговой оболочки глаза, например корнерегель. Этот тип препаратов позволяет снизить болевой синдром и общий дискомфорт от болезни.
В зависимости от того типа кератит, а так же глубины воспалительного процесса, симптомы, лечение и длительность процесса различны. Все типы кератита глаза могут влиять на зрение, особенно в период активного воспаления. В некоторых случаях, а так же при несвоевременном лечении, потеря зрительных функций может быть безвозвратной. У пациентов с поверхностным эпителиальным кератитом восстановление зрение происходит до исходных значений.
Воспаление в строме (среднем слое роговицы) может вызывать помутнения роговицы, которые не проходят даже после полного выздоровления. Однако, в большинстве случаев зрение восстанавливается до исходных параметров. Длительность рассасывания стромальных помутнений различна и зависит от причины кератита глаза, как правило, регресс происходит в течение месяца.
Воспаление в эндотелиальном слое, самом глубоком, всегда приводит к ухудшению зрения, а так же может стать причиной прободения роговицы. Повреждение эндотелиального слоя в ряде случаев может потребовать даже хирургического лечения.


| Консультация врача-офтальмолога (без обследования) | 1500 (взрослые) |
| Консультация врача-офтальмолога (без обследования) повторная при воспалительных заболеваниях | 650 (взрослые) |
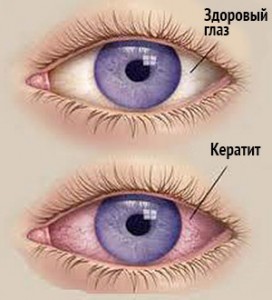
Одним из частых воспалительных заболеваний глаз является кератит. Это группа заболеваний прозрачной оболочки глаза, имеющее различную этиологию, вызывает помутнение роговицы и снижение зрения. Помутнение роговицы возникает из-за скопления инфильтрата на ее поверхности, что привозит к снижению качества зрения.
Опасность этого заболевания в том, что при несвоевременном лечении происходит развитие воспалительного процесса, который приводит к необратимым изменениям в роговице глаза, снижению и потере зрения.
К факторам, которые увеличивают риск возникновения и развития кератита относятся: синдром сухого глаза, снижение иммунитета, использование контактных линз, нарушением обмена веществ, различными патологии других систем организма.
В зависимости от причины заболевания выделяют:
инфекционные кератиты (возбудителями являются вирусы, бактерии, грибки или паразиты),
травматические кератиты (возникают в следствии механического, химического и иных воздействий на орган зрения),
аллергические кератиты (являются осложнением аллергической реакции организма)

Основным признаком развития кератита является роговичный синдром. В него входят целый ряд симптомов, таких как: резкие боли в глазу, обильное слезотечение, светобоязнь, снижение остроты зрения, непроизвольное моргание (блефороспазм), ощущение инородного тела в глазу, покраснение глазного яблока. При проявлении первых симптомов заболевания необходимо обратиться к офтальмологу для проведения необходимых диагностических исследований, на основании которых будет назначено лечение.
Для диагностики этого заболевания основным методом является биомикроскопия глаза. Во время данного исследования проводится осмотр при помощи щелевой лампы, что позволяет определить стадию заболевания и глубину поражения воспалительным процессом.
Также может быть использована проба с флюоресцеином, которая с помощью специального вещества окрашивает зону поражения заболеванием. При определении тактики лечения воспалительного заболевания важную роль играет определение его возбудителя. Для этой цели применяется бактериологическое исследование. После определения чувствительности возбудителя заболевания к определенным антибиотикам может быть назначено максимально эффективное лечение с применением препаратов, которые будут воздействовать на возбудителя.
Определение тактики лечения кератитов, происходит после проведения всех необходимых исследований и получения результатов анализов, так как методы эффективной борьбы с заболеванием зависят от стадии заболевания, типа возбудителя и иных индивидуальных факторов.
Для лечения кератитов применяют медикаментозную терапию. Антибиотики и противовоспалительные препараты используются в виде капель, инъекция и глазных мазей местного действия, а также таблеток и внутримышечных уколов.
Если к лечению заболевания приступить на поздней стадии, когда воспалительный процесс проник глубоко, особенно если задета центральная зона роговицы, данное заболевание может значительно и безвозвратно снизить качество зрение.
Основными методами профилактики развития кератитов являются гигиена глаз, особенно при ношении контактных линз, укрепление общего иммунитета, исключение возможности травм органа зрения, а при проявлении первых признаков заболевания срочное обращение к офтальмологу.
Эпителиально-стромальные поверхностные дистрофии роговицы
Это группа заболеваний роговицы имеющих семейно-наследственный характер. Как правило, дистрофии – это врожденные заболевания, но бывает, что они возникают в детстве или подростковом периоде. Существуют различные типы дистрофий – решетчатая, пятнистая, кристаллическая, крошковидная, лентовидная. Заболевание обычно поражает оба глаза.
Лечение консервативное с применением местных витаминных капель, питательных гелей и мазей (солкосерил, актовегин, витапос). В некоторых случаях по показаниям возможно проведение фототерапевтической кератэктомии.
Буллезная кератопатия
Это заболевание возникает, как правило, после перенесенных хирургических вмешательств на глазном яблоке – экстракции катаракты без или с имплантацией искусственного хрусталика, повторные антиглаукоматозные операции, витрэктомия и др.
Реже причиной возникновения являются механические и ожоговые травмы роговицы, неоднократные рецидивы герпетического увеокератита. Заболевание нередко носит наследственно-семейный характер.
Характерно образование стойких помутнений, снижение остроты зрения вплоть до слепоты и развития болевого синдрома разной степени выраженности от ощущения инородного тела до сильной боли, что связано с появлением пузырей в эпителии.
У всех больных, оперированных ФТК, были отмечены приостановка в прогрессировании буллезной кератопатии, устранение болевых ощущений, четкое снижение отека, повышение остроты зрения.
Рубцы после герпесвирусного и аденовирусного кератита
После воспалительных заболеваний глаз, вызванных вирусами герпеса и аденовирусом, на роговице образуются рубцы, снижающие остроту зрения. С помощью ФТК имеющиеся помутнения удалось устранить полностью, либо значительно уменьшить их интенсивность.
Рубцы роговицы, возникшие после травмы, ожога, операции
Рубцы, возникшие после травмы или ожога глаз, после некоторых операций на роговице, могут быть также устранены с помощью ФТК.
Рецидивирующая эрозия роговицы
Этим заболеванием страдают в основном женщины в возрасте 30-60 лет. Заболевание развивается после травмы органическими инородными телами (ветки деревьев, ногти, бумага и др.).
Характеризуется частыми рецидивами сопровождающимися мучительной резкой болью. Как правило, боли возникают в середине ночи, внезапно, при открытии глаз и сопровождаются сильным слезотечением.
Лечение – сначала консервативное с применением витаминных капель, питательных гелей и мазей (солкосерил, актовегин, витапос), противовирусных средств (полудан, офтальмоферон). При частых рецидивах применяется метод ФТК.
Это прогрессирующее дегенеративное заболевание роговицы, характеризующееся ее центральным истончением, увеличением кривизны и, в конечном итоге, рубцеванием.
Кератоконус возникает, как правило, в подростковом или молодом возрасте, характеризуется двусторонним поражением, быстро прогрессирующим снижением остроты зрения, приводя, таким образом, к инвалидизации больных в молодом, работоспособном возрасте.
Пациентов с роговичной патологией, и в том числе с кератоконусом, в нашей клинике консультирует доктор медицинских наук Евгения Аркадьевна Каспарова.
Нашей клиникой специально был разработан уникальный комплекс диагностических и хирургических мероприятий для пациентов с различными стадиями кератоконуса.
Кератиты
Кератиты – воспаления роговой оболочки. Причинами кератитов могут быть бактерии, вирусы, грибки. Кератит может возникнуть при наличии инфекции в организме: туберкулез, сифилис, герпетическая инфекция, заболевания придаточных пазух носа (гайморит), воспаление слезного мешка.
При повреждении роговицы, например, при ударе веткой дерева по глазу, инфекция проникает внутрь роговицы, и развивается бактериальный кератит.
Среди вирусных кератитов наиболее распространенными являются герпетический (вызывается вирусом герпеса) и аденовирусный (вызывается аденовирусом). Герпетический кератит часто сопровождается высыпанием пузырьков герпеса на губах или на коже носа и век. Аденовирусный может возникнуть после перенесенного простудного заболевания и ангины.
Беспокоит покраснение глаза, боль, светобоязнь, слезотечение, ощущение инородного тела, резко снижается острота зрения. При бактериальных кератитах отмечается обильное гнойное отделяемое из глаза.
Категорически запрещается заниматься самолечением. Следует немедленно обращаться к офтальмологу, который назначит правильное лечение. При необходимости проводится госпитализация в глазное отделение. Неправильно леченный кератит может привести к проникновению инфекции внутрь глаза и к частичной или полной потере зрения.
Отдельно следует выделить аллергические кератиты.
Аллергические кератиты возникают обычно в детском или подростковом возрасте. Причиной возникновения являются аллергические реакции на продукты питания, лекарства, шерсть домашних животных. Иногда аллергические кератиты возникают после различных вакцинаций, прививок. Часто причину заболевания видят в ухудшении экологии окружающей среды.
Заболевание длительное: у нас были пациенты, страдавшие им в течение 8-10 лет. Провляется аллергический кератит в постоянном и обильном слезотечении и светобоязни, резях и жжении в глазу, покраснении глаза и, конечно, снижении зрения. Хороший терапевтический эффект дает проведение ФТК.
Изобретение относится к медицине и предназначено для лечения помутнений роговицы после вирусных кератитов. Фототерапевтическую кератоэктомию проводят в зоне абляции роговицы диаметром 9 мм. В первый день после операции проводят противорецидивное лечение раствором полудана в виде субконъюктивальных инъекций 1 - 2 раза в неделю по 100 - 200 А.ед. в 0,5 мл физиологического раствора и в виде инстилляций раствора полудана 200 А.ед. в 2,0 мл физиологического раствора. Вводят в конъюктивальный мешок оперированного глаза 2 - 4 раза в день по 1 - 2 капле. Способ позволяет избежать появления астигматизма.
Изобретение относится к медицине, точнее к офтальмологии, и касается лечения помутнений роговицы после вирусных кератитов.
Из всех оболочек глазного яблока чаще поражается наружная оболочка, главным образом ее передняя часть - роговица. Два основных фактора влияет на это: один из них - слабая защищенность ее от неблагоприятных внешних воздействий, другой - роговая оболочка не имеет собственных сосудов, что приводит к худшим условиям питания по сравнению с другими оболочками.
Клиническая картина - важнейший критерий в ранней диагностике вирусных кератитов. Однако присущий ему полиморфизм затрудняет своевременную диагностику этого заболевания, тем не менее можно выявить группу общих признаков, характерных для различных клинических форм болезни: частая связь вирусного кератита с общим инфекционным заболеванием; наличие сопутствующих герпетических высыпаний на коже лица и слизистой оболочке губ; нейротрофический характер поражения; неврологическая боль по ходу ветвей тройничного нерва; склонность к рецидивам.
Наиболее близким способом лечения помутнений роговицы после вирусных кератитов является фототерапевтическая кератэктомия на эксимерном лазере. При операции зона абляции роговицы соответствует размеру помутнения роговицы. Обычно диаметр помутнения составляет 1-3 мм, соответственно и зона абляции равна 1-3 мм (Graefe's Arcyive f. Climical and Expte Ophthamol., 1997, v. 235, 5, 296-305).
Недостатком этого способа является возможность частых рецидивов кератитов (до 30-40% случаев), а также появление неправильного астигматизма, который трудно поддается коррекции.
Предложенный способ лечения помутнений роговицы после вирусных кератитов, включает в себя фототерапевтическую кератэктомию с помощью эксимерного лазера, причем фототерапевтическую кератoэктомию проводят в зоне абляции 9 мм, в первый день после операции проводят противорецидивное лечение раствором полудана в виде субконъюктивальных инъекций 1-2 раза в неделю по 100-200 А.ед. в 0,5 мл физиологического раствора и в виде инстилляций раствора полудана 200 ед. в 2,0 мл в конъюктивальный мешок оперированного глаза 2-4 раза в день по 1-2 капле.
Согласно предложенному способу создается максимально возможная зона абляции - 9 мм, именно такая максимальная зона абляции позволяет удалить вирусы, находящиеся в латентной форме. Когда зона абляции составляет диаметр помутнений, то не захватываются участки, находящиеся рядом. Согласно нашим исследованиям новые помутнения возникают рядом с теми, которые были удалены, именно этот факт позволил сделать вывод, что вокруг помутнений после вирусных кератитов существуют зоны, в которых находятся вирусы в состоянии покоя.
Использование раствора полудана при лечении вирусных кератитов известно (см. А.А. Каспаров "Офтальмогерпес".- М.: Медицина, 1994, с. 175-177). В источнике говорится об использовании полудана как терапевтического средства при лечении острых вирусных кератитов, однако в источнике не упоминается об использовании полудана как профилактического средства при лечении помутнений после вирусных кератитов. Сочетание фототерапевтической кератоэктомии с последующим профилактическим лечением полуданом приводит не только к устранению помутнений в глазу, но и уменьшает возможность рецидивов вирусных кератитов. Первые пациенты, на которых была применена настоящая методика лечения, обратились в клинику 15 месяцев назад, в течение года пациенты наблюдались в клинике, жалоб на зрение не было. К настоящему времени было проведено 34 операции, жалоб у пациентов, которые продолжают наблюдаться в клинике, не поступало. Рецидивов вирусных кератитов не наблюдалось. Очень важно и то, что лечение начинают сразу на первый день после операции, когда роговица еще не эпителизировалась.
В известном способе лечения помутнений после вирусных кератитов, когда используется только фототерапевтическая кератоэктомия, рецидивы отмечались в 30-40%. В предложенном способе не отмечались рецидивы, что позволяет утверждать необходимость и достаточность признаков, изложенных в формуле изобретения для достижения технического результата. Кроме того, при создании такой большой зоны абляции резко снижается вероятность возникновения неправильного астигматизма после проведения фототерапевтической кератоэктомии.
Известно, что полудан является индуктором интерферона, к препаратам этого ряда относятся также "Вирулекс" и "Зовиракс". Однако, по нашим данным, указанные препараты не так эффективны, как полудан, поэтому в нашей клинике используется только полудан в данной методике.
Обычно лечение полуданом проводят в течение 3-10 дней после полной эпителизации зоны абляции. Если у пациента бывают частые рецидивы, то применяют высокие концентрации полудана и лечение проводят после эпителизации в течение длительного срока, если у пациента не было рецидивов, то обычно лечение прекращают через три дня после эпителизации.
Основным симптомом кератита, в том числе и вирусного, является помутнение роговицы, обусловленное инфильтрацией ее клеточными элементами и отеком. Помутнения могут быть различной величины и формы, они располагаются в различных участках роговицы, могут локализоваться в ее поверхностных или глубоких слоях. В зависимости от характера клеточных элементов варьируется цвет помутнения: серый цвет при наличии лимфоидных клеток и желтый цвет при наличии лейкоцитов. При цитологическом исследовании обнаруживают преобладание клеток моноцитарного типа и выраженную дегенерацию эпителиальных клеток.
В клинику обратился пациент П., 40 лет, с жалобами на снижение зрения правого глаза. Установлено, что полгода назад пациент перенес аденовирусный кератоконъюнктивит правого глаза. При осмотре глаз спокойный, в центре роговицы 3 круглых помутнения диаметром от 1 до 3 мм. Острота зрения 0,2, откорригировать зрение не удалось.
Было решено провести фототерапевтическую кератоэктомию с использованием эксимерного лазера. Зона абляции составляла 9 мм, в нее вошли все три помутнения. В первый же день после операции была произведена субконъюктивальная инъекция раствора полудана 100 А.ед в 0,5 мл физиологического раствора. После этого были назначены инстилляции раствора полудана 200 А.ед. в 2 мл физиологического раствора по 2 капле 4 раза в день ежедневно. При осмотре пациента на четвертый день после фототерапевтической кератоэктомии установлено, что зона абляции полностью эпителизировалась. Были продолжены инстилляции полудана в течение 10 дней, через неделю после операции была сделана еще одна субконъюктивальная инъекция раствора полудана.
При наблюдении пациента в течение года не отмечалось жалоб последнего на недостатки зрения. Острота зрения сохранялась высокой, роговица была сферичной, рефракция + 0,25 D.
В клинику обратился пациент Л., 21 года, с жалобами на ухудшение зрения. При анамнезе выяснено, что пациент занимается плаванием и у него несколько месяцев назад был острый фолликулярный конъюнктивит с включениями Провачека-Гальберштедтера. При осмотре было выявлено, что в левом глазу имеется помутнение размером 4,5 мм. Глаз спокойный. Пациенту была предложена фототерапевтическая кератоэктомия. Операция проводилась на эксимерном лазере, зона абляции роговицы составила 9 мм. На первый же день после операции была проведена субконъюктивальная инъекция раствора полудана 100 А. ед. в 0,5 мл физиологического раствора. После этого были назначены инстилляции раствора полудана 200 А.ед. по 2 капле 3 раза в день. На четвертый день после операции зона абляции полностью эпителизировалась. Инстилляции раствором полудана продолжались еще три дня, после чего лечение было прекращено. Пациент наблюдался в течение года после фототерапевтической кератоэктомии, острота зрения 1,0, роговица была сферической, рефракция составляла 0,25 D. Жалобы у пациента отсутствовали.
В клинику обратилась пациентка К., 34 лет, с жалобами на ухудшение зрения. При анамнезе выяснено, что полтора года назад пациентка перенесла буллезный кератоиридоциклит. Впоследствии возникали рецидивы и проводилось терапевтическое лечение. При осмотре правого глаза были обнаружены помутнения диаметром от 1 до 3 мм, глаз спокойный. Пациентке была проведена фототерапевтическая кератоэктомия с зоной абляции 3 мм, в первый день после операции была сделана субконъюктивальная инъекция полудана 200 А.ед. в 0,5 мл физиологического раствора и назначены инстилляции полудана 200 А. ед. в 2,0 мл физиологического раствора по 2 капле 4 раза в день. Зона абляции эпителизировалась на пятый день после операции. Была сделана вторая субконъюктивальная инъекция полудана и продолжили инстилляции полуданом. Через пятнадцать дней после операции лечение было отменено.
При наблюдении пациентки в течение года отмечена высокая острота зрения, роговица была сферична. Рецидивов заболевания отмечено не было.
Таким образом, предложенный способ позволяет лечить помутнения роговицы после вирусных кератитов, позволяет избежать рецидивов заболевания, не приводит к появлению неправильного астигматизма.
Способ лечения помутнений роговицы после вирусных кератитов фототерапевтической кератоэктомией с использованием эксимерного лазера, отличающийся тем, что фототерапевтическую кератоэктомию проводят в зоне абляции роговицы диаметром 9 мм и в первый день после операции проводят противорецидивное лечение раствором полудана в виде субконъюктивальных инъекций 1 - 2 раза в неделю по 100 - 200 А.ед. в 0,5 мл физиологического раствора и в виде инстилляций раствора полудана 200 А.ед. в 2,0 мл физиологического раствора в конъюктивальный мешок оперированного глаза 2 - 4 раза в день по 1 - 2 капле.
NF4A Восстановление действия патента Российской Федерации на изобретение
Читайте также:


