Панкреонекроз и гепатит с
Острый панкреатит - это острое воспаление поджелудочной железы, тяжелое заболевание, которое часто приводит к отмиранию (некрозу) части или даже всего органа. Это, в свою очередь, является причиной смерти от 40% до 70% больных на панкреонекроз, и даже в лучших хирургических центрах мира летальность от данного заболевания составляет не ниже 20%.
Острый панкреатит считается третьим по распространенности заболеванием брюшной полости, требующим срочного хирургического вмешательства. Основными причинами острого панкреатита являются злоупотребление алкоголем (наблюдается у пациентов в возрасте около 40 лет) и желчекаменная болезнь (у пациентов старше 60 лет).
На гистологическом препарате поджелудочной железы показана воспалительная инфильтрация, жировые клетки и некротическая ткань.
Поджелудочная железа - важный орган, который секретирует основные пищеварительные ферменты, и участвует в регуляции уровня сахара в крови, вырабатывая гормоны инсулин и глюкагон. У здоровых пациентов пищеварительные ферменты, продуцируемые поджелудочной железой, активируются только в пищеварительном тракте, тогда как при панкреатите поджелудочная железа сама себя перетравливает, усиливая тяжесть состояния.
Лечение острого панкреатита требует неотложного введения лекарственных средств, ингибирующих протеолитические ферменты, а также спазмолитиков, антибиотиков и обезболивающих. Очень часто пациенты нуждаются в хирургическом вмешательстве для удаления некротических (мертвых) тканей поджелудочной железы. Пациентам также необходимо установление дренажей для выведения жидкости с брюшной полости. В зависимости от тяжести панкреонекроза пациенту может потребоваться несколько операций.
Учитывая тяжесть данного заболевания и недостаточную эффективность общепринятых методов лечения ученые из Института клеточной терапии в Украине разработали новый метод лечения панкреонекроза с использованием стволовых клеток пуповинной крови и ткани пупочного канатика.
Новый метод лечения апробирован в рандомизированном плацебо-контролируемом клиническом исследовании, одобренном Министерством здравоохранения Украины (протокол № Р-007/08 код Р-001.08), целью которого было оценить эффективность препарата стволовых клеток пуповинной крови “Pancrostem”. Клиническому исследованию предшествовали доклинические испытания на животных, которые показали эффективность предложенного подхода. Исследование продолжалось в течение 2008-2011 гг и охватило 179 пациентов в возрасте от 20 до 80 лет (контрольная группа - 106 пациентов и 73 пациента, которым проводилось лечение препаратом “Pancrostem”) с асептическим панкреонекрозом, инфицированным панкреонекрозом и панкреатогенными абсцессами.
“Pancrostem” - это название препарата аллогенных ядросодержащих клеток (ЯК) пуповинной крови, которые применяются в лечении панкреатита и панкреонекроза. Институт клеточной терапии заготавливал донорскую пуповинную кровь и использовал стандартные методы мануальной обработки для изоляции ЯК. Пуповинную кровь собирали по интраутеральной методике в пакеты для сбора крови с CPDA, эритроциты удалялись осаждением с применением HES, а обьем плазмы уменьшали посредством центрифугирования, ЯК криоконсервировали с расствором DMSO / Dextrane 40 в пробирках с использованием программного замораживателя. Определялись количественные и качественные характеристики препарата “Pancrostem” в соответствии с международными стандартами FACT по сбору, банкингу и выдаче пуповинной крови с некоторыми модификациями. Эти образцы донорских консервированных ЯК пуповинной крови представляют собой готовый продукт для клеточной терапии.
В клиническом испытании сравнивалась эффективность стандартного лечения панкреонекроза, описанного выше, с комбинацией общепринятого лечения с внутривенной инфузией препарата “Pancrostem”. Каждый пациент с панкреонекрозом получал ЯК пуповинной крови от одного донора без учета HLA совместимости. Объем ЯК (Pancrostem) пуповинной крови, получаемый при каждой обработке, составлял 20-50 мл, что соответствовало дозе от 240 до 1,2 млрд ЯК в препарате. Лечение препаратом “Pancrostem” начиналось на третий день после хирургического вмешательства (операция или дренирование) и продолжалось пять дней. Контрольная группа получала плацебо вместо препарата “Pancrostem”.
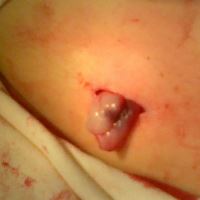
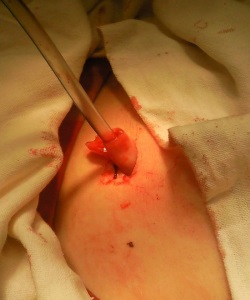
Ткань пуповины способствовала лечению панкреонекроза в рамках хирургической помощи пациентам. На фотографиях показано, что абдоминальные дренажные трубки были вставлены в оболочку нативной ткани пуповины. Контакт между брюшными ранами и тканью пуповины стимулирует репаративные процессы в соединительных тканях пациента. Криоконсервированная ткань пупочного канатика также представляет собой готовый препарат, который ранее был донирован и криоконсервирован. Ткань пупочного канатика не происходила от того же донора, что и пуповинная кровь. Лоскуты нативной кордовой ткани также использовались в качестве хирургических трансплантатов для закрытия панкреатических свищей и улучшения заживления.
На фото: абдоминальные дренажные трубки, вставленные в оболочку из нативной ткани пупочного канатика.
Результаты клинического исследования показали, что хирургические вмешательства с применением пуповинной крови и ткани пупочного канатика статистически значимо коррелировали с результатами лечения и выживаемости пациентов с панкреатитом:
-
Использование миниинвазивных хирургических методов лечения под ультрасонографическом контролем с последующим применением препарата “Pancrostem” позволило в 1,65 раза (р
О направлении отделения

Панкреонекроз – это грозное осложнение острого панкреатита суть которого заключается в омертвлении ткани поджелудочной железы. В зависимости от размеров погибшего участка различают: очаговый панкреонекроз (большая часть железы сохраняет жизнеспособность), субтотальный панкреонекроз (поражено 60-70% ткани железы), тотальный панкреонекроз (поражены все 100% железистой ткани).
Чаще всего панкреонекроз развивается вследствие злоупотребления алкоголем, после переедания, при обратном забросе активированных ферментов железы в панкреатические протоки, что возможно при желчнокаменной болезни. Но установить точную причину панкреонекроза получается не всегда, и в одном из десяти случаев она остается не выясненной.
При остром панкреатите создаются условия, когда повышенная функция поджелудочной железы сочетается с затруднением оттока ее секрета. В результате ферменты (трипсина, химотрипсина, фосфолипазы, эластазы) активируются непосредственно протоках железы и развивается ферментативное поражение железистой ткани. Ферменты разрушают стенки сосудов и проникают в кровеносное русло.
В начальной фазе патологического процесса отмечается спазм сосудов поджелудочной железы, который через некоторое время сменяется из расширением. В итоге скорость кровотока замедляется, увеличивается проницаемость сосудистой стенки, что приводит к проникновению жидкости и некоторых форменных элементов крови в окружающую железистую ткань. Пропитывание тканей жидкостью вызывает отек поджелудочной железы, а микроразрывы сосудистых стенок становятся причиной кровоизлияний в ее ткани и окружающую жировую клетчатку.
В условиях нарушенной микроциркуляции усиливается тромбообразование. Тромбы перекрывают просвет питающих сосудов и ткани железы начинают погибать. Стенки погибших клеток разрушаются и освобождают внутриклеточные ферменты липазы, которые разрушают ткани жировой клетчатки формируя очаги жирового некроза.
- Сильная боль с локализацией в левом подреберье. Боль может иррадиировать (отдавать) в левое плечо, спину, бок или в область сердца. В последнем случае начало панкреонекроза можно перепутать с инфарктом миокарда. Как правило боль постоянная и несколько облегчается если колени прижаты к животу.
- Рвота – второе важное проявление панкреонекроза. Рвота не приносит облегчения. При повреждении кровеносных сосудов в рвотных массах появляется кровь.
- Токсическое поражение печени проявляется гепатитом, который при неблагоприятном течении может закончиться дистрофией печени и печеночной недостаточностью.
- При выраженной интоксикации возможно развитие дыхательной недостаточности.
- В большинстве случаев наблюдаются поражение мочевыводящей системы с функциональной почечной недостаточностью.
- У более чем половины пациентов фиксируются психические расстройства (беспокойство, неадекватное поведение, возбуждение или состояние заторможенности), а в трети случаев развиваются тяжелые функциональные нарушения со стороны центральной нервной системы, вплоть до комы.
Основной целью комплексной терапии панкреонекроза является остановка активного патологического процесса, протекающего в клетках и тканях поджелудочной железы и профилактика осложнений гнойно-септического характера.
Наряду с консервативной медикаментозной, инфузионно-трансфузионной терапией, нередко требуется оперативное лечение – удаление некротизированных (погибших) тканей поджелудочной железы.
Абсолютными показаниями к немедленному проведению хирургического вмешательства являются следующие ситуации: тотальный или субтотальный инфицированный панкреонекроз; абсцесс в поджелудочной железе; инфицированная ложная киста (полость в поджелудочной железе); перитонит (воспаление брюшины); наличие гнойного содержимого в забрюшинном пространстве. Если инфекции нет, операции стараются избежать. И во всех случаях панкреонекроза врачи стараются обойтись малоинвазивными хирургическими вмешательствами, не вскрывая брюшную полость. Открытые операции существенно повышают риск летального исхода. Вскрытие брюшной полости – это повышенная вероятность кровотечения, инфицирования (при стерильном панкреонекрозе), повреждения органов желудочно-кишечного тракта.
Диета при панкреонекрозе очень строгая. Больному не разрешается ничего есть и пить в течение нескольких дней до и после хирургического вмешательства. Это необходимо для того, что поджелудочная железа перестала вырабатывать ферменты, которые разрушающе действуют на ткани, сосуды и нервные окончания органа. Это не означает полный голод. Пациенты с панкреатитом и панкреонекрозом в отделении реанимации получаютспециальное клиническое питание – внутривенное или зондовое, созданное специально для пациентов в критических состояниях с учетом их состояния. После наблюдения лечащим врачом за характером течения заболевания пациенту также может быть назначено специальное клиническое питание через рот маленькими глотками или через трубочку.
Основа современного клинического питания при деструктивном панкреатите – высокобелковое питание обогащенное витаминами, микроэлементами и антиоксидантами, а также при наличии показаний – пищевыми волокнами. С учетом возможной инсулинорезистентности или развития сахарного диабета могут быть рекомендованы специализированные смести с низким гликемическим индексом.
Острый панкреатит
Острый панкреатит – это острый воспалительный процесс в поджелудочной железе с разнообразным вовлечением региональных тканей и/или вовлечением других органов и систем.
При остром панкреатите происходит внутрипротоковая активация ферментов (в норме ферменты находятся в поджелудочной железе в неактивном состоянии) и запуск процесса формирования панкреонекроза. В дальнейшем процесс приобретает лавинообразный характер с образованием и выбросом в сосудистое русло вторичных, агрессивных факторов – эндотоксинов, которые в свою очередь, ведут к развитию эндотоксикоза и в дальнейшем определяют клинику течения заболевания.
Основным клиническим критерием, отличающим острый панкреатит от хронического , является восстановление нормальной функции поджелудочной железы.
В структуре острой патологии органов брюшной полости панкреатит занимает третье место – после острого аппендицита и холецистита. Ранее он регистрировался у 9-16% больных. Но за последние 20 лет заболеваемость острым панкреатитом возросла в 40 раз, значительно увеличилась частота деструктивных форм.
При подозрении на острый панкреатит больного нужно госпитализировать в хирургическое отделение. Ввиду того, что патологический процесс в поджелудочной железе развивается чрезвычайно быстро, особенно при прогрессирующих формах заболевания, необходима госпитализация больных даже с панкреатитом легкой степени тяжести.
При раннем энергичном и многокомпонентном консервативном лечении у 80-90% больных острым панкреатитом наступает выздоровление в течении 3-7 дней от начала лечения. Ранняя госпитализация необходима для избегания прогрессирования острого панкреатита, предупреждения перехода отечных форм болезни в некротические, для ограничения распространенности некротических изменений в поджелудочной железе.
В первые дни показан холод на эпигастральную область, что подавляет экскреторную секрецию железы. С целью обеспечения функционального покоя поджелудочной железы больной должен голодать до 7 дней. При неосложненном течении после уменьшения выраженности болей прием пищи может быть возобновлен. Пищу следует принимать маленькими порциями (до 5-6 раз в сутки). Она должна содержать много углеводов, белки и жиры ограничиваются, что снижает секрецию панкреатических ферментов.
В условиях стационара применяется не только лекарственная терапия (инфузионно-дезинтоксикационная, антибактериальная терапия, обезболивание, антиферментные препараты), но в ряде случаев и хирургическое лечение.
Хронический панкреатит
Хронический панкреатит – длительное прогрессирующее заболевание поджелудочной железы, характеризующееся появлением во время обострения признаков острого некротизирующего воспалительного процесса, постепенным замещением паренхимы органа соединительной тканью и нарастанием внешнесекреторной и инкреторной недостаточности поджелудочной железы.
За последние 30 лет в мире отмечен значительный рост числа больных острым и хроническим панкреатитом, что связывают с растущим злоупотреблением алкоголя, учащением воспалительных заболеваний ЖКТ. Чаще болеют люди 31-50 лет.
Комплексное лечение хронического панкреатита включает решение следующих задач:
1)необходимо убедить больного отказаться от употребления алкоголя и соблюдать диету.
2)Необходимо провести заместительную ферментную терапию с целью компенсации внешнесекреторной недостаточности поджелудочной железы. Лечебные мероприятия направлены на предупреждение развития осложнений и профилактику рецидивов.
Функциональный покой поджелудочной железы создается в первую очередь диетой, ограничивающей секрецию панкреатического сока и предупреждающей провоцирование миграции мелких камней. При выраженных обострениях заболевания на 3-5 дней назначается стол 0 (голод). Через 3-5 дней больного переводят на пероральное питание. Прием пищи должен быть частым (4-6 раз в сутки), небольшими порциями. Она должна быть тщательно измельченной, с большим содержанием легко перевариваемых и хорошо усваиваемых белков. Ограничивают потребление продуктов, способных стимулировать секрецию поджелудочной железы, в первую очередь жиров, кислых продуктов. Больному запрещается употребление алкоголя, острой пищи, консервов, газированных напитков, кислых фруктовых соков.
Для купирования болевого синдрома при обострении хронического панкреатита применяют ненаркотические анальгетики, миотропные спазмолитики.
При лечении применяют антигистаминные препараты, подавляющие секрецию поджелудочной железы и активность гидролитических ферментов.
Для уменьшения стимулирующих влияний регулярных пептидов на внешнюю секрецию поджелудочной железы и желудочную секрецию назначают ингибиторы протонной помпы либо блокаторы Н2-рецепторов гистамина.
Антацидные препараты нейтрализуют HCI и способствуют снижению уровня секретина, обеспечивают тем самым функциональный покой поджелудочной железы.
Одновременно применяют препараты, подавляющие активность ферментов поджелудочной железы, которые поступили в кровь. Показаниями к назначению таких препаратов является выраженная гиперферментемия.
При обострении хронического панкреатита, сопровождающегося развитием перипанкреатита, холангита и других осложнений, показано назначение антибиотиков широкого спектра действия.
При снижении экзокринной функции поджелудочной железы, наличии признаков мальабсорбции и стеатореи с целью заместительной терапии назначаются ферментные препараты. Дозы этих препаратов зависят от степени панкреатической недостаточности.
Ферментные препараты не должны снижать рН желудочного сока или стимулировать панкреатическую секрецию. Продолжительность лечения зависит от состояния больного.
После стихания обострения хронического панкреатита поддерживающую терапию необходимо проводить на протяжении 6-12 месяцев. Используют препараты, уменьшающие секрецию поджелудочной железы: антацидные препараты, антагонисты Н2-рецепторов гистамина, ИПП, холинолитики. При наличии внешнесекреторной недостаточности поджелудочной железы необходимо назначать ферментные препараты.
При алкогольном панкреатите основной мерой профилактики обострения является отказ от употребления алкоголя, соблюдение диеты. Грамотная поддерживающая терапия существенно уменьшает частоту обострений у 70-80% больных.
При билиарнозависимом панкреатите необходимо проводить санацию билиарной системы. Показано проведение литолитической терапии препаратами урсодезоксихолевой кислоты.
Панкреонекроз – осложнение хронического панкреатита
Панкреонекроз – одно из самых тяжелых заболеваний среди всех патологий органов брюшной полости. Как правило, панкреонекроз развивается вследствие панкреатита. При этом заболевании нарушаются механизмы защиты, поджелудочная железа начинает сама себя переваривать, и происходит омертвение (некроз) ее отдельных участков. Панкреонекроз – заболевание, опасное для жизни. При панкреонекрозе поджелудочная железа отекает, в ней появляются очаги некроза (группы мертвых клеток). Если болезнь не лечить, может возникнуть гнойное осложнение – абсцесс поджелудочной железы.
Панкреонекроз развивается в три этапа:
1) фаза токсемии – в крови больного появляются бактериальные токсины. Поджелудочная железа во время этой фазы усиленно продуцирует ферменты;
2) образование абсцесса в самой железе и (или) окружающих ее органах;
3) гнойные изменения в ткани железы и окружающей ее забрюшинной клетчатке.
Прогноз болезни зависит от того, насколько серьезно поражена поджелудочная железа и быстро ли начато лечение.
Обычно больные панкреонекрозом поступают в стационар в фазе токсемии. Если в крови и моче больного повышен уровень амилазы, с помощью медикаментов блокируется работа железы (панкреатическая секреция). Обычно для этого внутриартериально вводится препарат 5-фторурацил.
Для того чтобы уменьшить панкреатическую секрецию, снижают кислотность желудочного сока. Для этого используются циметидин и атропин.
Необходимо восстановить нарушенный отток секрета поджелудочной железы. Для этого проводится оперативное вмешательство – эндоскопическая папиллосфинктеротомия (рассечение сфинктера сосочка), после которого снижается уровень ферментов в крови и моче, и самочувствие больного улучшается.
При панкреонекрозе больному, как правило, необходима детоксикация – выведение из организма излишка ферментов и цитотоксинов. Для этого проводят форсированный диурез – внутривенное или внутриартериальное введение специальных препаратов, которые вызывают обильное и частое выделение мочи.
Если у больного панкреонекрозом в брюшной полости обнаруживают жидкость с примесью крови, назначается лапароскопический диализ. Он проводится с помощью дренажей, через которые откачивается жидкость и вводится раствор, состоящий из новокаина, хлорида натрия и антибиотиков. Как только жидкость, оттекающая из брюшной полости, становится прозрачной, а уровень амилазы в ней снижается, процедуру прекращают.
В случаях нарастающей интоксикации и при остром панкреатите, осложненном желтухой, проводят гемосорбцию – очищение крови.
Для того чтобы избежать гнойных осложнений, больным панкреонекрозом назначают антибактериальные препараты и антисептики, а также средства, улучшающие работу иммунной системы.
При правильно проведенном лечении фаза токсемии панкреонекроза заканчивается выздоровлением пациента. Однако бывает и так, что развивается стадия инфильтрата и гнойных осложнений. Поскольку трудно определить, какой именно участок поджелудочной железы подвергся некрозу, хирурги считают операцию в фазе токсемии противопоказанной.
Довольно часто в поджелудочной железе после проведенного лечения возникает инфильтрат. При этом больной может не ощущать ухудшения самочувствия, число лейкоцитов в крови и скорость оседания эритроцитов снижаются, но температура остается высокой, а в верхней половине живота определяется болезненное уплотнение. Наличие инфильтрата определяется с помощью УЗИ или компьютерной томографии.
В такой ситуации больному назначают антибиотики широкого спектра действия, которые вводят через бедренные артерии. Обычно после этого инфильтрат рассасывается.
Панкреонекроз лечится только в условиях стационара прежде всего потому, что требует вмешательства многих врачей: эндокринолога, терапевта, а при необходимости – реанимационной бригады.
Для правильной диагностики и более успешного лечения необходимо участие специалистов по эхотомографии и эндоскопии.
Данный текст является ознакомительным фрагментом.
СМОТРЕТЬ ДРУГИЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
Год утверждения 2015
Профессиональные ассоциации:
- Российское общество хирургов
- Ассоциация гепатопанкреатобилиарных хирургов стран СНГ
Оглавление
1. Краткая информация
Острый панкреатит (ОП) – первоначально асептическое воспаление поджелудочной железы, при котором возможно поражение окружающих тканей и отдаленных органов.
Этиологические формы панкреатита:
- Острый алкогольно-алиментарный – 55%
- Острый билиарный – 35%
- Острый травматический 2 – 4 %
- Другие этиологические формы – 6 – 8%
1. трипсин, химотрипсин вызывают протеолиз белков;
2. фосфолипаза А2 разрушает мембраны клеток;
3. липаза приводит к липолитическому некрозу в железе, клетчатке и брыжейке кишки;
4. эластаза разрушает стенку сосудов и соединительнотканные структуры, что приводит к некрозу.
активация калликреин–кининовой системы ферментами нарушает микроциркуляцию.
макрофаги, мононуклеары, нейтрофилы продуцируют цитокины, угнетающие иммунитет.
цитокины, ферменты, метаболиты увеличивают проницаемость стенки кишки, способствующую поступлению токсинов в кровоток и лимфу русло и поражающих органы-мишени.
- Отечный (интерстициальный) панкреатит 80-85% - легкая степень с редким развитием локальных осложнений или системных расстройств, не имеет фаз.
- Некротический панкреатит (панкреонекроз) у 15-20%, средняя или тяжёлая степень, фазовое течение с 2 пиками летальности – ранней (по 1 недели фазы IА и IВ) и поздней (недели и месяцы).
I А фаза – до 3 суток формирование очагов некроза в паренхиме и развитие эндотоксикоза с полиорганной недостаточностью.
I В фаза - реакция организма на очаги некроза резорбтивной лихорадкой и формированием перипанкреатического инфильтрата.
II фаза – секвестрация асептическая и септическая.
Распространенность 32-389 на 1 млн. населения.
Смертность 6-12 на 1 млн. населения.
Общая летальность 2.5%-3.5%; послеоперационная 20%-25%
Острый панкреатит (K85):
К85.0 – Идиопатический острый панкреатит;
К85.1 – Билиарный острый панкреатит: желчнокаменный панкреатит;
К85.2 – Алкогольный острый панкреатит;
К85.3 – Медикаментозный острый панкреатит;
К85.8 – Другие виды острого панкреатита;
К85.9 – Острый панкреатит неуточнённый.
- ОП лёгкой степени - панкреонекроз не образуется (отёчный панкреатит) и органная недостаточность не развивается.
- ОП средней степени - с одним из местных проявлений (инфильтрат, псевдокиста, абсцесс), или/и развитие транзиторной - не более 48 часов органной недостаточности.
- ОП тяжёлой степени - с либо не отграниченным инфицированным панкреонекрозом (гнойно-некротический парапанкреатит) или/и развитие персистирующей органной недостаточности.
2. Диагностика
Клинические проявления зависят от морфологической формы, фазы заболевания, тяжести синдрома системного воспалительного ответа и органной недостаточности.
Каждой фазе заболевания соответствует клинико-морфологическая форма, поэтому диагностика проводится в зависимости от фазы заболевания.
Шкала критериев первичной экспресс-оценки тяжести ОП (СПб НИИ СП, 2006г):
- 5 признаков - с 95% вероятностью тяжёлая форма ОП.
- 2-4 признака – ОП средней степени, госпитализация в ОРИТ.
- 0 – 1 признак – лёгкая форма ОП, госпитализация в хирургическое отделение.
Для оценки органных и полиорганных дисфункций используют шкалу SOFA.
При невозможности определения тяжести ОП по шкалам - клинико-лабораторные критерии ОП:
- признаки синдрома системного воспалительного ответа (ССВО);
- гипокальциемия 160г/л или Ht > 40 Ед., глюкоза > 10 ммоль/л;
- СРБ >120мг/л;
- шок (САД2 2
- почечная недостаточность (олиго-анурия, креатинин >177 мкмоль/л);
- печеночная недостаточность (гиперферментемия);
- церебральная недостаточность (делирий, сопор, кома);
- желудочно-кишечное кровотечение (более 500мл/сутки);
- коагулопатия (тромбоциты
Срочное ЭПСТ с литоэкстракцией при вклинении камня большого дуоденального сосочка (БДС):
- интенсивный болевой синдром, не купируемый наркотическими анальгетиками;
- быстро прогрессирующая желтуха;
- отсутствие желчи в ДПК при ФГДС;
- признаки билиарной гипертензии на УЗИ.
Показания к КТ/МСКТА (МРТ):
- неясность диагноза и дифференциальная диагностика;
- необходимость подтверждения тяжести по клиническим прогностическим признакам;
- отсутствие эффекта от консервативного лечения.
Сроки выполнения МСКТА (МРТ):
- для диагностики панкреонекроза на 4 – 14 сутки заболевания;
- при прогрессировании заболевания;
- при отсутствии эффекта от лечения;
- для уточнения локализации очагов нагноения перед дренирующими вмешательствами.
КТ–индекс тяжести панкреатита по Бальтазару не обязательное исследование, но используется для прогноза тяжести заболевания.
Перипанкреатический инфильтрат (ПИ) и резорбтивная лихорадка - признаки тяжёлого или среднетяжёлого панкреатита.
- показатели синдрома системного воспалительного ответа: лейкоцитоз со сдвигом влево, лимфопения, увеличенное СОЭ, повышение фибриногена, СРБ и др.;
- УЗ-признаки ПИ (сохраняющееся увеличение железы, нечёткость контуров и появление жидкости в клетчатке).
Для мониторинга ПИ рекомендуется:
- динамическое исследование клинико-лабораторных показателей;
- не менее 2-х УЗИ на 2-й неделе заболевания;
- в конце 2-й недели КТ зоны поджелудочной железы.
Возможные исходы к концу IВ фазы:
- рассасывание сроком до 4 недель;
- асептическая секвестрация панкреонекроза с формированием псевдокисты: стабилизация размеров ПИ при нормализации самочувствия и стихании ССВР на фоне гиперамилаземии;
- септическая секвестрация (гнойные осложнения).
Постнекротическая псевдокиста формируется от 4 недель до 6 месяцев.
Критерии верификации кисты:
- стихание ССВР на фоне гиперамилаземии;
- на УЗИ/КТ к 5-й неделе в парапанкреальной клетчатке увеличение скопления жидкости с образованием стенок.
При отсутствии осложнений возможно амбулаторное лечение с УЗИ-мониторингом кисты каждые 2-4 недели.
Инфицирование очага деструкции происходит в конце 2-й – начале 3-й недели.
При позднем поступлении, неадекватном лечении или слишком ранней операции, инфицирование может миновать период асептической деструкции ("перекрест фаз").
- отграниченный – панкреатический абсцесс (ПА);
- не отграниченный – гнойно-некротический парапанкреатит (ГНПП).
Верификация гнойных осложнений:
- прогрессия клинико-лабораторных показателей острого воспаления на 3-й неделе;
- на МСКТА, МРТ, УЗИ нарастание девитализированных тканей и/или пузырьки газа;
- положительная бактериоскопия и бакпосев аспирированного при тонкоигольной пункции.
Осмотр хирурга на первом часу госпитализации.
Подозрение на острый панкреатит:
- выраженная боль в эпигастрии с иррадиацией в спину или опоясывающего характера;
- многократная рвота;
- напряжение мышц в верхней половине живота.
Часто симптомам предшествует обильный прием пищи или алкоголя, желчнокаменная болезнь.
Типичный болевой синдром обязателен, он интенсивный, стойкий, не купируется спазмолитиками и анальгетиками.
Начало ОП - время появления абдоминального болевого синдрома.
При выраженном болевом синдроме допустима инъекция спазмолитических и НПВС.
Оценка общего состояния пациента.
Для острого панкреатита характерны:
Пальпация живота с оценкой перитониальных симптомов:
- живот обычно мягкий во всех отделах;
- небольшая резистентность или умеренное напряжение мышц передней брюшной стенки в эпигастральной области;
- положительный симптом Керте;
- симптом Щеткина—Блюмберга вначале отсутствует или слабо выражен.
- Общий анализ крови (развернутый)
- Биохимический анализ крови (развернутый)
- Бактериологическое исследование экссудата брюшной полости с определением чувствительности возбудителя к антибиотикам.
Всем пациентам выполняют УЗИ органов брюшной полости.
Дополнительная визуализация в соответствии с протоколами диагностики ОП.
3. Лечение
Каждой фазе заболевания соответствует определённая клинико-морфологическая форма ОП, наиболее целесообразно рассматривать тактику лечения ОП в соответствующих фазах заболевания.
Рекомендуется интенсивная консервативная терапия.
Лапаротомия показана лишь при развитии осложнений хирургического профиля, неустранимых минимально инвазивными технологиями.
Госпитализация в хирургическое отделение.
Базисный лечебный комплекс:
- голод;
- зондирование и аспирация желудочного содержимого;
- местная гипотермия (холод на живот);
- анальгетики;
- спазмолитики;
- инфузионная терапия до 40 мл/1 кг веса с 24-48-часовым форсированным диурезом.
Базисную терапию усиливают ингибиторами панкреатической секреции.
При отсутствии эффекта от проводимой терапии в течение 6 часов и, хотя бы ещё одном признаке шкалы экспресс оценки, констатируют среднетяжёлый (тяжелый) панкреатит.
При среднетяжелом (тяжелом) панкреатите лечение проводится в отделение реанимации и интенсивной терапии по протоколам III, IV.
Госпитализация в ОРИТ, при отсутствии органной недостаточности и прогрессирования в течение суток возможен перевод в хирургическое отделение.
Основной вид лечения – консервативная терапия.
Базисный лечебный комплекс дополняется специализированным лечебным комплексом.
Специализированное лечение:
- ингибиторы секреции поджелудочной железы, оптимально первые трое суток;
- активная реологическая терапия;
- инфузионная терапия не менее 40 мл/1 кг массы тела с форсированием диуреза при органной дисфункции (при отсутствии противопоказаний);
- антиоксидантная и антигипоксантная терапия;
- эвакуация токсических экссудатов по показаниям;
- при ферментативном перитоните – санационная лапароскопия, допускается чрескожное дренирование под УЗ-наведением или лапароцентез.
Не рекомендуются антибиотики с профилактической целью.
Госпитализация в ОРИТ.
Основной вид лечения – интенсивная терапия.
Базисный лечебный комплекс дополняется специализированным лечебным комплексом.
- экстакорпоральные методы детоксикации: плазмаферез; гемофильтрация
- назогастральное зондирование для декомпрессии;
- при возможности, назогастроинтестинальное зондирование – для ранней энтеральной поддержки;
- коррекция гиповолемических нарушений;
- эпидуральная блокада;
- дезагрегантная антитромботическая терапия.
Не рекомендуются антибиотики с профилактической целью в первые трое суток заболевания.
У большинства пациентов лечение консервативное.
Лапаротомия на 2-й неделе ОП только при неустранимых минимально инвазивными технологиями осложнениями хирургического профиля: деструктивный холецистит, желудочно-кишечное кровотечение, острая кишечная непроходимость и др.
Состав лечебного комплекса:
- продолжение базисной инфузионно-трансфузионной терапии;
- лечебное питание стол № 5 (среднетяжёлый ОП);
- нутриционная поддержка: пероральная, энтеральная или парентеральная (тяжёлый ОП);
- системная антибиотикопрофилактика (цефалоспорины III-IV поколений или фторхинолоны II-III поколений в сочетании с метронидазолом, препараты резерва - карбапенемы);
- иммунотерапия (коррекция клеточного и гуморального иммунитета).
Лечение ОП в фазе асептической секвестрации, т.е. лечения псевдокисты поджелудочной железы.
Не рекомендуется оперировать псевдокисты небольшого размера - менее 5см, динамическое наблюдение хирурга.
Псевдокисты большого размера - более 5см оперируют в плановом порядке при отсутствии осложнений.
Операция выбора незрелой псевдокисты (менее 6 мес.) - наружное дренирование.
Зрелая псевдокиста (более 6 мес.) подлежит оперативному лечению в плановом порядке.
Осложнения псевдокисты поджелудочной железы:
- инфицирование;
- кровотечение в полость кисты;
- перфорация с прорывом в брюшную полость с развитием перитонита.
- сдавление соседних органов с развитием механической желтухи, стеноза желудка, кишечной непроходимости и др.
Лечение острого панкреатита в IА фазе заболевания.
Показание к лапароскопии:
- перитонеальный синдром;
- необходимость дифференциальной диагностики;
- удаление перитонеального экссудата и дренирование брюшной полости.
Лапароскопические признаки ОП:
- отёк корня брыжейки поперечной ободочной кишки;
- выпот с высокой активностью амилазы - в 2-3 раза больше амилазы крови;
- стеатонекрозы.
Лапароскопические признаки тяжёлого ОП:
- геморрагический характер ферментативного выпота;
- распространённые очаги стеатонекрозов;
- обширное геморрагическое пропитывание забрюшинной клетчатки за пределами железы;
Лечение ОП в фазе септической секвестрации, т.е. лечение гнойных осложнений.
Рекомендуется хирургическое вмешательств для санации поражённой забрюшинной клетчатки.
Основной метод санации гнойно-некротических очагов – некрсеквестрэктомия одномоментная или многоэтапная, минимально инвазивная или традиционная.
Предпочтительны минимально инвазивные вмешательства:
При неэффективности минимально инвазивного дренирования операция выбора - санационная лапаротомия с некрсеквестрэктомией.
Дренирование предпочтительно осуществлять внебрюшинными доступами.
Оптимальный срок первой санационной лапаротомии с некрсеквестрэктомией - 4-5 недели заболевания.
При развитии осложнений, не купируемых минимально инвазивным вмешательством, выполняют открытую операцию, в том числе из мини-доступа.
После операции у большинства формируется наружный панкреатический свищ, который лечится консервативно и самостоятельно закрывается за 2-4 месяца.
При панкреатическом свище, не закрывающемся более 6 месяцев, рекомендуется плановое оперативное лечение.
В послеоперационном периоде показана комплексная терапия:
- парентеральная или зондовая энтеральная нутриционная поддержка при невозможности перорального питания;
- системная антибиотикотерапия с профилактикой дисбактериоза и других осложнений.
- выбор антибактериального препарата зависит от чувствительности
- иммунокоррекция, варианты которой зависят от клинико-лабораторных показателей.
4. Реабилитация
- стол № 5п (панкреатический);
- ферменты внутрь;
- прокинетики.
Физиотерапия для уменьшения болевого синдрома, воспаления, отека железы, вторичных дискинезий:
- электрофорез с новокаином;
- амплипульс;
- диадинамические токи;
- ультразвуковая терапия;
- ДМВ-терапия.
ЛФК в щадящем режиме в фазе затихания обострения.
5. Профилактика и диспансерное наблюдение
На амбулаторном этапе Д II и Д III группы.
Плановые осмотры терапевта и гастроэнтеролога 1-4 раз в год в зависимости от частоты обострений.
По показаниям - консультация хирурга.
При повышении сахара крови – консультация эндокринолога.
Клинический анализ крови и мочи, амилаза крови и диастаза мочи, сахар в крови и мочи.
УЗИ печени, желчного пузыря, поджелудочной железы,
Холецистография по показаниям.
Профилактические курсы медикаментозного лечения 2-4 раза в год, по показаниям - физиотерапия, ЛФК.
Коррекция диеты, рациональное трудоустройство, отбор на санаторно-курортное лечение.
При наличии признаков инвалидности - МСЭК.
Показания к санаторно-курортному лечению - рецидивирующий хронический панкреатит с редкими рецидивами без склонности к частым обострениям.
Лечение на бальнеологических курортах: Железноводск, Ессентуки, Моршин, Трускавец, Ижевские минеральные воды и др.
Климатолечение: воздушные ванны, купание в открытых водоемах (стойкая ремиссия).
Лечебное питание - стол № 5.
Негазированные слабо- и средне минерализированные минеральные воды, с гидрокарбонатом и сульфатным ионом, щелочные воды.
- ванны углекисло-сероводородные
- углекисло-радоновые сульфидные
- жемчужные (через день)
- теплолечение
- грязевые и озокеритовые аппликации
- электрофорез грязи
- синусоидально-моделированные токи
- СМВ-терапия
- ДМВ-терапия
- диадинамические токи.
Лечебная физкультура по щадяще-тонизирующему режиму с утренней гигиенической гимнастикой, малоподвижных игр, дозированной ходьбы.
Читайте также:


