Очаговый туберкулез в фазе уплотнения и кальцинации что это

1. Основное отличие цирроза от пневмосклероза заключается:
а. в большом объеме поражения
б в объемном уменьшении пораженного участка легкого
в потеря его воздушности
г в полной структурной перестройке органа или его части с потерей его функции
2. Основным признаком, указывающим на активность специфического процесса при цирро-тическом туберкулезе является:
б. кровохарканье или легочное кровотечение
в. обнаружение микобактерий туберкулеза
г. легочно-сердечная недостаточность
3. Наиболее типичным морфологическим изменением при туберкулезе внутригрудных лимфоузлов в активной фазе является:
а. перифокальное воспаление
б. гиперплазия лимфаденоидной ткани
в. казеозный некроз
г. фиброзное перерождение лимфоузла
4. Заживление в регионарных лимфатических узлах происходит:
а. раньше, чем в легочной ткани
б. более медленно с длительным сохранением активности процесса
в. возможно и то, и другое
г. закономерности нет
5. Критерии активности специфического процесса базируются:
а. на клинических признаках заболевания
а. на изменениях при рентгенотомографических исследованиях
б. лабораторных и биологических критериях
в. на клинико-рентгенологических, лабораторных и биологических критериях
6. О наличии скрытой или сохраняющейся активности специфического процесса свидетельствуют следующие клинические признаки:
б. синдром интоксикации, параспецифические реакции
г. хрипы в легких
7. Наиболее частым исходом бронхолегочных поражений является:
а. полное рассасывание
б. постателектатический пневмосклероз
в. очаговый пневмосклероз
8. Чем обычно заканчивается течение неосложненного первичного туберкулезного комплекса?
а. полным выздоровлением без каких-либо остаточных явлений.
б. выздоровлением с образованием кальцинированных очагов в легких и корнях.
в. выздоровлением с образованием диффузного пневмофиброза.
г. выздоровлением с образованием участков оссификации в легких.
д. выздоровлением с образованием кист в легких и уплотнением корней.
а. первичный комплекс в фазе инфильтрации.
б. первичный комплекс в фазе биполярности.
в. очаг гематогенного обсеменения.
г. кальцинированный первичный аффект.
д. кальцинированный внутригрудной лимфатический узел.
10. Какие из перечисленных остаточных туберкулезных изменений бывают источником эндогенного вторичного туберкулеза легких:
б. верхушечные отсевы
в. туберкулезные изменения в лимфатических узлах
г. фиброзно-очаговые изменения в легких
д. все перечисленное
11. Осложнение от гиперинсоляции у больных туберкулезом:
а. гиперемия кожи
б. вспышка туберкулезного процесса
г. повышенная потливость
д. снижение тургора кожи
12. Какие данные не имеют значения при формулировке диагноза при туберкулезе?
а. наличие или отсутствие деструкции.
б. наличие или отсутствие бактериовыделения.
в. путь заражения.
г. резистентность микобактерий.
д. дата выявления заболевания.
13. Какие рентгенологические признаки убедительно свидетельствуют об активности очагового туберкулеза?
а. очаги средней интенсивности с четкими внешними контурами
б. группа очагов разных по размерам, большой интенсивности
в. очаги малой интенсивности с нечеткими контурами
д. очаги средней интенсивности на фоне ограниченного пневмосклероза
14. Пациенты с остаточными изменениями ранее перенесенного туберкулеза
а. заболевают туберкулезом реже, ктоне имеет на рентгенограмме остаточных туберкулезных изменений
б. одинаково часто заболевают как и население, которое не имеет остаточных туберкулезных изменений
в. у несколько раз чаще заболевают туберкулезом по сравнению с лицами, которые не имеют на рентгенограмме остаточных туберкулезных изменений
15. Наиболее достоверный критерий активности туберкулеза:
а. интоксикационный синдром
б. изменения в гемограмме
в. виявление микобактерий туберкулеза
г. положительная проба Манту с 2 ТЕ
16. При высокой активности туберкулезного воспалительного процесса в очаге поражения
а. казеозные массы компактные, среди них являются участками отложения солей кальция.При окраске Цилем - Нильсеном микобактерии туберкулеза в них не оказываются
б. казеозные массы разрыхлены, среди них есть скопление лимфоцитов и единичные нейтрофилы. При окраске Цилем - Нильсеном микобактерии туберкулеза в них не оказываются
в. казеозные массы разрыхлены, среди них есть их расплавление с большой инфильтрацией казеозных масс нейтрофилами. При окраске Цилем - Нильсеном микобактерии туберкулеза в них обнаруживаются
17. При низкой активности специфического воспалительного процесса в очаге поражения
а. казеозные массы компактные, среди них являются участками отложения солей кальция, при окраске Цилем - Нильсеном микобактерии туберкулеза в них не оказываются
б. казеозные массы разрыхлены, среди них есть скопление лимфоцитов и единичные нейтрофилы при окраскеЦилем - Нильсеном микобактерии туберкулеза в них не оказываются
в. казеозные массы разрыхлены, среди них есть их расплавление с большой инфильтрацией казеозных масс нейтрофилами, при окраске Цилем - Нильсеном микобактерии туберкулеза в них не оказываются
18. Исходом первичного туберкулезного комплекса считается кальцинированный очаг в легких, который называется…
а. очагом Симона
19. Критерии активности специфического процесса базируются:
а. на клинических признаках заболевания
б. на изменениях при рентгенотомографических исследованиях
в. лабораторных и биологических критериях
г. на клинико-рентгенологических, лабораторных и иммунологических критериях
20. О наличии скрытой или сохраняющейся активности специфического процесса свидетельствуют следующие клинические признаки:
б. синдром интоксикации, параспецифические реакции
г. хрипы в легких
21. Основным признаком, указывающим на активность специфического процесса при цирротическом туберкулезе, является
б. кровохарканье или легочное кровотечение
в. обнаружение микобактерий туберкулеза
г. эффект от специфического лечения
д. все перечисленное
22. Благоприятными исходами туберкулеза органов дыхания являются
а. кальцинация и инкапсуляция казеозного некроза
б. рассасывание и фиброзирование
в. фиброзирование в сочетании с уплотнением очагов
г. все перечисленное
23. Критериями клинического излечения туберкулеза являются
а. отсутствие клинических симптомов заболевания
и объективных клинических изменений со стороны органов дыхания
б. полноценный курс лечения
в. рентгенологические и лабораторные данные, динамика туберкулиновых проб
г. длительное и стойкое прекращение бацилловыделения
д. правильным является все перечисленное
24. Остаточные изменения в легких относятся к малым при поражении в пределах
б. нескольких сегментов
в. одного сегмента
25. Для перенесенного первичного туберкулеза характерны следующие остаточные изменения, кроме
а. санирования полостей распада в легочной ткани
б. осумкованных очагов казеозного некроза
в. кальцинатов в легочной ткани и во внутригрудных лимфатических узлах
г. постателектатического сегментарного (или долевого) пневмосклероза или цирроза
26. Для перенесенного вторичного туберкулеза характерны следующие остаточные изменения
а. остаточных деструктивных санированных полостей в легких
б. фиброзно-очаговых изменений, а также осумкованных очагов и фокусов
на фоне выраженного пневмо- и плевросклероза
в. кальцинатов в легких и во внутригрудных лимфатических узлах
г. реконструктивных послеоперационных легочных и плевральных изменений
27. Пациенты с метатуберкулезными остаточными изменениями в органах грудной клетки должны наблюдаться в диспансере
в. по III группе
28. К прямым признакам активности туберкулезных изменений легких относятся
а. симптомы интоксикации
в. изменения в гемограмме
г. аускультативные изменения в легких
д. динамика изменений на рентгенограмме в процессе наблюдения
29. Об активности туберкулезных изменений с наибольшей достоверностью позволяет судить
а. клинический метод исследования
б. бактериологический метод исследования
в. рентгенологический метод исследования
г. инструментальный метод с цито-гистологическим исследованием
д. пробное лечение
30. Для определения активности туберкулезных изменений должны быть проведены в качестве дополнительных
а. ПЦР мокроты (промывных вод бронхов)
б. иммунологические реакции
в. посевы мокроты (промывных вод бронхов)
г. лучевая дисгностика в динамике
д. все перечисленное
31. Кальцинаты в лимфатических узлах при заживлении первичного туберкулезного комплекса:
а. формируются всегда
б. не формируются
в. формируются в порядке исключения
г. формируются при выраженном казеозном некрозе
32. Туберкулез внутригрудных лимфатических узлов может осложниться:
а. туберкулезом бронхов и бронхолегочным поражением
д. всем перечисленным
33. Кальцинаты во внутригрудных лимфатических узлах указывают на то, что:
а. туберкулезный процесс потерял активность
б. туберкулезный процесс находится в фазе кальцинации
в. туберкулез перешел в хроническую стадию
г. необходимо провести уточнение активности туберкулезных изменений
34. Исходами при благоприятной динамике острого милиарного туберкулеза легких являются
а. полное рассасывание
г. развитие фиброзно-склеротических изменений
д. все перечисленное
35. Критерии активности специфического процесса базируются
а. на клинических признаках заболевания
б. на изменениях при рентгенотомографических исследованиях
Материалы в помощь студентам и научным работникам
Очаговый туберкулез – клиническая форма туберкулеза, являющаяся собирательным клинико-морфологическим понятием; различные по патогенезу, морфологии и клинике поражения туберкулезной этиологии, при которых диаметр каждого патологического процесса не превышает поперечного размера легочной дольки (до 12 мм). Туберкулезное поражение при ОТБ ограничено (в пределах 1–2 сегментов)
Очаговый туберкулез в настоящее время составляет 18–25% среди всех впервые выявленных больных легочным туберкулезом. Эта форма туберкулеза характеризуется наличием небольшого количества очагов, преимущественно продуктивного характера, локализующихся в ограниченном участке одного или обоих легких, занимающих 1–2 сегмента.
Патогенез и патоморфология:
Свежий очаговый туберкулез: возникает при ИДС вследствии реактивации очагов первичного ТБ или экзогенной суперинфекции; при этом реакция фагоцитов на МБТ сохраняется; чаще всего вначале МТБ проникает во внутридольковый бронх и вызывает внутридольковый казеозный панбронхит, затем происходит аспирация казеозно-некротических масс в дистально расположенные бронхиолы и альвеолы и развивается внутридольковая казеозная пневмония (очаг Абрикосова); этот очаг вначале премущественно экссудативный и может перейти в инфильтрат при прогрессировании, однако чаще становиться продуктивным.
Хронический очаговый туберкулез: при хронизации процесса вокруг очага воспаления происходят явления репарации, при этом вокруг отдельных очагов формируется фиброзная или гиалиновая капсула (очаги Ашоффа-Пуля); капсула может формироваться и при регрессии диссеминированного, кавернозного, ифильтративного и др. форм туберкулеза; признаки активного воспаления в очаге постепенно уменьшаются, а грануляционная ткань замещается фиброзной; при обострении казеозные массы в очагах могут подвергаться расплавлению и распространению через бронхи и лимфатические сосуды в другие участки легкого.
Очаговый туберкулез легких может быть следствием ограниченной гематогенной диссеминации или возникает в результате прогрессирования мелких очажков, образовавшихся в период первичной инфекции или после нее, а также может явиться исходом других форм туберкулеза – диссеминированного, инфильтративного, кавернозного.
Рис. 1. Больной Ш., 19 лет. Обзорная рентгенограмма.
Очаговый туберкулез. Справа в подключичной зоне на фоне фиброзных изменений определяются множественные очаги средней плотности
Очаговый туберкулез может быть как самостоятельной формой, так и вариантом заживления других клинических форм легочного туберкулеза. Практически любая форма легочного туберкулеза в процессе заживления, инволюции может трансформироваться в очаговые изменения. В большинстве случаев при очаговом туберкулезе экссудативная тканевая реакция довольно быстро сменяется продуктивной. Поэтому в пораженном участке удается видеть наряду с ацинозной и лобулярной бронхопневмонией формирование продуктивных бугорков – как одиночных, так и сливающихся в более крупные ацинознодозные образования.
В рентгенологическом изображении свежие очаги имеют сравнительно небольшие размеры (1–1,5 см), округлую, овоидную, грушевидную или розеткообразную форму, низкую интенсивность, однородную структуру, более или менее четкие контуры. Размеры очагов, как правило, не превышают размеров дольки легкого. Мелкие очаги диаметром 3–4 мм чаще имеют продуктивно-фиброзный характер, крупные очаги отражают экссудативно-казеозный тип реакции. Изменения локализуются преимущественно в верхушечно-задних сегментах легких.
В зависимости от морфологической картины выделяют несколько вариантов очагового туберкулеза легких:
острый очаговый туберкулез легких;
фиброзно-казеозные очаги в стадии обострения или без признаков активности;
очаги и рубцы на месте заживших каверн.
Свежие туберкулезные очаги, или острый очаговый туберкулёз, по определению А.И. Струкова (1948), морфологически характеризуется наличием не больших фокусов казеозной пневмонии, занимающих дольку легкого или часть ее.
Подобный очаг впервые был описан А.И. Абрикосовым (1904) и расценен им как реинфект, возникший в результате повторного заражения аэрогенным путем. Однако позднее было доказано, что эти очаги не имеют отношения к аэрогенной суперинфекции, а возникают в результате обострения специфического воспаления вокруг мелких и мельчайших очажков.
Сам А.И. Абрикосов видел мелкие старые очажки, располагающиеся в зоне свежего воспаления, но не придал им значения с точки зрения генеза вторичного туберкулеза и образования свежего воспалительного фокуса с казеозным некрозом.
Рентгенологическая картина при этом варианте очагового туберкулеза довольно характерна:
1. Обычно определяется несколько очагов, располагающихся в 1 или 2 сегменте, иногда обнаруживают два или один очаг.
2. Интенсивность тени небольшая.
3. Контуры могут быть нечеткими или относительно четкими.
4. Форма очагов округлая или овальная.
5. Размеры свежих туберкулезных очагов могут значительно уменьшаться за счет рассасывания перифокальной инфильтрации, частичной резорбции казеоза и деструкции.
6. Если очаг кавернизируется, то каверна имеет тонкие стенки, и в течение 3 – 4 мес. на ее месте формируется очажок размерами 2 – 3 мм. В тех случаях когда кавернизации не происходит, краевой распад виден на структурных томограммах при размере деструкции не менее 4 мм.
Фиброзно-казеозные очаги представляют собой фокусы инкапсулированного казеозного некроза размером до 1 см. В некоторых из них обнаруживают отложения солей кальция.
Фиброзно-казеозные очаги могут находиться в двух состояниях:
– в фазе стабилизации процесса;
– в фазе обострения.
В зависимости от этого наблюдаются различные рентгенологические симптомы.
В стадии стабилизации процесса, или в фазе уплотнения и кальцинации, на фоне неизмененной легочной ткани определяется несколько очагов с довольно четкими контурами, вкраплениями кальция или полным обызвествлением. Плевра над верхушками легких иногда незначительно утолщена. Легочный рисунок в пределах пораженных сегментов не изменен. Вокруг очагов, особенно если они располагаются группами, могут быть радиарно расходящиеся рубцовые линейные тени.
При обострении процесса появляются все признаки воспаления: нечеткость контуров очагов за счет перифокальной зоны инфильтрации, воспалительный ограниченный лимфангит как следствие распространения процесса по перибронхиальным и периваскулярным пространствам с формированием мелких и более крупных свежих очагов, краевая деструкция. Все эти изменения более отчетливо определяются на структурных томограммах.
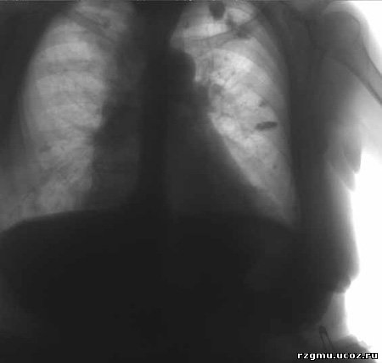
Рис. 2 Очаговый туберкулез легких в фазе петрификации
При прогрессировании очагового туберкулеза процесс может выходить за рамки очагового и трактоваться как инфильтративный, кавернозный, ограниченный диссеминированный туберкулез.
При благоприятном течении инфильтративного и кавернозного туберкулеза деструктивные изменения в легких могут трансформироваться в очаг размером до 1 см. Подобные очаги нередко имеют радиарно расходящиеся тяжи, т.е. наблюдаются изменения рубцового характера в окружающей ткани.
Воротынцева Н.В. подразделяет туберкулёзные очаги на 5 групп
Экссудативные очаги (с перифокальным воспалением) на рентгенограмме представляются в виде округлых или неправильной формы крупных – до 10 – 15 мм. теней с нерезкими контурами, постепенно переходящими в окружающую легочную ткань. При более или менее густом расположении очагов тени их накладываются друг на друга, сливаясь в инфильтратоподобные образования.
Продуктивные очаги – мелкие и средние, обычная величина которых 3 – 8 мм, форма округлая, овальная или неправильная, контуры резкие, структура негомогенная.
Фиброзно-продуктивные очаги размерами 3 – 8 мм., пронизаны фиброзными тяжами.
Казеозно-некротические очаги крупные или средней величены размерами 5 – 15 мм., округлые, с резкими контурами, различной структуры; морфологически отличающиеся от туберкулом только меньшими размерами.
Кальцинированные – очаги любых размеров, содержащие соли кальция.
При активном туберкулёзе обнаруживаются первые 4 варианта указанных очагов, а при неактивном – последние 4 варианта.
В центре экссудативного или казеозно–некротического очага при томографическом исследовании можно обнаружить мелкие участки деструкции. Эти, так называемые, кавернизированные очаги могут быть источником бацилловыделения.
Окружающая легочная ткань при очаговом туберкулёзе чаще всего содержит патологические элементы в виде:
– изменения легочного рисунка;
– деформации и нерезкости сосудистых тяжей (перибронхиальное и периваскулярное воспаление);
– мелкоячеистой сетки с нечеткими трабекулами в зоне поражения (перилобулярное воспаление);
– интерстициального фиброза – крупноячеистая перестройка легочного рисунка с четкими трабекулами, между которыми видны просветления в виде розеток;
– усиленного и сгущённого рисунка – сосудистые тени не истончаются постепенно, а на всем протяжении имеют одинаковую толщину и резкие неровные контуры;
– обрывов и перегибов сосудистых теней.
Чем больше выражен фиброз, тем медленнее наступает обратное развитие свежих воспалительных изменений и тем вероятнее возможность рецидива в будущем.
Трудности обнаружения и правильной интерпретации этой формы туберкулеза в значительной мере связаны с суперпозицией очаговых теней с костным скелетом грудной клетки, а именно, с ребрами и ключицей. Даже на линейных томограммах так называемые тени размазывания нередко затрудняют выделение в чистом виде туберкулезных очагов. Более убедительную картину дает компьютерная томография, поскольку на аксиальных срезах очаги уплотнения легочной ткани освобождаются от суперпозиции со стороны костного скелета (рис. 1).
Особое внимание следует обращать на пациентов с ограниченными (моно – бисегментарными) изменениями казеозно-некротического характера. У таких больных в пределах одного – двух сегментов (чаще всего в S1 – S2) видны разной величины, негомогенные, иногда частично кальцинированные очаги на фоне более или менее выраженных фиброзных изменений, перифокальной буллёзной эмфиземы и в сочетании с изменениями плевры.
Считается также, что к оценке плотности очагов следует относиться с большой осторожностью. Среди рентгенологов и фтизиатров укоренилось представление, будто бы по характеру выявляемых на рентгенограммах очагов можно оценивать степень активности туберкулезного процесса.
Между тем рентгенологи знают, что на оптическую плотность очаговых и инфильтративных процессов в рентгенологическом изображении заметное влияние оказывает не столько физическая плотность очагов воспаления или опухолевой инфильтрации, сколько величина очагов, степень заполнения альвеол и состояние воздушности окружающей легочной ткани. При эмфиземе вследствие эффекта вычитания (субтракции) интенсивность очагов уплотнения легочной ткани, проекционно наслаивающихся на гиперпневматизированные, буллезно вздутые участки легкого, снижается вплоть до полного их исчезновения.
К.В. Помельцов (1971) отметил, что значительная часть кальцинированных очагов не выявляется на прижизненных рентгенограммах. И наоборот, полутень, обусловленная фиброзной капсулой вокруг кальцинированного центра очага, может восприниматься как перифокальное экссудативное воспаление.
При двустороннем очаговом туберкулезе в некоторых случаях возникают трудности его разграничения с диссеминированным туберкулезом. В связи с этим фтизиатрами принято относить к очаговой форме туберкулезный процесс, охватывающий верхушки легких до переднего конца второго ребра. Большую степень распространения процесса относят к диссеминированному туберкулезу. В затруднительных случаях следует принимать во внимание количество очагов, т.е. степень обсеменения. При наличии множественных густо расположенных очагов в пределах верхних легочных полей двусторонний очаговый туберкулез следует классифицировать как ограниченный диссеминированный.
В протоколе рентгенологического исследования при очаговом туберкулёзе рентгенологу необходимо ответить на следующие вопросы:
1. Есть ли очаги в легких, сколько их, где они расположены, их размеры, форма, структура, имеется ли перифокальное воспаление, кальцинированные включения.
2. Состояние окружающей легочной ткани и плевры (интерстициальное воспаление, фиброз, плевральные изменения, буллёзная эмфизема, гипер- или гиповентиляция).
3. Состояние корней лёгких (есть ли кальцинированные лимфатические узлы, признаки повышения давления в малом круге кровообращения, нарушение топики, фиброзные изменения).
4. Состояние диафрагмы.
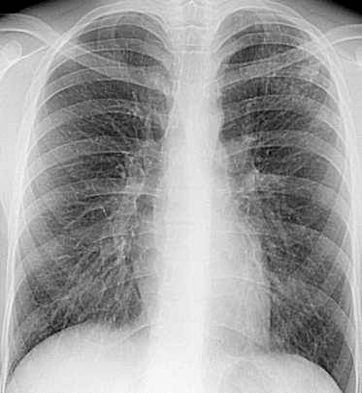
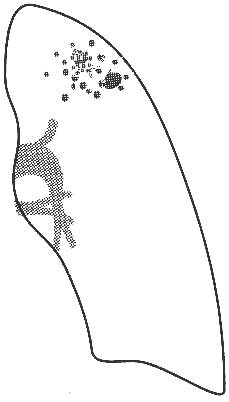
Рис. 4 Рентгенограмма ОГК и схема к ней левого легкого.
В апикальном отделе S1–2 левого легкого определяется обогащенный легочный рисунок за счет множественных полиморфных преимущественно среднеочаговых теней, склонных к слиянию с нечеткими контурами; здесь же имеются плевроапикальные наслоения. Корни легких структурны, не расширены. Купол диафрагмы четкий, синусы свободны.
Заключение: Очаговый туберкулез в S1–2 левого легкого в стадии инфильтрации.
Список использованной литературы:
1. Помельцов К.В. Рентгенологическая диагностика туберкулеза легких. М.:Медицина, 1971. 367 с.
2. Рубинштейн Г.Р. Туберкулез легких. М., 1948. 228 с.
3. Струков А.И., Соловьева И.Л. Морфология туберкулеза в современных условиях. М.: Медицина, 1986. 228 с.
4. Ерохин В.В., Земскова З.С., Уварова О.А. и др. Патологоанатомическая диагностика прогрессирующих форм туберкулеза легких в связи с новой клинической классификацией // Пробл. туб. 1996. №4. С. 32–37.
5. Авербах М.М. Туберкуломы легкого. Клинико-анатомический анализ, патологическая анатомия, патогенез и классификация по материалам резекций. М.:Медицина, 1969. 336 с.
6. Александрова А.В. Рентгенологическая диагностика туберкулеза органов дыхания. М.:Медицина, 1983.
КУРСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ
Кафедра лучевой диагностики
Зав. кафедрой, д.м.н., профессор Губарев Е.А.
РЕНТГЕНДИАГНОСТИКА ОЧАГОВЫХ ФОРМ ТУБЕРКУЛЕЗА
ОЧАГОВЫЙ ТУБЕРКУЛЕЗ. ИНФИЛЬТРАТИВНЫЙ ТУБЕРКУЛЕЗ
Очаговый туберкулез - это такая форма заболевания, которая характеризуется ограниченной протяженностью воспалительного процесса в легких с преобладанием продуктивного характера воспаления в организме. Протяженность обычно определяется 1-2 сегментом. Если брать рентгенологические признаки, то обычно берется пространственное поле не ниже 2 ребра, то есть когда очаговые изменения в легких находятся в верхних сегментах. Если очаговые изменения распространились ниже второго ребра - то такой процесс называется диссеминированный туберкулезом. Очаг - это понятие патоморфологическое. Выделяют в воспалительном процессе во время туберкулеза два варианта: очаг и инфильтрат. Очаг - это такой фокус воспаления, который размером не превышает 10 мм. Патологоанатомы разделяют их мелкие (в пределах 3-5 мм), средние (5-8 мм), крупные (10 мм). При очаговом туберкулезе эти очаги не могут быть более 10 мм, потому что при этом процессе характер воспаления - продуктивный. Здесь имеются туберкулезные бугорки, в которых находятся большое количество эпителиоидных клеток, отграничивающих казеозные, маленькие фокусы, содержащие микобактерии туберкулеза. Учитывая, что эти изменения находятся на ограниченном пространстве, эти фокусы ограничены по своему объему, соответственно, и клиническая симптоматика при очаговом туберкулезе очень и очень скудная. Больной, как правило, жалуется только на синдром интоксикации, который обычно сопровождается появлением только субфебрилитета к вечеру. Реже больной жалуется на симптомы вегетососудистой дистонии, которые являются следствием того же синдрома интоксикации. Жалобы на ночные поты, головную боль, утомляемость, и т.д. Но обычно на фоне хорошего самочувствия, хорошей работоспособности, к вечеру у такого больного появляется субфебрильная температура. Эта форма, с такой скудной симптоматикой может тянуться у больного годами и если он не обращается к врачу, то соответственно диагноз не выявляется. В определенное время больной чувствует себя совсем хорошо - у него исчезает субфебрильная температура, нет жалоб, а весной или осенью вдруг начинается проявляться ухудшение самочувствия, проходит время и опять состояние улучшается. И только при флюорографии или рентгенографии у больного выявляют очаговый туберкулез легких. В 50-60 годы у нас очагового туберкулеза было много - в пределах 40-50% выявляли очаговый туберкулез. С годами, в связи с применением массовой флюорографии, своевременного выявления туберкулеза, изменением иммунного фона удельный вес очагового туберкулеза падает, не смотря на высокий уровень заболеваемости туберкулезом у нас в стране (составляет 5%, в некоторых районах до 8%).
Патогенез очагового туберкулеза: на сегодняшний день однозначной гипотезы в отношении очагового туберкулеза нет. Некоторые считают, что это следствие экзогенного инфицирования (или экзогенной суперинфекции у инфицированного ранее человека, при этом попадание свежей порции микобактерии туберкулеза, попадающей, как правило, в верхнюю долю, развивается ограниченного характера фокусы воспаления, потому что человек в данном случае, ранее инфицированный или в детстве переболевший какой-то формой первичного туберкулеза инфицируется слабовирулентным штаммом на фоне хорошей реактивности организма. Ряд специалистов считает, что это следствие ретроградного тока лимфы, у лиц, перенесших в детстве туберкулез лимфатических узлов, в которых остались остаточные изменения, после перенесенного туберкулеза в форме петрификатов, и на каком-то этапе, когда реактивность организма падает (стрессовые ситуации, респираторные заболевания - грипп и герпес), что ведет к выходу микобактерий туберкулеза из петрификатов и с током лимфы заносятся в верхние сегменты легких. По первой гипотезе очаговый туберкулез - результат экзогенного инфицирования, по второй - эндогенного инфицирования.
Характер течения
Характер течения очагового туберкулеза, в принципе благоприятен. Но особенность, его в том, что он склонен к волнообразному течению. Эта форма туберкулеза может развиваться годами, и больной не обращается к врачу. Эти больные, как правило, без бактериовыделения, то есть не опасны для окружающих, потому что, в очаге нет деструктивных изменений, как правило. Очаги достаточно плотные, микобактерии туберкулеза не имеют возможности при этом выхода. В общем, среди больных бактериовыделителей - максимум 3%. Даже при распаде очагов, также минимально бактериовыделение - в пределах максимум 7-10%.
Прогрессирование очагового туберкулеза - редкость. Эта форма туберкулеза обычно хорошо поддается обычно химиотерапии - тремя противотуберкулезными препаратами, при достаточной дисциплинированности и здоровом образе жизни больного лечится быстро.
Если жалобы у больного скудные, и ограничены субфебрильной температурой к вечеру, и реже симптомами сосудистой дистонии, то естественно, что физикальные признаки этой формы туберкулеза практически всегда отсутствуют, что вообще-то понятно логически - такие маленькие очажки - 5-8 мм. Если только при этом развивается картина эндобронхита, то тут могут над верхушками выслушиваться скудные сухие хрипы. Если имеются небольшие полости распада, то можно услышать скудные, влажные хрипы. Даже без лечения эти хрипы исчезают. Достоверный диагноз очагового туберкулеза ставится только после рентгенологического исследования.
Периферическая кровь: как правило, не изменена. Красная кровь - почти всегда нормальная, лейкоциты - то же в пределах нормах. Иногда можно заметить некоторую лимфопению, и небольшое увеличение количества моноцитов.
При обычном сборе мокроты для микроскопического исследования, как правило, ничего не обнаруживается. У таких больных обнаруживают микобактерии, используя дополнительные методы исследования - промывные воды бронхов, при бронхоскопии пытаются взять смывы, если видят картину эндобронхита - в этом случае иногда обнаруживают скудное бактериовыделение. Иногда фтизиатры в очаговой форме туберкулеза выделяют 2 варианта:
фиброзноочаговая форма (может быть следствием перенесенного инфильтративного туберкулеза)
Это во общем-то патологоанатомические диагнозы. Диагноз: очаговый туберкулез S1-S2 правого легкого в фазе инфильтрации, распада, рубцевания, кальцинации и т.д.
Инфильтративный туберкулез
Если очаговый туберкулез характеризуется ограниченным распространением в легком, скудной симптоматикой и достаточно благоприятным течение, но склонным к хронизации, то инфильтративный туберкулез не ограничивается каким-то одним участком легочной ткани - это могут мелкие инфильтраты, инфильтраты, захватывающие целый сегмент, целю долю, целое легкое и оба легкого. Естественно, от объема поражения легкого имеет значение проявление клинической симптоматики.
Инфильтрат - такой фокус воспаления, в котором преобладает экссудативная фаза воспаления. А раз преобладает экссудация, то бурно растет инфильтрация - то есть вокруг этого фокуса воспаления идет приход лимфоцитов и лейкоцитов. Фтизиатры выделяют несколько форм таких инфильтратов - они могут быть: округлые (как правило, подключичные инфильтраты). В 20-х годах описал Асманн. В подключичной области выявляют округлый инфильтрат, но в отличие от очагового туберкулеза он всегда больше 10 мм (как правило, в пределах 15-25 мм). Инфильтрат имеет округлую форму, без четких границ - что говорит о свежем воспалительном процессе облаковидные - негомогенные, захватывающие 1 или 2 сегмента. Они могут занимать целую долю легкого - лобит располагаются в одном или двух сегментах легких, но по ходу межтканевой щели (то есть ограничиваются границей плевры) - перифиссуриты. В отличие от очагового туберкулеза отчетливо прослеживается зависимость клинической картины от объема инфильтрата. Поскольку здесь идет инфильтрация, то и клиника характеризуется клиникой обычно пневмонии. В отличие от неспецифической пневмонии, вся симптоматика имеет зависимость между размером инфильтрата. Эту форму туберкулеза нередко называют инфильтративно-пневмонической, а до 1973 года эта форма была в классификации. Нередко клинические проявления начинаются остро, у больного за 1-2 дня температура повышается до 39 градусов. Больной находится в постели, лежит, ограничен в активности, состояние порой тяжелое. Эта форма туберкулеза в отличие от очагового туберкулеза очень быстро подвергается деструкции - очень быстро в этих инфильтратах формируются распады легочной ткани, образуется полость с распадом. При этой форме туберкулеза состояние организма - гиперергическое - больной высоко гиперсенсибилизирован к этой инфекции, поэтому преобладает в процессе экссудативная фаза. Клетки фагоцитируют микобактерии и разрушаются, выделяя большое количество протеолитических ферментов, которые лизириуют казеозные массы.
Казеозные массы разжижаются, а эти очаги дренируются 1-3 бронхами, и больной эти жидкие массы откашливает и на этом месте образуется полость. Такие больные являются массивными бактериовыделителями. Это опасные для окружающих больные. Особенно если выявляют инфильтративный туберкулез в форме лобита, где казеозных масс большое количество, происходит лизирование этих казеозных масс и больные закашливают эти массы в другое легкое (бронхогенное распространение) - очень быстро обсеменяется оба легких. И в таком случае, если не принята адекватная терапия, такого больного можно быстро потерять.
Инфильтративный туберкулез имеет свой подход в лечении. В первую очередь необходимо назначить десенсибилизирующую терапию - назначают 15-20 мг преднизолона. При облаковидном инфильтрате можно назначить 30 мг преднизолона. Также назначают 3-4 противотуберкулезных препарата. Если назначается 4 препарата - то 2 из них парентерально - изониазид, стрептомицин и 2 внутрь. Или 1 внутрь, 2 парентерально, 1 в форме ингаляций.
Парентеральное введение крайне выгодно. При лобите инфузионная терапия до 1 л (так как имеется обезвоживание), белковые гидролизат. Лучше поставить противотуберкулезный катетер. Исходы инфильтративного туберкулеза: излечение (наиболее часто). Подключичные округлые инфильтраты с проведенной терапией рассасываются без следа. Может остаться фиброзно-очаговый участок (редко).
Облаковидный (захватывается 1-2 сегмента + деструктивные изменения), - после лечения остаются обширные фиброзно-очаговые поля с деформацией легочной ткани (ставят на диспансерный учет по 7 группе пожизненно).
Лобит (обширные казеозные изменения) - образуются гигантские полости распада, как правило, они хронизируются, так как эту полость не закрыть. Если такой больной своевременно не направлен на хирургическое лечение, то происходит хронизация сначала в кавернозную форму (даже при лечении), потом фиброзно-кавернозную форму (наиболее опасна для окружающих).
ТУБЕРКУЛЕЗ НА ПОРОГЕ XXI ВЕКА
На пороге XXI века туберкулез остается одной из самых распространенных инфекций в Мире, представляя угрозу для населения большинства стран, включая экономически развитые. В последние годы отмечается его практически повсеместный рост. Туберкулез становится слишком опасной инфекцией, унося гораздо больше человеческих жизней, чем любое другое инфекционное заболевание. О критическом состоянии с туберкулезом в Мире ВОЗ объявила в 1993 году. К этому времени была инфицирована туберкулезом уже 1/3 населения планеты. В настоящее время в мире ежегодно регистрируется только бациллярного туберкулеза до 10 млн. чел. и 4-5 млн. чел. ежегодно умирают от этой инфекции. По прогнозам экспертов ВОЗ к 2020 году в Мире появится еще 200 млн. чел. - новых случаев туберкулеза и 70 млн. чел. умрет от этой инфекции. А быстрое распространение лекарственно-устойчивых штаммов возбудителя туберкулеза, нарастание полирезистентности грозит превратить туберкулез в неизлечимое заболевание. Таким образом, в преддверии XXI века туберкулез представляет глобальную опасность для человечества, что требует вмешательства всей Мировой общественности.
Этой цели служит проводимый ежегодно 24 марта Международный день борьбы с туберкулезом. В России, переживающей затяжной социально-экономический кризис, опасность туберкулеза возрастает во много раз. Смена общественно-политического строя в стране в конце 80-х годов коренным образом изменила социально-экономическую ситуацию. Туберкулез, являющийся социально-обусловленным заболеванием, не мог не отреагировать на эти перемены негативными последствиями.
Начавшееся с начала 90-х годов ухудшение эпидситуации продолжается. За последние 7-8 лет заболеваемость туберкулезом в стране возросла более чем в 2 раза и составила в 1998 году 77,0 на 100 тыс. населения. Среди заболевших больше стало больных с тяжелыми, остро прогрессирующими формами туберкулеза. Увеличилось число больных с лекарственной устойчивостью микобактерий к противотуберкулезным препаратам, что приводит к хронизации процесса. В целом число больных туберкулезом с 1992 г. увеличилось в 1,3 раза до 234,1 на 100 тыс. населения в 1998 г. Эпидемиологическое неблагополучие в России подтверждает и высокий показатель смертности от туберкулеза. Смертность населения от туберкулеза с 1990 года возросла почти в 2 раза и достигла к 1996 г. самого высокого из всех инфекций уровня - 17,0 на 100 тыс. населения. Однако с 1997 г. темпы роста этого показателя стали снижаться. В 1998 г. показатель смертности составил 15,4 на 100 тыс. населения.
Высокая распространенность туберкулеза среди взрослых способствует высокому уровню инфицирования туберкулезом детского населения и увеличению заболевших детей. В 1989г. показатель заболеваемости детей в стране составил 7,4 на 100 тыс. детского населения, в 1998 -15,8. Особенностью современной эпидемиологической ситуации по детскому туберкулезу в России является рост числа заболевших преимущественно дошкольного и младшего школьного возраста, детей из семей мигрантов и из групп риска. Таким образом, обстановка по туберкулезу в России остается сложной, хотя темпы роста показателей заболеваемости и смертности от туберкулеза в последние годы замедлились. Напряженность эпидемической ситуации поддерживают социально-неблагополучные категории населения (беженцы, мигранты, переселенцы, бездомные). Остро стоит проблема туберкулеза в тюрьмах.
В Санкт-Петербурге, например, как и в целом в Российской Федерации, с 1990 г. отмечается резкое ухудшение ситуации по туберкулезу.
Общая численность больных туберкулезом в городе за этот период возросла в 2 раза, среди детей - в 4 раза. В 1999 г. в Санкт-Петербурге заболело туберкулезом 2205 чел., в то время как в 1990 г. их число не превышало 1000 (983 чел.). Особую тревогу вызывает продолжающийся рост заболеваемости туберкулезом детей, которая в 1999г. составила 19,8 на 100 тыс. детского населения (1990г.-10,9).
На начало 2000 года на учете противотуберкулезных диспансеров состояли 67,8 тыс. чел., из которых с активным туберкулезом - 8,3 тыс. чел., в том числе заразными формами - 2,3 тыс. чел.
Нарастает число больных с распространенными, осложненными формами туберкулеза. Появились остро-текущие и прогрессирующие процессы, заканчивающиеся в большинстве случаев летальным исходом. В целом смертность от туберкулеза в городе с 1990 г. возросла в 3 раза.
В связи с продолжающимися миграционными процессами в городе нарастает число неизвестных источников инфекции, значительную часть которых составляют мигранты, переселенцы, беженцы, бездомные, освобожденные из мест лишения свободы и другие социально-неблагополучные группы населения. Среди них наиболее эпидемиологически опасными являются и, в то же время, трудно привлекаемые к обследованию и лечению, лица БОМЖ. Их в настоящее время в СПб свыше 60 тыс. чел. (около 1% населения). Выявляемость туберкулеза у социально-дезадаптированных лиц в 110 раз, а смертность в 40 раз выше, чем среди всего населения. Поэтому социально-неблагополучные группы населения, отличаясь высокой пораженностью туберкулезом, но, как правило, выпадая из системы проверочных осмотров, становятся в последние годы одним из ведущих факторов эпидемиологического неблагополучия по туберкулезу в городе. Крайне неблагоприятная складывается обстановка по туберкулезу в пенитенциарных учреждениях, где заболеваемость туберкулезом в 42 раза превышает таковую среди всего населения, поддерживая напряженность эпидемической ситуации в регионе СПБ и Ленинградской области.
Оценивая ситуацию по туберкулезу в России и отдельных ее регионах, следует отметить, что в настоящее время основными факторами, определяющими направленность эпидемиологических тенденций, являются в основном социально-демографические и экономические условия. Недофинансирование Программы борьбы с туберкулезом снижает их эффективность, что препятствует достижению стабилизации обстановки по туберкулезу как в СПб, так и в России в целом.
Список использованной литературы:
Читайте также:


