Мочеполовой шистосомоз жизненный цикл
КРОВЯНЫЕ СОСАЛЬЩИКИ, или шистосомы : Schistosoma haematobium, S. mansoni и S. Japonicum – биогельминты, возбудители шистосомозов. Заболевания распространены в странах с тропическим и субтропическим климатом.
Морфологические особенности : кровяные сосальщики раздельнополы (рис.27). У самца тело шире и короче (10-15 мм), чем у самки (до 20 мм). Молодые особи (до 6 месяцев) живут раздельно, а затем соединяются попарно. Для этого на брюшной стороне самца имеется желобок (гинекофорный канал), в котором помещается самка. Самцы имеют развитую брюшную присоску, которая обеспечивает надежную фиксацию их к стенкам сосудов.
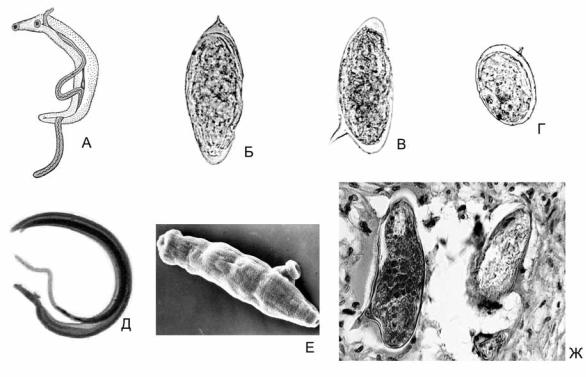
Рис. 27. Особенности морфологии возбудителей шистосомозов. А – схема строения марит, Б – яйцо S. haematobium (7х40), В - яйцо S. mansoni (7х40), Г – яйцо S. japonicum (7х40), Д – мариты (х20), Е – шистосомула (7х40), Ж – яйцо S. mansoni в стенке кишечника (7х40)
Цикл развития: основные хозяева – человек и различные млекопитающие, промежуточные хозяева – несколько видов пресноводных моллюсков (рис.28).
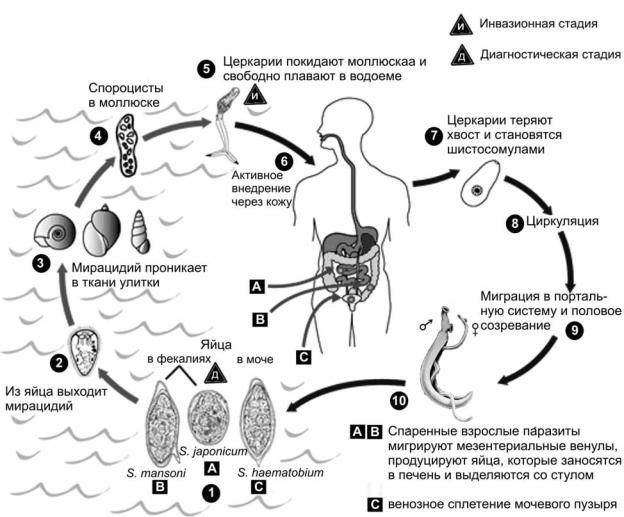
Рис. 28. Схема цикла развития возбудителей шистосомозов
Стадии жизненного цикла: марита – яйцо – мирацидий – спороциста I порядка – спороциста II порядка – церкарий.
Половозрелые особи локализованы в венах брюшной полости человека. После оплодотворения самки откладывают яйца в просвет мелких сосудов стенок полых органов (мочевого пузыря, кишечника и др.). Яйца имеют острые шипы, а зародыш выделяет протеолитические ферменты, с помощью которых яйца продвигаются через ткани в просвет органа. Для дальнейшего развития они попадают в воду и развиваются в теле моллюсков. Церкарии выходят из моллюсков, плавают в воде и активно внедряются в кожу или слизистые оболочки человека при купании, работе в воде (на рисовых полях и др.), питье воды из открытых водоемов. Одежда не препятствует проникновению церкариев. Проникшие в организм церкарии по лимфатическим и кровеносным сосудам попадают в правое предсердие,
правый желудочек сердца, затем в легкие, далее – в вены брыжейки, стенок толстого кишечника, мочеполовой системы.
У человека могут паразитировать и некоторые другие виды шистосом (S. intercalatum). В умеренном климате церкарии шистосом водоплавающих птиц (уток, чаек) могут вызывать у человека шистосомозные дерматиты.
SCHISTOSOMA HAEMATOBIUM – возбудитель урогенитального (мочеполового) шистосомоза (бильгарциоза). Заболевание распространено в Африке, странах Ближнего Востока, Центральной и Южной Америки.
Морфологические особенности: длина тела самца 10-15 мм, самки – до 20 мм. Тело покрыто шипами.
Особенности цикла развития : промежуточные хозяева – пресноводные моллюски родов Bullinus, Physopsis и др. Основные хозяева – человек и обезьяны. Взрослые особи живут в организме человека до 40 лет и локализуются в мелких венах малого таза, преимущественно мочевого пузыря, матки, верхней части влагалища.
Половозрелая самка продуцирует до 300 яиц в сутки, которые выделяются во внешнюю среду с мочой.
Механическое (повреждение яйцами стенок мочеполовой системы: на слизистой оболочке мочевого пузыря наблюдаются признаки воспаления, язвы и полипозные разрастания).
Токсико-аллергическое (отравление организма продуктами жизнедеятельности).
Питание за счет организма хозяина и нарушение обменных процессов
(поглощение питательных веществ, витаминов, форменных элементов крови). Мутагенное (в местах, эндемичных по шистосомозу, в 10 раз больше раковых заболеваний мочевого пузыря и мочевыводящих путей, чем в
Характерные симптомы: зуд и покалывание в месте внедрения церкариев в кожу, сыпь. В период миграции молодых шистосом появляется кашель с мокротой и даже кровохарканием, симптомы бронхиальной астмы, протекающей на фоне общего недомогания, головной боли, слабости и снижения аппетита.
В дальнейшем симптоматика обусловлена локализацией гельминтов и их яиц, степенью поражения мочевыводящих путей и половых органов. Характерными признаками являются дизурия (нарушение мочеиспускания), гематурия (выделение крови в конце мочеиспускания), болезненное мочеиспускание.
Осложнения: пиелонефрит, гнойные воспалительные процессы почек, поражение предстательной железы и семенных пузырьков, отек мошонки, частичная или полная импотенция, нарушения менструального цикла, самопроизвольные аборты, сепсис, уремия и др.
Лабораторная диагностика: нахождение яиц при микроскопическом исследовании мочи и биоптатов слизистой мочевого пузыря. Яйца S. haematobium овальные (150 х 60 мкм), вытянутые, с шипом на одном из полюсов (рис. 27). Часто применяют иммунологические методы (определение антител в сыворотке крови больных)
SСHISTOSOMA MANSONI – возбудитель кишечного шистосомоза (бильгарциоза). Заболевание распространено в Африке, на Аравийском полуострове, в Южной Америке и на островах Карибского моря.
Морфологические особенности: размеры самца – до 10 мм, самки – до 15 мм, более крупные шипы на кутикуле.
Особенности цикла развития: основные хозяева – человек, крупный рогатый скот, собаки, грызуны; промежуточные хозяева – моллюски родов Planorbis, Phisopsis и др. Половозрелые особи локализованы в мезентериальных венах. Яйца откладывают в мелких венулах кишечника, откуда они проходят в полость кишки и с фекалиями попадают во внешнюю среду. Средняя продолжительность жизни взрослых паразитов в организме человека 8 – 30 лет.
Патогенное действие сходно с действием S. haematobium, но поражаются преимущественно кишечник и печень. Тяжелые осложнения наблюдаются при поражении печени заносящимися туда яйцами. Яйца могут попадать в малый круг кровообращения и вызывать закупорку сосудов легких.
Характерные симптомы: дерматит, зуд на месте внедрения церкариев, боли в животе, нерегулярный стул, примесь крови и слизи в фекалиях.
При массивной инвазии наблюдаются чередующиеся поносы и запоры, кровотечения из прямой кишки, иногда ее выпадение, тенезмы (ложные позывы), метеоризм, потеря веса. Поражения печени и увеличение селезенки встречаются у 50% больных. Печень становится плотной, позже развивается асцит. Характерны диарея, отеки нижних конечностей и живота.
Лабораторная диагностика: обнаружение яиц шистосом в фекалиях и в биоптатах слизистой оболочки кишечника. Яйца S. mansoni овальные (150 х 70 мкм) с боковым крючкообразным шипом (рис. 27). Применяют иммунологические методы.
SCHISTOSOMA JAPONICUM – возбудитель японского шистосомоза (бильгарциоза, болезни Катаяма). Заболевание распространено в странах Юго-Восточной Азии (Япония, Китай, Филиппины, Индонезия).
Морфологические особенности : гладкая поверхностью тела
(отсутствие шипов). Размеры тела самца – до 20 мм, самки – до 26 мм. Особенности цикла развития: основные хозяева – человек, дикие и
домашниемлекопитающие (обезьяны, крупный рогатый скот, лошади, свиньи, крысы, собаки и др.). Промежуточные хозяева – моллюски рода Oncomelania. Пары гельминтов постоянно остаются на месте и продуцируют до 5 000 яиц в сутки. Локализация – воротная и мезентериальная вены.
Патогенное действие как и при кишечном шистосомозе, но более выражено, вследствие чего заболевание протекает тяжелее. Хроническое течение болезни приводит к развитию цирроза печени. Возможно занесение яиц гельминта в головной мозг.
Характерные симптомы аналогичны симптомам кишечного шистосомоза, но более выражены, в том числе дерматит и зуд. Начало яйцекладки шистосомами сопровождается следующей симптоматикой ("синдром Катаяма"): внезапное начало, лихорадка в течение 3-х недель и более, потеря аппетита, повышенная утомляемость, кашель, появление сыпи, отеки мягких тканей вокруг глаз, мошонки и крайней плоти.
Осложнения: судороги и эпилептиформные припадки, нарушения зрения и речи, временная потеря сознания.
Лабораторная диагностика : обнаружение яиц в фекалиях или в биоптатах толстого кишечника. Яйца S. japonicum широкоовальные (80 х 60
мкм) с небольшим тупым боковым шипом (рис. 27). Применяют иммунологические методы.
Профилактика шистосомозов: л ичная – ограничение контактов с водой, в которой могут быть церкарии шистосом (не купаться, не умываться, не пить, не использовать для бытовых нужд такую воду). Общественная – выявление и лечение больных, уничтожение промежуточного хозяина, охрана водоемов от загрязнений человеческой мочой, санитарнопросветительная работа.
Основные факты
- Шистосомоз — это острая и хроническая болезнь, вызываемая паразитическими червями.
- Инфицирование людей происходит во время обычной сельскохозяйственной, домашней, производственной и рекреационной деятельности в результате воздействия воды, зараженной паразитами.
- Дети школьного возраста особенно подвержены инфекции из-за несоблюдения гигиены и таких занятий, как купание или ловля рыбы в зараженной паразитами воде.
- Борьба с шистосомозом направлена на уменьшение заболеваемости путем периодического широкомасштабного лечения населения празиквантелом; снижению уровней передачи инфекции способствовал бы также более комплексный подход, включающий обеспечение питьевой водой, надлежащую санитарию и борьбу с брюхоногими моллюсками.
- По оценкам, в 2017 г. профилактическое лечение шистосомоза требовалось, по меньшей мере, для 220,8 млн человек. Из них лечение получили 102,3 млн.
Шистосомоз является острой и хронической паразитарной болезнью, вызываемой кровяными сосальщиками (трематодами) из рода Schistosoma. Оценки показывают, что в 2017 году профилактическое лечение шистосомоза требовалось, по меньшей мере, для 220,8 млн человек. Профилактическое лечение, которое необходимо повторять через несколько лет, снижает и предотвращает заболеваемость. Сообщения о воздействии профилактического лечения шистосомоза на заболеваемость и передачу инфекции получены из 78 стран. Но группы населения, подвергающиеся наиболее высокому риску, для которых рекомендуется профилактическое лечение, живут в только 52 странах с высоким и средним уровнем передачи.
Передача инфекции
Передача инфекции имеет место там, где люди, страдающие шистосомозом, загрязняют источники пресной воды фекалиями, содержащими яйца, из которых в воде выводятся паразиты.
Инфицирование людей происходит при проникновении личинок паразита, выделяемых пресноводными брюхоногими моллюсками, под кожу при контакте с инфицированной водой.
В организме личинки развиваются во взрослых щистосом. Взрослые черви живут в кровеносных сосудах, где самки откладывают яйца. Некоторые яйца выводятся из организма с фекалиями или мочой для продолжения жизненного цикла паразита. Другие остаются в тканях организма, вызывая иммунную реакцию и прогрессирующие поражения органов.
Эпидемиология
Шистосомоз распространен в тропических и субтропических районах, особенно в бедных общинах, не имеющих доступа к безопасной питьевой воде и надлежащей санитарии. По оценкам, по меньшей мере, 90% людей, нуждающихся в лечении шистосомоза, живут в Африке.
Существуют две основные формы шистосомоза — кишечный и мочеполовой, вызываемые пятью основными видами кровяного сосальщика (см. таблицу).
| Виды | Географическое распространение | |
| Кишечный шистосомоз | Schistosoma mansoni | Африка, Ближний Восток, страны Карибского бассейна, Бразилия, Венесуэла, Суринам |
| Schistosoma japonicum | Индонезия, Китай, Филиппины | |
| Schistosoma mekongi | Некоторые районы Камбоджи и Лаосской Народно-Демократической Республики | |
| Schistosoma intercalatum и связанный с ним S. guineansis | Влажные лесные районы Центральной Африки | |
| Мочеполовой шистосомоз | Schistosoma haematobium | Африка, Ближний Восток, Корсика (Франция) |
Шистосомоз поражает, в основном, бедные и сельские сообщества, особенно людей, занимающихся сельским хозяйством и рыболовством. Женщины, использующие в домашней работе зараженную паразитами воду, например, стирающие белье, также подвергаются риску мочеполового шистосомоза. Из-за ненадлежащей гигиены и контактов с зараженной водой дети особенно подвержены инфекции.
Миграция населения в городские районы и перемещения беженцев способствуют проникновению болезни в новые районы. Рост численности населения и, соответственно, потребностей в энергии и воде часто приводит к таким схемам развития и изменениям в окружающей среде, которые также способствуют передаче инфекции.
По мере развития экотуризма и поездок в "неизбитые места" все большее число туристов заражается шистосомозом, иногда в форме тяжелой острой инфекции и с развитием необычных симптомов, включая паралич.
Мочеполовой шистосомоз считается также фактором риска ВИЧ-инфицирования, особенно среди женщин.
Симптомы
Причиной появления симптомов шистосомоза является реакция организма на яйца червей.
Кишечный шистосомоз может вызывать боли в области живота, диарею и появление крови в фекалиях. В запущенных случаях наблюдается увеличение печени, что часто связано с накоплением жидкости в брюшной полости и гипертензией абдоминальных кровяных сосудов. В таких случаях может также наблюдаться увеличение селезенки.
Классическим признаком мочеполового шистосомоза является гематурия (наличие крови в моче). В запущенных случаях часто развивается фиброз мочевого пузыря и мочеточников и поражаются почки. Еще одним возможным осложнением на поздних стадиях является рак мочевого пузыря. У женщин мочеполовой шистосомоз может приводить к поражениям гениталий, вагинальному кровотечению, боли во время полового акта и образованию узлов на наружных половых органах. У мужчин мочеполовой шистосомоз может приводить к развитию патологии семенных пузырьков, простаты и других органов. Эта болезнь может иметь и другие длительные необратимые последствия, включая бесплодие.
Шистосомоз оказывает значительное воздействие на экономику и здоровье. У детей шистосомоз может приводить к анемии, остановке в росте и пониженным способностям к обучению, хотя, как правило, при проведении лечения последствия болезни обратимы. Хронический шистосомоз может сказываться на способности людей работать, а в некоторых случаях приводить к смерти. 1
Число случаев смерти в результате шистосомоза с трудом поддается оценке из-за таких скрытых патологий, как поражения печени и почек или рак мочевого пузыря. Необходимо выполнить более точные оценки числа случаев смерти от шистосомоза, поскольку по имеющимся на сегодня данным оно колеблется в пределах от 24 072 (1) до 200 000 (2) случаев в год во всем мире. По оценкам ВОЗ от 2000 г., ежегодное число случаев смерти в мире составило 200 000. Можно ожидать, что с тех пор эта цифра существенным образом сократилась в результате многочисленных крупномасштабных кампаний по профилактической химиотерапии, проведенных за последние 10 лет.
Диагностика
Шистосомоз диагностируется путем выявления яиц паразитов в образцах кала или мочи. Антигены, выявляемые в образцах крови и мочи, также указывают на инфекцию.
Для диагностирования мочеполового шистосомоза стандартной диагностической методикой является методика фильтрации с использованием нейлоновых, бумажных или поликарбонатных фильтров. Дети с S. haematobium почти всегда имеют кровь в моче, видимую лишь в микроскоп. Ее можно обнаружить с помощью полосок с химическими реактивами.
Для выявления яиц кишечного шистосомоза в образцах фекалий можно применять методику с использованием окрашенного метиленовой синью целлофана, пропитанного глицерином, или предметных стекол, известную как метод Като-Катца. В регионах, где регистрируются случаи передачи шистосомоза, вызванного S. mansoni, может применяться тестирование на циркулирующий катодный антиген (CCA).
В отношении людей из неэндемичных районов или районов с низким уровнем передачи инфекции могут оказаться полезными серологические и иммунологические тесты, которые могут выявить воздействие инфекции и указать на необходимость тщательного обследования, лечения и последующего наблюдения.
Профилактика и борьба
Борьба с шистосомозом основана на широкомасштабном лечении всех групп риска, обеспечении доступа к безопасной воде, улучшении санитарии, санитарном просвещении и борьбе с брюхоногими моллюсками.
Стратегия ВОЗ по борьбе с шистосомозом направлена на уменьшение заболеваемости с помощью периодического, целенаправленного и массового лечения празиквантелом (профилактическая химиотерапия) населения в странах, где это необходимо. Такое лечение подразумевает регулярное лечение всех людей из групп риска. В ряде стран с низкими показателями передачи заболевания должна быть поставлена цель по полному прерыванию передачи болезни.
Целевыми группами для лечения являются:
- дети школьного возраста в эндемичных районах;
- взрослые из групп риска в эндемичных районах, люди, по роду деятельности контактирующие с зараженной паразитами водой, такие как рыбаки, фермеры и ирригационные работники, а также женщины, контактирующие с зараженной паразитами водой во время домашней работы;
- целые общины, живущие в высокоэндемичных районах.
ВОЗ также рекомендует проводить лечение детей дошкольного возраста. К сожалению, их нельзя включить в нынешние крупномасштабные программы лечения, поскольку недоступна подходящая лекарственная форма празиквантела.
Частота проведения лечения среди детей школьного возраста зависит от распространенности инфекции. В районах с высоким уровнем передачи инфекции может потребоваться ежегодное повторение лечения на протяжении нескольких лет. Для определения воздействия мероприятий по борьбе необходимо проводить мониторинг.
Целью является снижение уровней заболеваемости и передачи инфекции: периодическое лечение групп населения, подвергающихся риску, позволяет излечивать легкие симптомы и предотвращать развитие у инфицированных людей тяжелой хронической болезни на поздних стадиях. Тем не менее, одним из основных препятствий для борьбы с шистосомозом является ограниченный доступ к празиквантелу. Данные за 2017 г. свидетельствуют о том, что в глобальных масштабах лечением было охвачено 46,3% людей, при этом лечение получали 70,8% детей школьного возраста, нуждающихся в профилактической химиотерапии шистосомоза.
Празиквантел рекомендуется для лечения всех форм шистосомоза. Это эффективное, безопасное и недорогое лекарство. Несмотря на то, что после лечения возможно повторное инфицирование, риск развития тяжелой болезни можно снизить и даже предотвратить, если начинать и повторять лечение в детстве.
На протяжении последних 40 лет борьба с шистосомозом успешно проводится в ряде стран, включая Бразилию, Египет, Исламскую республику Иран, Иорданию, Камбоджу, Китай, Маврикий, Оман и Саудовскую Аравию, Марокко, Тунис и т.д. В Буркина-Фасо, Гане, Йемене, Нигере, Руанде, Сьерра-Леоне и Объединенной Республике Танзания возможно расширение масштабов лечения до национального уровня, что через несколько лет окажет воздействие на заболеваемость. В ряде стран проводится оценка статуса передачи инфекции.
За последние 10 лет в ряде стран к югу от Сахары, где проживает большинство людей, подвергающихся риску, возросли масштабы проведения кампаний по лечению .
Деятельность ВОЗ
Работа ВОЗ в области шистосомоза является составной частью комплексного подхода к борьбе с забытыми тропическими болезнями. Несмотря на разнообразие забытых тропических болезней с медицинской точки зрения, у них есть общие свойства, которые позволяют им устойчиво присутствовать в условиях нищеты, где они образуют кластеры и часто встречаются одновременно.
ВОЗ координирует стратегию профилактической химиотерапии, консультируясь с сотрудничающими центрами и партнерами из учебных и научно-исследовательских институтов, частного сектора, неправительственных организаций, международных учреждений по вопросам развития и других учреждений в системе ООН. ВОЗ разрабатывает технические руководящие принципы и методики для использования национальными программами по борьбе с этой болезнью.
Работая с партнерами и частным сектором, ВОЗ проводит информационно-разъяснительную работу в отношении необходимости расширения доступа к празиквантелу и обеспечения ресурсов для осуществления. Партнеры из частного сектора и учреждения по вопросам развития заявили о готовности предоставить празиквантел в количестве, достаточном для ежегодного лечения более 100 миллионов детей школьного возраста.
I
Шистосомозы (schistosomoses; синоним: шистосоматозы, шистосомиазы, бильгарциозы)
группа тропических гельминтозов, вызываемых плоскими червями-сосальщиками; характеризуются хроническим течением, поражением мочеполовой системы, кишечника, печени и других органов.
Различают мочеполовой Ш. (возбудитель — Schistosoma haematobium), кишечный шистосомоз Мансона (возбудитель — S. mansoni), японский Ш. (возбудитель — S. Japonicum) и кишечный интеркалатный (возбудитель — S. intercalatum). Наиболее широкое распространение имеет мочеполовой шистосомоз. Ареал Ш. охватывает страны тропического и субтропического пояса (Африка, Юго-Восточная Азия, Ближний Восток, Латинская Америка). Шистосомы раздельнополы. Морфология всех шистосом сходна. У самца широкое удлиненное тело, на брюшной стороне имеется гинекоформный канал, где в период копуляции помещается самка. Яйца овальные, имеют шип, расположенный, в зависимости от вида, сбоку или на одном из полюсов. Шистосомозы перкутантные биогельминтозы.
Жизненный цикл возбудителя характеризуется сменой двух хозяев (рис.). Источником возбудителя инвазии при всех Ш. является человек, а при японском, кроме того, домашние и дикие животные (коровы, козы, лошади, свиньи, собаки, кошки, грызуны), при меконговом — собаки. В мелких кровеносных сосудах окончательного хозяина — человека, многих млекопитающих самка откладывает до 3000 яиц в сутки. Яйца проходят в кишечник или мочевой пузырь и испражнениями или мочой выводятся в окружающую среду. В пресной воде из яйца вылупляются мирацидии. Дальнейшее их развитие происходит в организме промежуточного хозяина — моллюска, специфического для каждого вида шистосом. Через 4 нед. после внедрения в теле моллюска созревают хвостатые личинки — церкарии. Они выходят в воду, где при встрече с окончательным хозяином внедряются через кожу или слизистые оболочки. В подкожной клетчатке церкарии превращаются в шистосомулы, которые попадают в кровеносные сосуды и через 20—30 дней достигают половой зрелости.
Патогенез и патологическая анатомия. Мигрируя по кровеносным и лимфатическим сосудам, шистосомулы проникают в различные органы, вызывая их поражения. В сосудах портальной системы печени шистосомулы созревают до взрослых особей. Спаренные взрослые особи S. haematobium локализуются в венозных сплетениях мочевого пузыря, S. mansoni, S. intercalatum japonicum — в разветвлениях брыжеечных и воротной вен. В венулах этих сплетений происходит яйцекладка. Яйца из сосудов, в зависимости от вида шистосом, продвигаются в просвет мочевого пузыря или кишечника. Миграция гельминтов и яиц травмирует ткани, а продукты их распада и жизнедеятельности вызывают аллергические проявления, характерные для острой стадии болезни. В результате повреждения тканей яйцами в хронической стадии развивается воспалительно-пролиферативный процесс, вокруг яиц, задержавшихся в тканях, образуются гранулемы.
Внедрение в кожу церкариев иногда вызывает местную воспалительную реакцию (зуд купальщиков). Через 3—8 нед. у неиммунных лиц возникает лихорадка, зудящая сыпь, головная боль. Отмечаются бронхит с астматическим компонентом, гепатомегалия, лейкоцитоз с эозинофилией, возможны энцефалит, менингоэнцефалит. Длительность острой стадии от 2 нед. до 3 мес. Специфические проявления болезни развиваются в хронической стадии.
При мочеполовом Ш. через 3—6 мес. после заражения появляется характерный признак — терминальная гематурия без дизурических явлений. Учащенное болезненное мочеиспускание, боль в надлобковой области и в промежности возникают при развитии язв на слизистой оболочке мочевого пузыря и цистита, обусловленного вторичной инфекцией. В поздних стадиях болезнь может осложниться гидронефрозом, пиелонефритом. Поражение половых органов у женщин проявляется в виде кольпита, эрозий и полипов шейки матки, у мужчин — в виде эпидидимита, простатита, везикулита.
При кишечном шистосомозе Мансона основные проявления связаны с поражением дистального отдела толстой кишки: жидкий стул с примесь слизи и крови, чередующийся с запорами, боль в животе схваткообразного или ноющего характера, тенезмы. При заносе шистосом в легкие в них возникает воспалительный процесс, проявляющийся лихорадкой, кашлем, одышкой, болью при дыхании. При развитии гипертензии в малом круге кровообращения появляются признаки хронического легочного сердца. Японский Ш. напоминает кишечный, но протекает тяжелее. Кишечный интеркалатный Ш. индентичен шистосомозу Мансона, течение его отличается доброкачественностью; прогноз благоприятный.
Диагноз устанавливают на основании клинической картины, данных эпидемиологического анамнеза, результатов лабораторных исследований. Наиболее достоверным является обнаружение яиц в осадке мочи. В основе диагностики кишечного Ш. лежит выявление яиц шистосом Мансона в кале. Важное значение имеют также ректороманоскопия, колоноскопия. При всех формах Ш. в качестве методов предварительной диагностики можно использовать иммунологические тесты. Дифференциальный диагноз в острой стадии болезни проводят с брюшным тифом (Брюшной тиф) и сыпным тифом эпидемическим (Сыпной тиф), малярией (Малярия), туберкулезом (Туберкулёз). В хронической стадии шистосомоза Мансона и японского Ш. болезнь дифференцируют с дизентерией (Дизентерия), новообразованием толстой кишки, амебиазом (Амёбиаз). Мочеполовой Ш. дифференцируют с мочекаменной болезнью (Мочекаменная болезнь).
Лечение больных легкими формами Ш. можно проводить амбулаторно. Для специфического лечения всех Ш. используют ниридазол (амбильгар), метрифонат, гакантон (этренол), празиквантел (бильтрицид), оксамнихин.
Прогноз при своевременном распознавании и лечении благоприятный. В случаях японского Ш. прогноз серьезный в любой стадии болезни.
Профилактика включает комплекс мероприятий, направленных на раннее выявление и лечение больных, уничтожение промежуточных хозяев — моллюсков, гигиеническое воспитание населения. Для уничтожения моллюсков используют химические препараты и средства растительного происхождения, расселяют в водоемах хищников, которые уничтожают яйца, церкарии и моллюсков. Большое значение имеет санитарное благоустройство населенных мест. Специалисты, выезжающие в эндемичные регионы, должны быть предупреждены об опасности заражения при купании в пресноводных водоемах, хождении босиком по прибрежной траве и пр.
Библиогр.: Озерецковская Н.Н., Зальнова Н.С. и Тумольская Н.И. Клиника и лечение гельминтозов, с. 123, М., 1985; Руководство по тропическим болезням, под ред. А.Я. Лысенко, с. 240, М., 1983; Яроцкий П.Г. Шистосомозы, М., 1982.
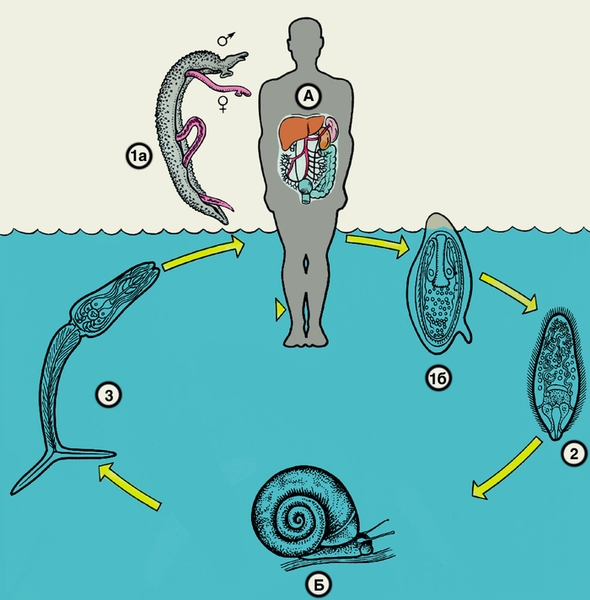
Жизненный цикл шистосом на примере Shistosoma mansoni: А — окончательный хозяин паразита — человек; 1а — самец и самка шистосом, копулирующие в брыжеечных венах; 1б — инвазионное яйцо Shistosoma mansoni, отложенное самкой в вене; 2 — мирацидий в воде водоемов; Б — моллюск из рода Peanorbis; 3 — церкарии, вышедшие из моллюска в воду водоема, внедряются через кожу или слизистые оболочки в организм человека.
II
Шистосомозы (schistosomoses; син.: бильгарциоз, шистосоматозы — нрк)
общее название гельминтозов, вызываемых трематодами рода Schistosoma.
Шистосомозы кишечный (s. intestinalis; син. Мансона шистосомоз) — Ш., вызываемый Schistosoma mansoni, протекающий с явлениями аллергии и повреждения слизистой оболочки толстой кишки мигрирующими яйцами гельминта; распространен в Африке и Южной Америке.
Шистосомоз Мансона — см. Шистосомоз кишечный.
Шистосомозы мочеполовой (s. urogenitalis; син. гематурия египетская) — Ш., вызываемый Schistosoma haematobium, протекающий с признаками повреждения мочевых путей мигрирующими яйцами гельминта; распространен в Африке.
Шистосомозы японский (s. japonica; син. болезнь Катаямы) — Ш., вызываемый Schistosoma japonicum, протекающий с явлениями аллергии, а позже колита, иногда гепатита с развитием цирроза печени; распространен в Японии, Китае, на Филиппинских островах.
Schistosoma haematobium – возбудитель мочеполового шистозомоза (Schistosomosis urogenitalis).
Морфология. Кутикула мелкобугристая. Самец длиной 10-15х1 мм. Брюшная присоска крупнее ротовой. Сближенные боковые края позади брюшной присоски образуют кутикулярный желоб, в котором находится самка. Семенники (4-5) и половые протоки – позади брюшной присоски. Нитевидные самки длиннее самцов: 20х0,25 мм. Кутикула гладкая. Овальный яичник впереди кишечной арки. Матка содержит до 30 яиц. Крупные яйца (0,12-0,16х0,04-0,06 мм) без крышечки с длинным концевым шипом, содержат зрелый мирацидий. Поверхность яиц покрыта мелкими шипиками (0,28х0,5 мм).
Жизненный цикл. Мирацидий выходят из яиц в воде на свету и реже в темноте при температуре 15-29°, при достаточной аэрации и при рН 7,0 активно внедряются в промежуточного хозяина – пресноводных моллюсков. В моллюсках происходит развитие спороцисты, материнского и дочернего поколения редий и церкариев; выйдя в воду, церкарии через кожу и слизистые оболочки инвазируют окончательных хозяев – человека, высших обезьян..
В теле окончательных хозяев церкарии превращаются в личинок (шистозомул), мигрируют по лимфатическим и кровеносным путям в легкие и печень, и локализуются в венозных сплетениях мочевого пузыря и других органов мочеполовой системы; под действием острого шипа на оболочке яйца и цитолизинов мирацидия яйца выходят из сосудов в стенку мочевого пузыря, поступают в просвет и выводятся с мочой. Известны случаи эктопического шистозомоза – заноса яиц паразитов в различные внутренние органы: головной и спинной мозг, легкие, глаза.
Распространение. Африка, Юго-Западная Азия, Западная Индия.
Патогенез и клиника. Уринарный шистозомоз – заболевание мочевого пузыря и других органов мочеполовой системы с различными осложнениями. В основе патогенеза – токсико-аллергические проявления в процессе инвазии, механическое воздействие шистозом и яиц на организм хозяина.
Диагностика. По нахождению яиц в моче и в испражнениях. Известны единичные случаи обнаружения яиц в мокроте и сперме. Ларвоскопия: после центрифугирования вечерней мочи яйца ищут в осадке под микроскопом, или выхождение из яиц мирацидиев и их активное движение. Моча имеет щелочную реакцию и, кроме яиц, содержит эритроциты, лейкоциты, белок и слизь.
Цистоскопия выявляет: очаговую гиперемию, шистозоматозные бугорки (псевдотуберкулы) и инфильтраты, полипоидные образования или папилломы, шистозоматозные язвы, бледно-желтые песчаные пятна на слизистой оболочке мочевого пузыря. Используют также эндовезикальную биопсию, рентгенологическое обследование, внутрикожную пробу, реакцию преципитации и другие иммунобиологические реакции.
Лечение. Препараты трехвалентной сурьмы: 1% раствор винносурьмянонатриевой или винносурьмянокалиевой соли (рвотный камень) и другие (фуадин, антиомалин, астибан). Внутривенно – 1% раствор винносурьмянонатриевой соли с глюкозой. Доза на курс – 12 мг препарата на 1 кг веса больного, но не свыше абсолютной дозы 0,7 г (70 мл 1% раствора).Лечение длится 2-3 дня, ежедневно делают по 2-3 вливания с интервалом в 3 ч.
Фуадин (6,3% раствор трехвалентной сурьмы) – внутримышечно по 4-5 мл три раза в день с перерывом в 3 ч. Курс лечения – 6 инъекций (24-30 мл).
Противопоказания к назначению препаратов сурьмы: болезни сердца, печени, почек, острый туберкулез. При лечении необходим электрокардиографический контроль. Применяют также антиомалин (сурьмянолитиевая соль тиомалоновой кислоты) и астибан (сурьмянокалиевая соль альфа-димеркаптоянтарной кислоты).
Мирацил D (производное тиоксантона) – внутрь по 0,2 г три раза в день; курс лечения – 20 дней. Ниридазолом или амбильхаром (аминонитротиазол) в дозе 25 мг/кг в течение 7 дней.
При хроническом шистозомозе часто необходимо оперативное лечение.
Эпидемиология. По данным ВОЗ в эндемических очагах наиболее часто заражаются крестьяне (50,6%) и сельскохозяйственные рабочие (41,6%). Высокие показатели инвазии установлены для рыбаков (60,4%) и лодочников (52%).
Профилактика. Следует помнить о перкутанном заражении церкариями из воды (купанье, стирка, охота, рыбная ловля, переход в брод и т. п.); инвазирование при питье необезвреженной воды. Общественная профилактика – лечение и диспансеризация больных, охрана водоемов от загрязнения, контроль над водоснабжением, ирригация и уничтожение моллюсков (пентахлор-фенолят натрия, никлозамид (байлюсцид) и диметилдитиокарбамат цинка). Постоянная санитарно-просветительная работа среди слоев населения.
Schistosoma mansoni – возбудитель шистозомоза Мэнсона – кишечный шистозомоз (Schistosomosis enterica).
Морфология и биология. Размеры самца – 6-14х1,0-1,2 мм; самки – 12-16х0,16 мм. Кутикула самца крупнобугристая, ветви кишечника короткие, яичник у самки – в передней половине тела и желточники сильно развиты. 8-9 и более мелких семенников. Яйца веретеновидные с крупным боковым шипом: 0,12-0,16х0,06-0,07 мм. Паразитирует в брыжеечных венах, редко – в венах мочевого пузыря. Кроме человека, паразитирует у обезьян, собак, грызунов.
Жизненный цикл сходен с Sch. haematobium. Внедрение церкариев при температуре воды 10-40°.. Мирацидии живут в воде 22-25 ч, церкарии – около суток.
Промежуточные хозяева – моллюски Biomhalaria glabrata, В. pfeifferi, В. sudanica, Tropicorbis centimetralis.
Распространение. Египет, Экваториальная и Юго-Восточная Африка, остров Мадагаскар, Юго-Западная Азия: Саудовская Аравия, Йемен, Израиль; в западном полушарии: Бразилия, Венесуэла, Нидерландская Гвиана, Малые Антильские острова. В Бразилии выявлены естественные враги Sch. mansoni — рыбки Lebistes reticulatus; каждая из них в местных водоемах за час заглатывает до 1000 церкариев, выходящих из зараженных моллюсков.
Клиника. Воспалительные изменения толстого кишечника и прямой кишки – боли в животе, слабость, понос (с кровью и без крови), головокружение, потеря аппетита, одышка и лихорадка. Хронический колит приводит к образованию папиллом, язв, стриктур и фистул кишечника. При длительном заболевании – гепатоспленомегалия, асцит и цирроз печени.
Диагностика. Исследование испражнений (обнаружение крови, слизи, яиц). Ларвоскопия, проктоскопия, рентгенография, иногда ректальная биопсия. В ранней стадии болезни – внутрикожная проба и реакция связывания комплемента (теряет точностьпри хроническом шистозомозе).
Лечение и профилактика. Как при мочеполовом шистозомозе.
Schistosoma japonicum – возбудитель шистозомоза японского (Schistosomosis japonica).
Морфология. Кутикула гладкая. Ветви кишечника соединяются в задней половине тела. Размеры самцов: 12-20х0,50-0,55 мм; самок: 12-26х0,3 мм. Яичник – в середине тела. В хорошо развитой матке до 100 яиц. У самцов имеется 6-8 семенников. Яйца широкоовальные с рудиментарным боковым шипом: 0,074-0,106х0,060- 0,080 мм.
Жизненный цикл. Развитие, как у Sch. haematobium и Sch. mansoni. Живут в брыжеечных венах, яйца откладывают через 30-45 дней после заражения в венозные капилляры кишечной стенки. Естественная инвазия встречается у большого числа млекопитающих; восприимчивы грызуны, домашние и дикие животные. Промежуточные хозяева: моллюски рода Oncomelania и Tricula hupensis сhiui.
Распространение. Природные очаги – в странах Дальнего Востока.
Патогенез и клиника сходны с кишечным шистозомозом. С течением времени – цирротические изменения в печени и селезенке, анемия и кахексия. Эктопическая локализация яиц, приводящая к церебральной форме шистозомоза, наблюдается часто.
Диагностика. По нахождению яиц в испражнениях и ларвоскопии фекалий. При массовых обследованиях – внутрикожная проба и реакция преципитации.
Лечение и профилактика. Те же, что и при вышеописанных шистозомозах человека.
На Филиппинах – памоат пирвиния (азокраситель на основе генцианвиолета), внутрь в капсулах: 35-40 мг/кг/сутки, разделенные на 3 дозы, в течение 14-28 дней.
Читайте также:


