Как лечить спазмы кишечника при отравлении

Люди с синдромом раздраженного кишечника часто пребывают в состоянии панического расстройства, депрессии, стресса.

Стресс является одной из причин развития СРК.

Восстановление душевного равновесия — необходимая мера для всех, кто хочет жить полноценной жизнью.

Патологическая тревожность и раздражительность могут создать человеку массу проблем.

Полноценный сон и специальные упражнения — немаловажные составляющие здоровья нервной системы.

Подробнее о препарате. 
С синдромом раздраженного кишечника, согласно исследованиям ВОЗ, сталкивался каждый пятый житель планеты. Это явление парадоксальное. С одной стороны, это не болезнь, а лишь набор симптомов, возникающих по зачастую неизвестной причине. С другой — эти симптомы способны заметно снизить качество жизни человека, заставляя его пребывать в дискомфортном для себя состоянии. И что еще удивительнее — раздраженность кишечника очень часто с нарушениями работы желудочно-кишечного тракта вообще не связана. Истинная причина может скрываться в работе головного мозга.
Несмотря на то, что этиология проблемы не изучена досконально, в медицинской науке составлено подробное описание синдрома, выделены возможные причины и способы лечения. Рассмотрим подробнее, какие методы позволяют врачам облегчить состояние пациентов и насколько возможно полное излечение.
Причины синдрома раздраженного кишечника: стресс и не только
Синдром раздраженного кишечника (СРК) — это нарушение работы пищеварительной системы с традиционными для расстройства признаками: боль, спазмы, метеоризм, запор и диарея. При этом с медицинской точки зрения желудочно-кишечный тракт человека абсолютно здоров. Он не поражен вредоносными микроорганизмами, грибками или вирусами, не заселен гельминтами, нет опухолей и прочих образований. В анализах крови и кала также не выявляется негативных изменений. Иными словами, типичными причинами подобных состояний объяснить неприятные симптомы невозможно. Эти расстройства медицина относит к функциональным — то есть проблема не формируется как заболевание и не приводит к серьезному ущербу для здоровья или к смерти. При этом синдром раздраженного кишечника — это общемировая проблема, которая касается мужчин и женщин всех возрастов. Для большинства из них болевые ощущения стали неотъемлемой частью жизни. Они не проходят годами, постоянно вызывая дискомфорт и доставляя массу неудобств.
Точные причины синдрома раздраженного кишечника медицине до конца не ясны. Исследователи считают, что неприятные проявления могут быть вызваны совокупностью нарушений физического и психического здоровья. Есть ряд факторов риска и причин, которые считаются основополагающими и требуют коррекции в первую очередь:
Классическая теория описывает три сценария течения СРК:
- СРК с приступами диареи;
- СРК с приступами констипации (запоры);
- смешанный СРК, когда диарея и запоры сменяют друг друга.
Во всех случаях человек испытывает неприятные ощущения в области желудка, ощущает, будто кишечник опорожнен не полностью, испытывает избыток газов. В кале появляется слизь. СРК часто сопровождают и такие симптомы, как боль в мускулах и позвоночнике, мигренеподобные головные боли, потеря веса, отеки в области живота, подавленное настроение.
Все эти модели не являются точными и постоянными. Симптомы синдрома раздраженного кишечника могут изменяться, исчезать на время и опять появляться. Отмечено, что неприятные ощущения усиливаются после еды и держатся в активной фазе 2–3 дня, после чего становятся слабо выраженными.
Медицинская наука не разработала специфического теста для диагностики синдрома раздраженного кишечника. Это связано с тем, что проблема, как было сказано, не вызывает патологических изменений — по всем анализам человек выглядит здоровым. Главная задача исследований — исключить другие заболевания, которые имеют похожую картину и являются опасными для здоровья и жизни. В связи с этим пациентам, которые жалуются на расстройства ЖКТ, обычно назначают:
- Анализ кала. Он позволяет определить наличие крови и паразитов, что укажет на ряд заболеваний, отличных от СРК.
- Общий анализ крови. Устанавливает возможную анемию и указывает на наличие или отсутствие в организме инфекции.
- Анализ крови на целиакию. Целиакия — это болезнь пищеварительной системы, выраженная в негативной реакции на глютен. Кишечник утрачивает способность нормально обрабатывать пищу, что сопровождается частой диареей. Диагностируют болезнь при помощи специфического исследования крови.
- Колоноскопию и ректороманоскопию. Это исследования прямой кишки, сигмовидной кишки и толстого кишечника.
- Томографию или ядерно-магнитный резонанс области малого таза и живота. Эти исследования назначают в ситуациях, когда есть подозрения на рак, каловые камни или нефролитиаз.
Лечение СРК начинают с немедикаментозных методов, не предполагающих приема фармацевтических препаратов. К ним относится коррекция питания и образа жизни. Но подходить к изменению привычного режима следует правильно.
Итак, можно выделить два основных метода немедикаментозного лечения:
- Диетотерапия. Главная цель диеты при синдроме раздраженного кишечника — это устранить запор или диарею путем изменения схемы и принципов питания, которое следует сбалансировать по белкам, углеводам и липидам. Необходимо отказаться от продуктов, которые провоцируют брожение и гниение в кишечнике. Питательность рациона должна варьироваться в диапазоне 2500–2800 ккал в сутки.
Диета при синдроме раздраженного кишечника с диареей запрещает употреблять сырые овощи и фрукты со слабительным эффектом, бобовые, орехи, бананы, изюм. Необходимо свести к минимуму потребление яблочного и виноградного соков, отказаться от кваса, пива и молока. В сутки следует выпивать не более 1,5 литров воды. Принимать пищу рекомендовано 4–6 раз в день, не наедаться перед сном.
Питание при синдроме раздраженного кишечника с запором следует максимально наполнить продуктами с клетчаткой. Это картофель, хлеб из муки грубого помола, отруби, гречневая крупа, сырые овощи, фрукты, орехи, зелень. Количество жидкости должно достигать 2-х литров в сутки и более. Запрещен шоколад, крепкий чай, кофе. - Психотерапия. Этот метод связан с психологическим воздействием на организм, поскольку очевидна связь СРК с психологическим состоянием и настроем человека. В списке методик — разговорная терапия, которая помогает специалисту выявить и устранить проблемы, обусловленные мыслями и действиями пациента. Разговорная терапия снимает стресс и обеспечивает релаксацию. Другой вид психологического воздействия — гипнотерапия. При помощи гипноза врач влияет на подсознание. Доказано, что за счет этого уменьшаются такие симптомы, как боль и дискомфорт в кишечнике. Проводить гипнотические сеансы необходимо исключительно в специализированных клиниках. Простейшим приемам самовнушения возможно научиться самостоятельно.
Эффективность немедикаментозных методов сложно поддается оценке по причине индивидуального течения СРК у разных пациентов. Для того чтобы увеличить продуктивность, в программу лечения часто добавляют медикаменты.
Лекарственное лечение синдрома раздраженного кишечника направлено на купирование неприятных проявлений, которые крайне многообразны. Поэтому терапия включает в себя разные группы препаратов. Их прием должен проходить под строгим контролем лечащего врача.
Ни один из приведенных выше методов лечения нельзя применять самостоятельно. Необходимо обратиться к специалисту, пройти обследование и на его основе составить индивидуальную программу лечения. Только в этом случае терапия даст положительный результат!
С пищевым отравлением большинство людей уже знакомы. Пищевые отравления – это болезни, которые возникают при употреблении пищи и напитков, что содержат токсичные вещества (отравление грибами и т. п) или патогенные микроорганизмы (в частности, ботулизм).
Особенно легко можно отравиться фруктами, овощами, мясом, грибами и другими продуктами.
В разгар сезона овощей и фруктов Здоровье 24 советует обратить внимание на основные причины, симптомы и первую помощь при пищевом отравлении.
Пищевое отравление: причины
Микробы, попадая в ЖКТ, начинают синтезировать токсины, которые вызывают ряд неприятных симптомов. Также вредные микроорганизмы могут попадать в желудок во время приема пищи через грязные руки.
Пищевые отравления классифицируют на: инфекционные (возбудителями являются бактерии, вирусы и простейшие) и неинфекционные (токсические, возникающие вследствие попадания в организм токсинов, ядов через потребление ядовитых трав, ягод, грибов и т. п.).
Продукты, которые чаще всего провоцируют пищевое отравление:
1. Ягоды, овощи и фрукты могут представлять угрозу для организма, если их подсыпали пестицидами (химикаты, используемые в сельском хозяйстве, садоводстве для борьбы с вредителями). Также болезнетворные микробы могут появляться во время ненадлежащего хранения плодов – на складе с большой влажностью, при неправильной температуре хранения.
2. Потребление испорченной или отравленной рыбы вам может стоить даже жизни. Особенно это касается процесса копчения, во время которого могли быть нарушены технологии.
Что такое ботулизм – видео
3. Мясо может быть опасным, если не соблюдаете правила хранения продукта. И не забывайте, что легкая тепловая обработка не поможет уничтожить микробы.
4. Есть такие бактерии, которые могут развиваться в безвоздушном пространстве – консервах. Если нарушить процесс консервирования мяса, рыбы, овощей и прочего – это может вызвать очень серьезное отравление. И одно из них – то же смертельное заболевание ботулизм.
Если есть признаки вздутия крышки/банки или внутренняя поверхность покрыта пятнами ржавчины – не рискуйте жизнью, а выбросьте продукт в мусор.
5. Отравления вызывают как ядовитые грибы, так и съедобные, которые могли произрастать в неблагоприятной экологической среде. Грибы могут вызвать серьезную интоксикацию, ведь они, как губка, впитывают различные соединения, в том числе и яды, химикаты, тяжелые металлы, радионуклиды и канцерогены.
Что делать, если вы отравились грибами – видео
6. При хранении молока и других молочных продуктов без холодильника в них размножается стафилококк. В частности, золотистый стафилококк вызывает такие гнойные заражения, как абсцесс, пневмонию и прочее.
7. Просроченные и недоброкачественные продукты промышленного производства нельзя покупать с поврежденной упаковкой. Это первый признак того, что этот продукт может получить пищевое отравление.

Продукты, которые чаще всего провоцируют пищевое отравление
Пищевое отравление: основные симптомы
Основными признаками пищевого отравления являются:
- небольшой инкубационный период – от 1 до 6 часов;
- быстрое развитие болезни;
- массовость поражения – симптомы отравления у всех, кто потреблял продукт.
– высокая температура;
– снижение или отсутствие аппетита;
– астения;
– диарея;
– боль в животе;
– вздутие живота;
– тошнота и рвота;
– холодный липкий пот;
– низкое давление;
– учащенное сердцебиение.
Отравление также может вызвать:
- нарушение зрения или полную его потерю;
- снижение тонуса мышц;
- повышенное слюноотделение;
- поражение головного мозга (галлюцинации, бред, кома);
- поражение периферической нервной системы (параличи и тому подобное).
Когда необходимо вызывать "скорую"
Острые симптомы пищевого отравления развиваются в короткий промежуток времени. В медучреждение немедленно необходимо обращаться, если отравление получил ребенок до 3 лет, беременная женщина и люди пожилого возраста.
Также, если температура тела резко подскочила до 40 С, или же отравление вызвано употреблением ядовитых грибов и растений.
Если диарея более 10 раз в сутки с примесью крови, постоянная рвота, лихорадка, сильная нарастающая слабость и общее обезвоживание организма (сухость слизистых, снижение выработки мочи, снижение массы тела) – не стоит откладывать звонок к врачу, ведь это может стоить вам жизни.

Пищевое отравление – основные симптомы
Первая помощь при пищевом отравлении
1. Если симптомы у вас легкие, то первое, что необходимо сделать, это немедленно промыть желудок чистой водой. Выпить много жидкости и вызвать рвоту. Такую процедуру необходимо повторить несколько раз, пока из желудка не начнет выходить вода без примесей продуктов питания.
2. Далее необходимо принять сорбенты, которые помогут вывести из организма ядовитые вещества.
3. Если рвота и понос отсутствуют – необходимо принять слабительные препараты, чтобы токсины не всасывалось в организм.
4. Если удалось промыть желудок и человеку становится лучше – важно восстановить водно-солевой баланс в организме и проследить за нормализацией работы желудочно-кишечного тракта благодаря легкой диете – не употреблять продуктов, которые могут раздражать стенки желудка (кислая, острая, жареная, жирная пища). Также важно тщательно пережевывать пищу.
5. Если после этого вам не стало легче – нужно немедленно вызвать "скорую". Если же вам дома стало легче, то лучше после отравления пойти к врачу на осмотр.
Первая помощь при пищевом отравлении
Пищевое отравление: чего нельзя делать
1. Медики рекомендуют ни в коем случае не принимать противорвотных или протидиарейных препаратов, ведь именно рвота и понос являются защитными механизмами организма и лучше всего помогают быстро вывести токсины из организма.
2. Важно при отравлении для промывания желудка пить только обычную воду, никаких соков, чаев и других напитков.
3. Если отравление сопровождается сильной болью в животе – нельзя принимать анальгетики или антибиотики без консультации врача. Возможен прием спазмолитиков.
Подчеркиваем, что самолечение опасно для вашего здоровья. Поэтому перед употреблением любых препаратов проконсультируйтесь с врачом. Если вы уже провели необходимые консультации, приобрести лекарства по выгодным ценам можно в этих аптеках: тут, тут і тут.
Больше новостей, касающихся лечения различных заболеваний, медицины в Украине, здорового образа жизни и питания, беременности и родов, открытий в сфере медицины и многое другое – читайте в разделе Здоровье .
Пищевое отравление — симптомы и действия
Слабость, организм выворачивает наизнанку, мозг лихорадочно пытается понять, чем можно было так отравиться… Знакомая история? Итак, пищевое отравление — что делать?
По статистике летом пищевых отравлений случается больше всего. Тут нечему удивляться. Летом характерно обилие свежих овощей и фруктов, которые не все и не всегда хорошо моют. Ну, а всяческие готовые продукты ( от ресторанных блюд до вокзальных пирожков) на жаре быстро портятся.
Словом, летом шансов отравиться гораздо больше, чем в другие времена года.
Давайте разберемся, что такое пищевое отравление, какие у него симптомы и что делать, если вы или ваши близкие отравились.
Что такое пищевое отравление?
Пищевое отравление — это расстройство пищеварения, которое вызвано употреблением некачественных, испорченных, ядовитых или токсичных продуктов питания и напитков.
Пищевое отравление может быть двух видов.
Первый называется пищевая токсикоинфекция. Она вызывается употреблением испорченных продуктов. Просроченные или испортившиеся в результате неправильного хранения продукты питания поражаются патогенными микроорганизмами и становятся токсичными. Попав в желудок, они вызывают отравление.
Второй тип пищевого отравления называют токсическим. Он связан с употреблением в пищу заведомо несъедобных или ядовитых продуктов. Например, вы получите токсическое отравление, если наедитесь ядовитых грибов или напьетесь краски.
В этом материале мы не будем подробно останавливаться на токсических отравлениях, ведь для ликвидации их последствий требуется квалифицированная медицинская помощь. Если вы подозреваете, что вы или ваш ребенок отравились именно таким образом, немедленно вызывайте скорую.
А вот обычная токсикоинфекция вполне может быть оперативно побеждена в домашних условиях. Разумеется, если речь не идет о тяжелой форме вследствии сильного отравления. В этом случае также следует обращаться к медикам.
Как определить, что у вас пищевое отравление?
Основные симптомы пищевого отравления — тошнота и рвота, диарея, слабость и недомогание, боли в желудке, а также во многих случаях изменение цвета лица, озноб, повышение температуры.
В общем, кого-то скрутит от баночки просроченного йогурта, а кто-то может съесть половину 10-килограммового некачественного арбуза и отделается легким недомоганием.
Что делать при пищевом отравлении?
Если вы почувствовали симптомы пищевого отравления, следует предпринять четыре простых действия.
1 Очищение желудка
Однако, облегчить процесс поможет раствор марганцовки или пищевой соды.
2 Используйте сорбенты
Сорбентами называют вещества, способные выводить из организма токсины. Попав в желудочно-кишечный тракт, они препятствуют всасыванию токсинов и других вредных веществ, а затем и выводят их из организма.
Препараты этого типа должны всегда быть в вашей домашней или тем более походной аптечке. Это — самый эффективный способ быстро вывести из организма ядовитые вещества, попавшие туда с некачественными продуктами.
Наиболее популярным препаратом такого рода является активированный уголь. Однако, в любой аптеке вы найдете аналогичные средства в избытке. Некоторые препараты продаются в таблетках, некоторые — в порошках, которые нужно растворять в воде.
3 Пейте много воды
Самая обычная вода является очень действенным методом для избавления от последствий пищевого отравления. Ведь во время диареи или рвоты организм обезвоживается. Это в свою очередь может вызвать целый ворох дополнительных проблем.
Медики рекомендуют в день отравления и в последующие сутки выпивать не менее 2 л воды.
Также некоторые медики рекомендуют чередовать обычную воду со сладким чаем — глюкоза укрепляет организм. Главное, чтобы чай не был слишком крепким, поскольку в таком случае он может сам быть раздражающим фактором для желудка.
Как и в случае с предыдущей рекомендацией, желательно заранее озаботиться тем, чтобы поместить в свою аптечку специальные препараты, которые помогают бороться с обезвоживаением, а также восстанавливают микрофлору кишечника.
4 Правильный режим
После отравления вы будете испытывать слабость. Это не лучшее время для подвигов. Лучше придерживаться постельного режима, избегать физической нагрузки, а также немного поголодать.
Поначалу вы и не будете испытывать голода, организм будет буквально отторгать пищу. Однако, когда вам на второй день захочется перекусить, не давайте себе волю. Ограничьтесь кашей ( на воде, не на молоке!) или другими диетическими блюдами. Не дайте отравлению второй шанс.
Как предотвратить пищевое отравление
Что нужно делать, чтобы избежать пищевого отравления?
Конечно, от токсикоинфекции никто не застрахован. Некоторые виды продуктов или напитков вполне могут выглядеть как обычно, не иметь специфичного запаха
И все же — вы можете радикально снизить шансы на пищевое отравление, если будете следовать нескольким простым правилам.
1 Храните продукты правильным образом
Как бы это банально не звучало, то, что должно храниться в холодильнике — должно храниться в холодильнике. При температуре, указанной на этикетке. И не дольше срока, указанного на этикетке.
2 Соблюдайте гигиену
Мойте руки перед едой и, конечно же, перед приготовлением пищи. Соблюдайте чистоту на кухне. Аккуратно мойте посуду.
3 Не пейте воду из крана
Мы не в Германии или Дании. В Украине водопроводная вода вряд ли годится для питья даже собаками и кошкам, не говоря уже о людях.
4 Будьте внимательны при покупке продуктов
Особенно таких, как рыба, мясо и грибы. Также внимательно проверяйте сроки годности молочных продуктов.
5 Не ешьте сомнительную еду на улице или в низкопробных забегаловках
Не факт, что повара соблюдают гигиену даже в солидных ресторанах. Но там есть хотя бы веские причины надеяться на это.
И хотя душа даже самого изысканного эстета порой просит шаурмы или беляша, постарайтесь дотерпеть до ближайшего солидного кафе.
Главные симптомы и советы
Главные симптомы и советы
Осенью, как правило, медики начинают говорить о второй сезонной волне отравлений, связанной с употреблением в пищу не свежих фруктов и овощей, а консервированных продуктов. Важно четко знать симптомы конкретных отравлений, чтобы в случае нежелательного эффекта от съеденных консервов мы могли помочь себе или окружающим до прибытия врачей.
Виды пищевых отравлений

Симптомы проявляются через 5-7 часов (если в банке оказались ядовитые грибы, то гораздо быстрее): судороги, острая боль в животе, тошнота, рвота, понос, головокружение, редкий пульс. Нужна немедленная госпитализация.
Если вы оказались на даче, до приезда врачей можно сделать промывание желудка, клизму с добавлением настоя ромашки (столовая ложка цветков на 300 мл воды). После этого дайте больному слабительное, согрейте его, заставьте выпить крепкого чая. На голову положите холодный компресс, на живот — грелку.
Признаки появляются через 7-8 часов: тошнота, рвота, понос, затрудненное дыхание. Промойте желудок подсоленной водой или слабеньким раствором марганцовки, надо дать слабительное, сделать клизму. Когда рвота прекратится, дайте таблетку активированного угля (заменить можно кефиром или яичным белком). Рекомендовано обильное питье. После этого сутки лучше поголодать, а затем переходить на супчики и отвары.
Чтобы избежать встреч с менее опасными, но не менее неприятными бактериями, врачи рекомендуют обращать внимание на следующие продукты
Если появились симптомы пищевого отравления, надо постараться вспомнить, какая еда могла быть недоброкачественной, и не выбрасывать ее остатки. Это поможет определить, какая именно бактерия стала причиной вашей болезни, а, значит, и врачи смогут оказать вам помощь, не дожидаясь результатов баклабораторий.
Кислоты и лекарства
Если в глаза попали отравляющие жидкости, немедленно промыть глаза прохладной водой.
Если яды попали в желудок, нужно вызвать рвоту, чтобы вывести их. Делайте повторные промывания желудка, чтобы вывести весь яд. Между вызовами рвоты нужно заставить пострадавшего выпить 3-4 стакана воды. При отравлении лекарствами желудок лучше всего промывать слабым раствором марганцовки. При отравлении метиловым спиртом для промывания желудка используют раствор питьевой соды. Но нельзя вызывать рвоту при отравлении едкими веществами, т. к. при обратном движении по пищеводу повторно травмируется его слизистая оболочка.
Рвоту нельзя вызывать у потерявших сознание. Нужно следить, чтобы пострадавший не задохнулся. Его поворачивают на живот или на бок и свешивают голову вниз, поддерживая рукой.
При отравлении прижигающими жидкостями пострадавшему дают выпить разболтанные в воде яичные желтки (6 штук на 0,5 литров воды).
При отравлении кислотами ни в коем случае нельзя давать пить содовый раствор!
После промывания желудка нужно принять предварительно измельченные таблетки активированного угля.
Надо положить на голову грелку со льдом, смоченное в холодной воде полотенце или что-нибудь холодное. Это уменьшит влияние яда на мозг.
Необходимо измерить температуру тела пострадавшего. При отравлении паралитическими веществами температура обычно падает. В этом случае пострадавшего тепло укутывают. При повышенной температуре кладут лёд на паховые области, где проходят крупные кровеносные сосуды, дают пить холодную воду.
Если на врачебную помощь рассчитывать не приходится, то после активированного угля пострадавшему дают глауберову соль. Она не дает жидкости всасываться кишечником. Нужно столовую ложку соли развести в половине стакана тёплой воды.
Отравление алкоголем
Для алкоголя характерно психотропное свойство, так как он оказывает наркотическое действие на центральную нервную систему. Он приводит к торможению процессов возбуждения и усвоения кислорода.
В начале отмечаются признаки неврологических расстройств, у больных отсутствует контакт с окружающими, пропадает болевая чувствительность. Если интоксикация продолжается, то наступает глубокая кома — происходит полная потеря сознания, утрачиваются все рефлексы, нарушается работа дыхательной и сердечно-сосудистой систем.
Восстановление происходит медленно, но если в течение 3 часов не будет улучшения, то, значит, у больного есть и другие заболевания. Наиболее часто в основе тяжелого состояния больного лежат черепно-мозговая травма или нарушение мозгового кровообращения.
До госпитализации нужно промыть желудок, создать условия для нормальной проходимости дыхательных путей, дать увлажненный кислород. К суррогатам алкоголя относятся вещества, которые приготовлены на основе этилового спирта или других спиртов (метилового, изоамилового). Они намного вреднее.
Очень часто встречается отравление метиловым (древесным) спиртом. Он вызывает в организме поражение центральной нервной системы, зрительного нерва и может способствовать возникновению слепоты.
Необходимо как можно быстрее доставить больного в отделение токсикологии. Первая помощь — стакан водки (этиловый спирт в организме замещает метиловый в биохимических реакциях).

Виды боли
Боли в животе бывают очень разными:
- Острыми и хроническими. Острые боли возникают внезапно, хронические – развиваются постепенно, их интенсивность нарастает пошагово – иногда на протяжении нескольких недель. При этом особую разновидность образуют хронически-рецидивирующие боли в животе. Они могут внезапно давать о себе знать, а затем также внезапно проходить и возобновляться спустя некоторый отрезок времени.
- Тоническими и клоническими. При тонических болях сильно напряжены мышцы, на животе появляются уплотнённые участки наблюдается неконтролируемое сокращение мышц. Тонические же боли сопровождаются достаточно ритмичными спастическими спазмами.
- Жгучими (режущими) и ноющими – напоминающими чувство голода.
Локализацией болей могут выступать брюшная полость, подреберье, зоны над или под ними.
Симптомы
У человека, который жалуется на боли в животе, симптоматика может быть различной. Чаще всего она проявляется в виде спазмов, колик.
Причины
Какие причины болей в животе, нарушений работы органов брюшной полости и забрюшинного пространства?
Причиной колик могут выступать аппендицит, воспаление яичников (в этих случаях колики в нижней части живота), отравление, колит. При колите у человека колит в обоих боках. Если колики схваткообразные и при этом локализуются и в области живота, и в пояснице боль при этом – более интенсивная, причина чаще всего – в мочекаменной болезни, травмах почек или пиелонефрите. Колики в районе пупка могут быть ответной реакцией на раздражители чувствительных брыжеечных сплетений кишечника.
Среди распространённых причин приступообразных спазмов – кишечная непроходимость, гастродуоденит. А за спазмами при мочеиспускании у женщин чаще всего стоит эндометриоз матки.
Если боли в животе сопровождаются повышенным газообразованием, частыми позывами к дефекации, то причина чаще всего будет связана с заболеваниями толстой кишки.
Ели боли в животе – ангинозные, и при этом пациента беспокоит выразительное чувство жжения – причина чаще всего гастрит (воспаление слизистой желудка) или панкреатит (воспаление поджелудочной железы). Если же боли и жжение сопровождаются сильным напряжением мышц брюшной стенки, а человек жалуется на то, что давит в груди, причина может быть связана с патологиями сердца: в частности, такие боли характерны для 60% пациентов с инфарктом миокарда.
Причиной болей в животе, сопровождающихся субфебрильной температурой (длительное время температура держится на уровне 37,1—37,5 °C) чаще всего выступают воспалительные заболевания кишечника.
Заболевания
Чаще всего за болями в животе стоят заболевания кишечника, желудка, поджелудочной железы, проблемы с желчным пузырём, а также образовавшиеся грыжи.
Одни из самых распространённых заболеваний, которые затрагивают лиц всех возрастов, сопровождаются болями в животе – это патологии желудка, особенно её слизистой. Лидеры–гастрит, язва, гастроэзофагеальная рефлюксная болезнь.
Грыжи
Часто боли в животе вызваны брюшинными грыжами. Они могут быть пупочными, паховыми, диафрагмальными. Пупочные грыжи чаще образуются во время беременности либо в послеродовый период, паховые – при чрезмерных нагрузках, диафрагмальные грыжи – дефекты брюшной стенки, которые образуются как реакция на неправильную работу кишечника, некорректно подобранный корсет, подъём тяжестей. Коварство диафрагмальных грыж состоит в том, что на начальной стадии заболевании человек полагает что у него типичный гастрит – с изжогой и отрыжкой, но традиционная терапия лечения не даёт, а УЗИ показывает – причина не в воспалении желудка, а именно в наличии грыжи. В тоге для борьбы с патологией требуется не снятие воспаления, устранение спазмов, а хирургическое лечение, которое направлено на укрепление брюшной стенки.
Особую группу составляют заболевания, связанные с желчным пузырём и желчным протоком.
- Холангит. Воспаление желчевыводящих протоков. Боль нестерпимая. Преимущественно – в правом боку. Затрудняется тем, что требует не только быстрого снятия приступа самих болей, но и нормализации кровяного давления.
- Холецистит. Острые боли на фоне приёма жирной пищи. Нередко за самой болью следует рвота с примесью желчи. Может беспокоить метеоризм (газообразование) и рвота.
- Желчекаменная болезнь – образование в желчи твёрдых структур – камней. Боли при заболевании приступообразные. Особенно, если камни передвигаются по желчному пузырю и протокам.
Противопоказания
Неверная постановка диагноза, чревата тем, что лечение не просто будет бесполезно, а спровоцирует тяжёлые осложнения. Ведь многие лекарства, физиотерапевтические методики, эффективные при одних заболеваниях, сопровождающихся болями в животе – это строгие противопоказания для других заболеваний со схожей симптоматикой.
Например, если ряд лекарств, назначаемых при панкреатите, назначить пациентам с печёночной коликой, реакция может быть непредсказуемой. А лечение ряда болезней желудка антибиотика может вызвать серьёзный дисбактериоз.
А абсолютным противопоказаниям при возникновении болей в животе, желудке является самолечение – особенно самостоятельное принятие решения принять обезболивающее средство или спазмолитик. Если, например, такие препараты употребит человек, у которого воспалился аппендикс, то на время последует облегчение. Но это будет не помощь, а лжепомощь себе. Нередки случаи, когда у пациентов, которые несвоевременно попадали, к хирургу для удаления аппендицита, начинался некроз тканей соседних органов.
Также при болях в животе при невыясненном диагнозе нельзя прикладывать грелку с горячей водой. При ряде патологий тепло только ускоряет воспалительный процесс, активизирует кровотечение.
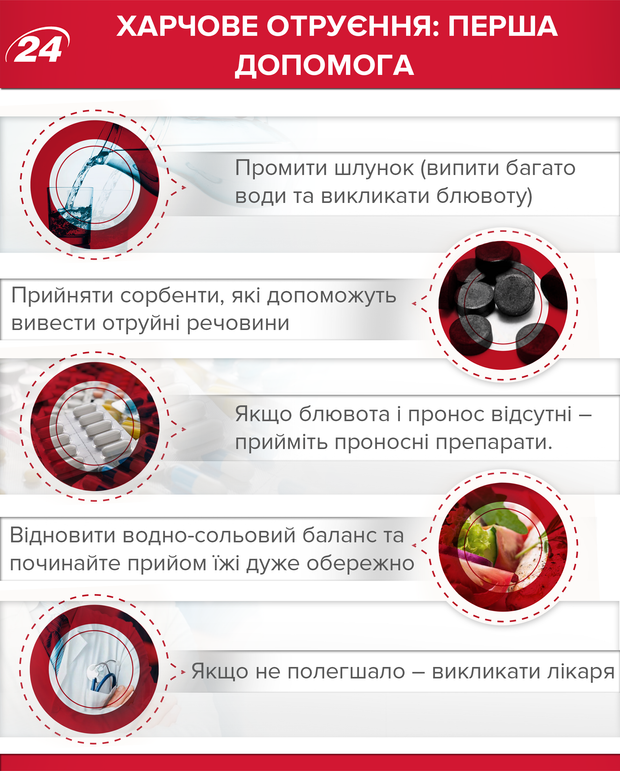
Обследования
Эффективное обследование пациента, которого беспокоят боли в животе, состоит из опроса, прощупывания живота, лабораторной, функциональной диагностики.
Для постановки диагноза врачу важны малейшие детали. Например, очень многое при болях в животе может прояснить даже элементарная оценка кала.
Также для выбора инструмента, технологии диагностики важен устный опрос пациента. Врач уточняет у пациента, как долго длится боль, есть ли приступы, что именно вызывает боль – физические движения, посещение туалета, приём пищи, приём определённой позы.
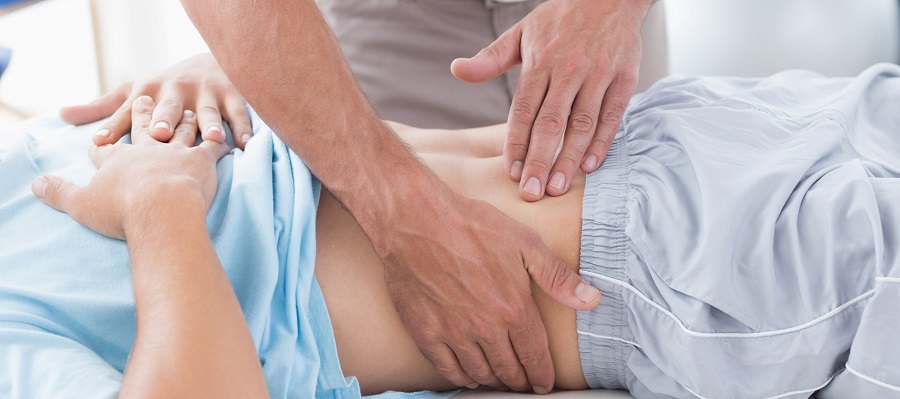
Диагностика
Особенно для выявления причины заболевания и нахождения методов лечения при патологиях брюшной полости ценны следующие виды исследований:
Что делать?
Итак, главное при болях в животе – не заниматься самолечением, не затягивать с визитом к врачу и диагностикой.
При этом в ряде случаев, важно не просто записаться в поликлинику, а сразу звонить в скорую помощь. При каких же случаях требуется скорая помощь?
- Боли в животе очень интенсивны.
- Проступает холодный пот.
- Начинается сильная рвота с кровью.
Если же боль не острая, крови во рвотных массах нет, температура отличается от температуры ы здорового человека, но нет лихорадки, рекомендуется консультация у терапевта, гастроэнтеролога и диагностика.
Своевременная постановка диагноза – гарант того, что для борьбы с заболеванием будут применяться максимально щадящие методы. Даже, если речь идёт о хирургии.
- Для удаления желчных камней и аппендицита (если ситуация не запущена) применяется лапароскопия.
- Для лечения гастроэзофагеальнойрефлюксной болезни применяетсялапораскопическая фундупликация.
- Для эффективного решения проблем с грыжами и укрепления брюшной стенки используется хирургическая герниопластика.
Если показаний к хирургическому лечению нет, лечебный эффект при многих заболеваниях кишечника, желудка обеспечивает комплексный подход, который базируется на диетотерапии, физиолечении и медикаментозной терапии – антибиотиками, противопаразитарными средствами, кортикостероидами, прокинетиками для улучшения моторики кишечника.
Куда обратиться?
Большой опыт в проведении лапароскопических операций, герниопластики в Минске – у врачей 5-й клинической больницы.
Кроме приёма пациентов, являющихся гражданами Беларуси,5-я городская больница Минска ведёт и приём иностранных граждан (на платной основе). Каждый из них может пройти комплексную диагностику и лечение на базе хирургического, терапевтического отделения.
На базе больницы работает собственная клинико-диагностическая лаборатория, рентгеновское отделение, кабинеты РКТ И МРТ. В физиотерапевтическом отделении созданы все условия для проведения реабилитационных программ.
Профилактика
Врачи 5-й больницы не только подберут оптимальный вариант диагностики и лечения для каждого пациента, но и проконсультируют по вопросам недопущения рецидивов.
Особое место среди мер по профилактике заболеваний кишечника, желудка занимает диета. В питании важно научиться соблюдать баланс. Нельзя переедать, пережёвывать пищу следует тщательно и не торопясь. При этом при подборе диеты опытные врачи учитывают все факторы:
- функциональное состояние кишечника, печени, поджелудочной железы
- секреторную функцию желудка,
- моторики кишечника,
- наличие других сопутствующих заболеваний.
Помимо рациона важно пересмотреть то, как вы храните продукты и обрабатываете их. Не оставляйте продукты в открытом виде на солнце. Избегайте и влажных мест хранения продуктов. Иначе они могут начать плесневеть, гнить. Исключите контакт между сырыми продуктами и блюдами, которые прошли термообработку.
Большое значение в комплексе профилактических мер принадлежит и ЛФК. Инструкторы-методисты подбирают для каждого пациента свои нагрузки и упражнения.
Читайте также:


