Что можно пить для профилактики трихомонады
Что такое трихомониаз?
Трихомониаз – часто встречающаяся инфекция, передаваемая половым путем (ИППП), поражает как женщин, так и мужчин, хотя проявления чаще встречаются у женщин.
Пути заражения трихомониазом
Заболевание вызывается одноклеточным простейшим – Трихомонадой вагиналис (Trichomonas vaginalis). У женщин наиболее часто поражается влагалище, у мужчин – мочевыводящий канал (уретра). Возбудитель передается при генитальных контактах (половой член – влагалище, влагалище – влагалище) от зараженных партнеров. Женщины заражаются от инфицированных мужчин или женщин, мужчины от инфицированных женщин. Трихомонада может передаваться от инфицированной матери к ребенку при рождении.
Проявления трихомониаза
Большинство мужчин с трихомониазом не имеют признаков заболевания, однако некоторые мужчины имеют следующие проявления:
- жжение в мочевыводящем канале;
- неприятные ощущения (жжение) после мочеиспускания и семяизвержения;
- незначительные беловатые выделения из полового члена.
Симптомы у женщин:
- пенистые желто-зеленые выделения из влагалища с резким неприятным (рыбным) запахом;
- боль или неприятные ощущения во время полового акта или при мочеиспускании;
- жжение и зуд в области выходного отверстия мочеиспускательного канала и половых губ;
- частые мочеиспускания;
- редко наблюдаются боли в нижней части живота.
Обычно, заболевание у женщин проявляется через 5 – 28 дней после полового контакта с больным человеком.
Осложнения трихомониаза
Воспаление половых органов у женщин, вызванное трихомонадой, увеличивает риск заражения ВИЧ – инфекцией, если происходит половой контакт с инфицированным человеком. В свою очередь, ВИЧ – инфицированная женщина, больная трихомониазом имеет большие шансы заразить ВИЧ – инфекцией своих половых партнеров.
Осложнения трихомониаза у мужчин развиваются редко. Могут возникнуть воспаление предстательной железы (простатит) и воспаление мочевого пузыря (цистит).
Действие трихомонад на беременную женщину и ее ребенка
Трихомониаз у беременных жещин повышает риск преждевременных родов, воспаления и преждевременной отслойки плаценты. Новорожденные от инфицированных матерей имеют низкий вес тела.
Диагностика трихомониаза
Диагностика включает наблюдение клинических симптомов у мужчин и женщин, исследование натрихомонады мазков с шейки матки, соскоба с мочевыводящего канала, первой утренней порции мочи. Диагностировать трихомониаз сложнее у мужчин. При осмотре женщин выявляются кровоизлияния на стенках влагалища или на шейке матки. Чаще всего исследование проводится методом ПЦР (полимеразная цепная реакция). Часто трихомонада обнаруживается при обычном микроскопическом исследовании. Мазки и соскобы могут причинить незначительный дискомфорт. Поскольку, трихомонада часто сочетается с другими ИППП, необходимо обследование нахламидиоз, гонорею, сифилис и ВИЧ-инфекцию.
Лечение трихомониаза
Лечение хламидиоза проводится антибиотиками, принимаемыми внутрь. Как правило, курс лечения короткий. У мужчин, проявления заболевания могут пройти без лечения через несколько недель. При этом мужчины будут продолжать заражать своих половых партнеров. Для предотвращения повторного заражения должны быть найдены, обследованы и пролечены все половые партнеры. Больные трихомоназом должны воздержаться от незащищенного секса во время лечения, в противном случае возможно повторное заражение полового партнера. Во время лечения следует строго воздерживаться от употребления алкоголя, в противном случае возможны выраженные побочные эффекты: тошнота, рвота, головокружение. К сожалению, после успешного лечения возможно повторное заражение трихомонадами, поскольку не развивается стойкий иммунитет к этому микроорганизму. Повторное исследование проводится через 4 недели после лечения.
Профилактика трихомониаза
Наилучший путь профилактики инфекций, передаваемых половым путем – это долговременные половые контакты с одним здоровым половым партнером. Мужские презервативы из латекса, при правильном применении, резко снижают риск передачи инфекции.
Любые проявления, такие как выделения или неприятные ощущения при мочеиспускании, необычная сыпь, выделения являются сигналом для прекращения половых контактов и немедленного обследования в условиях специализированной клиники – КВД. Если у больного обнаружены трихомонады (или любые другие ИППП), он должен сообщить об этом своим половым партнерам, для того чтобы они также прошли полное обследование и соответствующее лечение. Это снизит риск развития серьезных осложнений и предотвратит возможность повторного заражения.
Больные трихомониазом должны воздержаться от незащищенного секса во время лечения до полного излечения, в противном случае возможно повторное заражение полового партнера.

Трихомониаз(https://www.cdc.gov/std/trichomonas/default.htm) (или трихомоноз) — это широко распространенное заболевание, передающееся половым путем (ЗППП). Оно возникает из-за заражения простейшим микроорганизмом под названием Trichomonas vaginalis. Поскольку симптомы трихомониаза варьируются, большинство зараженных не могут самостоятельно определить у себя наличие этого заболевания.
Трихомониаз — это наиболее распространенное излечимое заболевание, передающееся половым путем. По оценкам специалистов, в США количество зараженных составляет 3,7 млн человек. Однако симптомы этого заболевания проявляются только примерно у 30 % заболевших. Инфекция чаще встречается у женщин, чем у мужчин. Пожилые женщины страдают от нее чаще, чем молодые.
Во время секса микроорганизмы передаются от зараженного человека к здоровому. У женщин чаще всего поражаются нижняя часть половых органов (вульва, влагалище, шейка матки или уретра). У мужчин — внутренняя часть пениса (уретра). Во время секса микроорганизмы попадают из пениса во влагалище или из влагалища в пенис. Они также могут попасть из одного влагалища в другое. Микроорганизмы могут поражать и другие части тела, например, руки, рот или анус. Пока неизвестно, почему у некоторых зараженных людей симптомы трихомониаза возникают, а у других — нет. Вероятно, это зависит от возраста и общего состояния здоровья человека. Даже при отсутствии симптомов носитель заболевания может передать его другим.
Примерно у 70 % зараженных людей не наблюдается признаков или симптомов этого заболевания. При возникновении симптомы могут варьироваться от легкого раздражения до сильного воспаления. У некоторых людей симптомы появляются через 5–28 дней после заражения. У других симптомы появляются намного позже. Симптомы могут появляться и исчезать.
Симптомы заболевания у мужчин:
- зуд или раздражение внутри пениса;
- жжение после мочеиспускания или эякуляции;
- выделения из пениса.
Симптомы заболевания у женщин:
- зуд, жжение, покраснение или болезненность половых органов;
- дискомфорт при мочеиспускании;
- изменение выделений из влагалища (меняется запах или количество), они могут стать прозрачными, белыми, желтоватыми или зеленоватыми с непривычным запахом рыбы.
Наличие трихомониаза может вызвать неприятные ощущения при занятии сексом. Без лечения заболевание может длиться несколько месяцев или даже лет.
Трихомониаз увеличивает риск заражения другими инфекциями, передающимися половым путем. Например, трихомониаз может вызвать воспаление половых органов, это облегчает заражение ВИЧ или передачу ВИЧ(https://www.cdc.gov/std/hiv) сексуальному партнеру.
У беременных женщин с трихомониазом(https://www.cdc.gov/std/pregnancy/stdfact-pregnancy.htm) чаще других рождаются недоношенные дети (происходят преждевременные роды). Кроме того, дети, рожденные такими матерями, чаще имеют низкий вес при рождении (менее 2,5 кг).
Диагностику трихомониаза невозможно провести только на основании внешних симптомов. Поэтому обратитесь в медицинское учреждение, где вас осмотрят и сделают лабораторные анализы.
Для лечения трихомониаза используются специальные препараты (метронидазол или тинидазол). Они выпускаются в виде таблеток. Эти препараты безопасны для беременных. После их приема не рекомендуется употреблять алкоголь в течение 24 часов.
Человек, излечившийся от трихомониаза, может заболеть им снова. Примерно каждый пятый выздоровевший заражается снова в течение 3 месяцев после окончания лечения. Чтобы избежать повторного заражения, вам необходимо убедиться, что лечение прошли все сексуальные партнеры. Кроме того, необходимо подождать 7–10 дней после окончания лечения и только после этого снова заниматься сексом. Если симптомы появились опять, необходимо пройти повторное обследование.
Единственный способ избежать ЗППП — не заниматься вагинальным, анальным или оральным сексом.
Если вы сексуально активны, то для снижения вероятности заражения трихомониазом:
- поддерживайте длительные взаимные моногамные отношения с партнером, который прошел обследование и у которого результаты анализов на ЗППП отрицательные;
- правильно используйте латексные презервативы каждый раз, когда вы занимаетесь сексом. Это может понизить вероятность заражения. Однако микроорганизмы могут попасть на области, не закрытые презервативом, поэтому презервативы не могут полностью защитить вас от трихомониаза.
Вы также можете заранее обсудить с новым сексуальным партнером потенциальный риск появления ЗППП. И по результатам этой беседы принять взвешенное решение с учетом риска, который вы готовы допустить в своей сексуальной жизни.
Если у вас или кого-то из ваших знакомых есть вопросы о трихомониазе или любом другом ЗППП, обратитесь к врачу.
Трихомониаз является одним из наиболее распространенных инфекционных заболеваний мочевыделительной системы. Его также можно считать одной из самых часто встречающихся инфекций, которые передаются при половом контакте.
Возбудитель заболевания – влагалищная трихомонада, которая вызывает различные воспалительные процессы в женских половых органах. Чаще всего поражается слизистая оболочка влагалища. Заболевание может приводить к серьезным последствиям, если вовремя не провести полноценное лечение трихомониаза. Даже после полного излечения в ряде случаев возможны рецидивы заболевания, поскольку в организме человека не вырабатывается иммунитет.
В клиниках МЕДСИ используют наиболее эффективные схемы лечения трихомониаза, основанные на применении максимально действенных и современных лекарственных препаратов. Препараты и их дозировки подбираются лечащим врачом после комплексного обследования пациента. Лекарственные средства могут быть назначены в виде таблеток, растворов для наружного использования, мазей и спреев.
В МЕДСИ используется высокоточное диагностическое оборудование, которое может применяться для комплексного обследования женщин на наличие трихомониаза. Лечением заболевания занимаются квалифицированные врачи, которые имеют большой опыт в терапии инфекций, передающихся половым путем.
Что такое трихомониаз
Трихомониаз представляет собой одно из наиболее распространенных инфекционных заболеваний, которые передаются при половом контакте. Статистические данные показывают, что более 35% случаев половых инфекций – это заражение трихомонадами. У женщин трихомониаз выявляется гораздо чаще, чем у мужчин. У мужчин в большинстве случаев заболевание протекает без каких-либо симптомов и определяется только при выполнении лабораторных исследований.
Без полноценной терапии трихомониаз может перейти в хроническую фазу. Длительный хронический трихомониаз может стать причиной развития бесплодия. Трихомонада, которая является возбудителем заболевания, может размножаться только в человеческом организме. Соответственно, она способна передаваться только от больного человека к здоровому.
Успешное лечение трихомониаза
В клинике МЕДСИ проводится лечение трихомониаза у женщин при любом сроке существования болезни. Оно практически всегда дает положительные результаты. Подбор конкретной схемы осуществляется гинекологом с учетом индивидуальных особенностей женского организма и результатов анализов.
В клиниках МЕДЦИ терапия трихомониаза основана на нескольких принципиальных моментах:
- Прием антибактериальных препаратов для уничтожения трихомонады
- Повышение активности иммунной системы
- Прием препаратов, направленных на нормализацию менструальной функции, если она была нарушена
Если в ходе лабораторного обследования были выявлены смешанные формы трихомониаза, то тогда пациенткам рекомендуется прием сульфаниламидных средств и антибактериальных препаратов широкого спектра действия.
В клиниках МЕДСИ терапия трихомониаза подбирается в индивидуальном порядке, с учетом оценки чувствительности трихомонады к антибактериальным препаратам. Для местного лечения применяются препараты, содержащие метронидазол, иминоназол, ацетарсол. Это могут быть вагинальные таблетки, свечи, кремы.
При трихомониазе обязательно проводится лечение обоих партнеров, независимо от того, есть ли у мужчины симптомы заболевания. В период лечения следует исключить из рациона острые и соленые продукты питания, а также алкоголь. Обязательным условием эффективной терапии является полное соблюдение полового покоя до того момента, как будет получено подтверждение об отсутствии трихомонады в организме. Это необходимо, чтобы исключить вероятность реинфицирования. Важно принимать препараты только по назначению опытного специалиста, не заниматься самолечением.
Для лечения хронического трихомониаза помимо антибиотиков назначаются иммуностимуляторы, витаминная терапия и адаптогены. Чтобы подтвердить полное излечение от трихомониаза, пациентка проходит контрольное обследование на наличие в организме вагинальной трихомонады. Анализы проводятся через неделю после окончания курса лечения и еще раз после менструации.
Как проходит консультация врача?
В клиниках МЕДСИ проводится комплексная диагностика и лечение трихомониаза. Этим занимаются опытные гинекологи высокой квалификации, которые назначают все необходимые лабораторные анализы и на основании этого рекомендуют наиболее оптимальное лечение в каждом конкретном случае. В наших лечебно-диагностических центрах вам посоветуют наиболее эффективный и безопасный курс лечения трихомониаза, который позволит добиться полного излечения.
Виды трихомониаза
Сегодня существуют следующие виды трихомонад:
- Урогенитальная трихомонада, которая вызывает трихомониаз
- Оральная трихомонада, на фоне которой развивается пародонтоз, кариес и тонзиллит
- Кишечная трихомонада, которая является причиной воспалительных заболеваний пищеварительной системы
Выделяют следующие формы трихомониаза:
- Острая форма, которая проявляется выраженной клинической симптоматикой
- Хроническая форма, при которой симптомы заболевания менее выражены и наблюдаются более 2-х месяцев
- Носительство – обнаружение трихомонады в организме без какой-либо клинической симптоматики
Симптомы трихомониаза
Трихомониаз может проявляться рядом симптомов, которые сопровождаются дискомфортом в области наружных половых органов. Инкубационный период от времени заражения трихомонадой до возникновения первых клинических проявлений составляет 6-15 дней.
У каждой женщины локализация проявлений зависит от того, какой орган мочеполовой системы был поражен инфекцией. Чаще всего трихомониаз сопровождается развитием воспалительных изменений влагалища и влагалищного сегмента шейки матки. Заболевание может осложняться появлением парауретрита, эндоцервицита и эндометрита.
Ведущими клиническими признаками трихомониаза являются симптомы вагинита:
- Патологические выделения из влагалища, которые обычно имеют желтый цвет и неприятный запах
- Покраснение, зуд и чувство жжения в области наружных половых органов;
- Боль во время акта мочеиспускания и интимной близости
- Выраженная гиперемия (покраснение) слизистой оболочки влагалища, которая может кровоточить
Кровоточивость отмечается в основном на фоне интенсивного зуда и раздражения. Симптомы трихомониаза у женщин часто проявляется нарушением общего состояния. Клинические проявления заболевания особенно резко выражены при снижении иммунитета и наличии сопутствующих заболеваний. Часто трихомониаз сопровождается другими инфекционными заболеваниями, одновременно встречается заражение микоплазмой, гонококком, хламидиями и грибами рода Кандида. Хроническое течение трихомониаза включает периоды обострения и ремиссии.
Причины развития заболевания у женщин
Основной причиной развития трихомониаза является пониженная кислотность влагалища. В норме микрофлора влагалища содержит молочнокислые бактерии, которые снижают кислотность слизистой оболочки влагалища, препятствуя развитию патогенных микроорганизмов.
Основные причины понижения кислотности влагалища:
- Нерегулярная половая жизнь с частой сменой партнеров
- Менструации
- Несоблюдение рекомендаций по интимной гигиене
- Беременность на любом сроке
Эти факторы снижают активность иммунной системы организма, что способствует созданию благоприятных условий для развития трихомонады. После попадания на слизистую оболочку влагалища трихомонада прикрепляется к ее стенкам. Этот микроорганизм продуцирует ферменты, разрушающие слизистую оболочку наружных половых органов, что способствует развитию воспалительных изменений.
Пути передачи
В основном заражение трихомониазом осуществляется половым путем. Описаны случаи бытового механизма передачи. Ребенок может заразиться через предметы быта, которыми пользовались взрослые. Это могут быть полотенца, мочалки и другие предметы личной гигиены.
Влагалищная трихомонада сохраняет свою активность в течение нескольких часов после попадания в окружающую среду. Именно этим и обусловлен бытовой путь заражения. В 90-95% случаев трихомонада попадает в организм во время полового контакта без использования презерватива.
В ряде случаев возможна передача трихомонады от матери к ребенку при родах. В этой ситуации чаще всего трихомониазом заболевают новорожденные девочки, матери которых являются носителями этой инфекции во время беременности.
В женском организме трихомонада развивается в железах преддверия, слизистой оболочке влагалища и канале шейки матки. Гораздо реже инфекция распространяется на полость матки, мочевой пузырь и почки.
Диагностика
Диагностика трихомониазной инфекции у женщин предусматривает проведение следующих исследований:
- ПЦР-диагностика, позволяющая выявлять ДНК влагалищной трихомонады в крови, слюне и других жидкостях организма (100%-ное выявление патогенного микроорганизма)
- Микроскопическое исследование мазков, полученных из уретрального канала, заднего влагалищного свода и шеечного канала (данная методика является одной из наиболее чувствительных для выявления трихомонады)
- Методика культивирования, которая не только определяет количество микроорганизмов в мазке из влагалища, но и позволяет оценить их чувствительность к антибактериальным препаратам
Все методы лабораторной диагностики необходимо проводить не позже чем через 30-40 минут после получения биологического материала, что обусловлено неустойчивостью влагалищной трихомонады в условиях окружающей среды.
Профилактика трихомониаза не представляет особой сложности. Профилактические рекомендации практически полностью совпадают с правилами предупреждения других инфекций, которые передаются при половом контакте. Сегодня выделяют две основные рекомендации по предупреждению развития трихомониаза:
- Исключение случайных половых контактов
- В случае полового контакта с новым партнером следует обязательно использовать презерватив, который практические гарантирует защиту от трихомониаза
Из числа инфекций, передающихся преимущественно половым путем, ведущее место занимает мочеполовой трихомониаз. По данным Ивановой М.А., Виноградовой С.А. с соавторами за период с 1997 по 2008 гг. наибольшую долю в структуре заболеваемости ИППП занимал трихомониаз. Пик заболеваемости трихомониазом был отмечен в1995 г. (344,3 на 100 тыс. населения). С2000 г. вновь началось снижение показателей с 319,7 (в2000 г.) до 167,4 на 100 000 населения в2008 г.
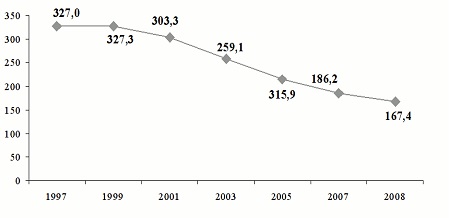
Рис. 3. Динамика заболеваемости урогенитальным трихомониазом в Российской Федерации за 1997-2008 гг. (на 100 000 соотв. населения)
Превышение среднероссийского показателя сегодня отмечается в Сибирском (293,7 на 100 000 населения) и Уральском (181,4 на 100 000 населения) федеральных округах.
Распространенность трихомониаза велика и до конца не учтена. Еще в1962 г. И.И. Ировец сообщал, что трихомониазом поражено до 10% населения Земли.
По суммарным данным ВОЗ, в мире ежегодно заболевают 180-200 млн человек. Среди проституток, а также женщин с белями процент больных МТ достигает 70-80%; при скрининговом обследовании различных контингентов выявлялось до 5—30% женщин, больных трихомониазом, и до 6-15% мужчин — носителей трихомонад.
Значимость трихомонадной инфекции обусловлена не только ее широкой распространенностью, но и способностью вызывать ряд тяжелых осложнений.
- бесплодие;
- воспалительные заболевания органов малого таза у женщин;
- простатиты, эпидидимиты, стриктуры уретры у мужчин;
- преждевременный разрыв околоплодных оболочек;
- рождение детей с пониженной массой тела;
- риск возникновения рака шейки матки и передачи ВИЧ- инфекции.
- сексуальные расстройства.
Необходимо также учитывать тот факт, что трихомонады могут фагоцитировать и резервировать различные патогенные и условно-патогенные микроорганизмы, способствуя распространению других ИППП).
Клиническая картина мочеполового трихомониаза, по мнению ряда авторов, претерпевает патоморфоз, характеризуясь, обилием стертых и малосимптомных форм.
В ходе практической работы и при обзоре литературных данных нами отмечены возможные основные причины неудачного лечения трихомониаза и увеличение количества рецидивов заболевания:
- возникновение резистентных к антипротозойным препаратам штаммов T. vaginalis, несомненно связанно с чрезмерно широким, нередко необоснованным применением препарата в общей медицинской практике;
- снижение активности метронидазола за счет захвата активных нитрорадикалов микроорганизмами, входящими в состав микробиоциноза урогенитального тракта;
- низкая концентрации протистоцидных средств, попадающих в очаги хронического воспаления, в связи с нарушением васкуляризации и развитием рубцовых изменений;
- патология желудочно-кишечного тракта,
- низкая эффекторная функция иммунной системы;
- недостаточно высокая комплаентность пациентов.
- у пациентов с хроническим урогенитальным трихомониазом развивается дисбиоз уретры, проявляющийся изменением видового и количественного состава условно-патогенной микрофлоры. После успешной эрадикации трихомонад воспалительный процесс может сохраняться, поддерживаясь сопутствующей микрофлорой и создавая у врача ложное представление о неэффективности лечения.
- нельзя исключать возможность реинфекции, если оба партнера начали лечение неодновременно или появился новый половой партнер;
- К сожалению, проблема фальсификации лекарственных средств, а также появлением большого количества дженериков.
- вероятность ложноположительных результатов лабораторных тестов, использованных для постановки диагноза заболевания (некорректная трактовка результатов ИФА).
Вот уже 50 лет метронидазол используется в лечении трихомониаза и анаэробных инфекций. По литературным данным, неэффективность лечения трихомониаза метронидазолом составляет до 44%.
Некоторые авторы приводят более впечатляющие результаты; так, по данным дерматовенерологической клиники Новосибирского мединститута, в 1995-1996 гг. рецидивы после полноценного лечения нитроимидазолами достигали 47%.
Уже опубликованы сообщения о более чем 100 резистентных к метронидазолу штаммах из США, порядка 20 устойчивых штаммов описаны европейскими учеными, в том числе российскими.
Описывается также перекрестная устойчивость к тинидазолу и орнидазолу, что свидетельствует о формировании устойчивости ко всей группе 5-нитроимидазолов. В то же время за неимением альтернативных схем лечения предпринимаются попытки лечить трихомониаз, вызванный устойчивыми к метронидазолу штаммами, увеличивая дозировки применяемых схем метронидазола, однако такие попытки редко оказываются успешными.
Известно, что устойчивость – это результат мутации и формирования новых резистентных штаммов. Все чаще появляются публикации, связывающие устойчивость T. vaginalis с ее инфицированием РНК-вирусами. Инфицированные изоляты близки друг к другу при оценке молекулярного строения. Эти изоляты чаще всех остальных оказываются резистентными к группе препаратов 5-нитроимидазолов.
Наиболее сложным вопросом терапии современного трихомониаза является выбор эффективного этиотропного средства. Несмотря на многочисленные публикации результатов изучения эффективности противотрихомонадной терапии, выбор конкретных препаратов на отечественном рынке остается весьма ограниченным.
Таким образом, несмотря на рекомендации, приведенные в отдельных публикациях, отсутствие доказательных данных об эффективности и безопасности препаратов, не принадлежащих к группе 5-НИ, в терапии трихомонадной инфекции, в т. ч. ее рефрактерных форм, не позволяет рекомендовать их использование у пациентов с данной патологией, за исключением случаев, когда другие терапевтические альтернативы исчерпаны.
Обобщение собственного опыта, отечественных и зарубежных дерматовенерологов показывает, что для более успешного лечения трихомониаза необходимо соблюдать следующие положения:
- лечить следует одновременно всех половых партнеров, даже при отсутствии клинических и лабораторных признаков заболевания;
- употребление алкоголя и половая жизнь в период лечения исключаются;
- схема лечения определяются с учетом сопутствующих соматических заболеваний, возраста и веса больного;
- тактика лечения зависит от формы течения заболевания (острый или хронический процесс), локализации воспалительного процесса и наличия смешанной инфекции, а также данных клинико-лабораторного обследования больных..
В Европейском руководстве по заболеваниям, передаваемым половым путем, отмечено, что при персистирующих и рецидивирующих симптомах, связанных с урогенитальным трихомониазом, часто у пациенток, у которых первый курс не дает эффекта, эффективным бывает второй курс стандартного лечения метронидазолом. Перед повторным курсом метронидазола необходимо провести эмпирическое лечение эритромицином или амоксициллином для снижения уровня b-гемолитических стрептококков, поскольку некоторые микроорганизмы, присутствующие во влагалище, могут снижать эффективность метронидазола, захватывая активную нитрогруппу. Это и есть так называемая относительная резистентность к терапии, когда излечение наступает после повторного назначения того же метронидазола после устранения, с помощью антибиотиков, кокковой флоры, являющейся истинной причиной неэффективности первого курса терапии.
Если повторно проведенное лечение вновь оказывается неэффективным, то согласно Европейскому руководству по заболеваниям, передаваемым половым путем, эффективного лечения не существует.
необходимости в местном лечении, так как достаточно общего лечения для ликвидации воспалительных явлений и эрадикации возбудителя
Что касается иммунокоррекции при трихомониазе, то следует отметить, что недостаточно изучен иммунопатогенез, роль клеточных, цитокиновых факторов иммунитета и интерферонового статуса.
А в тоже время назначаемые довольно часто иммунотропные и иммуномодулирующие препараты из разных фармокологических групп имеют как ни странно одинаковые показания в терапии хронических форм трихомониаза. Анализ практических и литературных данных позволил нам выделить следующие основные принципы применения иммуномодуляторов:
Перед назначением ИМ целесообразно выявить у больного клинические и лабораторные признаки нарушений иммунитета;
- Установить причину формирования иммунодефицита и степень его влияния на иммунную систему.
- Препараты не применяются самостоятельно, а лишь дополняют традиционную терапию.
- Перед назначением ИМ обязательна оценка характера иммунологических нарушений у больного.
- Принимать во внимание зависимость изменений иммунологических показателей от возраста, биологических ритмов больного и других причин.
- Учитывать иммунотропные эффекты традиционных лекарственных средств.
- Выраженность эффекта коррекции в остром периоде выше, чем в стадии ремиссии.
- Продолжительность устранения иммунологических нарушений составляет от 30 дней до 6-9 месяцев и зависит от свойств препарата, маркерного показателя и характера заболевания.
- При многократном введении ИМ спектр их действия сохраняется, а выраженность эффекта возрастает.
- Препараты полностью реализуют свои эффекты только при использовании в оптимальных дозах.
Таким образом, в решении задач излеченности и уменьшения количества рецидивов трихомониаза, мы видим в своевременном выявлении и профилактике вышеназванных причин неудачного лечения и в необходимости применения комплексной терапии, включая оптимальное этиотропное, патогенетическое, физиотерапевтическое, адекватное иммунотропное и местное лечение.
Читайте также:


