Проф лечение при сифилисе что назначают



В России лечение больных сифилисом всегда было в центре внимания дерматовенерологов [2, 3]. Понимая его последствия, в частности, поражение висцеральных органов, сердечно-сосудистой системы, нервной системы, приводящие нередко к инвалидизации и даже летальному исходу, внедрению новых схем всегда предшествовали многоцентровые исследования. Эффективность лечения контролировалась не только динамикой регресса сыпи, серологических реакций, но и исследованием спиномозговой жидкости (СМЖ). Изучалась концентрация антибиотиков пенициллинового ряда в СМЖ и ее соотношение с минимальной подавляющей концентрацией (МПК) по отношению к возбудителю инфекции – Tr. pallidum. В дальнейшем издавались Методические рекомендации, утвержденные Министерством здравоохранения (МЗ).
В 90-е годы XX века демократизация, произошедшая в стране, совпавшая с эпидемией сифилиса (достигшей апогея в 1997 году), потребовали новых методик амбулаторного лечения больных сифилисом [2]. В этот период появились импортные дюрантные препараты (бензатин-бензилпенициллина – экстенциллин, ретарпен), средней дюрантности (прокаин-пенициллин), позволяющие это осуществить [16].
К сожалению, азитромицин стали назначать не только в качестве резервного антибиотика и не только больным манифестными формами сифилиса, но и скрытым ранним сифилисом. Эффективность лечения, независимо от стадии и указанных сроков, представлена в таблице 1.
Эффективность лечения азитромицином больных ранними формами сифилиса
Динамика серологических реакций (КСР)
А.Л. Машкиллейсон и соавт. (1995)
Л.А. Петренко и соавт. (1996)
К.К. Борисенко и соавт. (1997)
В.Г. Семенова, (1998)
Отсутствие единого протокола наблюдений затрудняло оценку эффективности терапии. Так Л.А. Машкиллейсон и соавт. наблюдали пациентов в течение 10 мес., Л.А. Петренко и соавт. – 12 мес., К.К.. Борисенко и соавт. – 18 мес., В.В. Чеботарев, В.Г. Семенова – 24 мес. [16]. Какова же была эффективность терапии по данным серореакций? Как следует из таблицы, лишь Л.А. Петренко и соавт. наблюдал полную негативизацию серологических реакций. Л.А. Машкиллейсон и соавт. отметили полную негативизацию у 85,4 %. По данным В.В. Чеботарева, В.Г. Семеновой полная негативизация была у 60 %, серорезистентность – у 40 %, что, учитывая двухгодичное наблюдение, является слишком высокой. К.К.. Борисенко и соавт. сообщили о самых неудачных результатах: полная негативация серологических реакций наступила у 53 % больных, серорезистентность – у 7,7 %, произошел клинико-серологический рецидив – у 15,4 %, в том числе у одного из 4-х пациентов с поражением органа зрения. Понятно, что и приведенные авторы, и другие врачи прекратили лечение данной категории больных азитромицином.
Неудачи лечения могут быть объяснены тем, что азитромицин не проникает в СМЖ, не может ее санировать, в связи с чем лечить больных вторичным периодом сифилиса и скрытым ранним, при которых нередко наблюдается асимптомный менингит, естественно нельзя.
В эти годы появились публикации зарубежных ученых по назначению азитромицина больным ранними формами сифилиса. Так E. Hook et al. провели пилотное исследование эффективности однократного или двукратного с интервалом в 1 неделю перорального приема 2,0 г азитромицина [20]. В контрольную группу вошли пациенты, получавшие парентерально 2 млн 400 тыс. ЕД бензил-пенициллина. Из количества 42 больных первичный сифилис был у 17 (40 %), вторичный – у 15 (36 %), ранний скрытый – у 10 (24 %). Контрольное наблюдение продолжалось 3 и более месяцев. По данным серологических исследований применение однократного и двукратного приема азитромицина оказалось эффективным у 9 (82,0 %) из 11 больных и у 14 (74,0 %) из 19 соответственно. У лиц, получавших однократно инъекцию бензил-пенициллина, негативация серологических реакций произошла у 10 (83,0 %) из 12 пациентов. Авторы сделали вывод, что пероральный прием азитромицина может стать альтернативой парентеральному введению бензил-пенициллина при лечении ранних форм сифилиса. Действительно, подобная негативация серологических реакций оптимистична, но окончательно заключение нельзя сделать с учетом указанных коротких сроков наблюдения. В руководстве США (CDC) [17] неудачей лечения больных сифилисом считается отсутствие четырехкратного снижения титра серореакций в течение 6 месяцев, в России иначе – к одному году, затем постепенное снижение в последующие 6 месяцев, и окончательный вердикт о неудаче лечения (серорезистентности) выносят через 2 года.
F. Gruber et al. провели открытое несравнительное исследование эффективности назначения азитромицина для лечения больных ранним сифилисом: 14 пациентов принимали препарат перорально по 1,0 г в первый и по 500 мг в течение 8 последующих дней (на курс 5,0 г) [19]. Отрицательные результаты VDRL получены у 3 (50,0 %) больных с первичным сифилисом через 3 месяца и еще у 3 (50,0 %) – через 6 месяцев. При лечении 8 пациентов с вторичным или ранним скрытым сифилисом отрицательные результаты VDRL были установлены в 2 случаях (25,0 %) через 3 месяца и в 4 (50,0 %) через 6 месяцев терапии. По мнению авторов, азитромицин может быть с успехом применен при лечении раннего сифилиса. Следует отметить, что, как и в предыдущем исследовании, представлены результаты наблюдения за короткий срок (6 месяцев), не отражено снижение титра VDRL в 4 раза, так как если этого не происходило, то у 25,0 % пациентов вторичным и скрытым ранним сифилисом лечение было неэффективным. Обратим внимание на небольшую группу больных (14 человек) и еще разделенную на 2 подгруппы.
Наш анализ сравнительной эффективности лечения бензатин-бензилпенициллином больных вторичным сифилисом с давностью до 6 месяцев (свежий) и более 6 месяцев (рецидивный) показал, что даже для этих форм необходим дифференцированный подход в схемах терапии [16]. Это подтверждают и другие авторы [5, 6].
Доказательной базой подобного утверждения явилось изучение нами фармакокинетики всех препаратов пенициллинового ряда в сыворотке крови, а новокаиновой соли бензилпенициллина и прокаин-пенициллина в СМЖ [12]. На рисунке 1 представлены минимальные подавляющие концентрации (МПК) антибиотиков пенициллинового ряда по отношению к T. pallidum.
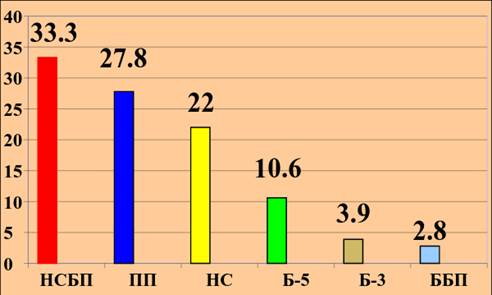
Рис. 1. МПК препаратов перед очередным введением
(НСБП – бензатин-бензилпенициллин; ПП – прокаин-пенициллин; НС – новокаиновая соль; Б-5 – бициллин-5; Б-3 – бициллин-3; ББП – бициллин-1)
Проведенные нами фармакокинетические исследования позволили добиться исключения дюрантных препаратов (бензатин-бензилпенициллин) из схем лечения беременных, больных сифилисом, а препарата средней дюрантности (бициллина-3) – из схем терапии любой формы сифилиса.
Заслуживают внимания данные о сравнительной эффективности азитромицина и бензил-пенициллина при их назначении в инкубационном периоде [21]. Под наблюдением авторов находилось 96 человек, которые за 30 дней до включения в исследование вступали в половые контакты с больными сифилисом. Из них 52 принимали азитромицин перорально однократно в дозе 1,0 г, остальные 44 человека – бензил-пенициллин в дозе 2 млн 400 тыс. ЕД внутримышечно. Пациентов наблюдали в течение 3 месяцев (40 лиц первой группы и 44 – второй) – все оказались серонегативными (RPR, РИФ абс.). Авторы сделали заключение, что прием 1,0 г азитромицина – эффективный метод превентивного лечения.
Нами разработаны схемы превентивного лечения взрослых, имевших половой контакт с больными заразной формой сифилиса (табл. 2) [13].
Превентивное лечение пациентов, имевших половой контакт с больными заразными формами сифилиса
Сифилис является социально значимой инфекцией из группы заболеваний, передаваемых половым путем (ИППП), и характеризуется длительным течением, системностью поражений, способностью приводить к необратимым поражениям внутренних органов и нервной системы, инвалидности и летальным исходам [1–5]. В настоящее время, несмотря на общее снижение заболеваемости ранними формами сифилиса, эпидемиологическую ситуацию нельзя считать благополучной [6–9]. Особую тревогу вызывает сифилис беременных — единственный фактор риска врожденной формы сифилитической инфекции, характеризующейся внутриутробным инфицированием плода и передающейся через плаценту. Известно, что беременность не изменяет клиническое течение сифилиса, при этом у беременных, больных сифилисом, часто наблюдаются осложнения: угроза выкидыша, токсикоз, пиелонефрит, гестоз и преэклампсия, самопроизвольный аборт на ранних и поздних сроках, слабость родовой деятельности [2, 3, 6, 7, 10, 11]. По данным Всемирной организации здравоохранения сифилис матери является причиной около 460 000 случаев преждевременного прерывания беременности и мертворождения и 270 000 случаев врожденного сифилиса в год. Нелеченная ранняя форма заболевания у беременных в 25% случаев приводит к мертворождению, а в 14% — к смерти новорожденного, то есть общая перинатальная смертность приближается к 40% [7, 10, 11].
Исход беременности зависит от срока заражения, стадии сифилиса (наиболее опасны вторичная и скрытая ранняя) и от своевременности и адекватности проведенного лечения матери [5, 8, 12–15]. Каждый случай врожденного сифилиса является результатом диагностических ошибок или дефектов (отсутствия) пренатального наблюдения [12, 13, 16–18]. Поэтому выявление сифилитической и других инфекций, передаваемых половым путем, у женщин, планирующих беременность, и у беременных на ранних сроках гестации выходит на первый план профилактических мероприятий. Своевременное выявление заболевания у беременной связано, как правило, с ранним ее обращением в женскую консультацию. Однако результаты исследований, проведенных в различных регионах России, показали, что из числа беременных, у которых был выявлен сифилис, до 40% не состояли на учете в женской консультации, в результате чего диагноз был установлен в поздние сроки беременности или при поступлении женщины на роды [2, 3, 6, 12, 15]. Этот факт в достаточной степени объясняется определенными социальными и поведенческими характеристиками большинства беременных, больных сифилисом. Исследования показали, что чаще всего это — одинокая, материально не обеспеченная женщина без собственного жилья в возрасте 17–25 лет с ранним половым дебютом и рискованным сексуальным поведением. Сифилис у пациенток данной статистической группы обычно протекает как сочетанная инфекция, беременность является нежелательной [3, 7, 12, 18].
Наличие сифилиса у беременной определяется на основании анамнеза, клинического осмотра и лабораторного обследования пациентки.
Анамнестический раздел направлен на выявление факторов риска инфицирования сифилисом, которому могут способствовать социальные и поведенческие особенности больной. К ним можно отнести отсутствие работы и собственного жилья; употребление алкоголя или наркотиков; судимости, ранний половой дебют, два и более половых партнера, занятие коммерческим сексом, ИППП в анамнезе, отказ от использования средств индивидуальной профилактики, ранние и поздние выкидыши, мертворождение. Для проведения соответствующих эпидемиологических и лечебных мероприятий необходимо также выяснить время появления первых симптомов заболевания; связь со сменой полового партнера; динамику клинических проявлений; этапы обращения за медицинской помощью, продолжение половой жизни при появлении клинических симптомов сифилиса, назначение любой антибактериальной терапии (антибиотики, сульфаниламиды, препараты имидазола); результаты обследования на сифилис, если оно проводилось в прошлом.
Клиническое обследование пациенток выполняется по принятым в дерматовенерологии методикам и правилам, начиная с волосистой части головы и переходя к осмотру всей поверхности кожи и видимых слизистых, т. к. и первичные, и вторичные сифилиды могут иметь любое расположение. Во время пальпаторного и инструментального исследований наружных половых органов осуществляется забор отделяемого из уретры, влагалища, цервикального канала, со стенок прямой кишки, в ряде случаев с миндалин, а также с поверхности сифилидов.
Основным клиническим маркером первичного периода сифилиса был и остается твердый шанкр. По данным Г. И. Мавлютовой (2006) его генитальная локализация у женщин определяется в 81,8% случаев, при этом чаще всего это — большие половые губы (37,6%), задняя спайка (31,2%), малые половые губы (19,4%) и довольно редко — шейка матки (3,2%) и область клитора (6,5%). Экстрагенитально шанкры располагаются в 18,2% случаев: более чем у половины больных (57,9%) — перианально, у 1/5 (21,1%) — в области головы (на нижней губе, подбородке, твердом небе). По две и более первичных сифилом обнаруживаются в 44,1% случаев. Почти одинаково часто твердый шанкр характеризуется как эрозия (44,0%) или язва (49,5%). Регионарный лимфаденит наблюдается более чем в 80,0% случаев и является вторым по значимости симптомом первичной стадии. Вторичный период сифилиса чаще всего сопровождается розеолезной сыпью на туловище (56,2%) и папулами в области гениталий (65,7%), туловища (24,6%) и головы (22,2%). Почти в 60,0% случаев вторичные сифилиды локализуются в полости рта, причем чаще всего — в варианте эритематозной ангины (41,3%). Следует обратить внимание на то, что современный сифилис характеризуется вялой реакцией лимфатической системы: мы обнаружили полиаденит только у половины наших больных (58,1%). Также необходимо помнить, что у больных с сопутствующими ИППП и дерматозами имеются значительные отклонения от классического клинического течения заболевания.
В процессе верификации сифилиса у беременной постоянно возникают диагностические ошибки, причем наиболее часто их допускают акушеры-гинекологи (39,2%) и дерматовенерологи (35,4%), т. к. женщины с высыпаниями на половых органах чаще всего обращаются к врачам этих специальностей. По нашим данным в половине случаев специалисты неверно трактуют клинические проявления сифилиса, почти у 1/3 больных заболевание пропускается вследствие неполного осмотра, у 1/5 части пациентов специфические изменения расцениваются как признаки банального воспаления, а экспресс-диагностика сифилиса не назначается.
В качестве иллюстрации приводим наблюдение из собственной практики:
Верификация сифилиса основывается на комплексном лабораторном обследовании больной. Выбор материала и метода определяется стадией болезни. Материалом для исследования служат кровь, отделяемое с поверхности сифилидов, пунктат регионарных лимфатических узлов, спинномозговая жидкость. Лабораторное выявление сифилиса состоит из отборочных (скрининговых) и подтверждающих (диагностических) мероприятий.
Скрининг: стандартное серологическое обследование беременных включает 3-кратное тестирование:
1) при первичном обращении;
2) при оформлении дородового отпуска (30-я неделя);
3) на сроке 38–39 недель или непосредственно в роддоме.
Используется комплекс РМП (реакция микропреципитации) + ИФА (иммуноферментный анализ) или РМП + РПГА (реакция пассивной гемагглютинации).
- Абсолютным критерием для окончательной диагностики сифилиса является прямое выявление Treponema pallidum в отделяемом сифилидов или пунктате инфицированных лимфатических узлов методом микроскопии в темном поле. При этом один отрицательный результат не исключает наличие сифилиса! В подобном случае назначается примочка с физиологическим раствором на очаг и повторные обследования, которые можно прекратить только после эпителизации или рубцевания элемента.
- Серологическая диагностика проводится после получения положительных результатов скрининга. В случае использования для скрининга ИФА диагностика проводится сочетанием РМП + РПГА, если же отборочным тестом являлась РПГА, то применяется комплекс РМП + ИФА. При необходимости диагностические мероприятия могут быть дополнены реакциями-арбитрами: реакция иммунофлюоресценции (РИФ) или иммуноблоттинг (ИБ) в зависимости от возможностей лаборатории.
Обращение в женскую консультацию
- При выявлении любых высыпаний на коже или слизистых или других симптомов, подозрительных на сифилис, акушер-гинеколог в этот же день обязан направить беременную в территориальное кожно-венерологическое учреждение (КВУ). В направлении необходимо указать цель консультации. Факт направления отражается в обменной карте пациентки с указанием даты. В территориальное КВУ передается информация о данной пациентке.
- В случае не только положительного, но даже сомнительного результата хотя бы одного серологического теста акушер-гинеколог обязан направить беременную в территориальное кожно-венерологическое учреждение в день ее явки за результатом. В направлении необходимо дать полную информацию о серологическом тесте (метод, степень позитивности, дата забора). Факт направления отражается в обменной карте пациентки. Позитивный результат фиксируется в журнале регистрации положительных результатов обследования крови на сифилис. В день получения положительного результата в территориальное КВУ передается информация о данной пациентке.
В гинекологическом или родильном отделении
- При выявлении любых высыпаний на коже или слизистых или других симптомов, подозрительных на сифилис, необходимо в этот же день вызвать консультанта дерматовенеролога из территориального кожно-венерологического учреждения.
- В случае не только положительного, но даже сомнительного результата хотя бы одного серологического теста необходимо в этот же день вызвать консультанта дерматовенеролога из территориального кожно-венерологического учреждения. Позитивный результат фиксируется в журнале регистрации положительных результатов исследования крови на сифилис. В день получения положительного результата в территориальное КВУ передается информация о данной пациентке.
Значительные диагностические проблемы создают так называемые ложноположительные серологические реакции (ЛПР) беременных, частота которых в нетрепонемных тестах по данным разных авторов составляет от 0,7% до 1,1% [14, 18–22]. Причины и механизм их возникновения полностью не ясны. Дифференциальную диагностику проводит только дерматовенеролог и в следующих случаях: противоречивые, слабоположительные результаты серологических реакций; изолированная позитивность одного теста среди отрицательных других; колебание результатов тестов в повторных исследованиях; отсутствие анамнестических указаний на сифилис у беременной и каких-либо объективных признаков сифилиса у половых партнеров. При любых условиях все сомнительные случаи решаются в пользу ребенка, то есть беременной проводится пробное и профилактическое лечение! В условиях современной эпидемиологической ситуации лучше лечить всех женщин, у которых выявлена положительная серологическая реакция, чем пропустить заболевание у беременной [14, 18, 19].
Уведомление половых партнеров является неотъемлемой частью борьбы с ИППП. Мужья или половые партнеры беременных обследуются скрининговыми методами в территориальных КВУ на сроке беременности жен (партнерш) 20 и 38 недель.
Тактика ведения беременной зависит от решения о пролонгировании или прерывании беременности и срока гестации в момент верификации сифилиса. Специалист, установивший диагноз, должен информировать пациентку, что адекватное лечение матери позволяет предотвратить врожденный сифилис у ребенка, однако решение будет принимать сама женщина [7].
Если беременность нежелательна:
Если диагноз установлен в родах: специфическое лечение в соответствии с диагнозом и дальнейшее наблюдение в территориальном КВУ.
Если пациентка приняла решение, что беременность сохраняется, или в момент постановки диагноза срок беременности превышает 28 недель, проводится 2 курса лечения:
1. Специфический — назначается в день постановки диагноза и соответствует установленному диагнозу. Вне зависимости от диагноза и срока гестации лечение проводится бензилпенициллина натриевой солью кристаллической или бензилпенициллина новокаиновой солью или прокаин бензилпенициллином.
В случае аллергической реакции на пенициллин в ряде случаев пациентки довольно часто хорошо переносят лечение полусинтетическими препаратами (оксациллин или ампициллин). При непереносимости всех препаратов пенициллинового ряда назначают цефтриаксон или эритромицин. Эритромицин не проникает через плацентарный барьер, что требует лечения новорожденного пенициллином, поскольку санации плода во время лечения матери не происходит.
2. Профилактический — проводится после 20-й недели беременности, а при поздно начатом лечении — сразу же после специфического. Препараты, разовые дозы, кратность соответствуют специфическому лечению, длительность профилактического курса — 10 дней. Профилактический курс проводят также пациенткам, получавшим лечение по поводу сифилиса до беременности, но у которых сохраняется позитивность нетрепонемных тестов.
Если беременная, больная сифилисом, получила и специфический, и профилактический курс в соответствии с одной из вышеуказанных методик до 32-й недели беременности, то лечение считается адекватным. Мать может находиться в физиологическом родильном отделении. Ребенок подлежит осмотру дерматовенеролога, серологическому обследованию и последующему клинико-серологическому контролю в КВУ по месту жительства [7].
Следует помнить, что сифилис передается ребенку только от больной матери. Если у отца ребенка впервые выявлено заболевание, он подлежит экстренному лечению, а беременная — обследованию и лечению в КВУ. Если у отца ребенка в прошлом был сифилис, но он получил полноценное лечение, то он не может быть источником заражения ребенка и беременной женщины.
Литература
- Александрова С. Г. Оценка эффективности профилактики врожденного сифилиса при лечении беременных цефтриаксоном и прокаин-пенициллином (клинико-лабораторное исследование). Автореф. … канд. мед. наук. 2005. 25 с.
- Арбузова И. А. Медико-социальные аспекты сифилиса у беременных. 20 с.
- Глобальная ликвидация врожденного сифилиса: обоснование и стратегия действий. Всемирная организация здравоохранения. 2008. С. 50.
- Горланов И. А., Милявская И. Р., Леина Л. М. Клиника, диагностика и лечение раннего врожденного сифилиса // Вестник дерматологии и венерологии. 2009. № 3. С. 73–77.
- Young A., Mc Millan A. Syphilis and the endemic treponematoses. In: McMillan A., Young H., Ogilvie M. M., Scott G. R. Clinical Practice In: Sexually Transmissible Infections. Elsevier Science Limited, London. 2002. P. 395–459.
- Иванова М. А. Диагностическое и прогностическое значение комплекса факторов, влияющих на исход беременности у женщин, больных и болевших сифилисом. Автореф. … канд. мед. наук. 2000. 17 с.
- Клинические рекомендации. Дерматовенерология. По ведению больных инфекциями, передаваемыми половым путем, и урогенитальными инфекциями/Под ред. А. А. Кубановой. М.: ДЭКС-Пресс, 2012. 112 с.
- Красносельских Т. В., Соколовский Е. В. Cовременные стандарты диагностики сифилиса: сравнение российских и зарубежных клинических рекомендаций (сообщение I) // Вестник дерматологии и венерологии. 2015. № 2. С. 11–22.
- Красносельских Т. В., Соколовский Е. В. Cовременные стандарты терапии сифилиса: сравнение российских и зарубежных клинических рекомендаций (сообщение II) // Вестник дерматологии и венерологии. 2015. № 2. С. 23–40.
- Ratnam S. The laboratory diagnosis of syphilis // Can J Infect Dis Med Microbiol. 2005 Jan. № 16 (1). Р. 45–51.
- Stoner В., Schmid G., Guraiib М., Adam Т., Broutet N. Use of maternal syphilis seroprevalence data to estimate the global morbidity of congenital syphilis. Amsterdam: Meeting of the International Society for Sexually Transmitted Diseases Research (ISSTDR). 2005 (Abstract # 699). 2004. № 82. Р. 424–430.
- Кубанова А. А., Мелехина Л. Е., Кубанов А. А. 24 Заболеваемость врожденным сифилисом в Российской Федерации в период 2002–2012 гг. // Вестник дерматологии и венерологии. 2013. № 6. С. 24–31.
- Сырнева Т. А., Малишевская Н. П. Алгоритм межеведомственного взаимодействия дерматовенерологов и акушеров-гинекологов по профилактике сифилиса среди беременных и новорожденных // Вестник дерматологии и венерологии. 2009. № 4. С. 4–19.
- Berman S. M. Maternal syphilis: pathophysiology and treatment // Bull World Health Organ. 2004. № 82. Р. 433–438.
- Connor N., Roberts J., Nicoll A. Strategic options for antenatal screening for syphilis in the United Kingdom: a cost effectiveness analysis // J Med Screen. 2000. № 7. Р. 7–13.
- Norris S. J., Pope V., Johnson R. E., Larsen S. A. Treponema and other human host-assciated spirochetes. In: Murray P. R., Baron E. J., Jorgensen J. H., Pfaller M. A., Yolken R. H., eds. Manual of Clinical Microbiology. Washington DC: American Society for Microbiology. 2003. Р. 995-10-71.
- Pang T., Peeling R. W. Diagnostic tests for infectious diseases in the developing world: two sides of the coin // Trans R Soc Trop Med Hyg. 2007. № 101. Р. 856–857.
- Peeling R. W., Ye H. Diagnostic tools for preventing and managing maternal and congenital syphilis: an overview // Bull World Health Organ. 2004. № 82. Р. 439–46.
- Остроухова Т. Н. Факторы риска и основные направления профилактики врожденного сифилиса в Москве. Автореф. … канд. мед. наук. 2002. 20 с.
- Мавлютова Г. И. Клинико-серологический патоморфоз сифилиса (по материалам Республики Татарстан). Автореф. … канд. мед. наук. 2006. 27 с.
- Овчинникова Е. Ю. Прогнозирование осложнений течения беременности и родов у женщин, перенесших сифилитическую инфекцию. Автореф. … канд. мед. наук. 2002. 23 с.
- Lewis D. A., Young H. Syphilis // Sex Transm. Infect. 2006. № 82 (Suppl IV). Р. 13–15.
Г. И. Мавлютова* , 1 , кандидат медицинских наук
Л. А. Юсупова*, доктор медицинских наук, профессор
А. Г. Мисбахова**, кандидат медицинских наук
* ГБОУ ДПО КГМА МЗ РФ, Казань
** ГБОУ ВПО КГМУ МЗ РФ, Казань
Export Indicator
A. Охват тестированием на сифилис беременных женщин, пользующихся услугами дородового наблюдения.
Б. Процент беременных женщин, пользующихся услугами дородового наблюдения, у которых оказался положительный (реактивный) результат серологического исследования на сифилис.
В. Процент беременных женщин, пользующихся услугами дородового наблюдения в течение определенного периода времени, у которых серологические реакции на сифилис были положительными (реактивными), и которые получили адекватное лечение
А. Тестирование на сифилис на ранней стадии беременности важно для здоровья матери и плода. Оно способствует мониторингу качества работы служб дородового наблюдения и профилактики ВИЧ-инфекции среди беременных женщин. Также это индикатор процесса для оценки данных о работе программ по искоренению случаев вертикальной передачи (передача сифилиса от матери ребенку).
Б. Данные по случаям сифилиса среди беременных женщин, пользующихся услугами дородового наблюдения, можно использовать в качестве основания для развертывания программ профилактики инфекций, передающихся половым путем. Они могут служить показателем раннего предупреждения о потенциальных изменениях в частоте передачи ВИЧ от матери ребенку в общей совокупности населения.
В. Лечение беременных женщин, пользующихся услугами дородового наблюдения, у которых оказался положительный результат тестирования на сифилис, позволяет провести непосредственную оценку эффективности программ противодействия передачи сифилиса от матери ребенку, а также совершенствования мер первичной профилактики ВИЧ-инфекции. Также это индикатор процесса, позволяющий подтвердить данные по искоренению случаев вертикальной передачи сифилиса от матери ребенку.
А. Число беременных женщин, обратившихся в службы дородового наблюдения, которые прошли тестирование на сифилис.
Б. Число беременных женщин, обратившихся в службы дородового наблюдения, у которых получен положительный результат тестирования на сифилис.
В. Число беременных женщин, обратившихся в службы дородового наблюдения, у которых получен положительный результат тестирования на сифилис и которые получили хотя бы одну дозу бензатин-пенициллина 2,4 МЕ внутримышечно.
А. Число беременных женщин, обратившихся в службы дородового наблюдения.
Б. Число беременных женщин, обратившихся в службы дородового наблюдения, которые прошли тестирование на сифилис.
В. Число беременных женщин, обратившихся в службы дородового наблюдения, у которых получен положительный результат тестирования на сифилис
Числитель/знаменатель (для вариантов А, Б и В, соответственно)
A. Все беременные женщины должны проходить тестирование (скрининг) на сифилис во время своего первого визита в клинику дородового наблюдения. В идеале, странам следует сообщать данные о прохождении женщинами тестирования как при первом, так и при любом другом обращении в клинику. Странам, которые не имеют возможности определить, было ли тестирование проведено при первом или при любом другом обращении, следует сообщать данные по этому индикатору. Однако при этом следует удостовериться в том, что в отчетности четко сказано, что сообщаемые данные могут относиться к любому визиту. Необходимо проводить ежегодную оценку этого индикатора.
Скрининг может проводиться с использованием нетрепонемных тестов, позволяющих измерить количество реагиновых антител в крови (например, специализированная проба на сифилис (VDRL-тест) или экспресс-тест на реагиновые антитела в плазме крови (РПР)), или трепонемных тестов, позволяющих измерить уровень трепонемных антител (включая, например, пробу гемагглютинации трепонемы паллидум (ГАТП), пробу агглютинации трепонемы паллидум (ГАТП), иммуноферментный анализ или быстрые трепонемные тесты). Для этого индикатора достаточно провести обследование любым видом тестов, однако рекомендуется провести оба. В разделе для комментариев укажите, какой вид обследований обычно используют в вашей стране. Вид теста является одним из факторов при анализе данных.
В идеале, следует использовать данные национальных программ, собранные из данных медицинских учреждений. Однако в случае, если таких данных нет в наличии, следует сообщить данные дозорного эпидемиологического надзора или специальных обследований, если они считаются репрезентативными для понимания ситуации в конкретной стране. В разделе для комментариев укажите источник и охват ваших данных (например, данные национальной программы по всем 12 регионам).
Б. Положительные результаты тестирования на сифилис могут быть определены с помощью нетрепонемных (например, ПРП или VDRL) или трепонемных тестов (ГАТП, АТП, иммуноферментного анализа или различные доступные экспресс-тесты), либо, в идеале, тестов обоих видов в сочетании. Реактивный (положительный) результат нетрепонемного теста, особенно при высоких титрах, указывает на наличие активного сифилиса, а в трепонемных — на имевшееся ранее заболевание, даже если оно было успешно пролечено. Для целей этого индикатора (измеряющего серопозитивность), допустимо сообщение о положительном результате на основании проведения одного теста. Если у конкретного пациента имеются результаты как нетрепонемного, так и трепонемного теста, то положительный серостатус на сифилис определяется как положительный результат обоих тестов.
Использование трепонемных экспресс-тестов позволило проводить тестирование на сифилис в учреждениях, не имеющих лабораторных мощностей, что значительно увеличило число женщин, которые могут пройти тестирование и получить лечение сифилиса во время беременности. Сбор данных следует осуществлять ежегодно. Важно сообщать, какой тип теста обычно используют в вашей стране. Вид теста является одним из факторов при анализе данных.
Можно использовать следующие источники данных: данные национальных программ, собранные из данных медицинских учреждений, данные эпидемиологического надзора или специальных обследований, а также результаты серологических тестов на определение титра реагиновых или трепонемных антител. В разделе для комментариев укажите источник и охват ваших данных (например, данные дозорного эпидемиологического надзора о беременных женщинах, обратившихся в службы дородового наблюдения в двух из 10 регионов). Также следует сообщить, какой вид обследование обычно используют в вашей стране для определения позитивного результата среди беременных женщин: например, нетрепонемные тесты (ПРП или VDRL-тест) или трепонемные тесты (экспресс-тесты или ГАТП), положительный результат на тесты обоих типов, либо неизвестный результат.
Странам рекомендуется использовать уникальные (персональные) идентификаторы пациентов или учетные формы, в которых раздельно показаны результаты первого и последующих тестов для того, чтобы данные отражали фактическую распространенность или заболеваемость сифилисом, а не наличие людей, когда-либо имевших положительный результат.
Поскольку в большинстве стран данные будут получены при использовании тестов разных типов, анализ данных, относящихся к подгруппе (разбивка данных) женщин в возрасте от 15 до 24 лет, может повышать вероятность того, что положительные результаты тестирования относятся к недавним случаям заболевания.
В. Сбор данных следует осуществлять ежегодно. Серопозитивного результата на трепонемный или нетрепонемный тест достаточно для того, чтобы засчитать результат теста на сифилис как положительный для этого индикатора.
В идеале, следует использовать данные национальных программ, собранные из данных медицинских учреждений. Однако в случае, если таких данных нет в наличии, следует сообщить данные дозорного эпидемиологического надзора или специальных обследований, если они считаются репрезентативными для понимания ситуации в конкретной стране. В разделе для комментариев укажите источник и охват ваших данных (например, данные национальной программы по всем 12 регионам).
Данные необходимо фиксировать ежедневно и подавать на национальный или субнациональный уровень ежеквартально. Данные также необходимо ежегодно консолидировать и представлять в ВОЗ.
Читайте также:


