Как отличить сифилитическую лейкодерму
Лейкодерма – дерматологическое состояние, характеризующееся нарушением пигментации кожи на определенных участках тела из-за уменьшения или полного исчезновения в ней меланина (красящего пигмента).
Проявляется лейкодерма в виде множества круглых обесцвеченных пятен обычно небольшого размера. Их локализация зависит от причины возникновения патологии. Лейкодерма не является самостоятельным кожным заболеванием, это лишь симптом, который говорит об общем или местном нарушении процесса пигментации кожи.
Данная дерматологическая патология довольно распространена, ей страдают около 5-8% всех жителей планеты, среди которых и женщины, и мужчины, и дети. У детей может проявиться впервые в возрасте до 12 лет (порой даже с самого рождения). Некоторые дерматологи называют лейкодерму лейкопатией, гипопигментацией, гипохромией.
Она может быть как врожденной, так и приобретенной, возникшей из-за воздействия разного рода факторов или образа жизни человека. Такие нарушения пигментации способны появиться беспричинно причин на любом участке тела.
Причины лейкодермы
Лейкодерма – эстетически неприятное заболевание, вызывающее у людей чувство неловкости и дискомфорта перед окружающими. Почему же на коже появляются белые пятна и что с ними делать? Цвет и оттенок человеческой кожи определяется уровнем красящего вещества, синтезирующегося в особых клетках кожи – меланоцитах.
Когда в сложном биохимическом процессе образования меланина происходит сбой, клетки кожи перестают его накапливать и происходит нарушение пигментации, одним из проявлений которого и является лейкопатия. Есть и другой способ появления гипопигментации. Ведь меланин не только синтезируется, но и откладывается в меланосомах.
При воздействии некоторых неблагоприятных факторов данный процесс затрудняется, что приводит к появлению обесцвеченных участков кожи. Что это за факторы, будет понятно после перечисления видов лейкодермы, поскольку современная классификация данной патологии основывается на причинах ее возникновения.
Виды лейкодермы
Чаще всего у пациентов обнаруживают следующие виды лейкодермы:
Возникновение инфекционной лейкодермы обусловлено воздействием на кожу разного рода микроорганизмов, которые либо сами поражают меланоциты, либо ведут к нарушению местного метаболизма в тканях настолько выражено, что затрудняется процесс синтеза и накопления красящего пигмента. К данному типу относится сифилитическая лейкодерма, лишайная лейкодерма, лепрозная лейкодерма.
Так называемая мраморная лейкопатия является характерным проявлением сифилиса, пигментация кожи вокруг белых пятен при этом слабо выражена. Еще одним проявлением сифилитической лейкодермы является пятнистая лейкодерма с множеством овальных или круглых пятен одного размера на гиперпигментированном фоне.
Врожденная форма лейкодермы обычно имеет генетическое происхождение, но иногда может быть вызвана внутриутробным поражением плода. Отличительной чертой врожденной лейкопатии является совокупность кожных нарушений и пороков развития. К ней относятся: синдром Ваарденбурга, Зипровски-Марголиса, Вульфа, альбинизм, а также витилиго.
Витилиго – заболевание, связанное с уменьшением клеток, ответственных за выработку меланина. Существуют как наследственные, так и приобретенные формы витилиго. Также не отрицают его связь с аутоиммунными нарушениями и комплексный фактор. Проявляется витилиго на теле в виде пятен разного размера с очерченными границами, бледнее, чем обычный цвет кожи.
Токсическая (профессиональная или лекарственная) лейкодерма возникает из-за местного или системного воздействия на организм человека некоторых химических веществ. Такой вид лейкодермы еще называют профессиональным, поскольку зачастую она развивается у людей, по долгу службы часто контактирующих с токсическими веществами (допустим, на производстве). Прием некоторых лекарственных препаратов тоже может спровоцировать токсическую лейкодерму.
Иммунную лейкодерму провоцируют такие заболевания, как системная красная волчанка , склеродермия , а также некоторые виды глистных инвазий. Главным признаком здесь является поражение меланоцитов собственной иммунной системой.
Лейкодерма воспалительного характера нередко возникает после длительно протекающих кожных заболеваний (экземы, псориаза), на фоне рубцевания ткани после сильных ожогов и пр.
Идиопатическая лейкодерма включает в себя все остальные формы с неясной этиологией, в том числе вызванные эндокринными нарушениями и нарушениями нервной системы.
Симптомы лейкодермы
Главным проявлением лейкодермы является нарушение пигментации кожи на разных участках тела (наличие белых или обесцвеченных пятен). Их внешний вид зависит от заболевания, которое вызвало их возникновение. Пятна могут иметь разную форму, оттенки, размеры и располагаться по всему телу.
В основном обесцвечение кожи при лейкодерме появляется на руках и ногах, туловище, подмышками и в паховых складках. В некоторых случаях пятна распространяются и на лицо. Цвет пятен может варьироваться от абсолютно белого до бледно-розового или с желтоватым оттенком.
Очаги депигментации при лейкодерме могут быть гипермированы (с красноватым оттенком) или гиперпигментированы (с границей более темного цвета). Они бывают как плоскими, так и выступающими над поверхностью кожи. С возрастом обычно пятна увеличиваются в размере, могут сливаться друг с другом.
При сифилитической лейкодерме белые пятна обычно имеют несколько форм – мраморную, сетчатую и пятнистую и располагаются в основном на шее, туловище и редко на лице. При сетчатой лейкодерме депигментированные участки кожи похожи на мелкие волокнистые очаги (как кружево), мраморная лейкодерма представляет собой белесые точки с нечеткими контурами, имеющими тенденцию к слиянию.
Пятнистая сифилитическая лейкодерма – это образование отдельных округлых очагов депигментации с четко выраженными контурами и примерно одного размера. Лепрозная гипохромия характеризуется наличием очагов на бедрах, ягодицах, спине и руках. Ее легко распознать по круглым пятнам с четкими границами. Эти пятна могут никак не меняться на протяжении многих лет.
Иммунная форма лейкодермы сопровождается не только депигментацией кожи, но и ее шелушением, нередко даже атрофией. При грамотном лечении иммунной и инфекционной лейкопатии выраженность кожных проявлений постепенно снижается, поскольку устраняется причина, вызывающая нарушение метаболизма пигментов. Такая же картина наблюдается и при профессиональной (токсической, лекарственной) лейкодерме. Устранение провоцирующего фактора способствует уменьшению белых пятен на коже.
Врожденная лейкодерма имеет разные симптомы, определяющиеся во многом основным заболеванием. Например, при синдроме Зипровски-Марголиса у больного помимо белых пятен на коже также присутствует глухота, немота, различие радужной оболочки глаз и другие нарушения органов и систем.
Локализация очагов пигментации при послевоспалительной лейкодерме зависит от места поражения кожи. Иногда случается так, что в центре пятен начинаются рубцовые изменения, которые затрудняют восстановление нормального эпидермиса. Порой проблемные участки не проходят годами.
Также лейкодерме может сопутствовать лейкотрихия (врожденное отсутствие красящего пигмента в волосах), проявляющееся врожденной сединой и лейконихия (отсутствие красящего пигмента в ногтях), в связи с чем на ногтевой пластине появляются белые пятна или она обесцвечивается.
Иногда гипопигментация может давать осложнения, которые при отсутствии грамотной и главное своевременной терапии довольно сильно снижают качество жизни больного. В некоторых случаях белые пятна исчезают самостоятельно.
Диагностика лейкодермы
При появлении на коже белых или обесцвеченных пятен нужно обратиться к дерматологу. Диагностика лейкодермы основывается на выявлении клинической картины характерных черт заболевания при визуальном осмотре и сборе анамнеза. Врач изучит историю болезни пациента, уточнит, какие препараты в последнее время им принимались, каковы условия его работы и имелись ли контакты с химическими веществами.
В принципе лейкодерму легко определить при стандартном осмотре кожных покровов человека. Но внешне дерматолог может лишь определить очаги депигментации, их окрас и форму пятен. Чтобы выяснить причины появления лейкодермы, требуется провести разного рода обследования.
При подозрении на инфекционную лейкодерму назначается общий анализ крови, тест на лепру, дается направление на реакцию Вассермана (диагностика сифилиса). В общем анализе крови можно обнаружить неспецифические признаки воспалительного процесса (увеличение количества лейкоцитов, СОЭ). Высокий показатель эозинофилов нередко указывает на поражение организма глистными инвазиями.
Путем исследования анализа крови пациента можно определить не только воспалительную и инфекционную лейкопатию, но и иммунную. Допустим, при системной красной волчанке выявляют наличие у человека антинуклеарных антител.
Очень эффективно для диагностики лейкопатии применение лампы Вуда в специальной затемненной комнате. С помощью данного прибора можно обнаружить очаги поражения, которые невозможно увидеть простому глазу, поскольку неизмененные участки кожи отражает излучение лампы, а пораженные места поглощают его.
Лампа Вуда помогает дифференцировать лейкодерму от других кожных болезней с похожей симптоматикой ( лишая , вторичной лейкодермы после экземы или псориаза , витилиго). Если результат остается сомнительным, врачи рекомендуют прибегнуть к биопсии кожного покрова из очага депигментации для дальнейшего гистологического исследования.
В зависимости от причины появления гипохромии в пораженном участке кожи могут быть обнаружены рубцовые изменения, признаки воспалительного процесса, отечность тканей и др. Весьма распространено при депигментации отсутствие меланоцитов или структурные изменения в них (деформации). При врожденной лейкодерме нередко применяются генетические тесты.
Если при диагностике лейкодермы дерматологу потребуется мнение таких узкопрофильных специалистов, как кардиолог, офтальмолог, генетик и др., он может направить пациента к ним на консультацию.
Лечение и профилактика лейкодермы
Тактика лечения лейкодермы зависит от причины, вызвавшей основное заболевание, в результате которого нарушилась пигментация кожных покровов. Сначала необходимо определить его и затем в зависимости от результата обследования назначить пациенту комплексное лечение, включающее в себя как медикаментозную терапию, так и применение средств местного воздействия. Следующим этапом в лечении гипохромии кожи становятся процедуры, направленные на устранение эстетических дефектов кожи и восстановление ее нормальной пигментации.
При инфекционной лейкодерме назначаются антибиотики и противомикробные средства. Если гипохромия кожи вызвана глистными инвазиями, рекомендуется прием противопаразитарных препаратов. Иммунная форма патологии успешно корректируется цитостатическими и иммуносупрессивными средствами, поскольку было выяснено, что одной из причин появления лейкодермы является снижение иммунитета у больных.
Для пациентов, страдающих токсической и профессиональной лейкодермой, иногда достаточно прекратить контакт с провоцирующим фактором, допустим, путем смены рода деятельности или принимаемого препарата. Самым сложным для врача является борьба с врожденной формой лейкопатии, которая обусловлена наследственными и генетическими факторами, а также витилиго. Прогноз при лечении такой лейкодермы малоутешителен, поскольку способов нормализации процесса пигментации при данных формах еще не нашли.
Лечение врожденной лейкодермы подбирается индивидуально для каждого и обычно включает в себя ПУВА-терапию (обработку кожи фотоактивными веществами с последующим УФО-облучением), разного рода лекарственные препараты (глюкортикостероиды, пищеварительные ферменты, транквилизаторы, антидепрессанты и пр.) Некоторые виды лейкодермы (например, послевоспалительная) не требуют лечения и проходят самостоятельно через какое-то время. Маскирующим эффектом обладает татуировка на местах поражения.
По некоторым сведениям обогащение организма тирозином снижает симптоматику лейкодермы. Поэтому врачи часто советую пациентам с гипохромией включить в рацион своего питания продукты, богатые тирозином. К ним относятся: морская рыба, морепродукты, бананы, овощи (редис, томаты, цветная капуста, морковь, тыква), яйца, молочная продукция, каши (гречка, пшено, овес), семена льна, кунжут, изюм, черника, авокадо, орехи, мясо. Также полезно употреблять в пищу инжир, шиповник, щавель, шпинат, горох, сыр.
Поддерживающая терапия поможет улучшить состояние кожи и ускорит процесс восстановления пигментации в очагах поражения. Она включают в себя прием витаминных комплексов, содержащих фолиевую кислоту, витамины группы В, А, С, Е, РР, медь и цинк. В особо тяжелых и трудных случаях болезни для устранения очагов депигментации кожи, обусловленных лейкодермой, проводятся оперативные вмешательства, направленные на пересадку аутологичных меланоцитов и трансплантацию собственной кожи либо использование донорской.
Как видите, причин возникновения лейкопатии много. Правильно установленный диагноз и вовремя начатое лечение – залог скорейшего выздоровления! Прогноз при лечении лейкодермы обычно благоприятный, тяжело поддаются лечению только врожденные формы заболевания. Профилактика лейкодермы включает в себя защиту кожи от чрезмерного ультрафиолетового облучения, избегание контакта с вредными химическими веществами и лекарственными препаратами, способными вызывать нарушение в образовании пигмента, потребление продуктов, богатых тирозином.
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК - 2014
Общая информация
На фоне вторичных кожных проявлений могут развиваться ранние висцеральные поражения - кардиоваскулярный сифилис, гепатит, гастрит и др., поражения опорно-двигательного аппарата (ночные боли в длинных трубчатых костях конечностей, синовиты, остеоартриты).
I. ВВОДНАЯ ЧАСТЬ
Название протокола: Вторичный сифилис кожи и слизистых оболочек
Код протокола:
A51.3 Вторичный сифилис кожи и слизистых оболочек
Сокращения, используемые в протоколе:
АМП – антимикробные препараты
в/м - внутримышечно
г - грамм
ЕД - единицы действия
ИФА – иммуноферментный анализ
КСР – комплекс серологических реакций
МНН – международное непатентованное название
RW – реакция Вассермана
Дата разработки протокола: 2014 год.
Категория пациентов: взрослые, дети.
Пользователи протокола: дерматовенерологи, гинекологи, урологи, врачи общей практики, терапевты, педиатры.


Классификация
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
- УЗИ органов малого таза.
- Тест на гепатиты - В, С.
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: не проводятся.
- имеются ли в семье несовершеннолетние дети.
элементы более крупнее, менее обильные, часто несимметричные, склонные к группировке (образование фигур, гирлянд, дуг), более бледного цвета. Они нередко расположены на туловище, волосистой части головы, лице, верхних и нижних конечностях, ладонях и подошвах, в промежности, паховых складках. На слизистых оболочках половых органов, рта, т.е. в местах, подвергающихся раздражению. Чаще характерна папулезная сыпь. Отмечаются увеличенные лимфатические узлы, плотноэластической консистенции, подвижные, безболезненные (подмышечные, подчелюстные, шейные, кубитальные). Возможны остаточные явления первичного сифилиса, поражения внутренних органов и систем.
- Постановка РПГА с антигеном бледной трепонемы в сыворотке крови: положительные результаты.
Дифференциальный диагноз
Таблица 1. Дифференциальная диагностика пятнистых высыпаниях вторичного сифилиса:
Таблица 2. Дифференциальная диагностика папулезных высыпаний при вторичном сифилисе:
Таблица 3. Дифференциальная диагностика пустулезных высыпаний вторичного сифилиса (включая угревидный (акнеподобный), оспенновидный, иметигинозный, эктиматозный, рупиоидный):
Таблица 4. Дифференциальная диагностика сифилитической лейкодермы и сифилитической алопеции при вторичном сифилисе:
Таблица 5. Дифференциальная диагностика поражении слизистых оболочек рта и гортани при вторичном сифилисе:

Сифилис(https://www.cdc.gov/std/syphilis/default.htm) — это заболевание, передающееся половым путем, которое может вызвать серьезные проблемы со здоровьем при отсутствии лечения. Сифилис подразделяется на стадии (первичный, вторичный, скрытый и третичный). Существуют разные признаки и симптомы, связанные с каждой стадией.
Вы можете заразиться сифилисом при непосредственном контакте с сифилитической язвой во время вагинального, анального или орального секса. Вы можете обнаружить язвы на пенисе или вокруг него, во влагалище, заднем проходе, в прямой кишке или на губах и в полости рта. Сифилис может передаваться от инфицированной матери к плоду.(https://www.cdc.gov/std/pregnancy/stdfact-pregnancy.htm)
Изображение первичной сифилитической язвы.
Сифилис подразделяется на несколько стадий (первичный, вторичный, скрытый и третичный) с разными признаками и симптомами, связанными с каждой стадией. У человека с первичным сифилисом, как правило, наблюдаются боль или язвы в исходном месте инфекции. Язвы обычно возникают на половых органах или вокруг них, вокруг ануса или в прямой кишке, во рту или вокруг него. Язвы обычно (но не всегда) твердые, округлые и безболезненные. Симптомы вторичного сифилиса включают кожную сыпь, опухшие лимфатические узлы и лихорадку. Признаки и симптомы первичного и вторичного сифилиса могут быть незначительными, и их можно не заметить. Во время скрытой стадии признаков и симптомов нет. Третичный сифилис связан с серьезными проблемами со здоровьем. Врач, как правило, может диагностировать третичный сифилис с помощью нескольких тестов. Он может повлиять на работу сердца, мозга и других органов тела.
Единственный способ избежать ЗППП — не заниматься вагинальным, анальным или оральным сексом.
Если вы сексуально активны, то для снижения вероятности заражения сифилисом:
- поддерживайте длительные взаимные моногамные отношения с партнером, который прошел обследование и у которого результаты анализов на сифилис отрицательны;
- правильно(https://www.cdc.gov/condomeffectiveness/male-condom-use.html) используйте латексные презервативы каждый раз, когда вы занимаетесь сексом. Презервативы предотвращают передачу сифилиса путем предотвращения контакта с язвой. Иногда язвы возникают в областях, не охваченных презервативом. Контакт с этими язвами может все еще передавать сифилис.
Любой человек может заразиться сифилисом в результате занятий незащищенным вагинальным, анальным или оральным сексом. Честно и открыто поговорите со своим врачом и обсудите, надо ли вам провериться на сифилис и другие ЗППП.
- Все беременные женщины должны проходить обследование на сифилис при первом предродовом посещении.
- Вы должны регулярно проходить обследование на сифилис, если вы сексуально активны и
- вы мужчина, который занимается сексом с другими мужчина(https://www.cdc.gov/std/syphilis/stdfact-msm-syphilis.htm);
- у вас ВИЧ; или
- у вас есть партнер(-ы), у которого(-ых) обнаружен положительный результат на сифилис.
Если вы беременны(https://www.cdc.gov/std/pregnancy/stdfact-pregnancy.htm) и у вас сифилис, вы можете заразить своего будущего ребенка. Наличие сифилиса может привести к рождению ребенка с низким весом. Он также повысит вероятность того, что ребенок родится недоношенным или мертвым (мертворожденным). Чтобы защитить своего ребенка, вы должны хотя бы один раз провериться на сифилис во время беременности. Пройдите немедленное лечение в случае положительного результата теста.
Зараженный ребенок может родиться без признаков или симптомов болезни. Тем не менее, если немедленно не начать лечение, у ребенка в течение ближайших нескольких недель могут появиться серьезные проблемы. У нелеченных младенцев могут появиться такие проблемы со здоровьем, как катаракта, глухота или припадки и, потенциально, смерть.
Сифилитическая сыпь на ладонях рук на вторичной стадии.
Симптомы сифилиса у взрослых варьируются в зависимости от стадии:
Во время первичной стадии сифилиса вы можете заметить одну или несколько язв. Язва — это то место, где сифилис проник в ваше тело. Язвы обычно (но не всегда) твердые, округлые и безболезненные. Поскольку язва безболезненна, ее легко не заметить. Язва обычно сохраняется от 3 до 6 недель и проходит независимо от того, получаете ли вы лечение. Даже после того, как язва исчезнет, вы все равно должны пройти лечение. Это остановит вашу инфекцию от перехода во вторичную стадию.
Во время вторичной стадии у вас могут появиться сыпь и/или поражения слизистой оболочки. Поражения слизистой оболочки — это язвы во рту, влагалище или анусе. Этот этап обычно начинается с появления сыпи на одном или нескольких участках тела. Сыпь может появляться, когда первичная язва заживает или через несколько недель после того, как она заживет. Сыпь может выглядеть как шершавые красные или красно-коричневые пятна на ладонях рук и/или подошвах ног. Как правило, сыпь не вызывает зуда, и иногда она настолько слабо выражена, что вы можете ее не заметить. Другие симптомы, которые могут у вас появиться, включают лихорадку, увеличение лимфатических узлов, боль в горле, очаговое выпадение волос, головные боли, потерю веса, боль в мышцах и усталость. Симптомы этой стадии пройдут вне зависимости от того, получите ли вы лечение. Но без правильного лечения инфекционное заболевание перейдет в латентную, а, возможно, и в позднюю стадию сифилиса.
Сифилитическая сыпь на теле на вторичном периоде.
Скрытая стадия сифилиса — это период времени, когда нет видимых признаков или симптомов сифилиса. Если вы не будете лечиться, то можете продолжать болеть сифилисом в течение многих лет без каких-либо признаков или симптомов.
У большинства людей невылеченный сифилис не переходит в третичную стадию. Однако, когда это произойдет, он может затронуть многие системы органов. К ним относятся сердце и кровеносные сосуды, а также мозг и нервная система. Третичный сифилис очень опасен и может начаться через 10–30 лет после инфицирования. На третичной стадии сифилиса заболевание поражает внутренние органы и может привести к смерти человека.
Без лечения сифилис может распространяться на мозг и нервную систему (нейросифилис) или на глаз (сифилис глаза). Это может произойти на любой из стадий, описанных выше.
Симптомы нейросифилиса включают:
- сильную головную боль;
- затруднение координации мышечных движений;
- паралич (неспособность двигать определенными частями тела);
- онемение; а также
- деменцию (психическое расстройство).
Симптомы сифилиса глаза включают ухудшение зрения и даже слепоту.
Темнопольное микрографическое изображение бледной спирохеты (Treponema pallidum).
В большинстве случаев сифилис может быть обнаружен путем анализа крови. Некоторые врачи диагностируют сифилис путем исследования образца жидкости, взятой из сифилитической язвы.
Да, сифилис можно вылечить антибиотиками, правильно подобранными вашим лечащим врачом. Однако лечение может не исправить того вреда, который уже нанесен инфекцией.
Тот факт, что у вас уже был сифилис, не защитит вас от повторного заражения. Даже после того, как вы успешно прошли лечение, вы все равно можете быть повторно инфицированы. Только лабораторные исследования могут подтвердить, действительно ли у вас сифилис. Ваш лечащий врач порекомендует сдать повторные анализы, чтобы убедиться, что лечение было успешным.
Наличие сифилиса у сексуального партнера может быть неочевидно. Это связано с тем, что сифилитические язвы могут быть скрыты во влагалище, заднем проходе, под крайней плотью полового члена или в ротовой полости. За исключением тех ситуаций, когда вы знаете, что ваш(-и) партнер(-ы) по сексу прошел(-ли) обследование и лечение, вы рискуете снова заразиться сифилисом от инфицированного полового партнера.
Возбудителем сифилиса является бледная спирохета, или трепонема. Сифилис - хроническое инфекционное заболевание, поражающее кожу, слизистые оболочки, внутренние органы, нервную систему и другие ткани.
Сифилиды (проявления сифилиса на коже и слизистых оболочках) могут на время исчезать с наружных покровов (латентный, или скрытый, сифилис), а затем вновь появляться (рецидивный сифилис). Сифилис преимущественно передается половым путем. Внеполовые заражения могут быть при тесном контакте с больным сифилисом, имеющим на коже и слизистых оболочках свежие проявления сифилиса.
Первичный шанкр. При половом сношении после инкубационного периода, который длится в среднем 21 день, на половых органах у заразившегося появляется эрозия, или твердый шанкр, имеющая безболезненное твердое основание. При внеполовом заражении твердый шанкр может быть на любом месте: на губах, пальцах, груди и др. Период от появления первичного шанкра и до высыпания вторичных элементов носит название первичного периода.
Вторичный период сифилиса характеризуется высыпанием сифилитических элементов на коже и слизистых оболочках, увеличением лимфатических узлов, иногда повышением температуры тела. Период свежих высыпаний известен под названием вторичного свежего сифилиса. Сыпь, продержавшись несколько недель, даже без лечения может исчезнуть. Заболевание переходит в следующий вторичный скрытый, или латентный, период. Заболевание через некоторое время вновь может стать активным и проявляться новыми высыпаниями - сифилис вторичный рецидивный.
Через 2-3 года сифилис (без лечения) переходит в третичный, гуммозный, период. Нелеченый сифилис может перейти и в четвертую стадию с поражениями внутренних органов, нервной системы: прогрессивный паралич, спинная сухотка и пр.
Проявления сифилиса могут быть весьма разнообразными, начиная от пятен (розеолы) до гуммозных язв, поражения мышц костей и пр. Для косметички-массажистки важны высыпания сифилиса на лице, волосистой части головы, на шее, груди, спине, конечностях. Вот почему мы остановимся на сифилитических высыпаниях в этих местах.
На коже и слизистых оболочках могут встречаться сифилитические розеолы, папулы, пустулезный сифилид, угревидный сифилид, осповидный, импетигинозный. На волосистой части головы - сифилитическое выпадение волос, на шее - сифилитическая лейкодерма, на носу - третичные поражения бугоркового и гуммозного характера.
Сифилитическая розеола бывает размером от макового зерна до 20-копеечной монеты. Вначале она имеет бледно-розовый, в более поздних стадиях медно-розовый цвет. К концу 3-4-й недели она бледнеет, принимает желто-бурый оттенок, но никогда не шелушится. Розеолы в большинстве случаев расположены изолированно. При обильном высыпании, однако, они могут сливаться. При свежем сифилисе розеолы обильны, появляются на туловище, на груди, бывают и на лице, подошвах, ладонях. У лысых розеолы могут быть обнаружены и на коже головы.
Папулезный сифилидвстречается при свежем и рецидивном сифилисе. Папулы бывают сухие и экссудативные (гнойные). При попадании пиококков папулы приобретают гнойный характер - пустулезные сифилиды. На характер папулы влияет и ее местонахождение: в области рта, около заднего прохода в складках папулы могут грибовидно разрастаться и мокнуть (широкие сифилитические кондиломы).
Себорейные сифилитические папулы встречаются в местах, богатых сальными железами: на лбу ("корона Венеры"), в носо-губной складке, на волосистой части головы, где они покрываются жирными корками и могут симулировать себорею.
При подозрении на сифилитические себорейные папулы массажистка должна направить пациента к врачу-венерологу.
Угревидный сифилидвстречается на лице, груди, волосистой части головы и др. Он может напоминать простые угри. Сифилитические угри безболезненны, инфильтрированы. При этом лимфатические узлы увеличены, плотны, не спаяны с окружающей тканью. Угревидный сифилид держится долго, поддается только специфическому лечению.
Осповидный сифилидхарактерен своими пупкообразными пустулами, имеющими по периферии узкий эритематозный венчик. Отдельные пустулы быстро ссыхаются в корку, имеющую коричневато-темный цвет. Пустулы при осповидном сифилиде то корково-эрозивны, то корково-язвенны. При регрессировании они оставляют рубчик. Размеры осповидного сифилида - от маленькой чечевицы до копеечной монеты. При осповидном сифилиде часто поражаются радужная оболочка глаза (сифилитический ирит), гортань. Больные вследствие специфического ларингита разговаривают шепотом, иногда наступает полная афония.
Различают еще импетигинозный сифилид- обычные сифилитические папулы, подвергшиеся гнойному распаду в центре. Элементы при ссыхании отделяемого напоминают простое импетиго стафилококкового происхождения. Однако при сифилисе бывают и другие проявления-
Эктиматозный сифилидбывает размером с чечевицу. Элемент имеет массивные темно-кровянистые многослойные корки, развивается медленно. Элементы немногочисленные, но залегают глубоко, при заживлении оставляют рубчики.
Сифилитические рупии- пустулезный сифилид. Образует черные многослойные корки. Сифилид напоминает устричную раковину, оставляет рубчики. Все формы пустулезного сифилида могут встречаться на волосистой части головы, верхней части груди, на конечностях.
Сифилитическая лейкодерма(рис. 6) возникает у больных сифилисом обычно спустя 6-8 месяцев от начала заболевания. Она является признаком вторичного рецидивного сифилиса. На коже шеи и верхней части груди выступают мелкие депигментированные пятна, окруженные гиперпигментированной каймой по окружности. Местами, сливаясь, пятна образуют нежную сетку- Лейкодерма хорошо видна, особенно при открытой шее, не шелушится, не вызывает зуда, болей и др.
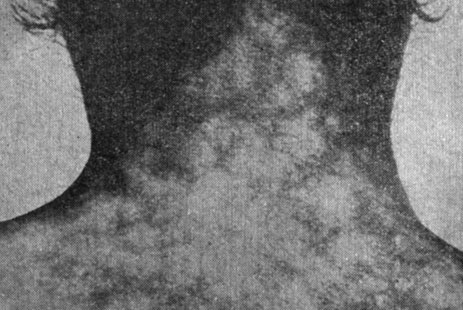
Рис. 6. Сифилитическая лейкодерма
Надо отличать лойкодерму от витилиго (рис. 7). Депигментированные округлой формы очаги витилиго иногда очень большие, часто встречающиеся у юношей и детей, а также у взрослых, представляют собой бело-молочного цвета пятна, разбросанные по всему туловищу. Лейкодерма же большей частью бывает на шее и не дает крупных очагов поражения.
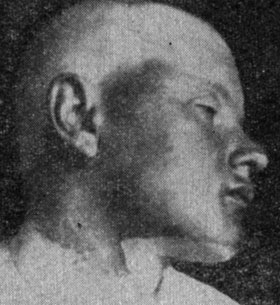
Рис. 7. Витилиго.
Лейкодерма возникает при нелеченом сифилисе. Если своевременно начато специфическое лечение, лейкодермы не бывает.
Выпадение волос при вторичном сифилисе, или сифилитическая алопеция (рис. 8), -проявление нелеченого вторичного рецидивного сифилиса. Различают мелкоочаговое и диффузное выпадение волос. Первое проявляется очажками размером с чечевицу У мужчин такое выпадение начинается с висков, у женщин - по ходу пробора с лобной области. Волосистая часть головы покрывается мелкими плешинками, картина заболевания напоминает мех, изъеденный молью. Остаются отдельные пучки волос. Сифилитическая плешивость может быть и в области бровей, ресниц, подмышечных впадин, лобка.
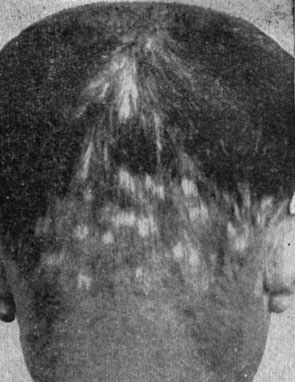
Рис. 8. Сифилитическая алопеция
Диффузное сифилитическое выпадение волос напоминает плешивость после острых инфекционных заболеваний: гриппа, тифов и т. п. Сифилитическая плешивость появляется через 5-6 месяцев с момента заражения сифилисом, иногда позже.
Сифилитическая плешивость рубцов не оставляет. При специфическом лечении волосы, хотя и медленно, отрастают. Это заболевание надо дифференцировать от круговидного выпадения волос. Круговидное выпадение волос бывает в виде больших очагов, напоминающих биллиардный шар (рис. 9). При этом нет других сифилитических проявлений - полиморфизм высыпаний, склераденит, поражение слизистых.
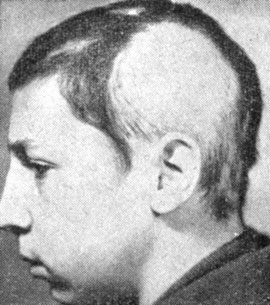
Рис. 9. Круговидное выпадение волос
Третичный период сифилиса. В этом периоде встречаются бугорковые сифилиды - более поверхностные поражения, гуммозные - более глубокие. Для косметички-массажистки важно, что эти поражения могут быть на лице и на волосистой части головы.
На лице чаще встречается бугорковый сифилид, который захватывает область носа и напоминает розацеа. Бугорки размером с чечевицу и более красно-медного цвета, располагаются группами, сливающимися затем вместе. Бугорки могут рассасываться так называемым сухим путем и оставлять атрофические участки.
Гуммозные язвы часто поражают нос, имеют стержень, гнойное расплавление. Гуммы могут разрушать кости, иногда и мышцы, внутренние органы и системы.
Третичный сифилис чаще возникает при отсутствии или недостаточности специфического лечения в ранних, начальных стадиях сифилиса. Бывают случаи, когда сифилис в начальных стадиях остается нераспознанным, инфекция находится в скрытом состоянии и ничем себя не проявляет. Только спустя 3-6 лет и более вдруг возникает заболевание в виде третичных бугорковых или гуммозных поражений кожи, паренхиматозных органов, нервной системы. Третичные проявления сифилиса мало заразительны. Однако при переливаниях крови были отмечены заражения сифилисом, когда у донора были проявления третичного сифилиса.
В связи с тенденцией к увеличению заболеваемости сифилисом надо быть осторожным, чтобы не принять сифилитические высыпания на коже и слизистых оболочках за простые гнойничковые или другие морфологические элементы (угри, розацеа, круговидное выпадение волос, витилиго, келоиды и др.).
Лучше несколько раз ошибиться в распознавании других высыпаний, чем пропустить сифилис.
Следует запомнить, что не изолированный своевременно больной сифилисом может явиться источником заражения десятков здоровых людей как половым путем, так и внеполовой передачей (при пользовании общей посудой, предметами обихода, зубной щеткой, сигаретой и др.).
Еще раз напоминаем, что при обнаружении массажистками-косметичками у пациента подозрительных высыпаний на коже волосистой части головы, груди, лице, ушных раковинах, на слизистых оболочках, пальцах и др. немедленно надо проконсультировать его со специалистом. Надо помнить, что от такого больного во время процедуры может заразиться и обслуживающий персонал.
Лечение сифилиса проводится в кожно-венерологических диспансерах по специальным схемам.
Читайте также:


