| новообразования |
– лимфомы (Беркитта, первичные в мозге, иммунобластные)
– инвазивный рак шейки матки
– энцефалопатия, связанная с ВИЧ-инфекцией
– синдром истощения, связанный с ВИЧ-инфекцией
5. Полносимптомный СПИД (клиническая категория С): появляются так называемые индикаторные заболевания (оппортунистические инфекции и новообразования →табл. 18.2-2), позволяющие диагностировать СПИД даже без серологических исследований, или после подтверждения наличия анти-ВИЧ антител. Без антиретровирусного лечения больной СПИДом умирает от оппортунистических инфекций или новообразований.
Пациент должен выразить согласие на проведение тестов и имеет право к анонимному проведению обследований независимо от типа лаборатории, выполняющей тест. Необходимо обратиться к специалисту (консультация перед и после выполнения теста).
Дополнительные методы исследования
1. Серологическое исследование (основа скрининговой диагностики): обнаружение в сыворотке анти-ВИЧ антител и/или антигена p24 (ELISA или EIA). Тесты IV поколения позволяют выявлять анти-ВИЧ антитела спустя 3–12 нед., а антиген p24 уже спустя 2–3 нед. после заражения. В виду широкой доступности тестов IV генерации, тесты III генерации, (определяющие анти-ВИЧ антитела) в настоящее время используются клинически как так называемые экспресс-тесты кассетами или полосками. Результат теста капиллярной крови в данном исследовании получают на протяжении 15–30 мин.
Положительный результат скрининг-теста требует абсолютного подтверждения с помощью Вестерн-блот-анализа (исследование, проводится в аккредитованных центрах). В случае сомнений требуется консультация специалиста.
Серологическое исследование на наличие антител анти-ВИЧ и протеина 24 (анти-ВИЧ/p24) следует предложить сексуальному партнеру пациента, у которого заподозрена ВИЧ инфекция, и особенно острый ретровирусный синдром, поскольку в это время риск трансмиссии самый высокий.
Тест рекомендовано провести при дифференциальной диагностике любого заболевания неизвестной этиологии, с атипичным течением, неподдающегося лечению или рецидивирующего. Особые клинические случаи, при которых рекомендуется определить анти-ВИЧ: выявление заболевания, указывающего на ВИЧ-инфекцию (например, пневмоцистная пневмония), сифилис, контагиозный моллюск, простой герпес половых органов, венерическая лимфогранулема, заражение ВГВ или ВГС, пневмония, не реагирующая на антибиотикотерапию, асептический менингит, синдром Гийена-Барре, поперечный миелит, энцефалопатия неясной этиологии, прогрессирующее слабоумие у лиц в возрасте до 60 лет, интерстициальная пневмония, рак анального канала, рак шейки матки, дисплазия шейки матки >2 степени, дисплазия слизистой влагалища, рецидивирующий кандидоз влагалища или вульвы, ВПЧ и другие инфекции, передающиеся половым путем, беременность (в том числе партнеры беременных женщин), рак легких, семинома, новообразование области головы и шеи, лимфома Ходжкина, болезнь Кастлемана, тромбоцитопения, нейтропения и лимфопения неясной этиологии, потеря массы тела неясной этиологии, кандидоз пищевода или ротовой полости, хроническая диарея неясной этиологии, колит неясной этиологии, синдром истощения неясного генеза, ретинит ВГЧ, ВВЗ, инвазия Toxoplasma gondii, ретинопатия неясной этиологии, клубочковая и канальцевая нефропатия неясной этиологии, себорейный дерматит, псориаз без отягощенного семейного анамнеза, опоясывающий лишай (рецидивирующий, обширный).
2. Сниженное количество Т-лимфоцитов CD4 + ; CD4/CD8
3. Вирусологическое исследование (обнаружение РНК ВИЧ в сыворотке методом РТ-ПЦР): диагностика заражения у серонегативных лиц с подозрением ОРС, у новорожденных от матерей, зараженных ВИЧ и получающих перинатальную медикаментозную профилактику или проверка неоднозначных результатов серологических тестов. Количественное определение (количество копий РНК ВИЧ/мл) — для оценки прогноза, классификации тяжести ВИЧ-инфекции, а также для контроля эффективности антиретровирусного лечения.
Подтвержденное заражение ВИЧ →рис. 18.2-1, а также клинические и иммунологические критерии →табл. 18.2-1 определяющие стадию инфекции. Специализированная консультация обязательна (так называемое пред- и послетестовое консультирование). В раннем периоде так наз. первичного заражения ВИЧ результаты серологических скрининговых тестов, подтверждающих наличие анти-ВИЧ антител, являются отрицательными или неоднозначными, поэтому для постановки диагноза обязательно необходимо определение РНК ВИЧ в сыворотке крови, а если нет возможности сделать исследования на виремию — определение антигена р24 (отрицательный результат исследования на наличие р24 не исключает острую фазу инфекции).
Настоятельно рекомендуется обследование половых партнеров ВИЧ-положительного пациента и/или с подозрением ОРС.
1. Комбинированная антиретровирусная терапия (кАРТ): комбинация нескольких препаратов с синергическим эффектом, ингибирующим репликацию ВИЧ. Делает возможной, по крайней мере, частичное восстановление функции иммунной системы (увеличение количества CD4 лимфоцитов, иногда даже до нормальных показателей), но не излечивает ВИЧ-инфекцию (уничтожает). Снижает риск передачи инфекции. Используется постоянно для того, чтобы поддерживать подавление репликации ВИЧ на протяжении максимально длительного времени.
2. Показания: все лица, зараженные ВИЧ, независимо от количества Т-лимфоцитов CD4 + . Особые клинические ситуации, которые позволяют немедленно начать кАРТ:
1) симптоматическая инфекция (В или С, независимо от количества Т-лимфоцитов CD4 + );
2) количества Т-лимфоцитов CD4 + 50 лет;
7) повышенный риск сердечно-сосудистых заболеваний;
8) сахарный диабет;
9) ВИЧ РНК >100 000 копий/мл;
10) нефропатия, связанная с заражением ВИЧ;
11) сопутствующая инфекция вирусного гепатита С;
12) сопутствующая инфекция вирусного гепатита В;
13) злокачественная опухоль;
14) когнитивные нарушения, связанные с инфекцией ВИЧ;
15) профилактика ВИЧ-инфекции у сексуального партнера.
3. Группы препаратов, применяемых при кАРТ:
1) нуклеозидные/нуклеотидные ингибиторы обратной транскриптазы (НИОТ) — абакавир, эмтрицитабин, ламивудин, тенофовир (алафенамид тенофовира [TAF] и дизопроксил тенофовира [TDF]), зидовудин;
2) ненуклеозидные ингибиторы обратной транскриптазы (ННИОТ) — эфавиренз, этравирин, невирапин, рилпивирин;
3) ингибиторы протеазы (ИП) — атазанавир, дарунавир, фосампренавир, индинавир, лопинавир, ритонавир, нелфинавир, саквинавир, типранавир;
4) ингибиторы интегразы (INSTI) — ралтегравир, элвитегравир (в РФ не зарегистрирован), долутегравир;
5) ингибиторы входа — энфувиртид, маравирок. Комбинации, рекомендуемые для начала кАРТ у лиц, ранее не леченных антиретровирусными препаратами: 2 НИОТ + ННИОТ; 2 НИОТ + ИП (с добавлением небольшой дозы ритонавира); 2 НИОТ + INSTI.
Благодаря кАРТ у лиц, зараженных ВИЧ, получено снижение смертности на десятки процентов и значительное увеличение времени, которое проходит от момента заражения ВИЧ до развития СПИДа. Считается, что человек, инфицированный ВИЧ, который своевременно начнет кАРТ, может дожить до глубокой старости и умереть от естественных причин (или от других, но не от СПИДа).
1. Постэкспозиционная профилактика →разд. 18.9.
2. Предэкспозиционная профилактика — ПЭП ( preexposure prophylaxis — PrEP): включает в себя ежедневный прием тенофовира и эмтрицитабина; наиболее эффективной ПЭП была обнаружена у мужчин, имеющих гомосексуальные половые контакты (>90 % снижения частоты новых случаев инфицирования); кроме того, рекомендуется лицам, имеющим рискованные гетеросексуальные контакты и лицам, принимающим наркотики внутривенно.
Избегание факторов риска заражения ВИЧ. Методы профилактики ВИЧ-инфекции:
1) использование презервативов;
2) избежание рискованных сексуальных контактов;
3) ограничение количества сексуальных партнеров;
4) тестирование на ВИЧ-инфекцию до начала полового сожительства;
5) использование программ замены игл, шприцев и дополнительного оборудования;
6) заместительная терапия при опиоидной зависимости (не применяется в РФ), или направления в центры лечения наркозависимости.
Сегодня пациенты не умирают от СПИДа. Лечение ВИЧ- инфицированных пациентов проводится препаратами, которые подавляют размножение вируса иммунодефицита человека. Современные схемы лечения позволяют ВИЧ-инфицированным жить столько же, сколько людям, организм которых не поражён вирусом.
Мы помогаем пациентам правильно подобрать и получить новейшие лекарства от СПИДа, которые прошли все этапы клинических испытаний, обладают высокой эффективностью и минимальным спектром побочных эффектов, но не продаются в их стране. Эффективнейший противовирусный препарат Ламивудин перестали поставлять в Россию. Мы помогает легально приобрести и транспортировать это лекарство от СПИДа.
Наша клиника никогда не предложит пациенту, инфицированному ВИЧ, лекарство, которое не сертифицировано или может нанести вред организму. Перед тем, как поставить препарат, мы помогаем пациенту получить консультацию профильного специалиста. Лекарства от СПИДа, которые мы предлагаем, входят в схему высокоактивной антиретровирусной терапии. Они имеют сопроводительные документы и приобретаются по рецепту врача.
Препараты для лечения больных СПИДом
Oдним из первых лекарств от СПИДа был ингибитор обратной траскриптазы азидотимидин. В России препарат выпускался под названием тимозид. В странах Западной Европы он известен как зидовудин, ретровир. К препаратам второго поколения относятся следующие лекарства от СПИДа:
- Дидеоксииназин;
- Дидеоксицитидин;
- Ставудин-ДДТ;
- Хивид;
- Фосфозид.
Препараты этой группы не полностью подавляют процесс образования дезоксирибонуклеиновой кислоты ВИЧ. Лекарство не эффективно на поздних стадиях СПИДа, поскольку вирус становится к нему устойчив. Препараты этой группы оказывают токсическое действие на центральную нервную систему и костный мозг. У пациентов, которые их принимали, иногда развивался острый панкреатит.
Врачи для лечения больных СПИДом недавно начали использовать ингибиторы протеаз:
- Индиновир (криксиван);
- Инвиразу (саквиновир);
- Вирасепт (нельфиновир).
В настоящее время в России ВИЧ-инфицированным пациентам врачи назначают два, три или четыре лекарства от СПИДа. Такая тактика позволяет снизить концентрацию вируса иммунодефицита человека до той величины, которую не выявляют с помощью современных тест-систем. При использовании комбинации нескольких препаратов устойчивость вируса к лекарственным средствам или вовсе не развивается, или формируется позднее. Приверженность пациентов к приёму нескольких препаратов низкая. Они не всегда своевременно принимают лекарства, что снижает эффективность ретровирусной терапии. Мы помогаем пациентам подобрать, приобрести по цене израильских аптек и легально вывести в свою страну лекарство от СПИДа, которое можно принимать по одной таблетке в день.
Второе направление лечения ВИЧ – усилении защитных сил организма пациента. С этой целью врачи ранее применяли природные и рекомбинантные интерфероны. Для поддержания необходимой концентрации их вводят многократно, что не вызывает положительных эмоций у пациента. Препараты обладают многими побочными эффектами. Большинство индукторов эндогенного интерферона этих недостатков не имеют.
Новые подходы к лечению ВИЧ-инфицированных лиц
Мы помогаем приобрести лучшее лекарство от СПИДа – ламивудин. Цена препарата такая же, как и в аптеках, с учётом стоимости услуг перевозчиков. Ламивудин является первым двухкомпонентным лекарственным препаратом в фиксированной дозировке. До его появления в аптеках пациентам, которым ранее не проводилась терапия, врачи назначали 3-4 лекарственных препарата. С появлением в аптечной сети ламивудина пациенты принимают ежедневно одну таблетку, в которой содержится два лекарственных средства. Одновременно устраняется вероятность лекарственного взаимодействия с другими лекарствами и риск токсического воздействия на организм.
Антиретровирусная терапия, включающая меньше лекарств от СПИДа, легче переносится пациентами, которые в течение длительного времени принимают несколько препаратов в день. Это особенно касается пожилых людей. Производитель предупреждает о риске приёма препарата пациентами, у которых идентифицирован вирус гепатита С. Также это лекарство от СПИДа не назначают женщинам, планирующим зачатие, и в первом триместре беременности. Наличие двух лекарственных средств в одной таблетке ламивудина позволяет людям избавиться от необходимости принимать много лекарств и уменьшить расходы на приобретение медикаментов.
Постконтактная профилактика ВИЧ-инфицирования
После полового контакта с ВИЧ-инфицированным партнёром или попадания в организм крови, содержащей вирус иммунодефицита человека, не происходит деления возбудителя инфекции. Профилактический приём лекарств от СПИДа в этот промежуток времени позволяет предотвратить инфицирование. Экстренная профилактика также проводится после изнасилования, когда неизвестен ВИЧ-статус насильника.
Врачи рекомендуют пациентам принимать с профилактической целью в течение 28 дней по одной таблетке лекарства от СПИДа – ламивудин. Может применяться комбинация эмтрицитабина с зидовудином, тенофовир или эмтрицитабин в сочетании с зидовудином. Фармацевтические кампании не завозят ламивудин в РФ. Наша клиника организовывает консультацию пациента с израильским врачом, помогает приобрести и без проблем ввести в страну наиболее эффективное лекарство от СПИДа.
Полный текст:
Неблагоприятное течение ВИЧ-инфекции, быстрое развитие иммуносупрессии, тяжелых оппортунистических инфекций и злокачественных опухолей, высокая летальность определяют важность своевременного назначения высокоактивной антиретровирусной терапии (ВААРТ). При этом стартовая схема терапии должна оставаться эффективной и безопасной при длительном применении.
Цель исследования: изучить эффективность и безопасность различных схем стартовой ВААРТ у детей с ВИЧ-инфекцией.
Методы: в рандомизированное контролируемое исследование включали детей в возрасте от 1 до 3 лет с ВИЧ-инфекцией. Клиническое, иммунологическое и вирусологическое обследование проводили до начала и через 12 мес ВААРТ. Стартовая схема терапии включала 2 нуклеозидных ингибитора обратной транскриптазы ВИЧ — зидовудин и ламивудин. Детей рандомизировали на прием третьего компонента терапии — лопинавир/ритонавир (n = 25) и невирапин (n = 23).
Результаты: в группу лопинавир/ритонавир рандомизировано 25 пациентов, в группу невирапина — 23 ребенка. Через 12 мес лечения подавление репликации ВИЧ (вирусная нагрузка крови
кандидат медицинских наук, доцент кафедры детских инфекционных болезней,
344022, Ростов-на-Дону, Нахичеванский пер., д. 29
1. Guillen S, Garcia San Miguel L, Resino S, Bellon JM, Gonzalez I, Jimenez de Ory S, Munoz-Fernandez MA, Navarro ML, Gurbindo MD, de Jose MI, Mellado MJ, Martin-Fontelos P, Gonzalez-Tome MI, Martinez J, Beceiro J, Roa MA, Ramos JT. Opportunistic infections and organ-specific diseases in HIV-1-infected children: a cohort study (1990–2006). HIV Med. 2010;11(4):245–252.
2. Nachman SA, Chernoff M, Gona P, Van Dyke RB, Dankner WM, Seage GR, Oleske J, Williams PL. Incidence of noninfectious conditions in perinatally HIV-infected children and adolescents in the HAART era. Arch Pediatr Adolesc Med. 2009;163(2):164–171.
3. Симованьян ЭН, Денисенко ВБ. Эффективность применения комбинированной терапии у детей с ВИЧ-инфекцией. Педиат рическая фармакология. 2010;2:41–45.
4. Prasitsuebsai W, Kariminia A, Puthanakit T, Lumbiganon Р., Hansudewechakul S, Siew Moy F, Law M, Kumarasamy N, Razali K, Sirisanthana V, Sohn AH, Chokephaibulkit K. Impact of antiretroviral therapy on opportunistic infections of HIV-infected children in the therapeutic research, education and AIDS training Аsia pediatric HIV observational database. Pediatr Infect Dis. 2014;33(7):747–752.
5. Афонина ЛЮ, Юрин ОГ, Воронин ЕЕ, Фомин ЮА. Особенности АРВТ у детей, больных ВИЧ-инфекцией. В кн.: ВИЧ-инфекция и СПИД. Национальное руководство. Под ред. ВВ Покровского. М.: ГЭОТАР-Медиа. 2013. С. 345–360.
6. Buchholz B, Hien S, Weichert S, Tenenbaum T. Pediatric aspects of HIV1-infection — an over view. Minerva Pediatr. 2010; 62(4):371–387.
7. Lodha R, Manglani M. Antiretroviral therapy in children: recent advances. Indian J Pediatr. 2012;79(12):1625–1633.
8. Покровский ВИ, Покровский ВВ, Юрин ОГ. Клиническая классификация ВИЧ-инфекции. Эпидемиология и инфекционные болезни. 2001;1:7–10.
9. Croxtall JD, Perry CM. Lopinavir/Ritonavir: a review of its use in the management of HIV-1 infection. Drugs. 2010;70(14): 1885–1915.
10. Бартлетт Дж, Галлант Дж, Фам П. Клинические аспекты ВИЧ-инфекции, 2012. М.: Р. Валент. 2012. 528 с.
11. Estrela RC, Santoro AB, Barroso PF, Tuyama M, Suarez-Kurtz G. CYP3A5 genotype has no impact on plasma trough concentrations of lopinavir and ritonavir in HIV-infected subjects. Clin Pharmacol Ther. 2008;84(2):205–207.
12. Хоффманн К, Рокштро ЮК. Лечение ВИЧ-инфекции, 2011. М.: Р. Валент. 2011. 736 с.
13. Samuel R, Paredes R, Parboosing R, Moodley P, Gordon M. Minority HIV-1 drug-resistant mutations and prevention of motherto-child transmission: perspectives for resource-limited countries. AIDS Rev. 2014;16(4):187–198.
![]()
Контент доступен под лицензией Creative Commons Attribution 4.0 License.
![]()
![]()
Гемангиомой называется разновидность доброкачественной опухоли, не имеющая чётко ограниченных контуров. Она не несёт угрозы для жизни человека, если очень медленно увеличивается в размерах. Это заболевание является следствием патологического развития сосудов мягких тканей (или внутренних органов).
Симптомы
Присутствие гемангиомы внутри организма невозможно обнаружить визуально, поэтому человек может и не знать о её существовании. Если же гемангиома образовалась на мягких тканях, увидеть её не составит труда.
Патологическое образование выглядит красной точкой с расходящимися в стороны небольшими извивающимися капиллярами. Новообразование имеет светло-розовый или более насыщенный бордовый оттенок. Его окраска зависит от того, насколько глубоко поражены ткани. На цвет влияет скорость роста и площадь поражения.
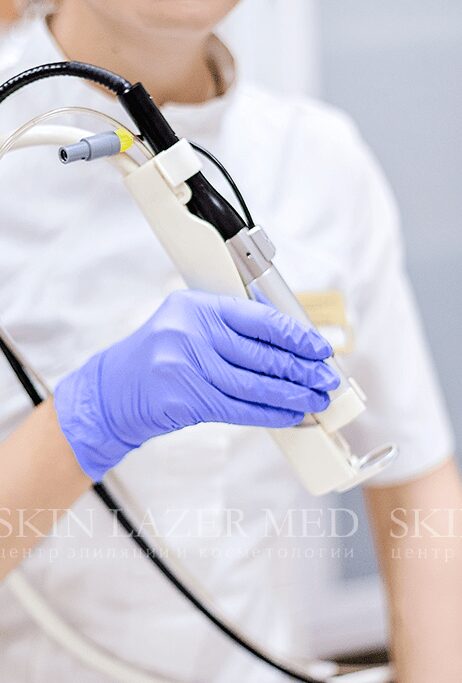
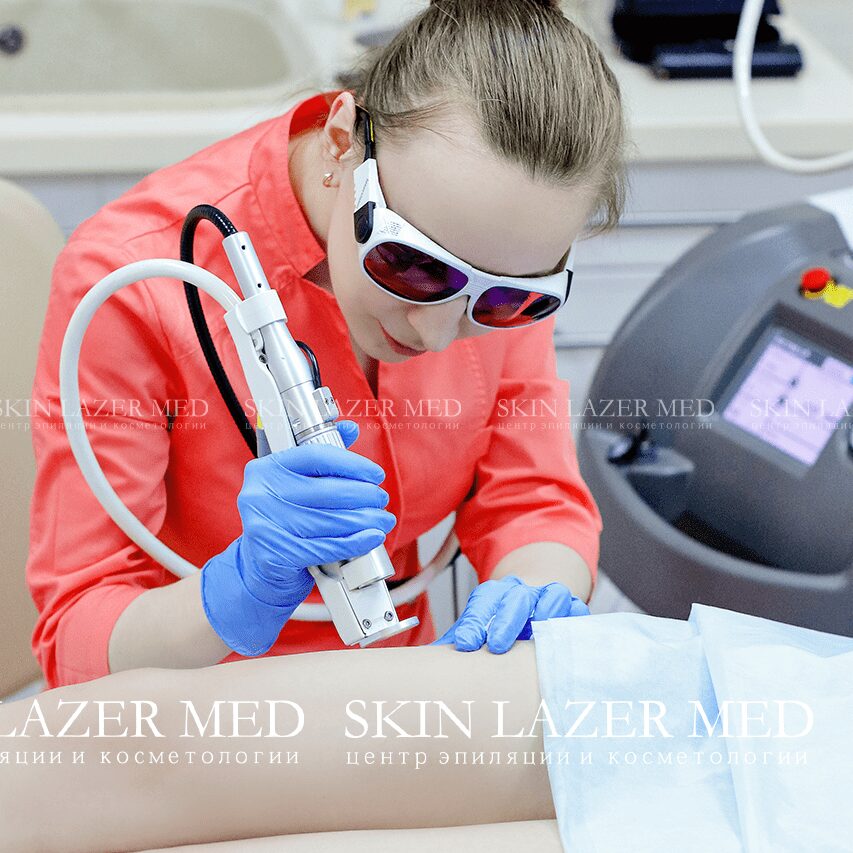
Самым эффективным и безопасным методом избавления от доброкачественной опухоли является лазерное удаление гемангиом, которое проводится в специализированном центре косметологии SkinLazerMed на современным и высокотехнологичном лазерном оборудовании.
Удаление гемангиомы лазером: преимущества
Многих беспокоит наличие гемангиомы, которая является и медицинской проблемой, и косметическим дефектом. Особый дискомфорт вызывает присутствие такого образования на лице.
Пациентов интересует не только безболезненность и безопасность процедуры удаления гемангиомы лазером – цена операции является для некоторых решающим фактором в выборе метода избавления от новообразования.
Прежде чем отдавать предпочтение менее дорогостоящим, но не столь результативным и более агрессивным способам, следует взвесить преимущества, которыми отличается применение лазера:
- Можно лечить больных, имеющих сосудистые патологии любого типа — не только на ранней, но и на поздней стадии.
- Если площадь образования значительна, то производится её поэтапное удаление, что исключает травмирование мягких тканей и гарантирует высокий результат.
- После того как проведено лазерное лечение гемангиомы, на лице не остаётся рубцов и пигментированных участков.
- Исключается вероятность осложнений.
- В процессе удаления редко используется местная анестезия, так как пациенты чувствуют всего лишь небольшое покалывание, острых болезненных ощущений не возникает.
- Инновационные лазерные технологии позволили проводить лечение с минимальной травматизацией
Особенности лазерного удаления гемангиомы
Перед тем как начнётся удаление, врач проводит стандартный осмотр и сбор анамнеза:
- оценивает темпы увеличения гемангиомы, её форму, размеры, глубину;
- устанавливает наличие аллергических реакций на лекарственные препараты.
![]()
Полученные данные будут влиять на то, сколько сеансов лазерной терапии понадобится для полного удаления новообразования, типа обезболивания и других параметров процедуры.
Сеанс длится несколько минут. Высокие лазерные технологии позволяют проводить процедуру бескровно. По окончании удаления для обработки места, где находилась гемангиома, применяют антисептик, что устраняет риск инфицирования.
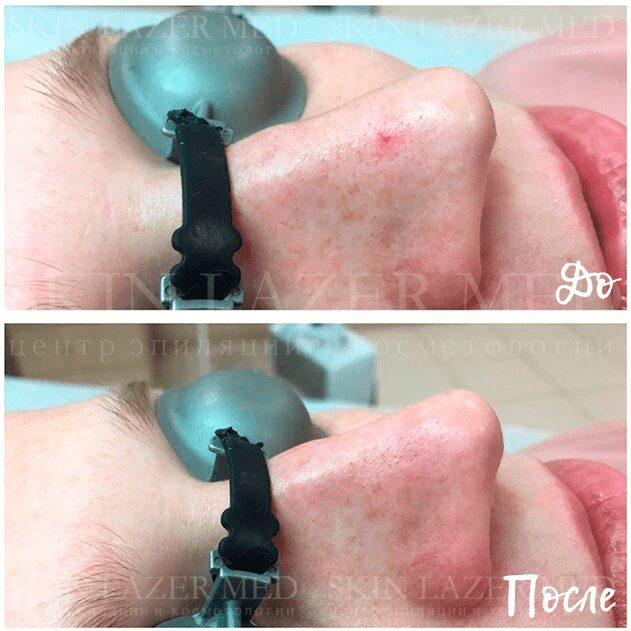
На этом процесс лазерного удаления образования завершается. По истечении установленного времени врач-косметолог проверяет место, где проводилась процедура, чтобы установить, необходимо ли повторное вмешательство. Как правило, гемангиомы удаляются за один сеанс.
При использовании аппаратных методов не отмечается рецидивов. Кожа в месте, где было расположено патологическое скопление сосудов, становится чистой и полностью восстанавливается.
Рекомендации по уходу после процедуры
Мерами предосторожности является ограничение на использование после косметических средств. Также первые сутки не рекомендуется принимать водные процедуры и две недели после находиться на солнце.
Противопоказания к лазерному удалению гемангиомы
- Свежий загар / очень смуглая кожа
- Приём лекарств, повышающих светочувствительность кожи и влияющие на её метаболизм
- Повышенная фоточувтсвительность
- Беременность, период лактации
- Онкологические заболевания
- Повреждения кожного покрова в местах обработки лазером (в т.ч. кожные высыпания)
- Риск образования келоидных рубцов
- Инфекционные заболевания
- Сахарный диабет
- Эпилепсия
- ВИЧ — заболевания
Лазерное удаление гемангиомы — Фото До / После
![]()
![]()
Клиника SkinLazerMed выполняет лазерное удаление гемангиомы в Санкт-Петербурге. Мы поможем вам избавится от некрасивого новообразования быстро и без последствий!
Читайте также:
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Copyright © Иммунитет и инфекции