Возбудитель лихорадки ку таксономия
Глава 42. Возбудитель Ку-лихорадки
Ку-лихорадка - это острое инфекционное заболевание, Впервые описано в 30-х годах XIX века в Австралии (от англ. query - неясный).
В 1939 Г. возбудитель этой лихорадки был выделен из крови больного, идентифицирован Ф. Бернетом и в его честь назван риккетсиями Бернета. В СССР Ку-лихорадка регистрируется с 1948 г.
Возбудитель Ку-лихорадки относится к роду Coxiella.
Морфология. С. burnetti представляют собой мелкие, полиморфные микроорганизмы, ланцетовидной, палочковидной формы, длиной 0,3-0,8 мкм, сферической формы, 0,3-0,5 мкм в диаметре. Грамотрицательны. По методу Здродовского красятся в красный цвет.
Культивирование. Риккетсии Бернета хорошо размножаются в желточном мешке куриного эмбриона. Оптимальная температура для их размножения 35° С. Внутри клеток хозяина риккетсии размножаются преимущественно в вакуолях. Рост обнаруживается появлением бляшек.
Ферментативные свойства. Не выражены.
Токсинообразование. Токсин не выявлен, но риккетсии содержат аллерген, способный сенсибилизировать организм с образованием гранулем.
Антигенная структура. Риккетсии Бернета имеют два антигена: фазы I и II. Антиген фазы I - поверхностный и представляет собой полисахарид. Антиген фазы II расположен внутри клетки. Химическая природа его не выяснена. При длительном культивировании в курином эмбрионе Coxiella burnetti теряет способность образовывать I антиген. Эта способность восстанавливается после пассажей через организм морской свинки.
Устойчивость к факторам окружающей среды. Риккетсии Бернета довольно устойчивы. Они выдерживают температуру 80-90° С в течение 30 мин. Пастеризация молока не уничтожает их. Они длительно сохраняются в молочных продуктах: твороге, масле, кефире и выдерживают действие УФ-лучей в течение 1,5 ч. При низких температурах, особенно в условиях льда, они сохраняются несколько месяцев. В стерильной воде 3-4 мес. Риккетсии Бернета устойчивы к действию желудочного сока, 5% раствору формалина и 1% раствору фенола.
Восприимчивость животных. В естественных условиях риккетсии Бернета обнаруживают у коров, овец, мулов, собак, лошадей, грызунов, птиц и клещей. У животных болезнь характеризуется лихорадкой. Протекает заболевание у них чаще в хронической форме. Выделяются риккетсии с молоком, мочой, испражнениями.
Из экспериментальных животных чувствительны: белые мыши, морские свинки, кролики.
Источники инфекции. Часто бывают домашние животные.
Пути передачи Coxiella burnetii разнообразны: 1. Воздушно-пылевой (обработка шерсти зараженных животных вызывает специфическую пневмонию).
2. Пищевой (использование пищевых продуктов, зараженных выделениями больных животных или фекалиями зараженных насекомых).
3. Трансмиссивный (укус клещей, зараженных риккетсиями Бернета. Клещи передают риккетсии потомству трансовариально).
Патогенез. Попав в организм, риккетсии проникают в кровь и лимфу - возникает риккетсиемия, далее - в клетки органов и тканей. В организме человека риккетсии подвергаются фагоцитозу, однако они не лизируются в фагоците (незавершенный фагоцитоз). Клиническая картина зависит от механизма заражения. Различают следующие формы: пневмоническую, гриппозную и менингоэнцефалитическую. Каждая из них проявляется рядом особенностей.
Иммунитет. Прочный и длительный за счет наличия комплементсвязывающих антител, агглютининов и др.
Профилактика. Уничтожение грызунов, насекомых. Надзор за домашними животными. Молоко кипятят. Выделения животных обезвреживают. Больных госпитализируют. Специфическая профилактика. В местах с повышенной заболеваемостью людей иммунизируют вакциной, приготовленной из живых реккетсий Бернета штамм М-44 (вакцина эффективна, но реактивна).
Лечение. Антибиотики тетрациклинового ряда.
1. Какова морфология и культуральные свойства риккетсии Бернета?
2. Какова устойчивость риккетсии Бернета во внешней среде?
3. Каковы источники и пути передачи риккетсии Бернета?
Цель исследования: выявление антител к возбудителю, выделение и идентификация возбудителя.
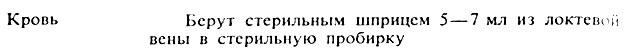
Способы сбора материала

Ход исследования
1. Перечислите методы диагностики при подозрении на Ку-лихорадку.
Возбудитель клещевого сыпного тифа
Клещевой риккетсиоз (клещевой риккетсиоз североазиатский) — инфекционное природно-очаговое заболевание, вызываемое Rickettsia sibirica, характеризующееся лихорадочным состоянием, первичным очагом, увеличением регионарных лимфатических узлов, сыпью.
Возбудитель инфекции — R. sibirica — грамотрицательные бактерии, имеющие палочковидную форму (см. рис. 12.1), культивируются в желточных оболочках куриных эмбрионов, в культурах клеток. Размножаются в цитоплазме и ядре поражаемых клеток.
Риккетсии малоустойчивы к нагреванию, неустойчивы к действию дезинфицирующих средств. Риккетсии клещевого сыпного тифа являются обитателями иксодовых клещей различных видов.
Экспериментально заболевание воспроизводится у морских свинок-самцов, золотистых хомячков, белых мышей.
Клещевой риккетсиоз встречается только на определенных географических территориях в Сибири и на Дальнем Востоке. Основным источником и переносчиком возбудителя являются естественно зараженные иксодовые клещи, которые способны к длительному сохранению риккетсии и к передаче их потомству. Заражение человека происходит только в результате присасывания зараженных риккетсиями клещей. Инфицирование происходит только трансмиссивным путем, поэтому больные опасности для окружающих не представляют.
В месте входных ворот происходит размножение возбудителя. Риккетсии попадают в кровь, поражают преимущественно сосуды кожи и головного мозга, вызывая симптомы лихорадки с сыпью; летальные исходы не отмечаются.
У переболевших вырабатывается прочный иммунитет. Рецидивов и повторных заболеваний не наблюдается.
Микробиологическая диагностика основана на серологическом методе: РИГА, РСК, РИФ. Разработан ИФА.
Лечение проводится антибиотиками тетрациклинового ряда.
Профилактика включает комплекс мероприятий: индивидуальная защита от нападения и присасывания клещей, уничтожение клещей. Специфическая профилактика не разработана.
Цуцугамуши (от японск. — клещевая болезнь; син.: японская речная лихорадка) — инфекционная природно-очаговая болезнь, вызываемая Rickettsia tsutsugamushi, характеризующаяся первичным очагом на коже, общим поражением лимфатических узлов, сыпью.
Возбудитель заболевания — R. tsutsugamushi — типичный представитель рода риккетсии. Источником инфекции являются мышевидные грызуны. Переносчики возбудителя — личинки крас-нотелковых клещей. Заболевание регистрируется в период наибольшей активности личинок, т.е. в июне — сентябре. Заболевание встречается на Дальнем Востоке.
Риккетсии, попавшие в организм при укусе зараженных личинок клещей, проникают в кровь, размножаются в эндотелии сосудов, где образуют узелки. Клиническая картина характеризуется лихорадкой, сыпью; болезнь протекает тяжело, летальность высокая. Иммунитет после болезни малостойкий, непродолжительный, штаммоспецифичный; отмечаются повторные случаи заболевания. Микробиологический диагноз строится на основании обнаружения антител: РСК, РИГА, разрабатывается ИФА. Для лечения применяют антибиотики тетрациклинового ряда, лево-мицетин.
Профилактика заключается в защите человека от нападения личинок, краснотелковых клещей, их уничтожении. Специфическая профилактика отсутствует.
Ку-лихорадка (от англ. query — неясный, неопределенный) — зоонозная инфекционная болезнь, вызываемая Coxiella burnetii, характеризующаяся полиморфной клинической картиной с преимущественным поражением легких.
Возбудитель болезни — риккетсии С. burnetii, относящиеся к отделу Gracilicutes, семейству Rickettsiaceae. Грамотрицательные, неподвижные, мелкие кокковидные или палочковидные образования размером 0,25*1,5 мкм. С. burnetii — облигатные внутриклеточные паразиты с автономным, в отличие от вирусов, обменом веществ. Культивируются в желточных мешках куриного эмбриона или в культуре клеток. Довольно устойчивы к воздействию физических'И химических факторов. Нагревание до 90 °С выдерживают больше часа. Длительно сохраняются в окружающей среде. К возбудителям чувствительны многие виды лабораторных и сельскохозяйственных животных.
Ку-лихорадка распространена повсеместно. Паразитирование С. burnetii выявлено у многих видов млекопитающих, птиц, членистоногих. В эпидемическом отношении особенно опасны домашние животные и некоторые виды грызунов. Передача возбудителей в природных очагах происходит трансмиссивным путем (клещи). В сельскохозяйственных очагах источником возбудителей являются крупный и мелкий рогатый скот, лошади, верблюды.
Передача возбудителей происходит воздушно-пылевым (при обработке шерсти, кожи зараженных животных) и пищевым (при употреблении в пищу молока и молочных продуктов) путями. Заражение здорового человека от больного не наблюдается. Возбудитель попадает в кровь, распространяется по органам и тканям, вызывая поражение многих органов, чаще всего легких. Протекает как лихорадочное заболевание.
Иммунитет у переболевших Ку-лихорадкой прочный и длительный; повторные заболевания редки.
Микробиологическая диагностика основана на выделении возбудителя из крови, мокроты и мочи. С этой целью морским свинкам, мышам вводят материал от больного. Из селезенки морской свинки возбудителей выделяют путем культивирования на курином эмбрионе. Для серодиагностики применяют РА, РСК, разработан ИФА. Для диагноза может быть использована кож-но-аллергическая проба с антигеном.
Лечение сводится к назначению антибиотиков из группы тет-рациклинов, применяют левомицетин. Для неспецифической профилактики необходимы санитарно-ветеринарные мероприятия. Для создания иммунитета применяют разработанную П. Ф. Здро-довским и В. А. Гениг эффективную живую вакцину из штамма М-44.
Зооантропоноз, с аэрогенным механизмом заражения, характеризуется лихорадкой, поражением дыхательной системы (пневмония).
Таксономия и общая характеристика.Возбудитель — Coxiella burnetii. Имеет более мелкие, чем риккетсии, размеры, полиморфен; чаше в форме коккобацилл. Окрашивается в красный цвет при окраске по Здродовскому, по Романовскому. Внутриклеточный паразит. Хорошо размножается в клещах, культурах клеток. По структуре клеточной стенки отличается от риккетсий наличием (1 фаза) или отсутствием (II фаза) в оболочке структурного липополисахарида. Гемолитические свойства не установлены, бляшкообразование выражено. Размножается в фаголизосомах протоплазмы чувствительных клеток. Устойчив к факторам внешней среды, длительно сохраняется на предметах.
Эпидемиология.Источник возбудителя - крупный и мелкий рогатый скот. Инфекция неконтагиозна, поддерживается за счет грызунов, с участием клещей. Инфекция у клещей передается потомству трансовариально. Заражение— аэрогенное — в результате вдыхания аэрозолей, содержащих возбудителя, или пероральное — при употреблении в пищу мясных и молочных продуктов больных животных.
Клиника: Болезнь протекает в острой, подострой или хронической форме.
Инкубационный период при острой форме 12 дней. Заболевание носит характер лихорадки с поражением дыхательной системы (пневмонии) и гепатолиенальным синдромом. Сыпь не характерна. Первичными клетками-мишенями для коксиелл служат гистиоциты и макрофаги, дополнительно — клетки эндотелиальной системы кровеносных сосудов.
Микробиологическая диагностика:Особенности коксиелл, связанные с их фазовым состоянием, затрудняют лабораторную диагностику. Последняя осуществляется с применением в серологических реакциях (РСК, РНИФ, ИФА) антигенов I и II фаз коксиелл. Обнаружение у больного IgG антител к антигену 1 фазы в титре 1:800 подтверждает хроническую форму болезни.
Лечение:Препаратами тетрациклинового (тетрациклин, доксициклин) и хинолонового ряда. Лечение хронических форм и осложнений требует длительного, комбинированного применения антибиотиков.
Профилактика:Существует живая вакцина на основе штамма М-44 коксиелл Бернета, для вакцинации прежде всего с/х животных с целью уменьшения опасности выделения коксиелл в окружающую среду. Неспецифическая профилактика - эпидемиологический надзор за коксиеллезом.
131. Нормальная микрофлора организма человека и её функции. Дисбиозы. Эубиотики.
Организм человека заселен (колонизирован) более чем 500 видов микроорганизмов, составляющих нормальную микрофлору человека, находящихся в состоянии равновесия (эубиоза) друг с другом и организмом человека. Микрофлора представляет собой стабильное сообщество микроорганизмов, т.е. микробиоценоз. Она колонизирует поверхность тела и полости, сообщающиеся с окружающей средой. Место обитания сообщества микроорганизмов называется биотопом. В норме микроорганизмы отсутствуют в легких и матке. Различают нормальную микрофлору кожи, слизистых оболочек рта, верхних дыхательных путей, пищеварительного тракта и мочеполовой системы. Среди нормальной микрофлоры выделяют резидентную и транзиторную микрофлору. Резидентная (постоянная) облигатная микрофлора представлена микроорганизмами, постоянно присутствующими в организме. Транзиторная (непостоянная) микрофлора не способна к длительному существованию в организме.
Микрофлора кожи имеет большое значение в распространении микроорганизмов в воздухе. На коже и в ее более глубоких слоях (волосяные мешочки, просветы сальных и потовых желез) анаэробов в 3—10 раз больше, чем аэробов. Кожу колонизируют пропионибактерии, коринеформные бактерии, стафилококки, стрептококки, дрожжи Pityrosporum, дрож-жеподобные грибы Candida, редко микрококки, Мус. fortuitum. На 1 см 2 кожи приходится менее 80 000 микроорганизмов. В норме это количество не увеличивается в результате действия бактерицидных стерилизующих факторов кожи.
В верхние дыхательные пути попадают пылевые частицы, нагруженные микроорганизмами, большая часть которых задерживается в носо- и ротоглотке. Здесь растут бактероиды, коринеформные бактерии, гемофильные палочки, пептококки, лактобактерии, стафилококки, стрептококки, непатогенные нейссерии и др. Трахея и бронхи обычно стерильны.
Микрофлора пищеварительного тракта является наиболее представительной по своему качественному и количественному составу. При этом микроорганизмы свободно обитают в полости пищеварительного тракта, а также колонизируют слизистые оболочки.
В полости рта обитают актиномицеты, бактероиды, бифи-цобактерии, эубактерии, фузобактерии, лактобактерии, гемофильные палочки, лептотрихии, нейссерии, спирохеты, стрептококки, стафилококки, вейлонеллы и др. Обнаруживаются также грибы рода Candida и простейшие. Ассоцианты нормальной микрофлоры и продукты их жизнедеятельности образуют зубной налет.
Микрофлора желудка представлена лактобациллами и дрожжами, единичными грамотрицательными бактериями. Она несколько беднее, чем, например, кишечника, так как желудочный сок имеет низкое значение рН, неблагоприятное для жизни многих микроорганизмов. В тонкой кишке микроорганизмов больше, чем в желудке; здесь обнаруживаются бифидобактерии, клостридии, эубактерии, лактобациллы, анаэробные кокки.
Наибольшее количество микроорганизмов накапливается в толстой кишке. В 1 г фекалий содержится до 250 млрд микробных клеток. Около 95 % всех видов микроорганизмов составляют анаэробы. Основными представителями микрофлоры толстой кишки являются: грамположительные анаэробные палочки (бифидобактерии, лактобациллы, эубактерии); грамположительные спорообразующие анаэробные палочки (клостридии, перфрингенс и др.); энтерококки; грамотрицательные анаэробные палочки (бактероиды); грамотрицательные факультативно-анаэробные палочки (кишечные палочки и сходные с ними бактерии.
Микрофлора толстой кишки — своеобразный экстракорпоральный орган. Она является антагонистом гнилостной микрофлоры, так как продуцирует молочную, уксусную кислоты, антибиотики и др. Известна ее роль в водно-солевом обмене, регуляции газового состава кишечника, обмене белков, углеводов, жирных кислот, холестерина и нуклеиновых кислот, а также продукции биологически активных соединений — антибиотиков, витаминов, токсинов и др.
Пристеночная микрофлора кишечника колонизирует слизистую оболочку в виде микроколоний, образуя своеобразную биологическую пленку, состоящую из микробных тел и экзополи-сахаридного матрикса. Экзополисахариды микроорганизмов, называемые гликокаликсом, защищают микробные клетки от разнообразных физико-химических и биологических воздействий. Слизистая оболочка кишечника также находится под защитой биологической пленки.
Состояния, развивающиеся в результате утраты нормальных функций микрофлоры, называются дисбактериозом и дисбиозом.
Дисбиозы классифицируют по этиологии (грибковый, стафилококковый, протейный и др.) и по локализации (дисбиоз рта, кишки, влагалища и т. д.). Изменения в составе и функциях нормальной микрофлоры сопровождаются различными нарушениями: развитием инфекций, диарей, запоров, синдрома мальабсорбции, гастритов, колитов, язвенной болезни, злокачественных новообразований, аллергий, мочекаменной болезни, гипо- и гиперхолестеринемии, гипо- и гипертензии, кариеса, артрита, поражений печени и др.
Дата публикования: 2015-02-03 ; Прочитано: 1384 | Нарушение авторского права страницы
studopedia.org - Студопедия.Орг - 2014-2020 год. Студопедия не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования (0.002 с) . 
, MD, PhD, University of Virginia School of Medicine
Last full review/revision February 2017 by William A. Petri, Jr, MD, PhD
Coxiella burnetii – маленькая внутриклеточная плеоморфная бацилла, которая больше не классифицируется как Rickettsia. Молекулярные исследования повторно классифицировали этот организм как протеобактерию из той же самой группы, что и вид Legionellasp.
Ку-лихорадка может протекать в следующих формах:
Острое заболевание вызывает фебрильное заболевание, которое часто поражает дыхательную систему, хотя иногда поражена и печень. У женщин, инфицированных во время беременности, повышается риск самопроизвольного аборта и преждевременных родов.
Хроническая Ку-лихорадка наблюдается у
Этиология
Случаи Ку-лихорадки регистрируются среди рабочих, чей род занятий связан с тесным контактом с сельскохозяйственными животными или их продуктами. Передача обычно происходит вдыханием заразных частиц с воздухом, но болезнь может также передаваться через инфицированное сырое молоко.
C. burnetii является очень вирулентным микроорганизмом, устойчивым к инактивации и остается жизнеспособным в пыли и кале в течение многих месяцев; даже единичный микроорганизм может вызвать инфекцию. Из-за этих характеристик C. burnetii является потенциальным кандидатом агента биологического оружия.
Очень редко болезнь передается от человека человеку.
Клинические проявления
Инкубационный период в среднем составляет 18–21 день (диапазон 9–28 дней). Острая ку-лихорадка часто протекает бессимптомно. У других пациентов внезапно начинаются гриппоподобные симптомы: лихорадка, сильная головная боль, озноб, тяжелое недомогание, миалгия, анорексия и потоотделение. Лихорадка может достигать 40 ° C и сохраняться от 1 до более чем 3 нед.
В редких случая, острая ку-лихорадка проявляется в виде энцефалита или менингоэнцефалита.
Респираторные симптомы (сухой непродуктивный кашель, плевритные боли в груди) появляются спустя 4–5 дней после начала болезни. Эти симптомы могут быть особенно тяжелыми у пожилых или истощенных пациентов. Во время осмотра обычно отмечаются потрескивающие звуки в области легких и явления, предполагающие наличие уплотнения. В отличие от риккетсиозов, острая Ку-лихорадка не вызывает сыпь.
Острая недостаточность печени, которая выявляется у некоторых пациентов, напоминает вирусный гепатит с лихорадкой, недомоганием, гепатомегалией, с болью в правой верхней части живота и, возможно, желтухой. Головная боль и респираторные симптомы часто отсутствуют.
Проявления хронической Ку-лихорадки могут манифестировать как через несколько недель, так и через много лет после первичного инфицирования. Гепатит может проявиться как лихорадка неясного генеза. Биопсия печени может показать гранулемы, которые должны быть дифференцированы от других причин гранулемы печени (например, туберкулез, саркоидоз, гистоплазмоз, бруцеллез, туляремия, сифилис).
Эндокардит имеет сходство группой подострых бактериальных эндокардитов, вызванных зеленящим стрептококком. Чаще всего вовлекается аортальный клапан, но вегетации могут быть на любом клапане. Отмечаются дрожание пальцев, артериальная эмболия, гепатомегалия, спленомегалия и пурпурная сыпь.
Смертность составляет только около 1% у пациентов, не получавших лечение, но этот показатель выше среди пациентов с эндокардитом. У некоторых пациентов с неврологическими нарушениями сохраняются остаточные явления.
Диагностика
Иммунофлюоресцентный анализ или ПЦР
Иногда серологический анализ в острой фазе и в периоде выздоровления
Симптомы не всегда однозначно указывают на диагноз Ку-лихорадки. Начало Ку-лихорадки напоминает многие инфекции (например, грипп, другие вирусные инфекции, сальмонеллез, малярия, гепатит, бруцеллез). Позже заболевание напоминает многочисленные формы бактериальных, вирусных, микоплазменных и других атипичных пневмоний. Контакт с животными или продуктами животного происхождения – важная подсказка.
Иммунофлюоресцентный анализ инфицированной ткани является диагностически предпочитаемым методом; в качестве альтернативы может быть сделан иммуносорбентный анализ. Могут использоваться образцы крови в острой стадии и в фазе выздоровления (как правило, реакция связывания комплемента). Антитела к антигенам II фазы используются для диагностики острого заболевания, а для диагностики хронического заболевания используются антитела к антигенам I и II фазы.
ПЦР может идентифицировать организм в материалах биопсии, но негативные результаты не исключают диагноз.
Возбудитель C. burnetii может быть выявлен в клинических анализах, но только в специальных научно-исследовательских лабораториях; обычные тест-культуры крови и мокроты дают отрицательные результаты.
Пациентам с респираторными симптомами или признаками требуется рентгенография грудной клетки; проявления поражения легких могут включать ателектаз, плевральный выпот и долевое уплотнение ткани. При патологоанатомическом исследовании внешний вид легких может напоминать таковой при бактериальной пневмонии, но гистологически больше напоминает орнитоз и некоторые вирусные пневмонии.
При острой Ку-лихорадке биохимия крови может быть в норме, но приблизительно у 30% пациентов повышено число белых кровяных телец. Щелочная фосфатаза, аспартатаминотрансфераза и аланинаминотрансфераза слегка повышены в 2–3 раза по сравнению с нормальным уровнем в типичных случаях. Если проводится биопсия печени, образцы часто показывают диффузные гранулематозные изменения.
Лечение
Лечение острой Ку лихорадки начинают с назначения доксициклина однократной дозой 200 мг перорально, затем по 100 мг два раза в день, пока у пациента не наступит улучшение и температура не нормализуется на протяжении не менее 5 дней, длительность терапии при этом должна составить не менее 7 дней; как правило, требуется 2-3-недельное проведение терапии. Резистентность к тетрациклину не подтверждена.
При эндокардите лечение следует продлевать (на протяжении нескольких месяцев, лет или пожизненно), как правило, на срок не менее 18 месяцев. В настоящее время рекомендовано назначение доксициклина 100 мг перорально два раза в день плюс гидроксихлорохин 200 мг перорально каждые 8 часов. Мониторинг клинических признаков, реакции оседания эритроцитов, анализов крови и титров антител помогает определить, когда можно завершить лечение. Консультация со специалистом по инфекционным болезням может быть эффективна при обсуждении сложных случаев заболевания и их лечении. Лечение антибиотиками часто дает только частичный эффект, а пораженные клапаны должны быть заменены хирургическим путем, хотя иногда восстановление проходит без операции.
Оптимальный режим лечения хронического гранулематозного гепатита не установлен.
Профилактика
Вакцины эффективны, и в Австралии, где вакцина против Ку-лихорадки коммерчески доступна, прививка рекомендуется для защиты людей групп профессионального риска (например, работники скотобойни, молокозавода, утилизационного завода по переработке отходов, пастухи, работающие с шерстью животных, фермеры).
Скрининг с проведением анализов кожи и крови должен быть сделан перед проведением прививки, чтобы идентифицировать наличие ранее существовавшего иммунитета против Ку-лихорадки, потому что вакцинация тех людей, у которых уже есть иммунитет, может вызвать тяжелые локальные реакции.
Основные положения
Овцы, крупный рогатый скот и козы – основные переносчики ку-лихорадки к человеку, которая является распространенной по всем миру.
Передача к человеку, как правило, при вдыхании инфицированных аэрозолей. Членистоногие не вовлечены в данный процесс.
Острые симптомы напоминают грипп. Респираторные симптомы могут быть особенно тяжелыми у пожилых или истощенных пациентов.

КУ-ЛИХОРАДКА (Q-febris) (получила назв. по первой букве англ. Query fever, букв. — вопросительная лихорадка, т. к. вначале причина болезни была неясна), ку-риккетсиоз, инфекц. болезнь животных и человека, характеризующаяся чаще бессимптомным течением, при обострении — кратковременной лихорадкой и др. клинич. проявлениями. Болезнь встречается во всех странах мира. Экономич. ущерб, наносимый Ку-л., невелик, т. к. у животных она протекает доброкачественно, летальность незначительная. Однако при осложнениях наблюдают снижение продуктивности животных, аборты, гибель приплода.
Этиология. Возбудитель Ку-л.— риккетсия Бёрнета [Бернета] . Rickettsia burned, мелкий полиморфный неподвижный грамотрицательный микроорганизм — внутриклеточный паразит." Хорошо красится по методу Романовского — Гимзы. Наряду с наиболее типичной кокковидной формой диам. 0,5 мкм встречаются палочковидные формы диам. 1—1,5 мкм или нитевидные цепочки размером 10— 40 мкм. В поражённых [пораженных] клетках характерно образование компактных колоний, с вакуолизацией вокруг цитоплазмы. Риккетсии Бернета, размножаются в культурах тканей и куриных эмбрионах. Устойчивы во внешней среде, особенно в пыли, кормовой сухой трухе, навозе и т. д.; в жидкости остаются до 2 ч жизнеспособными при t 60—65 °С, при кипячении погибают через 5 мин, дезинфицирующие р-ры (карболовой к-ты, формальдегида, едкого натра) инактнвируют возбудителей при повышенной концентрации и длит. экспозиции.
Эпизоотология. К Ку-л. восприимчивы мелкий и кр. рог. скот, собаки, лошади, верблюды, свиньи, птицы, мн. дикие животные (лисицы, джейраны, крысы). Резервуар возбудителя в природных очагах — заражённые [зараженные] дикие животные (грызуны), клещи. Больные животные выделяют риккетсии с плодными подами и последом при родах и абортах, с молоком, мочой и калом, особенно в первые дни после родов или абортов, когда латентная инфекция активизируется. Заражение животных происходит аэрогенным и алиментарным путями, а также при укусе клещей. Факторами передачи возбудителя инфекции могут быть обсеменённые [обсемененные] риккетсиями корма, различные предметы, животное сырьё [сырье] . Иммунитет не изучен.
Течение и симптомы. Инкубационный период от 8 до 30 сут. Течение болезни гл. обр. латентное. При обострении инфекции у животных можно наблюдать кратковременную лихорадку, отсутствие аппетита, ринит, конъюнктивит, пневмонию, мастит, орхит, у беременного животного — аборт.
Патологоанатомические изменения не специфичны.
Диагноз ставят на основании эпизоотол., эпидемиологич. и клинич. данных и результатов лабораторного исследования (микроскопического, РСК с плацентарным, эмбриональным или мышиным антигеном). Ку-л. дифференцируют от бруцеллёза [бруцеллеза] , пастереллёза [пастереллеза] и листериоза. Лечение: симптоматическое, применение антибиотиков.
Профилактика и меры борьбы. При подозрении на наличие болезни (эпидемиологич. данные о заболевании людей) выявляют (обязательно проводят РСК) и изолируют больных животных. При установлении Ку-л. х-во или часть его объявляют неблагополучным по этому заболеванию, проводят там повторные серологич. исследования животных и вет.-сан. мероприятия в соответствии с указанием по диагностике и о мерах борьбы с Ку-л. с.-х. животных. В х-ве запрещают перемещение скота, убой на мясо животных, положительно реагирующих по РСК, использование сырого молока. Мясо от вынужденно убитых животных обезвреживают провариванием. Проводят ежедневную дезинфекцию помещений. Навоз, остатки корма и подстилку обезвреживают биотермически. Уничтожают грызунов и клещей.
Ку-лихорадка человека . В большинстве случаев заражаются люди, ухаживающие за животными, рабочие боеп и мясокомбинатов, а также при употреблении сырого молока и др. продуктов от больных животных. Заражение может быть при укусе клещей, аэрогенным путем с пылью, инфицированной риккетсиями. Инкубационный период 2—5 сут. Болезнь начинается остро. Наблюдают повышение темп-ры, озноб, головную боль, бессонницу, боли в мышцах, пневмонию, выздоровление через 12—15 сут. Профилактика включает вакцинацию, соблюдение правил личной гигиены работающими животноводч. х-вах, при убое скота.
Лит.: Блинов П. Н., Шесточенко М. А., Куриккетеноз, в кн.: Малоизвестные заразные болезни животных, 2 изд., М., 1973, с. 186-97.
Читайте также:


