Тержинан жжет когда есть инфекция
Успех лечения инфекций половой сферы во многом зависит от своевременности предпринятых терапевтических мер. Увы, многие женщины не считают такие болезни серьезными.
Часто пациентки не придают большого значения ранним симптомам заболевания и не обращаются за врачебной помощью, что нередко приводит к хроническому течению процесса и развитию тяжелых для репродуктивного здоровья женщины последствий 1 . Иногда сохранить и восстановить интимное здоровье мешают всевозможные заблуждения.
Миф первый. Все эти кандидозы, вагинозы и прочие кольпиты не так уж и опасны. Их влияние на организм сильно преувеличено.
Очень многие урогенитальные инфекции длительное время практически никак себя не проявляют и не вызывают у женщины каких-либо неприятных ощущений. Часто бессимптомное течение заболевания приводит к тому, что возбудитель присутствует в организме годами. Обострение хронического процесса (трихомониаз, кандидоз и др.) и появление симптомов может быть связано с присоединением какой-либо другой инфекции, иммунодефицитом, хирургическими гинекологическими вмешательствами и пр. Такое положение вещей крайне опасно для здоровья. Вялотекущие инфекции могут приводить к серьезным последствиям в виде сальпингоофорита, эндометрита, инфицирования плода во время беременности, стать причиной бесплодия. Перечисленных причин вполне достаточно для осознания серьезности любого гинекологического диагноза.
Стоит отметить, что у женщин распространены так называемые микст-инфекции (смешанные вульвовагинальные инфекции). По мнению ряда авторов, в 60–70% случаев именно ассоциации возбудителей являются причиной воспалительных заболеваний женской половой сферы 2 . Поэтому при проведении лечения возрастает значимость комбинированных лекарственных средств для местного применения. Одним из препаратов, отлично зарекомендовавших себя и широко известных пациенткам, является Тержинан (вагинальные таблетки). Это лекарственное средство обладает широким спектром действия, его назначают как средство эмпирической терапии (то есть до подтверждения диагноза методами лабораторной диагностики).
Тержинан – комплексный препарат на основе четырех активных веществ: аминогликозидного антибиотика – неомицина, полиенового антибиотика – нистатина, антипротозойного компонента тернидазола и преднизолона – ГКС с высокой противовоспалительной, противозудной активностью. Обладает широким спектром противомикробного, противопротозойного, противогрибкового действия. При этом обеспечивает целостность слизистой оболочки влагалища и постоянство показателя рН.
Миф второй. Выделения из половых органов – не повод обращаться к врачу: если других неприятных симптомов нет, то и лечения не требуется.
Патологические вагинальные выделения – это один из самых распространенных симптомов гинекологических заболеваний, и консультация специалиста необходима даже при отсутствии других проявлений (например, болей). Влагалищные выделения встречаются у 1/3 гинекологических больных и чаще всего служат симптомом таких заболеваний, как бактериальный вагиноз, вагинальный кандидоз, трихомонадный вульвовагинит, цервицит, обусловленный хламидийной инфекцией, и др. 3 . Более того, выделения из половых путей могут быть единственным признаком болезни. В таком случае особое внимание уделяется точности лабораторной диагностики, так как далеко не всегда удается сразу же определить возбудителя инфекции.
Оптимальным выходом при этом было бы назначение препарата Тержинан, который эффективен при вагинитах различной этиологии благодаря комбинированному составу. При этом он показывает лучшие результаты лечения, чем применение двухкомпонентного средства на основе миконазола и метронидазола 4 .
Тержинан выпускается в виде вагинальных таблеток и удобен в применении: не вытекает, оказывает действие на всей поверхности слизистой влагалища. Кроме того, эта лекарственная форма не требует специальных условий хранения, что также очень удобно для пациентки.
Тержинан применяется 1 раз в сутки, если врач не назначил иначе: таблетка вводится глубоко во влагалище в положении лежа, на ночь (предварительно необходимо подержать ее в воде 20–30 секунд). Курс лечения в среднем составляет 10 дней, но при необходимости он может быть продлен (например, в случае подтверждения микоза – до 20 дней).
Миф третий. Во время беременности урогенитальные инфекции не лечат, так как лекарственные препараты могут негативно повлиять на состояние ребенка.
Лечить обнаруженные во время беременности урогенитальные инфекции (выявляются у 55–60% беременных 5 ) не только можно, но и необходимо. Наличие инфекционно-воспалительного процесса в половых органах во время беременности может привести к инфицированию плода, осложненному течению послеродового периода и травмам промежности. Современные лекарственные препараты позволяют осуществлять лечение во время беременности. В частности, Тержинан возможно использовать в схемах терапии вагинальных инфекций со II триместра.
Инфекционно-воспалительные заболевания женской половой системы – одна из ведущих проблем современного общества. Фармакологические средства сегодня позволяют рационально и полноценно проводить терапию инфекций, передающихся половым путем, в том числе и во время беременности.
Б.М.Венцковский
проф., д.м.н., Национальный медицинский университет им. Богомольца, г. Киев
А.Я.Сенчук
проф., д.м.н., Украинский институт народной медицины, г. Киев
Воспалительные заболевания гениталий (ВЗГ) являются следствием инфицирования половых путей и, в первую очередь, влагалища женщины как аэробными, так и анаэробными микроорганизмами. Очень часто при обследовании пациенток с ВЗГ у каждой выделяется 2-3 анаэробных и 1-5 аэробных культур. Многими исследованиями доказан определенный синергизм в отношениях между этими микробами.
Большое значение в этиологии ВЗГ в последнее время уделяется бактериальному вагинозу, который развивается в результате замещения нормальной микрофлоры влагалища (где преобладают лактобациллы) различными анаэробными бактериями, рост которых повышается в 1000 раз. По данным различных авторов 1, частота бактериального вагиноза у небеременных женщин репродуктивного возраста составляет 4-61%, а у беременных - 10-21%. Жалобы, связанные с воспалительными состояниями, предъявляют от 5 до 15% женщин в популяции. Главным образом, это влагалищные бели, чувство жжения в области влагалища и вульвы, чувство зуда в области промежности, неприятные ощущения при половом сношении, чувство жжения при мочеиспускании, боли в области поясницы и внизу живота, иногда повышенная температура тела.
Клиническое значение воспалительных заболеваний влагалища подтверждается тем, что они приводят не только к неприятным субъективным ощущениям, но и к инфицированию матки, придатков, брюшины, развитию послеоперационных гнойно-воспалительных осложнений.
Наличие кольпита во время беременности чревато рядом тяжелых осложнений как во время беременности, так и в родах и в послеродовом периоде - выкидыши и преждевременные роды, хориоамнионит, хроническая фетоплацентарная недостаточность, гипотрофия плода, преждевременное излитие вод, маточные кровотечения, послеродовые воспалительные осложнения и др.
Данные литературы подтверждают этот тезис. Так, у 60% рожениц с послеоперационным эндометритом, особенно при наличии бактериального вагиноза во время беременности, выявлены одни и те же штаммы микроорганизмов из влагалища и полости матки [4]. Показано, что бактериальный вагиноз стал причиной 1/3 всех эндометритов у женщин, а у 1/3 рожениц с бактериальным вагинозом послеоперационный период осложнился эндометритом, несмотря на профилактическое применение антибиотиков [5]. Данные исследования позволили подтвердить, что бактериальный вагиноз является независимым фактором риска эндометрита как после самопроизвольных родов, так и после операции кесарева сечения. Снижение кислотности вагинального содержимого происходит под влиянием таких микроорганизмов, как Mycoplasma homi-nis, Gardnerella vaginalis, Bacteroides spp., Peptococcus spp.
Применявшиеся до сих пор лекарственные средства и терапевтические методы не всегда являются эффективными. Обычно применяется местное лечение с использованием внутри-
вагинальных таблеток, глобул, кремов и желе, которые имеют узконаправленное действие. Это требует последовательного применения 2-3 препаратов и часто приводит к рецидивам и резистентности микроорганизмов к применявшимся химио-терапевтическим средствам. Таким образом, появляется необходимость поиска новых препаратов для лечения бактериальных вагинитов.
Целью нашего исследования было изучение клинической и микробиологической эффективности, а также безопасности применения препарата ТЕРЖИНАН в лечении бактериальных и дрожжевых вагинитов у гинекологических больных и беременных во II и III триместрах беременности.
МАТЕРИАЛ И МЕТОДЫ ОБСЛЕДОВАНИЯ
Нашему вниманию был предложен препарат Тержинан производства Лаборатории доктора Е.Бушара (Франция). В аннотации Тержинан представлен как препарат первого выбора для лечения бактериальных, грибковых и паразитарных вагинитов и кольпитов. В его состав входят: тернидазол (200 мг), неоми-цина сульфат (100 000 ЕД), нистатин (100 000 ЕД), преднизо-лон (3 мг).
Тернидазол обладает подавляющим действием на анаэробную инфекцию и Gardnerella vaginalis, неомицина сульфат - на колиформные бактерии (кишечная палочка, протей, синегнойная палочка), нистатин - на грибы, преднизолон -противоаллергическое действие.
Интравагинальный способ введения Тержинана хорош тем, что многослойный плоский эпителий влагалища обладает минимальной всасывающей способностью, что исключает повреждающее действие лекарственного вещества на плод. Данное положение подтверждается исследованиями американского центра генетических исследований, в которых установлено, что при применении per os 1 г метронидазола через 2 ч в крови пациенток обнаруживается 100% вводимой дозы. При вагинальном применении - только 2%.
Тержинан особенно эффективен у беременных с отягощенным аллергическим анамнезом, т.к. вульвовагинит, имея аллергическую природу, хорошо поддается действию преднизолона.
До начала лечения каждая женщина выслушала информацию о цели предстоящих исследований и о способе их проведения. К программе исследований были допущены женщины, которые в письменном виде выразили согласие на эти исследования.
Из исследования исключались больные:
- с сопутствующими вирусными поражениями влагалища и шейки матки;
- больные, получающие сопутствующую антибактериальную терапию (предшествующая неэффективная терапия не исключает больных из исследования);
- имеющие аллергические реакции на тренидазол, неоми-цина сульфат, нистатин, преднизолон;
- страдающие тяжелыми психоневрологическими заболеваниями, злоупотребляющие алкоголем, имеющие лекарственную или наркотическую зависимость.
У больных были проведены:
- Анкетное обследование.
- Клиническое обследование.
- Бактериоскопическое исследование. Клиническое обследование проводилось трехкратно:
- до начала курса лечения;
- сразу после окончания курса лечения (на 3-й день) (первое контрольное обследование);
- через 20-21 день после окончания курса лечения (второе контрольное обследование);
- на 3-4-е сутки послеродового периода.
Во время каждого обследования для бактериоскопического исследования производилось взятие мазка из заднего свода влагалища на предметное стекло, фиксация его методом высушивания или в смеси Никифорова, окраска метиленовым синим, микроскопия. При этом уточнялась степень чистоты влагалищных выделений. Тержинан назначался женщинам с III и IV степенью чистоты влагалищной флоры.
При наличии большого количества лейкоцитов, сниженном количестве лактобацилл, обилии непатогенной флоры для уточнения диагноза бактериального вагиноза проводился:
Назначение исследуемого препарата производилось следующим образом: по одной вагинальной таблетке перед сном. Продолжительность непрерывного лечения -10 дней. Лечение не прекращалось даже во время менструации. В случаях сопутствующего подтвержденного микоза продолжительность лечения была увеличена до 20 дней. Перед введением во влагалище таблетку смачивали в воде 20-30 с и вводили глубоко во влагалище на всю ночь.
Лечение гинекологических больных
Возраст лечившихся женщин - от 17 до 43 лет, в среднем 26,3±6,8 года. Самое большое число больных (60%) находилось в пределах от 18 до 27 лет. Все больные являлись жителями города.
Среди больных, профессии которых относятся к вредным и связаны с умственными нагрузками (40%), были работники офисов, учителя и т.д. У 3 (10%) больных профессиональные вредности были связаны с токсическими веществами.
У 5 (16,7%) женщин выявлены хронические заболевания желудочно-кишечного тракта и у 2 (6,7%) увеличение щитовидной железы I-II степени.
Среди обследованных больных преобладали пациентки (60%), которые имели в анамнезе 1-2 аборта, а также страдающие аднекситами и заболеваниями шейки матки - 19 (63,3%) больных.
Из данных анамнеза следует, что 12 (40%) больных впервые обратились к врачу по поводу воспалительного заболевания влагалища. Остальные 18 (60 %) страдали этими заболеваниями ранее и неоднократно использовали различные методы лечения.
Из 30 обследованных женщин 19 (63,3%) регулярно жили
половой жизнью и 23 (76,7%) имели за последние 3 мес одного полового партнера.
Основным средством предохранения от беременности был физиологический метод с использованием презерватива в опасные дни - 9 (30%), прерванный половой акт - 6 (20%) и ВМК (внутриматочные контрацептивы) - 4 (13,3%) больных. Пероральные гормональные контрацептивы больные данной группы не использовали.
В последние 3 мес 7 (23,3%) больных использовали антибактериальную терапию по различным поводам, однако промежуток между окончанием лечения и назначением Тержинана составил более 30 дней.
От момента появления признаков вульвовагинита до обращения к врачу прошло от 4 дней до 5 мес. В среднем этот период составил 26,4±8,2 дня.
Преобладающими жалобами у обследованных больных были бели, чувство зуда и жжения в области влагалища и вульвы. Существенное место занимают нарушения половой функции и дизурические явления - 53,4%.
При макроскопической оценке количество влагалищных белей было оценено как: низкое в 5 (16,7%), умеренное в 16 (53,3%), значительное - в 9 (30%) случаях.
По характеру влагалищные выделения были разделены на: слизистые - у 26 (86,7%), творожистые - у 5 (16,7%), гнойные -у 6 (20%), сукровичные - у 1 (3%), пенистые - у 9 (30%), смешанные - у 23 (76,7%) больных.
Следует отметить, что чаще всего у женщин мы выявляли водянистые (86,7%) и смешанные (слизисто-гнойные, обиль-| ные водянистые с примесью творожистых и пенистых и т.д.) выделения (76,7%).
Кольпоскопическое исследование больных у 17 (56,7%) выявило при первичном обследовании покраснение кожных покровов и слизистой оболочки вульвы и у 26 (86,7%) гиперемию и отек слизистой оболочки влагалища. У 21 (70%) больной обнаружены явления эндоцервицита и эктопии цилиндрического эпителия на влагалищной части шейки матки. У 7 (23,3%) больных кольпоскопически выявлены изменения, характерные для доброкачественных и предопухолевых заболеваний шейки матки.
У 6 (20%) женщин при первичном гинекологическом обследовании установлен диагноз хронического аднексита.
Тержинан в этих случаях назначали без дополнительной противовоспалительной и антибактериальной терапии.
У всех обследованных больных была установлена III и IV степень чистоты влагалища. При III степени чистоты в мазке определялось небольшое количество палочек Дедерлейна, много лейкоцитов, умеренное количество эпителия, значительное количество кокковой флоры. Реакция выделений была слабокислой. При IV степени чистоты палочки Дедерлейна отсутствовали, в большом количестве определялись лейкоциты и! кокковая флора, умеренное количество эпителиальных клеток. Реакция выделений была нейтральная, а в 76,6% случаев щелочная.
На фоне III и IV степени чистоты влагалища в мазках выявлены: Trichomonas vaginalis в 7 (23,3%), признаки бактериального вагиноза (Gardnerella vaginalis и т.д.) в 15 (50%), Candida в 5 (16,7%) случаях.
У 3 (10%) женщин в мазках одновременно выявлена Gardnerella vaginalis и Candida.
Лечение беременных с кольпитами во II и III триместре беременности
Ретроспективно и проспективно во II и III триместрах беременности, в родах и послеродовом периоде мы обследовали 30 женщин, которым во время беременности проводилось лечение кольпитов и вульвовагинитов препаратом Тержинан, и их новорожденных.
Средний возраст больных составил 24,2±8,2 года. Все они являлись жителями города.
Профессиональные вредности отмечены у 3 беременных (у 2 - эмоциональные, у 1 - физические нагрузки). Экстрагени-тальная патология (заболевания желудочно-кишечного тракта, сердечно-сосудистой системы, почек, щитовидной железы) отмечены у 9 (30%), экстрагенитальные инфекции в анамнезе -у5 (16,7%) женщин.
Таким образом, у беременных с кольпитами и вагинитами во II и III триместре беременности был достаточно высокий процент экстрагенитальной патологии и экстрагенитальных инфекций - 46,7%.
Отдельно следует отметить, что 13 (43,3%) из 30 обследованных до беременности страдали и с различной степенью эффективности лечились от кольпитов и вульвовагинитов различной этиологии.
Ни одна из обследованных женщин в период подготовки к зачатию специально не обследовалась на наличие возбудителей специфических и неспецифических инфекций.
Анализируя данные анамнеза, особое внимание следует обратить на высокую частоту абортов перед родами (30%) и преобладание повторно рожающих (56,7%) в группе больных с кольпитами.
Особенности течения беременности у женщин с кольпитами отражены в табл. 1.
Таблица 1. Особенности течения беременности у женщин с кольпитами
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.

Читайте в новом номере
Широкое распространение и клиническое многообразие заболеваний вульвы значительно затрудняют их диагностику, поскольку поражения могут быть локализованы на коже, слизистых оболочках половых органов или иметь дополнительные экстрагенитальные проявления. В статье предложен дифференцированный подход к диагностике заболеваний вульвы. Данный подход основан на клинических признаках и морфологической картине заболевания. При выявлении окрашенных в красный цвет образований вульвы следует проводить дифференциальную диагностику между грибковой инфекцией и дерматитами. Представлены методы дифференциальной диагностики и лечения образований вульвы красного цвета, как частых (кандидоз, атопический дерматит, лихен простой хронический, псориаз, контактный дерматит), так и редких (аллергический контактный дерматит, красный плоский лишай) и крайне редких (плазмоклеточный вульвит, болезнь Педжета внемаммарная, наследственный буллезный дискератоз). Описаны методы лечения (системного и топического с применением противогрибковых препаратов Тержинан ® и Ломексин ® ) образований вульвы красного цвета. По мнению авторов, использование данной классификации, которая основана на клинических и морфологических признаках, может практически помочь клиницисту как в дифференциальной диагностике повреждений вульвы красного цвета, так и в выборе методов лечения.
Ключевые слова: вульва, образования вульвы, дифференциальная диагностика, кандидоз, дерматит, лихен, псориаз, Тержинан, Ломексин.
Для цитирования: Ю.Э. Доброхотова, Е.И. Боровкова Поражения вульвы красного цвета: дифференцированный подход к диагностике и терапии. РМЖ. Мать и дитя. 2019;1:44-48. DOI: 10.32364/2618-8430-2019-2-1-44-48.
Red lesions of the vulva: differentiated approach to diagnosis and treatment
Yu.E. Dobrokhotova, E.I. Borovkova
Pirogov Russian National Medical Research University, Moscow, Russian Federation
Widespread prevalence and clinical diversity of vulvar disorders significantly hamper their diagnosis since the lesions may affect skin and genital mucosa or manifest extragenitally. The authors discuss differentiated diagnostic approach to vulvar disorders. This appoach is based on clinical signs and morphology of the disorder. Red lesions of the vulva require differential diagnosis between fungal infection and dermatitis. The paper reviews differential diagnosis and treatment approaches to red lesions of the vulva, both common (i.e., candidiasis, atopic dermatitis, lichen simplex chronicus, psoriasis, contact dermatitis), rare (allergic contact dermatitis, lichen ruber planus), and very rare (plasma cell vulvitis, extramammary Paget’s disease, benign familial pemphigus). Systemic and topical treatments using antifungal agents (Tergynan ® or Lomexin ® ) for red lesions of the vulva are described. The authors conclude that this classification system based on clinical signs may provide differential diagnosis of red lesions of the vulva as well as facilitate treatment choice.
Key words: vulva, lesions of vulva, differential diagnosis, candidiasis, dermatitis, lichen, psoriasis, Tergynan, Lomexin.
For citation: Dobrokhotova Yu.E., Borovkova E.I. Red lesions of the vulva: differentiated approach to diagnosis and treatment. Russian Journal of Woman and Child Health. 2019;2(1):44–48.
В статье предложен дифференцированный подход к диагностике заболеваний вульвы. Представлены методы диагностики и лечения образований вульвы красного цвета.
Заболевание клинически многообразно и характеризуется появлением ярко-красных, иногда эрозированных пятен и бляшек, локализованных на различных участках вульвы. В тяжелых случаях может быть задействована перианальная зона и верхняя треть внутренней поверхности бедра. Иногда поверх пятен формируются небольшие (1–2 мм) пустулы, а по периферии — красные, желтые или белые папулы либо пустулы. Пустулы легко вскрываются, оставляя небольшие эрозии с шелушением. При вовлечении в воспалительный процесс складок кожи и слизистых могут появляться линейные трещины [1].
Диагностика заболевания основывается на характерной клинической картине и положительном результате теста с гидроксидом калия на мицелий и споры грибка [1, 2]. В настоящее время выделяют неосложненное и осложненное рецидивирующее течение кандидозной инфекции.
Для неосложненного кандидозного вульвовагинита характерны [1]:
единичные, нечастые эпизоды (≤3 эпизодов в год);
легкое течение;
инфицирование Candida albicans;
заболевание соматически здоровых и небеременных женщин.
Выбор терапии при неосложненном кандидозном вульвовагините зависит от предпочтений пациентки, поскольку эффективность как местных, так и системных препаратов высока. В таблице 2 представлены варианты местной и системной терапии при неосложненном течении болезни [1, 2]. 
Ломексин ® — противогрибковый препарат широкого спектра действия для местного применения. Фентиконазол (действующее вещество препарата Ломексин ® ) является синтетическим производным имидазола и оказывает местное фунгицидное, фунгистатическое, антибактериальное и противовоспалительное действие. Механизм действия заключается в ингибировании синтеза эргостерола, регулирующего проницаемость клеточной мембраны грибов. Препарат активен в отношении дрожжевых грибов Candida spp., грамположительных бактерий (Staphylococcus aureus, Streptococcus spp.), Trichomonas vaginalis. В отличие от других известных азольных соединений фентиконазол ингибирует биосинтез протеаз Candida spp. при концентрациях ниже минимальной подавляющей концентрации (от 0,25 до 16 мкг/мл). Это действие не зависит от величины антимикотической активности и обусловлено ингибированием одной из стадий образования протеолитических ферментов дрожжеподобными грибами. Препарат может быть использован в виде крема для наружного и вагинального применения и капсул вагинальных по 600 и 1000 мг.
При частоте рецидивов кандидозной инфекции более 4 раз в год и развитии заболевания у пациенток с сахарным диабетом, ожирением или на фоне беременности ставится диагноз осложненного кандидозного вульвовагинита. В этом случае лечебная тактика определяется типом возбудителя [2].
В случае рецидивирующего кандидозного вульвовагинита, вызванного C. albicans, назначается следующее лечение: флуконазол 150 мг внутрь каждые 72 ч 3 дозы, далее по 150 мг 1 р./нед. в течение 6 мес., или клотримазол 200 мг (крем 2% 10 г) во влагалище 2 р./нед. либо по 500 мг во влагалище 1 р./нед. в течение 6 мес., или итраконазол 100–200 мг/сут внутрь курсом до 6 мес.
При неальбиканс-кандидозном вульвовагините рекомендованы следующие схемы терапии:
C. glabrata: капсулы с борной кислотой 600 мг/сут в течение 14 дней, нистатин в лекарственной форме суппозитории вагинальные 250 000 или 500 000 ЕД по 1 суппозиторию 2 р./сут, нистатин в лекарственной форме мазь для наружного применения 2 р./день в течение 14 дней или Тержинан ® в лекарственной форме таблетки вагинальные в течение 10 дней. При неэффективности: флюцитозин крем для наружного применения 17% по 5 г во влагалище на ночь в течение 14 дней;
C. krusei: клотримазол, миконазол, натамицин или терконазол во влагалище в течение 7–14 дней;
при других типах кандидозной инфекции – системная терапия флуконазолом.
При вульвовагините у беременных применяется местная терапия клотримазолом или миконазолом в течение 7 дней.
Терапия рецидивирующего кандидозного вульвовагинита проводится и системно, и местно, а длительность лечения определяется частотой рецидивов и эффективностью проводимого лечения.
Только для зарегистрированных пользователей

таблетки вагинальные 6 шт.

таблетки вагинальные 10 шт.
Инструкция по применению
Фармакологические свойства
Медикаментозное средство Тержинан предназначено для лечения болезней воспалительного и инфекционного характера половых органов женщины. Действие препарата распространяется на грибки, микробы, патогенные микроорганизмы, кроме этого медикамент является отличным противогнилостным средством, который эффективно используется в гинекологии. Медикамент эффективно борется со следующими воспалительными и инфекционными проблемами во влагалище:
Медикамент помогает не просто избавиться от неприятных симптомов заболевания, но и воздействует на саму проблему. Препарат уничтожает болезнетворные трихомонады, анаэробные бактерии, гарднереллы.
Медикамент оказывает антибиотическое воздействие и способен разрушать клетки болезнетворных микроорганизмов и вызывать гибель микробов. Препарат эффективен против следующих микроорганизмов: Corynebacterium, Listeria, Staphylococcus aureus, Pseudomonas aeruginosa.
Препарат является антимикотиком, который относится к фармакологической группе антибиотиков природного происхождения. Медикамент эффективно борется против грибковых микроорганизмов следующего типа: диплоидный грибок кандида альбиканс и кандида глабрата, вызывая их гибель. Медикаментозное средство Тержинан используется для терапии представительниц женского пола, возраст которых достиг 16-ти лет. Лекарственное средство используется для вагинального введения, рекомендуется использовать препарат в вечернее и ночное время, когда отсутствует двигательная активность, так как после введения возможны выделения и влагалища жёлтого цвета, которые усиливаются при движении. Начать прием медикамента необходимо сразу после проявления неприятных симптомов во влагалище и обращении к лечащему врачу, который назначит препарат. Нельзя самостоятельно принимать решение о лечении медикаментом без установления точной клинической картины заболевания. Препарат практически не проникает в кровоток, а значит, не оказывает воздействия на организм пациентки, не вызывает побочных эффектов и не приводит к интоксикации организма. При использовании медикамента необходимо соблюдать рекомендации лечащего врача. В день используется одна таблетка препарата, которая вводится во влагалище. Лекарственное средство не рекомендуется назначать в первые три месяца вынашивания ребенка, а также во время вскармливания младенца грудным молоком.
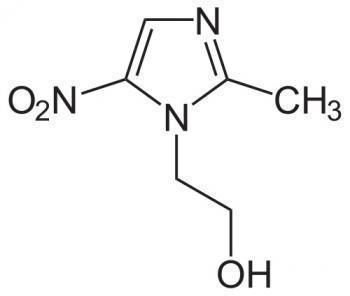
Состав и форма выпуска
Медикамент выпускается в виде таблеток, которые используются для введения в вагину женщины. Составляющими компонентами препарата являются следующие вещества:
Показания к применению
Медикаментозное средство рекомендуется начать принимать пациенткам при следующих проблемах со здоровьем:
Побочные эффекты
Вагинальные таблетки Тержинан используются для локального воздействия на болезнь, поэтому редко становятся причиной проявления побочных признаков со стороны работы организма. Медикамент не оказывает действия на систему кровообращения организма, так как компоненты препарата практически не достигают кровотока. В редких случаях, у пациента возникают некоторые симптоматические признаки:
Противопоказания
Медикаментозный препарат не рекомендуется к использованию при:
Применение при беременности
Медикамент разрешено назначать женщинам, вынашивающим ребенка, если срок беременности составляет не менее четырех месяцев. В первые три месяца использовать медикамент не следует, так как это может оказать воздействие на развивающийся в утробе матери эмбрион. Необходимо отказаться от вскармливания младенца грудным молоком в период использования для терапии медикамента Тержинан.
Способ и особенности применения
Медикамент Тержинан производится в виде таблеток, которые используются для введения в вагину. Инструкция по применению содержит сведения о рекомендуемой дозировке, а также о сроках проведения терапии для лечения разных болезней половых органов женщины. Кроме этого, отдельные и индивидуальные рекомендации для применения препарата назначает лечащий врач после проведения обследования, сбора анализов и определения анамнеза. Лекарство вводят в вагину один раз в сутки, перед тем, как отправиться ко сну. Продолжительность курса терапии составляет около 10 дней. Если нет возможности вводить препарат перед сном, то днем после ее введения следует полежать не меньше 10 минут. Перед введением следует опустить таблетку в воду на полминуты или подержать во влажной руке не меньше двух минут. После введения Тержинана могут появиться выделения из влагалища, которые не являются патологией, это норма. При необходимости восстановления микрофлоры влагалища и избавления от воспалительных процессов, продолжительность лечения может варьироваться от 6 до 10 дней. Точное количество дней определяет лечащий врач. При лечении кандидоза, продолжительность курса может быть увеличена до двадцати дней. После прохождения курса лечения необходимо сдать повторные анализы, которые позволят закончить терапию в случае полного выздоровления, или укажут на потребность продолжить лечение. Медикамент используется для терапии женщин, у которых выявлен кандидоз, который может быть осложнен дополнительными вагинальными инфекционными заболеваниями и нарушениями микрофлоры. Начать использовать медикамент рекомендуется в том случае, когда симптомы заболевания ярко выражены и требуется быстрое избавление от них. Медикамент используют также в том случае, когда терапия другими лекарствами не помогает.
Совместимость с алкоголем
Не рекомендуется употреблять алкогольные напитки в период прохождения лечения Тержинаном.
Взаимодействие с другими лекарствами
Медикамент Тержинан не оказывает воздействия на другие принимаемые лекарственные средства, так как не проникает в кровоток, а значит не взаимодействует с ними.
Передозировка
Даже чрезмерное использование Тержинана не приводит к интоксикации организма. Нет сведений о передозировке компонентами медикамента. Лекарство не проникает в сыворотку крови, а значит не может стать причиной проявления признаков интоксикации организма. Тержинан оказывает локальное воздействие на заболевание. При чрезмерной дозировки препарата у пациента повышается риск проявления побочных эффектов, которые прекращают действовать после отмены препарата.
Аналоги
У препарата Тержинан нет аналогов по составу и фармакологическому воздействию, которым его можно было бы заменить. Есть препараты, которые оказывают воздействие только на отдельные заболевания, но их спектр действия не так широк, как у Тержинана. Это такие препараты, как Neotrizol, Рolizhinaks и Мeratin Кombi, которые используются для лечения гарднереллеза и воспаления слизистой оболочки влагалища. Других аналогов нет.
Условия продажи
Медикамент продается в аптечных пунктах только по назначению лечащего врача и при наличии рецепторного листа из медицинского учреждения.
Условия хранения
Медикаментозное средство рекомендуется хранить в изолированном от досягаемости детьми месте при температуре, не превышающей 25 °С. Срок хранения медикамента составляет 3 года с даты производства. По истечении срока хранения и годности использовать медикамент нельзя. Вся информация и нормы хранения содержатся в прилагаемой инструкции.

Старейшая интернет-аптека в России. Работаем для вас eжедневно с 2000 года.
Лицензия аптеки ЛО-77-02-010329 от 18 июня 2019 г.
Читайте также:


