Статьи по лечении ротавирусной инфекции
Ротавирусная инфекция относится к острым заболеваниям инфекционного происхождения, которое характеризуется водянистой диареей, рвотой, умеренной интоксикацией и катаральними проявлениями верхних дыхательных путей.

Почему важно знать о ротавирусной инфекции и какие меры можно предпринять в современном мире?
Ротавирус группы А считается одной из наиболее частых причин возникновения инфекционных диарей у детей. По данным статистики Всемирной организации здравоохранения (ВОЗ), от 215 тыс до 528 тыс детей (в зависимости от года) в возрасте менее 5 лет умирают от ротавирусной инфекции ежегодно, преимущественно в регионах с низким уровнем жизни и доходов (очень часто страны Африки и Азии). А вот ротавирус группы В и С встречается реже, но зато вызывает эпидемии гастроэнтеритов у взрослых.
Для предупреждения летальных случаев и тяжелого течения разработаны методы специфической профилактики ротавирусной инфекции – живые аттенуированные ротавирусные вакцины. В нескольких странах была изучена эффективность применения вакцинации: на территории США было отмечено снижение количества госпитализаций по поводу ротавирусного гастроэнтерита; а в Мексике зафиксировано снижение смертности детей в возрасте менее 5 лет от диарейных заболеваний на 50 %.
В некоторых источниках можно увидеть информацию о возможности инвагинации кишечника после вакцинирования против ротавирусной инфекции. По данным анализа статистической информации ВОЗ установленна возможность 1 случая на 100 000 доз, в то время как количество случав инвагинации в настоящее время слишком мало, чтобы можно было эту зависимость именно с вакциной.
Как можно заразиться ротавирусной инфекцией?

Ротавирусная инфекция вызывается вирусом из рода Rotavirus, который содержит РНК. Существует несколько типов вируса, но патогенными для человека являются серотипы А, В, С, а наиболее распространен тип А. Этот вирус поражает не только человека, но и разные виды млекопитающих и птиц.
Возбудитель стоек в окружающей среде: при температуре 0˚С сохраняет жизнеспособность около 1 месяца, нагревание до 50˚С выдерживает до 1,5 часов, а также нечувствителен к обычным дезинфектантам.
Основной источник инфекции данного инфекционного заболевания – больной человек с острым ротавирусным гастроэнтеритом или вирусоноситель (человек, у которого клиника не развивается, но с испражнениями выделяет возбудитель).
Основной механизм передачи – фекально-оральный, часто бытовым путем или при употреблении инфицированной воды или еды. В некоторых исследованиях доказана возможность воздушно-капельного механизма передачи.
Провоцирующие факторы для развития ротавирусной инфекции – переохлаждение, долгое пребывание в тесных детских коллективах, нахождение в переполненных детских палатах (частая причина внутрибольничных инфекций).

Чаще всего ротавирусная инфеккция возникает в холодное время года, но может распространяться и летом при похолоданиях.
Когда возбудитель попадает в ротовую полость, он беспрепятственно проникает в тонкий кишечник, активируется протеолитическими ферментами, размножается в клетках ворсинчатого эпителия кишечника, которые позже слущиваются в просвет кишечника. Следует отметить, что ротавирусы могут также локализоваться в лёгких, печени, селезёнке, почках, мозге и крови.
Симптомы ротавирусной инфекции?
Клинические проявления ротавирусной инфекции начинаются остро с повышения температуры, диареи (обычно 5-10 раз в день), повторяющейся рвоты, вздутия, урчания и боли в животе. Все эти симптомы возникают практически одномоментно.

Катаральные проявления (покраснение, наличие воспаления) верхних дыхательных путей и конъюнктив также определяются в первые сутки заболевания. Проявляется это такими симптомами: покраснение горла, твердого и мягкого неба, миндалин, рыхлость задней стенки глотки, конъюнктивит, насморк, незначительный кашель. У детей часто бывает две волны, кишечная и катаральная, которые сменяют друг друга.

Длительность интоксикации обычно достигает 3 дней, клиника заболевания средней степени тяжести – до 10 дней. В тяжелых случаях заболевание сопровождается дегидратацией (обезвоживанием) и электролитными нарушениями, что требует необходимой госпитализации и интенсивной терапии. Типичным является то, что дети после пяти лет и взрослые заболевание переносят гораздо легче.
Что является самым опасным при ротавирусной инфекции?
Ротавирусная инфекция опасна своими осложнениями, чем и обусловлено значительное количество смертельных случаев, особенно у детей до пяти лет. Кроме того, что может возникнуть дегидратация (в т. ч. и дегидратационный шок), заболевание может привести к гемолитико-уремическому синдрому, неонатальному некротическому колиту, синдром Рея, синдром Кавасаки.
При появлении подобных симптомов необходимо обратиться к врачу для того, чтобы провести дифференциальную диагностику между ротавирусной инфекцией и другими заболеваниями (шигеллезом, эшерихиозом, гастроэнтеритическими формами сальмонеллеза, аденовирусной инфекцией, кишечными формами иерсиниоза, протозойными заболеваниями).
Определенную опасность составляет обезвоживание при ротавирусной инфекции и для беременных женщин, которое может иметь нежелательное влияние на плод. Таким образом, следствием обезвоживания плода является недостаток кислорода, который может привести к неблагополучному протеканию беременности.
Какие диагностические методы могут быть использованы для подтверждения ротавирусной инфекции?
При проведении лабораторной диагностики в общем анализе крови наблюдается лейкопения со снижением палочкоядерных гранулоцитов с относительным лимфо- и моноцитозом, в анализе кала на копрограмму – большое количество непереваренной клетчатки, зерен крахмала, неизмененных мышечных волокон.
Как следствие того, что ротавирусная инфекция не имеет четкой специфической клинической картины, диагноз необходимо подтверждать с помощью специфических методов диагностики. Для этого используются следующие методы: вирусологические - определение ротавирусов в кале больного в первую неделю заболевания; серологические – иммуноферментный анализ, а также полимеразную цепную реакцию.
В последнее время стали широко использоваться экспресс-тесты на ротавирус в виде тест-кассет, с помощью которых можно определить вирус в кале в течение 15 минут в домашних условиях.

Особенности лечения ротавирусной инфекции
Для ротавирусной инфекции не разработано лечение, которое направлено на возбудителя. По клинико-эпидемиологическим показаниям больных госпитализируют в инфекционный стационар, назначают диету. Лечение заключается в проведении патогенетической и симптоматической терапии.
Наиболее угрожающим при ротавирусной инфекции является обезвоживание, которое часто сопровождается электролитными нарушениями. Следует помнить, что у детей наибольшая опасность обезвоживания. Связано это с тем, что у них превалирует объем внеклеточной жидкости, очень развитая кровеносная система пищеварительного тракта и снижена (по сравнению со взрослыми) функциональная система почек.
В чем заключается профилактика ротавирусной инфекции?
Неспецифические методы профилактики при ротавирусной инфекции подразумевают санитарно-эпидемиологических мероприятиях (изоляция больного, дезинфекция, мытье рук с мылом, контроль за качеством водоснабжения).
Следует отметить, что для предупреждения инфицирования ротавирусом разработан специфический метод профилактики – рекомбинантная живая оральная вакцина.

Две оральные аттенуированные живые ротавирусные вакцины — Ротарикс (производное от одного обычного штамма ротавируса человека) и РотаТек (реассортантные штаммы ротавируса быка и человека) доступны на международном уровне и предварительно отобраны ВОЗ; и одна и вторая вакцина считаются эффективными в предупреждении тяжелой ротавирусной инфекции.
Эксперты утверждают, что действенность данных вакцин в некоторой степени может быть ниже в странах с низким уровнем жизни, чем в высокоразвитых. Но, не смотря на этот факт, отмечается снижение количества случаев тяжелого ротавирусного гастроэнтерита и смерти.
ВОЗ дает рекомендации о том, что необходимо включить во все национальные программы иммунизации и присвоить этой задаче особую значимость, особенно в странах Южной и Юго-Восточной Азии, а также в странах Африки к югу от Сахары.
ВОЗ также рекомендует вводить первую дозу RotaTeq или Rotarix как можно скорее после достижения 6-недельного возраста вместе с иммунизацией АКДС.
Всемирная организация здравоохранения отмечает, что для борьбы с диарейными заболеваниями, ротавирусные вакцины должны стать частью стратегической борьбы с заболеваниями, которые сопровождаются диарейным синдромом. Но эта всеобъемлющая стратегия должна также включать меры профилактики (популяризация раннего грудного вскармливания, мытье рук с мылом, контроль и улучшение системы водоснабжения, санитария), а также полноценное комплексное лечение (в т.ч. оральные солевые растворы, которые имеют низкую осмолярность и цинк)
Вакцинация — самое эффективное медицинское вмешательство, когда либо изобретённое человеком

Уважаемый Бадма Николаевич! Спасибо! За неравнодушие и умение вселить не только надежду, а желание жить.
Ротавирусная инфекция — участившееся инфекционное заболевание, с которым сталкивается большинство родителей. Однако о лечении своего ребенка знает далеко не каждый.

Анастасия, что такое Ротавирус?
Это кишечная инфекция, которая вызывается вирусом семейства Реовирусы. Инфицирование происходит из-за попадания ротавируса на слизистую ротовой полости, вирус проникает дальше в пищеварительный тракт и начинает размножаться в тонком кишечнике, вызывая неблагоприятные последствия.
У ротавируса есть восемь видов, но человек может заразиться лишь тремя из них, при этом болезнь протекает абсолютно одинаково. Чаще всего в нашей стране заражаются ротавирусом вида А.
Ротавирусная инфекция характеризуется сезонностью, вирус активен при высокой влажности и устойчив к низким и высоким температурам. Чаще всего дети болеют в зимне-весенний и осенне-зимний период.
Какие симптомы характерны при заболевании ротавирусной инфекцией?
Характерно острое начало — рвота, жидкий стул, боли в животе, повышение температуры.
Как передается заболевание?
Через грязные руки инфекция попадает в рот, то есть фекально-оральным путем. Воздушно-капельным путем ротавирус не передается.
В каком возрасте дети наиболее подвержены заболеванию?
До пяти лет практически каждый ребенок хотя бы раз в жизни переболевает ротавирусом, в той или иной степени. Данная инфекция поражает все возрастные слои населения.
Как происходит массовое заражение детей в школе?
Дети не соблюдают простых правил личной гигиены — после посещения туалетной комнаты не моют руки. Дальше происходят рукопожатие, игры, съели яблочко, поделились яблоком с другом, откусили шоколадку у друга и так далее. Таким образом распространяется инфекция.
Чем опасен ротавирус?
Главная опасность — это потеря жидкости. Обезвоживание и интоксикация ведут к нарушению функций организма.
В течение какого времени после инфицирования проявляются симптомы заболевания?
Инкубационный период — от нескольких часов до нескольких суток. Чаще всего симптомы проявляются на первые — вторые сутки.
Сколько длится острый период заболевания?
Это индивидуально для каждого случая. Чаще всего — от трех до пяти суток. Первые трое суток — самое тяжелое течение заболевания.
Что делать, если у ребенка высокая температура?
Если температура выше, чем 38,5 °C, то ее нужно сбивать жаропонижающими средствами. При преобладании рвоты — лучше ректальные свечки, при превалировании диарейного синдрома — суспензия через рот. Препаратами выбора могут быть парацетамол и ибупрофен.
Существует ли особая опасность для маленьких детей до года?
Как я уже говорила, мы боимся потери жидкости, соответственно, чем меньше человечек, тем меньший объем жидкости находится в его организме. Если у ребенка будет многократная рвота и обильный жидкий стул, значит ребенок быстрым темпом дойдет до обезвоживания. Поэтому в тяжелых случаях — однозначно стационар.
Можно ли лечить заболевание самостоятельно?
При первых симптомах заболевания необходимо обратиться к доктору, чтобы он посмотрел ребенка, сделал необходимые анализы и назначил правильное лечение. До осмотра у врача нужно начать отпаивать ребенка водой — небольшими порциями. Заниматься самостоятельным лечением ребенка не следует.

Нужно ли кормить ребенка до назначения лечения врачом?
Во время болезни ротавирусной инфекцией дети чаще всего от еды отказываются, так как превалирует рвота. Но если ребенок просит есть, то это должна быть еда не жирная, не содержащая большого количества клетчатки. Прекрасно подходит рисовая каша, которая закрепляет стул и является сорбентом.
В народе принято при заболевании ротавирусом давать детям Регидрон. Нужно ли это делать?
Регидрон — это солевой раствор, он является лекарственным препаратом. Принимать его или нет — решает только врач.
Можно ли осуществлять лечение на дому?
Все зависит от степени тяжести заболевания. Если форма легкая — лечение можно проводить на дому. Если заболевание средне-тяжелое или тяжелое — стационар. В любом случае, это определяет врач.
Что делать, если у ребенка в классе много случаев заболевания?
Необходимо объяснить ребенку, что очень важно соблюдать правила личной гигиены.
Какие меры предосторожности принимать в квартире, если болеет ребенок?
В этом случает также необходимо соблюдать правила гигиены. Если рвотные или каловые массы попадают на поверхность, это место нужно обрабатывать дезинфицирующими средствами. Мыть руки чаще.
Какая должна быть восстановительная терапия после того, как спали основные симптомы заболевания?
Соблюдение элиминационной диеты (от англ. Elimination — исключение, устранение — это диета с исключением некоторых продуктов из рациона) — необходимо на время исключить из рациона жирные продукты и продукты с повышенным содержанием клетчатки, а также продукты, вызывающие послабление кишечника, с постепенным расширением диеты.
Какая существует профилактика этого заболевания?
Профилактика — соблюдение правил личной гигиены и вакцинация. Вакцинация проводится для детей в возрасте до 32 недель, то есть в грудничковом возрасте. Это вакцина Ротатек. Существует еще вторая вакцина — Ротарикс — она делается до 24 недели. Если ребенку сделали прививку в этом возрасте, то вакцина защитит от заболевания, если в более позднем возрасте, то вакцинация уже не будет иметь положительного эффекта. Во время заболевания вакцинация также не принесет результата.
Ротавирусная инфекция. Симптоматика, профилактика, лечение, вакцинация.
Это новый материал, но когда-то Тигренок уже писал на эту тему - "Ротавирусная инфекция". (Учитывайте, что информация содержащаяся в более ранней статье может быть не совсем актуальной.)
Сейчас мы предлагаем Вам ознакомиться с современным взглядом на данную проблему.
Статью подготовил коллектив педиатров детской клиники Тигренок
Что такое ротавирус и каковы его симптомы? Чем опасна ротавирусная инфекция и как помочь заболевшему ребенку, насколько эффективна вакцинация от данного вируса?
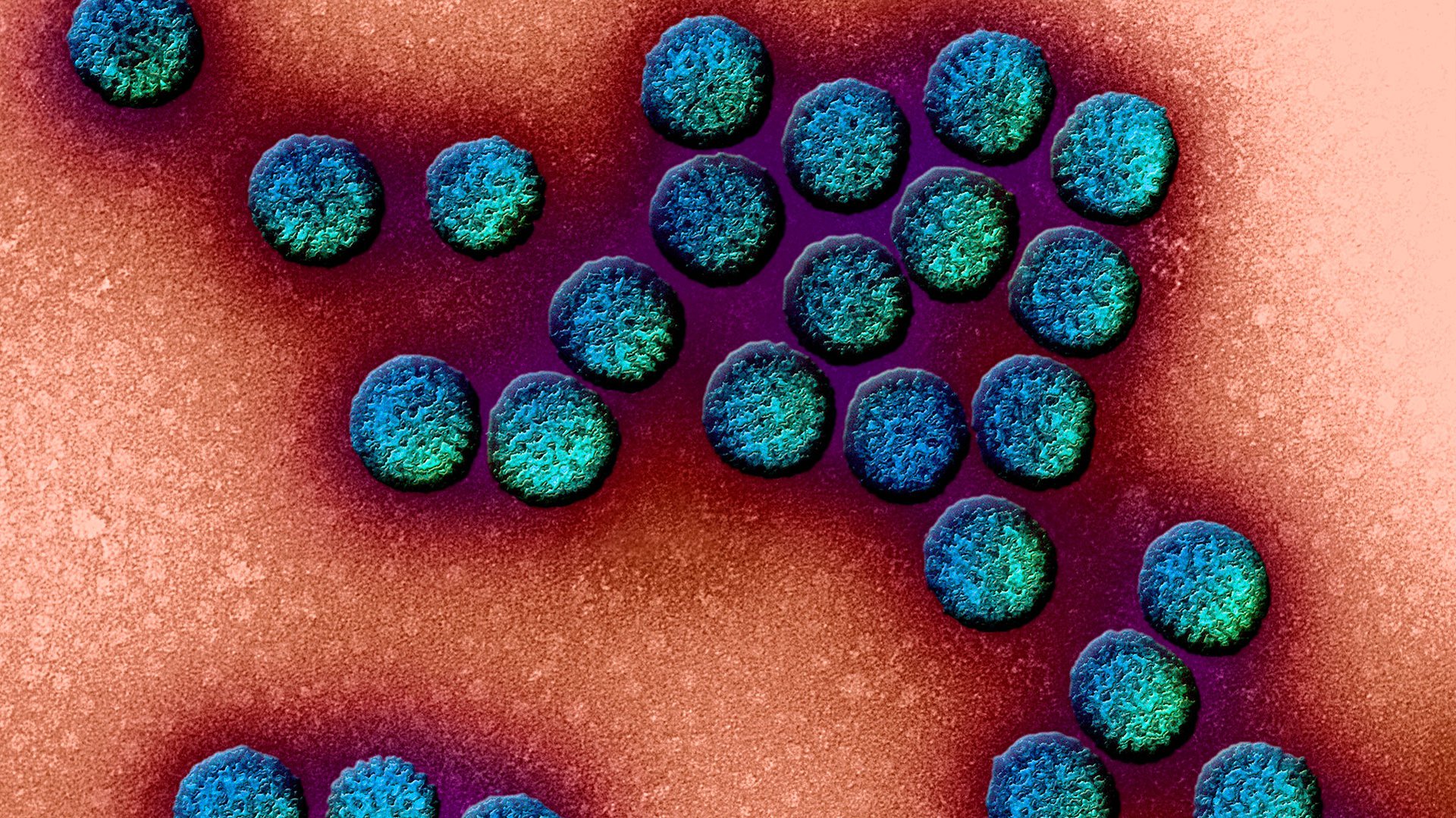
Заразиться малыш может от больного человека через игрушки, дверные ручки, посуду, предметы обихода. Вирус чрезвычайно заразен. Специфический иммунитет к ротавирусу хоть и вырабатывается, но почти не имеет значения, поскольку этот вирус имеет массу штаммов и разновидностей - науке их известно уже как минимум 9, а мутации все еще продолжаются.
Все разновидности этого вируса довольно устойчивы к низким температурам, воздействию солнечных лучей и воздуха. Довольно долгое время ротавирус выживает в родниковой и морской воде.
Инкубационный период — это время, которое проходит после того, как вирус попадает в организм, до момента, когда начинается острая стадия заболевания. У разных детей этот промежуток времени различается.
Вирус накапливается, реплицируется, как правило, в течение 3-7 дней. Само заболевание длится около 2-3 дней, еще минимум 5 суток организм восстанавливается после выздоровления.
Заразен ребенок все время с момента инфицирования до окончания восстановительного периода. Даже если малыш уже чувствует себя хорошо, с каловыми массами все равно продолжают выделяться вполне жизнеспособные микрочастицы вируса. Именно по этой причине мы настоятельно не рекомендуем сразу после того, как ребенку стало лучше, отправлять его в детский сад или в школу. Это с очень высокой вероятностью приведет к массовому заражению в детском коллективе.
Вероятность заражения ротавирусом ни в коей степени не зависит от чистоплотности семьи. Даже если мама по нескольку раз в сутки моет и пылесосит весь дом, если заставляет чадо каждый час мыть ручки с мылом, внимательно следит за качеством каждого продукта, который попадает на стол, не дает пить воду сомнительного происхождения - все это почти не снижает риск заболеть ротавирусом.
Всемирная Организация Здравоохранения приводит такие цифры: каждый год на нашей планете ротавирусом заражается около 25 миллионов детей. Большинство выздоравливает довольно быстро и самостоятельно. 2 миллиона малышей попадают в больницы, что приводит к смерти около 500 тысяч детей ежегодно, но не от самой ротавирусной инфекции, а от тяжелых осложнений, которые наступают при ее протекании.
Можно выделить следующие основные симптомы:
• Диарея.
• Рвота
• Боли в животе.
• Повышенный метеоризм.
• Повышение температуры тела.
• Вялость, бледность кожи.
• Отсутствие аппетита.
По нашей статистике, абсолютное большинство случаев необъяснимой диареи у малышей до трех лет — проявление ротавирусной инфекции. Иными словами, если ребенок ел все, что обычно, и у него нет признаков пищевого отравления, то расстройство стула в 99% случаев свидетельствует об атаке именно этим видом вирусов.
Ротавирус тропен (имеет особую тягу) к клеткам поджелудочной железы. В разгар заболевания нарушается ее функция. Сперва стул становится маслянистым (плохо смывается), имеет гладкую блестящую поверхность и глинистую консистенцию. Затем развивается транзиторная непереносимость лактазы (это поражаются ворсинки кишечника), стул приобретает все более водянистый характер. Характерны императивные позывы к дефекации.
При вирусном поносе каловые массы имеют сероватый окрас и очень резкий неприятный запах. На 2-3 сутки содержимое горшка приобретает глинистую консистенцию и желтовато-серый цвет. Кислый запах сохраняется.
Ротавирусной инфекции свойственно внезапное острое начало - с повышением температуры, рвотой. Иногда рвотные массы могут иметь специфический запах ацетона, аналогично может пахнуть изо рта у ребенка. На следующем этапе развивается энтерит и гастроэнтерит, диарея (до 10-12 походов в туалет в сутки). Могут появиться незначительные респираторные проявления — насморк, першение в горле, боль при глотании, кашель.
Диарея при ротавирусной инфекции обычно проходит за 2-3 дня, но таит в себе довольно серьезную опасность обезвоживания. Практически все летальные случаи, наступившие при этом недуге, стали возможны именно по причине критической потери жидкости, сильной дегидратации. Чем младше ребенок, тем быстрее у него развивается обезвоживание, тем опаснее для него ротавирус. Наиболее тяжело инфекция протекает у грудничков.
Тяжелое осложнение, которое дает ротавирус при сильном обезвоживании — пневмония. Многие случаи дегидратации осложняются серьезными нарушениями нервной системы. Особенно опасны ротавирус и состояние обезвоживания для детей с недостаточным весом.
Главное, что должны научиться делать родители — даже не определять, какого происхождения понос у малыша, а уметь быстро оценить, есть ли у чада признаки обезвоживания. Мы настоятельно рекомендуем во всех случаях появления диареи у маленького ребенка обращаться к врачу. Но и самим сидеть на месте без дела нельзя — надо внимательно наблюдать.
В случае начала обезвоживания ребенок, который не может пить достаточное количество жидкости для восстановления баланса в организме, нуждается в введении воды внутривенно. На этом и будет основано лечение в стационаре.
Если признаков обезвоживания нет, родители вполне могут справиться с ротавирусной кишечной инфекцией самостоятельно. И тут главной терапией будет недопущение наступления дегидратации. Для этого ребенка нужно поить. Чем чаще, тем лучше. Питье должно быть не холодным и не горячим, а исключительно комнатной температуры, поскольку именно такая жидкость максимально быстро всасывается в тонком кишечнике. Если малыш отказывается пить глотками, его нужно поить чайной ложкой и почаще, но пить он должен обязательно.
В целом, алгоритм разумных родительских действий при детском поносе должен выглядеть всегда так:
• Обильное теплое питье. Частое и дробное. Обычной водой и солевым раствором. Если ребенок каждые 3 часа писает, значит, он потребляет достаточное для недопущения обезвоживания количество жидкости. Если напоить не получается даже с помощью одноразового шприца без иглы — вызвать скорую помощь.
• Маленького ребенка положить на бок, чтобы в случае приступа рвоты он не захлебнулся рвотными массами.
• Жаропонижающие средства - только если температура выше 38,5.
• Следить за состоянием ребенка, не допускать обезвоживания. При первых симптомах дегидратации — вызвать скорую.
• Не кормить. Если очень просит — давать жидкую кашу или пюре в небольших количествах.
До приезда врача оставить подгузник с каловыми массами или сохранить образец содержимого горшка, чтобы продемонстрировать это врачу. Так доктор сможет быстрее диагностировать заболевание, и вероятность ошибки будет снижена (ротавирус, например, очень похож в начальной стадии на холеру).
Большая ошибка — давать ребенку антибиотики. Недуг имеет вирусное происхождение, а против вирусов антибактериальные препараты совершенно бессильны. Лечить ими ребенка с вирусной диареей — настоящее родительское преступление, поскольку это не только не приносит пользы, но и увеличивает вероятность наступления осложнений.
Еще одно заблуждение — эффективность противовирусных средств при кишечной инфекции. Несмотря на то, что некоторые врачи продолжают выписывать противовирусные средства при ротавирусной инфекции, мы настоятельно не рекомендуем принимать их при кишечной инфекции. Конечно, принимать или нет вышеназванные таблетки или сиропы — решать вам. Но вы должны знать, что не существует пока в природе противовирусных препаратов с клинически доказанной эффективностью. Тем более не доказана эффективность этих препаратов в отношении конкретного возбудителя - ротавируса.
Многие страны уже включили вакцинацию от ротавирусной кишечной инфекции в обязательные Национальные календари прививок. В России такой обязательной практики пока нет. Вакцинация от ротавируса, по отчетам западных специалистов, помогает на 80% снизить заболеваемость и на 45% уменьшает риск летального исхода. То есть заражение остается возможным, но протекание болезни будет более легким.
Рекомендуемые сроки вакцинации — от 1,5 месяцев до полугода. Детям старше делать прививку нецелесообразно. Всего вводятся 3 дозы вакцины. Стандартная рекомендуемая схема вакцинации РотаТек: 2 - 3 - 4,5 месяцев.
Естественно, вакцинацию не будут делать ребенку, который болен в настоящий момент, также прививка от ротавируса противопоказана малышам с врожденными пороками развития желудочно-кишечного тракта. Как и перед любой вакцинацией, перед вакцинацией РотаТеком надо показаться педиатру с результатами анализов (клинический анализ крови и общий анализ мочи). Специальной подготовки к вакцинации от ротавируса не требуется.
Во время острой фазы заболевания кормить ребенка не стоит, если только он не попросит пищу сам.
Следует придерживаться строгой диеты не только во время лечения, но и некоторое время после выздоровления: полностью исключить из меню цельное молоко и молочные продукты, сладкие фрукты, выпечку, мясо, а также жирные и жареные блюда. Полезно кушать каши на воде, овощные супы, сухари из белого хлеба, печеные в духовке яблоки. Кормить надо часто и небольшими порциями.
Совсем маленьким детям с ротавирусной инфекцией в грудном молоке не отказывают, ограничений по питанию не вводят, но следят за тем, чтобы питье было обильным. Грудное молоко само по себе содержит самой природой предусмотренные противовирусные компоненты, что поможет крохе в процессе выздоровления.
Изредка при тяжелом протекании ротавирусной инфекции у грудничка из-за возникновения ферментного дефицита может проявиться непереносимость или частичная непереносимость грудного молока. В этом случае следует снизить количество кормлений грудью и временно добавить в рацион малыша (до полного выздоровления) безлактозные детские смеси.
Больного ротавирусом ребенка не стоит обязательно укладывать в постель. Если у него высокая температура, то постельный режим необходим. Во всех остальных случаях он должен вести обычный образ жизни — играть, гулять.
Конечно, стоит держаться подальше от дворовой детской площадки, чтобы не распространять ротавирус на других детей, но прогулка в немноголюдном парке или сквере пойдет на пользу.
Самая действенная профилактика ротавируса - вакцинация. Только потом следует гигиена – обязательно нужно мыть руки, разумеется с мылом, тщательно мыть овощи и фрукты, следить за качеством воды, которую пьет ребенок.
Аннотация научной статьи по клинической медицине, автор научной работы — Анохин Владимир Алексеевич, Халиуллина С. В., Биккинина О. И., Сушников К. В.
В статье представлены современные данные об эпидемиологической значимости, особенностях этиологии и патогенеза ротавирусной инфекции у детей . Изложены данные литературы и результаты собственных наблюдений о клинической картине ротавирусного гастроэнтерита, поражении респираторного тракта, лечении и профилактике .
Похожие темы научных работ по клинической медицине , автор научной работы — Анохин Владимир Алексеевич, Халиуллина С. В., Биккинина О. И., Сушников К. В.
Rotavirus infection at children:
In article modern data about the epidemiological importance, features of aetiology and pathogenesis of rotavirus infection at children are presented. The given literatures and results of own observations on clinical picture of rotavirus gastroenteritis, involvement of respiratory tract, treatment and prevention are stated.
В.А. АНОХИН, С.В. ХАЛИУЛЛИНА, О. И. БИККИНИНА, К.В. СУШНИКОВ
Казанский государственный медицинский университет Республиканская инфекционная клиническая больница МЗ РТ
Ротавирусная инфекция у детей: современные аспекты диагностики и лечения
I Анохин Владимир Алексеевич
доктор медицинских наук, профессор,
заведующий кафедрой детских инфекционных болезней
420012, г. Казань, ул. Бутлерова, д. 49, тел.: (843) 267-81-00, e-mail: anochin56@mail.ru
В статье представлены современные данные об эпидемиологической значимости, особенностях этиологии и патогенеза ротавирусной инфекции у детей. Изложены данные литературы и результаты собственных наблюдений о клинической картине ротавирусного гастроэнтерита, поражении респираторного тракта, лечении и профилактике.
Ключевые слова: дети, ротавирусная инфекция, клиника, лечение, профилактика.
V.A. ANOKHIN, S.V. KHALIULLINA, O.I. BIKKININA, K.V. SUSHNIKOV
Rotavirus infection at children: Modern aspects of diagnostics and treatment
In article modern data about the epidemiological importance, features of aetiology and pathogenesis of rotavirus infection at children are presented. The given literatures and results of own observations on clinical picture of rotavirus gastroenteritis, involvement of respiratory tract, treatment and prevention are stated.
Keywords: children, rotavirus infection, clinic, treatment, prevention.
Ротавирусная инфекция (РВИ) занимает особое место в структуре острых кишечных заболеваний. На сегодняшний день это самая массовая кишечная инфекция практически на всех территориях Земного Шара. По данным ВОЗ, заболеваемость в различных странах колеблется в очень широких пределах: от 250 до 3000 на 100 000 детей [4, 7, 18, 28]. Ежегодно в США наблюдают свыше 1 млн случаев тяжелых ротавирусных диарей среди пациентов в возрасте от 1 до 4 лет. Массовые скрининговые обследования детей, проведенные в этой стране, показали, что еще до начала программы вакцинации против РВИ 80% детей были серопозитивны, что прямо свидетельствовало о ранее перенесенной ими инфекции [19]. Аналогичные исследования, проведенные в 2002-2006 гг. в Польше, выявили ротавирусную инфекцию практически у каждого третьего ребенка с ОКИ [29]. К трехлетнему возрасту все дети переносят ее хотя бы один раз.
Многолетняя статистика показывает, что ротавирусный гастроэнтерит — удел детей преимущественно самой ранней возрастной группы, что подтверждает устоявшееся мнение о том, что чем старше человек, тем реже РВИ у него формирует кишечную патологию [9, 32]. У детей первых 4 лет жизни ротави-
русный гастроэнтерит выявляется в 80,4%, в возрастной группе 5-9 лет — всего лишь в 19,6% [2, 4, 7]. По данным итальянских ученых, ротавирус — главная причина инфекционных заболеваний, протекающих с так называемой водянистой диареей, составляя в среднем 27-30% всех подтвержденных случаев [27]. По нашим наблюдениям, в период с января 2008 г. по май 2009 г. у госпитализированных в отделение кишечных инфекций 2634 детей ротавирусную инфекцию диагностировали у 668 (25,4%). При этом возраст заболевших был самым разным: от 5 мес. до 9 лет (в среднем 1, 2 года). Максимальное число госпитализированных пришлось на пациентов первых 2 лет жизни — 69,1%.
30%, а к двум годам фактически 70% детей переносят РВИ уже дважды [7, 9].
Возбудитель устойчив во внешней среде, что и определяет достаточно широкий спектр путей передачи и факторов переноса инфекции. Дезинфектантом при этой инфекции является 95% этанол, более эффективный, чем, к примеру, хлорамин или формальдегид. Источник инфекции — больной манифестной формой заболевания или носитель (возможно, больной субклинической формой), выделяющий ротавирусы с калом. В возрастной структуре так называемых носителей не менее 70% составляют новорожденные [4]. Вирусы в фекалиях заболевших появляются одновременно с развитием клинических симптомов, причем наибольшая их концентрация (до 109-1011 вирусных частиц в 1 г) регистрируется в первые 3-5 дней болезни. В эти дни больные представляют наибольшую эпидемическую опасность. Выделение возбудителя уменьшается по мере нормализации стула. Примерно у 70% детей экскреция ротавирусов продолжается до 20-го дня при отсутствии каких-либо симптомов болезни. Описаны случаи выделения вируса от детей с затяжной диареей в течение даже 66-450 дней [2-4, 7, 14].
РВИ — инфекция преимущественно детская, поэтому и основным источником инфекции (в том числе для взрослых) исходно являются дети из организованных коллективов. Уровень вирусоносительства у детей дошкольного возраста колеблется от 1,5 до 9% [12]. Грудные дети заражаются чаще всего от уже инфицированных матерей.
Особенностью эпидемического процесса при РВИ является достаточно четко выраженная зимне-весенняя сезонность,
Воздушно-капельный механизм передачи РВ до настоящего времени является предметом обсуждения. Аргументами в пользу этой гипотезы является достаточно часто регистрируемый катаральный синдром у больных ротавирусным гастроэнтеритом, вирусные поражения слизистых среднего уха и придаточных пазух носа. Примерно 20% детей с РВИ указывают на наличие контактов за неделю до развития настоящего заболевания с больными, имеющими только респираторные проявления [1, 3, 7, 24]. Отечественные исследователи (А. Мухина, Г Шипу-лин, 1999) методом ПЦР даже смогли выделить РНК вируса из слюны 43,6% детей, больных ротавирусным гастроэнтеритом [10]. Положительный результат был получен также у 21,5% детей, больных острыми респираторными инфекциями, без каких-либо проявлений дисфункции кишечника (вирус выделялся из слюны и фекалий). В то же время Е.В. Михайлова с соавт. указывает на то, что все попытки обнаружить ротавирусы в носоглоточных смывах с помощью электронного микроскопа заканчивались неудачей [9]. Не исключено, что при внебольничном инфицировании РВ развитие катарального синдрома связано с сопутствующей респираторной вирусной инфекцией.
При всем этом не стоит забывать, что вирус тропен именно к высокодифференцированным клеткам эпителия микроворсин. Сам факт замены этих клеток на малодифференцированные, пусть даже незрелые и функционально неполноценные, —
Защита организма человека от РВИ обеспечивается компонентами клеточного и гуморального иммунитета. Максимальное значение 1дМ-антител можно обнаружить к 10-14 дню от начала заболевания. Их титр снижается постепенно, в течение последующих 6-10 недель. Антитела класса 1дС появляются в конце первой недели болезни, достигают своего максимума через 3-4 недели и сохраняются, по данным разных авторов, на протяжении 40 недель и более [4, 15]. Часть вирусов, попавших на слизистые оболочки, нейтрализуются секреторными 1дА-антителами, которые появляются в первые 2 недели с момента инфицирования. При повторной РВИ в крови практически одновременно появляются иммуноглобулины всех трех классов, обусловливая развитие относительно легкой формы заболевания.
Восприимчивость к инфекции, особенность течения заболевания и т.п. — генетически детерминированные процессы, что было показано на примере связи данных явлений с системой гистосовместимости (Н1.А) человека [9]. Наличие антигенов Н1.А-А26 (А2-А26, В8-В27, В14-В35, А2-В14, А26-В16) в фенотипе ребенка увеличивает относительный риск заболевания в 3-15 раз. Легкие формы ротавирусной инфекции чаще ассоциированы с антигенами Н1.А-В17, а среднетяжелые и тяжелые формы — с А26, В14.
44 ПРАКТИЧЕСКАЯ МЕДИЦИНА
'7 (39) ноябрь 2009 г.
Синдром общей интоксикации при РВИ является одним из наиболее постоянных. Как правило, его проявления неспецифичны. В нашем исследовании жалобы на слабость, адинамию предъявляли 92,3% детей, снижение или полное отсутствие аппетита — 81,3% госпитализированных. Плач, беспокойство отмечено у 93,7% детей, выраженная бледность кожи — у 67,5%, глухость сердечных тонов, систолический шум диагностировали у 9,2% больных со среднетяжелыми формами РВИ.
Признаки гастроэнтерита при РВИ характеризовались урчанием и вздутием живота у 31,7% больных детей. Боль локализовалась преимущественно в эпигастрии, параумбиликальной области или распространялась по всему животу (52% больных). Рвота — достаточно постоянный симптом (92,7%), часто многократная (28,5%).
Клиника диарейного синдрома была достаточно типичной: обильный водянистый стул с зеленью и комочками непереваренной пищи (44,7%), как правило, без примесей слизи и крови. Частота дефекаций была различной: от 2-3 раз (24,4%) до 10-15 и более раз в сутки (74,8%). У 39% детей диагностировали токсикоз с эксикозом. Практически во всех случаях он не превышал II степени и протекал по изотоническому типу. Тяжелой дегидратации с декомпенсированным метаболическим ацидозом, развитием острой почечной недостаточности и гемодинамических расстройств зарегистрировано не было. Следует особо отметить, что у 39% детей тяжесть состояния была обусловлена и явлениями первичного ацетонемического синдрома (кетоацидоза).
В нашем исследовании катаральный и респираторный синдром регистрировали у 62% детей с лабораторно подтвержденной РВИ. Он проявлялся заложенностью носа (20,3%), умеренной гиперемией зева (57,7%), увеличением миндалин (22,9%), незначительным сухим кашлем (18,7%). Полностью исключить респираторную микст-инфекцию технически не представлялось возможным, хотя следует подчеркнуть, что родители большинства детей отрицали контакт с больными ОРВИ в анамнезе.
В соответствии с традиционными описаниями, гемограмма при РВИ не имеет специфических особенностей. Так же, как
и при многих вирусных инфекциях, она характеризуется последовательной сменой умеренного лейкоцитоза и нейтрофи-леза острого периода на лейкопению и лимфоцитоз со второй недели болезни. Изменения в анализах мочи регистрируются преимущественно у больных с тяжелыми формами РВИ и также неспецифичны: протеин-, лейкоцит- и эритроцитурия; возможно появление гиалиновых цилиндров. В нашем исследовании указанную выше динамику гематологических изменений мы регистрировали в 38% случаев. В анализе мочи патологические изменения выявляли только при тяжелых формах болезни.
Диагностика. В настоящее время в диагностике РВИ может быть использован целый комплекс лабораторных исследований, направленных на обнаружение цельных вирионов и вирусных антигенов, вирусной РНК, а также специфических антител. Для обнаружения самого вируса и его антигенов используют электронную микроскопию, диффузную преципитацию, латекс-агглютинацию, иммуноферментный анализ, реакцию иммунофлюоресценции, иммуноэлектрофорез и др. Это самая используемая в медицинской практике группа диагностических исследований [3]. В нашей клинике для диагностики РВИ применяется иммунохроматографический тест для качественного скрининга (выявления ротавирусного антигена) в образцах человеческого кала. Минимальная концентрация вируса, дающая положительный результат в этом тесте, составляет около 1106 микробных частиц/мл. Чувствительность метода оценена в 97,3%, специфичность — в 97,4%. Тест выполняется за 5-15 минут, что вполне удовлетворяет запросам практического здравоохранения. Для обнаружения вирусной РНК используются методики электрофореза в полиакриламидном геле, метод точечной гибридизации, полимеразную цепную реакцию. ПЦР обычно применяют для определения серотипа ротавируса в эпидемиологических и академических исследованиях. Методы обнаружения специфических антител в сыворотке крови больных РВИ (РПГА, РСК, РН) с целью текущей диагностики не получили широкого распространения. Они, по понятным причинам, используются только в качестве ретроспективной диагностики.
дифференциально диагностическим признаком именно этого типа диареи.
Для большинства больных на время острого периода рекомендуют ограничить прием углеводов, сахара, молока, исключить свежие овощи и фрукты, мясные и рыбные блюда (для старших детей). Кисломолочные продукты содержат небольшое количество лактозы, поэтому их использование, как правило, не усугубляет диареи. Детям, находящимся на грудном вскармливании необходимо по возможности сохранить питание грудным молоком. В нем содержится целый ряд факторов, облегчающих течение болезни у ребенка (секреторные иммуноглобулины, ингибитор трипсина и т.п.). Детей, питающихся искусственными смесями, целесообразно по вполне понятным причинам переводить на низколактозные и безлактозные смеси. В первую очередь это положение будет обязательным для больных тяжелыми формами болезни.
В настоящее время активно изучается эффективность использования противовирусных препаратов при РВИ. По данным ряда отечественных ученых, назначение в острый период заболевания индукторов интерферона способствует сокращению сроков клинических проявлений РВИ и быстрой санации макроорганизма от вируса [6, 13]. В качестве этиотропных средств могут быть использованы пероральные иммуноглобулиновые препараты.
Доказана эффективность пробиотических и синбиотиче-ских препаратов при РВИ. В эксперименте было показано, что штамм Lactobacillus GG изменяет характер иммунного ответа макроорганизма на инфекцию. Приводятся данные, подтверждающие достаточную эффективность Lactobacillus spp. и Bifidobacterium lactus HN019 при лечении ротавирусной инфекции [20-22, 26]. Как дополнение к общепринятой терапии РВ-гастроэнтерита, было предложено использовать препараты цинка [16, 17, 25, 28, 30]. Вероятным механизм действия цинка в тонком кишечнике обусловлен подавлением цАМФ-индуцированной хлоридзависимой секреции жидкости. Доказано, что эти препараты снижают абсорбцию натрия и объем жидкости в просвете кишечника. В результате проведенных клинических исследований (США, 1966-2006 гг.), было отмечено достоверное снижение средней продолжительности диареи, частоты и объема стула у пациентов, получавших препараты цинка, по сравнению с плацебо [25, 30, 31].
Назначение антибиотиков нецелесообразно за исключением осложненных случаев и развития смешанной формы инфекции (вирусно-бактериальной).
Профилактика. В настоящее время существуют несколько зарегистрированных вакцин против РВИ: RotaShield в США (была изъята из обращения в связи с появлением случаев побочных реакций), вакцина против овечьего штамма ротавируса (LLR) в Китае. Эффективность обеих вакцин в профилактике всех случаев РВИ составляет около 50-60% и 70-90% — в про-
филактике тяжелых форм. В феврале 2006 г., была лицензирована живая, пероральная вакцина RotaTeq против серотипов G1, G2, G3, G4 и P1A[8], а в июле 2008 г. — живая вакцина Rotarix [18, 19, 30]. Ведутся работы по созданию инактивированных и субъединичных вакцин.
1. Боковой А.Г., Карпович Л.Г., Евреинова Е.В. и др. Эпидемиол. и инфекц. бол. 2000; 4: 23-27.
2. Боковой А. Медицинская газета 2000.
3. Грачева Н. М., Аваков А. А., Блохина Т. А. и др. Лечащий Врач 2009; 6.
4. Дзюблик И.В. с соавт. Ротавирусна инфекция: учебно-методическое пособие для врачей. Киев. - Олпринт, 2004. 116 с.
5. Жидков Е.Г. Клинико-патогенетические особенности течения ротавирусной инфекции у детей на современном этапе: автореф. дис. . канд. мед. наук. Хабаровск, 2008.
6. Исаков В.А. Циклоферон в клинической практике: методические рекомендации для врачей. СПб, 2003. 44 с.
7. Ключарёва А.А., Раевнев А.Е., Малявко Д.В. и др. Педиатрия (приложение к CONSILIUM MEDICUM) 2004; т 06: 2.
8. Лечение диареи: учебное пособие для врачей и других категорий работников старшего звена. ВОЗ, 2006. - 57 с.
10. Мухина А.А., Шипулин Г.А., Боковой А.Г. и др. Эпидемиол. и инфекц. бол. 2002; 2: 43-47.
11. Тихомирова О.В. Практика педиатра 2008
12. Туркутюков В.Б. Эпидемиол. и инфекц. бол. 2006; 1: 44
14. Цинзерлинг В. А., Комарова Д. В. Архив патологии 1994; 2: 53-58.
15. Ющук Н.Д., Машилов В.П. Ротавирусный гастроэнтерит (клиника, диагностика, лечение) Лекции. М. 1990. 19 с.
16. Bhutta Z., Black R., Brown K., et al. Journal of Pediatrics 1999; 135(6): 689-697.
17. Bhutta Z., Bird S., Black R. et al. American Journal of Clinical Nutrition. 2000; 72(6): 1516-1522.
18. Centers for Disease Control and Prevention (CDC) MMWR Morb Mortal Wkly Rep. 2008; 21; 57(46): 1255-7.
19. Cortese MM, Parashar UD. Centers for Disease Control and Prevention (CDC). MMWR Recomm Rep. 2009; 6;58(RR-2): 1-25.
20. Cross M., Mortensen R., Gill H. Med Microbiol Immunol. 2002; 191: 49-53.
21. Fang S., Lee H., Hu J., et al. J Trop Pediatr. 2009; 12 [Epub ahead of print].
22. Guarino A., Lo Vecchio A., Canani RB. Curr Opin Gastroenterol. 2009; 25(1): 18-23.
23. Haffejee IE. Rev Infect Dis. 1991; 13(5): 957-62.
24. Heffernan R., Mostashari F., Das D. et al. Emerg Infect Dis. 2004; 10(5): 858-64.
25. Lukacik M., Thomas R. L., Aranda J.V. Pediatrics 2008; 121 (2): 326-336.
26. Morean M. Arch Pediatr. 2000; 7 (Suppl. 2): 247-8.
27. Panatto D., Amicizia D., Ansaldi F. et al. Vaccine. 2009 ; 26;27(25-26): 450-3.
28. Parashar Umesh D. et al. Emerging infectious diseases. 2003; 4: 561-570.
29. Patrzalek M, Patrzalek MP. Przegl Epidemiol. 2008; 62(3): 557-63.
30. Stebbins S. Source Journal of Family Practice. 2007; 56 (2 Suppl Vaccines): 6-11.
31. Salvatore S., Hauser B., Devreker T. et al. Nutrition. 2007; 23(6): 498-506.
32. Wilhelmi de Cal I, Mohedano del Pozo RB, Sanchez-Fauquier A. Enferm Infecc Microbiol Clin. 2008; 26 (Suppl. 13): 61-5.
Читайте также:


