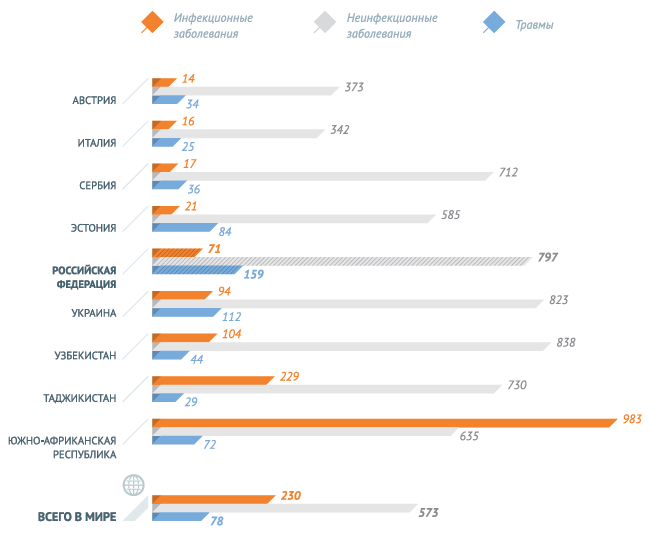
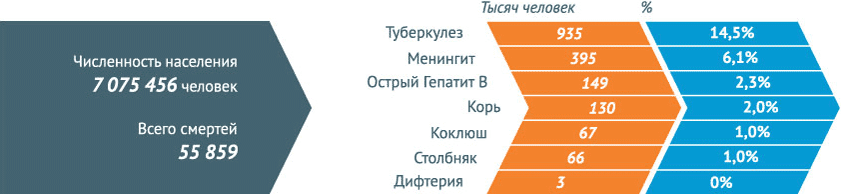
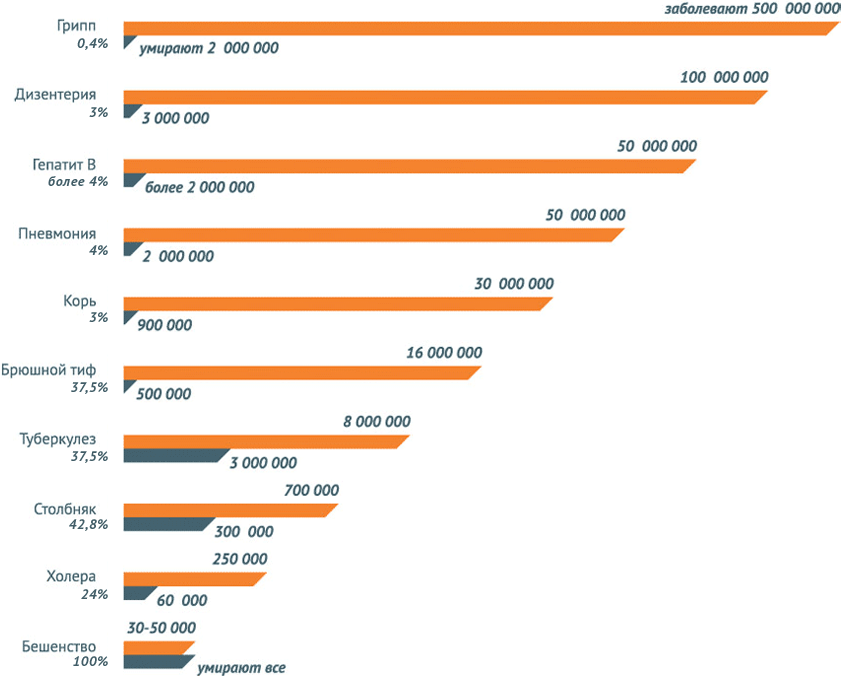
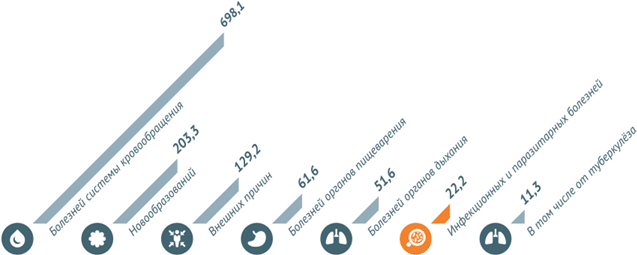
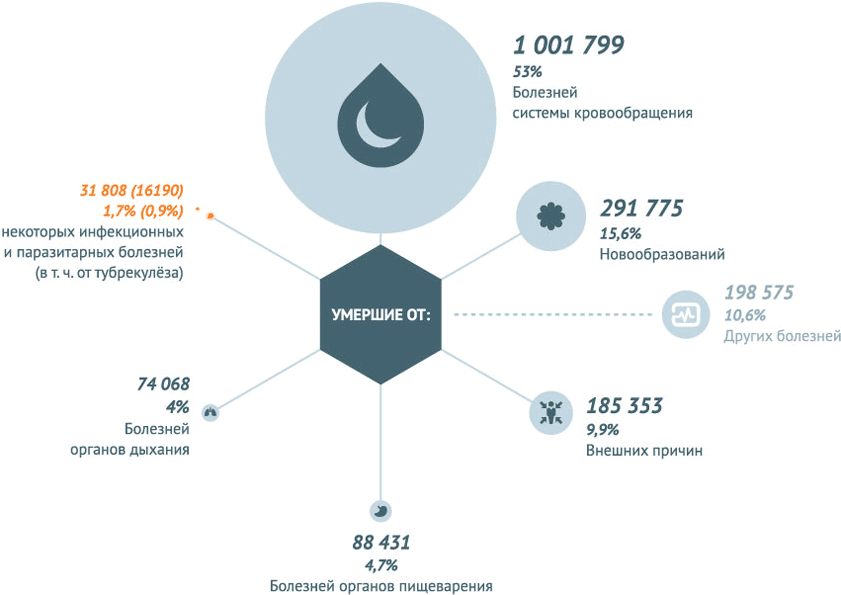
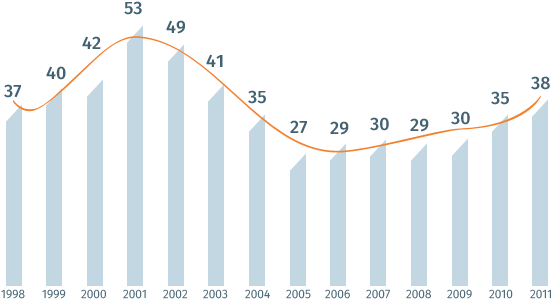
Снижение роста инфекционных заболеваний
№ 129 - 130
6 - 19 октября 2003
Центр демографии и экологии человека Института народнохозяйственного прогнозирования РАН
| Наименование заболевания | Число зарегистрированных случаев (январь-декабрь 2014 г) | Число зарегистрированных случаев (январь-декабрь 2013 г) |
| Острый паралитический полиомиелит | 3 | 5 |
| Острый вирусный гепатит В | 1667 | 1722 |
| Хронический вирусный гепатит В (впервые установленный) | 14693 | 15177 |
| Носительство возбудителя вирусного гепатита В | 20963 | 23876 |
| Дифтерия | 2 | 2 |
| Коклюш | 4223 | 4035 |
| Корь | 4653 | 1637 |
| Краснуха | 50 | 166 |
| Паротит эпидемический | 237 | 264 |
| Менингококковая инфекция | 909 | 1196 |
| Ветряная оспа | 859764 | 720180 |
| Туберкулез (впервые выявленный) активные формы | 70522 | 74182 |
| Грипп | 12257 | 100360 |
| Поствакцинальные осложнения | 192 | 263 |
Задать вопрос специалисту
Вопрос экспертам вакцинопрофилактики
Вакцина "Менюгейт" зарегистрирована в России? С какого возраста разрешена к применению?
Отвечает Харит Сусанна Михайловна
Да, зарегистрирована, вакцина – от менингококка С, сейчас также есть вакцина конъюгированная, но уже против 4 типов менингококков – А, С, Y, W135 – Менактра. Прививки проводят с 9 мес.жизни.
Муж транспортировал вакцину РотаТек в другой город.Покупая ее в аптеке мужу посоветовали купить охлаждающий контейнер,и перед поездкой его заморозить в морозильной камере,потом привязать вакцину и так ее транспортировать. Время в пути заняло 5 часов. Можно ли вводить такую вакцину ребенку? Мне кажется,что если привязать вакцину к замороженному контейнеру, то вакцина замерзнет!
Отвечает Харит Сусанна Михайловна
Вы абсолютно правы, если в контейнере был лед. Но если там была смесь воды и льда- вакцина не должна замерзать. Однако живые вакцины, к которым относится ротавирусная, не увеличивают реактогенность при температуре менее 0, в отличие от неживых, а, например, для живой полиомиелитной допускается замораживание до -20 град С.
Моему сыну сейчас 7 месяцев.
В 3 месяца у него случился отек Квинке на молочную смесь Малютка.
Прививку от гепатита сделали в роддоме, вторую в два месяца и третью вчера в семь месяцев. Реакция нормальная, даже без температуры.
Но вот на прививку АКДС нам устно дали медотвод.
Я за прививки!! И хочу сделать прививку АКДС. Но хочу сделать ИНФАНРИКС ГЕКСА. Живем в Крыму. В крыму ее нигде нет. Посоветуйте как поступить в такой ситуации. Может есть зарубежный аналог? Бесплатную делать категорически не хочу. Хочу качественную очищеную, что бы как монжно меньше риска.
Отвечает Полибин Роман Владимирович
В Инфанрикс Гекса содержится компонент против гепатита В. Ребенок полностью привит против гепатита. Поэтому в качестве зарубежного аналога АКДС можно сделать вакцину Пентаксим. Кроме того, следует сказать, что отек Квинке на молочную смесь не является противопоказанием к вакцине АКДС.
Подскажите, пожалуйста, на ком и как тестируют вакцины?
Отвечает Полибин Роман Владимирович
Как и все лекарственные препараты вакцины проходят доклинические исследования (в лаборатории, на животных), а затем клинические на добровольцах (на взрослых, а далее на подростках, детях с разрешения и согласия их родителей). Прежде чем разрешить применение в национальном календаре прививок исследования проводят на большом числе добровольцев, например вакцина против ротавирусной инфекции испытывалась почти на 70 000 в разных странах мира.
Отвечает Полибин Роман Владимирович
Состав вакцин изложен в инструкциях к препаратам.
Ребёнку 1 год и 8 месяцев, все прививки ставились в соответствии с календарем прививок. В том числе 3 пентаксима и ревакцинация в полтора года тоже пентаксим. В 20 месяцев надо ставить от полиомиелита. Очень всегда переживаю и отношусь тщательно к выбору нужных прививок, вот и сейчас перерыла весь интернет, но так и не могу решить. Мы ставили всегда инъекцию (в пентаксиме). А теперь говорят капли. Но капли-живая вакцина, я боюсь различных побочек и считаю, что лучше перестраховаться. Но вот читала, что капли от полиомиелита вырабатывают больше антител, в том числе и в желудке, то есть более эффективные, чем инъекция. Я запуталась. Поясните, инъекция менее эффективна (имовакс-полио, например)? Отчего ведутся такие разговоры? У каплей боюсь хоть и минимальный, но риск осложнения в виде болезни.
Отвечает Полибин Роман Владимирович
В настоящее время Национальный календарь прививок России предполагает комбинированную схему вакцинации против полиомиелита, т.е. только 2 первых введения инактивированной вакциной и остальные – оральной полиовакциной. Это связано с тем, чтобы полностью исключить риск развития вакциноассоциированного полиомиелита, который возможен только на первое и в минимальном проценте случаев на второе введение. Соответственно, при наличии 2-х и более прививок от полиомиелита инактивированной вакциной, осложнения на живую полиовакцину исключены. Действительно, считалось и признается некоторыми специалистами, что оральная вакцина имеет преимущества, так как формирует местный иммунитет на слизистых кишечника в отличие от ИПВ. Однако сейчас стало известно, что инактивированная вакцина в меньшей степени, но также формирует местный иммунитет. Кроме того, 5 введений вакцины против полиомиелита как оральной живой, так и инактивированной вне зависимости от уровня местного иммунитета на слизистых оболочках кишечника, полностью защищают ребенка от паралитических форм полиомиелита. В связи с вышесказанным вашему ребенку необходимо сделать пятую прививку ОПВ или ИПВ.
Следует также сказать, что на сегодняшний день идет реализация глобального плана Всемирной организации здравоохранения по ликвидации полиомиелита в мире, которая предполагает полный переход всех стран к 2019 году на инактивированную вакцину.
В нашей стране уже очень долгая история использования многих вакцин – ведутся ли долгосрочные исследования их безопасности и можно ли ознакомиться с результатами воздействия вакцин на поколения людей?
Отвечает Шамшева Ольга Васильевна
За прошлый век продолжительность жизни людей возросла на 30 лет, из них 25 дополнительных лет жизни люди получили за счет вакцинации. Больше людей выживают, они живут дольше и качественнее за счет того, что снизилось инвалидность из-за инфекционных заболеваний. Это общий ответ на то, как влияют вакцины на поколения людей.
На сайте Всемирной Организации Здравоохранения (ВОЗ) есть обширный фактический материал о благотворном влиянии вакцинации на здоровье отдельных людей и человечества в целом. Отмечу, что вакцинация –это не система верований, это - область деятельности, опирающаяся на систему научных фактов и данных.
На основании чего мы можем судить о безопасности вакцинации? Во-первых, ведется учет и регистрация побочных действий и нежелательных явлений и выяснение их причинно-следственной связи с применением вакцин (фармаконадзор). Во-вторых, важную роль в отслеживании нежелательных реакций играют постмаркетинговые исследования (возможного отсроченного неблагоприятного действия вакцин на организм), которые проводят компании — владельцы регистрационных свидетельств. И, наконец, проводится оценка эпидемиологической, клинической и социально-экономической эффективности вакцинации в ходе эпидемиологических исследований.
Общая информация по заболеваниям и профилактике
Вопрос от анонимного пользователя: Какие вообще бывают инфекционные заболевания (классификация)?
В настоящее время существует огромное количество инфекционных заболеваний и классификация, которую принимают все или большинство врачей, работающих в этой области, до настоящего времени отсутствует.
Предлагается огромное число различных вариантов систематизации. Они обусловливаются главным образом той практической точкой зрения и конечными целями, которые преследуются при классифицировании. Наиболее широко используется классификация инфекционных заболеваний Л.В. Громашевского, построенная преимущественно по принципу учета механизма передачи инфекции. Она предусматривает деление всех инфекций на пять групп:
2. дыхательных путей (грипп, дифтерия, корь, краснуха, паротит, ветряная оспа);
4. наружных покровов (сибирская язва, столбняк);
5. с различными механизмами передачи. Например энтеровирусная инфекция для которой характерны фекально-оральный и аэрозольный механизмы передачи.
Причины роста инфекционных заболеваний
Вопрос от анонимного пользователя: По каким причинам происходит рост инфекционных заболеваний в обществе (например, Гепатит С или В)?
На уровне человеческой популяции важное значение имеют социальные условия, в которых происходит взаимодействие возбудителя и человека (уровень жизни, характер питания, среда обитания, действие вредных факторов, состояние медицины) и состояние коллективного иммунитета или уровень защищенности конкретной группы людей против конкретного инфекционного заболевания.
В дальнейшем при отсутствии достаточного уровня знаний у населения распространение инфекции происходило и в домашних очагах контактным путем. Учитывая очень малую заражающую дозу возбудителя, считается, что при наличии в семье больного различными формами гепатита В и общего кухонного полотенца через 10 лет практически каждый из членов семьи встретиться с вирусом гепатита В.С появлением вакцин против гепатита В появилась возможность управлять этой инфекцией и снизить до единичных случаев количество больных острыми формами гепатита В, которые возникают у не привитых лиц.
Прививание детей от гриппа
Вопрос от пользователя Ирина Витальевна: Стоит ли детей прививать от гриппа и в каком возрасте? Какую вакцину лучше всего выбрать?
– Дети являются группой риска инфекционных заболеваний. Это связано с особенностями иммунитета растущего детского организма. Как правило, у маленьких детей иммунитет несовершенен и становление его идет с ростом и развитием ребенка. Чем младше ребенок, тем больше он подвержен риску инфекционных заболеваний. Ребенок до 6 месяцев защищен от инфекций материнскими антителами (при условии наличия у мамы прививок или перенесенного заболевания). После 6 месяцев он отвечает на встречу с инфекционным агентом своей собственной защитой, поэтому начиная с полугода жизни дети наиболее подвержены риску.
Риск заболеть увеличивается с приходом ребенка в организованный детский коллектив. Чем раньше ребенок получит профилактические прививки от наиболее опасных инфекций, тем лучше. Сегодня сроки проведения профилактических прививок для детей ограничиваются лишь наличием вакцин. Грипп, как и другие инфекции, наиболее опасен для детей начиная с самого раннего возраста в связи с возможностью развития тяжелых форм заболевания, осложнений и даже летальных исходов.
Важность проведения вакцинации уже на первом году жизни подтверждается высокой заболеваемостью и тяжестью гриппа в этом возрасте. Современные вакцины позволяют прививать детей против гриппа начиная с 6 месячного возраста. Первоочередной вакцинации подлежат дети детских дошкольных учреждений, детских домов, домов ребенка, школ. Неслучайно прививки для этих контингентов внесены в Национальный календарь профилактических прививок РФ и проводятся за счет средств бюджета РФ. Все вакцины, применяемые для иммунизации детей в РФ проходят сложную и многоэтапную систему контроля качества и существенно отличаются от применяемых ранее.
Все разрешенные к применению в РФ вакцины прошли очистку от балластных веществ, способны вызвать хороший иммунный ответ. Выбор вакцины зависит от возраста ребенка, наличия хронических заболеваний. При использовании большинства вакцин дети с 6 месяцев до 3-лет должны получить двукратную иммунизацию половинной дозой. Старше 3 лет одну дозу однократно. При наличии хронических заболеваний рекомендуется использовать СПЛИТ или субъединичные вакцины (Гриппол-плюс Россия, Агриппал Италия, Ваксигрипп Франция, Инфлексал Швейцария, Инфлювак Нидерланды и др). Наиболее безопасны в применении вакцины расфасованные в шприц-дозы вакцины (Гриппол-плюс Россия, Агриппал Италия, Ваксигрипп Франция, Инфлексал Швейцария, Инфлювак Нидерланды и др).
Эффективность вакцинации у детей в Нижнем Тагиле доказана многолетними наблюдениями за заболеваемостью ОРВИ и гриппом. Привитые против гриппа дети болеют в 4 раза реже. Заболевания у привитых протекают в легких формах без развития осложнений.
Профилактика инфекционных заболеваний для здоровых людей
Вопрос от пользователя Corey: Профилактика инфекционных заболеваний начинается с прививки? Расскажите, пожалуйста, подробнее о профилактике для здоровых людей.
В рамках Национального календаря профилактических прививок профилактируются такие инфекции, как дифтерия, коклюш, столбняк, корь, краснуха, паротит, полиомиелит, гепатит В, грипп, туберкулез, Хиб-инфекция. Первичный прививочный комплекс, как правило, состоящий из нескольких прививок проводится в раннем детском возрасте. Далее ставятся поддерживающие иммунитет дозы. В последние годы календарь прививок значительно меняется: расширяется перечень прививаемых инфекций и возрастные рамки для проведения поддерживающих доз.
Например: население, живущее в природном или городском очаге клещевого энцефалита все подлежит прививкам против данной инфекции с возраста 6 месяцев. В городе Нижнем Тагиле, благодаря массовой вакцинации населения и высокому уровню охвата профилактическими прививками, на протяжении последних лет не регистрируются случаи заболевания дифтерией, столбняком, полиомиелитом, корью, краснухой, паротитом. Регистрируется спорадическая (без очагов с распространением) заболеваемость дизентерией Зонне, острым гепатитом А, коклюшем. Ежегодно предупреждается возникновение до 46000 случаев заболевания ОРВИ и гриппа.
Заболевания, опасные для жизни
Вопрос от анонимного пользователя: После какого вирусного заболевания у человека проявляются необратимые последствия?
– Любое из вирусных заболеваний в зависимости от состояния иммунитета и наличия хронических заболеваний может привести к необратимым последствиям: стойкой утрате здоровья, формированию хронического процесса или летальному исходу. В настоящее время в связи с развитием медицины, появлением новых современных методов лечения существует возможность спасать от большинства инфекций.
По имеющимся данным заболевание бешенством человека приводит к 100% летальному исходу. Поэтому при укусе или ослюнении кожи и слизистых животным (особенно неизвестным или состояние которого невозможно оценить) необходимо немедленно провести экстренную профилактику бешенства антирабической вакциной.
В Нижнем Тагиле неблагоприятные последствия в виде осложнений после перенесенного заболевания, единичных летальных исходов регистрируются при заболевании клещевым энцефалитом и гриппом.
Вопрос от пользователя Мила: Расскажите, пожалуйста, про вирус, который вызывает тошноту, рвоту, диарею, сопровождается высокой температурой и не покидает организм как минимум неделю! Как можно себя обезопасить и какую профилактику можете посоветовать?
– Исходя из описанной клиники (тошнота, рвота, диарея, сопровождается высокой температурой и не покидает организм как минимум неделю) речь идет о наиболее распространенных в настоящее время кишечных вирусах: норовирусы и ротавирусы. Норовирусные и ротавирусные инфекции это инфекционные заболевания вирусной этиологии, которые распространяются преимущественно фекально-оральным механизмом передачи (через воду, пищу, руки при контакте с больным или загрязненными вирусов предметами).
Ротавирусная инфекция может передаваться воздушно-капельным путем. Вирусы очень устойчивы во внешней среде, сохраняются воде и на предметах до нескольких месяцев, не убиваются при хлорировании водопроводной воды. Дезинфекция эффективна только при применении средств, обладающих вирулицидным действием. Очень опасны для детей раннего и младшего возраста. Для заражения необходима очень маленькая доза. Источником является больной человек или носитель вируса.
Меры профилактики: употребление лучше только кипяченой воды, соблюдение правил приготовления и условий, сроков хранения готовой пищи, своевременная изоляция заболевших из организованных коллективов, от маленьких детей, проведение дезинфекции в окружении больного вирулицидными дезинфицирующими средствами.
Вопрос от пользователя Сергей Петрович: Здравствуйте! Как контролируется качество воздуха от всех видов загрязнения (пыль, биологическая грязь - микробы, вирусы, бактерии; химические испарения, запахи, аллергены) в дошкольных и школьных учреждениях, а так же в больницах и поликлиниках?
В соответствие с государственным заданием на проведение лабораторных исследований в рамках плановых мероприятий по контролю соблюдения санитарного законодательства в дошкольных учреждениях ежегодно проводится отбор проб воздуха закрытых помещений для определения химических показателей (формальдегид, фенол, фталаты, ртуть). За последние 7 лет превышение предельно-допустимых концентраций не выявлено.
Ежегодно регистрируется до 2-3% неудовлетворительных проб по микробиологическим показателям.
Инфекционные заболевания в Нижнем Тагиле
Вопрос от пользователя Corey: Ольга Игоревна, расскажите, какое заболевание чаще всего встречается среди тагильчан?
Есть ли у вас какие-нибудь статистические данные по заболеваниям в Нижнем Тагиле?
Количественный учет организован в отношении острых респираторных вирусных инфекций и гриппа, не имеющего лабораторного подтверждения. Наиболее часто жители города болеют острыми респираторными заболеваниями. Они составляют 83% от всех зарегистрированных инфекций. На втором месте пневмония – 3,2%, третьем - ветряная оспа (2,8%), четвертом – острые кишечные инфекции (2,7%).
Экономический ущерб от зарегистрированных на территории города Нижний Тагил в 2012 году инфекционных заболеваний составил 171 миллион рублей, без учета заболеваемости ОРВИ и гриппа – 28 миллионов рублей.
Вопрос от анонимного пользователя: Какие недочеты в обеспечении профилактики заболеваний в Нижнем Тагиле вы видите?
Приходят ли добровольно ставить профилактические прививки или обычно только по принуждению (санкнижка, т.д.)
– Самая главная проблема профилактики это низкий уровень информированности населения по проблемам профилактики инфекционных заболеваний, низкий уровень мотивированности каждого из жителей города к сохранению собственного здоровья, здоровья своих детей и соблюдению санитарных правил, которые по сути своей содержат наиболее полные комплексы мер, позволяющих профилактировать инфекции.
Над этой проблемой необходимо работать прежде всего тем, кто профессионально занимается профилактикой: работникам лечебно-профилактических учреждений, учреждений Роспотребнадзора. Кроме того проведение профилактических мероприятий относится к сфере обязанностей руководителя каждого учреждения и организации в соответствие с их профессиональной деятельностью.
Для наведения порядка в планировании, учете информации о проведенных прививках, профилактических осмотрах населения, хотелось, чтобы в городе появилась единая система учета прививок и результатов обследований. Это поможет планировать и проводить профилактические мероприятия в отношении конкретных групп риска.
Читайте также:
- Дифференциальная диагностика острых кишечных инфекций и острого аппендицита
- Какой белок входит в состав фибрилл спирохет
- Инфекционное заболевание животных вызываемое пироплазмами
- Профилактика от инфекции в урологии
- Инфекционные агенты в воде
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Copyright © Иммунитет и инфекции