Отек на ноге у ребенка инфекция
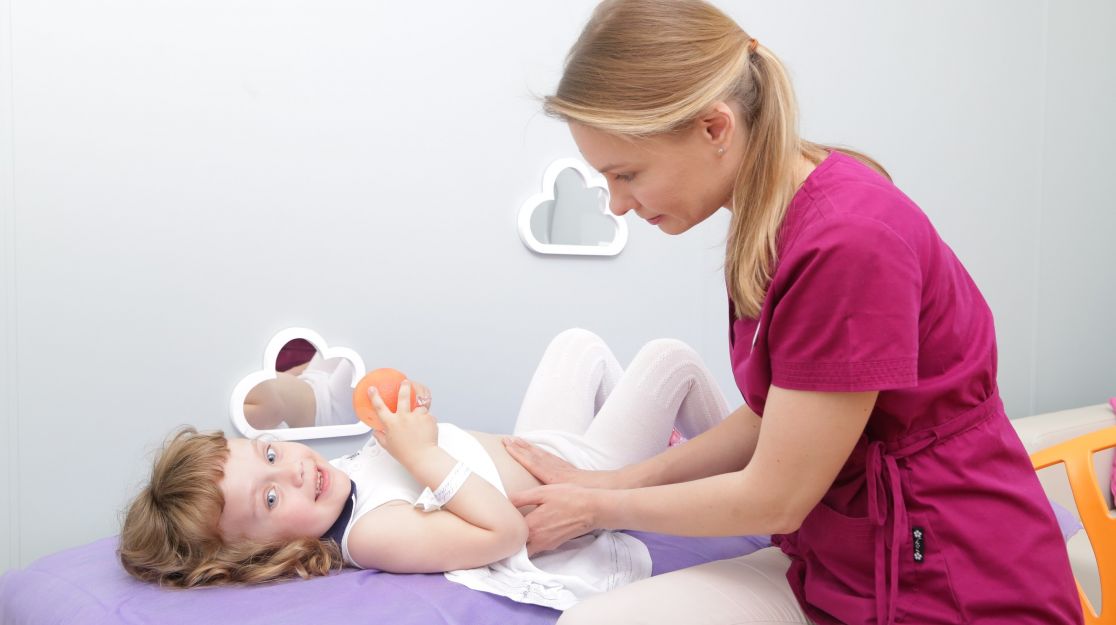

Покраснение и отек мягких тканей у ребёнка с первого взгляда нестрашный симптом. Многие родители думают, что ребёнок ударился и не придают этому признаку должного значения. Однако покраснение и отек - это предвестник многих серьёзных заболеваний, при которых необходима медицинская помощь. Среди них: тромбоз, флебит после травмы, флегмона, абсцесс, панариций и рожа. Если вы заметили у своего ребенка покраснение и отек, обратитесь к педиатру. Он поставит предварительный диагноз и, возможно, направит на консультацию к хирургу (если будут подозрения на хирургическую патологию).
Специалист Фэнтези по детской хирургии
Доктор медицинских наук, профессор.
Очень внимательный, тактичный и опытный доктор - стаж больше 28 лет. Диагностирует и лечит по принципам доказательной медицины. Специалист в эндоскопической хирургии.
Опыт работы: Второй Московский государственный медицинский институт им. Н.И. Пирогова, Детская городская клиническая больница № 13 им. Н.Ф. Филатова.
Записаться на прием
Отек и покраснение мягких тканей: при каких болезнях бывает?

Тромбоз - это сосудистая патология, при которой в сосуде образуется тромб (сгусток крови). Новорожденные и недоношенные дети часто подвержены тромбозам различного происхождения.
Флебит после травмы. Особое внимание следует удалить флебиту - заболеванию вен, при котором происходит воспаление и разрушение венозных стенок. Место поражения краснеет, кожа становится горячей и болезненной, возможен жар, слабость и головокружение.
Флегмона - еще одно заболевание, сопровождающееся покраснением и отеком мягких тканей. Это острая инфекция кожи и подкожной клетчатки. Она стремительно распространяется, происходит процесс омертвления подкожной клетчатки, возможен сепсис.
Абсцесс - гнойное воспаление тканей, характеризуется покраснением и отеком. Гной скапливается в замкнутой полости.
Панариций – часто встречающееся у детей и подростков острое гнойное заболевание, при котором происходит воспаление тканей пальцев рук, реже пальцев ног, чаще поражаются ногтевые фаланги. Сопровождается покраснением и отеком, болью и чувством утомляемости, возможно повышение температуры.
Рожа – еще одно заболевание, которое характеризуется отеком и покраснением мягких тканей, однако имеет инфекционную природу. При роже поражается кожа, причина поражения - стрептококковая инфекция.
Детский хирург Фэнтези поставит верный диагноз в случае покраснения и отека мягких тканей, назначит эффективное и безопасное лечение. Доктор остается с вами на связи после приема, чтобы контролировать процесс выздоровления.
С таким неприятным явлением, как отеки ног, знакомы многие. Чаще всего проблема быстро исчезает сама собой, достаточно лишь дать ногам отдых на несколько часов. Гораздо хуже, когда отеки возникают регулярно, сопровождаются болью, изменениями окраски кожных покровов и другими тревожными симптомами. Это может быть признаком одного из заболеваний, о которых мы расскажем.

Сердечная недостаточность
Отеки, вызванные сердечной недостаточностью, имеют следующие особенности:
- отеки образуются на голенях обеих ног;
- они не причиняют боли, но становятся болезненными при надавливании;
- кожа на отекших участках синюшного оттенка, холодная на ощупь;
- отеки неподвижны;
- жидкость скапливается к вечеру либо к утру (после сна).

Ревматизм и ревмокардиты
Ревматизм – недуг неинфекционной природы, проявляющийся воспалением суставов, а также различных отделов сердца (миокардитами, эндокардитами и перикардитами). Болезнь, как правило, сопровождается симметричными отеками ног, безболезненными при надавливании. Жидкость накапливается постепенно, отечность нарастает к вечеру, а за ночь исчезает полностью или частично. При ревмокардитах также наблюдаются лихорадка, одышка (даже в состоянии покоя), дискомфорт в области сердца (появляется в положении лежа на левом боку), нарушения сердечного ритма. Развитие ревматизма и ревмокардитов чаще всего происходит на фоне стрептококковой инфекции, первично поражающей дыхательные пути. Подобные заболевания требуют серьезного лечения, поэтому больной должен находиться под наблюдением врача. Важно отметить, что первые признаки данных заболеваний часто смазаны, их легко перепутать с обычной усталостью или последствиями пережитого стресса. Игнорировать названные симптомы очень опасно, поскольку при отсутствии лечения недуг может перейти в хроническую форму.

Венозная недостаточность
Варикозная болезнь – весьма распространенная проблема, преследующая около трети женщин старше 30 лет и более половины дам пенсионного возраста. Первыми признаками являются ощущение тяжести и боли в ногах, а также постепенное развитие отеков на икрах и лодыжках, усиливающееся к вечеру и исчезающее после ночного отдыха. Если болезнь не лечить, вены на ногах становятся заметными. Они напоминают извитые, корявые шнуры с выпуклыми узлами. В тяжелых случаях кожа на лодыжках приобретает коричневый оттенок, появляются кровоизлияния и трофические язвы.
Венозная недостаточность нижних конечностей – опасное состояние. Лечится оно длительно приемом лекарств и ношением компрессионного белья, а в ряде случаев – оперативным вмешательством.

Патологии почек
Нарушения работы почек приводят к застою жидкости в организме. Отеки ног, связанные с такими расстройствами, обычно располагаются на верхней части стоп. Они симметричные, мягкие на ощупь. В отличие от отеков, вызванных сердечно-сосудистыми патологиями, почечные чаще появляются по утрам. У пациентов, страдающих почечной недостаточностью, нередко наблюдается стремительное опухание нижних частей ног, спровоцированное неумеренным потреблением жидкости.
Диагностическими признаками, свидетельствующими о наличии проблем с почками, являются также отеки под глазами, изменения суточного количества, цвета и запаха мочи, тянущие боли в области поясницы.

Дисфункция щитовидной железы
Отечность обеих ног в области лодыжек может свидетельствовать о недостаточной выработке гормонов щитовидной железы. Отеки выглядят как подушечки, при надавливании пальцами на них остаются глубокие ямки. Если патология прогрессирует, может развиться микседема – состояние, проявляющееся скоплением жидкости во всех тканях организма. Кожа таких больных кажется одутловатой и безжизненной, ее поверхность грубеет, шелушится, приобретает желтоватый оттенок.

Аллергия
Аллергический отек ног может развиться в ответ на прием некоторых лекарственных препаратов, укусы насекомых или употребление отдельных видов продуктов. Поражение выглядит как плотная равномерная припухлость, на которой не остается следов при нажатии. Поверхность кожи краснеет, покрывается мелкой красноватой сыпью и сильно зудит. Пациент жалуется на боль в пораженной конечности, которая возникает при малейшем напряжении или длительном нахождении в одной позе.
Для решения проблемы необходимо срочно прекратить контакт с аллергеном и принять антигистаминный препарат.

Фото: cenczi, pixabay.com
Травмы
При переломе ноги в течение короткого времени образуется отек тканей, расположенных рядом с поврежденным участком кости. Кожа над поврежденным участком приобретает синюшный оттенок, возникает нарастающая боль. Конечность может зафиксироваться в неестественном положении.
При ушибе также развивается отек, который мешает нормально двигать ногой. Гематома появляется спустя несколько дней, а боль, поначалу резкая, постепенно стихает.
Если есть подозрение на травму ноги, ждать нельзя. Во избежание серьезных проблем необходимо срочно обратиться в травмпункт или больницу и пройти рентгенографию, чтобы выяснить характер повреждения.

Заболевания печени
При тяжелых поражениях печени (циррозе, злокачественных новообразованиях) развивается состояние, называемое портальной гипертензией. Оно связано с прекращением выработки альбумина, дефицит которого приводит к расстройству обмена веществ и застою крови в большом круге кровообращения. В результате образуются плотные отеки ног в области лодыжек. Другими признаками портальной гипертензии являются изменение оттенка кожи (пожелтение), покраснение ладоней рук, скопление жидкости в области передней брюшной стенки (асцит), затрудненность дыхания. У мужчин развивается гинекомастия (увеличение грудных желез).

Подагра
Подагра – это нарушение обмена веществ, при котором соли мочевой кислоты (ураты) накапливаются в организме. Они оседают во внутренних полостях суставов, в том числе суставов ног. В пораженных областях развиваются воспалительные процессы, проявляющиеся сильной приступообразной болью, покраснением кожи и отечностью.
Нарушения оттока лимфы
Нарушение оттока лимфы (лимфостаз) может быть обусловлено генетической предрасположенностью. Проблема возникает на фоне нарушения обмена веществ, занятий, связанных с чрезмерными нагрузками на ноги или в результате тяжелых заболеваний.
Патология обычно поражает одну из конечностей, причем жидкость скапливается под кожей по всей поверхности ноги. По мере развития заболевания к отекам, возникающим каждый вечер, прибавляются судороги и повышенная утомляемость ног. Если больной игнорирует проблему, конечность может опухнуть до такой степени, что перестанет функционировать. Кроме слоновости одной из ног, для лимфостаза характерны такие признаки, как общая слабость, частые головные боли, расстройства концентрации внимания. Нередко наблюдаются артралгия (боли в суставах при отсутствии признаков воспалительного процесса) и белый налет на языке.
Голодание
Процесс выведения воды из организма тесно связан с белковым обменом. Увлечение вегетарианством, безбелковыми монодиетами, разгрузочными днями или голоданием может привести к застою жидкости и появлению отеков ног. Если это происходит, следует отказаться от самостоятельного формирования рациона и обратиться к специалисту-диетологу, который составит диету с учетом особенностей организма пациента.

Отечность ног не всегда является признаком наличия патологии. У здорового человека она может появиться в результате:
- разового нарушения режима потребления жидкости;
- чрезмерного увлечения ходьбой или бегом;
- набора веса;
- ношения неправильно подобранной обуви;
- длительного сохранения неудобной позы.
Ноги часто отекают у женщин во время менструации или перед ней. У беременных неприятности такого рода могут возникать из-за колебаний гормонального фона.
Однако если отеки возникают регулярно, сопровождаются болями в ногах или в груди, покраснением кожи, повышением температуры всего тела или пораженного участка, затрудненностью дыхания или нарушениями сердечного ритма, ждать опасно – необходимо срочно обратиться к врачу.
Если вы не знали, то существуют две болезни под названием целлюлит.
От одной (косметической) чаще всего страдают женщины; вторая же болезнь (флегмона) представляет инфекцию глубоких слоев кожи и подкожной клетчатки, сообщает Health .

Помимо этого, такие бактерии, как стафилококк, гемофильный грипп и клостридия перфрингенс, также могут привести к развитию инфекции.
Обычно инфекция проникают под кожу в местах царапин, ран и повреждений на коже. Даже незначительная ссадина может привести к развитию заболевания.
Воспалительный целлюлит обычно поражает руки, ноги и стопы. Однако может появляться и на других частях тела.

Заболевание сопровождается покраснением, болью, отеком и жаром в местах заражения. Высокий шанс подхватить целлюлит именно в летние месяцы, так как жара может привести к аномалиям на коже.
Если вы подозреваете, что у вас воспалительный целлюлит, то как можно скорее обратитесь к врачу.
Любой человек может заразиться опасной кожной инфекцией. Однако существуют определенные условия, которые подвергают вас повышенному риску развития целлюлита:

Слабая иммунная система
Когда иммунитет слабеет, способность контролировать инфекцию снижается, что может привести к размножению вредоносных микроорганизмов.
Люди, болеющие раком и СПИДом, должны принимать особые меры предосторожности для поддержания чистоты кожи.

Диабет
Если у вас диабет, есть два способа заразиться целлюлитом. Первый связан с осложнениями, возникающими в результате высокого уровня глюкозы. Диабетическая невропатия (повреждение нервов) иногда приводит к потере чувствительности, особенно в стопах.
Второй способ заболевания: высокий уровень сахара в крови отрицательно влияет на функционирование иммунной системы, обеспечивая процветание бактерий и других инфекционных микроорганизмов.

Состояние кожи
Спортсмены также находятся в группе риска. Иногда в результате тренировок выскакивают волдыри, появляются трещины или шелушения кожи.
Экзема также повышает вероятность развития флегмона.

Хронические отеки
В этом случае лимфатическая жидкость, которая переносит инфекционные лейкоциты, накапливается в ногах и руках. Вероятность заболевания воспалительным целлюлитом увеличивается.
Лимфатическая жидкость также является плодородной почвой для процветания бактерий.

Раны и травмы
Все, что приводит к повреждению кожи, например, рана или ссадина, позволяет кожным бактериям проникнуть глубже в ткани организма. Необходимо регулярно промывать порезы царапины, а также следить за ними на предмет признаков инфекции.

Проблемы с венами
Это приводит к скоплению крови в ногах. Возникают боль, отеки и, в некоторых серьезных случаях, язвы. Все эти повреждения увеличивают вероятность, что бактерии глубже проникнут в ткани конечностей.
ОПРЕДЕЛЕНИЕ, ЭТИОЛОГИЯ и ПАТОГЕНЕЗ наверх
Ангионевротический отек (ангиоотек — АО) — отек подкожной или подслизистой клетчатки, возникающий вследствие расширения и повышения проницаемости кровеносных сосудов, который чаще всего нарастает в течение нескольких часов или минут, хорошо ограниченный, не симметричный, обычно расположен в области век, красной каймы губ (рис. 17.5-1), половых органов и дистальных частей конечностей, а также на слизистой оболочке верхних дыхательных путей и желудочно-кишечного тракта.
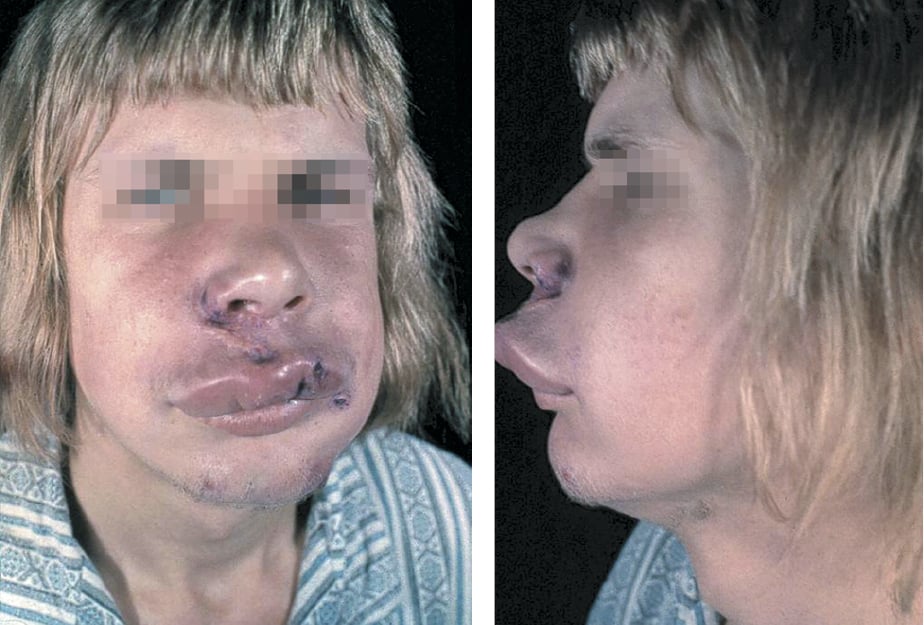
Рисунок 17.5-1. Ангионевротический отек
АО ассоциированный с крапивницей:
1) аллергический — лекарства (например, пенициллин и сульфаниламиды), еда (особенно — арахис, грецкие орехи, морепродукты, молоко, куриные яйца, продукты, которые содержат аллергены и вызывают перекрестную аллергическую реакцию с латексом, например, киви, бананы, авокадо и пищевые каштаны), латекс, яд насекомых;
2) неаллергический — НПВП, рентгеноконтрастные препараты, идиопатическая эозинофилия/гиперэозинофильный синдром, физические факторы (как сопутствующее заболевание при вибрационной, холодовой, холинергической или солнечной крапивнице); идиопатический.
Ангионевротический отек (АО) без сопутствующей крапивницы — наследственный (НАО):
1) связанный с дефицитом/сниженной активностью ингибитора С1 эстеразы (С1- INH ) (C1-INH-НАО):
а) тип I — снижение уровня C1-INH вследствие унаследованной аутосомно-доминантной мутации или мутации de novo (НАО 1 тип — 85 % случаев);
б) тип II — сниженная функциональная активность С1-INH при нормальном уровне С1-INH.
АО без сопутствующей крапивницы — приобретенный (ПАО):
1) идиопатический гистаминергический (отвечающий на лечение антигистаминными препаратами; IН-ПАО) — высвобождение гистамина из тучных клеток и/или базофилов кожи;
2) идиопатический негистаминергический (не отвечающий на лечение антигистаминными препаратами; InН-ПАО) — с участием брадикинина, механизм не известен;
3) ассоциированный с приемом иАПФ (иАПФ‑ПАО) — в следствие ингибирования инактивации брадикинина;
4) связан с дефицитом С1- INH (С1-INH-ПАО) — снижение уровня C1-INH при системных заболеваниях и лимфопролиферативных новообразованиях или присутствием аутоантител к С1-INH.
КЛИНИЧЕСКАЯ КАРТИНА И ЕСТЕСТВЕННОЕ ТЕЧЕНИЕ наверх
1. АО ассоциированный с крапивницей (у 40–50 % взрослых пациентов АО сосуществует с крапивницей): может возникнуть в любом месте, хотя, чаще всего, локализуется на лице, конечностях и половых органах. В тяжелых случаях возникает отек языка, глотки или гортани, что приводит к острой дыхательной недостаточности, которая может быть опасной для жизни. Симптомы неаллергического АО (напр., вызванного применением НПВП) такие же, как и аллергического AО.
Симптомы C 1-INH -ПАО такие же, как и в случае врожденного дефицита, но анамнез не указывает на семейный характер болезни, а симптомы могут на много месяцев опережать появление других симптомов системных заболеваний.
3. Отек быстро нарастает (до макс. 6 ч), покрывает лицо, редко дыхательную систему и желудочно-кишечный тракт, и в целом не угрожает жизни.
4. FXII-НАО: встречается в основном у женщин, симптомы появляются в период полового созревания, после начала использования гормональных контрацептивов или заместительной гормональной терапии, или в период беременности. С возрастом частота и тяжесть симптомов уменьшается; может полностью исчезнуть в возрасте 70–80 лет.
5. иАПФ-ПАО: встречается у 0,3 % лиц, принимающих ингибиторы АПФ и 0,13 % лиц, принимающих блокаторы рецепторов ангиотензина (БРА), чаще у женщин и в возрасте старше 65 лет, в 3–4 раза чаще встречается у людей черной расы по сравнению с белой, в ≈50 % случаев появляется в первую нед. применения лекарственного препарата, не зависит от типа ингибитора АПФ/БРА или его дозы. Отек занимает чаще всего губы, веки, ротовую полость (язык), горло и гортань, редко желудочно-кишечный тракт.
Диагностический алгоритм действия при АО, ассоциированном с крапивницей (появление крапивницы исключает диагноз C1-INH-НАО и C1-INH-ПАО) →разд. 2.1. У пациентов без сопутствующей крапивницы, прежде всего определите, принимают ли они ингибиторы АПФ, БРА или НПВП (исчезновение отека после отмены ингибиторов АПФ имеет решающее значение для диагностики). Проведите тщательный семейный анамнез возникновения отеков у родственников пациента. В случае подозрения на дефицит С1-INH →рис. 17.5-2. У пациентов в возрасте >30 лет исключите злокачественную опухоль и системное заболевание соединительной ткани.
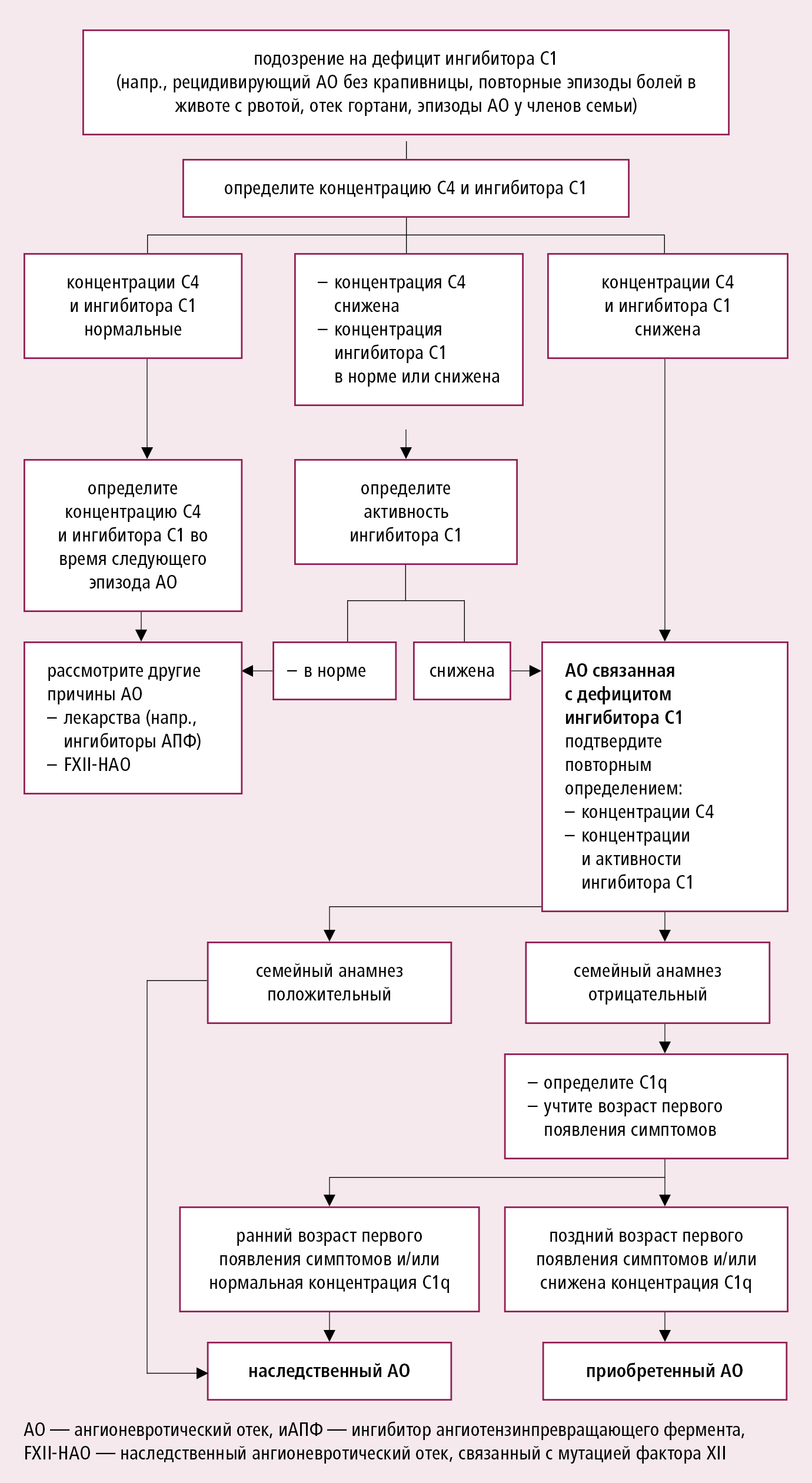
Рисунок 17.5-2. Алгоритм проведения диагностики в случае подозрения на дефицит ингибитора С1 (C1-INH) в качестве причины ангионевротического отека
Дополнительные методы исследования: АО связанный с крапивницей →разд. 17.4. При АО без крапивницы, особенно в случае рецидивирующего отека, назначьте исследования составляющих системы комплемента →рис. 17.5-2. В случаях хронического или рецидивирующего АО без видимой причины, рассмотрите вопрос о выполнении следующих тестов: общий анализ крови с формулой, СОЭ, C-реактивный белок, D-димер, общий анализ мочи, антинуклеарные антитела, обследование щитовидной железы (особенно в случае заболеваний щитовидной железы и других аутоиммунных заболеваний в семейном или личном анамнезе). В случае боли в животе может быть показано выполнение рентгенологического обследования, УЗИ или КТ органов брюшной полости, а в случае симптомов респираторного заболевания — рентгенологическое обследование грудной клетки (при АО редко появляется жидкость в плевральной полости).
Прежде всего, исключите острую анафилаксию и отек гортани, кроме того: гормональные изменения у женщин (симметричный отек лица и ладоней), сердечную недостаточность (тестовидный отек конечностей), синдром верхней полой вены (хронической отек лица), острый аллергический контактный дерматит, рожа или воспаление подкожной ткани лица, лимфедема, опоясывающий лишай, болезнь Крона полости рта и губ, системные заболевания соединительной ткани (напр., дерматомиозит), острый живот.
Лечение в остром периоде болезни
Лечение приступа АО зависит от расположения отека; отеки расположенные на периферии (руки, ступни, промежность), могут не требовать немедленного лечения.
1. В случае угрозы острой дыхательной недостаточности: когда возникает стридор или значительный отек лица и верхних дыхательных путей (отек языка, слизистой оболочки полости рта и глотки, охриплость) → рассмотрите быстрое проведение эндотрахеальной интубации →разд. 24.19.1; при АО, связанным с крапивницей — меры, как и при анафилаксии →разд. 17.1. Больных с острым отеком глотки и верхних дыхательных путей понаблюдайте в течение ≥24 ч.
2. Отек желудочно-кишечного тракта: использовать анальгетики, релаксанты, противорвотные препараты, а также инфузионную терапию в/в.
3. Острый периферический отек (руки, ноги, промежность) может не требовать немедленного лечения.
4. АО ассоциированный с крапивницей (напр., после принятия НПВП) лечение, как при острой крапивнице →разд. 17.4.
5. С1- INH -НАО I типа и II типа, а также С1-INH -ПАО: адреналин, антигистаминные препараты являются неэффективными (примените их, если неизвестен тип АО); в зависимости от тяжести примените:
1) концентрат C 1-INH — полученный из плазмы С1-ингибитор (pdC1-INH) — лекарственный препарат выбора при угрожающих жизни отеках, безопасный и хорошо переносимый. Клинический эффект появляется после 0,5–1,5 ч, симптомы исчезают в течение ≈24 ч. Одна единица pdC1-INH является эквивалентом С1-INH, содержащегося в 1 мл плазмы крови человека. Беринерт 20 ЕД/кг массы тела, медленно (4 мл/мин) в/в → примените в лечении НАО I и II типа у взрослых, детей и младенцев. У пациентов >12 лет, применяется также рекомбинантный аналог человеческого C1-INH — конестат альфа (не зарегистрирован в РФ) у больных модуляторы кининового каскада — экаллантид (не зарегистрирован в РФ) и икатибант 30 мг п/к в складку кожи в области живота; клинический эффект в течение 4 ч после введения. Если симптомы сохраняются, показано введение последующих доз икатибанта с интервалом в 6 ч (макс. 3 инъекций в течение 24 ч).
3) свежезамороженная плазма — введите (400 мл) в крайнем случае, при самых тяжелых атаках АО, когда концентрат C1-INH и икатибант не доступны; как ни парадоксально это может усугубить симптомы AО.
5. FXII-HAО: описано благоприятное воздействие икатибанта и исчезновение отека в течение 1–2 ч после введения препарата. Эффективность даназола сомнительная.
6. AО, связанные с применением ингибиторов АПФ: отмените ингибиторы АПФ и БРА.
Отеки, возникающие на фоне приема иАФП наиболее часто локализуются в области головы и шеи. Риск развития жизнеугрожающей атаки не зависит ни от продолжительности приема препарата, ни от дозы препарата. Лечение стандартными схемами антигистаминных средств и системных ГКС (используемых для купирования других видов АО), как правило, не приносит эффекта. По данным клинических исследований, отмечен хороший эффект от использования антагониста брадикининовых рецепторов (икатибанта п/к), ограниченные данные имеются об эффективном использовании ингибитора С-1 эстеразы и экалантида. Эти препараты для купирования АО, вызванного иАПФ, в настоящее время применяются off label. Пациент должен оставаться под наблюдением не менее 24 часов в связи с риском повторной жизнеугрожающей атаки. иАПФ и антагонисты рецепторов ангиотензина II должны быть отменены, но АО могут рецидивировать до 6 месяцев после отмены препаратов.
7. IH -ПАО: введите ГКС в/в или п/о и адреналин в/м, с целью профилактики примените антигистаминные препараты.
8. InH ПАО: антигистаминные препараты, ГКС и адреналин неэффективны (но применяйте их, в случае, если тип АО не установлен); с целью профилактики примените транексамовую кислоту п/о (3 г/сут).
1. AО, связанный с крапивницей →разд. 17.4.
2. C1-INH-НАО I и II типа
1) избегание провоцирующих факторов ;
2) краткосрочная профилактика у больных перед планируемым оперативным вмешательством, связанным с компрессией или нарушением целостности желудочно-кишечного тракта либо дыхательных путей:
а) за 1–6 ч до операции примените концентрат С1-INH в дозе, зависящей от массы тела, как при лечении острой фазы НАО. В случае необходимости введите следующую дозу ЛС, которую следует приготовить заранее;
3) долгосрочная профилактика рекомендована больным в зависимости от частоты приступов (обычно >1/мес.), их тяжести, качества жизни больных, доступности медицинской помощи, а также эффективности лечения острого отека):
а) концентрат C1‑INH — ЛС выбора, также во время беременности и кормления грудью;
б) даназол — длительное применение андрогенов может вызвать увеличение массы тела, нарушения менструального цикла или аменорею, а также вирилизацию у женщин, снижение либидо, акне, утомляемость, головную боль, артериальную гипертензию, холестаз и нарушение функции печени. Регулярно (каждые ≈6 мес.) проверяйте печеночные пробы и липидный профиль. Не применяйте андрогенов в период беременности, в период кормления грудью, а также у больных раком простаты. При длительном применении не превышайте дозы 200 мг/сут (в ср. 100–200 мг/сут), по истечении месяца от внедрения терапии увеличьте или уменьшите дозу в зависимости от клинического состояния.
в) транексамовая кислота (менее эффективна по сравнению с андрогенами, применяйте исключительно в том случае, если концентрат C1‑INH недоступен, а также противопоказано применение даназола) 30–50 мг/кг/сут. в 2-х или 3-х разделенных дозах.
3. FXII - НАО: больные женщины не могут использовать препараты, содержащие эстрогены (контрацепция, заместительная гормональная терапия).
4. C 1-INH -ПАО: лечение такое же, как при C1-INH-HAО I и типа II; необходимо лечение основного заболевания, иногда проведение плазмафереза и применение цитотоксических препаратов, андрогенов и транексамовой кислоты.
5. Беременность и период родов: проинструктируйте женщин, планирующих беременность, о самостоятельном применением лекарственных препаратов и отмените у них даназол (андрогены). В случае острых приступов C1‑INH‑НАО I типа или II типа, а также для профилактики применяйте pdC1‑INH. Во время родов обеспечьте возможность применения концентрата C1‑INH при необходимости. Если планируется кесарево сечение, необходимо проведение эндотрахеальной интубации. Помните, что в период родов существует высокий риск возникновения отека.
Читайте также:


