Острая сердечная недостаточность при инфекционных заболеваниях
справочника
Неотложные состояния в практике врача-терапевта
Острая сердечная недостаточность – острое нарушение сократительной способности миокарда и уменьшение систолического и минутного объемов сердца, проявляющееся кардиогенным шоком, отеком легких, острым легочным сердцем.
ОСН характеризуется резким или постепенным ухудшением признаков и, в результате, необходимостью ургентной терапии. Эти признаки – результат тяжелого застоя в легких вследствие повышенного давления в левом желудочке. ОСН может возникать у пациентов с сохраненной или сниженной фракцией выброса. Сопутствующие кардиальные состояния, такие как ИБС, гипертония, клапанные заболевания сердца, предсердные аритмии и/или некардиальные состояния (почечная дисфункция, диабет, анемия) могут усиливать проявления ОСН.
ОСН состоит из 3 клинических состояний: (1) ухудшение сердечной недостаточности (ХСН), ассоциированное со сниженной или сохраненной фракцией выброса левого желудочка (70% всех обращений); (2) сердечная недостаточность, впервые возникшая (например, после обширного инфаркта миокарда, резкого повышения артериального давления) – 25% всех обращений; и (3) сердечная недостаточность, рефрактерная к терапии с тяжелой левожелудочковой дисфункцией, ассоциированной со сниженным сердечным выбросом (5% обращений).
Основные этиологические факоры:
· Ишемическая болезнь сердца.
· Острый коронарный синдром.
· Гемодинамические осложнения острого инфаркта миокарда.
· Инфаркт правого желудочка.
· Клапанные дефекты
- Клапанные стенозы.
- Недостаточность клапанов.
- Эндокардиты.
- Расслоение аорты.
· Миопатии
- Кардиомиопатии.
- Острый миокардит.
· Гипертензия и острая аритмия
· Нарушения гемоциркуляции
- Септицемия.
- Тиреотоксикоз.
- Анемия.
- Шунты (дефекты) МЖП.
- Тампонада сердца.
- Эмболия легочной артерии.
Ухудшение или декомпенсация ХСН:
- прогрессирующее ухудшение течения установленной ХСН на фоне лечения; - доказательства системного и легочного застоя (по большому и малому кругу кровообращения).
Отек легких:
- выраженное нарушение дыхания, тахи- и ортопноэ, одышка при незначительной нагрузке. Артериальное насыщение кислородом – менее 90% до начала оксигенотерапии.
СН на фоне гипертензии:
- признаки и симптомы СН на фоне повышенного артериального давления и относительно сохранной систолической функции левого желудочка;
- признаки повышенного тонуса симпатико-адреналовой системы с тахикардией и вазоконстрикцией.
Кардиогенный шок:
- признаки органной гипоперфузии и застоя в легких.
Изолированная правожелудочковая СН:
- незначительные изменения фракции выброса при отсутствии признаков застоя в легких.
ОКС и СН:
- у многих больных с ОСН имеют место клиническая картина и лабораторные подтверждения ОКС.
Нарушения ритма:
- эпизоды ОСН часто сопровождаются или провоцируются аритмиями (брадикардия, фибрилляция предсердий, желудочковая тахикардия).
Физикальные методы обследования
· Сбор анамнеза:
- жалобы на одышку/удушье,
- сухой кашель,
- кровохарканье,
- ощущение страха смерти.
При развитии отека легких:
- кашель с пенистой мокротой, часто окрашенной в розовый цвет,
- ортопноэ.
· Аускультация сердца с определением качества сердечных тонов (наличие III и IV тонов, наличие и характер шумов).
· Выявление признаков периферического атеросклероза (у пожилых):
- неравномерный пульс,
- шумы на сонных артериях и брюшной аорте.
· Оценка давления заполнения правого желудочка (по венозному давлению, измеренному в наружной яремной или верхней полой вене).
· Оценка давления заполнения левого желудочка (при повышении – наличие влажных хрипов в легких и/или признаков застоя крови в легких при рентгенографии грудной клетки).
Лабораторные исследования
· Общий анализ крови, включая определение количества тромбоцитов, уровня мочевины, креатинина, трансаминаз, калия, натрия, сахара крови, МВ-фракций КФК, сердечных тропонинов
I или T (небольшое повышение возможно при ОСН без ОКС), анализ мочи;
· определение МНО – у пациентов, получающих непрямые антикоагулянты, и при тяжелой СН;
· D-димер – при подозрении на тромбоэмболические осложнения (может быть ложно-положительным при высоком уровне СРБ и у больных с длительной госпитализацией);
· инвазивная оценка газового состава артериальной крови с определением параметров, характеризующих ее pO2, pCO2, pH и дефицит оснований;
· у больных без очень низкого СВ и шока с вазоконстрикцией; альтернативой могут служить пульсовая оксиметрия и определение CO2 в конце выдоха;
· для оценки баланса поступления кислорода и потребности в нем можно определять SvO2;
· при кардиогенном шоке и длительно существующем синдроме малого выброса рекомендуется определять pO2 смешанной венозной крови в ЛА;
· определение мозгового натрийуретического пептида (МНП) в плазме крови для исключения или подтверждения наличия хронической сердечной недостаточности (ХСН) у пациентов, госпитализированных в стационар с жалобами на одышку. Уровень BNP > 400 пг/мл и NT-proBNP > 2000 пг/мл подтверждают ХСН.
Инструментальные и другие виды диагностики
· ЭКГ:
- оценка ритма,
- признаки перегрузки желудочков и предсердий.
· Рентгенография органов грудной клетки:
- оценка размеров и четкости тени сердца,
- выраженность застоя крови в легких.
· Эхокардиография:
- применяют для оценки и мониторирования локальной и общей функции желудочков сердца, структуры и функции клапанов, патологии перикарда, механических осложнений инфаркта миокарда, объемных образований сердца. Сердечный выброс можно оценить по скорости движения контуров аорты или легочной артерии.
· Допплеровское исследование:
- определяют давление в легочной артерии (по струе трикуспидальной регургитации) и мониторируют преднагрузку левого желудочка.
Дифференциальная диагностика
· Кардиальные причины:
- ишемия,
- пороки сердца,
- разрыв клапана,
- расслоение аорты,
- аритмии,
- эндокардит,
- миокардит,
- гипертонический криз.
· Легочные причины:
- ХОБЛ,
- пневмония,
- ТЭЛА,
- ОРДС,
- другие заболевания легких.
· Почечная недостаточность с перегрузкой жидкостью.
· Тиреотоксикоз.
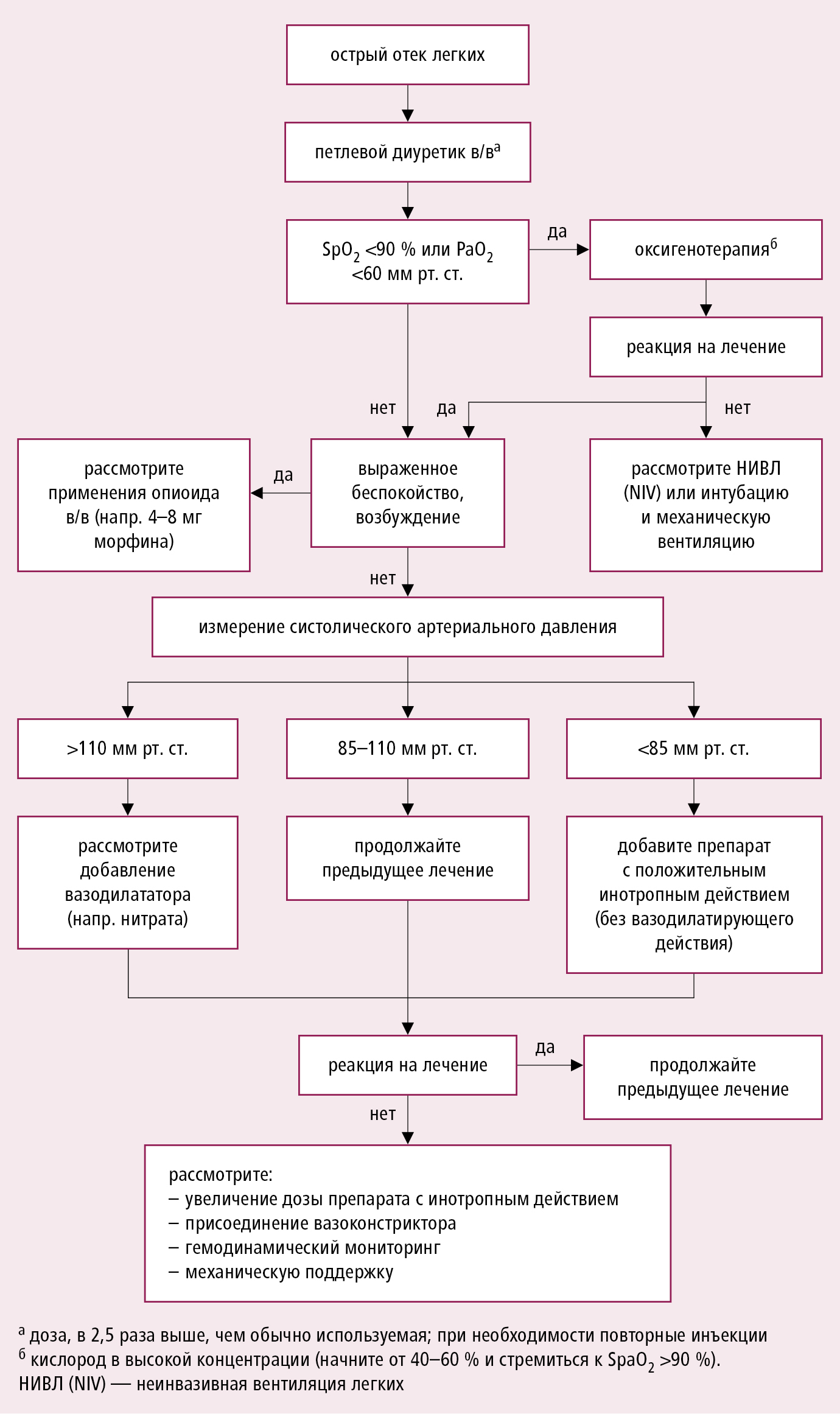
· Оксигенотерапия – начинать рекомендуется как можно раньше больным с гипоксией до достижения артериального кислородного насыщения более 95%.
· Неинвазивная вентиляция (НИВ) с положительным давлением выдоха должна начинаться как можно раньше (ургентно) всем больным с признаками отека легких и гипертензивной острой СН. С повышенной осторожностью применяется НИВ при кардиогенном шоке и правожелудочковой недостаточности.
· Интубация и искусственная вентиляция применяются при неэффективности НИВ или гиперкапнии.
Фармакотерапия
· Морфин показан при раннем лечении тяжелой ОСН, особенно при наличии боли, возбуждения и выраженной одышки.
· Вазодилататоры (являются средством выбора у больных без артериальной гипотонии и выраженных клапанных стенозов при наличии признаков гипоперфузии, венозного застоя в легких, снижения диуреза). Перед назначением вазодилататоров необходимо обеспечить достаточное давление заполнения желудочков сердца (устранить гиповолемию):
- нитраты,
- нитропруссид натрия,
- низеритид.
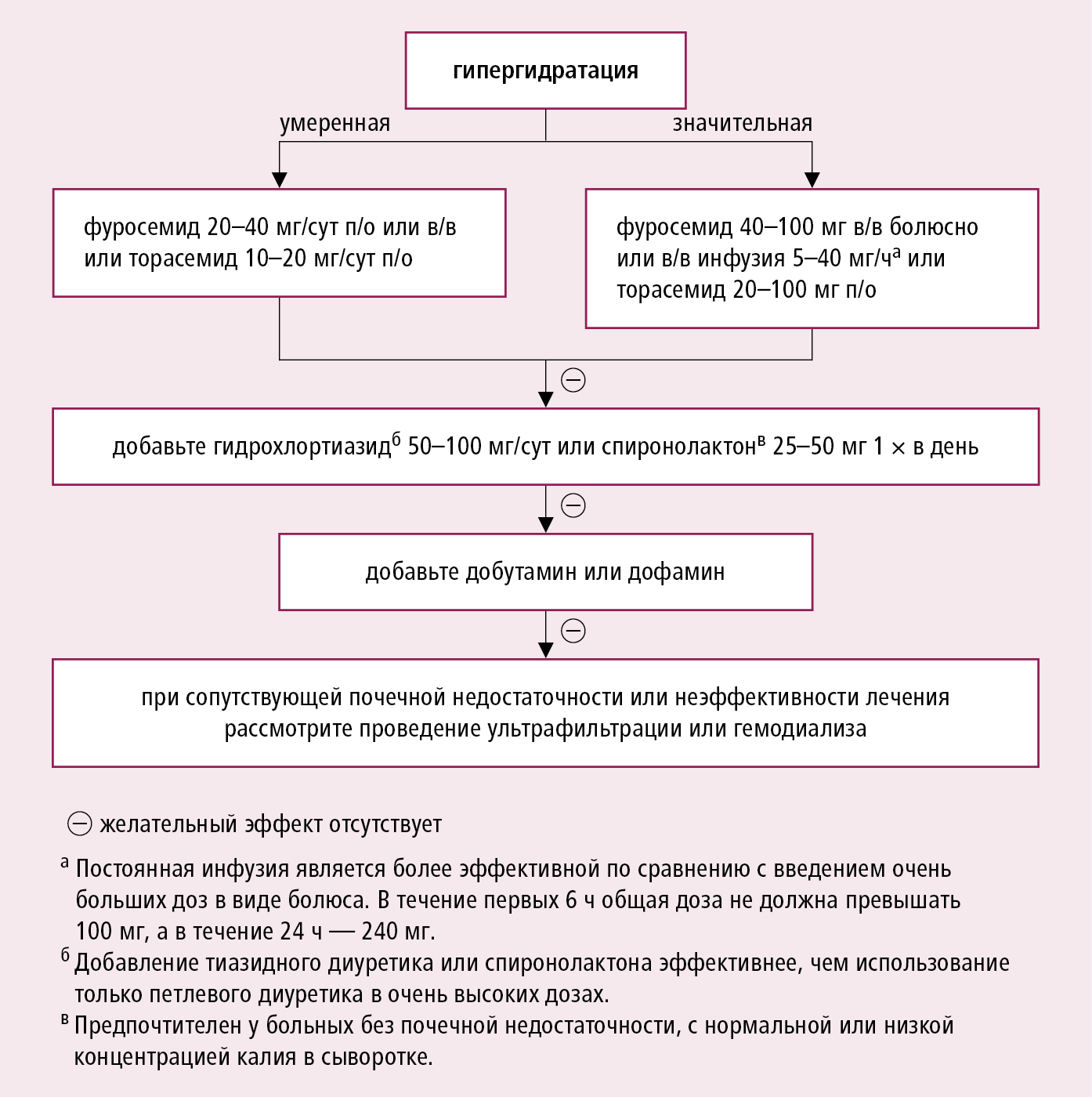
· Диуретики (показаны при ОСН с симптомами задержки жидкости, в острой фазе вводятся внутривенно):
- при первых проявлениях ОСН следует внутривенно ввести 40-100 мг фуросемида или 20-100 мг торасемида (трифас). В/в введение петлевых диуретиков оказывает одновременно вазодилатирующее действие, проявляющееся быстрым (через 5-30 мин.) снижением давления в ПП и ДЗЛА, а также уменьшением легочного сосудистого сопротивления.
· Инотропные средства:
- допамин,
- добутамин,
- левосимендан,
- ингибиторы фосфодиэстеразы, адреналин, норадреналин, сердечные гликозиды показаны при наличии признаков периферической гипоперфузии (артериальная гипотония, ухудшение функции почек) или застоя, несмотря на введение диуретиков и вазодилататоров в оптимальных дозах.
· Хирургические методы лечения:
- реваскуляризация миокарда,
- коррекция анатомических дефектов сердца, включая протезирование и реконструкцию клапанов,
- механические средства временной поддержки кровообращения.
Наиболее важным диагностическим методом при определении показаний к операции является ЭхоКГ.
ЭТИОЛОГИЯ и ПАТОГЕНЕЗ наверх
ОСН может развиваться de novo , то есть, у лица без дисфункции сердца в анамнезе, или как острая декомпенсация ХСН.
1) приводящие к быстрому нарастанию симптоматики: острый коронарный синдром (инфаркт миокарда или нестабильная стенокардия, приводящие к ишемии и дисфункции значительной зоны миокарда, механические осложнения острого коронарного синдрома, инфаркт миокарда правого желудочка), гипертонический криз, нарушение ритма сердца и проводимости, тромбоэмболия легочной артерии, тампонада сердца, расслоение аорты, перипартальная кардиомиопатия, стресс-индуцированная кардиомиопатия ( takotsubo ), осложнения хирургических вмешательств, напряженный пневмоторакс;
2) приводящие к более медленному нарастанию симптоматики: инфекции (в т. ч. миокардит (кроме гигантоклеточного) и инфекционный эндокардит), метаболические и гормональные нарушения (напр., дисфункция щитовидной железы, феохромоцитома, кетоацидоз при сахарном диабете), гипергидратация, синдром высокого сердечного выброса (тяжелая инфекция, особенно сепсис, тиреотоксический криз, анемия, артериовенозные фистулы, болезнь Педжета).
ОСН, как правило, развивается вследствие уже имеющегося повреждения сердца. Возможно выделение вариантов ОСН в зависимости от причины, лежащей в её основе, или провоцирующих факторов, например, ОСН при острой тромбоэмболии лёгочной артерии, острая декомпенсация ХСН.
Самая частая причина, особенно в пожилом возрасте — ишемическая болезнь сердца. У лиц более молодого возраста преобладают: дилатационная кардиомиопатия, нарушение сердечного ритма, врожденные и приобретенные пороки сердца, миокардит.
КЛИНИЧЕСКАЯ КАРТИНА И ЕСТЕСТВЕННОЕ ТЕЧЕНИЕ наверх
1. Субъективные и объективные симптомы:
1) ретроградного застоя:
а) в большом круге кровообращения (правожелудочковая недостаточность) — периферические отеки (отеки тестоватой консистенции вокруг косточек или крестцовой зоны; могут не успеть появиться), расширение яремных вен и пальпаторная болезненность в эпигастрии (вследствие увеличения печени), иногда — транссудат в серозных полостях (плевральной, брюшной, перикардиальной);
б) в малом круге кровообращения (левожелудочковая недостаточность → отек легких) — одышка, учащенное дыхание и одышка в положении сидя, влажные хрипы над легочными полями
2) снижения сердечного выброса (периферической гипоперфузии; встречаются редко, указывают на худший прогноз) — быстрая утомляемость, ощущение слабости, аменция, сонливость; кожа бледная, холодная, влажная, иногда периферический цианоз, нитевидный пульс, гипотензия, олигурия;
3) основного заболевания, вызвавшего ОСН.
Согласно рекомендациям ESC (2016) рекомендуют применять классификацию больных на основании т. н. гемодинамического профиля. Наличие или исключение застоя (застой = влажный профиль vs без застоя = сухой профиль) и периферической гипоперфузии (периферическая гипоперфузия = холодный профиль vs правильная периферическая перфузия = теплый профиль), прежде всего на основании объективного обследования (иногда дополнительно лабораторными исследованиями), определяет диагноз 4 основных профилей больных и дает возможность разработать дальнейшую тактику (→рис. 2.19‑2). Внимание: гипоперфузия не является синонимом гипотензии — у большинства больных артериальное давление в пределах нормы либо повышенное.
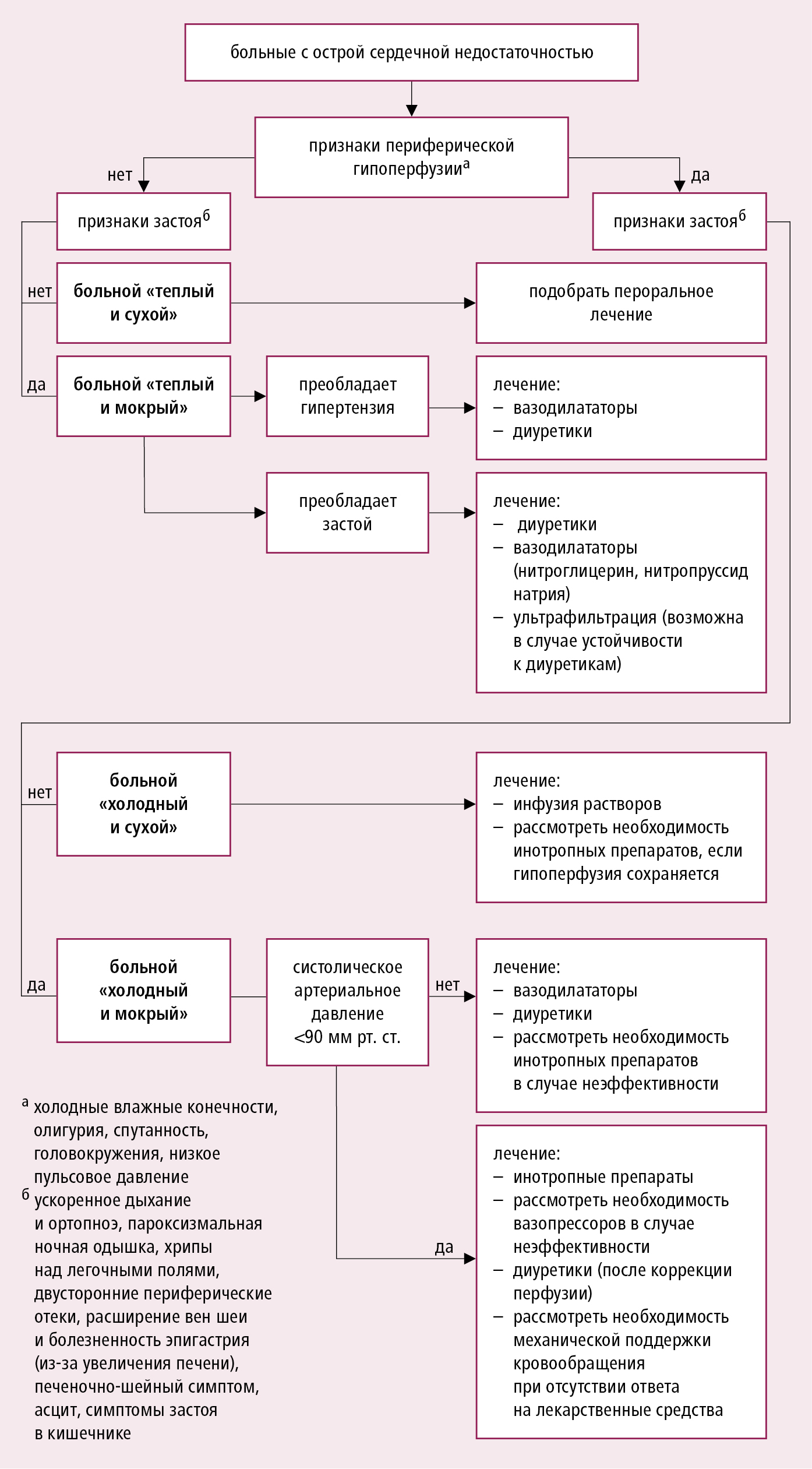
Рисунок 2.19-2. Алгоритм лечения больных с острой сердечной недостаточностью в зависимости от клинической картины на раннем этапе заболевания (на основании рекомендаций ESC 2016, модифицировано)
2. ОСН может протекать как:
1) обострение или декомпенсация ХСН — симптомы застоя крови в большом и малом кругах кровообращения;
3) ОСН с высоким артериальным давлением — субъективные и объективные симптомы СН сопровождаются высоким артериальным давлением и, как правило, сохраненной систолической функцией левого желудочка, признаками повышенного тонуса симпатической нервной системы, с тахикардией и спазмом кровеносных сосудов; пациент может быть в состоянии нормоволемии или только незначительной гипергидратации, часто появляются объективные симптомы отека легких без симптомов застоя в большом круге кровообращения;
4) кардиогенный шок — гипоперфузия тканей вследствие ОСН, типично систолическое артериальное давления 30 мм рт. ст., анурия или олигурия, часто — нарушения ритма сердца; быстро развиваются симптомы гипоперфузии органов и отека легких;
5) изолированная правожелудочковая ОСН — синдром малого выброса без отека легких, повышение давления в яремных венах с увеличением печени или без;
На основании субъективных и объективных симптомов, а также результатов дополнительных исследований.
Дополнительные методы исследования
1. ЭКГ: обычно наблюдаются изменения, вызванные основным заболеванием сердца, чаще признаки ишемии миокарда, нарушения ритма и проводимости.
2 . РГ грудной клетки: кроме симптомов основного заболевания может выявить застой в малом круге кровообращения, жидкость в плевральных полостях и увеличение камер сердца.
3. Эхокардиография: выявляет функциональные нарушения (систолическую или диастолическую дисфункцию, дисфункцию клапанов) или анатомические изменения сердца (напр., механические осложнения инфаркта миокарда).
4. УЗИ грудной клетки: дает возможность визуализации интерстициального отека легких; УЗИ брюшной полости — проводят с целью измерения ширины нижней полой вены и оценки асцита.
5. Лабораторные исследования: обязательные — общий анализ крови, концентрации креатинина, мочевины, калия и натрия, глюкозы, сердечных тропонинов, активность ферментов печени в крови, газометрия артериальной крови (у пациентов с незначительной одышкой ее можно заменить пульсоксиметрией, за исключением случаев шока с очень низким сердечным выбросом и периферическим вазоспазмом). Определение мозгового натрийуретического пептида (BNP/NT-proBNP) поможет в дифференциальной диагностике сердечной (увеличение концентрации) и внесердечной причин одышки; помните, что у пациентов со стремительно нарастающим отеком легких или острой митральной недостаточностью концентрации пептидов в момент госпитализации могут еще находиться в пределах нормы. Определение D-димера — показано у больных с подозрением на острую тромбоэмболию легочной артерии.
6. Эндомиокардиальная биопсия: показания →разд. 2.19.1.
Следует быстро (макс. в течение 120 мин) установить, является ли ОСН следствием болезни, при которой необходимы специфические действия: коронарография и возм. реваскуляризация в случае ОКС или кардиохирургическое вмешательство в случае разрыва миокарда, расслоения аорты, опухоли сердца или дисфункции нативного либо исскуственного клапана.
Другие причины одышки →разд. 1.29 и отеков →разд. 1.30.
Причины некардиогенного отека легких →разд. 3.1.1 (признаки, помогающие отличить некардиогенный отек легких от кардиогенного →табл. 2.19-5), острая дыхательная недостаточность, интерстициальные заболевания легких (с острым течением) →разд. 3.14.