Осложнения гнойной инфекции на лице
Оказание медицинской помощи больным с раневой инфекцией начинается в консультативном кабинете поликлиники. Попасть на прием может любой желающий без направления с места первичного лечения. На приеме осуществляется обследование пациентов, назначается амбулаторное лечение, решаются вопросы госпитализации в специализированное отделение гнойной хирургии для дальнейшего комплексного хирургического лечения.
Попав в стационар, пациент проходит комплексное лабораторно-инструментальное обследование для установления точного диагноза и исключения риска периоперационных осложнений. Применяя специальные методы исследования (УЗИ, УЗДГ, РВГ, ЭНМГ, ЭМГ, ТВ, КТ и рентгенографию) наши специалисты разрабатывают вопросы характера, объема и этапности комплексного лечения. Оснащение лабораторий позволяет контролировать состояние органов и систем организма и адекватно проводить лекарственную терапию в пред- и послеоперационном периодах.
Реконструктивно-восстановительные операции у больных с хирургической инфекцией - это трудоемкий и многоэтапный технологический процесс. Комплексное лечение включает хирургическое вмешательство, гравитационную хирургию (экстракорпоральную детоксикацию и гемокоррекцию), гипербарическую, антибактериальную, инфузионно-трансфузионную, медикаментозную терапии, современные методы местного лечения. Все тактические и технические вопросы решаются коллегиально с участием хирургов-ортопедов, врачей гравитационной хирургии и ГБО-терапии, микробиологов, анестезиологов, терапевтов, эндокринологов, неврологов, психологов, реабилитологов, физиотерапевтов, ортопедов-протезистов. При необходимости мы привлекаем на консультацию любого специалиста узкого профиля.
Сразу после операции наши пациенты попадают в палату интенсивной терапии, где врачи-реаниматологи осуществляют постоянное и круглосуточное наблюдение за всеми жизненными функциями оперированного, а также производят лекарственную коррекцию. Здесь больные находятся ровно столько времени, сколько потребуется на восстановление сил, с последующим переводом в общие или индивидуальные палаты с необходимыми бытовыми удобствами.
До и после оперативного вмешательства осуществляется реабилитационное лечение по разработанным нами методикам. Главной задачей реабилитологов является подготовка наших пациентов к активной бытовой и трудовой деятельности.
Кто же является нашими пациентами? Во-первых, это пострадавшие с одиночными или множественными осложненными травмами конечностей, получившие первичное хирургическое лечение в поликлиниках или стационарах по месту жительства. Мы считаем, что существует единая общая стратегическая ошибка – позднее обращение к нам за помощью при развитии гнойных осложнений. Иногда пациенты переводятся в наше специализированное отделение в поздние сроки - от 2 до 8 и более месяцев после развития гнойно-некротических посттравматических или послеоперационных осложнений. Показателен пример пациентки Б., 28 лет. Она получила тяжелую травму с открытыми переломами бедра и голени, повреждением мягких тканей нижней конечности. По месту жительства в центральной районной больнице проводилось консервативное лечение. Течение заболевания осложнилось присоединением нагноения области перелома бедренной и большеберцовой костей. Четыре месяца проводилось лечение по месту жительства в соседнем регионе России. По истечении этого срока больная была переведена в ФГБУ "ПФМИЦ" Минздрава России, где был выполнен ряд реконструктивно-восстановительных операций с применением аппаратов внешней фиксации. Через 1,5 месяца с момента госпитализации пациентка была выписана на амбулаторное лечение.
К сожалению, к нам обращается ряд пациентов с гнойными осложнениями после выполненного остеосинтеза, эндопротезирования. Продолжительное и малоэффективное лечение на местах первичной госпитализации приводит в неоправданно высокой инвалидизации пострадавших.
Пациент Т., 43 лет. Полтора года назад получил открытый перелом нижней трети большеберцовой кости. В городской больнице произведен накостный остеосинтез. После операции развилось нагноение. Около 8 месяцев лечился в поликлинике по месту жительства. Образовался свищ в нижней трети голени. После консультации в поликлинике ФГБУ "ПФМИЦ" Минздрава России госпитализирован в отделение гнойной хирургии. Произведены ряд пластических операций для восстановления функции конечности. Контрольный осмотр через 1 год. Приступил к работе. Конечность опороспособная, жалоб нет.
Пациент М., 37 лет. Переведен из городской больницы, куда был госпитализирован после закрытого перелома бедренной кости и открытого перелома костей голени. По месту первичной госпитализации произведены ряд оперативных вмешательств. Течение заболевания осложнилось глубоким нагноением с последующим развитием остеомиелита большеберцовой кости. Переведен в специализированное отделение ФГБУ "ПФМИЦ" Минздрава России . Продолжительное реконтруктивно-восстановительное лечение с применением костных и кожных пластик позволило устранить воспаление, сохранить конечность. Работает по специальности.
Следующая группа пациентов – это больные с трофическим язвами различного происхождения, обширными дефектами тканей. Мы обладаем огромным опытом замещения образовавшихся дефектов с хорошими функциональными результатами. В нашем арсенале – дерматомы для выполнения пластики расщепленными кожными аутотрансплантатами, при необходимости можем выполнить операции с применением микрохирургической техники. Пациентка М., 58 лет. На протяжении многих лет страдала венозной недостаточностью нижних конечностей. За 4 месяца до обращения ударилась ногой. В месте удара образовалась язва, которая постоянно увеличивалась в размерах, появились боли. Сосудистые хирурги, имея прямые показания к хирургической коррекции сосудистой недостаточности у пациентки, отказались от оперативного вмешательства, так как имелась обширная гнойная рана конечности. После местной и общей медикаментозной терапии выполнена успешная пластика язвенного дефекта, после которой больная смогла выполнить операцию на сосудистом русле.
Разработанные методики реконструктивно-восстановительных операций, на которые получены патенты, позволили зачастую сохранить конечности при том, что по месту жительства пациентам были предложены ампутации. Пациент К., 74 лет. Болен сахарным диабетом около 15 лет. После ношения тесной обуви на подошвенной поверхности стопы образовалась язва, которая прогрессивно увеличивалась в размерах. Появились выраженные боли, ухудшилось самочувствие. Лечился в поликлинике, больнице по месту жительства на протяжении 4-х месяцев, была предложена ампутация нижней конечности на уровне голени. Больной от радикального лечения отказался, обратился в отделение гнойной хирургии ФГБУ "ПФМИЦ" Минздрава России . После полного клинико-лабораторного обследования, на фоне интенсивной медикаментозной терапии, выполнен ряд реконструктивно-восстановительных операций на стопе. Раны зажили, опороспособность стопы восстановлена.
После проведенного лечения наши пациенты в обязательном порядке наблюдаются в поликлинике ФГБУ "ПФМИЦ" Минздрава России (кабинет № 5) до 5-6 раз в год, а иногда, по необходимости, и чаще. Прием ведут врачи, которые осуществляли лечение больного в стационаре.
Таким образом, мы обладаем опытом, ресурсами, огромным желанием помочь нашим пациентам и с удовольствием поможем всем нуждающимся восстановить здоровье и вернуться к полноценной жизни.
Для консультации необходимо позвонить по телефонам:
432-01-45 - заведующий отделением Митрофанов Вячеслав Николаевич
Гнойные заболевания кожи и подкожно-жировой клетчатки – наиболее распространённые гнойные заболевания (около 30% заболеваний этой группы). На амбулаторно-поликлиническом приёме хирурга они составляют почти 70%. Наиболее часто возбудителем этих заболеваний является стафилококковая флора (70-90%).
- снижение местной резистентности тканей;
- снижение общей резистентности и иммунной защиты организма;
- наличие микрофлоры в достаточном для развития заболевания количестве.

Фурункул – гнойно-некротическое воспаление волосяного фолликула и окружающих его тканей.
При развитии процесса воспаление переходит на сальную железу и окружающие ткани. Возбудителем чаще всего является золотистый стафилококк. Возникновению их способствуют: загрязнённость, трещины, ссадины кожи, несоблюдение санитарно-гигиенических требований, сахарный диабет, авитаминозы, переохлаждение и т.д. Фурункулы не развиваются на коже, лишённой волос (ладони, ладонные поверхности пальцев, подошвы).
Клиника. Вокруг корня волоса формируется пустула с небольшим воспалительным инфильтратом в виде узелка. Кожа над инфильтратом гиперемирована, болезненная при пальпации. Фурункулы в преддверии носа, в наружном слуховом проходе сопровождаются значительным болевым синдромом. На вершине инфильтрата образуется некроз. На 3-7 сут. инфильтрат расплавляется, и некротизированные ткани вместе с остатками волоса выделяются с гноем. Фурункулы на лице, мошонке сопровождаются выраженным отёком, что объясняется рыхлостью подкожной клетчатки. Образовавшаяся после этого рана очищается, выполняется грануляциями, образуется белый рубец.
При фурункулах в области верхней губы, носогубной складки, носа, суборбитальной области возможно тяжёлое состояние с развитием прогрессирующего тромбофлебита и переходом на венозные синусы, твёрдую мозговую оболочку, возможно развитие базального менингита и сепсиса (лихорадка выше 40ОС, отёк лица, ригидность затылочных мышц).
Фурункул может быть одиночным, однако иногда одновременно или последовательно один за другим появляется много очагов воспаления на различных участках кожи – фурункулёз. Появление многих фурункулов на ограниченном участке тела называется местным фурункулёзом, на большой поверхности кожи – общим фурункулёзом. Иногда возникновение фурункулов в виде множественных высыпаний продолжается с небольшими ремиссиями в течение нескольких лет. Этот процесс называют хроническим, рецидивирующим фурункулёзом.
Больным с хроническим рецидивирующим фурункулёзом, кроме общего и местного лечения, целесообразно назначение неспецифической стимулирующей терапии в виде аутогемотерапии. Применяют также переливание малых доз консервированной крови, подкожное введение стафилококковой вакцины или аутовакцины, иммунизация стафилококковым анатоксином, γ-глобулином. После проведения анализа иммунограммы показана иммуностимулирующая терапия, направленная на коррекцию иммунодефицита. В последнее время широко применяется УФО, лазерное облучение аутокрови.
Карбункул – сливное гнойно-некротическое воспаление нескольких волосяных фолликулов и сальных желез с образованием общего обширного некроза кожи и подкожной клетчатки.
Заболевание вызывается стафилококком, иногда – стрептококком. Образуется обширный некроз, вокруг которого развивается нагноение. Течение заболевания сопровождается явлениями интоксикации. Осложнения – лимфангоит, лимфаденит, тромбофлебит, менингит, сепсис.
При дифференциальной диагностике карбункула необходимо помнить о сибиреязвенном карбункуле, для которого характерен плотный чёрный безболезненный некротический струп по центру, явления регионарного лимфаденита и выраженной общей интоксикации.
Лечение Лечение карбункула проводится в условиях стационара, назначается постельный режим. Выполняется хирургическая обработка гнойно-некротического очага (с иссечением некрозов) под общей анестезией. Обязательными являются антибактериальная, дезинтоксикационная, противовоспалительная, общеукрепляющая терапия. При локализации процесса на лице – запрет разговоров, жидкое питание.
Гидраденит – гнойное воспаление апокриновых потовых желез, которые расположены в подмышечных впадинах, промежности, в области сосков (у женщин).
Инфекция проникает через протоки желез по лимфатическим сосудам или через повреждённую кожу. В толще кожи появляется плотный болезненный узелок. При расплавлении последнего определяется симптом флюктуации, происходит самопроизвольное вскрытие гнойника с образованием свища. Сливающиеся инфильтраты образуют конгломерат с множественными свищами.
Дифференциальная диагностика. В отличие от фурункула при гидрадените не образуется пустула и некроз. Гидраденит также необходимо дифференцировать от лимфаденита, тубуркулёза лимфатических узлов, лимфогранулематоза, лимфосаркомы. Основным отличием является то, что гидраденит развивается в толще кожи, а все виды поражения лимфоузлов – в подкожной клетчатке.
Лечение. Основным методом лечения является радикальная операция по иссечению конгломератов воспалённых потовых желез. Вторым компонентом выбора в лечении является противовоспалительная лучевая терапия. При рецидивирующих формах показана специфическая иммунотерапия, общеукрепляющие средства.
Абсцесс (гнойник) – ограниченное скопление гноя в тканях, различных органах.
Причиной абсцесса может быть проникновение инфекции через повреждённую кожу, как осложнение других местных инфекций (фурункул, лимфаденит, гидраденит и др.), а также метастатические абсцессы при сепсисе. Особенностью абсцесса является наличие пиогенной оболочки, внутренняя стенка которой выстлана грануляциями.
Дифференциальный диагноз. Хронический абсцесс необходимо дифференцировать с туберкулёзными натёчниками, аневризмой, сосудистыми опухолями.
Лечение абсцессов производится по общим принципам лечения хирургической инфекции, включающим оперативное вмешательство и медикаментозную терапию.
Флегмона – разлитое воспаление клетчатки (подкожной, межмышечной, забрюшинной и др.).
Флегмона вызывается как аэробными, так и анаэробными (чаще неклостридиальными) микроорганизмами. По характеру экссудата флегмоны разделяются на серозные, гнойные и гнилостные. Отличием флегмоны от абсцесса является отсутствие пиогенной оболочки, что обеспечивает достаточно быстрое и обширное распространение гнойного процесса. Клинически флегмону определяют все признаки воспаления.
При серозной форме флегмон допускается консервативное лечение, остальные формы лечатся по общим принципам лечения хирургической инфекции.
Чтобы избежать гнойных заболеваний кожи или получить профессиональное лечение, необходимо записаться к хирургу.
Гнойные заболевания являются достаточно широко распространенными.
Такие заболевания опасны тем, что при несвоевременно начатом лечении очень велика вероятность возникновения осложнений, среди которых может быть даже частичное, а в редких тяжелых случаях – и полная потеря трудоспособности.
СИМПТОМЫ РАЗВИТИЯ ГНОЙНЫХ ЗАБОЛЕВАНИЙ
При данной патологии возникает воспалительная реакция с развитием общих и местных изменений.
Степень выраженности болезни зависит от обширности воспалительного процесса и общей реактивности организма.
При этом существует универсальное правило, согласно которому показанием к проведению хирургического лечения заболевания является любой гнойный процесс.
Симптомы, которые характерные для таких заболеваний:
Повышение температуры тела (иногда до фебрильных значений),
Симптомы гнойной интоксикации – головная боль, слабость, ухудшение работоспособности, апатия, адинамия, снижение аппетита, сонливость или, напротив, нарушение сна.
Боль в месте воспаления.
Гиперемия кожного покрова в зоне воспаления
Местное повышение температуры над очагом воспаления, сглаженность контуров борозд и линий
Все эти симптомы неспецифичны и могут наблюдаться при любой клинической форме гнойно-воспалительных заболеваний.
Кроме того, отмечаются специфические признаки для каждого в отдельности заболевания.
В зависимости от расположения можно определить вовлечение в патологический процесс определенных областей и вероятность развития осложнений.
Формы гнойных заболеваний и их признаки:.jpg)
Фурункул - это острое гнойно-некротическое воспаление волосяного фолликула, сальной железы и окружающей подкожной клетчатки.
Панариций - скопление отделяемого преимущественно гнойного характера под кожей в области фаланги. При этом могут отмечаться общие симптомы заболевания, однако чаще всего они выражены незначительно. При осмотре на одной из фаланг пальцев, преимущественно проксимальной, определяется зона припухлости, гиперемии.
Фурункулез – это наличие нескольких фурункулов в различных областях, имеющих рецидивирующее течение. При фурункулезе больных необходимо обследовать для выявления нарушений обмена веществ (сахарный диабет, авитаминоз). Лечение проводится комплексное, включая и иммунотерапию.
Карбункул – это острое разлитое гнойно-некротическое воспаление нескольких близлежащих волосяных фолликулов и сальных желез с образованием некроза кожи и подкожной клетчатки, сопровождающееся признаками гнойной интоксикации. Локализация карбункулов чаще всего наблюдается на задней поверхности шеи, межлопаточной области. Обычно карбункул сопровождается лимфаденитом, а при локализации на конечностях – лимфангитом.
Флегмона – это острое гнойное разлитое воспаление клеточных пространств, не имеющие тенденцию к отграничению. Вызывается это заболевание чаще всего стафилококком, а также любой другой гноеродной микрофлорой. Инфекция может проникать в ткани через повреждения кожи и слизистых, после различных инъекций (так называемые постинъекционные флегмоны), лимфогенным и гематогенным путем, при переходе воспаления с лимфатических узлов, карбункула, фурункула и т.д. на окружающую их клетчатку.
Абсцесс – это ограниченное скопление гноя в различных тканях или органах, окруженное пиогенной капсулой. Возбудители и пути проникновения инфекции в ткани такие же как при флегмонах, хотя процент анаэробных возбудителей значительно выше.
Гидраденит- это гнойное воспаление потовых желез. Инфекция попадает при несоблюдении правил гигиены и повышенной потливости.
Мастит - это острое воспаление молочной железы. Мастит в основном развивается в послеродовом периоде во время лактации (лактационный мастит). Инфекция проникает в ткань железы через микротрещины в соске, а также и через молочные ходы при лактостазе.
Рожа. Рожей называют острое серозно-эксудативное воспаление кожи или слизистой. Инфекция попадает через микротрещины, ранки на кожном покрове.
ОСОБЕННОСТИ ЛЕЧЕНИЯ ГНОЙНЫХ ЗАБОЛЕВАНИЙ.
Местная терапия болезни включает в себя консервативные и оперативные методы.
Консервативные методы лечения применяются на ранних стадиях заболевания до образования гнойника, а также в сочетании с оперативным лечением с целью более быстрого и эффективного лечения.
Местное лечение в стадии инфильтрата включает в себя воздействие на него с помощью физиотерапевтических методик.
Обязательно необходимо применение мазей, в состав которых входят антибиотик и противомикробные вещества.
В зависимости от размера гнойного очага при лечении возможно использование обезболивания.
После вскрытия гнойника в ходе хирургического лечения заболевания производят его очищение от гнойного экссудата.
Затем его промывают антисептическим веществом, растворами антибиотиков.
После окончания операции рану никогда не зашивают наглухо, для наилучшего дренирования.
Перевязки заключаются в удалении дренажей и замене их новыми, промывании раны раствором антисептика, заполнении раны мазью, содержащей антибиотик, наложении повязки для предотвращения инфицирования раны.
Профилактика гнойных заболеваний:
В профилактике многих гнойных заболеваний большое значение имеет оздоровление внешней среды, в которой живет и работает человек, т. е. улучшение условий труда и быта.
Так, например, в профилактике целого ряда гнойных заболеваний (фурункулез, пиодермиты и т. п.) большую роль играют мероприятия общегигиенического характера и уход за кожей (особенно рук) и др.
Врач хирург, Сарапульцев Герман Петрович.
Абсцесс кожи, фурункул и карбункул представляют собой наиболее частые гнойные заболевания кожи.
Это гнойно-некротическое воспаление волосяного фолликула и прилежащих к нему тканей (сальных желез, жировой клетчатки). Наиболее частым возбудителем является золотистый стафилококк. Располагаются такие гнойные образования по всему кожному покрову, кроме подошв и ладоней. Появление более двух гнойников свидетельствует о гнойничковой инфекции.
Развиваясь, абсцесс, фурункул или карбункул проходят три стадии, которые обусловливают их общую симптоматику:
- Со временем инфильтрат уплотняется и расширяется.
- Могут воспаляться регионарные лимфоузлы и проявляться симптомы интоксикации организма — слабость, сонливость, головная боль.
- Затем верхушка гнойника (покрышка пустулы) вскрывается, и оттуда вытекает гнойное содержимое. После отторжения стержня симптоматика уменьшается, и наступает следующая стадия.
- Стадия заживления. Оставшийся кратер гранулируется и рубцуется в течение 2-3 дней. Вся симптоматика исчезает.
Абсцесс кожи, фурункул и карбункул развиваются вследствие попадания микроорганизмов на травмированные кожные покровы. Также заболевание провоцируют:
- Травмы, ссадины, царапины и расчесы кожных покровов;
- Нарушение правил личной гигиены;
- Повышенное потоотделение;
- Ослабление иммунитета;
- Длительный прием препаратов, снижающих иммунитет;
- Физическое и психическое переутомление;
- Авитаминоз;
- Хронические заболевания и нарушения обмена веществ;
- Инфекционные заболевания.
Как правило, диагностика гнойничковой инфекции сложностей не вызывает, так как она имеет характерный вид и клиническое течение.
Первым делом врач узнает, часто ли пациент болеет простудными заболеваниями, было ли недавно переохлаждение. Для дифференциальной диагностики сибирской язвы нужно узнать, контактировал ли пациент с животными.
Диагноз подтверждается лабораторно, выполняется бактериологическое исследование, которое высеивает возбудителя. Для анализа берут гнойное содержимое фурункула, абсцесса или карбункула.
Множественные и часто повторяющиеся фурункулы являются показанием для более подробного исследования организма, которое включает в себя общие анализы крови и мочи, анализ крови с определением уровня глюкозы, посев мочи на стерильность, УЗИ органов брюшной полости, придатков и почек. Также необходима консультация ЛОРа и стоматолога для исключения хронических заболеваний полости рта и глотки.
При выдавливании и неправильной обработке гнойника возможно его увеличение с распространением инфекции.
В зависимости от локализации выделяют три типа осложнений:
- Местные — флегмона, рожистое воспаление. Инфекция распространяется по коже и приводит к обширным поражениям.
- Отдаленные осложнения — флебит, тромбофлебит, лимфаденит, лимфангит.
- Общие осложнения. Характеризуются распространением гнойно-септического содержимого с током крови по всему организму. Это наиболее опасные последствия фурункула, которые могут привести к смерти. К ним относятся остеомиелит, пиодермия, бактериальное поражение печени, почек и эндокарда, абсцессы внутренних органов, общее септическое состояние — сепсис, менингит.
Небольшие фурункулы способны вскрываться самостоятельно без последствий для организма. Определенную опасность составляют фурункулы и карбункулы на лице и на гениталиях.
Большие и распространенные фурункулы, абсцессы и карбункулы должен лечить хирург.
В начальном периоде заболевания показано ультрафиолетовое облучение. В стадии созревания рекомендовано обкалывание фурункула антибиотиком. Такая процедура быстро приводит к выздоровлению.
Если гнойный стержень уже сформировался, показано хирургическое вскрытие. Процедура проводится под местным обезболиванием. После вскрытия нужно накладывать повязки с гипертоническим раствором и антибактериальными мазями.
- Люди с ослабленным иммунитетом и хроническими заболеваниями;
- Люди с авитаминозами и нарушениями обмена веществ;
- Люди, пренебрегающие правилами гигиены;
- Люди — носители патогенного стафилококка.
Профилактика заключается в соблюдении правил личной гигиены, избегании травматизации кожи, расчесов, ссадин, своевременном обрабатывании микротравм, рациональном питании и лечении бактериальных и хронических заболеваний.
Питание должно быть сбалансировано по качественному составу. Рацион должен включать много фруктов и овощей, богатых клетчаткой и витаминами, каш и молочных продуктов. Вместо чая и кофе можно употреблять настои целебных трав, повышающих иммунитет.
Нежелательно употреблять жирные и жареные продукты, сладости в больших количествах, алкоголь.
Диету следует соблюдать не только во время обострения и лечения — желательно придерживаться ее постоянно и вести здоровый образ жизни.
· Боль, отёк, гиперемия, уплотнение, флюктуация (размягчение ткани).
· Местное повышение температуры, нарушение функции органа.
Результатом местной реакции организма на проникновение в него гнойной инфекции является развитие защитных барьеров.
Первым образуется лейкоцитарный вал, отграничивающий очаг от внутренней среды организма.
Затем образуется грануляционный вал.
Защитными барьерами организма от проникновения в него инфекции являются также лимфатические узлы и сосуды.
При наличии высоковирулентной инфекции и слабой реакции организма защитные барьеры развиваются медленно, что нередко приводит к прорыву инфекции через лимфатические пути в кровяное русло. В таких случаях развивается общая гнойная инфекция – сепсис. Любой местный гнойный процесс (абсцесс, фурункул, карбункул, панариций и т. д.) сопровождается общей реакцией организма, то есть признаками общей интоксикации. Это:
· Повышение общей температуры тела, лихорадка, озноб, недомогание, разбитость.
· Головная боль, головокружение, бессонница или сонливость, затемнение или потеря сознания.
· Учащение пульса и дыхания, снижение или потеря аппетита, тошнота, рвота, иногда в тяжёлых случаях отмечается увеличение селезёнки, печени, желтушная окраска склер.
Степень выраженности общей реакции организма зависит от:
1.Количества бактерий, бактериальных токсинов, продуктов распада тканей, проникших в
организм из очага повреждения.
Местная гнойная инфекция:
1.ФУРУНКУЛ- это острое гнойное воспаление волосяного мешочка или сальной железы. Фурункул может быть в любом месте, где есть сальные железы. Чаще всего он бывает на шее, спине, ягодицах, пояснице, лице.

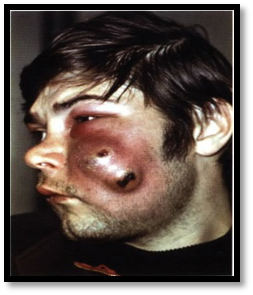
Признаки: отёк, боль, покраснение, повышение местной температуры тела, уплотнение - в центре уплотнения-инфильтрата образуется гнойный стержень с некротической головкой. После отторжения стержня полость постепенно заполняется грануляционной тканью. Длительность заболевания около двух недель. Осложнённое течение фурункула может наблюдаться при высокой вирулентности флоры и ослаблении организма. Некротический очаг увеличивается в размере, в процесс вовлекаются лимфатические узлы, вены, артерии.Особенно опасен фурункул на лице – в области носа и верхней губы.
Сопутствующий тромбоз вен лица приводит к распространению воспаления на венозный синус и оболочки головного мозга, то есть к развитию септикопиемии и менингита. При тромбофлебите вен лица возникает отёк вокруг глазницы, отекают веки, появляется экзофтальм. Температура тела повышается до 39-40*, возникает сильная головная боль, бред, рвота – признаки общей интоксикации организма.
Лечение: не осложнённые фурункулы лечат амбулаторно.
При тромбофлебите вен лица больного госпитализируют в отделение гнойной хирургии.

Осложнения: абсцедирование, флегмона, фурункулёз, распространение инфекции в полость черепа при локализации фурункула на лице, генерализация инфекции – сепсис. 2.КАРБУНКУЛ–сливное, гнойное воспаление нескольких сальных желез или волосяных мешочков. Типичная локализация карбункула – затылок, лицо, спина.
Признаки: отёк, боль, покраснение, повышение местной температуры тела, уплотнение, в центре уплотнения несколько некротических стержней. Температура тела повышается до 39-40*С. При локализации карбункула на лице, особенно на верхней губе, воспаление может распространяться на вены и оболочки мозга. Некроз тканей при карбункуле достигает значительных размеров, отмечается омертвение окружающих кожных покровов, подкожной клетчатки, мышечной ткани.
Лечение: оперативное – иссечение некротической ткани + противовоспалительная терапия.
Осложнения: флегмона, сепсис, при локализации на шее – опасность менингита.

3.ГИДРАДЕНИТ – гнойное воспаление потовых желез.
Признаки: отёк, боль, покраснение, уплотнение, повышение местной температуры тела, а затем размягчение. Воспаление распространяется на соседние потовые железы, в результате возникает массивный конгломерат. При прорыве гнойника из нескольких мест начинает выделяться гнойное содержимое. Гидраденит имеет длительное течение, часто рецидивирует.
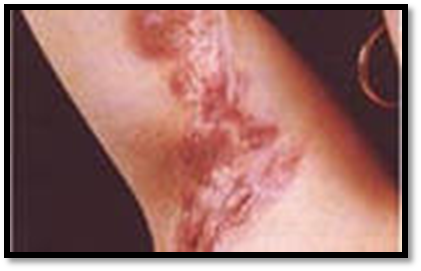
Лечение: В начальной стадии консервативное – назначают физиотерапевтические процедуры, производят тщательную обработку кожи подмышечной области. Эффективна блокада инфильтрата растворами антибиотиков. При образовании гнойника его вскрывают.
Осложнения:флегмона, лимфаденит, лимфангит, сепсис.
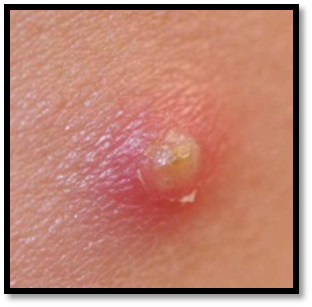
4.АБСЦЕСС – это отграниченное капсулой скопление гноя в тканях и различных органах.
Признаки: отёк, боль, покраснение, повышение местной температуры тела, размягчение - флюктуация. Общая реакция организма проявляется ознобами, проливным потом, слабостью, то есть признаками общей интоксикации организма.
Лечение: вскрытие гнойника, опорожнение, дренирование + консервативная противовоспалительная терапия.
Осложнения:флегмона, лимфаденит, лимфангит, сепсис.
5.ФЛЕГМОНА– это разлитое гнойное воспаление жировой клетчатки. Флегмона может возникнуть в любом месте, где имеется жировая клетчатка (межмышечная, подкожная, околопочечная, околопрямокишечная). Флегмона может быть ограниченной и распространённой. Прогрессирующие формы возникают при высокой вирулентности возбудителя и снижении иммунитета организма.
Клиническая картинапроявляется вначале признаками общей интоксикации – озноб, повышение общей температуры тела, головная боль, общая слабость. Выраженность симптомов зависит от характера распространённости процесса. Местно наблюдаются: отёк, болезненность, покраснение, повышение местной температуры, флюктуация. Флегмоны часто сопровождаются лимфангитом и лимфаденитом, тромбозом сосудов. Поверхностные флегмоны могут прорываться наружу через кожу.

Прогноз: при флегмоне всегда серьёзный.
Лечение: вскрытие гнойника, опорожнение, дренирование + антибиотикотерапия.Осложнения:флегмона, лимфаденит, лимфангит, сепсис, тромбофлебит, остеомиелит.
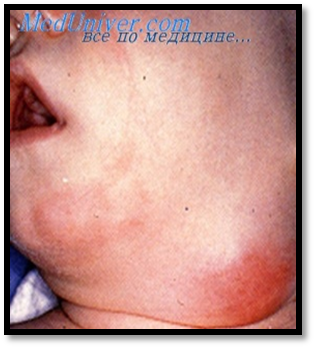
6.ЛИМФАДЕНИТ – воспаление лимфатических узлов. Лимфаденит может быть первичным, если инфекция в лимфатический узел проникла через кожу, слизистые оболочки и вызвала воспаление. Чаще лимфаденит возникает вторично, иногда к моменту развития лимфаденита местный гнойник-причина лимфаденита ликвидируется. Если в гнойный процесс вовлекается окружающая подкожная клетчатка, то говорят об аденофлегмоне. Течение лимфаденитов может осложняться тромбофлебитом, сепсисом. При повторных обострениях развивается хроническая форма воспаления с нарушением лимфооттока и развитием слоновости соответствующей конечности (см. иллюстрацию).
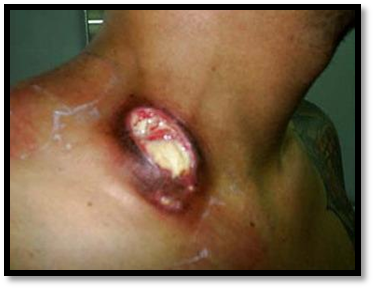
Клиническая картина острого лимфаденита зависит от локализации поражения, характера инфекции и других причин. Вначале наблюдается увеличение лимфатических узлов, болезненность + признаки общей интоксикации организма. При гнойном поражении пакет лимфатических узлов плотный, кожа над ним гиперемирована, затем в центре инфильт рата появляется флюктуация. Гнойник может самостоятельно вскрыться наружу через кожу. Чаще поражаются паховые, подмышечные и локтевые лимфатические узлы.
Лечение начинают с ликвидации местного очага. Гнойник вскрывают, опорожняют, дренируют и лечат по общим правилам. Конечность иммобилизуют. Проводят общую противовоспалительную терапию. Если гнойная полость невелика, её опорожняют пункцией с последующим введением антибиотиков.
Осложнения: абсцедирование, тромбофлебит, сепсис.

7.ЛИМФАНГИТ – воспаление лимфатических сосудов, возникает при первичном попадании кокковой инфекции в лимфатические пути или как осложнение при фурункулах, панарициях и других гнойно-воспалительных заболеваниях. Различают стволовой лимфангит, при котором поражаются стволовые сосуды и сетчатый – поражаются мелкие сосуды, расположенные в коже.

Клиническая картина: для стволового лимфангита характерно появление на коже красных полос, идущих от очага инфекции к ближайшим регионарным узлам. При сетчатом лимфангите возникает гиперемия с сетчатым рисунком без чётких границ. Больного беспокоит жжение и зуд в поражённых участках.При лимфангите глубоких сосудов местных явлений может не быть, больной испытывает боль в глубине тканей, иногда наблюдается отёк. Обычно в воспаление вовлекаются лимфатические узлы – лимфаденит. Общая реакция организма в значительной степени зависит от основного очага поражения.
Лечение: ликвидация основного воспалительного очага, иммобилизация конечности, назначение антибиотиков и сульфамидов. Осложнения: абсцедирование, сепсис, тромбофлебит.
8.ФЛЕБИТ – воспаление стенок вен без образования тромба.
9.Тромбофлебит – воспаление стенок вен с образованием в них тромба. Различают тромбофлебиты поверхностные и глубокие.
10.ОСТЕОМИЕЛИТ – гнойное воспаление костного мозга, захватывающее все
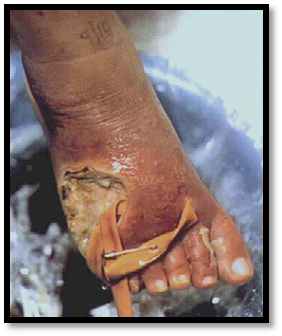
элементы кости (надкостницу, костный мозг, компактное вещество).
Возбудителем являются стафилококки, стрептококки, тифозная палочка, кишечная палочка, различные вирусы.
Этих микробов можно обнаружить в полости рта, носа, глотки. Из гнойного очага микробы с кровью попадают в костный мозг, чаще поражают трубчатые кости - это гематогенный остеомиелит (первичный).
Травматический(вторичный) остеомиелит – гнойное воспаление с мягких тканей переходит на кость. Возбудитель проникает в кость через рану.

Острый гематогенный остеомиелит.
Возбудитель в 80% случаев – стафилококк. Чаще болеют дети и подростки.
Для профилактики острого гематогенного остеомиелита у детей необходимо своевременно проводить санацию ротовой полости. Лечить кариозные зубы, избегать переохлаждения и травм. Для профилактики вторичного раневого остеомиелита нужно своевременно и правильно лечить гнойно-воспалительные заболевания кожи.
Предрасполагающие факторы– травма кости, охлаждение, авитаминоз, рецидивирующая инфекция – снижение защитных сил организма.
Диагностические признаки острого гематогенного остеомиелита:
Заболевание начинается остро с симптомов тяжелейшей интоксикации: Т – 39- 40*, головная боль, рвота, бред, судороги.
Следует обратить внимание на вынужденное положение конечности, локальную болезненность при перкуссии по длиннику конечности.
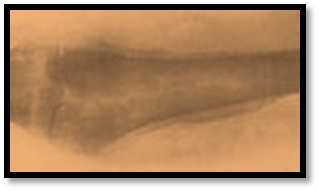
Через 2-3дня появляются местные признаки воспаления (боль, отёк, уплотнение, гиперемия, флюктуация). В крови лейкоцитоз,ускоренное СОЭ.
Рентгендиагностика результативна на 10ый день. Опасности:

Межмышечная флегмона.
Переход в хроническую форму.
Дата добавления: 2014-12-06 ; просмотров: 4691 . Нарушение авторских прав
Читайте также:


