Обстановка с инфекционными заболеваниями
(информация подготовлена на основании электронных сообщений, опубликованных на сайтах ProMED—mail Международного сообщества по проблемам инфекционных болезней, CDC Центра по контролю и профилактике заболеваний США и ВОЗ, ГУ «Республиканский центр гигиены, эпидемиологии и общественного здоровья)
В ряде стран мира продолжает сохраняться сложная эпидемиологическая ситуация по инфекционным заболеваниям, в том числе инфекциям, представляющим чрезвычайную ситуацию в области общественного здравоохранения, имеющую международное значение.
Ежегодное увеличение пассажирских авиаперевозок, в том числе увеличение миграционных потоков населения приводит к росту заболеваемости завозными тропическими инфекциями во всем мире.
Эпидемия кори быстро распространяется по всему миру и подвергает риску жизни миллионов людей.
ВОЗ сообщает, что за 8 месяцев 2019 года во всем мире было зарегистрировано более 365 тыс. случаев заболевания корью, что является самым высоким показателем с 2006 года. Это почти в три раза больше, чем за аналогичный период в 2018 году. Самые крупные вспышки зафиксированы в Демократической Республике Конго (далее – ДРК) (более 156 тыс. случаев), на Мадагаскаре (более 128 тыс. случаев) и на Украине (более 57 тыс. случаев).
В европейских странах мира за первое полугодие ВОЗ зарегистрировала около 90 тыс. случаев заболевания корью, что вдвое больше, чем за аналогичный период 2018 года.
Случаи заболевания зарегистрированы в 48 из 53 европейских стран, где осуществлялся учёт кори. Наибольшее число случаев в европейском регионе зарегистрировано в Украине, а также в РФ, Грузии, Казахстане (на эти страны пришлось 78% случаев заболеваний).
В настоящее время крупные вспышки кори охватывают такие страны, как Ангола, Камерун, Чад, Казахстан, Нигерия, Филиппины, Южный Судан, Судан, Таиланд, Новую Зеландию. США также сообщили о самом высоком числе случаев заболевания корью за последние 25 лет.
Крупные вспышки кори чаще всего происходят в странах с низким уровнем вакцинации населения. По данным ВОЗ, распространение и рост заболеваемости корью в странах Европейского региона также происходит из-за недостаточной и неравномерной вакцинации населения.
Специалисты напоминают: если Вы не знаете о своих прививках против кори и планируете поездки за пределы Республики Беларусь, целесообразно уточнить прививочный статус в амбулаторно-поликлиническом учреждении по месту жительства и, при необходимости, сделать прививку; а в случае возвращения из поездки за границу и появления симптомов инфекционного заболевания (повышение температуры тела, сыпь, боли в горле, кашель, конъюнктивит), следует немедленно обращаться к врачу и акцентировать его внимание на недавнее возвращение из зарубежной страны.
Следует отметить, что симптомы заболевания корью могут появляться через 11-21 день после попадания вируса в организм.
Листериоз в последние годы является актуальной инфекцией с тенденцией к росту для стран Европейского региона.
В Испании зарегистрирована вспышка листериоза. За период с 7 июля по 13 сентября 2019 года было зарегистрировано в общей сложности 222 подтвержденных случая в 5 автономных сообществах Испании: Андалусия (214), Арагон (4), Эстремадура (2), Кастилия-и-Леон (1) и Мадрид (1). 57% заболевших составляют женщины, из которых 38 беременны, 24% ‒ лица 65 лет и старше, из них 3 случая закончились летальным исходом. Предполагается, что источником листериоза стала мясная продукция местного производителя.
Управление здравоохранения Англии в июне 2019 года сообщило о 9 случаев заражения листериозом в больницах Великобритании, 5 пациентов скончались. Все пострадавшие заразились бактерией после употребления сэндвичей и салатов во время пребывания в больницах Англии.
Начиная с 2015 года и до настоящего времени в ряде стран Европы (Австрия, Великобритания, Дания, Финляндия, Швеция, Швейцария) регистрируются вспышки, смертность которых составляет 18,8% от общего числа заболеваний.
В 2017-2018 годах крупная вспышка листериоза, в которой пострадало более 970 человек, была зарегистрирована в ЮАР. Министерство здравоохранения ЮАР официально подтвердило, что причиной вспышки являются готовые мясные продукты.
Листериоз ‒ бактериальная инфекция, поражающая центральную нервную систему и способная вызвать менингит и энцефалит. Заболеванию наиболее подвержены определенные группы людей: беременные женщины, новорожденные, пожилые люди и люди с ослабленной иммунной системой. Чаще всего листериозом можно заразиться при употреблении в пищу продуктов, не прошедших предварительную термическую обработку. Также в зону риска входят мягкие сыры и пищевые продукты быстрого приготовления.
Чрезвычайная ситуация в области общественного здравоохранения международного значения ‒ это самый высокий уровень угрозы, который может ввести ВОЗ, и ранее он использовался только четыре раза.
Вторая по величине в истории вспышка вирусной лихорадки Эбола началась в августе 2018 года и затронула две провинции в ДРК ‒ Северное Киву и Итури. По состоянию на 10 сентября зарегистрированы более 3,1 тыс. случаев вирусной лихорадки Эбола, из них 2,1 тыс. случаев закончились летальным исходом (67%).
Эту вспышку уже признали второй самой смертоносной после эпидемии 2014-2016 годов, унесшей более 11 тыс. жизней из более чем 28 тыс. заболевших.
Эксперты ВОЗ отмечают, что основной причиной распространения заболевания является миграция населения и несоблюдение санитарно- гигиенических норм.
ВОЗ признает наличие риска регионального распространения инфекции на территории сопредельных государств (Руанда, Уганда, Южный Судан).
Отмечается ухудшение эпидемиологической ситуации по холере в мире.
Ежегодно во всем мире заболевают холерой от 1,3 до 4,0 млн. человек и 21-143 тыс. человек умирают.
Случаи заболевания холерой регистрируются ежегодно в странах Азии и Юго-Восточной Азии: в Индии, Иране, Бангладеш, Китае, Малайзии, Вьетнаме, Сингапуре и Филиппинах.
В Африке заболевшие холерой регистрируются ежегодно в Бенине, Бурунди, Гане, Демократической республике Конго, Камеруне, Либерии, Малави, Мозамбике, Нигере, Нигерии, Танзании, Того, Уганде. На страны Африканского континента приходится наибольшее число заболевших. Крупные вспышки регистрируются ежегодно в ДРК, Анголе, Уганде, Мозамбике, Нигерии, Замбии.
С 2010 года и по настоящее время холера продолжает выявляться в Гаити, Доминиканской Республике, Кубе, отмечается осложнение эпидемиологической ситуации в странах Южной Америки, в том числе в Чили.
В странах Европы, США, Австралии и Океании регистрируются завозные случаи холеры.
Заболевания людей чумой регистрировались в 25 странах мира.
Наиболее пораженными странами Африки являются ДРК, Мадагаскар, Уганда и Танзания, а также Мозамбик. Более 97% всех случаев чумы в мире приходится на эти африканские страны и почти половина всех ежегодных случаев заболеваний чумой в Африке приходится на Мадагаскар, где практически каждый год отмечается сезонный подъем заболеваемости чумой, обычно в период с сентября по апрель.
В Центральной Азии природные очаги чумы регистрируются в таких странах, как Казахстан, Туркменистан, Узбекистан и Монголия.
В Китае очаги чумы распространены в 19 провинциях.
На Американском континенте постоянно действующие природные очаги чумы существуют в Бразилии, Боливии, Перу, Эквадоре и США.
На приграничной с Монголией российской территории расположен Тувинский природный очаг чумы, в котором определяются штаммы возбудителей чумы у длиннохвостых сусликов. Случаи заболевания чумой периодически возникают в Республике Алтай, Монголии, а также Китае, что обусловливает возможный занос инфекции и возникновение заболевания. Особенно опасны весенне-летние периоды с мая по сентябрь, с подъемом в июле. Так, в июле 2019 года в Тувинском горном природном очаге зарегистрирована эпизоотия чумы на административной территории Монгун-Тайгинского района Республики Тыва в Р. При проведении лабораторных исследований выделено 6 культур чумного микроба, 17 положительных результатов от длиннохвостых сусликов.
ВОЗ причисляет лихорадку денге к одной из 10 главных угроз для общественного здравоохранения в 2019 году из-за продолжающегося эпидемиологического неблагополучия.
128 стран Юго-Восточной Азии, Океании, Западной части Тихого океана, Африки, Америки, включая Карибский бассейн, являются эндемичными по лихорадке денге.
В странах Европы ежегодно регистрируется более 2-х тыс. завозных случаев. Преобладают заносы из стран Юго-Восточной Азии (51%), на Центральную Азию приходится 17%, Латинскую Америку – 15%, страны Карибского бассейна – 9%, Африку – 5%.
По оценкам ВОЗ около 2,5 млрд. человек (40% населения мира), подвергаются риску заражения. Лихорадка денге является второй по частоте причиной лихорадки у европейских путешественников, возвращающихся из эндемичных стран.
С начала 2019 года (по состоянию на сентябрь 2019 года) случаи заболевания лихорадкой денге вследствие местной передачи выявлены в 3-х странах Европы: Испания, Италия, Франция.
Завозные случаи в РФ и Республике Беларусь регистрируются ежегодно. Заражение чаще происходит при посещении Таиланда, Вьетнама, Индонезии, Индии, Бангладеш, Гонконга, Мальдивских островов.
По состоянию на сентябрь 2019 года на территории 38 стран Американского региона зарегистрировано более 1,5 млн. случаев заболевания лихорадкой денге, из которых более 650 закончились летальным исходом. Наиболее неблагополучная ситуация наблюдается в таких странах Южной Америки, как Бразилия (свыше 1,3 млн. случаев), Колумбия (65,1 тыс. случаев) и Мексика (32, 8 тыс. случаев).
Особо выделяют ситуацию на Филиппинах, где с января по сентябрь 2019 года зарегистрировано более 188 тыс. случаев заболевания, более 620 человек скончались. В стране объявлена чрезвычайная ситуация по лихорадке денге.
Ухудшение эпидемиологической ситуации по вирусной лихорадке денге наблюдается в Бангладеш, где с начала года зарегистрировано более 67 тыс. случаев заболеваний, более 50 из них закончились летальным исходом.
В Гондурасе за январь-август 2019 года количество смертей в результате заражения лихорадкой денге выросло до 117; порядка 70% умерших от вирусной лихорадки денге ˗ это подростки младше 15 лет. Также жертвами этого заболевания с начала года стали 62 человека в Шри-Ланке.
В Таиланде с начала этого года зафиксированы более 49,1 тыс. случаев заражения вирусной лихорадкой денге, при этом 64 инфицированных умерли. 14 июня Департамент по контролю за заболеваниями Таиланда объявил об эпидемии геморрагической лихорадки денге в королевстве.
Денге ‒ вирусная инфекция, которая преобладает в тропических и субтропических регионах. Ее симптомы — высокая температура, тошнота, сыпь, головные и поясничные боли. Основными переносчиками лихорадки денге являются комары Aedes aegypti. Если нет переносчиков, то больной человек не представляет эпидемиологической опасности.
В связи с тем, что граждане Республики Беларусь активно посещают туристические курорты Юго-Восточной Азии, а также Южной Европы, в целях профилактики инфекционных и паразитарных заболеваний необходимо соблюдать меры предосторожности в целях защиты от укусов насекомых ‒ носить одежду, максимально закрывающую части тела, применять средства, отпугивающие и уничтожающие насекомых (репелленты и инсектициды), в помещениях обязательно засетчивать окна и двери.
Ближневосточный респираторный синдром, вызванный коронавирусом (БВРС-КоВ) – Королевство Саудовская Аравия.
За период с 2012 года по 31 июля 2019 года ВОЗ получила уведомления о 2,5 тыс. лабораторно подтвержденных случаях инфицирования БВРС-КоВ в мире, из которых 849 закончились смертельным исходом. Эта цифра отражает общее число лабораторно подтвержденных случаев во всем мире, о которых ВОЗ была проинформирована до настоящего времени в соответствии с Международными медико-санитарными правилами (ММСП, 2005г.). Общее число случаев смерти включает в себя цифры, которые по состоянию на данный момент ВОЗ получила в рамках регулярных контактов с затронутыми вспышкой государствами-членами.
Инфицирование БВРС-КоВ может приводить к тяжелому заболеванию с высоким коэффициентом смертности. У людей источником заражения БВРС-КоВ является прямой или опосредованный контакт с зараженными одногорбыми верблюдами. БВРС-КоВ может передаваться от человека к человеку (такие случаи зарегистрированы в учреждениях здравоохранения).
В Беларуси впервые за 20 лет обнаружили сибирскую язву.
Случай заболевания сибирской язвой лошади зарегистрирован 10 августа 2019 года в Столинском районе Брестской области. Лошадь принадлежала жителю деревни Хотомель. Труп павшего животного сожгли; проведены мероприятия по ликвидации заболевания, включая дезинфекцию в очаге заразной болезни, вакцинацию восприимчивого поголовья, наблюдение за клиническим состоянием животных. Последний случай этого заболевания в Республике Беларусь регистрировался среди людей в 1995 году, среди животных – в 1999 году.
Сибирская язва является редкой инфекцией в Западной Европе, но часто регистрируется на Ближнем Востоке, на Индийском субконтиненте, в странах Африки, Азии и в странах Латинской Америки. Имеются очаги сибирской язвы и в странах СНГ. Так, в среднем каждый год в РФ регистрируется около 10 случаев заражения человека этой инфекцией. В июле 2019 года в Азербайджане у двух человек из одного села выявлена сибирская язва, один из них скончался. Это первый летальный случай в стране от сибирской язвы за последние годы. В Министерстве здравоохранения Азербайджана отметили, что в 2014 году было зафиксировано 10 случаев заражения людей сибирской язвой, в 2015 году – 9, в 2016 году – 10, 2017 году – 6, 2018 – 9 и в 2019 году – 7. В августе 2019 года в Армении 8 человек заболели сибирской язвой, все они занимались обработкой коровьего мяса. В этот же период в Акмолинской области Казахстана подтверждены 4 случая заболевания сибирской язвой, причина заражения ‒ разделка туш коров без ветеринарного сертификата в частном дворе.
В Таджикистане ежегодно регистрируется от 15 до 30 случаев заражения людей сибирской язвой, преимущественно в тех районах, где развито животноводство.
ВЫВОДЫ И РЕКОМЕНДАЦИИ:
1. Неблагополучие по кори в мире и непосредственно в Европейском регионе создает дополнительные риски осложнения эпидситуации в нашей стране.
2. Существует риск завоза холеры из стран, где складывается сложная эпидемиологическая ситуация по этой инфекции (устойчивая тенденция роста заболеваемости, регистрация крупных вспышек и эпидемий в ряде стран Африки и Азии, странах Карибского региона).
3. Сохраняется вероятность завоза и ограниченного распространения Ближневосточного респираторного синдрома, вызванного коронавирусом из стран Ближнего Востока (Королевство Саудовская Аравия, Катар, Иордания, Объединенные Арабские Эмираты).
4. Условия для заражения вирусной лихорадкой денге, желтой лихорадкой и другими инфекциями, передающимися кровососущими насекомыми, на территории Республики Беларусь отсутствуют, однако возможен завоз этих инфекций из стран, в которых регистрируются случаи заболеваний.
В целях профилактики инфекционных и паразитарных заболеваний необходимо соблюдать меры предосторожности (особенно при нахождении в странах с тропическим климатом):
1. Во время путешествия риск укусов комарами может быть снижен путем применения эффективных репеллентов. Находясь на открытом пространстве, следует надевать одежду, максимально закрывающую открытые части тела. Необходимо применять физические барьеры от комаров: жилье с кондиционированием, сетки, закрытые двери, окна, оконные противомоскитные сетки в помещениях.
2. Чтобы предупредить заражение при выезде в страны, неблагополучные по холере необходимо соблюдать определенные правила при организации своего пребывания за рубежом, в том числе питания, питьевого режима, купания в водоемах:
2.1. употреблять для питьевых целей, мытья овощей и фруктов, бытовых целей кипяченую или бутилированную воду (важно воздержаться от использования льда для охлаждения различных напитков);
2.2. исключить из употребления сырые и недостаточно термически обработанные продукты водных объектов (рыба и морепродукты), не покупать пищевые продукты у уличных и случайных торговцев. Исключение составляют овощи и фрукты, которые необходимо собственноручно очистить (от кожицы и т.п.);
2.3. использовать для купания только водоемы, разрешенные для организованного отдыха. При купании в открытых водоемах, плавательных бассейнах избегать попадания воды в полость рта;
2.4. соблюдать правила личной гигиены, в т.ч. гигиены рук.
3. Избегать любого контакта с дикими грызунами, животными, птицами.
4. Регулярно проветривать помещения, делать влажную уборку помещений, тщательно мыть руки с мылом и/или использовать антисептические средства.
5. Гражданам, планирующим поездки в страны с высокой заболеваемостью корью, не болевшим корью ранее, не привитым против этой инфекции, рекомендуется не менее, чем за две недели до поездки, привиться от кори.
6. По возвращении из страны пребывания в случае ухудшения состояния здоровья следует обратиться к врачу, обязательно сообщив ему о месте вашего путешествия.
В ряде стран мира продолжает сохраняться сложная эпидемиологическая ситуация по инфекционным заболеваниям, в том числе инфекциям, которые имеют международное значение. Наиболее вероятным является риск завоза на территорию Пензенской области таких инфекционных заболеваний как корь, лихорадка Денге, желтая лихорадка, других инфекций, передающихся кровососущими насекомыми, коронаровирусной инфекции, холеры, малярии, неблагополучная эпидемиологическая ситуация по которым складывается в последние годы в ряде регионов мира.

Особенно сложная в мире ситуация по кори. В 2018 году было зарегистрировано рекордное для текущего десятилетия число людей, заразившихся вирусом кори, в 3 раза превышающее показатель за 2017 год и в 15 раз – за 2016 год.
На Европейском континенте наиболее неблагополучная ситуация по кори отмечается в Украине, с начала года по 12.06.2019 г. корью там заболело 54065 человек, в том числе 28626 ребенка, от осложнений умерло 18 человек. Самые высокие показатели наблюдаются в западной и центральной части Украины.
По данным Всемирной организации здравоохранения в Европе за это же время заразились корью 114000 человек, из которых 90 уже умерли. Неблагополучная ситуация по кори в странах: Грузии, Албании, Черногории, Сербии, Италии, Греции, Румынии, Франции. Помимо Европейского континента, заболевание регистрируется в США, Великобритании, Конго, Тунисе, Чад, Анголе, Эфиопии, Филиппинах, Индии, Реюньоне, Мадагаскаре. ВОЗ считает причиной роста заболеваемости корью недостаточный и неравномерный охват населения вакцинацией.
На втором месте после кори идут различные виды лихорадок, передающихся кровососущими насекомыми.
- Крымской геморрагической лихорадки зарегистрирована в Намибии;
- лихорадки Денге – на островах Кука, Филиппинах, Тайване, Мальдивах, Тайланде, Маврикии, Алжире;
- лихорадки Ласса- в Нигерии;
- лихорадки Эбола- в Демократической Республике Конго;
- лихорадки Зика – в Перу и Бразилии.
Специфической профилактики (вакцинации) лихорадок нет, поэтому основной мерой профилактики и предотвращения распространения, например, лихорадки Эбола для россиян является отказ от поездки в эти страны, т.к. заболевание передается при прямом или опосредованном контакте с инфицированными биологическими жидкостями организма заболевшего человека или животного, а также половым путем.
Особое место среди инфекционных заболеваний, занимает малярия. Заразиться малярией можно не только на Африканском континенте, но и в странах Юго-Восточной Азии, Южной Америке. Заболевание передается через укус комара.
В Саудовской Аравии регистрируются случаи Ближневосточного респираторного синдрома (БВРС), сопровождающегося высокой летальностью.
Ну и чтобы не заболеть кишечными инфекциями - холерой, гепатитом А, другими острыми кишечными инфекциями необходимо:
- Осуществлять прием пищи только в определенных пунктах питания, где используются продукты гарантированного качества промышленного производства;
- Не использовать в пищу продукты с истекшим сроком годности, не прошедших гарантированную технологическую обработку, а также приобретенные в местах уличной торговли;
- Для питья использовать только бутилированную или кипяченую воду, напитки, соки промышленного производства;
- Не использовать лед для охлаждения напитков;
- Для мытья фруктов и овощей необходимо использовать только кипяченую или бутилированную воду;
- Купаться только в бассейнах и специальных водоемах, определенных туристическим маршрутом;
- Соблюдение правил личной гигиены, в т.ч. гигиены рук.
Собираетесь в отпуск - заранее проводите мероприятия, направленные на профилактику инфекционных болезней.
Соблюдение профилактических мероприятий на отдыхе – гарант сохранения Вашего здоровья и жизни.
Почтовый адрес:
ул. Маршала Крылова, дом 3,
г. Пенза, 440036
Контакты
ЭПИДЕМИОЛОГИЧЕСКАЯ СИТУАЦИЯ ЗА РУБЕЖОМ
Эпидемиологическая обстановка по актуальным инфекционным
болезням в регионах мира и странах с наиболее популярными туристическими маршрутами
(аналитическая информация подготовлена на основе официальных статистических данных Всемирной организации здравоохранения и региональных бюро, министерств здравоохранения соответствующих стран, Центра по контролю и профилактике заболеваний)
В последние годы туристические компании активно осваивают новые туристические направления и маршруты, в том числе страны с природными экзотическими болезнями.
Особое эпидемиологическое значение имеют страны с тропическим и субтропическим климатом, к ним относятся Центральная, Южная, Юго - Восточная Азия, Африканский континент, Ближний Восток, Северная, Центральная и Южная Америка.
Ежегодно из этих стран Россияне завозят различные виды вирусных геморрагических лихорадок и паразитарных инфекций, таких как лихорадка Денге, Зика, жёлтая лихорадка, малярия. Достаточно высокая вероятность завоза в Россию чумы. Природные очаги чумы располагаются на территории многих стран мира.
Оперативная информация об эпидемиологической ситуации за рубежом, является одним из ключевых элементов своевременного и успешного противостояния инфекционным болезням.
Страны с наиболее популярными туристическими направлениями и потенциально высоким риском заражения опасными инфекционными болезнями.
Азия: Таиланд, Малайзия, Вьетнам, Сингапур, Китай, Индия, Индонезия, Филиппины, Южная Корея.
Встречающиеся инфекции: холера, лихорадка Денге, лихорадка Зика, сибирская язва, малярия, высоко патогенный грипп птиц.
Встречающиеся инфекции: лихорадка западного Нила, Крымская геморрагическая лихорадка.
Испания, Великобритания, Германия, Бельгия, Болгария, Швейцария, Словакия, Польша, Сербия, Нидерланды, Норвегия, Албания, Черногория, Греция, Румыния, Франция, Финляндия, Чехия, Ирландия, Украина, Грузия, Казахстан, Беларусь и т.д. в 47странах Европы.
Встречающиеся инфекции: Корь.
По информации Европейского регионального бюро ВОЗ за период с января 2018 г. по март 2019г. в 47 странах Европы корью заразилось более 83 тысяч человек, в 72 случаях заболевание закончилось летальным исходом.
Великобритания, Дания, Исландия, Португалия, Казахстан, Кыргызстан, Украина, Хорватия, Швеция.
Встречающиеся инфекции: менингококковая инфекция
Африка, Азия, Американский регион.
Встречающиеся инфекции: чума, холера, менингококковая инфекция, малярия.
Ближний Восток (паломничество): ОАЭ, Саудовская Аравия, Катар, Иордания, Оман, Кувейт.
Встречающиеся инфекции: коронавирус ближневосточного респираторного синдрома (БВРС-КоВ)
Южная Америка, Африканский континент.
Встречающиеся инфекции: жёлтая лихорадка, др. геморрагические лихорадки, малярия.
для выезжающих в страны с природными экзотическими болезнями
В целях профилактики инфекционных и паразитарных болезней необходимо соблюдать следующие правила:
- употреблять для еды исключительно ту пищу, в качестве которой вы уверены;
- употреблять для питья гарантированно безопасную воду и напитки (питьевая вода и напитки в фабричной упаковке, кипяченая вода). Нельзя употреблять лед, приготовленный из сырой воды;
- мясо, рыбу, морепродукты обязательно подвергать термической обработке;
- желательно не пользоваться услугами местных предприятий общественного питания и не пробовать незнакомые продукты, не покупать еду на рынках и лотках, не пробовать угощения, приготовленные местными жителями;
- в случае необходимости приобретать продукты в фабричной упаковке в специализированных магазинах;
- овощи и фрукты мыть безопасной водой и обдавать кипятком;
- перед едой следует всегда тщательно мыть руки с мылом;
- при купании в водоемах и бассейнах не допускать попадания воды в рот;
- в целях защиты от укусов насекомых рекомендуется применять средства, отпугивающие и уничтожающие насекомых (репелленты и инсектициды), а также в помещениях обязательно засетчивать окна и двери;
- в случае обнаружения присасывания клещей, следов укусов кровососущих насекомых, появления высыпаний или любых других кожных проявлений немедленно обратиться к врачу.
Туристам, вернувшимся из стран, где регистрируются данные заболевания, необходимо обратить особое внимание на собственное самочувствие и самочувствие родственников.
В случае проявления в течение месяца по возвращению признаков инфекционного заболевания необходимо немедленно обратиться за медицинской помощью в лечебное учреждение, предупредив лечащего врача о месте (стране) пребывания.
Понравилась статья? Поделитесь с друзьями:
Заболеваемость населения России,
2017-2018 годы
В 2018 году снизилась заболеваемость острыми респираторно-вирусными инфекциями и гриппом, но повысилась заболеваемость острыми кишечными инфекциями
По данным Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека (Роспотребнадзора), эпидемиологическая обстановка на территории России в 2018 году характеризовалась снижением числа зарегистрированных случаев наиболее массовых инфекционных заболеваний - острыми инфекциями верхних дыхательных путей (на 3,1%), а также гриппом (-24%). Снизилась число заболеваний энтеровирусными инфекциями (-40%), острыми гепатитами (-38%), паротитом эпидемическим (в 2,2 раза), ветряной оспой (-2,6%), туберкулезом (-8%), сифилисом (-15%), гонококковой инфекцией (-22%), вирусом иммунодефицита человека (ВИЧ), включая бессимптомный инфекционный статус, вызванный ВИЧ (-2,5%). Вместе с тем возросло число зарегистрированных случаев заболевания такими инфекционными болезнями, как корь (в 3,5 раза по сравнению с 2017 годом), коклюш (в 1,9 раза), менингококковая инфекция (+19%), острые кишечные инфекции (+1,6%), включая бактериальную дизентерию (+14%)[7].
Острые инфекции верхних дыхательных путей и грипп по Международной классификации болезней Х пересмотра входят в класс болезней органов дыхания, которые, как было показано выше, обусловливают значительную часть заболеваемости (около четверти общей заболеваемости и 45% первичной заболеваемости всеми болезнями).
Заболеваемость острыми инфекциями верхних дыхательных путей довольно быстро снижалась в течение десятилетия, начиная с середины 1980-х годов, опустившись с 24528 случаев заболеваний с впервые установленным диагнозом на 100 тысяч человек в 1985 году до 15798 в 1996 году. Возможно, отчасти это было обусловлено снижением обращаемости за медицинской помощью в связи с изменившимися социально-экономическими условиями, особенностями занятости и оплаты в периоды временной нетрудоспособности. В 1997 году тенденция снижения сменилась повышением, и к 2000 году уровень первичной заболеваемости острыми инфекциями верхних дыхательных путей поднялся до 20156 на 100 тысяч человек. После относительной стабилизации в 2001-2008 годах отмечался быстрый рост в 2009 году (до 23323 случаев заболеваний на 100 тысяч человек), за которым последовали чередующиеся спады и подъемы (рис. 5). В 2015-2017 годах заболеваемость острыми инфекциями верхних дыхательных путей в очередной раз повышалась, а в 2018 году вновь наметился спад. В 2018 году было зарегистрировано 21034 случая заболеваний на 100 тысяч человек постоянного населения, что на 3% меньше, чем в 2017 году, но на 8% больше, чем в 2014 году. Абсолютное число зарегистрированных случаев заболеваний острыми инфекциями верхних дыхательных путей составило в 2018 году 30,9 против 31,8 миллиона случаев в 2017 году и 28,5 миллиона случаев в 2014 году.
Тенденция снижения заболеваемости гриппом была более выраженной и устойчивой, хотя также сопровождалась значительными колебаниями. Начиная с 2004 года, зарегистрированная заболеваемость гриппом не поднималась до уровня 650 случаев заболеваний с впервые установленным диагнозом в расчете на 100 тысяч человек, хотя до этого неизменно составляла несколько тысяч в год. В 2014 году было учтено наименьшее за период наблюдения число заболеваний гриппом – 12,8 тысячи человек, или 9 в расчете на 100 тысяч человек постоянного населения, что почти в 8 раз меньше, чем в предшествующем 2013 году (70 на 100 тысяч человек). В 2015 году число зарегистрированных случаев заболевания гриппом увеличилось в 3,9 раза - оно составило 49,7 тысячи (34 на 100 тысяч человек), а в 2016 году еще на 78% - до 88,7 тысячи (60 на 100 тысяч человек). В 2017 году число зарегистрированных случаев заболевания гриппом вновь снизилось – до 51,1 тысячи, или 35 на 100 тысяч человек, - продолжило снижаться в 2018 году, опустившись до 38,8 тысячи случаев, или 26 в расчете на 100 тысяч человек постоянного населения.
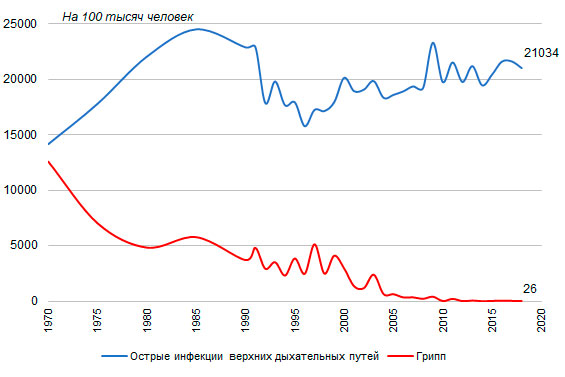
Рисунок 5. Заболеваемость населения РФ острыми инфекциями верхних дыхательных путей и гриппом, случаев заболевания с впервые установленным диагнозом на 100 тысяч человек постоянного населения, 1970, 1975, 1980, 1985, 1990-2018 годы
Заболеваемость гриппом растет на фоне роста заболеваемости острыми инфекциями верхних дыхательных путей и носит ярко выраженный сезонный характер (рис. 6). Наибольшее число заболеваний гриппом приходится, как правило, на февраль или март, хотя иногда пик заболеваемости фиксируется в январе (2004 и 2010 годы) или повторяется в конце осени – начале зимы (как было в 2009 году). В 2018 году пик заболеваемости гриппом пришелся на март- апрель - в течение каждого из этих месяцев было зарегистрировано по 15 тысяч случаев заболевания гриппом (78% от общего числа случаев, зарегистрированных за январь-декабрь).
Наибольшее число заболеваний острыми инфекциями верхних дыхательных путей обычно приходится те же месяцы, хотя нередки всплески заболеваемости и в другие месяцы года. Пик зарегистрированной в 2018 году заболеваемости острыми инфекциями верхних дыхательных путей, как и гриппом, пришелся на март (4,2 миллиона случаев). В предыдущем 2017 году он пришелся на январь (почти 4,3 миллиона случаев), в 2016 году - на февраль (более 4,9 миллиона случаев), в 2015 году – также на февраль (4,8), в 2014 году – на март (3,4), в 2013 году – на февраль (4,8), в 2012 году - на март (около 3,4 миллиона случаев). Спад заболеваемости острыми инфекциями верхних дыхательных путей неизменно регистрируется в летние месяцы годы, когда она снижается в 3-5 раза.
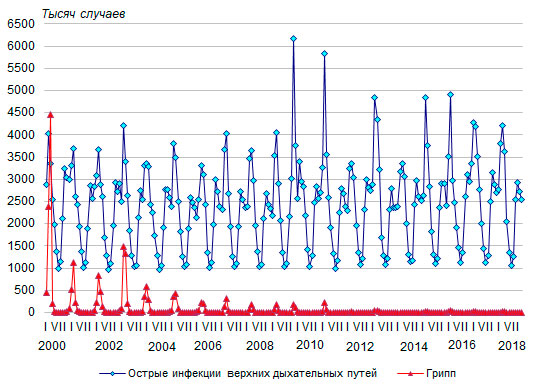
Рисунок 6. Заболеваемость населения РФ острыми инфекциями верхних дыхательных путей и гриппом, тысяч случаев заболевания с впервые установленным диагнозом, по месяцам 2000-2018 годов
Снижение заболеваемости острыми кишечными инфекциями, к которым относятся бактериальная дизентерия (шигеллез), энтериты, колиты, гастроэнтериты инфекционного происхождения, пищевые токсикоинфекции установленной и неустановленной этиологии (за исключением ботулизма), является долговременной тенденцией - по сравнению с серединой 1970-х годов ее уровень снизился в 2,5 раза. Но эта тенденция нарушалась как в 1990-е, так и в последующие годы, хотя в 2002-2006 годах отмечалась тенденция стабилизации показателя на уровне около 440 случаев заболеваний в расчете на 100 тысяч человек постоянного населения против 1290 в 1975 году (рис. 7).
Однако эта тенденция оказалась недостаточно устойчивой. После очередного периода снижения – до 424 случаев заболеваний на 100 тысяч населения в 2004 году – уровень заболеваемости острыми кишечными инфекциями вновь стал повышаться, особенно быстро в 2010 году, когда было зарегистрировано 569 случаев заболевания кишечными инфекциями на 100 тысяч населения. В 2011-2017 годы заболеваемость кишечными инфекциями снижалась с некоторыми колебаниями, не опускаясь до уровня 500 случаев на 100 тысяч человек. По данным за 2018 год первичная заболеваемость острыми кишечными инфекциями повысилась до 533 случаев заболевания на 100 тысяч человек (на 1,6% больше, чем по данным за 2017 год). Число зарегистрированных случаев заболеваний повысилось до 782,2 тысячи против 770,1 тысячи в 2017 году.
Заболеваемость вирусными гепатитами[8] после периода роста, наблюдавшегося в 1970-е годы, также снижалась, хотя и с некоторыми отклонениями в середине 1990-х годов - ее уровень опустился с 255 случаев заболеваний на 100 тысяч человек в 1980 году до 83 в 1998 году. В 1999-2001 годах заболеваемость вирусными гепатитами резко возросла - до 181 случая заболеваний на 100 тысяч человек в 2001 году. Затем возобновилось снижение, связанное в определенной степени с расширением практики прививок против гепатита В. Оно продолжалось до 2013 года, когда было зарегистрировано 86,3 тысячи случаев заболевания вирусными гепатитами (острыми и хроническими), что в 2,8 раза меньше, чем в 2000 году. Заболеваемость вирусными гепатитами снизилась до 60 случаев с впервые установленным диагнозом на 100 тысяч человек. После небольшого повышения заболеваемости в 2014 году - до 61,3 случая на 100 тысяч человек, - она продолжала снижаться, опустившись до 47 случаев на 100 тысяч человек в 2018 году (69,0 тысячи случаев заболевания острыми и впервые установленными хроническими гепатитами против 76,7 тысячи в 2017 году)[9].
В 2018 году было зарегистрировано 7,1 тысячи случаев заболевания острыми гепатитами, что на 38% меньше, чем в 2017 году (11,5 тысячи). Особенно значительно – на 49% - увеличилось число заболеваний гепатитом А (4,2 против 8,1 тысячи). Число заболеваний острым гепатитом В снизилось на 22% (993 против 1271 случая), число заболеваний острым гепатитом С – на 9% (1624 против 1785 случаев), число заболеваний острым гепатитом Е осталось примерно на том же уровне (157 против 158 зарегистрированных случаев заболевания).
Первичная заболеваемость острыми гепатитами снизилась до 4,9 на 100 тысяч человек (7,9 в 2017 году), в том числе острым гепатитом А – до 2,8 (5,5 на 100 тысяч человек), острым гепатитом В – до 0,7 (0,9), острым гепатитом С – до 1,1 (1,2), острым гепатитом Е – 0,1 на 100 тысяч человек.
Число впервые установленных случаев заболевания хроническими вирусными гепатитами снизилось в меньшей степени – на 5,3% (61,9 тысячи случаев, зарегистрированных в 2018 году, против 65,2 тысячи случаев в 2017 году), в том числе гепатитом В – на 3,4% (13,6 против 14,1 тысячи), гепатитом С – на 5,6% (48,0 против 50,8 тысячи случаев).
Первичная заболеваемость хроническими вирусными гепатитами снизилась до 42,2 на 1000 человек (44,5 в 2017 году), в том числе гепатитом В – до 9,3 (9,6), гепатитом С – до 32,7 (34,7).
Кроме того, носительство возбудителя вирусного гепатита В снизилось до 8,9 случая на 1000 человек против 10,1 в 2017 году.
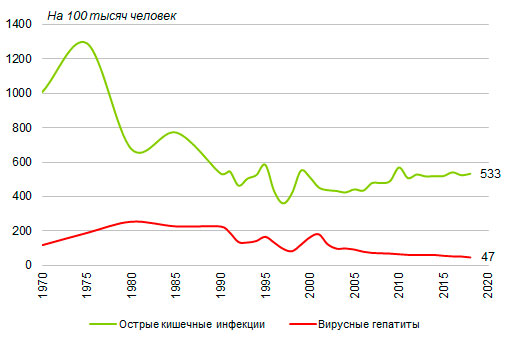
Рисунок 7. Заболеваемость населения РФ острыми кишечными инфекциями и вирусными гепатитами, случаев заболевания с впервые установленным диагнозом на 100 тысяч человек постоянного населения, 1970, 1975, 1980, 1985, 1990-2018 годы
Заболеваемость острыми кишечными инфекциями так же, как и острыми инфекциями верхних дыхательных путей, носит выраженный сезонный характер - наибольшее число случаев заболевания острыми кишечными инфекциями в целом регистрируется чаще всего в августе-сентябре, хотя иногда отмечается и пик заболеваемости в январе-марте (рис. 8). Пик заболеваемости бактериальной дизентерией неизменно отмечается в сентябре, а сальмонеллезными инфекциями – в августе.
В 2018 году больше всего случаев заболевания острыми кишечными инфекциями было зарегистрировано в августе (74,9 тысячи), несколько меньше в сентябре (73,6 тысячи) и январе-марте (около 73 тысяч случаев в месяц), а меньше всего – в декабре (51 тысяча). Случаев заболевания бактериальной дизентерией больше всего зарегистрировано в сентябре (0,9 тысячи), сальмонеллезными инфекциями – в июле (4,1) и августе (4 тысячи случаев).
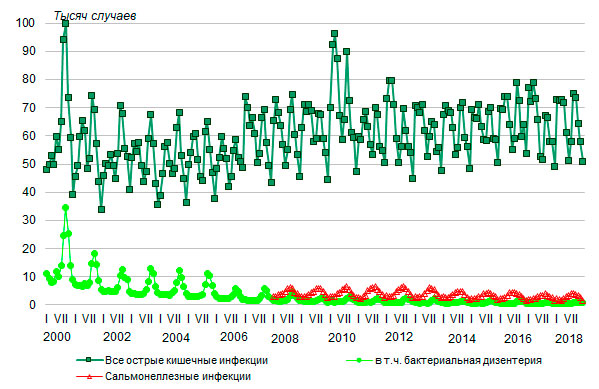
Рисунок 8. Заболеваемость населения РФ острыми кишечными инфекциями, тысяч случаев заболеваний с впервые установленным диагнозом, по месяцам 2000-2018 годов
Распространенность кишечных инфекций остается одним из важнейших индикаторов социального и санитарного благополучия. И если в целом по России рост заболеваемости кишечными инфекциями относительно невелик, то между регионами сохраняется значительная дифференциация по уровню заболеваемости этими инфекциями, причем группы регионов с наиболее низкими и наиболее высокими показателями по ряду заболеваний достаточно устойчивы.
По данным за январь-сентябрь 2018 года, заболеваемость острыми кишечными инфекциями была ниже всего, как и в предыдущие годы, в Центральном федеральном округе - 444 зарегистрированных случаев заболевания на 100 тысяч человек, выше всего – 897 - на Дальнем Востоке при среднем значении по России 555 случаев заболевания на 100 тысяч человек. Ниже среднего уровня по России заболеваемость острыми кишечными инфекциями в январе-сентябре 2018 года была не только в Центральном, но и в Приволжском (458), Северо-Кавказском (513) федеральных округах. Высоким уровнем заболеваемости острыми кишечными инфекциями, помимо Дальневосточного округа, отличаются Уральский (750), Сибирский (617), Северо-Западный (677) федеральные округа[10].
По регионам - субъектам федерации заболеваемость острыми кишечными инфекциями различается более, чем в 5 раз, варьируясь от 277 на 100 тысяч человек в Белгородской области до 1452 в Сахалинской области. Помимо Сахалинской области, крайне высокая заболеваемость острыми кишечными инфекциями в январе-сентябре 2018 года зарегистрирована в Ямало-Ненецком автономном округе (1084 на 100 тысяч человек) и Приморском крае (1033). В остальных регионах заболеваемость не достигала 1000 случаев на 1000 тысяч человек. В центральной половине регионе (между нижним и верхним квартилями упорядоченного по значению показателя ряду регионов) заболеваемость острыми кишечными инфекциями составляла от 412 до 673 при медианном значении 530 случаев на 100 тысяч человек (рис. 9).
Уровень заболеваемости острыми гепатитами в январе-сентябре 2018 года был особенно высок в Северо-Западном федеральном округе (7 случаев заболевания на 100 тысяч человек), а ниже всего – в Северо-Кавказском федеральном округе (2,1). Ниже среднероссийского уровня (4,6 на 100 тысяч человек) была заболеваемость острыми гепатитами также в Дальневосточном (3,4), Южном (3,6), Сибирском (3,8) и Уральском (4,1) федеральных округах. По регионам-субъектам федерации значение показателя варьировалось от 0 в Еврейской автономном области, Тыве и Карачаево-Черкессии до 38 на 100 тысяч человек в Магаданской области. Высокая заболеваемость острыми гепатитами отмечалась также в Санкт-Петербурге (11 на 100 тысяч человек) и Удмуртской Республике (10). В центральной половине регионов заболеваемость острыми гепатитами составляла от 2,7 до 5,4 при медианном значении 3,7 на 100 тысяч человек.
Уровень заболеваемости гриппом в январе-сентябре 2018 года был ниже всего в Северо-Кавказском федеральном округе (4,4 случая заболевания на 100 тысяч человек), а выше всего – в Уральском федеральном округе (47) при среднем значении по России, равном 35 случаям заболевания гриппом на 100 тысяч человек. Среди регионов-субъектов федерации особенно высоким уровнем заболеваемости гриппом в январе-сентябре 2018 года отличалась Республика Мордовия (246 случаев заболевания на 100 тысяч человек), Еврейская автономная область (228), Ханты-Мансийкий - Югра (173) и Ямало-Ненецкий (170) автономные округа, Астраханская область (167) и Ненецкий автономный округ (155 случаев заболевания на 100 тысяч человек). В центральной половине регионов значение показателя заболеваемости гриппом варьировалось от 17 до 61 при медианном значении 39 случая на 100 тысяч человек. За рассматриваемый период не было зарегистрировано случаев заболевания гриппом в республиках Кабардино-Балкария, Ингушетия, Чечня.
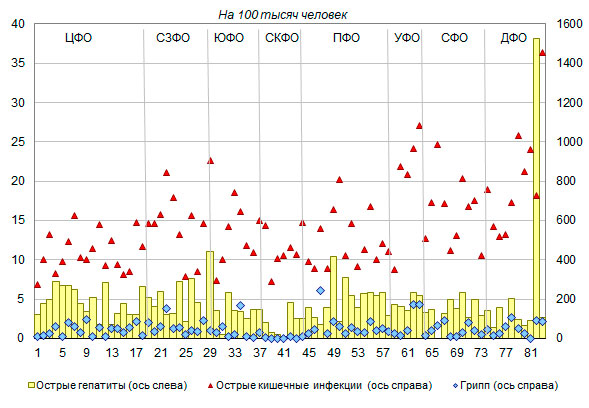
Рисунок 9. Заболеваемость острыми гепатитами, острыми кишечными инфекциями и гриппом по регионам* РФ[11], зарегистрировано случаев заболевания на 100 тысяч человек постоянного населения в январе-сентябре 2018 года
Читайте также:


