Экг при инфекционных заболеваниях

Оценены особенности поражений миокарда, развивающихся во время или после эпизодов острых инфекционных заболеваний у подростков. Установлено, что у подростков 15–19 лет с жалобами на утомляемость, боли в области сердца, одышку, сердцебиения, головокружения
The features of myocardial lesions developing in time or after the episodes of acute infectious diseases in teenagers were estimated. Teenagers at the age of 15–19 years old, with complaints of fatigability, heartache, shortness of breath, palpitations, dizziness on the background and after acute respiratory or acute intestinal infection showed changes corresponding to the diagnosis of probable myocarditis. Relief of symptoms of heart lesions takes place in most of patients during 1–3 months.
В настоящее время многочисленные исследования указывают на важную роль различных инфекционных агентов в развитии поражений миокарда. В качестве этиологического фактора, помимо хорошо изученного бета-гемолитического стрептококка, нередко выступают вирусы из группы герпеса, энтеровирусы, атипичные возбудители — микоплазмы, хламидии и ряд других. Изменения в тканях сердца и сосудов, развивающиеся при персистенции возбудителей, остаются одной из малоизученных проблем. Неспецифичность симптоматики, зачастую неопределенность жалоб вместе со сложностью подтверждения инфекционно-воспалительного процесса в сердечно-сосудистой системе приводят к запоздалой диагностике и несвоевременному назначению терапии. Позднее начало лечения негативно влияет на результаты, способствует формированию необратимых нарушений, значительно ухудшает прогноз.
Поражения сердца, формирующиеся в подростковом возрасте, имеют свои особенности. В этом возрасте практически отсутствует влияние атеросклероза, рассматривающегося на сегодняшний день как основной фактор развития и прогрессирования сердечно-сосудистой патологии. В результате этого нередко отмечается недооценка жалоб подростков лечащими врачами, недостаточное внимание к выявляемым при клиническом осмотре и по результатам дополнительных обследований отклонениям. В отсутствие ограничений физической активности и специальной терапии нарушения становятся хроническими, ограничивают трудоспособность, качество и нередко продолжительность жизни.
Эти данные указывают на необходимость подробного анализа клинических, лабораторных, электрокардиографических и ультразвуковых отклонений у пациентов, предъявляющих жалобы, которые могут быть связаны с формированием патологии сердца на фоне или после эпизода острого инфекционного заболевания.
Целью данной работы было оценить особенности поражений миокарда, развивающихся во время или после эпизодов острых инфекционных заболеваний, у подростков.
Под наблюдением в основной группе находилось 27 подростков в возрасте от 15 до 19 лет, которые на фоне или после перенесенного эпизода острой респираторной (ОРИ, 17 подростков) или острой кишечной инфекции (ОКИ, 10 подростков) предъявляли жалобы, указывающие на возможное поражение сердца. Пациентов беспокоила утомляемость (27 пациентов — 100%), колющие или ноющие боли в области сердца (16 пациентов — 59%), одышка при привычных бытовых физических нагрузках (4 пациента — 15%) или только при ходьбе в быстром темпе и подъеме по лестнице (13 пациентов — 48%), учащенное сердцебиение (12 пациентов — 44%), головокружения (7 пациентов — 26%). Среди них было девушек — 13, юношей — 14. Этиология ОРИ и ОКИ была подтверждена у 12 подростков (44%). Были выявлены парагрипп (у 4 больных — 15%), аденовирусная инфекция (у 2 больных — 7%), респираторно-синцитиальная инфекция (у 2 больных — 7%), грипп (у 1 больного — 4%), ротавирусная инфекция (у 2 больных — 7%), сальмонеллез (Salmonella enteritidis — у 1 больного — 4%).
Для уточнения значимости выявляемых лабораторных, электрокардиографических и ультразвуковых изменений была сформирована группа сравнения, в которую включили 25 подростков с симптомами ОРИ или ОКИ на момент осмотра или в течение предшествующих 3 недель до него. Пациентов с ранее выявленной патологией сердечно-сосудистой системы и хроническими заболеваниями, закономерно сопровождающимися нарушениями функции сердца и сосудов, в группы наблюдения не включали.
Группы были полностью сопоставимы по возрасту, полу, срокам обследования от момента появления первых симптомов ОРИ или ОКИ, степени их тяжести, сопутствующей патологии. У большинства пациентов отмечали среднетяжелую форму острого инфекционного заболевания (у 24 подростков из основной группы и 21 — из группы сравнения). Тяжелая степень была зарегистрирована в 4 случаях: по 2 в каждой группе. Первое обследование проводили в течение 1–5 дней от момента регистрации жалоб, указывающих на возможное развитие патологии сердца, на сроке от момента появления первых симптомов ОРИ или ОКИ в основной группе 17,2 ± 9,9 суток (от 3 до 39). В группе сравнения этот срок составил 16,4 ± 8,9 суток (от 3 до 32).
Комплекс обследований для всех пациентов состоял из клинического анализа крови, биохимического анализа крови с определением уровней МВ-креатинкиназы (МВ-КК), аспарагиновой трансаминазы (АСТ), α-гидроксибутиратдегидрогеназы (α-ГБДГ), тропонина I количественно, антимиокардиальных антител; электрокардиографии (ЭКГ) в 12 стандартных отведениях, суточного мониторирования ЭКГ, эхокардиографии (ЭХО-КГ).
Анализ активности ферментов проводился с помощью оптимизированного ультрафиолетового теста и набора реагентов Diasys Diagnostic Systems GmbH & Co (Германия). Количественное определение тропонина I проводили иммуноферментным способом, используя набор реагентов DRG International Inc. (США). Комплекс органоспецифичных антифибриллярных, антисарколемных и антицитоплазматических антимиокардиальных антител определяли иммунофлюоресцентным полуколичественным методом с помощью набора Immco diagnostics (Нидерланды).
ЭХО-КГ-исследование выполняли с помощью ультразвукового сканера ACCUVIX XQ (производства MEDISON, Корея) в одномерном (М), двухмерном (D) и импульсно-волновом режимах согласно общепринятым на сегодняшний день рекомендациям [8, 9]. Измеряли конечно-диастолический (КДР) и конечно-систолический (КСР) размеры левого желудочка (ЛЖ), толщину задней стенки левого желудочка (ЗСЛЖ) и межжелудочковой перегородки (МЖП), размеры правого желудочка и предсердий; состояние створок клапанов и характер их движения. Визуально определяли состояние листков перикарда, измеряли сепарацию. С помощью программного обеспечения вычисляли конечно-систолический (КСО) и конечно-диастолический (КДО) объемы левого желудочка, ударный и минутный объемы, фракцию выброса (ФВ) ЛЖ. Диастолическую функцию определяли путем измерения максимальных скоростей трансмитрального и транстрикуспидального потоков в начале (пик Е) и в конце (пик А) диастолы, времени изоволюмического расслабления, времени замедления раннего диастолического наполнения в импульсно-волновом режиме. Полученные результаты сопоставляли с нормативными показателями для соответствующей возрастной группы с учетом площади поверхности тела.
Повторные осмотры, лабораторные, электрокардиографическое, эхокардиографическое исследования, суточное мониторирование ЭКГ проводили на 7–10, 30–40 сутки, затем — в конце каждого месяца наблюдения до купирования всех клинических симптомов, лабораторных и инструментальных отклонений.
Статистическая обработка результатов производилась на персональном компьютере с помощью программы Statistica, версия 6.1. Достоверность различий определяли с помощью Z-критерия и критерия χ 2 , достоверными считали значения при р
Т. А. Руженцова 1 , доктор медицинских наук
А. В. Горелов, доктор медицинских наук, профессор, член-корреспондент РАН
Р. В. Попова
Ю. Н. Хлыповка
ФБУН ЦНИИЭ Роспотребнадзора, Москва
Поражения миокарда на фоне острых инфекционных заболеваний у подростков/ Т. А. Руженцова, А. В. Горелов, Р. В. Попова, Ю. Н. Хлыповка.
Для цитирования: Лечащий врач №11/2017; Номера страниц в выпуске: 46-50
Теги: стрептококк, вирусы, миокард, патология
Электрокардиограмма (ЭКГ) – это регистрация электрических потенциалов сердца, возникающих при его работе. Для этого используются специальные электроды, которые накладываются на поверхность тела (грудную клетку и конечности). Результат ЭКГ фиксируется на бумажном или электронном носителе, а также может выводиться на монитор. ЭКГ сердца лежит в основе некоторых исследований, например таких, как холтеровское исследование ЭКГ, велоэргометрия, мониторное наблюдение пациента (во время операций, в реанимации и др.).
Стоимость ЭКГ в Санкт-Петербурге
| Наименование услуги | Цена услуги, руб.(без учета медикаментов) |
| Регистрация электрокардиограммы покоя, (и расшифровка, описание и интерпретация электрокардиографических данных ) | 600 |
| Снятие ЭКГс нагрузкой с расшифровкой | 700 |
| ЭЭГ (Электроэнцефалография) + расшифровка | 1300 |
| ЭЭГ (Электроэнцефалография) для комиссий | 500 |
| Суточное холтеровское мониторирование ЭКГ | 2500 |
Преимущества медцентра Литейный
Записываясь на электрокардиограмму сердца в медцентр Литейный, вы можете рассчитывать на:
- Отсутствие очередей
- Чистые кабинеты
- Современное оборудование
- Низкие цены
Где пройти ЭКГ
Сделать электрокардиограмму можно в медцентре Литейный по адресу Санкт-Петербург, Индустриальный пр. д.40 к.1
ЭКГ необходимо проводить:
- при нарушениях сердечного ритма
- при ИБС (ишемической болезни сердца)
- при ГБ (гипертонической болезни)
- при инфекционных болезнях с угрозой поражения сердца
- при различных воспалительных и обменных заболеваниях сердца
- при подготовке к оперативным вмешательствам
- лицам, относящимся к группам риска (профессиональные, возраст после 40 лет, повышенное содержание холестерина в крови, сахарный диабет, алкоголизм, длительное курение и др.)
- наблюдение при беременности
- при проведении профилактических осмотров (военные, водители, спортсмены, летный состав и др.)
Методика проведения ЭКГ является совершенно безболезненной и не имеет абсолютных противопоказаний.
ЭКГ – простая процедура для заботы о здоровье
Больше 50% смертей россиян приходится на заболевания сердечно-сосудистой системы по данным ВОЗ. Этот показатель вдвое выше, чем во Франции или Польше. Правительство стран уже в 70х годах начало предпринимать комплекс профилактических мер в этом направлении. На 2019 год доступным способом исследования сердца остается электрокардиограмма.
Что такое ЭКГ?
В России здоровье граждан мало зависит от государства. О нем заботятся по собственной инициативе или по требованию работодателя – обязательная медкнижка. Исследовать активность сердца нужно, даже если это не требуется по роду деятельности. ЭКГ – это регистрация электрических потенциалов сердца через электроды, соединенные с усилителем и электрокардиографом. Генерируемые потенциалы записываются в виде графика.
Диагностика помогает своевременно выявить болезнь, контролировать ее течение при хронических заболеваниях. Показания к исследованию есть у граждан с 30 лет, группа риска – мужчины от 45 лет. Процедура ЭКГ позволяет:
- зафиксировать частоту сокращения сердечной мышцы, чтобы выявить нарушения ритма;
- обнаружить дефекты или повреждения, полученные из-за хронических и острых заболеваний;
- выявить нарушения электропроводимости, способные привести к снижению функции по перекачке крови.
Исследование установит возможную гипертрофию или ишемию миокарда; определит локализацию инфаркта миокарда, его протяженность и динамику. Электрокардиограмма помогает оценить эффективность назначаемых препаратов, установленного электрокардиостимулятора. ЭКГ в СПб используют при тромболитической терапии.
Как проходит процедура
Перед исследованием не требуется специальная подготовка, пациент занимает на кушетке горизонтальное положение на спине или полулежа, если лежать затруднительно. К ногам и рукам врач присоединяет электроды. Провода выходят из электрокардиографа, имеют собственную маркировку и соединяются с электродами с помощью зажимов.
Перед записью специалист видит результаты электрокардиограммы на мониторе и может сделать коррекцию, если обнаружены неполадки или неточности.
Показания и противопоказания
Электрокардиограмма – безболезненная процедура, противопоказаний для ее проведения нет. Наоборот, она показана беременным, малышам при прохождении диспансеризации, тяжелобольным людям при постановке диагноза.>
Другие показания для ЭКГ:
- ухудшение состояния хронических больных с диагнозами в сердечно-сосудистой системе;
- появление дискомфорта в груди, в области сердца;
- для постановки или подтверждения диагноза;
- мониторинг состояния перед операцией;
- развитие одышки, ее усиление по сравнению с предыдущим периодом наблюдения у врача;
- работа с повышенным риском развития сердечно-сосудистых заболеваний.
Электрокардиограмма – часть экспертной оценки состояния здоровья специалистов, от действий которых зависит жизнь и здоровье людей. Медкнижка шоферов, пилотов, моряков содержит отметку о прохождении ЭКГ.
Исследование проводится в дополнение к выявлению и лечению других заболеваний:
- уха, горла, носа;
- внутренних органов;
- эндокринной системы;
- кожных;
- нервной системы.
Пройти обследование нужно при сахарном диабете, повышенном холестерине, курильщикам и лицам, злоупотребляющим алкоголем. Приверженцы здорового образа жизни и спортсмены тоже не должны пренебрегать электрокардиограммой.
Как часто проводят обследование?
Диагностика нарушений сердечного ритма может проводиться по методу Холтера. В этом случае электроды приклеивают на тело пациента и данные ЭКГ фиксируются 24 часа. Ритм жизни, привычные занятия не меняются, чтобы получить чистые данные. Метод исследования показан при жалобах на внезапные сердцебиения, обмороки и в качестве оценки работы кардиостимулятора.
Частоту обследования назначает врач, чаще всего:
- при отсутствии хронических заболеваний ее делают раз в год,
- при профессиональных рисках не реже раза в полугодие, если иное не показано регламентом;
- пожилым людям – раз в квартал.
Названные сроки относятся к профилактическим обследованиям. При хронических заболеваниях интервалы между проведением ЭКГ будут другими.
Другие исследования
Не нужно путать электрокардиограмму и УЗИ сердца. Вторая методика – эхокардиография, проводится с применением ультразвуковых волн. Она позволяет выявить отклонения и их причину. ЭКГ указывает только на сбои в работе сердца. 
УЗИ – просмотр анатомических особенностей сердечной мышцы, отслеживаемый в реальном времени. Процедура считается информативной, но для ее проведения нужно медицинское обоснование.
Следить за здоровьем самостоятельно или в силу предписаний на работе – решает каждый сам. Но систематический мониторинг – залог долгой и счастливой жизни мужчин и женщин, возможность выявить патологии на ранней стадии и повысить эффективность лечения.
Воспаление, вовлекающее кардиомиоциты, интерстициальную ткань, сосуды, в некоторых случаях также перикард. В большинстве случаев не удается определить этиологический фактор. Кроме инфекции de novo возможна реактивация скрытой инфекции. Причины:
1) вирусная инфекция (чаще всего парвовирус В19 [самый частый этиологический фактор острого миокардита в форме ОКС с элевацией сегмента ST во всех отведениях], человеческий вирус герпеса типа 6 [HHV-6], Coxsackie B, аденовирусы, другие вирусы герпеса); бактерии ( Borrelia burgdorferi , микобактерия туберкулеза, пневмококки, стафилококки, Haemophilus spp., Salmonella spp., Legionella spp.), риккетсии, микоплазмы, хламидии, грибы (напр. Candida ); простейшие (напр. Toxoplasma gondii , Entamoeba histolytica ), глисты (напр. Trichinella spiralis );
2) факторы, вызывающие аутоиммунные реакции на аллергены (токсин столбняка, прививки, ЛС), аллогены (отторжение пересаженного сердца), собственные антигены при системных заболеваниях (напр. СКВ, целиакии);
3) ЛС и токсические субстанции — антибиотики, противотуберкулезные препараты, противосудорожные ЛС, НПВП, мочегонные, производные сульфонилмочевины, метилдопа, амитриптилин, клозапин, тяжелые металлы, кокаин, избыток катехоламинов (феохромоцитома), ионизирующее излучение, азид натрия, яды насекомых и змей.
КЛИНИЧЕСКАЯ КАРТИНА И ЕСТЕСТВЕННОЕ ТЕЧЕНИЕ наверх
1. Субъективные симптомы: одышка, обусловленная сердечной недостаточностью; боль в грудной клетке, связанная с ишемией миокарда или сопутствующим перикардитом; сердцебиение.
2. Объективные симптомы: симптомы сердечной недостаточности →разд. 2.19.1, перикардита →разд. 2.17, периферической эмболии (может быть первым симптомом).
3. Симптомы характерные для отдельных форм миокардита:
1) острый миокардит — в анамнезе недавно перенесенная вирусная инфекция; продромальные симптомы в зависимости от входных ворот инфекции (верхние дыхательные пути или ЖКТ) предшествуют кардиальным симптомам на несколько дней или недель; может протекать под маской острого коронарного синдрома с повышением уровня тропонинов и нормальной картиной при коронарографии — чаще всего вызван парвовирусом B19;
2) эозинофильный миокардит — экзантема и иногда эозинофилия в периферической крови; при его наиболее тяжелой форме (остром некротическом эозинофильном миокардите) — сердечная недостаточность с молниеносным течением;
3) гигантоклеточный миокардит — чаще всего симптомы сердечной недостаточности, значительно реже преобладают желудочковые аритмии или нарушения проводимости.
4. Классификация миокардитов по течению:
1) молниеносный — внезапное, выраженное начало и быстрое нарастание симптомов сердечной недостаточности, до кардиогенного шока включительно; дисфункция миокарда проходит самостоятельно или (реже) приводит к смерти;
2) острый — менее выраженное начало, у части пациентов дисфункция миокарда левого желудочка прогрессирует до дилатационной кардиомиопатии;
3) подострый или хронический — прогрессирующая сердечная недостаточность, подобно дилатационной кардиомиопатии.
Дополнительные методы исследования
1. Лабораторная диагностика : ускорение СОЭ (у 70 % пациентов); нейтрофильный лейкоцитоз (у 50 % пациентов); выраженная эозинофилия при миокардите, связанном с большинством паразитарных инфекций и системных васкулитов; повышенное содержание КФК-МВ и сердечных тропонинов в плазме; повышенная активность КФК, обычно у пациентов с острым или молниеносным течением миокардита или же в случае резкого ухудшения.
2. ЭКГ: практически всегда изменена — чаще всего изменение сегмента ST и зубца Т во многих отведениях, наджелудочковые и желудочковые аритмии, нарушение АВ и внутрижелудочкового проведения, а также зубцы Q (значительно реже, чем при инфаркте миокарда).
3. Эхокардиография: помогает идентифицировать пациентов с молниеносным течением миокардита — обычно нормальные диастолические объемы, выраженное диффузное снижение сократимости и утолщение стенок левого желудочка; по мере развития сердечной недостаточности — картина, как при дилатационной кардиомиопатии.
4. МРТ : позволяет определить отек и характерную для миокардита картину позднего усиления при контрастировании с гадолинием.
5. Эндомиокардиальная биопсия : при остром инфекционном миокардите выполняется редко, обычно у пациентов с выраженной сердечной недостаточностью или рецидивирующей желудочковой тахикардией (фибрилляцией желудочков). Необходима у пациентов с молниеносным течением заболевания (возможность определения специфических видов миокардита, таких как гигантоклеточный и эозинофильный).
Необходимо заподозрить острый миокардит у лица молодого возраста с внезапно появившимися: сердечной недостаточностью, стойкими нарушениями ритма или проводимости, или же признаками инфаркта миокарда при нормальной картине коронарографии. У пациентов с проявлениями сердечной недостаточности и неясной причиной заболевания нужно исключить другие причины дилатационной кардиомиопатии. Окончательная диагностика миокардита возможна исключительно на основании эндомиокардиальной биопсии.
Клинические критерии диагностики миокардита (согласно определения рабочей группы ESC 2013):
а) острая боль в грудной клетке перикардиального или псевдоишемического характера;
б) недавно появившаяся (до 3 мес.) или прогрессирующая одышка в покое или при нагрузке и/или усталость;
в) подострая или хроническая (сохраняющаяся >3 мес.) одышка в покое или при нагрузке и/или утомляемость;
г) сердцебиение и/или симптомы аритмии неясной этиологии, и/или обмороки, и/или внезапная остановка кровообращения;
д) кардиогенный шок неясной этиологии;
2) результаты дополнительных методов обследования:
а) новые изменения на ЭКГ — АВ блокада или блокада ножек пучка Гиса, элевация сегмента ST, инверсия зубца Т, остановка синусового узла, желудочковая тахикардия, фибрилляция желудочков, асистолия, фибрилляция предсердий, уменьшение амплитуды зубца R, замедление внутрижелудочкового проведения (расширение комплекса QRS), патологический зубец Q, низкая амплитуда зубцов, частая экстрасистолия, наджелудочковая тахикардия;
б) повышение уровня TnT или TnI;
в) функциональные или структурные изменения при визуализирующих исследованиях (эхокардиографии, ангиографии или МРТ) — новые, не выявленные другими методами, нарушения функции и структуры левого и/или правого желудочка (в т. ч. случайно выявленное у лиц без каких-либо жалоб): нарушение локальной и глобальной сократительной функции, а также диастолической функции;
г) картина на МРТ — отек или характерная для миокардита картина позднего усиления сигнала после введения гадолиния.
Необходимо заподозрить миокардит, если имеет место ≥1 клинического проявления (между 1а-г) и ≥1 изменений при дополнительных исследованиях, с условием исключения коронарной болезни и других заболеваний, которые могут вызвать подобные симптомы (в т. ч. пороков сердца, тиреотоксикоза). Подозрение тем сильнее, чем больше критериев присутствует. У бессимптомных пациентов (отсутствие критериев 1а-г) должны иметь место ≥2 изменений при дополнительных исследованиях (с разных групп 2а-г).
Диагностика форм миокардита у больных с его гистологическими признаками при эндомиокардиальной биопсии на основании результата исследования ПЦР клеток миокарда на наличие генома вируса : положительный результат — вирусный миокардит, отрицательный — аутоиммунный миокардит (могут присутствовать антикардиальные аутоантитела в сыворотке).
Острый инфаркт миокарда, сепсис, острая митральная недостаточность, тахиаритмическая кардиомиопатия и другие причины дилатационной кардиомиопатии →разд. 2.16.1, другие причины сердечной недостаточности →разд. 2.19.1.
1. Общие рекомендации :
1) ограничение физической активности , особенно во время лихорадки и другой системной симптоматики инфекции или сердечной недостаточности;
2) ограничение приема алкоголя;
3) избегать НПВП (могут ухудшать течение миокардита, особенно при назначении в первые 2 нед. вирусного воспаления).
2. У пациентов с болью в грудной клетке и генерализованными изменениями ST-T на ЭКГ (инфарктоподобными), можно использовать амлодипин в малой дозе (под контролем АД); у пациентов с нетяжелой систолической дисфункцией →иАПФ.
3. Лечение тяжелых желудочковых нарушений ритма → осторожность при использовании β-блокаторов. При брадиаритмии может быть показана временная электрокардиостимуляция .
4. Лечение сердечной недостаточности : стандартное →разд. 2.19.1. Ограничение физической активности, экстракорпоральная мембранная оксигенация (ECMO) и, возможно, механическая поддержка кровообращения — у пациентов с молниеносным течением миокардита — необходима неотложная госпитализация в специализированное отделение, с возможностями механической поддержки кровообращения.
5. Трансплантация сердца : в случае неэффективности других методов лечения и развития тяжелой сердечной недостаточности.
1. Этиотропная терапия инфекционных причин миокардита: является возможной в т. ч. при инфицировании HSV, а также невирусными патогенами (напр. при боррелиозе).
2. Лечение иммунодепрессантами : эффективно при миокардите, связанном с системными заболеваниями, саркоидозом и при гигантоклеточном миокардите.
3. Отмена ЛС, вызвавшего заболевание, ±ГКС: при миокардите, обусловленном гиперчувствительностью.
Большинство пациентов с острой и молниеносной формой миокардита выздоравливают. У небольшой части больных воспалительный процесс субклинически прогрессирует и приводит к дилатационной кардиомиопатии. Прогноз у пациентов с подострым миокардитом плохой; прогноз лучше, при более высокой исходно ФВ ЛЖ, и более короткой продолжительности заболевания. Неблагоприятные прогностические факторы: сердечная недостаточность III–IV класса по NYHA на момент диагностирования, а также очаги позднего усиления на МРТ.
Тябут Тамара Дмитриевна, профессор кафедры кардиологии и ревматологии Бел МАПО, доктор медицинских наук
Год здоровья. Прочитай и передай другому
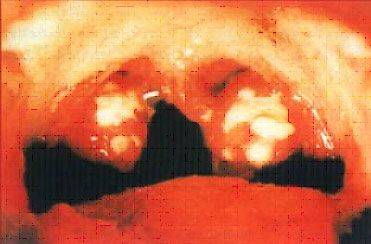
Тонзиллит, вызванный бета-гемолитическим стрептококком.
При наличии хронического тонзиллита в лакунах скапливается большое количество гноя, состоящего из погибших микробов, белых кровяных телец - лейкоцитов, других клеток (гнойно-казеозные пробки). В гнойном содержимом лакун размножаются болезнетворные микробы. Продукты жизнедеятельности микробов из миндалин попадают в кровь и приводят к развитию тонзиллогенной интоксикация, проявляющейся утомляемостью, болями в мышцах и суставах, головными болями, снижением настроения, субфебрилитетом. Миндалины превращаются в хранилище инфекционных агентов, откуда они могут распространяться по организму и быть причиной воспалительных процессов. Частые болезни еще более ослабляют иммунитет, что приводит к дальнейшему развитию тонзиллита. Так формируется порочный круг заболевания.
Хронический тонзиллит опасен осложнениями, связанными с распространением инфекции по организму. К ним относятся паратонзиллярные абсцессы, ·поражение сердца (тонзилогенная миокардиодистрофия, острая ревматическая лихорадка), сосудов, почек.
Тонзиллогенная миокардиодистрофия относится к часто развивающимся, но гораздо реже диагностируемым поражениям сердечной мышцы при хроническим тонзиллите. Она вызывается токсинами бактерий, находящихся в миндалинах, и продуктами местного воспаления и распада тканей.
Клинические признаки тонзиллогенной дистрофии миокарда обусловлены нарушением деятельности вегетативной нервной системы (вегетативной дисфункцией) и нарушением различных видов обмена в сердечной мышце (электролитного, белкового), следствием которых является нарушение образования энергии в сердечной мышце. На ранних этапах развития тонзилогенная миокардиодистрофия проявляется высокой частотой сердечных сокращений - тахикардией, перебоями в работе сердца - экстрасистолией, одышкой при интенсивных физических нагрузках, нарушением общего самочувствия больных. При поздней диагностике появляются признаки сердечной недостаточности, уменьшается объем нагрузки, вызывающей одышку, появляются более тяжелые нарушения ритма и проводимости. При своевременной диагностике и лечении внесердечного фактора - хронического тонзиллита, вызвавшего перечисленные изменения в сердечной мышце, они обратимы и постепенно структура и функции сердечной мышцы
восстанавливаются.
Наибольшую опасность для прогноза и качества жизни пациентов представляет поражение сердца при острой ревматической лихорадке.
Острая ревматическая лихорадка (ОРЛ) - постинфекционное осложнение тонзиллита (ангины) или фарингита, вызванных бета - гемолитическим стрептококком группы А, в виде системного воспалительного заболевания соединительной ткани с преимущественной локализацией патологического процесса в сердечно-сосудистой системе (кардит), суставах (мигрирующий полиартрит), мозге (хорея) и коже (кольцевидная эритема, ревматические узелки), развивающегося у предрасположенных лиц, главным образом молодого возраста (7-15 лет). В Российской Федерации и в РБ заболеваемость ревматической лихорадкой составляет от 0,2 до 0,6 случаев на 1000 детского населения. Первичная заболеваемость ОРЛ в России в начале ХХI века составила 0,027 случая на 1000 населения. Частота впервые выявленной хронической ревматической болезни сердца (ХРБС), которая включает пороки сердца и специфические изменения клапанов (краевой фиброз), выявляемые при ультразвуковом исследовании сердца - 0,097случаев на 1000 населения, в том числе ревматических пороков сердца - 0,076 случаев на 1000 взрослого населения. Имеющиеся статистические различия между частотой первичной заболеваемости острой ревматической лихорадкой и хронической ревматической болезнью сердца свидетельствует о наличии большого количества не диагностированных острых форм болезни.
Временной интервал между перенесенным острым стрептококковым тонзиллитом, фарингитом, обострением хронического тонзиллита и возникновением проявлений острой ревматической лихорадки составляет 3-4 недели. При острой ревматической лихорадке могут поражаться все структуры сердца - эндокард, миокард, перикард. Поражение миокарда (мышцы сердца) встречается всегда. Проявлениями поражения сердца могут быть сердцебиение, одышка, связанная с физической нагрузкой или в покое, боли в области сердца ноющего характера, которые в отличие о стенокардии не имеют четкой связи с физической нагрузкой и могут сохраняться длительный период времени, сердцебиение, перебои в работе сердца, приступообразные нарушения ритма - мерцательная аритмия, трепетание предсердий. Обычно поражение сердца сочетается с суставным синдромом по типу артралгий - болей в крупных суставах (коленных, плечевых, голеностопных, локтевых) или артрита (воспаления) этих же суставов. Для воспаления суставов характерны боль, изменения формы сустава, вызванные отеком, покраснение кожи в области пораженного сустава, местное повышение температуры и нарушение функции сустава в виде ограничения объема движений. Мелкие суставы поражаются гораздо реже. Воспалительный процесс в суставах носит мигрирующий характер и быстро проходит на фоне правильного лечения. Поражение сердца и суставов обычно сопровождается повышением температуры тела, слабостью потливостью, нарушением трудоспособности. У части пациентов встречаются поражения нервной системы, кожные сыпи по типу кольцевидной эритемы и подкожные ревматические узелки.
Для постановки диагноза острой ревматической лихорадки существуют диагностические критерии, которые включают клинические, лабораторные и инструментальные данные, а также информацию о перенесенной инфекции, вызванной бета-гемолитическим стрептококком группы А, его ревматогенными штаммами. Своевременно поставленный диагноз позволяет добиться выздоровления больного при проведении терапии антибиотиками, глюкокортикоидными гормонами, нестероидным противовоспалительными препаратами. Однако, при поздно начатом лечении, несоблюдении пациентами двигательного режима, наличии генетической предрасположенности, не санированной очаговой инфекции (декомпенсированный тонзиллит, кариес) исходом острой ревматической лихорадки может быть хроническая ревматическая болезнь сердца с пороком сердца или без него. Порок сердца возникает как исход воспалительного поражения клапанов сердца. Наличие порока сердца ревматической этиологии требует отнесения пациента к группе высокого риска развития инфекционного эндокардита, наиболее тяжелой формы поражения сердца, связанного с инфекционными агентами.
Острая ревматическая лихорадка относится к заболевания, при которых профилактика имеет важное значение для снижения как первичной заболеваемости, так и повторных эпизодов болезни (повторная острая ревматическая лихорадка).
Первичная профилактика имеет своей целью снижение первичной заболеваемости и включает комплекс медико-санитарных и гигиенических мероприятий, а так же адекватное лечение инфекций, вызванных бета-гемолитическим стрептококком группы А. Первое направление включает мероприятия по закаливанию, знакомство с гигиеническими навыками, санацию хронических очагов инфекции, в первую очередь - хронического тонзиллита и кариеса. Миндалины тщательно санируют повторными полосканиями и промываниями растворами антибактериальных средств, вакуум-аспирацией патологического содержимого лакун. Если это не дает желаемого результата обсуждается вопрос хирургического лечения - удаления миндалин. В каждом конкретном случае выбор тактики лечения определяет врач отоларинголог и терапевт, кардиолог или ревматолог.
Адекватное лечение ангины и фарингита направлено на подавление роста и размножения стрептококка в организме при развитии стрептококкового фарингита, ангины, тонзиллита. Основу лечения составляет антибиотикотерапия в сочетании с противовоспалительными средствами, которые должны проводиться не менее 10 дней с обязательным контролем общего анализа крови, мочи, а по показаниям биохимического анализа крови при возникновении признаков болезни, при окончании лечения и через месяц от появления первых признаков болезни. Лабораторное исследование, проведенное в эти сроки, позволяет правильно поставить диагноз, определить эффективность лечения, и что самое главное, не пропустить начало развития осложнения в виде острой ревматической лихорадки.
Вторичная профилактика имеет своей целью предупреждение развития повторной острой ревматической лихорадки и прогрессирования заболевания у лиц, перенесших ОРЛ. Она проводится у пациентов, не имеющих аллергии к препаратам пенициллинового ряда. Лекарственным средством, используемым для профилактики у взрослых является бензатинбензилпенициллин (экстенциллин, ретарпен) в дозе 2 400 000 ЕД 1 раз в 3 недели внутримышечно. Профилактические режимы зависят от возраста пациента и исхода острой ревматической лихорадки. В соответствии с рекомендациями Ассоциации ревматологов России вторичная профилактика включает следующие режимы:
Наиболее тяжелым и прогностически неблагоприятным заболеванием сердца, связанным с инфекцией считается инфекционный эндокардит - заболевание, характеризующееся развитием воспалительного процесса на клапанном или пристеночном эндокарде, включающее поражение крупных внутригрудных сосудов, отходящих от сердца, возникающее вследствие воздействия микробной инфекции. Наиболее часто это различные бактерии- стрептококки, стафилококки, энтерококки, кишечная палочка, синегнойная палочка и многие другие. Описано 119 различных возбудителей, приводящих к развитию заболевания.
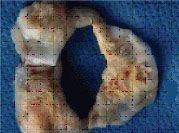
Аортальный клапан
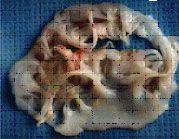
Митральный клапан
Так выглядят клапаны сердца при развитии инфекционного эндокардита.
Наложения из микробов, клеток крови нарушают их функцию,
разрушают клапан и зачастую требуют экстренного хирургического лечения.
Распространенность инфекционного эндокардита в начале 21 века составляла 2- 4 случая на 100 000 населения в год. Отмечается повсеместный рост заболеваемости, наиболее выраженный в старших возрастных группах и составляющий 14, 5 случая на 100 000 населения в возрасте 70-80 лет. Диагностика заболевания сложна. При первом обращении к врачу диагноз ставится только у 19 - 34,2% больных. Средний срок от первичного обращения до постановки диагноза составляет не менее 1,5 - 2 месяцев.
Выделяют группу больных с высоким риском развития инфекционного эндокардита, в которую входят:
- пациенты с ранее перенесенным инфекционным эндокардитом,
- пациенты с протезированными клапанами сердца,
- пациенты с синими врожденными пороками,
- пациенты после хирургических операций на аорте, легочных сосудах
- пациенты с приобретенными пороками сердца, в первую очередь ревматической этиологии (ХРБС).
Кроме этого выделена группа умеренного (промежуточного) риска, объединяющая пациентов со следующими заболеваниями:
- Пролапс митрального клапана, обусловленный миксоматозной дегенерацией или другими причинами с регургитацией 2-3 степени или пролапсы нескольких клапанов
- Нецианотичные врожденные пороки сердца (исключая вторичный ДМПП)
- Бикуспидальный (двухстворчатый)аортальный клапан
- Гипертрофическая кардиомиопатия (идиопатический гипертрофический субаортальный стеноз).
Установлено, что для развития инфекционного эндокардита необходимо попадание возбудителя в кровь. Наиболее частой причиной этого могут быть стоматологические манипуляции, сопровождающиеся повреждением десны и кровоточивостью. При наличии кариеса или заболеваний десен, бактериемия (наличие возбудителя в крови) может возникать достаточно часто.
Читайте также:
- Инфекция по всему телу язвочки
- При дисбактериозе кишечника какие продукты нельзя есть при
- Плод инфицирован а мать нет
- Постановление о инфекции связанной с медицинской помощью
- Лихорадка высокая температура выше 39 чем сбивать температуру
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Copyright © Иммунитет и инфекции

