Можно ли курить при ротавирусной инфекции
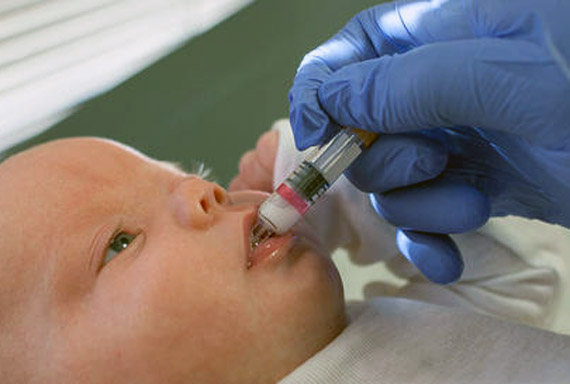
Разумеется, медицинские чиновники должны проинформировать жителей города о том, что у них появилась возможность привить маленьких детей от очередной инфекции. Как всегда, однако, если дело касается вакцинации, информация, которую дают родителям, страдает неточностями.
Представители официальной медицины удивляются антивакцинными настроениями ряда граждан, но чему удивляться, если их аргументы порождают недоверие, которое, в свою очередь, вызвано рядом то ли случайных, то ли намеренных ошибок в цифрах и фактах. Разберемся с ними пошагово, по мере изучения темы.
Что такое ротавирус?

Для ротавирусной инфекции характерны рвота, резкое повышение температуры, диарея. На второй – третий день заболевания может появиться характерный стул: серо-желтый и глинообразный. В острый период отсутствует аппетит, наблюдается упадок сил.
Заболевание считается детским, взрослые болеют им гораздо реже, хотя и с ними такое случается. Передается заболевание в основном через грязные руки.
Для лечения ротавирусной инфекции антибиотики бесполезны. Важнейшей задачей является восстановление баланса жидкости и электролитов в организме больного.
Врачи, как правило, назначают прием сорбентов (активированный уголь, смекту, аттапулгит) для борьбы с последствиями интоксикации. В процессе лечения необходимо соблюдать строгую диету: при ротавирусе нередко развивается лактазная недостаточность, поэтому необходимо исключить молочные продукты до полного выздоровления.
В бедных странах Азии и Африки обезвоживание может представлять серьезную проблему и в отсутствии чистой питьевой воды и своевременной медицинской помощи привести к смерти пациента.
И все-таки утверждение о том, что ротавирус — причина почти трети детских смертей в мире, вызывает серьезные сомнения.
Авторы ссылаются на статистику Всемирной организации здравоохранения, а ее очень легко проверить, потому что документы ВОЗ находятся в открытом доступе. Вот в этом документе говорится о том, что по данным на 2013 год, примерно 3,4% детских смертей имеют своей причиной ротавирус. При этом в абсолютном выражении количество умерших от этой инфекции составило в 2016 году 215 000, а не 500 000.
Как видим, ответственные за информирование чиновники сильно преувеличили реальный масштаб опасности.
Важна и география смертности от заболевания. Почти половина всех смертей от этой инфекции среди детей до 5 лет приходится на четыре страны: Индию, Пакистан, Нигерию и Демократическую республику Конго.
По количеству смертей от ротавируса (опять среди детей до 5 лет) на 100 000 населения лидирует Ангола с показателем 241, а в 70 странах мира от этой инфекции в 2013 году не умер ни один ребенок.
Несовпадение реальной статистики ВОЗ с теми данными, которые объявлены статистикой ВОЗ нашими чиновниками, вызывает недоумение.
Гораздо меньшие масштабы проблемы, однако, не делают ротавирусную инфекцию приятным опытом для детей и родителей. Смерть от нее в нашей стране с преимущественно просвещенным населением, понимающим необходимость врачебной помощи маленькому ребенку с диареей, рвотой и высокой температурой, скорее, редкость, и, тем не менее, этого заболевания лучше постараться избежать.
Профилактика – дело важное. Но в связи с этим возникают два вопроса. Что входит в профилактику – только ли вакцинация? И второй вопрос: что необходимо учесть, принимая решение об иммунизации ребенка от ротавируса?
Начнем со второго.
Вакцина
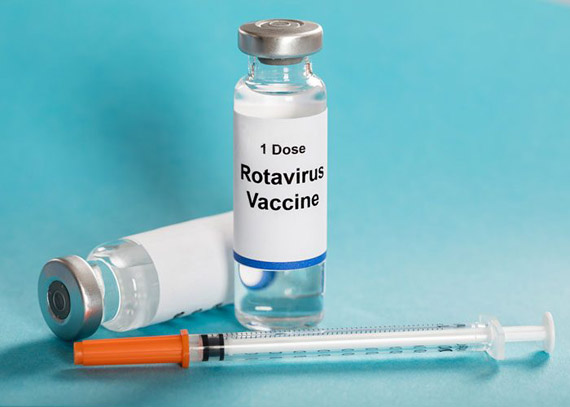
ВОЗ рекомендует вакцинацию от ротавирусной инфекции во всем мире. При этом она настоятельно рекомендует ее для тех стран, где не менее 10% всех смертей детей до 5 лет приходится на диарею различного генеза.
В США и Японии иммунизация от ротавируса внесена в национальные календари прививок, в Европе – по-разному. Такие страны, как Великобритания, Германия, Австрия, Бельгия, Финляндия, некоторые страны Восточной Европы, ввели эту прививку в календарь, а вот во Франции, Дании, Нидерландах, Швеции, Испании и большей части стран Восточной Европы она в календаре отсутствует.
Запатентованы две вакцины от ротавируса: Ротарикс (GSK) и РотаТек (Merck).
В России используется вакцина РотаТек, поэтому именно о ней мы расскажем подробно.
Вакцина содержит пять рекомбинантных вирусов, полученных на основе человеческого и бычьего штаммов ротавируса. Она оральная, то есть вводится через рот в виде капель.
Первая доза вакцины вводится в срок от 6 до 12 недель жизни, а последняя, третья – не позже 32 недель, потому что с этого возраста повышается риск инвагинации у детей (о том, что это такое, мы расскажем чуть позже). Минимальный интервал между дозами – 4 недели.
Эффективность вакцины в предотвращении ротавирусного гастроэнтерита любой тяжести оценивается в 71,3–74,0%, в предотвращении тяжелого заболевания – 98,0–100%.
Клинические испытания вакцины проводились производителем 2 сезона, в течение которых иммунитет сохранялся. Насколько долго он длится за пределами этого срока, неизвестно.
Каков же профиль безопасности прививки от ротавируса?

О возможных негативных побочных эффектах вакцины сообщает как производитель, так и Всемирная организация здравоохранения. Среди них такие, как диарея, рвота, раздражительность, отит, назофарингит и бронхоспазм. Они встречаются нечасто, однако их нужно иметь в виду и наблюдать за ребенком после вакцинации.
Самым опасным, хотя и очень редким (примерно 1:100 000), осложнением вакцины РотаТек является инвагинация кишечника.
Это вид непроходимости, причиной которого является внедрение одной части кишечника в просвет другой, иными словами, кишечник складывается, как телескоп. Такое состояние требует немедленного медицинского вмешательства, в основном консервативного, но в некоторых случаях и хирургического.
В заявлении ВОЗ о пользе и рисках вакцинации от ротавируса говорится о повышении риска инвагинации (которая случается у детей до года и по другим причинам), в основном, в первые 7 дней после прививки. В пример приводится опыт Франции: там риск этого осложнения оставался в тех же рамках, что и в остальном мире, однако две младенческие смерти от инвагинации органы здравоохранения этой страны связывают с вакцинацией.
Эксперты ВОЗ отмечают, однако, что польза от иммунизации против ротавирусной инфекции значительно превышает риски.
Что еще нужно знать, если вы приняли решение привить ребенка от ротавируса
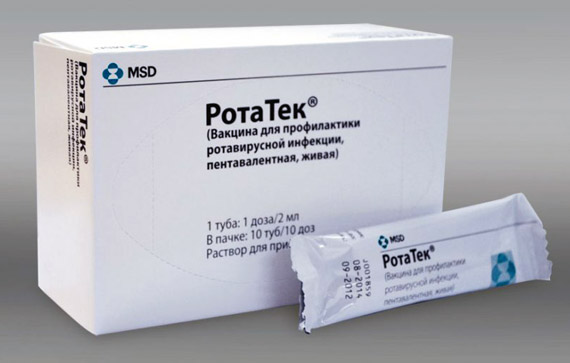
Вакцина РотаТек противопоказана в том случае, если ребенок продемонстрировал гиперчувствительность к ней при введении предыдущей дозы. Нельзя прививать тех детей, у которых в анамнезе имеются случаи инвагинации.
Строгим противопоказанием является также диагностированный у ребенка тяжелый комбинированный иммунодефицит (SCID).
Не имеется достаточных данных о безопасности вакцины при других заболеваниях, связанных с нарушениями иммунной системы или при иммуно-супрессивной терапии, а также для детей с историей гастроэнтерологических заболеваний, хирургического вмешательства в абдоминальную область, при острых состояниях (диарея, рвота, повышенная температура).
Кроме того, следует учитывать, что привитой ребенок является вирусоносителем и в период до 15 дней после вакцинации выделяет ротавирус, поэтому если он находится в тесном контакте с человеком, страдающим иммунодефицитом, необходимо тщательно взвесить общесемейный баланс пользы и возможного вреда от прививки.

Вот на эту тему наши медицинские чиновники почему-то не проводят конференций и не пишут статей.
Между тем, существует медицинская литература о важной роли витамина D в повышении сопротивляемости организма ротавирусу. Это понятно: как и грипп, ротавирус – заболевание холодного времени года, а значит, в его эпидемиологии также имеется сезонный фактор. Как предполагают ученые, таким фактором для гриппа может быть витамин D, уровни которого снижаются осенью и зимой, когда организм человека получает меньше солнца (подробно об этом читайте здесь). Логично предположить то же самое и для ротавируса.
Это подтверждается рядом медицинских исследований.
Вот в этой работе турецкие ученые сравнили уровни витамина D в крови 67 здоровых детей и 70, страдающих ротавирусной диареей, и обнаружили существенную разницу: у больных малышей он составил в среднем 14,6, у здоровых – 29,06 нг/мл.
А вот в этом китайском исследовании прием витамина D3 остановил репликацию ротавируса у свиней.
Большое внимание ротавирусной инфекции уделяется в Индии, где она остается очень серьезной проблемой. Ряд исследований, проведенных там, также указывают на связь заболевания с дефицитом витамина D.
Имейте в виду, что использовать в качестве пищевой добавки следует витамин D3 (D2 неэффективен), и это будет для малыша также профилактикой рахита и гриппа. Единственное противопоказание приему витамина D – гиперкальциемия, но в любом случае следует предварительно посоветоваться с педиатром.

Ротавирусная инфекция - это инфекционное заболевание, вызываемое ротавирусами. Эпидемии наблюдаются в зимне - весенний период. Болезнь поражает преимущественно детей, так как организм взрослых более адаптирован к инфекции. Ротавирусы опасны тем, что длительно сохраняются в земле и на окружающих ребенка предметах. Поэтому лечение ротавирусной инфекции у детей должно проводиться с обязательной изоляцией больного ребенка из детского коллектива, даже если он хорошо себя чувствует! Как происходит заражение? Заразиться можно через игрушки, с которыми играл больной ребенок (или носитель вируса), если ходил с ним за руку, пил из одной чашки. При употреблении продуктов, зараженных вирусом. Ротавирусы надолго сохраняются и размножаются в молочных продуктах, даже если они стоят в холодильнике. Источником заражения могут стать члены семьи (носительство). У взрослых и старших детей ротавирусная инфекция часто протекает в стертой или скрытой форме, так как в их организме уже имеются антитела к вирусу. Симптомы ротавирусной инфекции. Заболевание у детей начинается остро. Признаки заболевания в большинстве случаев проявляются через 1 – 2 дня после заражения. Ребенок становится вялым, раздражительным, ему хочется прилечь, подремать. Практически сразу поднимается температура от 37°С и выше, в зависимости от тяжести заболевания. Возникают диарея, боль в животе, рвота. Рвота может быть многократной от 2 до 12 раз в сутки с продолжительностью в 1-3 дня, появляется чуть раньше или одновременно с диареей. Главным признаком является диарея. Стул у ребенка водянистый или совсем жидкий, с резким запахом, обильный, часто - с примесью слизи. Частота стула при тяжелых формах заболевания может доходить до 20 раз в сутки. Длительность диареи обычно составляет 3-6 дней. С самого начала заболевания ребенок будет жаловаться на боли и урчание в животе. Кроме того, у большинства заболевших появляются насморк, покраснения в горле, они испытывают боли при глотании. Взрослые также болеют этой инфекцией, но некоторые могут принять ее симптомы за обычное временное расстройство пищеварения (говорят: "Что-то не то съел"). Ротавирусная инфекция у взрослых часто протекает бессимптомно. Могут быть слабость, снижение аппетита, повышение температуры и жидкий стул, но не длительное время. Несмотря на стертость симптомов, больной остается заразным все это время. Обычно если в семье или в коллективе есть инфицированный, то в течение 3-5 суток поочередно начинают заболевать и остальные. Предотвратить заражение от носителя инфекции возможно только в случае активной иммунной системы. Заниматься самолечением не следует. Обязательно необходимо обратиться к врачу! В питании должны быть ограничены овощи, фрукты, бобовые и молочные продукты. Но если ребенок находится на грудном вскармливании, прикладывать к груди его следует как можно чаще – это поможет восполнить потерю жидкости. Профилактика ротавирусной инфекции. Любую болезнь, в том числе и ротавирусную инфекцию, всегда легче предупредить, чем лечить. В Российской Федерации зарегистрирована вакцина от ротавируса (Rotarix), которая выпускается в виде капель. Вакцинация осуществляется перорально, то есть капли закапываются ребенку в рот по типу полиомиелитной вакцины. Неспецифическая профилактика заключается в соблюдении санитарно -гигиенических норм (мытьё рук, овощей, фруктов, использование для питья только кипячёной воды), очистка и хлорирование водопроводной воды. Несложные правила личной гигиены помогут избежать встречи с кишечными вирусами. Не болейте!
Врач-методист республиканского центра медицинской профилактики Алла Валерьевна Доманова
ГКУЗ Республики Хакасия "Республиканский Центр Медицинской Профилактики"
655017, Республика Хакасия, г. Абакан, ул. Чертыгашева, д.40, 1 этаж
8(3902)34-33-07 – И.о. главного врача, приемная;
8(3902)34-33-02 - специалисты.

Что такое кишечный грипп
Кишечный грипп – неофициальное название ротавирусной инфекции, которое появилось благодаря длительным наблюдениям за эпидемическими вспышками заболевания (как правило, эпидемии кишечного гриппа возникают накануне повышения активности вируса классического гриппа).
Вместе с тем, ротавирусы имеют мало общего с вирусами гриппа и парагриппа, поскольку относятся к другой, неродственной группе.
Заразность кишечного гриппа
Результаты эпидемиологических исследований показали, что 90% детей старших возрастных групп переболели кишечным гриппом. После перенесенного заболевания формируется нестойкий иммунитет к данному серотипу вируса, так что повторное заражение возможно, но болезнь протекает в более легкой форме.
Основной источник ротавирусной инфекции – больной человек, который выделяет вирус вместе с каловыми массами. Пик выделения вирусных частиц приходится на последний день инкубационного периода и первые дни болезни, однако общая продолжительность выделения вируса может достигать трех недель.
Таким образом, наибольшую опасность в отношении заражения представляют только что заразившиеся, а также недавно переболевшие пациенты, которые ощущают себя абсолютно здоровыми и распространяют инфекцию в рабочих коллективах, яслях, детских садах, школах и т.п.
Пути передачи кишечного гриппа
Надо сказать, что вирус кишечного гриппа чрезвычайно устойчив к факторам внешней среды (выдерживает многократное замораживание, устойчив к воздействию дезинфицирующих растворов, не боится ультразвукового обеззараживания), однако погибает при кипячении.
В воде открытых водоемов ротовирусы сохраняются несколько месяцев, на овощах до 25-30 дней, на хлопке и шерсти – до 15-45 дней.
Подобная устойчивость вируса привела к тому, что основным путем передачи является контактно-бытовой (через загрязненные руки и предметы обихода). На втором месте по распространенности – водный путь передачи (при использовании некипяченой воды для питья или мытья посуды, кухонной утвари и т.п.).
Алиментарный (через пищу) путь передачи кишечного гриппа встречается значительно реже (при этом заражение происходит в основном при использовании загрязненного молока и молочных продуктов).
Некоторые исследователи не исключают возможности воздушно-капельного механизма передачи инфекции (при вдыхании зараженной пыли, а также частиц вируса, выделенных больным при чихании, кашле и т.п.).
Симптомы кишечного гриппа
Рвота при кишечном гриппе, как правило, является первым признаком заболевания (лишь у 10% больных рвота возникает на второй день болезни). Для типичной ротавирусной инфекции характерна многократная рвота, которая продолжается 2-3 дня.
Диарея при кишечном гриппе нередко сопровождается болевым синдромом (умеренные, реже сильные боли в области пупка). Стул обильный, водянистый, пенистый, желтого цвета, без крови и каких-либо примесей. Рвота и диарея нередко приводят к обезвоживанию (в типичных случаях 1-2 степени).
Лихорадка при кишечном гриппе редко достигает высоких цифр (до 38, реже до 39 градусов по Цельсию), в отдельных случаях повышение температуры сопровождается симптомами интоксикации (головная боль, слабость, ломота в мышцах). Продолжительность лихорадочного периода 2-4 дня.

Рвота при кишечном гриппе, как правило, является первым признаком заболевания
Течение болезни и продолжительность кишечного гриппа
Общая продолжительность кишечного гриппа составляет 7 дней.
По течению болезни кишечный грипп подразделяется на три формы: легкую, среднюю и тяжелую. При этом основным критерием тяжести является частота стула.
О легком течении кишечного гриппа говорят в тех случаях, когда частота стула не превышает 5-10 раз в сутки. При среднетяжелом течении частота стула достигает 10-20 раз в сутки, что приводит к обезвоживанию 1-2 степени. Для среднетяжелого течения более характерна фебрильная лихорадка (температура поднимается до 38-39 градусов по Цельсию).
Тяжелое течение кишечного гриппа встречается относительно редко. В таких случаях частота стула превышает 20 раз в сутки, что приводит к нарастанию тяжести состояния пациента к 3-4 дню болезни (обезвоживание 2-3 степени). Возможно развитие связанных с дегидратацией осложнений.
Осложнения и последствия при кишечном гриппе
В группу повышенного риска развития опасных для жизни осложнений кишечного гриппа входят новорожденные, дети до 5 лет, люди пожилого возраста, а также пациенты с тяжелыми сопутствующими заболеваниями.
Отдельно следует сказать о течении кишечного гриппа у лиц с иммунодефицитом (ВИЧ и др.). В таких случаях возможно развитие некротических процессов в кишечнике вследствие активизации собственной бактериальной флоры (некротический энтероколит и геморрагический гастроэнтерит).
Диагностика кишечного гриппа
Диагноз кишечного гриппа подтверждается с помощью лабораторных анализов (чаще всего диагностика обоснована обнаружением вирусного антигена в каловых массах с помощью РЛА (реакция латексной агглютинации)).
Диета при кишечном гриппе
Кроме того, под запрет попадают все продукты, стимулирующие газообразование в кишечнике (бобовые, свежие фрукты и овощи, соки, капуста в любом виде, черный хлеб, газированная вода, алкоголь). Желательно также отказаться от кофе и чая (необходимо исключить кофеин).
Питание должно быть легким, щадящим кишечник, поэтому придется исключить жирные, жаренные, копченные, сладкие блюда. Вместе с тем, рацион должен быть полноценным: приветствуется тушеное мясо и рыба, каши, пюре, супы и др.
Показано дробное питание и питье, особенно в период разгара заболевания, когда выражены рвота и диарея.

При кишечном гриппе следует в первую очередь отказаться от молока и молочных продуктов
Лечение при кишечном гриппе
Этиотропная терапия кишечного вируса до сих пор не разработана (это означает, что у медицины нет препаратов, уничтожающих ротавирусы).
Сократить продолжительность заболевания можно при помощи лечебных средств, содержащих смесь иммуноглобулинов человека (готовых антител, убивающих вирус).
Тем не менее, главным методом лечения кишечного гриппа сегодня остается так называемая патогенетическая терапия, направленная на борьбу с обезвоживанием, она может быть и единственным методом лечения, поскольку ротавирусы удаляются из организма самостоятельно с каловыми массами.
Основная опасность кишечного гриппа заключается в повышенном риске обезвоживания, сопровождающегося нарушением электролитного баланса. Поэтому врачи назначают растворы, содержащие необходимые организму электролиты: глюкосалан, цитраглюкосалан, регидрон.
Диарею при кишечном гриппе купируют при помощи стандартных сорбентов.
При ферментной недостаточности назначают панкреатин, а при дисбактериозе биопрепараты, содержащие бифидобактерии). Бороться с дисбактериозом начинают на 3-4 день болезни, когда уже нет рвоты и диареи.
Симптомы и лечение кишечного гриппа у детей
Ежегодно в мире от кишечного гриппа умирает несколько миллионов детей. Основная причина смерти в таких случаях – обезвоживание, на втором месте – присоединение бактериальной инфекции.
Диарея у ребенка до 5 лет – показание к срочному обращению к врачу!
Особенно внимательными должны быть родители младенцев (до года) и новорожденных (до 4 недель от рождения)
У детей кишечный грипп нередко протекает с катаральным синдромом (першение в горле, кашель, чихание, насморк, заложенность носа, покраснение мягкого неба и небных дужек). Все симптомы поражения верхних дыхательных путей исчезают к третьему дню болезни, в противном случае следует думать о присоединении бактериальной инфекции.
Поскольку кишечный грипп нередко приводит к лактазной недостаточности, при возвращении к молочному питанию возможно кратковременное, но резкое ухудшение состояния.
Кишечный грипп при беременности
Поэтому лечение кишечного гриппа у беременных должно проводиться под наблюдением врача. В тех случаях, когда возникает риск обезвоживания, женщине назначают внутривенное введение жидкости, которое сразу же устранит риск развития осложнений.
Что касается самого возбудителя кишечного гриппа, то он относится к абсолютно безвредным для плода микроорганизмам. Поэтому не стоит опасаться, что малышу что-то угрожает после перенесенного вами заболевания.
При лечении кишечного гриппа у беременных следует учесть, что будущим мамам можно принимать далеко не все лекарственные средства, а это еще один повод в обязательном порядке обратиться к врачу.
Лечение кишечного гриппа у детей и взрослых в сети медицинских центров ЛЕЧУ
Мы предлагаем качественное медицинское обслуживание по демократичной цене. После общения с врачом вы сможете расплатиться наличными или использовать безналичный расчет, предварительно предупредив оператора.
Ответы на наиболее популярные вопросы о кишечном гриппе
Кишечный грипп относится к заболеваниям с осенне-зимней сезонностью (93% случаев патологии приходиться на период с ноября по апрель включительно).
Не занимайтесь самодиагностикой и самолечением, вызовите врача на дом и подготовьтесь ответить на следующие вопросы:
- когда началось заболевание;
- в какой последовательности развивались симптомы патологии;
- какой характер каловых масс (цвет, запах, наличие крови, гноя и других примесей);
- сколько человек заболело и в какой очередности;
- если заболевание протекает без температуры, то следует исключить пищевое отравление, поэтому желательно вспомнить все, что вы ели накануне болезни.
Существуют стертые формы кишечного гриппа, которые протекают с минимальной симптоматикой и не требуют лечения. Но в таких случаях вся триада симптомов (рвота, понос, лихорадка) практически отсутствует (пример: однократная рвота, легкое недомогание без поноса, на следующий день пациент чувствует себя абсолютно здоровым).
Если же у вас высокая температура и многократная рвота без поноса, то, скорее всего, речь идет о каком-то другом заболевании, которое может установить только врач специалист на очной консультации.
Вы можете вызвать врача на дом на нашем сайте, и он разрешит все ваши сомнения, установит правильный диагноз и назначит адекватное лечение.
Лечение кишечного гриппа при грудном вскармливании предполагает борьбу с поносом при помощи сорбентов и восстановление водно-электролитного баланса (частое дробное питье растворов электролитов). И то, и другое абсолютно безопасно для вашего младенца.
Вирус кишечного гриппа не передается через грудное молоко, поэтому у вас нет необходимости прерывать лактацию. Тем не менее, мы советуем обратиться к врачу, потому что правильно установить диагноз может только специалист на очном приеме.
Также надо отметить, что кишечный грипп крайне заразное заболевание, поэтому советуем соблюдать все правила гигиены и внимательно следить за малышом. При первых же симптомах кишечного гриппа у ребенка – обращайтесь к врачу. Это заболевание очень опасно для младенцев, поскольку организм ребенка до года чувствителен к обезвоживанию.
Лечение кишечного гриппа подразумевает прием растворов электролитов – аналога плазмы вашей крови и сорбентов, которые транзитом проходят через кишечник, не попадая в кровь.
Чтобы избежать такой печальной участи необходимо всего лишь вызвать на дом специалиста, который точно установит диагноз и назначит адекватное лечение. Вы можете вызвать врача в один клик на нашем сайте.
Осторожно, ротавирусная инфекция.
В настоящее время в нашем районе и в республике зарегистрировано много случаев ротавирусного гастроэнтерита. В 90% случаев эта инфекция осложняется пневмонией.
Особенное место в перечне детских болезней нашего времени занимает ротавирусная инфекция (РВИ). Это заболевание чаще всего поражает самых маленьких и пугает родителей возможными последствиями. Однако при своевременном обнаружении и адекватном лечении Вы не оставите инфекции никаких шансов разыграться в организме малыша.
Что такое ротавирусная инфекция (РВИ)?
Ротавирусная инфекция – острое заболевание, которое вызывают ротавирусы человека и относится к группе острых кишечных инфекций, передающихся фекально-оральным способом. Классический ротавирусный гастроэнтерит чаще всего наблюдается у детей в возрасте 6-12 месяцев. Ротавирусы могут циркулировать в роддомах, педиатрических отделениях и детских садиках, вызывая при этом вспышки кишечных инфекций. Инфекция нередко может передаваться и взрослым, которые ухаживают за детьми.
Попасть в организм ребенка инфекция может двумя нехитрыми способами: через инфицированную воду и еду или контактно-бытовым путем (через грязные руки взрослых, а также предметы ухода: пустышки, бутылочки, игрушки и др.) . При попадании в организм ребенка через ротовую полость, инфекция продвигается к тонкой кишке, где начинает размножаться. Дальше, продвигаясь по организму, она достигает толстой кишки и приводит к диарее, которая, может вызвать обезвоживание организма. Именно в обезвоживании организма ребенка заключается вся опасность заболевания РВИ.
Симптомы ротавирусной инфекции у детей:
Инкубационный период при ротавирусной инфекции протекает в течение 12–24 часов. Само заболевание чаще всего начинается с острых проявлений: рвота, понос, повышение температуры тела, отказ от еды и воды, диарея (водянистый стул).
Острый период продолжается от 3 до 7 дней. Тут важно не упустить момент, так как диарея и рвота, особенно у младенцев, быстро вызывают обезвоживание организма. Обезвоживание у маленьких детей ведет к нарушению водно-солевого обмена, что может стать причиной почечной недостаточности.
Более подробно о симптомах, которые указывают на ротавирусную инфекцию:
Диарея – обильные и водянистые испражнения ярко-желтого или белесого цвета, пенистые с резким запахом, с примесями зелени или слизи. Как правило, появляется на 4 день заболевания. В случае легкой формы течения болезни испражнения могут быть менее обильными, кашицеобразными с нормальным цветом. Диарея сопровождается болью в животе, а у новорожденных – беспокойством, плачем, чувствительностью живота при прикосновении к нему.
Рвота – типичный симптом ротавирусной инфекции. В большинстве случаев появляется одновременно с диареей или опережает ее. У новорожденных рвота появляется в первые часы заболевания.
Лихорадка . Повышение температуры тела при РВИ обычно находится в пределах 38°С и наблюдается уже в первые дни заболевания. У новорожденных температура может превышать данный показатель.
Обезвоживание. Частые и длительные испражнения, а также рвота приводят к разной степени обезвоживания организма ребенка.
Интоксикация . Практически у всех больных детей с самого начала наблюдается синдром общей интоксикации в виде ухудшения общего состояния, слабости, угнетения тонуса мышц (либо их возбуждение), дрожание конечностей, неохотное сосание (у новорожденных) или отказ от пищи.
К перечисленным выше симптомам можно добавить повреждения верхних дыхательных путей (иногда опережает наступление кишечных симптомов) и бледность кожи.
Помните, что при появлении первых признаков болезни Вы должны незамедлительно показать ребенка врачу.
Методы лечения ротавирусной инфекции
Ни в коем случае нельзя заниматься самолечением. Чем младше малыш, тем быстрее необходимо обратиться к врачу или к фельдшеру!
Чтобы у ребёнка не произошло обезвоживание, необходимо поить и кормить дробно, малыми порциями. Из питания необходимо исключить овощи, фрукты, морсы, молочные продукты, жареные блюда, острые блюда, копчёности и т.д. Можно давать чёрный чай, домашний кисель, рисовую кашу на воде, рисовый отвар, отвар плодов черёмухи, сухари.
Даже здоровым детям до 1 года (особенно до 6 месяцев) не рекомендуется давать в пищу фрукты и овощи импортного производства. Ведь их обработка проводится производными нефтепродуктов. В нашем районе до нового года отравился новорожденный ребёнок от сока выжатого яблока (молодая мать дала ребёнку попить 2 чайных ложки сока ). Детей до 5-6 месяцев рекомендуется кормить только грудным молоком и больше ничем. А если ребёнок на искусственном вскармливании – использовать только молочные смеси!
В случае развития РВИ у детей первого года жизни, врачи настаивают на продолжении кормления молоком матери. Если речь идет о детях постарше, то им необходимо обеспечить питание, которое поможет уменьшить воспаление, а также процессы гниения и брожения в кишечнике, улучшит восстановление его функций, нормализует деятельность других органов пищеварения. Пища при этом должна быть жидкой, полужидкой, протертой, сваренной на воде или пару. У детей от двух лет в остром периоде заболевания из рациона исключают молоко и молочные продукты.
Через 5 –7 дней после того как деятельность желудочно-кишечного тракта нормализуется, в рацион питания можно добавлять каши (сваренные на воде) и мясо. Рекомендуется давать продукты, которые содержат пектины (печеные яблоки и яблочное пюре, бананы, чернику). Полезными также будут кисломолочные продукты и подсушенный белый хлеб, а вот от жирных сортов мяса и рыбы, черного хлеба и продуктов, обогащенных грубой клетчаткой нужно будет отказаться.
Из лекарственных препаратов безопасными для детей являются фосфалюгель, смекта, линекс. Нельзя применять активированный уголь ( доказано, что уголь вызывает ожог микроворсинок тонкой кишки, которые участвуют в важном процессе всасывания питательных веществ)
Профилактика ротавирусной инфекции у детей
Самый главный враг ротавирусной инфекции – гигиена. По этой причине важно соблюдать правила личной гигиены (мытье рук после посещения туалета, уборки дома, возвращения с улицы) и поддерживать чистоту в доме.
Известно, что инфекция любит жить в сырой (некипяченой) воде и не выживает при кипячении. Исходя из этого следует, что предметы, к которым прикасается ребенок, стоит промывать кипятком. Также рекомендуется использовать кипяченую воду для купания детей первого года жизни.
Запомните эти простые правила, и Вам не придется беспокоиться о ротавирусной инфекции.
Читайте также:


