Лечебная физкультура при инфекционных
Лечебная физкультура (ЛФК) — это система применения самых разнообразных средств физических упражнений (ходьба пешком, на лыжах, плавание, бег, игры, утренняя гимнастика и проч).
В медицине — это метод лечения, использующий средства физической культуры для профилактики, лечения, реабилитации и поддерживающей терапии. ЛФК развивает силу, выносливость, координацию движений, прививает навыки гигиены, закаливания организма естественными факторами природы. ЛФК основывается на современных научных данных в области медицины, биологии, физической культуры.

В ряде стран Европы принят термин кинезотерапия, а не лечебная физкультура.
Физические упражнения — это естественные и специально подобранные движения, применяемые в ЛФК. Их отличие от обычных движений заключается в том, что они имеют целевую направленность и специально организованы для укрепления здоровья, восстановления нарушенных функций.
Основная форма ЛФК — лечебная гимнастика — это метод лечения и, следовательно, должна применяться строго индивидуально, по назначению и под контролем врача.
Одной из разновидностей лечебной гимнастики является корригирующая гимнастика, которая проводится с целью укрепления мышц, суставов и связок и, как следствие, исправления некоторых дефектов опорно-двигательного аппарата и лечения их начальных форм: нарушения осанки, искривления позвоночника, плоскостопия и др.. Корригирующие упражнения при деформациях позвоночника назначают обязательно в сочетании с дыхательными упражнениями.
Показания к ЛФК весьма обширны. Она может обеспечить наиболее эффективный процесс лечения и может способствовать восстановлению всех функций организма после того, как лечение закончено. Причем и в профилактике, и в лечении, и в реабилитации ЛФК действует и прямо, и опосредовано, одновременно оказывая положительное воздействие на многие другие системы и функции организма.
Лечебная физкультура — показана в любом возрасте почти при всех заболеваниях, травмах и их последствиях. Она находит широкое применение:
в клинике внутренних болезней;
в неврологии и нейрохирургии;
в травматологии и ортопедии;
после хирургического лечения заболеваний внутренних органов;
в акушерстве и гинекологии;
в офтальмологии — при неосложненной миопии;
в онкологии — у больных без метастазов после радикального лечения.
Перечень противопоказаний весьма небольшой и касается в основном начального периода острой стадии заболевания или обострения хронических болезней, острого периода травмы, при показаниях к хирургическому вмешательству, при кровотечениях.
Общие противопоказания к проведению ЛФК:
острые инфекционные и воспалительные заболевания с высокой температурой тела и общей интоксикацией;
острый период заболевания и его прогрессирующее течение;
злокачественные новообразования до их радикального лечения, злокачественные новообразования с метастазами;
выраженная олигофрения (слабоумие) и психические заболевания с резко нарушенным интеллектом;
наличие инородного тела вблизи крупных сосудов и нервных стволов;
острые нарушения коронарного и мозгового кровообращения;
острые тромбозы и эмболии;
нарастание сердечно-сосудистой недостаточности с декомпенсацией кровообращения и дыхания;
общее тяжелое состояние больного;
значительно выраженный болевой синдром;
отрицательная динамика ЭКГ, свидетельствующая об ухудшении коронарного кровообращения;
Временные противопоказания к проведению ЛФК:
обострение хронических заболеваний;
осложнение в течение заболевания;
сопутствующие заболевания инфекционного или воспалительного характера;
появление признаков, свидетельствующих о прогрессировании заболевания и ухудшении состояния больного;
сосудистый криз (гипертонический, гипотонический или при нормальном АД);
нарушение ритма сердечных сокращений: синусовая тахикардия (свыше 100 уд./мин), брадикардия (менее 50 уд./мин), приступ пароксизмальной или мерцательной аритмии, экстрасистолы с частотой более чем 1:10.
Лечебная физкультура может являться самостоятельным методом лечения, реабилитации и профилактики заболеваний, а также ЛФК хорошо сочетается со всеми видами медикаментозного лечения, физиобальнеотерапиёй, грязелечением, до и после оперативного вмешательства.
ЛФК назначает лечащий врач, определяет методику занятий — врач-специалист по ЛФК, проводит — инструктор, или врач по ЛФК.
Больные поступают на курортное лечение при возможности самостоятельного передвижения по окончании острого периода или в хроническом периоде с остаточными явлениями после перенесенных заболеваний — энцефалита, арахноидита, острого миелита.
Эпидемический энцефалит вызывается фильтрующимся вирусом. Для острого периода заболевания характерны умеренное повышение температуры, нарушение сна, глазодвигательные расстройства, двоение, косоглазие, птоз; гипо- или гиперкинезы — амимия, замедленность движений, реже дрожание, тик, атетоз; парезы редки. При вестибулярной форме — головокружение, рвота, неустойчивая походка. При периферической форме симптоматика напоминает полирадикулоневрит.
Последствия заболевания проявляются в различных диэнцефальных нарушениях — расстройстве сна и терморегуляции, изменении функций внутренних органов; часто отмечается головная боль, головокружение, общая слабость. При переходе заболевания в хроническую форму развивается паркинсонизм, выражающийся в развитии ригидности мышц и дрожании в дистальных отделах рук, ног; движения становятся замедленными, лицо маскообразным, изменяется походка, больной передвигается мелкими шагами. Лечебная физическая культура применяется по окончании острого периода при наличии остаточных явлений и в хронической стадии заболевания. Методика дифференцируется в зависимости от формы поражения.
При вестибулярных нарушениях на фоне общеукрепляющих упражнений применяется специальная тренировка вестибулярного аппарата. При диэнцефальных нарушениях, помимо общеукрепляющих упражнений, назначается дозированная ходьба, плавание.
При паркинсонизме применяются упражнения в исходных положениях сидя, стоя; элементарные упражнения на расслабление, маховые — на развитие координации движений, с использованием гимнастических палок, мячей, упражнения в ходьбе — простой и усложненной — и беге. Общая физическая нагрузка должна быть небольшой, во время процедуры следует предоставлять паузы для отдыха. В ванне проводят элементарные упражнения. Применяется массаж рук и ног. Показаны дозированная ходьба, плавание. Лечебную физическую культуру следует назначать за 1 час и более до приема ванны или спустя 3—4 часа после нее.
Клещевой энцефалит вызывается фильтрующимся вирусом, который переносится клещами. Различают следующие клинические формы: полиоэнцефаломиелитическую, менинго-энцефалитическую и менингеальную.
В отличие от эпидемического клещевой энцефалит характеризуется вялыми парезами и параличами в проксимальных отделах верхних конечностей, шее, плечевом поясе. Лечебная физическая культура применяется в период восстановления и при наличии стойких остаточных явлений. Методика дифференцируется в зависимости от формы поражения.
При парезах используется лечебная гимнастика по принципам построения методик при вялых парезах, направленная на восстановление двигательной функции в руке, развитие точности и координации движений; элементы игры в теннис, волейбол; плавание, гребля.
Миелиты — очаговое воспаление спинного мозга — могут быть первичными, вызывающимися фильтрующимся вирусом, и вторичными — как осложнение различных инфекционных заболеваний. Вначале болезнь развивается как общее острое инфекционное заболевание. При локализации очага поражения в шейном утолщении возникает вялый парез в руках и спастический в ногах. При наличии очага поражения в пояснично-крестцовом утолщении выявляется вялый парез в ногах и расстройство функций тазовых органов.
Лечебную физическую культуру назначают по окончании острого периода, в подострой фазе и при остаточных явлениях заболевания. Методика дифференцируется в зависимости от степени и характера двигательных нарушений — вялый или спастический парез — и направлена на восстановление функции движения, развитие опорной функции, ходьбы, координации движений. Обязательны упражнения для укрепления мышц тазового дна. Применяются также упражнения в ванне и плавание, массаж рук, ног, спины. Лечебную физическую культуру следует применять за 1 час до ванны или грязевой процедуры или спустя 2—3 часа после них. При хорошей переносимости лечебную физическую культуру можно назначать через 40 минут после грязевой процедуры.
Введение 2 Лечебная физкультура (ЛФК) 3
Особенности занятий физическими упражнениями со студентами, имеющими отклонения в состоянии здоровья 5
Заболевания сердечно-сосудистой системы 7
Функциональные нарушения осанки и сколиозы 8
Заболевания органов пищеварения 9
Болезни почек и мочевых путей 10
Болезни суставов 10
Список использованной литературы 13
Физическая активность — одно из важных условий жизни и развития человека. Ее следует рассматривать как биологический раздражитель, стимулирующий процессы роста, развития и формирования организма.
Физическая активность зависит от функциональных возможностей пациента, его возраста, пола и здоровья.
Физические упражнения (тренировка) приводят к развитию функциональной адаптации.
Физическая активность с учетом социально-бытовых условий, экологии и других факторов изменяет реактивность, приспособляемость организма.
Профилактический и лечебный эффект при дозированной тренировке возможен при соблюдении ряда принципов: систематичности, регулярности, длительности, дозировании нагрузок, индивидуализации.
В зависимости от состояния здоровья пациент использует "различные средства физической культуры и спорта, а при отклонениях в состоянии здоровья — лечебную физкультуру (ЛФК). ЛФК в данном случае является методом функциональной терапии.
Лечебная физкультура (ЛФК)
Лечебная физкультура (ЛФК) — метод, использующий средства физической культуры с лечебно-профилактической целью для более быстрого и полноценного восстановления здоровья и предупреждения осложнений заболевания. ЛФК обычно используется в сочетании с другими терапевтическими средствами на фоне регламентированного режима и в соответствии с терапевтическими задачами.
На отдельных этапах курса лечения ЛФК способствует предупреждению осложнений, вызываемых длительным покоем; ускорению ликвидации анатомических и функциональных нарушений; сохранению, восстановлению или созданию новых условий для функциональной адаптации организма больного к физическим нагрузкам.
Действующим фактором ЛФК являются физические упражнения, то есть движения, специально организованные (гимнастические, спортивно-прикладные, игровые) и применяемые в качестве неспецифического раздражителя с целью лечения и реабилитации больного. Физические упражнения способствуют восстановлению не только физических, но и психических сил.
Особенностью метода ЛФК является также его естественно-биологическое содержание, так как в лечебных целях используется одна из основных функций, присущая всякому живому организму, — функция движения. Последняя представляет собой биологический раздражитель, стимулирующий процессы роста, развития и формирования организма. Любой комплекс лечебной физкультуры включает больного в активное участие в лечебном процессе — в противоположность другим лечебным методам, когда больной обычно пассивен и лечебные процедуры выполняет медицинский персонал (например, физиотерапевт).
ЛФК является также методом функциональной терапии. Физические упражнения, стимулируя функциональную деятельность всех основных систем организма, в итоге приводят к развитию функциональной адаптации больного. Но одновременно необходимо помнить о единстве функционального и морфологического и не ограничивать терапевтическую роль ЛФК рамками функциональных влияний. ЛФК надо считать методом патогенетической терапии. Физические упражнения, влияя на реактивность больного, изменяют как общую реакцию, так и местное ее проявление. Тренировку больного следует рассматривать как процесс систематического и дозированного применения физических упражнений с целью общего оздоровления организма, улучшения функции того или другого органа, нарушенной болезненным процессом, развития, образования и закрепления моторных (двигательных) навыков и волевых качеств.
Стимуляционное воздействие на организм физических упражнений осуществляется через нейрогуморальные механизмы.
При выполнении физических упражнений в тканях усиливается метаболизм.
Для большинства больных характерно снижение жизненного тонуса. Оно неизбежно в условиях постельного режима из-за уменьшения двигательной активности. При этом резко сокращается поток проприоцептивных раздражителей, что ведет к снижению лабильности нервной системы на всех ее уровнях, интенсивности протекания вегетативных процессов и тонуса мускулатуры. При длительном постельном режиме, особенно в сочетании с иммобилизацией, происходит извращение нервно-соматических и вегетативных реакций.
Физические упражнения действуют тонизирующе, стимулируя моторно-висцеральные рефлексы, они способствуют ускорению процессов метаболизма в тканях, активизации гуморальных процессов. При соответствующем подборе упражнений можно избирательно воздействовать на моторно-сосудистые, моторно-кардиальные, моторно-пульмональные, моторно-желудочно-кишечные и другие рефлексы, что позволяет повышать преимущественно тонус тех систем и органов, у которых он снижен.
Физические упражнения способствуют нормализации кислотно-щелочного равновесия, сосудистого тонуса, гомеостаза, метаболизма травмированных тканей, а также сна. Они содействуют мобилизации защитных сил организма больного и сепаративной регенерации поврежденных тканей.
Применение физических упражнений больными — основное средство активного вмешательства в процесс формирования компенсаций.
Самопроизвольная компенсация формируется в виде исправления дыхательной функции оперированных больных с помощью дыхательных упражнений, удлинения выдоха, диафрагмального дыхания и др.
Формирование компенсаций нарушенных вегетативных функций. Применение физических упражнений в данном случае основано на том, что нет ни одной вегетативной функции, которая по механизму моторно-висцеральных рефлексов не подчинялась бы в той или иной мере влиянию со стороны мышечно-суставного аппарата.
Особенности занятий физическими упражнениями со студентами, имеющими отклонения в состоянии здоровья
Студенты колледжей, вузов, университетов в зависимости от физического развития, состояния здоровья и функциональной подготовки разделены на 3 группы: основную, подготовительную и специальную. Студенты, имеющие отклонения в состоянии здоровья, как правило — хронические заболевания или повреждения опорно-двигательного аппарата, занимаются в специальных медицинских группах.
Комплектование групп осуществляет врач. Основным критерием для включения в специальную медицинскую группу является то или иное заболевание, уровень физической подготовленности, очаги хронической инфекции. Группы формируются по нозологии (заболеваемости). Так, студенты с заболеваниями кардиореспираторной, пищеварительной, эндокринной систем составляют одну группу; студенты с травмами (заболеваниями) ОДА, периферической нервной системы — другую; имеющие отклонения со стороны слуха или зрения — третью; имеющие отклонения со стороны ЦНС (неврозы и пр.) — четвертую.
Перед руководителями специальных медицинских групп студентов стоят следующие задачи: улучшение функционального состояния и предупреждение прогрессирования болезни; повышение физической и умственной работоспособности, адаптация к внешним факторам; снятие утомления и повышение адаптационных возможностей; воспитание потребности в закаливании, занятиях оздоровительной физкультурой.
Медицинские противопоказания к физическим нагрузкам (занятиям физкультурой) бывают абсолютные и относительные.
Уроки физкультуры в специальных медицинских группах проводятся при следующих заболеваниях: болезни органов кровообращения; болезни суставов; болезни органов дыхания; болезни органов пищеварения; болезни почек и мочевых путей; эндокринные и обменные заболевания; женские болезни; нервные и психические болезни; хирургические болезни; травматология и ортопедия; глазные болезни и лор-органов; кожные болезни.
Система реабилитации включает уроки физкультуры, желательно на свежем воздухе, занятия ЛФК, терренкур, прогулки на лыжах, езду на велосипеде и т.д. Предпочтительнее циклические виды спорта, особенно при заболеваниях сердца, легких, ожирении и т.п.
При проведении занятий со студентами, имеющими изменения (заболевания) опорно-двигательного аппарата, важны профилактические мероприятия, направленные в первую очередь на придание студенту правильной осанки и на нормализацию функций ОДА, профилактика контрактур. Не следует допускать чрезмерных нагрузок (особенно в положении стоя, подъеме тяжестей, выполнении упражнений на тренажерах и др.). Упражнения с гантелями, мячами и на тренажерах должны выполняться только в щадящем для позвоночника режиме, лежа и с включением в конце занятий упражнений на растягивание и на релаксацию.
Существует много форм физической культуры, которые используются для нормализации функционального состояния и осанки студентов, а также для профилактики заболеваний.
Заболевания сердечно-сосудистой системы
Для студентов с заболеваниями сердечно-сосудистой системы показан групповой метод занятий, желательно на улице, в парке или в сквере, то есть физкультура в сочетании с закаливанием. Занятие строится так, чтобы преобладали циклические движения (различные виды ходьбы и бега, их сочетание, лыжные прогулки, катание на коньках, дыхательные упражнения). В зимнее время нужно следить, чтобы студенты дышали через нос. Показаны упражнения на расслабление. Исключаются упражнения с задержкой дыхания, натуживанием и т.п.
В процессе занятий необходим контроль за пульсом, дыханием, цветом кожи и общим состоянием студента. Очень важны утренняя гимнастика и закаливание. В осенне-весенний период — витаминизация (особенно показан прием витаминов С и Е). Если есть возможность, то рекомендуется проводить УФО.
Функциональные нарушения осанки и сколиозы
Функциональные нарушения осанки — это мышечный дисбаланс. Они связаны с функциональными изменениями ОДА (слабостью мышц, связок и пр.) при гиподинамии (ограничении движений), неправильной рабочей позе и др. Нарушение осанки проявляется в уменьшении или увеличении физиологической кривизны позвоночного столба.
Для предупреждения дефектов осанки и ее нормализации необходимы ежедневные занятия физкультурой (УГГ, упражнения с резиновыми бинтами, гимнастической палкой, набивными мячами, с гантелями в положении лежа, занятия на тренажерах с малыми напряжениями в положении лежа, полулежа, плавание, специальные упражнения у гимнастической стенки и др.). Исключаются упражнения с гантелями в исходном положении стоя, прыжки и подскоки с гантелями. В занятие включают подвижные игры (или элементы спортивных игр), дыхательные и общеразвивающие упражнения, ходьбу, ходьбу в приседе, прогулки на лыжах, езду на велосипеде и др. Большое место должны занимать плавание и гидрокинезотерапия. При регулярных занятиях (3—5 раз в неделю по 35—45 мин) удается ликвидировать функциональные нарушения осанки. Сколиоз — прогрессирующее заболевание позвоночника, характеризуется его искривлением. Деформация позвоночника ведет к многочисленным нарушениям деятельности внутренних органов. Одна из важных задач физкультуры — приостановление прогрессирования болезни.
В зависимости от степени сколиоза применяют тот или иной комплекс физических упражнений: ходьба, ходьба в приседе, общеразвивающие и дыхательные упражнения. Упражнения с гантелями, набивными мячами выполняются в положении лежа. Гидрокинезотерапия, плавание (способом брасс), упражнения с гимнастической палкой, упражнения на растяжение, на гимнастической стенке и другие успешно тренируют мышцы. В занятие включают также упражнения на координацию, равновесие и ряд общеразвивающих упражнений для мышц спины, живота, ягодиц и др. Регулярные занятия физкультурой дают возможность остановить прогрессирование болезни, ликвидировать мышечную асимметрию и т.п.
Заболевания органов пищеварения
Наиболее часто встречаются гиперацидный гастрит, язва желудка и двенадцатиперстной кишки, холециститы и дискинезии желчных путей, колиты (чаще у женщин). Кроме того, нередки опущения желудка. Характер влияния тренировок на пищеварение различен: слабые (небольшие, умеренные) нагрузки стимулируют, сильные (интенсивные, длительные) угнетают функцию желудочно-кишечного тракта (двигательную, секреторную и всасывательную). Кроме того, физические упражнения оказывают положительное воздействие на регенеративные процессы в слизистой желудка и двенадцатиперстной кишки. При этом улучшается микроциркуляция в тканях слизистой, в мышцах, увеличивается объем циркулирующей крови (ОЦК).
Восстановление условно-рефлекторной деятельности желудочно-кишечного тракта начинается через час после приема пищи и достигает максимума лишь через 3—3,5 часа после еды. Чувство сытости сопровождается снижением возбудимости скелетной мускулатуры. Таким образом, выполнение физических упражнений вскоре после еды нарушает естественные процессы пищеварения. Несоблюдение этих правил ведет к ухудшению функциональных и регенеративных процессов в желудочно-кишечном тракте.
При повышенной раздражительности и нарушении сна занятия целесообразно проводить в сопровождении музыки (или цветомузыки). В домашних условиях после выполнения УГГ показан душ или обтирание прохладной водой.
Болезни почек и мочевых путей
Наиболее часто встречаются следующие заболевания: гидронефроз, гломерулонефрит, пиелит, пиелонефрит, почечнокаменная болезнь, цистит, опущение почки и др.
Занятия физкультурой проводятся в период ремиссии. В занятие включают дозированную ходьбу, бег, подвижные игры (или элементы спортивных игр), лыжные прогулки, общеразвивающие и дыхательные упражнения, занятия на тренажерах. В летнее время — езда на велосипеде (при мочекаменной болезни — предварительно выпить 0,5-1,5 л жидкости), ходьба по пересеченной местности. При опущении почки исключают прыжки, подскоки и подобные упражнения, выполняется специальный комплекс общеразвивающих упражнений и плавание.
Следует избегать переохлаждения (плавание в осенне-зимний период в бассейне, прием холодного душа или обливание холодной водой), которое может спровоцировать обострение болезней.
По данным ВОЗ, каждый пятый житель планеты имеет нарушение функций суставов или предъявляет жалобы на боли в них. Из многочисленных заболеваний суставов наиболее распространены воспалительные заболевания (артриты) и дегенеративные (артрозы).
К первой группе заболеваний относятся артриты инфекционные, артрит ревматоидный и др. Ко второй — деформирующий остеоартроз, периартриты и др.
Артриты — системное заболевание соединительной ткани, проявляющееся главным образом хроническим прогрессирующим воспалением суставов, ограничением движений в суставе (суставах), атрофией мышц и др. При прогрессировании заболевания ограничение движений нарастает, боли в суставе возникают не только при нагрузке, но и в покое.
Роль тренировок в период ремиссии особенно велика. Под влиянием физических упражнений активизируется деятельность сердечно-сосудистой, дыхательной систем, нервно-мышечного аппарата, нормализуется обмен веществ, улучшается подвижность в суставе, увеличивается сила мышц, исчезает боль.
Активные движения следует выполнять в облеченных условиях (в положении лежа, на четвереньках, сидя, в воде, в висах и др.). Выполнение упражнений не должно сопровождаться болевыми ощущениями.
При инфекционных артритах в занятие включают ходьбу пешком, езду на велосипеде, ходьбу на лыжах, общеразвивающие и дыхательные упражнения, упражнения со снарядами (мячами, палками, гантелями и пр.) в положении лежа и сидя, подвижные игры (или элементы спортивных игр). Исключаются прыжки, подскоки (многоскоки), упражнения с гантелями, гирями в положении стоя, а также плавание в осенне-зимний период из-за опасности обострения заболевания.
При артрозах показаны занятия на тренажерах, гидрокинезотерапия, плавание. Кроме того, в занятие включают подвижные игры (или элементы спортивных игр), ходьбу, лыжные прогулки, езду на велосипеде, греблю и др.
При проведении самостоятельных занятий включают УГГ, езду на велосипеде (велотренажере), ходьбу на лыжах и закаливающие процедуры.
Лечебная физкультура (ЛФК) — метод, использующий средства физической культуры с лечебно-профилактической целью для более быстрого и полноценного восстановления здоровья и предупреждения осложнений заболевания. ЛФК обычно используется в сочетании с другими терапевтическими средствами на фоне регламентированного режима и в соответствии с терапевтическими задачами.
На отдельных этапах курса лечения ЛФК способствует предупреждению осложнений, вызываемых длительным покоем; ускорению ликвидации анатомических и функциональных нарушений; сохранению, восстановлению или созданию новых условий для функциональной адаптации организма больного к физическим нагрузкам.
Действующим фактором ЛФК являются физические упражнения, то есть движения, специально организованные (гимнастические, спортивно-прикладные, игровые) и применяемые в качестве неспецифического раздражителя с целью лечения и реабилитации больного. Физические упражнения способствуют восстановлению не только физических, но и психических сил.
СПИСОК ИСПОЛЬЗУЕМОЙ ЛИТЕРАТУРЫ:
Бронхиальная астма – заболевание органов дыхания, характеризующееся приступами удушья различной частоты и длительности.
Этиология. Бронхиальная астма может быть приобретенной или наследственной и характеризуется нарушениями в механизмах иммунитета. У больных в ответ на попадание в организм вызывающего такую реакцию фактора (аллергена) вырабатываются антитела, вызывающие приступ болезни.
При атопической форме бронхиальной астмы причинами развития ее приступов и собственно возникновения и прогрессирования самого заболевания могут быть:
• воздействие химических веществ – дым различного происхождения, запах стиральных порошков и парфюмерии, различные препараты и лекарства (в частности, аспирин);
• биологические факторы – перхоть домашних животных, клещи, тараканы, цветочная пыльца, плесень на стенах, некоторые виды пищевых аллергенов, содержащиеся в коровьем молоке, рыбе, злаках, цитрусовых, клубнике, шоколаде, лекарственных веществах и т.д.;
• климатические факторы – воздействие холодного и сухого воздуха, изменения атмосферного давления, магнитного поля Земли, сильная влажность и пр.;
• психические и эмоциональные перегрузки.
Инфекционно‑аллергической форме бронхиальной астмы в большинстве случаев предшествуют многократно повторяющиеся инфекции органов дыхания – респираторные заболевания, бронхиты, пневмонии и т.д., вызывающие нарушение барьерной функции бронхов и облегчающие проникновение через их стенку аллергенов. Следовательно, можно говорить о том, что эта форма бронхиальной астмы является результатом длительных, не до конца вылеченных заболеваний дыхательной системы. Именно инфекционно‑аллергпческая форма бронхиальной астмы чаще всего диагностируется для этой болезни.
Независимо от факторов, приведших к развитию бронхиальной астмы, доминирующую роль в этиологии этого заболевания играет наследственность в широком смысле слова. Дело в том, что бронхиальная астма как аллергическое заболевание возникает у лиц с повышенной чувствительностью к некоторым химическим веществам или физическим факторам – аллергенам. Повышенная же чувствительность чаще всего является проявлением наследственно‑конституционных особенностей организма, выражающимся во врожденной склонности к аллергическим реакциям.
Патогенез бронхиальной астмы имеет в своей основе хронический воспалительный процесс в бронхиальном дереве. При этом во время приступа развивается спазм гладких мышц бронхов и отек их слизистой оболочки за счет резкого повышения проницаемости капилляров и гиперсекреции слизи. Именно эти изменения и формируют основные клинические симптомы болезни.
При атопической форме приступ бронхиальной астмы связан с аллергическими реакциями немедленного типа, когда в крови у больных обнаруживается значительное количество кожно‑сенсибилизирующих антител. При инфекционно‑аллергической форме в результате многократных инфекционных заболеваний дыхательной системы развивается инфекционная аллергия, которая может протекать по типу как немедленной, так и замедленной гиперчувствительности. Важнейшими патофизиологическими механизмами, завершающими аллергические реакции в бронхах и вызывающими нарушение бронхиальной проходимости, являются бронхоспазм, отек слизистой оболочки бронхов и выделение в просвет бронхов вязкого, тягучего секрета. При этом развивается экспираторная одышка – затруднение выдоха. Одновременно с приступом удушья развиваются характерные для бронхиальной астмы нарушения внешнего дыхания (уменьшение ЖЕЛ, MBЛ, резервного объема выдоха, увеличение функциональной остаточной емкости, развитие гипоксемии и гиперкапнии).
Клиника. В течении заболевания выделяют период обострения и межприступный период (период ремиссии).
Приступы бронхиальной астмы могут возникать в любое время суток, но чаще они отмечаются ночью, что связано с повышением во время сна. Типичным для бронхиальной астмы является приступ удушья: больной не может выдохнуть воздух, грудная клетка расширена и приподнята, в дыхании участвуют вспомогательные мышцы, пульс учащен. При этом больной принимает удобную для себя позу: сидит, опираясь руками о края кровати, плечи его приподняты, голова втянута – все это способствует включению в дыхательный акт вспомогательной мускулатуры. Внешне заметные симптомы: дыхание шумное, хрипы слышны на расстоянии, зрачки расширены, кожные покровы бледные, нередко бывает частый сухой, мучительный кашель. Пульс учащен. Из‑за затруднения с выдохом повышается внутригрудное давление, сильнее проявляются подкожные венозные стволы, а лицо может приобретать синюшный оттенок. Субъективно: у больного развивается страх смерти, из‑за чего застойный доминирующий очаг в ЦНС еще больше усиливается и проявления приступа обостряются в еще большей степени.
Бронхиальная астма атопической формы проявляется резким началом, но, быстро возникнув, приступ быстро и заканчивается чаще всего продуктивным кашлем: как только начинает отделяться мокрота, наступает улучшение. При инфекционно‑аллергической форме чаще начало приступа постепенное, но длиться он дольше. Кашель и мокрота прослеживаются на протяжении всего приступа.
Приступ исчезает сам по себе или после приема бронходилататоров и противовоспалительных препаратов.
Приступ бронхиальной астмы редко возникает на фоне полного здоровья, обычно ему предшествует появление предвестников в виде беспокойства, раздражительности, повышенной возбудимости или, наоборот, угнетенности, вегетативных расстройств, неприятных ощущений в груди (першение, тяжесть, заложенность), звучных свистящих хрипов. Предвестниками приступа могут быть развивающиеся покраснение и зуд глаз, слезотечение, глаза становятся узкими, иногда даже опухают.
Тяжесть и периодичность приступов зависят от длительности болезни, степени поражения дыхательных путей и общего состояния больного. Приступ может продолжаться от нескольких минут до нескольких десятков минут; может наступать один – два раза в году, а может – до нескольких десятков в сутки. Поэтому следует обращать серьезное внимание на факторы, провоцирующие обострения, а также сезонную вариабельность симптомов (у многих больных особенно часто обострения проявляются весной и осенью) и наличие атопических заболеваний у больного или его родственников.
Имеются несколько вариантов течения бронхиальной астмы: астматический бронхит , встречающийся преимущественно у детей раннего возраста, аллергическая пневмония , протекающая как пневмония с астматическим синдромом и характеризующаяся появлением эозинофильных инфильтратов в легких, и астматическое состояние , когда затруднение дыхания не заканчивается приступом, а держится несколько дней.
Лечение бронхиальной астмы должно учитывать индивидуальные особенности больного, возможный аллерген, период заболевания и характер изменений дыхательной системы. В первом периоде оно направлено на устранение имеющихся нарушений бронхиальной проходимости, обеспечение нормализации функций нервной системы и ее вегетативных отделов, компенсацию развивающейся дыхательной недостаточности. Для решения этих задач назначают препараты, способствующие расширению бронхов в комбинации с антигистаминными средствами. В дальнейшем в межприступных периодах задачами лечения являются нормализация функции внешнего дыхания, десенсибилизация и нормализация деятельности организма, ликвидация воспалительных изменений дыхательных путей и ликвидация очагов инфекции. Для сенсибилизации проводят специфическую и неспецифическую вакцинацию. Важным элементом лечения является диетотерапия, которая для больных бронхиальной астмой предусматривает ограничение углеводов и животных белков, а также исключение продуктов, вызывающих аллергическую реакцию и богатых экстрактивными веществами. Особое место в профилактике обострений бронхиальной астмы занимает повышение неспецифической сопротивляемости.
Лечебная физкультура при бронхиальной астме оказывает положительное влияние на корковые процессы, способствует изменению общей реактивности организма больного и повышению иммунитета. Под влиянием специальных средств ЛФК снижается повышенный тонус гладкой мускулатуры бронхов, уменьшается отечность слизистой оболочки и устраняются основные патофизиологические механизмы нарушения бронхиальной проходимости в целом. Такие эффекты сопровождаются нормализацией моторно‑висцеральных и висцеро‑висцеральных рефлексов, что исключает патологическую импульсацию, направляющуюся от измененных дыхательных путей и внутренних органов в ЦНС. Важным эффектом применения физических упражнений является нормализация психического статуса больного благодаря устранению застойного патологического очага в ЦНС.
Основными задачами ЛФК при бронхиальной астме являются:
1) улучшение и нормализация бронхиальной проходимости;
2) облегчение эвакуации секрета из бронхиального дерева;
3) нормализация внешнего дыхания;
4) улучшение и восстановление нарушенных биомеханических механизмов дыхательного акта, увеличения подвижности грудной клетки и укрепления дыхательной мускулатуры;
5) укрепление иммунитета;
6) нормализация нервных процессов в ЦНС.
В ЛФК при бронхиальной астме используются специальные и общие средства.
Специальные средства ЛФК в основном рассчитаны на период обострения и ближайшее после него время. Они преимущественно ориентированы на решение первых четырех из указанных задач и применяются для воздействия непосредственно на различные стороны дыхательного процесса. Основное значение среди этих средств имеют дыхательные упражнения. Так, для улучшения бронхиальной проходимости и облегчения эвакуации секрета из бронхиального дерева достаточно эффективными оказываются дренирующие упражнения и упражнения с форсированным удлиненным и ступенчато‑удлиненным выдохом (при этом обращается внимание, чтобы вдох был поверхностным для предупреждения гипервентиляции). Для тренировки дыхательных мышц используются дыхательные упражнения с произнесением на выдохе ряда дрожащих, шипящих и свистящих звуков, когда создается сопротивление потоку выдыхаемого воздуха. Такие упражнения рефлекторно уменьшают спазмы бронхов, повышают концентрацию адреналина, расслабляющего бронхи, и облегчают отделение мокроты, что весьма важно во время приступа. Систематическое же их выполнение способствует увеличению подвижности грудной клетки и диафрагмы, а неэкономичный верхнегрудной тип дыхания сменяется нижнегрудным.
При освоении упражнений с удлиненным выдохом следует привлечь внимание больного к важности акцентированного выдоха, так как во время приступа прослеживаются затруднения именно с выдохом. Это обстоятельство провоцирует не только множественные нарушения в деятельности и самой дыхательной системы, и других систем жизнеобеспечения (в частности, сердечно‑сосудистой), но и вызывает у больного чувство страха из‑за возможности, как ему кажется, смерти. С другой стороны, умение произвольно регулировать и контролировать свое дыхание, доведенное до автоматизма, исключительно важно, потому что сразу же после произвольно выполненного больным выдоха острота приступа, как правило, начинает снижаться.
Как уже отмечалось, при непрерывном выполнении даже легких упражнений через определенное время (индивидуальное для каждого больного – от 20 – 30 сек. до нескольких минут и даже больше) появляются признаки приближающегося приступа бронхиальной астмы. Если же больной будет постепенно увеличивать (постепенно! – по несколько секунд в день) время выполнения упражнения, то наступление приступа будет все больше отдаляться, пока не прекратится полностью. Лучше всего для этого подходят циклические упражнения (ходьба, бег на месте и в движении, лыжи и пр.), которые следует выполнять в аэробном режиме.
При бронхиальной астме хороший эффект дают упражнения, выполняемые по системе парадоксальной дыхательной гимнастики Стрельниковой и по методу ВЛГД Бутейко.
Массаж при бронхиальной астме определяется текущим состоянием больного. Уже во время приступа можно проводить легкое поглаживание спины от надплечий вниз (1 – 1,5 мин), после чего сдавливают нижнюю часть грудной клетки, обхватив больного сзади руками, что облегчает выдох. По мере восстановления дыхания вновь проводят поглаживающий массаж спины, а затем спереди от подмышечных впадин к подгрудинному углу.
В межприступном периоде массаж проводят в положении больного сидя. Массируют спину, заднюю поверхность шеи, боковые и передние участки грудной клетки. Для точечного массажа используют слаботормозной метод (рис. 32). После этого больной делает удлиненный выдох, на фоне которого проводят с глубоким плавным надавливанием массаж по боковым поверхностям груди сверху‑вниз‑вперед. Затем больному предлагается делать короткие прерывистые резкие выдохи, во время каждого из которых проводят толчкообразные сдавливания его груди, сжимая ее наложенными спереди на грудь и сзади на спину ладонями.
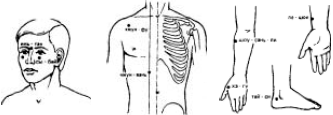
Рис. 32. Точки акупунктуры, используемые при бронхиальной астме
Массаж проводят ежедневно по 15 – 20 мин в перерывах между выполнениями физических упражнений.
Не вызывает сомнения эффективность всех указанных средств ЛФК. Однако следует напомнить, что основной причиной бронхиальной астмы является нарушенный иммунитет. Хотя его текущее состояние определяется всеми обстоятельствами образа жизни, для тренировки иммунитета наиболее действенным средством является закаливание, в частности, повышение устойчивости к низким температурам. Кроме того, закаливание способствует снижению частоты простудно‑инфекционных заболеваний, которые, как уже отмечалось, сами по себе являются одной из важнейших причин развития заболевания. Средствами закаливания к холоду могут быть контрастный душ, ножные ванны и т.п., которые следует выполнять регулярно один – два раза в день. Кроме того, больному следует стараться больше ходить босиком дома, а летом – на природе.
После окончания острого периода болезни, связанного с лечением в стационаре, больные находятся на диспансерном учете, а дети при возобновлении занятий занимаются физкультурой в специальной медицинской группе. Вообще следует отметить необходимость занятий физкультурой для больных бронхиальной астмой в систематическом режиме в течение всей жизни.
Читайте также:


