Как отличить механическую желтуху от инфекционной
Механическая желтуха - симптомокомплекс, возникающий при нарушении оттока желчи по желчным протокам вследствии их закупорки или сдавления. Основными симптомами является окрашивание в желтый цвет кожных покровов, склер и видимых слизистых, обесцвечивание кала и потемнение мочи, которое связано с повышением уровня билирубина в крови.
В норме билирубин должен выводиться с желчью в просвет двенадцатиперстной кишки, однако при наличии препятствия оттоку желчи он попадает в кровь и оказывает токсическое действие на весь организм.
Причины механической желтухи
В онкологической практике причиной механической желтухи чаще всего является сдавление желчных протоков первичными или метастатическими опухолями печени, опухолями поджелудочной железы, забрюшинного пространства.
Билирубин в норме, как правило, не превышает 21 мкмоль/л. При механической желтухе его концентрация в крови начинает постоянно нарастать и может превышать норму в 10-30 раз. Такой высокий уровень билирубина оказывает выраженное токсическое действие на все органы и системы организма, в первую очередь на печень и почки, центральную нервную систему, органы кроветворения. Кроме того, при наличии механической желтухи невозможно ни хирургическое, ни химиотерапевтическое лечение основного заболевания. Дальнейший рост билирубина приводит к гибели пациента.
В настоящее время наиболее эффективной тактикой борьбы с механической желтухой, обусловленной сдавлением желчных протоков опухолями являются дренирующие вмешательства на желчных протоках. Как правило, они выполняются под контролем рентгенотелевидения и ультразвука.
Ахолия сопровождается комплексным расстройством белкового, углеводного, жирового и солевого обменов. Это приводит к серьезным дистрофическим видоизменениям тканей, а также органов, к замедлению свертываемости крови и даже к появлению белковой жидкости (выпота) в грудной, перикардиальной и брюшной полостях.
Хотя дренирование и позволяет справиться с самим симптомом, оно временно снижает качество жизни пациента – дренаж раздражает брюшную стенку, требует постоянного ухода, есть риск его смещения или даже случайного удаления, развития инфекционных осложнений в месте стояния, необходимость в приеме выделенной желчи.
Для устранения этих недостатков дренирования следует завершать дренирующие вмешательства стентированием желчных протоков. Стентирование желчных протоков заключается в установке в зоне закупорки (сдавления) желчного протока специального металлического (никелид титана) каркаса – стента, который расширяет и поддерживает просвет желчного протока в адекватном состоянии для осуществления нормального оттока желчи. При этом дренажную трубку вскоре можно удалить совсем, отток желчи будет осуществляться естественным путем, что устраняет необходимость в приеме желчи, тем самым улучшая качество жизни пациента.
Главным результатом дренирования и стентирования желчных протоков является снижение уровня билирубина, что не только спасает пациента от неминуемой гибели от гипербилирубинемии, но и создает предпосылки для возврата к активному лечению основного заболевания – хирургической операции, химиоэмболизации или системной химиотерапии.
В Приволжском Окружном Медицинском Центре на базе Клинической больницы №1 в условиях рентгенохирургического отделения проводится оперативное малотравматичное лечение механической желтухи – дренирование желчных протоков с последующим стентированием.

д.м.н. главный специалист по хирургии, заведующий кафедрой хирургических болезней ГБОУ ВПО НижГМА
Главный внештатный трансплантолог министерства здравоохранения Нижегородской области
Загайнов Владимир Евгеньевич
Заведующий отделением
рентгенохирургических
методов диагностики и лечения
Андрей Анатольевич Серёгин

Желтуха новорождённых - появление желтушного окрашивания кожи и слизистых оболочек у детей в первые дни их жизни вследствие нарушения билирубинового обмена.
Желтуха новорожденных бывает двух видов:
- Физиологическая желтуха - бесследно исчезает в течение короткого промежутка времени;
- Патологическая желтуха - вызывается заболеваниями и часто требует пристального медицинского контроля.
Физиологическая желтуха у новорожденных
Физиологическая желтуха - это самая распространенная желтуха у детей, только что появившихся на свет. Она встречается примерно у 60-70% малышей и появляется на 3-4 день после рождения. Это состояние – не болезнь и со временем проходит. Оно связано с незрелостью некоторых систем детского организма, отвечающих за обмен особого вещества – билирубина.
Билирубин представляет собой пигмент красновато-желтого цвета, который образуется при разрушении гемоглобина. По мере того как он откладывается в коже всё в больших количествах, кожа приобретает желтый цвет.
Симптомы патологической желтухи у новорожденных:
- выраженная сонливость;
- судороги;
- снижение сосательного рефлекса.
Среди поздних проявлений:
Патологическая желтуха у новорожденных
Патологическая желтуха чаще проявляется в течение первых суток после рождения. Нередко при этом увеличиваются печень и селезенка, может обесцвечиваться кал, а моча приобретает темный цвет, иногда на коже новорожденного самопроизвольно появляются синяки и точечные кровоизлияния. В анализе крови отмечаются признаки усиленного распада эритроцитов ( гемолиза ) и анемии.
При несовместимости матери и новорожденного по группам крови и/или по резус-фактору происходит массивное разрушение ( гемолиз ) эритроцитов. Выраженная желтуха часто бывает, если у мамы отрицательная группа крови, а у ребенка положительная. Считается, что при каждой последующей беременности повышается риск таких осложнений. Именно по этой причине женщинам с отрицательным резус-фактором особенно опасно делать аборт.
Патологическая желтуха у новорожденных может быть:
Конъюгационная желтуха
Возникает тогда, когда ферменты по каким-либо причинам недостаточно активно связывают и перерабатывают билирубин в клетках печени.
Гемолитическая желтуха
Печеночная (или паренхиматозная) желтуха
Развиваются при поражении ткани печени (паренхимы) вирусами, бактериями, простейшими или токсинами. При гепатитах В и С, цитомегаловирусной инфекции и сепсисе в крови накапливается билирубин, кожа и слизистые оболочки окрашиваются в зеленовато-желтый цвет, печень и селезенка увеличиваются в размерах. Стул становится белесым, а вот моча, напротив, приобретает более яркую окраску. Такие желтухи лечат комплексно, обязательно воздействуя на причину заболевания. Понятно, что без лечения инфекционного процесса в таких случаях обойтись невозможно. К сожалению, в настоящее время не для всех врожденных инфекций существуют эффективные методы лечения. Это лишний раз подчеркивает необходимость тщательной подготовки к беременности, особенно при наличии инфекционных заболеваний, для снижения риска передачи инфекции малышу.
Механическая (обтурационная) желтуха
Возникает, если нарушается отток желчи. Причиной может быть нарушение проходимости желчных протоков из-за пороков развития, атрезии (недоразвития), новообразований (в том числе и со стороны других органов). При некоторых болезнях сама желчь становится густой и вязкой и скапливается в желчных путях. Они переполняются, и желчь поступает в кровяное русло, вызывая симптомы желтухи. Лечение зависит от причины желтухи, но в некоторых случаях без хирургического вмешательства не обойтись.
Лечение желтухи новорожденных
При появлении желтушного окрашивания кожи необходимо сразу обратиться к врачу, который выяснит причину желтухи и назначит лечение. Лечение желтухи зависит от болезни вызвавшей появление этого симптома.
Последствия желтухи зависят от болезни, вызвавшей повышение билирубина в крови новорожденного. В большинстве случаев, желтуха проходит бесследно одновременно с устранение вызывавшего ее заболевания.
Обратим Ваше внимание на то, что чаще всего желтуха новорожденных встречается у недоношенных детишек. То есть выраженность желтухи зависит от зрелости плода и болезней матери во время беременности. Именно поэтому беременность нужно тщательно планировать заранее, чтобы избежать лечения во время беременности.
Профилактика желтухи новорожденных
Всем беременным делают исследование крови для выявления резус-отрицательных женщин, которые должны быть на учёте в женской консультации. Резус-отрицательным беременным один раз в месяц, а при необходимости и чаще, проводят определение в крови резус-антител. Важно сохранить беременность. При наличии антител в крови женщинам рекомендуют более длительные перерывы между беременностями, т.к. с каждой последующей беременностью в крови нарастает титр антител. Каждый новорожденный, родившийся от матери с резус-отрицательной кровью, попадает в группу риска заболевания желтухой и подлежит тщательному наблюдению и обязательному обследованию в первые часы жизни на содержание в крови билирубина, резус-фактора и групповую принадлежность крови.
Профилактике желтухи новорожденных способствует:
- ранее, активное прикладывание новорожденного к груди, что способствует отхождению мекония и прерывает процесс обратного всасывания билирубина из мекония в кровь
- кормление новорожденного грудью по требованию, что способствует активной работе желудочно –кишечного тракта и гепатобилиарной системы.

Механическая желтуха у новорожденных всегда является патологическим состоянием. Чем она вызвана? Чем она отличается от других желтух?
Желтуха, желтуха новорожденных, механическая желтуха
Желтуху у новорожденных вызывают различные причины. О том, какие бывают причины желтухи, и, чем обусловлена механическая желтуха, рассказывается в нашей статье.
Желтухой в медицине принято считать состояние, при котором происходит окрашивание кожи человека и его слизистых желтым цветом. Данный процесс связан с повышением в крови особого вещества ─ билирубина, который является составным компонентов желчи.
Прочему возникает желтуха?
Каждую минуту в организме человека происходит разрушение эритроцитов. При этом в кровь выделяется билирубин. Он называется свободным. По-другому его называют непрямым. Этот билирубин оказывается токсичным для клеток организма. Затем свободный билирубин связывается со специальными белками крови и транспортируется в печень.
В печени с ним происходит ряд дальнейших превращений при участии ферментов, которые ведут к образованию связанного билирубина. Он еще называется прямым. Этот билирубин входит в состав желчи, вместе с ней он транспортируется в кишечник во время переваривания пищи.
В кишечнике под действием определенного фермента связанный билирубин вновь превращается в свободный. Этот свободный билирубин частично всасывается обратно в кровь из кишечника. Соединения билирубина, входящие в состав желчи, окрашивают мочу и кал в темный цвет.
Нормальные показатели билирубина в анализе крови из вены ─ 8,5-20,5 мкмоль/л. Это применимо для детей старшего возраста и взрослых. Повышение билирубина в результате ряда причин ведет к тому, что у человека начинается желтуха.
Если у взрослого человека появилась желтуха, то это говорит о неблагополучии в организме. А вот желтуха новорожденных далеко не всегда свидетельствует о каком-либо заболевании.
Причины желтухи новорожденных
Желтуха новорожденных входит в структуру самых частых проблем среди детей данного возраста. Выделяют несколько разновидностей желтух новорожденных:
Физиологическая желтуха ─ состояние здорового новорожденного. Возникает данное состояние в силу определенных транзиторных особенностей новорожденных детей. К ним относят пониженную активность печеночных ферментов, высокую активность определенного фермента в кишечнике и повышенное образование билирубина из эритроцитов. Все это способствует появлению желтухи. Но она не требует никакой терапии, проходит сама и не оставляет абсолютно никаких последствий.
Конъюгационная желтуха ─ обусловлена нарушениями процессов превращения свободного билирубина в связанный, при этом не отмечается повышенный распад эритроцитов. К конъюгационным желтухам относят желтуху недоношенных; желтуху, обусловленную особенностями грудного вскармливания; желтуху, вызванную определенным гормональным составом грудного молока; желтуху при гипотиреозе. Сюда же относятся желтухи при наследственных синдромах Криглера-Наджара 1 и 2 типов. Основное лечение конъюгационных желтух ─ фототерапия.
Гемолитическая желтуха ─ обусловлена гемолизом, то есть повышенным распадом эритроцитов. Это ведет к резкому увеличению свободного билирубина в крови. Данные желтухи новорожденныхвстречаются при гемолитической болезни новорожденных, при рассасывании различных кровоизлияний. Кровоизлияния у новорожденных могут быть последствием родовых повреждений (кефалогематома, петехии на лице). Кроме того, они могут появляться из-за нарушения процессов в системе гемостаза (свертывания крови). Встречаются еще очень редкие наследственные заболевания, для которых характерна гемолитическая желтуха.
Печеночная желтуха новорожденных ─ возникает при поражении печени различными инфекционными и токсическими агентами. Иными словами, развивается воспалительный процесс в печени ─ гепатит.
Механическая желтуха ─ возникает при нарушении выведения из печени связанного билирубина.
Механическая желтуха у новорожденных
Механическая желтуха занимает особое место в структуре желтух новорожденных. Она характеризуется накоплением связанного билирубина в крови. Это происходит по причиненевозможности оттока желчи из печени.
Механическая желтуха характерна для следующих заболеваний:
Неонатальный холестаз (синдром сгущения желчи), к которому приводит внепеченочная патология. В основе этого синдрома лежат разнообразные нарушения в желчевыводящих протоках и гепатоцитах. К этим проблемам может приводить гипоксия, недостаточное кровоснабжение ЖКТ, стойкая гипогликемия, сердечно-сосудистая недостаточность, гемолитическая болезнь новорожденных, бактериальные инфекции, лечение гепатотоксическими средствами и др. Желтуха при холестазе имеет зеленоватый оттенок, увеличивается в размерах печень, появляется темный цвет мочи, периодически обесцвечивается кал. Лечение механической желтухи в данном случае сводится к лечению основного заболевания, то есть к обеспечению проходимости желчевыводящих протоков.
Атрезия внепеченочных желчных протоков. Это тяжелое заболевание, при котором желчные протоки непроходимы. Это начинается еще с внутриутробного периода. Появление желтухи характерно на 2 или 3 сутки. У части детей бывает промежуток времени, снижается выраженность желтухи к концу 1-2 недели жизни. После чего она снова растет, кожа приобретает зеленоватый оттенок, кал обесцвечивается. Лечение этого заболевания очень сложное. Требуется серьезное хирургическое вмешательство.
Киста общего желчного протока.Это заболевание также сопровождается механической желтухой. Оно характеризуется врожденным расширением желчного протока, которое в небольшом проценте случаев полностью нарушает проходимость желчевыводящих протоков. Симптомы подобны признакам атрезии внепеченочных желчных протоков. Если развиваются инфекционные осложнения (холангит), то у ребенка появляются еще и признаки воспалительного заболевания. Лечится киста общего желчного протока только хирургическим путем.
Дифференциальная диагностика желтух.
Желтуха, icterus (от греч.—icteros, название маленькой желтой птички, глядя на которую можно было но мнению римлян излечиться от желтухи).
С современной точки зрения желтуха - это клинический синдром, характеризующийся желтушным окрашиванием кожи и видимых слизистых оболочек, обусловленный накоплением в тканях и крови билирубина.
Выявление желтухи не представляет трудностей, так как это хорошо заметный признак, обращающий на себя внимание не только медицинских работников, но и самого больного и окружающих его. Всегда значительно сложнее выяснить ее причину, так как желтуха наблюдается при многих как инфекционных, так и неинфекционных заболеваниях.
От истинной желтухи нужно отличать желтуху ложную (каротиновую желтуху). Последняя представляет собой желтушное окрашивание кожи (но не слизистых оболочек!) вследствие накопления в ней каротинов при длительном и обильном употреблении в пищу моркови, свеклы, апельсинов, тыквы, а также возникающая при приёме внутрь акрихина, пикриновой кислоты и некоторых других препаратов. Важно! Содержание билирубина в сыворотке крови в пределах нормы.
Когда установлено, что у больного действительно имеет место желтуха, наступает более сложный этап дифференциальной диагностики, так как причин желтухи довольно много и генез ее неоднозначен. Она может быть обусловлена повышенным гемолизом эритроцитов, поражением печени, холестазом или сочетанием этих факторов.
При дифференциальной диагностике желтух необходимо учитывать особенности нарушений отдельных звеньев пигментного обмена. Поэтому вначале коротко вспомним основные данные физиологии билирубина.
Эритроциты живут приблизительно 120 дней, а затем разрушаются, главным образом, в печени, селезёнке и костном мозге, при этом разрушается и гемоглобин. Распад гемоглобина протекает в клетках макрофагов, в частности, в звёздчатых ретикулоэндотелиоцитах, а также в гистиоцитах соединительной ткани любого органа по следующей схеме
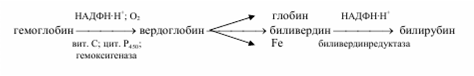
Метаболизм желчных пигментов представлен на следующей схеме.

Образующийся при распаде гемоглобина билирубин поступает в кровь и связывается альбуминами плазмы — это непрямой билирубин. В отличие от прямого билирубина, непрямой не даёт цветную реакцию с диазореактивом Эрлиха, пока белки плазмы крови не осаждены спиртом. Непрямой билирубин называется также свободным, поскольку его связь с альбуминами плазмы не химическая (не ковалентная), а адсорбционная.
Попадая в печень, билирубин ковалентно связывается с 2 молекулами УДФ-глюкуроновой кислоты, образуя диглюкуронид билирубина, который называется связанным билирубином. Связанный билирубин называется также прямым, поскольку он легко даёт цветную реакцию с диазореактивом Эрлиха. Прямой и небольшая часть непрямого билирубина вместе с желчью поступают в тонкий кишечник, где от прямого билирубина отщепляется УДФ-глюкуроновая кислота и при этом образуется мезобилирубин. Последний в конечных отделах тонкого кишечника под воздействием микроорганизмов восстанавливается в уробилиноген, часть которого всасывается по мезентериальным сосудам и поступает в печень (истинный уробилин), где разрушается до пиррольных соединений. Большая часть уробилиногена поступает в толстый кишечник. Уробилиноген в толстом кишечнике восстанавливается в стеркобилиноген. 80 % стеркобилиногена выделяется с калом и под влиянием кислорода воздуха окисляется в стеркобилин, придающий характерную окраску стулу. Меньшая часть стеркобилиногена всасывается по нижней и средней геморроидальным венам и попадает в большой круг кровообращения, поступает в почки, которыми и выделяется. Под влиянием кислорода воздуха стеркобилиноген мочи также окисляется до стеркобилина. Нередко стеркобилин мочи называют уробилином, однако это не истинный уробилин. В норме в моче истинный уробилин отсутствует. Норма общего билирубина в крови — 1,7-20,5 мкмоль/л, из них 75 % приходится на долю свободного билирубина— 1,7 — 17,1 мкмоль/л; а 25% — на долю прямого 0,86 — 4,3 мкмоль/л.
отличия конъюгированного и неконъюгированного билирубина по ряду свойств.
Не содержит (свободный)
Реакция с диазо-реактивом
Содержание в плазме
С глюкуроновой кислотой
По этиопатогенезу различают три основных вида желтух:
1. Надпеченочные (гемолитические) – за счет чрезмерного разрушения эритроцитов и повышенной выработки билирубина
2. Печеночные (паренхиматозные, гепатоцеллюлярные) - нарушение улавливания клетками печени билирубина и связывания его с глюкуроновой кислотой
3. Подпеченочные (механические, обтурационные) – за счет наличия препятствия к выделению билирубина с желчью в кишечник и обратного всасывания связанного билирубина в кровь
При проведении дифференциальной диагностики желтух важно определить принадлежность желтухи к той или иной группе, а затем проводить диагностику внутри группы.
Дифференциальная диагностика желтух должна основываться на данных анамнеза заболевания, особенностях клиники, данных лабораторных и инструментальных методов исследования.
И необходимо отметить, что и по сей день, одним из важнейших методов диагностики является определение «биохимических индикаторов, или так называемых маркеров желтух.
Все индикаторы желтух можно подразделить на три группы:
Индикаторы холестатического синдрома: щелочная фосфатаза, 5-нуклеотидаза, γ-глютамилтрансфераза, желчные кислоты, холестерин, β-липопротеиды, прямой билирубин и др.
Индикаторы цитолитического синдрома (повреждение гепатоцитов) – АЛТ, АСТ, соотношение АСТ/АЛТ
Билирубин связанный (прямой)
Представление о билирубине мы дали выше. Сейчас же нам хотелось коротко остановится на некоторых других маркерах.
Щелочная фосфатаза – это фермент, участвующий в реакциях обмена фосфорной кислоты. Присутствует во всех органах человека, высокая активность определяется в печени, остеобластах, плаценте и кишечном эпителии. Каждая из этих тканей содержит специфичные изоферменты щелочной фосфатазы. Активность фермента повышается при механической желтухе и холестазе, незначительно повышается при первичном циррозе и новообразованиях печени, когда они протекают без желтухи.
γ-глютамилтрансфераза - то очень распространенный в тканях человеческого организма микросомальный фермент. Рост активность гамма-глютамилтрансферазы плазмы является чувствительным показателем патологии печени. Наивысшая активность наблюдается при непроходимости желчных протоков, но заметное повышение активности бывает также при остром паренхиматозном поражении, вызванном любой причиной.
Цитоплазменне ферменты АЛТ и АСТ находятся в цитоплазме и митохондриях и являются двумя самыми важными аминотрансферазами. Нормальная плазма характеризуется низкой активностью обеих ферментов. Никакой фермент не является специфическим для печени, но аланин- аминотрансфераза встречается в печени в намного высших концентрациях, чем в других органах, поэтому повышенная активность аланин-аминотрансферазы сыворотки специфичнее отображает патологию печени. Аланін- аминотрансфераза и аспартат- аминотрансфераза выделяются в кровь каждый раз, когда разрушаются печеночные клетки, поэтому повышенная активность ферментов плазмы является очень чувствительным показателем повреждения печени. Активность аланин- аминотрансферазы и аспартат- аминотрансферазы дает возможность проверять целостность клеток печени.
Определение уровней холестерина, общего белка и его фракций, позволяет судить о синтетической функции печени. А значительное повышение уровня у-глобулина характерно для хронического гепатита и цирроза печени.
А теперь перейдем к разбору отдельных видов желтух и выделеню их основных диагностических критериев.
Надпеченочные (гемолитические) желтухи.
Желтухи этой группы развиваются в результате повышенной продукции билирубина и недостаточности функции захвата его печенью. Основным в генезе этой желтухи является усиленный распад эритроцитов (гемолиз), поэтому обычно их и называют гемолитическими. Патология при этих желтухах лежит в основном вне печени.
Гемолиз бывает внутрисосудистым, когда эритроциты лизируются в крови, и внесосудистым - эритроциты подвергаются деструкции и перевариваются системой макрофагов.
Внутрисосудистый гемолиз может возникнуть вследствие механического разрушения эритроцитов при травмировании в малых кровеносных сосудах (маршевая гемоглобинурия), турбулентном кровяном потоке (дисфункция протезированных клапанов сердца), при прохождении через депозиты фибрина в артериолах (тромботическая тромбоцитопеническая пурпура, гемолитико-уремический синдром, ДВС-синдром), в результате несовместимости эритроцитов по системе АВ0, резус или какой-либо другой системе (острая посттрансфузионная реакция), под влиянием комплемента (пароксизмальная ночная гемоглобинурия, пароксизмальная холодовая гемоглобинурия), вследствие прямого токсического воздействия (яд змеи кобры, инфекции), при тепловом ударе.
Внесосудистый гемолиз осуществляется преимущественно в селезенке и печени. Селезенка способна захватывать и разрушать малоизмененные эритроциты, печень различает лишь эритроциты с большими нарушениями, однако поскольку ток крови к печени примерно в 7 раз больше, чем к селезенке, печень может играть существенную роль в гемолизе.
Удаление эритроцитов из крови макрофагами происходит в основном двумя путями. Первый механизм связан с распознаванием макрофагами эритроцитов, покрытых IgG-АТ и С3, к которым на поверхности макрофагов имеются специфические рецепторы - иммуногемолитические анемии.
Второй механизм обусловлен изменениями физических свойств эритроцитов, снижением их пластичности - способности изменять свою форму при прохождении через узкую фильтрационную сеть селезенки. Нарушение пластичности отмечается при мембранных дефектах эритроцитов (наследственный микросфероцитоз), аномалиях гемоглобина, ведущих к повышению вязкости внутриклеточной среды эритроцита (серповидно-клеточная анемия), наличии включений в цитоплазме эритроцитов (бета-талассемия, альфа-талассемия) и др.

В результате усиленного распада эритроцитов образуется большое количество свободного билирубина, который печень не в состоянии захватить и не в состоянии связать весь этот билирубин с глюкуроновой кислотой. В результате в крови и тканях накапливается непрямой билирубин. Так как через печень идет повышенный поток непрямого билирубина, то прямого билирубина образуется значительно больше. Насыщенная пигментами желчь поступает в тонкий и толстый кишечник, где продуктов деградации билирубина (уробилиногена, стеркобилиногена) образуется значительно больше.
Для решения вопроса о надпеченочном характере желтухи используют комплекс клинических и лабораторных данных
Желтушность кожи и склер умеренная, кожа, как правило, бледная
Печень и селезенка могут быть увеличенными, но функция печени существенно не нарушена.
В общем анализе крови:
- увеличение числа ретикулоцитов. Ретикулоцитоз отражает активацию костномозговой продукции эритроцитов в ответ на их разрушение на периферии.
- ускоренный выброс из костного мозга недозрелых эритроцитов, содержащих РНК, обуславливает феномен полихроматофилии эритроцитов в фиксированных окрашенных азур-эозином мазках крови.
Биохимический анализ крови:
- уровень общего билирубина в сыворотке крови повышен;
- уровень непрямого билирубина повышен, уровень его повышения зависит от активности гемолиза и способности гепатоцитов к образованию прямого билирубина и его экскреции.
- уровень прямого билирубина (связанного) в сыворотке крови нормальный или слегка увеличен;
- в моче повышается содержание стеркобилиногена (стеркобилинурия!), уробилиногена.
- билирубинурия отсутствует, так как через неповрежденный почечный фильтр проходит только прямой билирубин.
- приобретает более интенсивное окрашивание.
- повышение стеркобилиногена (темная окраска).
Отдельно хотелось бы остановится на желтухе, развивающейся при гемолитической болезни новорожденного.
Несовместимость крови матери и плода по группе или по резус-фактору. Накопление гидрофобной формы билирубина в подкожном жире обуславливает желтушность кожи. Однако реальную опасность представляет накопление билирубина в сером веществе нервной ткани и ядрах ствола с развитием "ядерной желтухи" (билирубиновая энцефалопатия).
Проявляется сонливостью, плохим сосанием, умственной отсталостью, ригидностью затылочных мышц, тоническими судорогами, тремором конечностей, изменением рефлексов с возможным развитием глухоты и параличей.
В крови выявляются выраженная анемия, ретикулоцитоз, эритро- и нормобластоз. Гипербилирубинемия за счет непрямой фракции от 100 до 342 мкмоль/л, в дальнейшем присоединяется и прямая фракция. Уровень билирубина в крови быстро нарастает и к 3-5 дню жизни достигает максимума. Важнейший момент в диагностике - выявление несовместимости по АВО-системе и/или Rh-фактору.
Дифференциальная диагностика печеночных желтух — один из трудных моментов врачебной практики, так как число заболеваний, протекающих с такими желтухами, достаточно велико. Причиной печеночных желтух могут быть как инфекционные, так и неинфекционные болезни.
Учитывая тот факт, что среди инфекционных болезней печеночная желтуха чаще всего обусловлена вирусными гепатитами, при проведении дифференциальной диагностики желтух, протекающих с признаками инфекционного процесса, прежде всего необходимо исключить у пациента вирусный гепатит (путем исследования специфических маркеров). В исключении острого вирусного гепатита важную роль играет сопоставление выраженности лихорадки и других проявлений общей интоксикации со степенью поражения печени.
Печеночные желтухи обусловлены поражением гепатоцитов. По ведущему механизму можно выделить несколько вариантов печеночных желтух. В одних случаях печеночная желтуха связана с нарушением экскреции и захвата билирубина, регургитацией билирубина. Это наблюдается при печеночно-клеточной желтухе, при остром и хроническом гепатитах, остром и хроническом гепатозе, циррозе печени. В других случаях нарушаются экскреция билирубина и его регургитация. Подобный тип отмечается при холестатической желтухе, холестатическом гепатите, первичном билиарном циррозе печени, идиопатическом доброкачественном возвратном холестазе, при печеночно-клеточных поражениях. В основе желтух может лежать нарушение конъюгации и захвата билирубина. Это отмечается при энзимопатической желтухе при синдромах Жильбера, Криглера — Найяра. Печеночная желтуха может быть связана с нарушением экскреции билирубина, например, при синдромах Дабина — Джонсона и Ротора.

(СЛАЙД) Говоря о патогенезе отметим, что в первую очередь нарушается экскреция прямого билирубина в желчные капилляры. Частично последний поступает в кровь, повышая концентрацию общего билирубина. Прямой билирубин способен проходить через почечный фильтр, поэтому в моче определяется билирубин. Снижение содержания прямого билирубина в желчи приводит к уменьшению образования стеркобилиногена. Поскольку в больной клетке нарушается процесс конъюгации свободного билирубина, увеличивается содержание и непрямого билирубина в крови. Повреждение гепатоцитов ведет к нарушению деградации уробилиногена и он поступает в большой круг кровообращения и через почки выводится с мочой.
Для решения вопроса о печеночном характере желтухи используют комплекс клинических и лабораторных данных :
Общее состояние нарушено, симптомы интоксикации.
Желтушность кожи и склер умеренно выраженная, с оранжевым оттенком или с серым колоритом.
Печень и селезенка увеличены.
Наличие геморрагического синдрома.
Тяжесть и боль в области правого подреберья.
Неустойчивый кожный зуд.
В общем анализе крови: при вирусных гепатитах возможны лейкопения, нейтропения, относительный лимфо- и моноцитоз.
Биохимический анализ крови:
- уровень общего билирубина в сыворотке крови повышен за счет повышения прямого билирубина (связанного) и относительного повышения непрямого билирубина.
- повышение индикаторов цитолитического синдрома (повреждение гепатоцитов) – повышение АЛТ, АСТ, особенно АлАТ, коэффициент де Ритиса менее 1,33.
Читайте также:
- Энтеросгель при дисбактериозе влагалища
- Лопнула мозоль и попала инфекция
- Заложенность носа лекарства от инфекции
- Железный такой морячок твердый как шанкр пули от него отскакивают
- Пигментный кератит у человека
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Copyright © Иммунитет и инфекции

