Клизма ромашка кишечная инфекция
ОКИ (острые кишечные инфекции) – это группа инфекционных заболеваний (около 30 видов), которые вызваны различными патогенными микроорганизмами (вирусы, простейшие, бактерии); поражают желудочно-кишечный тракт.
ПРИЧИНЫ
К появлению острых кишечных инфекций приводят следующие причины:
- Контактно-бытовое заражение – контакт с зараженным человеком, с переносчиком возбудителя (животным, человеком);
- Пищевое заражение – прием инфицированной пищи: мяса, сырой воды, молока, кремовых кондитерских изделий, немытых овощей, фруктов и ягод;
- Через зараженные предметы обихода, грязные руки;
- Купание в загрязненных водоемах.
КЛАССИФИКАЦИЯ
Виды кишечной инфекции:
![]()
Дизентерия (шигеллез);- Ротавирусная кишечная инфекция;
- Стафилококковое пищевое отравление;
- Холера;
- Сальмонеллез;
- Кишечный иерсиниоз;
- Тиф;
- Паратиф;
- Эшерихиоз.
- Инвазивный тип (экссудативная диарея, жидкостью) – вызывают бактерии: клостридии, шигелы, синегнойная палочка, сальмонеллы и др.;
- Секреторный вид (водянистая диарея без метеоризма) – вызывает бактериальная флора: холерный вибрион, кампилобактер, энтеротоксигенные эшерихии;
- Осмотический тип (водянистый стул с метеоризмом) – формируют вирусы: аденовирусы, ротавирусы, короновирусы и другие;
- Смешанный тип: инвазивно-секреторный, инвазивно-осмотический.
СИМПТОМЫ ЗАБОЛЕВАНИЙ
Клинические проявления зависят от вида кишечной инфекции:
ОКИ У ДЕТЕЙ
Острые кишечные инфекции у ребенка формируются по тем же причинам, что и у взрослых. Наиболее подвержены дети до 3 лет, так как их иммунная система недостаточно окрепла.
ОКИ у детей проявляют себя выраженной клинической картиной, протекают в более тяжелой форме, чем у взрослых. Пик заболеваемости приходится на летнее время. Кишечные инфекции у детей проявляют себя в виде интоксикации организма (общая слабость, лихорадка, понижение аппетита).
Симптомы поражения пищеварительной системы:
![]()
Болевой синдром в эпигастрии схваткообразного характера;- Многократная рвота;
- Частый жидкий стул;
- Головная боль;
- Лихорадка;
- Испражнения чаще всего зеленого цвета, может присутствовать кровь;
- Кожные покровы сухие, глаза западают;
- Диспепсия;
- Жажда;
- Слезотечение;
- Язык сухой, обложен густым белым налетом;
- Редкое, скудное мочеиспускание;
- Обезвоживание организма;
- Судороги;
- Потеря сознания.
МЕТОДЫ ЛЕЧЕНИЯ
Во время появления симптомов ОКИ необходимо оказать первую помощь и потом обязательно обратиться к врачу, который назначит индивидуальный курс лечения.
Зараженному человеку следует оказать первую доврачебную помощь:
- Изолировать инфицированного человека от окружающих;
- Больному нужно давать питье в небольшом количестве, но часто; смачивать губы салфеткой, пропитанной водой;
- Уложить набок, если есть рвота – подставить емкость;
- Расстегнуть, снять стесняющую одежду;
- Проветривать помещение;
- Прикладывать лед, обернутый в ткань, либо мокрую холодную повязку к голове;
- Нельзя давать пищу, делать очистительные клизмы;
- Запрещено прикладывать грелку, давать лекарственные средства (обезболивающие, вяжущие, жаропонижающие).
В обязательном порядке при любой кишечной инфекции проводят промывание желудка. Его назначают вне зависимости от того, сколько прошло времени от начала заболевания, так как возбудитель может продолжительное время сохранять свою жизнеспособность на стенках желудочно-кишечного тракта.
- Дезинтоксикационная терапия: пероральное введение (через рот) глюкозо-солевых растворов: регидрон, цитроглюкосалан, глюкосалан. Взрослым по 30 мл/кг/сутки, детям по 30–50 мл/кг/сутки;
![]()
Сорбенты – выводят токсины из организма: активированный уголь, полифепан, смекта
Смекта, 1 пакетик разводят в ½ кружки воды (в 50 мл жидкости), принимают 3 раза в день;
- Кишечные антисептики – уничтожают патогенную микрофлору: энтеросидив, интетрикс, интестопан
Интетрикс, по 2 капсулы 2 раза в день;
- Противодиарейные препараты: левомицитин, энтеросгель, имодиум
Имодиум, начальная доза 2 таблетки, затем по таблетке после каждого акта дефекации, предельная суточная доза 16 мг (8 таблеток);
- Пробиотики – для восстановления нормальной кишечной микрофлоры: аципол, ацилак, линекс
Аципол, по 1 капсуле трижды в день;
Хилак-форте, по 40–60 капель трижды в день;
- Ферментативные препараты – для улучшения функционирования пищеварительной системы: креон, мезим, панкреатин
Креон, по 1 капсуле в сутки;
- Антибактериальные средства: тетрациклин, цефтибутен, пенициллин.
Цефтибутен, 1 капсула в сутки.
НАРОДНАЯ МЕДИЦИНА
При ОКИ применяют следующие рецепты народной медицины:
![]()
20 гр. листьев перечной мяты, по 15 гр. плодов фенхеля и корня аира, 30 гр. ромашки. Размельчить компоненты, 1 ст. ложку готового сбора заварить кружкой горячей воды. Принимать по 1/3 кружки трижды в день;- 40 гр. коры дуба залить литром крутого кипятка, проварить 10 минут на слабом огне. Охладить, принимать по ½ кружки 6 раз в день;
- На литр кипяченой воды 8 чайных ложек сахарного песка и ½ чайной ложки соды, 1 кружку апельсинового сока, чайную ложку соли, пить на протяжении дня.
ДИЕТА
Питание при острой кишечной инфекции должно быть дробным, не меньше 5 раз в день, обогащенным витаминами, микроэлементами, белками и жирами. Важно пить жидкость в чистом виде, не меньше 1,5 литров в день.
- Кисломолочные продукты;
- Постное мясо;
- Несдобная выпечка, подсушенный хлеб;
- Крупы, злаки;
- Вегетарианские супы;
- Макароны;
- Сухофрукты;
- Овощи, ягоды, фрукты;
- Сливочное масло;
- Шиповниковый настой, морсы, чай и кофе с молоком.
- Сдоба;
- Полуфабрикаты;
- Консервы;
- Жирное мясо, рыба;
- Копченые, соленые, маринованные блюда;
- Бобовые культуры;
- Грибы, капуста, лук, чеснок;
- Специи, пряности;
- Шоколад, изделия с кремом (пирожное, торт);
- Газированные и спиртные напитки.
ОСЛОЖНЕНИЯ
Острые кишечные инфекции могут сформировать следующие осложнения:
ПРОФИЛАКТИКА
К профилактическим мероприятиям относят:
![]()
Употребление кипяченой воды;- Промывание овощей, фруктов;
- Соблюдение правил личной гигиены;
- Кратковременное хранение скоропортящихся продуктов;
- Термическая обработка пищи перед употреблением;
- Уборка жилья;
- Не купаться в загрязненных водоемах.
Пищевые отравления – как раз тот редкий случай, когда болезнь проще вылечить, чем предотвратить. Еще не родился идеальный гражданин, который всегда моет руки перед едой и никогда не перекусывает на ходу сомнительными продуктами, а значит, не помешает запастись к лету цветками ромашки аптечной, чтобы расстройство желудка не застало вас врасплох. Заваренная ромашка при отравлении действует быстро и решительно – через пару дней от недомогания не останется следа.
Ромашка против диспепсии: победа обеспечена
Большая часть отравлений относятся к разряду сезонных токсикоинфекций, вызванных гнилостными бактериями. Зловредные микробы попадают в организм с несвежей или плохо обработанной пищей, низкокачественной питьевой водой, через немытые руки и грязную посуду.
Продукты жизнедеятельности микроорганизмов вызывают острую интоксикацию, которая проявляется тошнотой, рвотой, сонливостью и общей слабостью. В тяжелых случаях больного беспокоят головные и мышечные боли, лихорадка, озноб, кожные высыпания, нарушения зрения и спутанность сознания. Диарея, метеоризм, вздутие, кишечные спазмы и другие диспепсические явления указывают на нарушение всасывания в кишечнике из-за повреждения кишечных стенок размножающимися бактериями.
Благодаря уникальному сочетанию активных компонентов ромашка при поносе оказывает комплексное положительное действие:
• снятие воспаления и угнетение роста гнилостных микробов;
• связывание и выведение микробных токсинов;
• вяжущий эффект;
• устранение болей в животе;
• подавление брожения и газообразования;
• защита слизистых оболочек ЖКТ;
• заживление дефектов кишечных стенок;
• стимуляция выработки желчи и желудочного сока.
При соблюдении дозировки и рекомендаций по применению ромашка при боли в желудке и диспепсии действует мягко и почти не дает побочных эффектов. Для лечения острых кишечных инфекций применяют отвары и настои высушенных цветочных головок.
Отвар ромашки при поносе и рвоте: как заваривать и пить
Отвар ромашки – надежное средство при отравлениях и диспепсии; их можно пить пожилым людям и детям старше 3 лет. Для применения внутрь ромашка при поносе у кормящих и беременных женщин противопоказана, но при сильном вздутии и спазмах можно ставить клизмы с теплым разведенным отваром.
Спазмолитические свойства ромашки способствуют расслаблению мускулатуры кишечника, поэтому многие сомневаются, стоит ли употреблять ее при диарее. Разобраться, как ведет себя ромашка при расстройствах – крепит или слабит, можно по концентрации отвара: чем он крепче, тем сильнее закрепляющее действие. Добавление сахара дает послабляющий эффект. Если отвар горчит, лучше долить в чашку пару чайных ложек меда.
Для приготовления отвара в эмалированную кастрюлю насыпают 1–2 столовые ложки цветочных корзинок, заливают стаканом воды и томят на водяной бане на 20–30 минут, не доводя до кипения. Готовый отвар снимают с огня, остужают, процеживают и пьют теплым 2–3 раза в день. Отвары для маленьких детей от 3 до 5 лет около четверти часа кипятят на медленном огне, чтобы устранить примеси.
Во избежание побочных эффектов не рекомендуется превышать дозировки отвара для разового приема:
• взрослым – 50 – 60 мл;
• детям 6–12 лет – 30 – 40 мл;
• детям 3–5 лет – 10 – 20 мл.
Суточная порция отвара для взрослых – не больше чашки, для подростков – до половины стакана. Детям 6-12 лет разрешается выпить до трети стакана отвара за сутки, а малышам 3–5 лет – до четверти.
Настой ромашки от поноса: рецепты для взрослых и детей
Слабый настой ромашки подходит для взрослых и детей старше 5 лет. На стакан горячей воды (90– 95°С) берут две столовых ложки цветочных корзинок и настаивают в термосе 4 часа. После фильтрации настой готов к употреблению; дозировки такие же, как и для отвара. Настой ромашки можно заменить ромашковым чаем: на поллитра кипятка берут 4 столовых ложки сухого сырья и настаивают 15–20 минут. Для детей младше 6 лет крепкий чай используют как заварку – по 2–3 столовых ложки на чашку.
Для усиления вяжущего эффекта ромашку можно сочетать с перечной мятой. Чайную ложку цветков ромашки смешивают с таким же количеством листьев мяты, заливают 200 мл кипятка и дают настояться около часа. Такой настой пьют дважды в сутки – по стакану для взрослых и по полстакана для детей. И отвары, и настои ромашки употребляют свежими; допускается хранение в холодильнике не более двух суток.
Напоминаем, что пить ромашку при отравлениях можно только в тех случаях, если вы не сомневаетесь в диагнозе и точно уверены и отсутствии аллергии и противопоказаний. Во избежание осложнений запрещается употреблять отвары и настои ромашки при остром панкреатите, обострении язвенной болезни, анацидном гастрите и желчнокаменной болезни. Если симптомы токсикоинфекции сохраняются более трех дней, нужно обратиться к врачу.

Ромашковый чай продается не только в каждой аптеке, его сегодня можно найти и на полках самого обычного магазина, как в чистом виде, так и в виде добавок к другим травам. Этот цветок давно пользуется спросом благодаря своим успокаивающим и противовоспалительным свойствам. Сегодня хотелось бы подробнее рассмотреть полезные свойства этого напитка.
Чудодейственные эффекты ромашки в процессе лечения самых разных заболеваний известны давно. Чаем, настоем и отваром этого красивого цветка испокон веков лечили простуду, головную боль и желудочные расстройства. К слову, полезные свойства компонентов, которые содержатся в ромашке, признала и традиционная медицина. Врачи часто советуют ее в качестве дополнительного средства при лечении многих болезней.
Чем же богата любовная прорицательница?!
В цветках ромашки содержатся аскорбиновая и никотиновая кислоты, витамина группы В, бета-каротин, холин, а также железо, цинк, фтор, кальций, марганец, магний, калий и натрий. Кроме того, чаи и отвары из нее подарят организму фитонциды, антиоксиданты и эфирные масла. Напитки из ромашки еще и низкокалорийны: в одной чашке чая содержится всего 1 килокалория.

Полезные свойства ромашкового чая:
Особенно полезен чай с ромашкой при синдроме раздраженного кишечника. Напитки из этих цветков советуют использовать в лечении заболеваний желудочно-кишечного тракта. Ромашка снижает спазмы гладкой мускулатуры. Благодаря ее свойствам, человек перестает ощущать боль в области желудка и кишечника.

Положительное воздействие цветки растения окажут и на печень. Ромашка выведет из нее накопившиеся токсины и шлаки.
При частых головных болях и мигренях также советуют ввести в свой рацион ромашковый чай. Полезные вещества, содержащиеся в растении, снимут спазмы сосудов, успокоят нервы и выровняют эмоциональный фон. К тому же, напиток из ромашки поможет расслабиться во время интенсивных умственных нагрузках.
Чаще всего о ромашке, несомненно, вспоминают в сезоны простуд. Чай из ее цветков хорошо смывает со слизистой горла болезнетворные микробы, обладает обеззараживающими свойствами, поможет снять воспаление и заживит мелкие ранки.

Ромашка позволит справиться с целым рядом заболеваний: ОРВИ и ОРЗ, гастрит, колит, расстройства желудка, цистит, уретрит, сахарный диабет, депрессия, бессонница, атеросклероз, метеоризм, ангина.
Поможет ромашка при зубной боли и воспалении десен, снизит уровень холестерина и, конечно же, поможет повысить иммунитет. Широкое применение отвары получила в косметологии. Те, кто следит за своим внешним видом, давно оценили ее противовоспалительные и омолаживающие свойства. Ромашку добавляют в кремы и маски для лица.
Пить ромашковый чай советуют не только во время лечения болезней. Она полезна и здоровому человеку в качестве профилактики воспалений.
Но не стоит забывать о том, что у любого, даже самого чудодейственного, средства есть противопоказания. В случае с ромашкой их не так много, но забывать о них не стоит.
Напитки из этого целебного растения нанесут больше вреда, чем пользы при наличии аллергии на ее компоненты, при частом употреблении в больших количествах, при больших камнях в почках или желчном пузыре.
В некоторых случаях чай может вызвать расстройства пищеварения и диарею. Стоит забыть о ромашке во время приема средств, разжижающих кровь, и диуретиков.
Людям, которые систематически употребляют успокоительные лекарства и седативные препараты, тоже не стоит налегать на ромашку. Растение усилит их действие и может навредить.

Как же заварить ромашку?
Рецепт прост: на кружку в 200 мл достаточно одной чайной ложки размельченных высушенных цветков: залить кипятком и настоять в течение 7-10 минут. В чайный букет к ромашке можно также добавить мяту, мелиссу, валериану, зверобой и другие травы. Все зависти от эффекта, которого вы хотите добиться.
Берегите свой здоровье и помогайте организму справляться с внешними негативными воздействиями. В помощь Вам — ромашковый чай!

Краснодарский край
ст. Павловская,
ул. Первомайская, 14
8 (86191) 5-33-52
Телефон регистратур:
8(86191)5-19-91, 8(86191)5-44-88
- Новости
- Горячая линия
- Информационные материалы
- Медицинское страхование
- Пациентам информация ТФОМС
- информация прессы
- Запись на прием через интернет
- Паллиативная помощь
- Часы приёма специалистов
- Политика обработки персональных данных
- Доступная среда
- Телефоны доверия
- Рекомендации гражданам пожилого возраста
- Антикоррупционная деятельность
- Сведения о проведенных контрольных мероприятиях
- Информационные материалы МЗ РФ
- Информация о закупках
- Подразделения ЦРБ
- Акушерское-физиологическое отделение
- Гинекологическое отделение
- Инфекционное отделение
- Травматологическое отделение
- Терапевтическое отделение
- Кардиологическое отделение
- Хирургическое отделение
- Педиатрическое отделение
- Отделение анестезиологии и реанимации
- Отделение скорой медицинской помощи
- Медицинская профилактика
- Независимая оценка качества оказания услуг медицинскими организациями
- Бухгалтерская отчетность
- Форум
- Задать вопрос
- Конференции
- Новости зарубежной медицины
- Высокотехнологичная медицинская помощь
- Высокотехнологичная медицинская помощь
- Приказ Минздрава России №796н от 02.12.2014г
- Приказ Минздрава России № 930н от 29.12.2014
- Мемориальный комплекс
- Карта сайта
- Сведения о ЦРБ
- Лицензии
- Руководство
- Структура
- Государственное (муниципальное) задание
- Информация для пациентов
- Территориальная программа государственных гарантий
- Диспансеризация
- Платные услуги
- Реабилитация
- Меры социальной поддержки
- Донорство
- Информация для специалистов
- Медицинские работники
- Вакансии
- Лекарственное обеспечение
- Вышестоящие и контролирующие органы
- Документы
- Отзывы пациентов
- Контактная информация
Новости
Кишечные инфекции
Кишечная инфекция – заболевание, вызываемое болезнетворными микроорганизмами (вирусами, бактериями), проникающими в человеческий организм через пищеварительный тракт. Как правило, пищевые инфекции вызывают только временные неприятности, не урожая жизни взрослого или ребенка, но некоторые из них несут серьезную опасность – холера, ботулизм и др. В настоящее время врачи выделяют около 30 заболеваний, которые относятся к этой группе.
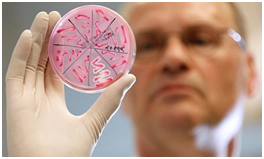
Возбудитель стафило-стрептококковой инфекции.
Результаты бак посева биоматериала на чашку Петри.
Пищевые инфекции возникают после поступления в организм болезнетворных микроорганизмов с зараженной пищей, грязной водой, через немытые руки, на которых они могут задерживаться в течение многих часов и даже суток. Симптомы заболевания проявляются после токсического и болезнетворного воздействия на ЖКТ бактерий и вирусов.
При генерализации процесса поражаются уже не только органы ЖКТ, но и весь организм в целом. Кишечная инфекция может проявляться в различных формах и разной степени тяжести. Если стафилококковая инфекция не представляет серьезной опасности и победить ее относительно легко, то такие пищевые инфекции, как холера очень опасны и в случае если больному не будет оказано своевременное полноценное лечение, то возможен даже летальный исход.
Центрально-африканская кишечная палочка.
Наиболее опасен летний сезон. Поскольку в это время люди склонны пить некипяченую воду, употреблять недостаточно качественно вымытые фрукты и овощи. Кроме того многие продукты быстро портятся из-за жары, а сразу заметить это не всегда удается. Переносчиками болезнетворных микробов могут быть насекомые. Относительным фактором риска является повышенная потребность человека в жидкости. Вода растворяет желудочный сок и он теряет свои бактерицидные свойства. В жаркую погоду, особенно при резкой смене климатического пояса может существенно снизиться иммунная защита организма.
От больного или бактерионосителя возбудитель попадает во внешнюю среду через испражнения, рвоту. Кишечная инфекция очень устойчива к внешним воздействиям. Она может в течение долгого времени сохранять жизнеспособность в пище, загрязненной воде, на руках больного, на предметах, которыми он пользовался – ложки, тарелки, кружки, мебель, дверные ручки и пр. Несмотря на то, что возбудители хорошо переносят низкую температуру, но наиболее опасны они именно в теплой среде и при повышенной влажности.
Самое быстрое размножение микроорганизмов происходит в молочных продуктах, в киселе, в мясном фарше. Кратковременное нарушение стула — дизентерию можно получить просто выпив парного некипяченого молока. Стафилококк хорошо сохраняется в тортах и пирожных с кремами. Сальмонелла распространяется через любые пищевые продукты: яйца и куриное мясо, вареная колбаса, овощи, фрукты и ягоды.
Возбудитель дизентерии Флекснера.
Инкубационный период кишечной инфекции составляет от нескольких часов до 2-х суток в зависимости от типа возбудителя. Симптомы заражения могут появиться внезапно, но при некоторых видах инфекций в течение некоторого времени они могут развиваться постепенно, исподволь. На начальном этапе — жалобы на слабость, потерю аппетита, повышение температуры, головную боль. В этот момент многие эти симптомы схожи с проявлениями ОРЗ и больные начинают обычное лечение простуды. Но спустя некоторое время появляются новые признаки пищевого отравления – тошнота и рвота, боли в животе, слизисто-гнойный понос с кровью. Некоторые заболевания характеризуются ознобом и сильной жаждой.
Наиболее часто кишечная инфекция проявляется следующими симптомами:
- Гипертермия (повышение температуры до фебрильных или субфебрильных значений).
- Тошнота, рвота.
- Метеоризм (вздутие живота и активное кишечное газообразование).
- Диарея (понос) иногда с гнойно-слизистыми и кровянистыми примесями.
- Избыточная потливость.
Наиболее опасными осложнениями кишечного инфекционного заражения ребенка является обезвоживания вследствие избыточной потери жидкости с поносом и рвотой. Иногда только что выпитая жидкость просто не успевает всасываться в желудке или кишечнике – она сразу же выделяется с рвотой. Обезвоживание ведет к потере натрия и калия, что очень опасно и может привести к нарушению работы сердца, почек и других органов. Как результат – у ребенка или пожилого человека эти изменения могут приобретать настолько тяжелые формы, что больной может умереть, у взрослых летальные исходы (кроме особо опасных инфекций) встречаются нечасто.
Возбудитель ротавирусной инекции.
Возбудитель энтеровирусной инфекции.
Диагностика кишечной инфекции
Зачастую острая кишечная инфекция походит на другие заболевания: неинфекционное пищевое отравление (алкоголем, наркотиками, химическими веществами, лекарствами и пр.), острый аппендицит, почечная колика, беременность, остеохондроз нижних отделов позвоночника, воспаления легких, инфаркт и пр.
При возникновении у ребенка или у взрослых симптомов, похожих на острую кишечную инфекцию, нужно обратится за помощью к врачу-инфекционисту или терапевту, которые могут назначить правильное лечение.
Основанием для установки диагноза служат типичные симптомы, результаты бактериологического исследования материала, полученного из испражнений или рвоты. Серологические методы могут также выявить наличие антител к конкретному инфекционному возбудителю.
При кишечном отравлении ребенка необходимо проводить комплексное лечение. В первую очередь необходимо предпринять все меры по уничтожению вредоносных бактерий или вирусов, но только этим ограничиваться нельзя. Многие признаки свидетельствуют об отравлении организма бактериальными или вирусными токсинами и нарушениями водно-электролитного баланса. Через рвоту и понос из ЖКТ выводятся токсины, поэтому не нужно искусственно их заглушать. Напротив, показано лечение путем промывания кишечника с применением клизмы. Для нейтрализации токсинов могут применяться специальные сорбирующие лекарства (сорбенты) – например, Смекта.
Показана голодная или со скудным рационом диета, потому что обычная пища может продолжать провоцировать прогрессирование заболевания. Овсяная и рисовая пресные каши обеспечат достаточное питание для организма ребенка и окажут благотворное успокаивающее действие на кишечник. Для восстановления электролитов — лечение Бегидроном или Регидроном. Эти растворы пьют по 2-3 глотка 2-3 раза за час. Показано обильное питье – несладкие компоты, травяные чаи.
При появлении признаков кишечной инфекции не стоит принимать антибиотики без указания врача.
Такое лечение может оказаться неэффективным до выяснения какой конкретно микроорганизм является причиной отравления, а вот нарушить микрофлору и вызвать нарушения со стороны ЖКТ способны любые антибиотики. Назначить определенные антибиотики или противовирусные препараты для ребенка может только врач. Для восстановления микрофлоры применяются лекарства Линекс, Лактобактерин.
Самая эффективная профилактика кишечной инфекции заключается в соблюдении элементарных гигиенических норм, эти правила закреплены у взрослых и у ребенка в памяти с самого раннего детства:
- Тщательное мытье рук перед едой.
- В жару не употреблять пирожные с кремом.
- Рыбу и мясо хранить только в холодильнике.
- Тщательно мыть фрукты и овощи перед употреблением.
- Кипятить воду для питья.
Профилактика кишечных инфекций — мытье овощей.

Профилактика кишечных инфекций — мытье рук.
Профилактика кишечной инфекции не так уж и сложна, но все равно в инфекционные отделения регулярно поступают новые пациенты с кишечными отравлениями.
Диспансеризация проводится в будние дни с 08:00 до 20:00
и субботу с 08:00 до 15:42
подробнее.

Больше всего неприятностей способны доставить ребенку патогенные кишечные палочки, сальмонеллы, дизентерийные микробы, стафилококки и различные вирусы (наиболее часто энтеро-, рота- и аденовирусы).
Нередко у взрослых членов семьи наблюдаются стертые формы заболевания или носительство патогенных возбудителей, что способствует распространению инфекций.
Пути передачи известны давно: возбудители выделяются из организма с испражнениями больного и попадают к здоровому через рот с пищевыми продуктами, водой, через предметы быта (дверные ручки, выключатели, посуда, белье и т.д.).
Основные симптомы острого кишечного инфекционного заболевания (ОКИЗ) известны всем: боли в животе, повторная рвота, частый жидкий стул, нередко сопровождающиеся повышением температуры. Чаще болеют дети раннего возраста (до 3 лет).
Период с момента заражения до начала заболевания может быть коротким (30 – 40 минут), тогда можно с уверенностью назвать причину заболевания, или длинным (до 7 дней), когда погрешности в питании и поведении уже стерлись в памяти.
Нередко заболевание протекает так бурно, что уже за несколько часов может развиться обезвоживание организма за счет потери жидкости и солей с рвотными массами и жидким стулом.
Признаки обезвоживания обнаружить нетрудно: ребенок вялый, кожа сухая, эластичность ее снижена, слюны выделяется мало, выражена сухость языка и губ, глаза запавшие, голос становится менее звонким, мочеиспускания - редкими и скудными.
Это тяжелое состояние, свидетельствующее о нарушении работы всех органов и систем организма и требующее немедленного оказания медицинской помощи.
В первые часы заболевания неважно, какой возбудитель вызвал расстройство пищеварения – главное, не допустить обезвоживания организма, следовательно, ребенок должен получать достаточное количество жидкости для восстановления утраченной. С рвотой и поносом теряется не только жидкость, но и микроэлементы, такие как калий, натрий, хлор, нарушается кислотно-щелочное равновесие, что еще больше отягощает состояние, и на фоне обезвоживания нередко возникают судороги. Поэтому ребенок должен получать не простую воду, а глюкозо-солевые растворы.
Теперь вам потребуется терпение и настойчивость для выпаивания больного ребенка. В течение первого часа давайте ему по 2 чайных ложки раствора через каждые две минуты. Даже если ребенок пьет с жадностью, не стоит увеличивать дозу, ибо большое количество жидкости может спровоцировать рвоту.
Со второго часа дозу можно увеличить, и давать ребенку по две столовых ложки через каждые 10-15 минут. За сутки количество введенной жидкости должно составить от 50 до 150 мл раствора на каждый килограмм веса в зависимости от частоты рвоты, поноса и тяжести состояния.
Глюкозо-солевой раствор нельзя подвергать кипячению и через 12-24 часа следует приготовить свежую порцию.
В дополнение к глюкозо-солевым растворам ребенку можно давать простую питьевую воду, чай, отвар шиповника, минеральную воду без газа.
Если ребенок пьет много и охотно, не ограничивайте его. Здоровые почки справятся с нагрузкой и выведут излишек воды из организма вместе с токсическими веществами.
В любом доме найдется соль и сода, а калий и глюкозу (фруктозу) получим, отварив горстку изюма или кураги в одном литре воды. На 1 литр изюмного отвара добавьте 1 чайную ложку соли (без верха), половину чайной ложки соды, вот вам и глюкозо-солевой раствор.
Если нет изюма или кураги, возьмите в качестве источника калия несколько крупных морковок, порежьте на куски, предварительно вымыв и почистив, и отварите в таком же количестве воды. Затем добавьте 1 чайную ложку соли, половину чайной ложки соды и 4 чайных ложки сахара.
Если ни изюма, ни моркови под рукой не оказалось, основой раствора станет простая кипяченая вода, в одном литре которой вы разведете 1 чайную ложку соли, 1\2 чайной ложки соды и 8 чайных ложек сахара.
При всей кажущейся простоте выпаивание является одним из основных пунктов комплексного лечения ребенка с кишечной инфекцией. Помните об этом и не пренебрегайте выпаиванием, лелея надежду на чудодейственные антибиотики, которые должны сразу остановить болезнь.
Рвота и понос – защитная реакция организма на попадание в желудок чужеродного агента. С их помощью организм освобождается от микробов и их токсинов. Надо помочь организму в этой борьбе. Это призваны сделать адсорбенты – вещества, связывающие микробы, вирусы, токсины и выводящие их из организма.
Самый известный адсорбент – активированный уголь. Перед употреблением таблетку угля следует растолочь для увеличения адсорбционной поверхности, развести небольшим количеством кипяченой воды и дать ребенку выпить. Разовая доза активированного угля – одна таблетка на 10 кг веса ребенка.
Энтеродез – один пакетик развести в 100 мл кипяченой воды и давать ребенку по несколько глотков на прием. Энтеродез особенно эффективен при частом жидком обильном стуле.
В последнее время полку адсорбентов прибыло: появились новые эффективные препараты – энтеросгель и полисорб.
Не рекомендуется принимать внутрь раствор марганцевокислого калия для лечения кишечных инфекций и пищевых отравлений. После приема розового раствора марганцовки на какое-то время рвота прекращается. Но это кажущееся и кратковременное улучшение, после которого состояние ухудшается и возобновляется бурная рвота. Почему это происходит? Слизистая оболочка желудка чутко реагирует на поступление и размножение микробов, и, по достижении их определенной концентрации, с помощью рвоты удаляет инфекционный агент из организма.
Раствор марганцовки оказывает дубящее действие на слизистую оболочку и снижает ее чувствительность к микробам, что позволяет им размножаться и накапливаться в желудке в большем количестве и более продолжительное время. Следовательно, большее количество токсинов всосется в кровь из желудка, и большее количество микробов перейдет в кишечник.
Такое же негативное действие оказывает раствор марганцовки, введенный в клизме. Он вызывает образование каловой пробки, препятствующей удалению жидкого стула, в котором содержится большое количество патогенных микроорганизмов, и бурное размножение последних в кишечнике способствует всасыванию токсинов в кровь и развитию тяжелых воспалительных процессов в кишечнике.
Никаких лекарственных препаратов без назначения врача! Особенно не стремитесь напоить таблетками ребенка с многократной рвотой. Ваши усилия не будут вознаграждены, так как любая попытка проглотить лекарство вызывает рвоту. Только глюкозо-солевые растворы и адсорбенты.
Давая ребенку назначенные врачом лекарственные препараты, не совмещайте их по времени с приемом адсорбентов. Значительная часть лекарства, осаждаясь на сорбенте, выходит из организма, следовательно, его эффективность снижается. Между приемами адсорбентов и лекарственных препаратов должен быть перерыв не менее двух часов.
Не пытайтесь насильно кормить ребенка, которого беспокоят тошнота и рвота. Это не приведет ни к чему хорошему, а лишь вызовет рвоту.
Первые 4 - 6 часов с момента заболевания посвятите приему глюкозо-солевых растворов и других жидкостей, о которых мы уже говорили. Но не затягивайте с голоданием, чтобы потом не бороться с его последствиями. Если ребенок просит кушать, то надо кормить его, но часто и малыми порциями, чтобы не провоцировать рвоту.
Повезло тому малышу, который получает материнское молоко, ибо оно является не только пищей, но и лекарством, благодаря наличию в нем антител, лизоцима и ферментов. Прикладывания к груди после водно-чайной паузы должны быть короткими (3-5-7 минут), но частыми – через 1,5 – 2 часа.
Желательно каждый прием пищи сопровождать приемом ферментных препаратов, облегчающих переваривание пищи и помогающих пищеварительному тракту справиться с болезнью.
Если заболевание сопровождается повышением температуры выше 38° С, а у ребенка продолжается рвота, то прием жаропонижающих препаратов через рот будет бесполезен, так как лекарство не удержится в желудке и тут же выйдет на
ружу.
При угрозе возникновения судорог (дрожание кистей рук и подбородка на фоне повышающейся температуры) вызывайте скорую помощь, так как состояние ребенка требует немедленной врачебной помощи, тем более что продолжающаяся потеря солей с рвотой и поносом способствует развитию судорожного синдрома.
Признаки обезвоживания обнаружить нетрудно: ребенок вялый, кожа сухая, эластичность ее снижена, слюны выделяется мало, выражена сухость языка и губ, глаза запавшие, голос становится менее звонким, мочеиспускания - редкими и скудными.
Читайте также:







