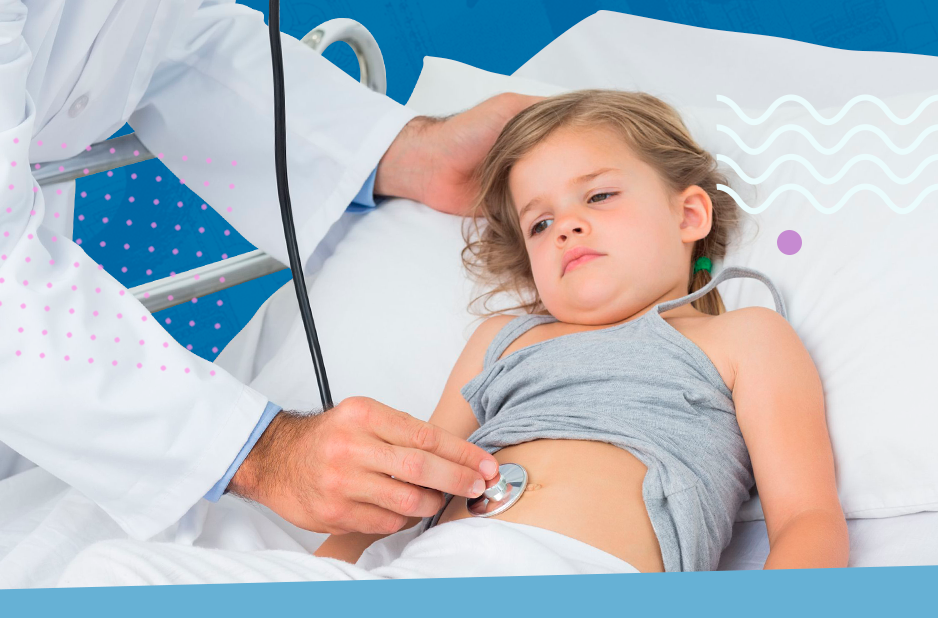
Кишечная инфекция когда вызывать скорую помощь
ГБУЗ ПК "Городская клиническая поликлиника №2"
КАК УБЕРЕЧЬСЯ ОТ КИШЕЧНЫХ ИНФЕКЦИЙ
Летом пищевые отравления и острые кишечные инфекции становятся лидерами среди инфекционных заболеваний. Высокая температура воздуха вызывает ускоренное размножение вредоносных микроорганизмов в овощах и фруктах, продуктах и воде, создавая повышенную опасность заражения.
К сожалению, многие люди пренебрегают правилами личной гигиены, говоря, что неоднократно их нарушали, и это не имело последствий. Но именно в жаркую погоду болезнетворные микроорганизмы размножаются с огромной скоростью и быстро достигают того количества, которое с успехом прорывает защитные барьеры желудочно-кишечного тракта. Также большую опасность представляют токсины – продукты жизнедеятельности микробов. Попадая в желудок, а затем в кишечник, они способны вызвать тяжелые инфекционные заболевания. Поэтому крайне важно для сохранения здоровья соблюдать правила термической обработки продуктов и обязательно мыть руки перед едой.
Практически все возбудители кишечных инфекций чрезвычайно живучи, а опасность их в том, что зараженные микробами продукты зачастую не меняют своего внешнего вида, цвета, запаха и вкуса. В организм здорового человека эти возбудители попадают через рот вместе с пищей, водой или через грязные руки. Не стоит забывать и о мухах, которые тоже являются разносчиками разного рода инфекций. Как правило, заболевание протекает остро, может повыситься температура, появиться жидкий стул (от водянистого до жидкого стула с кровью), боли в животе, тошнота, рвота, беспокоить слабость.
Больше всего острым кишечным инфекциям подвержены люди с ослабленным иммунитетом и хроническими заболеваниями желудочно-кишечного тракта. Наиболее чувствительны к подобным инфекциям дети и пожилые люди.
Чтобы оградить себя и близких организм от инфекции, наши доктора рекомендуют соблюдать следующие меры профилактики:
• мойте руки перед едой и после посещения туалета;
• приобретая продукт, обратите внимание на условия реализации и сроки годности;
• не приобретайте продукты сомнительного качества, не стесняйтесь спрашивать у продавца сертификат;
• молоко, творог, сметану, приобретенные у частных лиц, подвергайте термической обработке;
• не приобретайте с рук домашний квас, пирожные и другие продукты, которые нельзя подвергнуть термической обработке;
• все скоропортящиеся продукты храните в холодильнике;
• не покупайте разрезанные арбузы и дыни;
• в летний период воздержитесь от употребления кондитерских изделий с белковым кремом;
• тщательно промывайте фрукты и овощи кипяченой водой, а зелень лучше замочить на 5-7 минут в слабосолевом растворе;
• не используйте для мытья продуктов воду из открытых водоемов;
• салаты из свежих овощей храните не более трех часов;
• сырое мясо и рыбу храните отдельно от готовых блюд;
• избегайте мясных полуфабрикатов;
• не приобретайте продукты питания в местах, не предназначенных для торговли (например, у обочин дорог);
• пейте только кипяченую или бутилированную воду.
Первая помощь при кишечных инфекциях
Помощь при развитии кишечной инфекции должна оказываться в первые минуты появления симптомов. Определить развитие этого заболевания можно по быстро поднимающейся температуре и обильному стулу, ухудшению состояния человека. При развитии первых клинических признаков этой болезни нужно вызывать скорую помощь.
Что можно сделать до прибытия медиков?
Промывание желудка
Для промывания желудка вам потребуется обычная вода комнатной температуры. Нужно залпом выпить 2-3 стакана воды и вызвать рвотный приступ надавливанием пальцем на корень языка.
Сорбенты
Любые сорбенты, например, сорбекс, атоксил, смекту или активированный уголь при кишечной инфекции можно принимать на этапе оказания первой доврачебной помощи. Эти препараты помогают нейтрализовать и вывести токсины из кишечника и снизить уровень интоксикационного синдрома.
Перед приемом препарата нужно внимательно прочитать инструкцию, проверить срок годности лекарственного средства. Следует соблюдать рекомендованную дозировку, не превышать ее.
Обильное питье
Жидкость должна поступать в организм в больших количествах. Это может быть простая или минеральная вода, слабый черный или зеленый чай. Пить следует постоянно, понемногу. Например, по пять глотков каждые 10 минут.
Остальная помощь будет оказана медиками скорой помощи и стационара.




Возбудителями кишечных инфекций могут быть:
- бактерии (сальмонеллез, дизентерия, холера);
- их токсины (ботулизм);
- вирусы (энтеровирус).
Как развивается заболевание?
Изо рта микробы попадают в желудок, а затем в кишечник, где начинают усиленно размножаться. Причиной заболевания становятся яды, которые выделяют микроорганизмы,и повреждения пищеварительного тракта, которые они вызывают. Кишечные инфекции могут протекать как:
- острый гастрит (с рвотой);
- энтерит (с диареей);
- гастроэнтерит (и с тем, и с другим);
- колит (с кровью в экскрементах и нарушением стула);
- энтероколит (с поражением всего кишечника).
После попадания микробов в организм заболевание начинается через 6–48 часов.
Кишечными инфекциями люди чаще болеют летом. Это связано с тем, что в жару мы пьем больше жидкости, а значит, желудочный сок, убивающий вредные микробы, разбавляется. Кроме того, летом мы чаще пьем некипяченую воду (из родников и из-под крана).
Все кишечные инфекции опасны тем, что из-за рвоты или поноса происходит обезвоживание организма. Результатом могут стать почечная недостаточность и другие осложнения. Например, со стороны нервной системы (кома, отек мозга), сердца (кардиогенный шок) и печени.
Как распознать кишечные инфекции?
Кишечные инфекции, как и все остальные инфекционные заболевания, всегда случаются неожиданно. В самом начале заболевания человек чувствует слабость, вялость, у него может испортиться аппетит, заболеть голова, повыситься температура. Очень похоже на отравление или даже на банальное ОРЗ. Ничего страшного, думает человек, глотает аспирин или активированный уголь и ждет, когда же ему станет лучше.
Однако лучше не становится. Наоборот, появляются новые проблемы: тошнота и рвота, схваткообразные боли в животе, понос с примесью слизи, гноя (при дизентерии — с примесью крови). Может беспокоить жажда и озноб.
Как диагностируют кишечные инфекции?
Очень важно отличить кишечную инфекцию от других заболеваний со сходными симптомами: небактериального пищевого отравления (например, лекарствами), острого аппендицита, инфаркта миокарда, пневмонии, внематочной беременности и т.д. Для этого при настораживающих признаках необходимо обратиться к гастроэнтерологу — специалисту по заболеваниям пищеварительной системы. Он или сам выяснит причину недуга, или направит пациента на консультацию к инфекционисту.
Чтобы правильно поставить диагноз, врач назначит анализ кала: на выявление возбудителя инфекции и наличие примесей. На 5–7 день болезни проводят иммунологическое исследование на бактерию дизентерии.
Как оказать первую помощь при кишечных инфекциях?
До приезда специалиста можно принять следующие меры:
Лечение кишечных инфекций является комплексным и включает в себя: борьбу с микробными ядами, самими микробами, а также с обезвоживанием организма. Кроме того, больные должны соблюдать правильную диету и с помощью специальных препаратов восстановливать нормальную микрофлору кишечника. Разрешены: рисовая каша на воде, сладкий чай, тертые яблоки, кисломолочные продукты. Продукты, усиливающие брожение в кишечнике (цельное молоко, черный хлеб, бобовые, свекла, огурцы, капуста) больному противопоказаны.
Допустим, эпизод кишечной инфекции быстро завершился. Однако после нормализации состояния все равно рекомендуется посетить инфекциониста. Не исключено, что причина плохого самочувствия — глисты, и пациенту необходима консультация врача-паразитолога.
Как уберечься от кишечных инфекций?
Чтобы избежать острых кишечных инфекций, достаточно соблюдать следующие несложные правила:
- пить воду и молоко только в кипяченом виде,
- мыть овощи и фрукты горячей водой с мылом,
- соблюдать правила и сроки хранения пищевых продуктов,
- мыть руки перед едой,
- не грызть ногти.
![]()
Характерным признаком пищевого отравления или кишечной инфекции является диарея. Впрочем, ее причиной может стать и слишком обильное или не совсем привычное питание. В любом случае, такое состояние оставлять без внимания нельзя. Сильная диарея может стать причиной обезвоживания организма, сопровождаться подъемом температуры, иногда до высоких значений, а также сильными болями в животе. TeenAge.by узнал у специалистов, что нужно делать при диарее: как питаться и сколько жидкости пить.
Диарея: что это?
Диареей считается состояние, которое сопровождается жидким стулом более трех раз в сутки. Если реже, то чаще всего это связано с нарушением пищевого режима.
Пищевое отравление. Его симптомы появляются довольно быстро после еды. Иногда проходит всего лишь полчаса. В среднем же временной интервал до появления первых симптомов составляет от 30 минут до 4 часов. Первой при отравлении, как правило, возникает рвота, зачастую сильная. Болит вверху живота – в области желудка и тонкого кишечника. Диарея присоединяется позже. Температура может сразу подняться до высоких значений, но потом постепенно падает.
Кишечная инфекция. Первые признаки кишечной инфекции проявляются в интервале от 12 часов до 3 суток. Такие заболевания не проходят без высокой температуры, причем иногда ее значения могут достигать 40 °C. Живот болит в разных местах. Боль может отдавать в область возле пупка, а также в нижние боковые отделы живота.
Если диарея длится больше трех дней, сопровождается высокой температурой, в стуле есть примеси слизи и крови, а живот болит так, что невозможно двигаться, – следует обязательно обратиться за помощью к участковому педиатру или вызвать бригаду скорой медицинской помощи (103).
При диарее может развиться обезвоживание. Это значит, что из организма вымываются жизненно необходимые макро- и микроэлементы: ионы калия, хлора, натрия и т.д. Если не восполнить водно-солевой баланс, такое состояние может привести к серьезным осложнениям.
Что делать? Пересмотреть свой рацион питания. В приоритете – каши: перловая, овсяная или гречневая. А вот рисовую кашу специалисты при диарее не жалуют: она тяжело переваривается. Есть следует маленькими порциями, но часто – 5-6 раз в день. Пища не должна содержать вещества, которые могут раздражать кишечник. Поэтому на время следует отказаться от фруктов и овощей, причем даже вареных или приготовленных на пару.
Потерю микроэлементов и воды необходимо восполнить. Лучше всего с этим справляются специальные солевые препараты. Их можно купить в аптеке. В таких препаратах компоненты содержатся в правильной пропорции. Также подойдут отвары ромашки и коры дуба. А соки, газированные напитки, в том числе минеральную воду, лучше пока исключить.
Пить следует немного, однако часто. Примерно по 2 литра жидкости в день.
Если болит живот, можно принять (обязательно под присмотром родителей или близких!) препараты, которые снимают спазмы (лекарственные средства из группы спазмалитиков).
Полезными будут препараты, которые содержат пробиотики и пребиотики. В составе пробиотиков есть нужные кишечнику микроорганизмы, а пребиотики создают условия для их нормального роста.
Никаких физических нагрузок! И если нет осложнений, диарея пройдет через трое суток.
Любители отдохнуть в других странах могут столкнуться с так называемой диареей путешественника. Причин этому две:
1. Диарея как следствие изменения рациона и употребления в пищу местных продуктов. Организму просто надо привыкнуть к новым продуктам. Такая диарея проходит без температуры, стул не содержит каких-либо примесей, боли в животе слабые. Позывы сходить в туалет могут быть до 10 раз в сутки, но через 3-5 дней такая диарея проходит.
2. Диарея возникла резко, боли в животе сильные, температура высокая, стул содержит примеси – признаки заражения кишечными инфекциями. Тут без помощи врача не обойтись!
Будь внимательным (-ой) к содержимому твоей тарелки и наслаждайся летом!
Все новости, статьи, события с тегом "Профилактика"
Присоединяйся к нам в Facebook, ВК и будь в курсе свежих новостей!

Как проявляется кишечная инфекция?
Симптомы кишечной инфекции: тошнота, рвота, боли в животе, жидкий стул и иногда повышение температуры тела. Такую инфекцию могут вызвать различные вирусы, бактерии и то, что эти бактерии производят – токсины. Из вирусов чаще всего причиной бывают ротавирусы, реже норовирусы, аденовирусы, энтеровирусы. Из бактерий — сальмонеллы, стафилококки (накопление токсинов в молочной продукции, например), кампилобактер, иерсинии, шигеллы, клостридии (некоторые клостридии производят токсин, приводящий к ботулизму).
Как отличить отравление и инфекцию, вызванную вирусом или бактерией?
Вы удивитесь, но практически никак. Обычно это и не нужно, потому что на лечение никак не влияет. Только тяжелые формы инфекции требуют лабораторного подтверждения и лечатся они, как правило, в стационаре.
Где мы можем подхватить кишечную инфекцию?
Таких источников очень много. Это могут быть немытые руки, общие столовые приборы, любые поверхности в общественных местах, в больнице, бассейне, практически любая еда. Некоторые вирусы могут передаваться при близком контакте воздушно-капельным путем (например, энтеровирус, ротавирус). Некоторые бактерии обитают на зелени и овощах в холодильнике (иерсинии). Некоторые токсины накапливаются в просроченных продуктах, при недостаточной термической обработке пищи.



Как же можно помочь моему ребенку, если он заболел?
Самое важное правило и единственный доказанно эффективный способ лечения — это питье. Так как с рвотой и поносом выходит много жидкости, нам крайне необходимо обеспечить ребенку поступление воды и солей с питьем.
Если у малыша было два-три эпизода рвоты и столько же жидкого стула, можно допаивать обычной водой. Но если рвота или диарея чаще, надо подключать растворы для оральной регидратации. Это специальные смеси для разведения водой, в составе которых есть натрий, калий, хлор, глюкоза. Их можно купить в аптеке (позаботьтесь о том, чтобы они были в семейной аптечке). Схемы приготовления раствора и дозы указаны в инструкции.
Очень важное правило выпаивания – поить дробно, маленьким количеством (это может быть одна-две чайные ложки раствора), больший объем после рвоты может провоцировать новый приступ.
Не заставляйте ребенка есть насильно. При отсутствии рвоты кормите небольшими порциями, лучше, чтобы это были овощные супы, каши, нежирное мясо, овощи в отварном и запеченном виде, кисломолочные продукты, творог. Некоторые дети после двух лет хуже переносят цельное молоко, в таком случае его стоит ограничить до выздоровления.
К недоказанным и неэффективным способам лечения относятся: нифуроксазид, многочисленные сорбенты, пробиотики, иммуномодуляторы и интерферон, ферменты.
Когда, в случае инфекции, бежать к врачу или вызывать скорую помощь?
Красные флаги при кишечной инфекции – показания к вызову скорой или обращение в приемное отделение детского стационара:
- ребенок младше шести месяцев и/или его вес менее восьми килограммов (при появлении рвоты и/или жидкого стула чаще трех раз),
- неукротимая рвота, диарея – более восьми-десяти раз за сутки,
- есть симптомы обезвоживания (жажда, сухость слизистых, уменьшение мочеиспускания, запавшие глаза, кожа сухая, медленно расправляется кожная складка, учащенное дыхание и пульс),
- невозможность оральной регидратации (совсем не пьет, после каждого глотка – рвота),
- наличие хронических заболеваний (сахарный диабет, болезни сердца, ВЗК и др.),
- кровь в стуле,
- сильные боли в животе.



Звучит ужасно. А какие меры профилактики помогут мне и моему ребенку не заболеть?
Правила несложные: мыть руки перед едой и после посещения общественных мест. Тщательно мыть овощи и фрукты, строго контролировать сроки годности продуктов, хранить все скоропортящиеся продукты в холодильнике (размораживать или мариновать мясо, рыбу тоже надо в холодильнике, а не на столе). Оценивайте внешний вид и запах продуктов, появление плесени – самый показательный признак испорченности пищи. Если сомневаетесь в качестве продукта – не рискуйте, отправьте в мусорное ведро.
Самый надежный способ профилактики ротавирусной инфекции (самой частой причины кишечной инфекции у детей до двух-трех лет) – это вакцинация! Живая ротавирусная прививка дается в виде капелек, первую дозу можно получить, начиная с шести недель строго до 15 недель. До восьми месяцев желательно успеть сделать три таких вакцины. Ротавирус очень тяжело переносится малышами, обезвоживание у них наступает крайне быстро. Этот вирус также является ведущей причиной обращений в поликлиники, госпитализаций и смертности в структуре острых кишечных инфекций во многих странах мира (даже в Европе).

Больше всего неприятностей способны доставить ребенку патогенные кишечные палочки, сальмонеллы, дизентерийные микробы, стафилококки и различные вирусы (наиболее часто энтеро-, рота- и аденовирусы).
Нередко у взрослых членов семьи наблюдаются стертые формы заболевания или носительство патогенных возбудителей, что способствует распространению инфекций.
Пути передачи известны давно: возбудители выделяются из организма с испражнениями больного и попадают к здоровому через рот с пищевыми продуктами, водой, через предметы быта (дверные ручки, выключатели, посуда, белье и т.д.).
Основные симптомы острого кишечного инфекционного заболевания (ОКИЗ) известны всем: боли в животе, повторная рвота, частый жидкий стул, нередко сопровождающиеся повышением температуры. Чаще болеют дети раннего возраста (до 3 лет).
Период с момента заражения до начала заболевания может быть коротким (30 – 40 минут), тогда можно с уверенностью назвать причину заболевания, или длинным (до 7 дней), когда погрешности в питании и поведении уже стерлись в памяти.
Нередко заболевание протекает так бурно, что уже за несколько часов может развиться обезвоживание организма за счет потери жидкости и солей с рвотными массами и жидким стулом.
Признаки обезвоживания обнаружить нетрудно: ребенок вялый, кожа сухая, эластичность ее снижена, слюны выделяется мало, выражена сухость языка и губ, глаза запавшие, голос становится менее звонким, мочеиспускания - редкими и скудными.
Это тяжелое состояние, свидетельствующее о нарушении работы всех органов и систем организма и требующее немедленного оказания медицинской помощи.
В первые часы заболевания неважно, какой возбудитель вызвал расстройство пищеварения – главное, не допустить обезвоживания организма, следовательно, ребенок должен получать достаточное количество жидкости для восстановления утраченной. С рвотой и поносом теряется не только жидкость, но и микроэлементы, такие как калий, натрий, хлор, нарушается кислотно-щелочное равновесие, что еще больше отягощает состояние, и на фоне обезвоживания нередко возникают судороги. Поэтому ребенок должен получать не простую воду, а глюкозо-солевые растворы.
Теперь вам потребуется терпение и настойчивость для выпаивания больного ребенка. В течение первого часа давайте ему по 2 чайных ложки раствора через каждые две минуты. Даже если ребенок пьет с жадностью, не стоит увеличивать дозу, ибо большое количество жидкости может спровоцировать рвоту.
Со второго часа дозу можно увеличить, и давать ребенку по две столовых ложки через каждые 10-15 минут. За сутки количество введенной жидкости должно составить от 50 до 150 мл раствора на каждый килограмм веса в зависимости от частоты рвоты, поноса и тяжести состояния.
Глюкозо-солевой раствор нельзя подвергать кипячению и через 12-24 часа следует приготовить свежую порцию.
В дополнение к глюкозо-солевым растворам ребенку можно давать простую питьевую воду, чай, отвар шиповника, минеральную воду без газа.
Если ребенок пьет много и охотно, не ограничивайте его. Здоровые почки справятся с нагрузкой и выведут излишек воды из организма вместе с токсическими веществами.
В любом доме найдется соль и сода, а калий и глюкозу (фруктозу) получим, отварив горстку изюма или кураги в одном литре воды. На 1 литр изюмного отвара добавьте 1 чайную ложку соли (без верха), половину чайной ложки соды, вот вам и глюкозо-солевой раствор.
Если нет изюма или кураги, возьмите в качестве источника калия несколько крупных морковок, порежьте на куски, предварительно вымыв и почистив, и отварите в таком же количестве воды. Затем добавьте 1 чайную ложку соли, половину чайной ложки соды и 4 чайных ложки сахара.
Если ни изюма, ни моркови под рукой не оказалось, основой раствора станет простая кипяченая вода, в одном литре которой вы разведете 1 чайную ложку соли, 1\2 чайной ложки соды и 8 чайных ложек сахара.
При всей кажущейся простоте выпаивание является одним из основных пунктов комплексного лечения ребенка с кишечной инфекцией. Помните об этом и не пренебрегайте выпаиванием, лелея надежду на чудодейственные антибиотики, которые должны сразу остановить болезнь.
Рвота и понос – защитная реакция организма на попадание в желудок чужеродного агента. С их помощью организм освобождается от микробов и их токсинов. Надо помочь организму в этой борьбе. Это призваны сделать адсорбенты – вещества, связывающие микробы, вирусы, токсины и выводящие их из организма.
Самый известный адсорбент – активированный уголь. Перед употреблением таблетку угля следует растолочь для увеличения адсорбционной поверхности, развести небольшим количеством кипяченой воды и дать ребенку выпить. Разовая доза активированного угля – одна таблетка на 10 кг веса ребенка.
Энтеродез – один пакетик развести в 100 мл кипяченой воды и давать ребенку по несколько глотков на прием. Энтеродез особенно эффективен при частом жидком обильном стуле.
В последнее время полку адсорбентов прибыло: появились новые эффективные препараты – энтеросгель и полисорб.
Не рекомендуется принимать внутрь раствор марганцевокислого калия для лечения кишечных инфекций и пищевых отравлений. После приема розового раствора марганцовки на какое-то время рвота прекращается. Но это кажущееся и кратковременное улучшение, после которого состояние ухудшается и возобновляется бурная рвота. Почему это происходит? Слизистая оболочка желудка чутко реагирует на поступление и размножение микробов, и, по достижении их определенной концентрации, с помощью рвоты удаляет инфекционный агент из организма.
Раствор марганцовки оказывает дубящее действие на слизистую оболочку и снижает ее чувствительность к микробам, что позволяет им размножаться и накапливаться в желудке в большем количестве и более продолжительное время. Следовательно, большее количество токсинов всосется в кровь из желудка, и большее количество микробов перейдет в кишечник.
Такое же негативное действие оказывает раствор марганцовки, введенный в клизме. Он вызывает образование каловой пробки, препятствующей удалению жидкого стула, в котором содержится большое количество патогенных микроорганизмов, и бурное размножение последних в кишечнике способствует всасыванию токсинов в кровь и развитию тяжелых воспалительных процессов в кишечнике.
Никаких лекарственных препаратов без назначения врача! Особенно не стремитесь напоить таблетками ребенка с многократной рвотой. Ваши усилия не будут вознаграждены, так как любая попытка проглотить лекарство вызывает рвоту. Только глюкозо-солевые растворы и адсорбенты.
Давая ребенку назначенные врачом лекарственные препараты, не совмещайте их по времени с приемом адсорбентов. Значительная часть лекарства, осаждаясь на сорбенте, выходит из организма, следовательно, его эффективность снижается. Между приемами адсорбентов и лекарственных препаратов должен быть перерыв не менее двух часов.
Не пытайтесь насильно кормить ребенка, которого беспокоят тошнота и рвота. Это не приведет ни к чему хорошему, а лишь вызовет рвоту.
Первые 4 - 6 часов с момента заболевания посвятите приему глюкозо-солевых растворов и других жидкостей, о которых мы уже говорили. Но не затягивайте с голоданием, чтобы потом не бороться с его последствиями. Если ребенок просит кушать, то надо кормить его, но часто и малыми порциями, чтобы не провоцировать рвоту.
Повезло тому малышу, который получает материнское молоко, ибо оно является не только пищей, но и лекарством, благодаря наличию в нем антител, лизоцима и ферментов. Прикладывания к груди после водно-чайной паузы должны быть короткими (3-5-7 минут), но частыми – через 1,5 – 2 часа.
Желательно каждый прием пищи сопровождать приемом ферментных препаратов, облегчающих переваривание пищи и помогающих пищеварительному тракту справиться с болезнью.
Если заболевание сопровождается повышением температуры выше 38° С, а у ребенка продолжается рвота, то прием жаропонижающих препаратов через рот будет бесполезен, так как лекарство не удержится в желудке и тут же выйдет на
ружу.
При угрозе возникновения судорог (дрожание кистей рук и подбородка на фоне повышающейся температуры) вызывайте скорую помощь, так как состояние ребенка требует немедленной врачебной помощи, тем более что продолжающаяся потеря солей с рвотой и поносом способствует развитию судорожного синдрома.
Признаки обезвоживания обнаружить нетрудно: ребенок вялый, кожа сухая, эластичность ее снижена, слюны выделяется мало, выражена сухость языка и губ, глаза запавшие, голос становится менее звонким, мочеиспускания - редкими и скудными.

Краснодарский край
ст. Павловская,
ул. Первомайская, 14
8 (86191) 5-33-52
Телефон регистратур:
8(86191)5-19-91, 8(86191)5-44-88
- Новости
- Горячая линия
- Информационные материалы
- Медицинское страхование
- Пациентам информация ТФОМС
- информация прессы
- Запись на прием через интернет
- Паллиативная помощь
- Часы приёма специалистов
- Политика обработки персональных данных
- Доступная среда
- Телефоны доверия
- Рекомендации гражданам пожилого возраста
- Антикоррупционная деятельность
- Сведения о проведенных контрольных мероприятиях
- Информационные материалы МЗ РФ
- Информация о закупках
- Подразделения ЦРБ
- Акушерское-физиологическое отделение
- Гинекологическое отделение
- Инфекционное отделение
- Травматологическое отделение
- Терапевтическое отделение
- Кардиологическое отделение
- Хирургическое отделение
- Педиатрическое отделение
- Отделение анестезиологии и реанимации
- Отделение скорой медицинской помощи
- Медицинская профилактика
- Независимая оценка качества оказания услуг медицинскими организациями
- Бухгалтерская отчетность
- Форум
- Задать вопрос
- Конференции
- Новости зарубежной медицины
- Высокотехнологичная медицинская помощь
- Высокотехнологичная медицинская помощь
- Приказ Минздрава России №796н от 02.12.2014г
- Приказ Минздрава России № 930н от 29.12.2014
- Мемориальный комплекс
- Карта сайта
- Сведения о ЦРБ
- Лицензии
- Руководство
- Структура
- Государственное (муниципальное) задание
- Информация для пациентов
- Территориальная программа государственных гарантий
- Диспансеризация
- Платные услуги
- Реабилитация
- Меры социальной поддержки
- Донорство
- Информация для специалистов
- Медицинские работники
- Вакансии
- Лекарственное обеспечение
- Вышестоящие и контролирующие органы
- Документы
- Отзывы пациентов
- Контактная информация
Новости
Кишечные инфекции
Кишечная инфекция – заболевание, вызываемое болезнетворными микроорганизмами (вирусами, бактериями), проникающими в человеческий организм через пищеварительный тракт. Как правило, пищевые инфекции вызывают только временные неприятности, не урожая жизни взрослого или ребенка, но некоторые из них несут серьезную опасность – холера, ботулизм и др. В настоящее время врачи выделяют около 30 заболеваний, которые относятся к этой группе.
Возбудитель стафило-стрептококковой инфекции.
Результаты бак посева биоматериала на чашку Петри.
Пищевые инфекции возникают после поступления в организм болезнетворных микроорганизмов с зараженной пищей, грязной водой, через немытые руки, на которых они могут задерживаться в течение многих часов и даже суток. Симптомы заболевания проявляются после токсического и болезнетворного воздействия на ЖКТ бактерий и вирусов.
При генерализации процесса поражаются уже не только органы ЖКТ, но и весь организм в целом. Кишечная инфекция может проявляться в различных формах и разной степени тяжести. Если стафилококковая инфекция не представляет серьезной опасности и победить ее относительно легко, то такие пищевые инфекции, как холера очень опасны и в случае если больному не будет оказано своевременное полноценное лечение, то возможен даже летальный исход.
Центрально-африканская кишечная палочка.
Наиболее опасен летний сезон. Поскольку в это время люди склонны пить некипяченую воду, употреблять недостаточно качественно вымытые фрукты и овощи. Кроме того многие продукты быстро портятся из-за жары, а сразу заметить это не всегда удается. Переносчиками болезнетворных микробов могут быть насекомые. Относительным фактором риска является повышенная потребность человека в жидкости. Вода растворяет желудочный сок и он теряет свои бактерицидные свойства. В жаркую погоду, особенно при резкой смене климатического пояса может существенно снизиться иммунная защита организма.
От больного или бактерионосителя возбудитель попадает во внешнюю среду через испражнения, рвоту. Кишечная инфекция очень устойчива к внешним воздействиям. Она может в течение долгого времени сохранять жизнеспособность в пище, загрязненной воде, на руках больного, на предметах, которыми он пользовался – ложки, тарелки, кружки, мебель, дверные ручки и пр. Несмотря на то, что возбудители хорошо переносят низкую температуру, но наиболее опасны они именно в теплой среде и при повышенной влажности.
Самое быстрое размножение микроорганизмов происходит в молочных продуктах, в киселе, в мясном фарше. Кратковременное нарушение стула — дизентерию можно получить просто выпив парного некипяченого молока. Стафилококк хорошо сохраняется в тортах и пирожных с кремами. Сальмонелла распространяется через любые пищевые продукты: яйца и куриное мясо, вареная колбаса, овощи, фрукты и ягоды.
Возбудитель дизентерии Флекснера.
Инкубационный период кишечной инфекции составляет от нескольких часов до 2-х суток в зависимости от типа возбудителя. Симптомы заражения могут появиться внезапно, но при некоторых видах инфекций в течение некоторого времени они могут развиваться постепенно, исподволь. На начальном этапе — жалобы на слабость, потерю аппетита, повышение температуры, головную боль. В этот момент многие эти симптомы схожи с проявлениями ОРЗ и больные начинают обычное лечение простуды. Но спустя некоторое время появляются новые признаки пищевого отравления – тошнота и рвота, боли в животе, слизисто-гнойный понос с кровью. Некоторые заболевания характеризуются ознобом и сильной жаждой.
Наиболее часто кишечная инфекция проявляется следующими симптомами:
- Гипертермия (повышение температуры до фебрильных или субфебрильных значений).
- Тошнота, рвота.
- Метеоризм (вздутие живота и активное кишечное газообразование).
- Диарея (понос) иногда с гнойно-слизистыми и кровянистыми примесями.
- Избыточная потливость.
Наиболее опасными осложнениями кишечного инфекционного заражения ребенка является обезвоживания вследствие избыточной потери жидкости с поносом и рвотой. Иногда только что выпитая жидкость просто не успевает всасываться в желудке или кишечнике – она сразу же выделяется с рвотой. Обезвоживание ведет к потере натрия и калия, что очень опасно и может привести к нарушению работы сердца, почек и других органов. Как результат – у ребенка или пожилого человека эти изменения могут приобретать настолько тяжелые формы, что больной может умереть, у взрослых летальные исходы (кроме особо опасных инфекций) встречаются нечасто.
Возбудитель ротавирусной инекции.
Возбудитель энтеровирусной инфекции.
Диагностика кишечной инфекции
Зачастую острая кишечная инфекция походит на другие заболевания: неинфекционное пищевое отравление (алкоголем, наркотиками, химическими веществами, лекарствами и пр.), острый аппендицит, почечная колика, беременность, остеохондроз нижних отделов позвоночника, воспаления легких, инфаркт и пр.
При возникновении у ребенка или у взрослых симптомов, похожих на острую кишечную инфекцию, нужно обратится за помощью к врачу-инфекционисту или терапевту, которые могут назначить правильное лечение.
Основанием для установки диагноза служат типичные симптомы, результаты бактериологического исследования материала, полученного из испражнений или рвоты. Серологические методы могут также выявить наличие антител к конкретному инфекционному возбудителю.
При кишечном отравлении ребенка необходимо проводить комплексное лечение. В первую очередь необходимо предпринять все меры по уничтожению вредоносных бактерий или вирусов, но только этим ограничиваться нельзя. Многие признаки свидетельствуют об отравлении организма бактериальными или вирусными токсинами и нарушениями водно-электролитного баланса. Через рвоту и понос из ЖКТ выводятся токсины, поэтому не нужно искусственно их заглушать. Напротив, показано лечение путем промывания кишечника с применением клизмы. Для нейтрализации токсинов могут применяться специальные сорбирующие лекарства (сорбенты) – например, Смекта.
Показана голодная или со скудным рационом диета, потому что обычная пища может продолжать провоцировать прогрессирование заболевания. Овсяная и рисовая пресные каши обеспечат достаточное питание для организма ребенка и окажут благотворное успокаивающее действие на кишечник. Для восстановления электролитов — лечение Бегидроном или Регидроном. Эти растворы пьют по 2-3 глотка 2-3 раза за час. Показано обильное питье – несладкие компоты, травяные чаи.
При появлении признаков кишечной инфекции не стоит принимать антибиотики без указания врача.
Такое лечение может оказаться неэффективным до выяснения какой конкретно микроорганизм является причиной отравления, а вот нарушить микрофлору и вызвать нарушения со стороны ЖКТ способны любые антибиотики. Назначить определенные антибиотики или противовирусные препараты для ребенка может только врач. Для восстановления микрофлоры применяются лекарства Линекс, Лактобактерин.
Самая эффективная профилактика кишечной инфекции заключается в соблюдении элементарных гигиенических норм, эти правила закреплены у взрослых и у ребенка в памяти с самого раннего детства:
- Тщательное мытье рук перед едой.
- В жару не употреблять пирожные с кремом.
- Рыбу и мясо хранить только в холодильнике.
- Тщательно мыть фрукты и овощи перед употреблением.
- Кипятить воду для питья.
Профилактика кишечных инфекций — мытье овощей.

Профилактика кишечных инфекций — мытье рук.
Профилактика кишечной инфекции не так уж и сложна, но все равно в инфекционные отделения регулярно поступают новые пациенты с кишечными отравлениями.
Диспансеризация проводится в будние дни с 08:00 до 20:00
и субботу с 08:00 до 15:42
подробнее.
Читайте также:




