Как понизить ацетон у ребенка при кишечной инфекции
Ацетон у детей – как лечить? Этот вопрос занимает умы родителей каждый раз, когда у ребенка случается рвота, особенно при острой кишечной инфекции. Почему возникает и что делать?
Бывает при различных состояниях. У здоровых детей чаще всего возникает как осложнение острой кишечной инфекции. Названия-синонимы состояния:
- ацетонемический синдром
- кетотическая гипогликемия
- недиабетический кетоацидоз
- синдром циклической ацетонемической рвота
- запах ацетона изо рта
- определение ацетона в крови
- определения ацетона в моче (экспресс-тест)
- В нашей крови есть глюкоза – один из основных энергетических компонентов организма. Нам всегда нужен определенный уровень глюкозы в крови. Когда этот уровень падает, мы чувствуем голод.
- Низкий уровень глюкозы (гипогликемия) приводит к судорогам и коме. Люди, больные сахарным диабетом, после введения инсулина должны съесть определенное количество пищи. Если они этого не сделают, инсулин может так снизить сахар крови, возникнут судороги, кома, прямая опасность жизни. Если возникают подобные признаки, диабетики срочно поедают что-то сладкое или пьют сладкий чай.
- Так или иначе, мы живем, и глюкоза в крови постепенно исчерпывается, как топливо в машине. Мы едим, компенсируем это. Если мы не едим, организм включает защитные механизмы, чтобы не допустить чрезмерного падения уровня сахара крови.
- Во-первых, при длительном снижении уровня глюкозы крови в ход идет гликоген (он образовывался из глюкозы раньше, при ее избытке, и откладывался в печени для таких “черных дней”). Поэтому гликоген превращается обратно в глюкозу. Как открыть закрутки на зиму.
- Во-вторых, при снижении уровня глюкозы начинаются быстрее расщепляться жиры. Это нормальный процесс. Адекватные спортивные нагрузки именно так и “сжигают жиры”.
- Есть ребенок, который не кушает. Не кушает, потому что капризничает. Не кушает, потому что неадекватные родители. Или чаще всего не кушает из-за рвоты вследствие кишечной инфекции. Глюкоза в крови упала до чисел, минимально допустимых организмом. Гликоген из печени ( “закрутки”) в течение часа тоже иссяк. Остались только жиры.
- Жирные кислоты у этого голодного ребенка расщепляются, расщепляются и расщепляются, давая энергию для питания клеток организма. Жиры распадаются на триглицериды, далее – на жирные кислоты, а из последних получается ацил-КоА (ацил-коэнзим-A). Но при таком бешеном расщеплении накапливается так много ацил-КоА, что он сбивается в кучу и превращается в кетоновые тела – ацетон, ацетоацетат и бета-гидроксибутират. Кетоновые тела еще сильнее провоцируют рвоту, получается замкнутый круг.
- То есть, кетоновые тела, в т.ч. ацетон, накапливаются в крови вследствие недостатка глюкозы. Все, Шерлок, дело раскрыто.
- Если есть рвота, убрать ее.
- Обеспечить поступление глюкозы в кровь:
- Если ребенок может пить – тогда пить глюкозу! Некоторые врачи рекомендуют пить раствор глюкозы, купленный в аптеке. Но лучше пить сладкий чай, сладкий компот из сухофруктов (узвар). Еще хорошо помогает кока-кола (можно пепси) – очень хорошее средство, так как имеет высокое содержание сахара и может уменьшать тошноту.
- Если ребенок не может пить – раствор глюкозы внутривенно капельно.
- Если есть потеря жидкости организмом (многократная рвота, понос), лечить острую кишечную инфекцию.
- Диета – такая же, как и при острой кишечной инфекции.
Таким образом, при ацетонемии на фоне острого гастроэнтерита дополнительные меры не нужны. Просто лечим острую кишечную инфекцию.
Чаще всего рвота убирается препаратами. Представьте себя на месте ребенка – не просите, пожалуйста, врача назначать капельное введение глюкозы, если ребенок может и хочет пить сладкий чай и кока-колу.
Если вашему ребенку назначили кучу препаратов, чтобы “снять ацетон” – это нецелесообразно назначения. Самолечением не занимайтесь, но обращайтесь к врачу, которому доверяете.
Ацетонемический синдром не является самостоятельным заболеванием. Это только патологическое состояние, которое, хотя и опасно, но легко убирается сладкими растворами и едой.
Степан Бегларян, педиатр, детский иммунолог.
Консультирую на приёме (Киев), а также онлайн.
Разрабатываю иммунологический онлайн-тест
и вакцинальную карту - вакарта.

Рвота, высокая температура и запах ацетона изо рта - симптомы не пищевого отравления, а ацетонемического криза. Паниковать не стоит: он случается у каждого пятого малыша.
Давайте разберемся в причинах, профилактике и лечении заболевания.
Избыток ацетона в моче часто появляется у детей в первые годы жизни, как правило, у девочек. В тяжелых случаях ребенка кладут в больницу.
Симптомы и причины
Запах ацетона изо рта и появление вещества в моче - следствие недостатка глюкозы (сахара в крови). Ее мы получаем из богатой углеводами пищи, но на случай голода у организма есть запас. Дополнительная глюкоза понадобится и при физических нагрузках, стрессах, борьбе клеток с вирусом и бактерией. Стратегический запас хранится в печени. Если отсек переполнен, организм превращает углеводы в жиры. Это одна из причин ожирения. При недостатке глюкозы жиры сгорают, но одновременно выделяются вредные вещества (кетоновые тела), в том числе токсичный ацетон.
Ацетон повышается и на фоне сахарного диабета. Это сигнал приближения диабетической комы. Иногда он говорит о нарушениях щитовидки (в этом случае больной быстро худеет).
Другие причины - нарушения пищеварения, инфекции.
Профилактика ацетонемического синдрома
Для профилактики рецидива ацетонемического синдрома малышу нужны активные игры на свежем воздухе, танцы и прочие физические нагрузки. Сначала после тренировок снижается сахар, появляются слабость, шум в ушах, головокружение, оглушенность.
Снизить неприятные ощущения поможет легкий перекус за час до занятий спортом. Организм вскоре поймет, что запасы глюкозы нужно увеличить, печень расширит запасы гликогена, а тренировки перестанут вызывать неприятные симптомы.
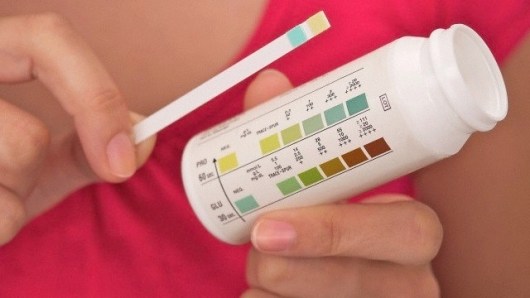
Определить уровень ацетона в моче помогают тест-полоски. Это тонкие пластиковые полоски, на кончик которых нанесен реагент (вещество, меняющее цвет при контакте с ацетоном). На упаковке есть цветовая шкала.
Попросите малыша помочиться в сухую емкость и окуните в нее тест на пару секунд. Излишки жидкости оботрите о край баночки и оставьте полоску на минуту. Затем сверьтесь со шкалой. Со временем цвет может снова измениться. Это нормально, ориентироваться стоит на первые данные.
Контейнер с тест-полосками держите плотно закрытым, по истечению срока годности полоски станут непригодны.
Поставить диагноз и подобрать лечение должен врач. До его осмотра стоит поднять сахар. Если рвоты нет, а тест показывает первый или второй уровень повышения ацетона, можно дать чай с глюкозой (она продается во флаконах и в ампулах для уколов). В тяжелых случаях ставят капельницы с глюкозно-солевым раствором и сорбентами (веществами, которые помогают организму выводить токсины).
При рвоте и высоком ацетоне (третий или четвертый уровень на тест-полоске) нельзя много пить. В 50 мл жидкости разведите 40% раствор глюкозы в ампулах. За раз можно выпить одну-две ампулы (0,1 мл/кг веса ребенка). Процедуру повторяйте до трех раз в сутки, в перерывах между рвотой.
При постоянной рвоте без врача не обойтись, так как ребенок выплюнет сладкую жидкость, так и не получив глюкозу.
Как снизить ацетон у ребенка в домашних условиях
Народное средство для повышения глюкозы - отвар изюма (в нем есть сахара, которые быстро усваиваются). Можно рассасывать мед, но обратите внимание на гликемический индекс: чем он выше, тем быстрее усвоится сахар. Индекс зависит от сорта: цветочный мед подойдет больше, чем липовый или каштановый. Шоколад давать не стоит, ведь в нем много жира.
Если лечение помогает, малыш начнет мочиться каждые 1,5-2 часа. Перед сном и утром сделайте тест на ацетон. Ночью ребенок не пьет, поэтому сахар падает.
Если ребенок не ходил в туалет дольше 6 часов, вызывайте "скорую". Другие поводы бить тревогу - сухой язык и плач без слез.
Диета при повышенном ацетоне
При ацетонемическом кризе питание ограничивают сильнее, чем при синдроме. Постоянный отказ от продуктов, запрещенных при кризе, вызовет большие проблемы.
При ацетонемическом кризе необходимо отказаться от:
* жиров. Нельзя употреблять животные, растительные жиры и рыбий жир. Они есть в бульоне, холодце, субпродуктах, грибах и бобовых (горох, чечевица, фасоль), орехах, шоколаде и кофеине;
* пищевых красителей и усилителей вкуса. Забудьте о майонезе, кетчупе, чипсах, колбасе и копченостях;
* кисломолочной продукции. Нельзя даже обезжиренный кефир;
* кислых овощей и фруктов. Апельсины, помидоры, киви, баклажаны, шпинат и капуста спровоцируют обострение.
1. Кашами без масла, за исключением манной.
2. Компотами из изюма или узваром из сухофруктов (при этом жирные финики класть в напиток не стоит).
3. Пить сладкий чай.
Малыш не сразу захочет есть тяжелую пищу. В первый день можно обойтись сладким питьем. Пусть пьет глотками и рассасывает мед (обильное питье спровоцирует рвоту).
Диета при ацетонемическом синдроме
Если у ребенка часто повышается уровень ацетона, диета нужна постоянно.
* говядина, кролик, индейка (мясо взрослых животных);
* морская рыба, бурые и зеленые водоросли;
* супы на овощном отваре;
* картофель, свекла, морковь, огурцы, кабачки, белокочанная капуста, лук, редис, салат, укроп;
* каши (гречневая, овсяная, рисовая, кукурузная);
* сухарики, несдобное печенье;
* мармелад, желе, карамель;
* сладкие яблоки, груши и ягоды, виноград, персики, абрикосы и черешня;
* молоко, кефир, ряженка, творог, брынза со сниженным содержанием жиров;
* компоты из сухофруктов, морсы из ягод, соки с мякотью, зеленый чай.
* селедку, соленую рыбу, икру, морепродукты;
* супы, где есть помидоры или томатная паста;
* цветную капусту, редьку, бобовые;
* макароны, бисквиты, кексы;
* бананы, киви, финики, инжир и мандарины;
* сметану и нежирный сыр.
* супы на мясных и костных бульонах;
* мясо молодой птицы, телятину, субпродукты (печень, мозги, почки);
* супы на рыбном бульоне, раки, речная рыба (исключение - судак и щука);
* супы на грибном бульоне, грибы;
* томаты, баклажаны, сладкий перец, шпинат, щавель, петрушка, ревень;
* кетчуп, аджика, майонез;
* сдоба, слоеное тесто, чипсы, сладости с кремом, шоколад;
* жирные творог, сыр и йогурт;
* отвар шиповника, черный чай, кофе, газированные напитки и концентрированные соки.
Повышенный уровень ацетона в организме ребенка, или, как его принято называть в медицине, ацетонемия (ацетонемический криз или синдром) – довольно распространенное явление в педиатрии, которое может являться как самостоятельным заболеванием, так и симптомом других, более серьезных отклонений. Подобный недуг связан с накоплением в крови малыша продуктов распада жиров и белков, которые и содержат опасный компонент. Как распознать ацетонемию и помочь ребенку справиться с болезненными симптомами недуга? Можно ли как-то уберечь кроху от развития подобного состояния или хотя бы снизить вероятность приступов? Советы педиатров помогут разобраться в особенностях болезни.

Как распознать ацетонемию?
В каких случаях следует насторожиться и провести дополнительные анализы на наличие кетоновых тел в моче? О возможном появлении у ребенка ацетона и развитии криза будут свидетельствовать следующие признаки:
- слабость, апатия, отказ от активных игр;
- отсутствие аппетита;
- тошнота, болезненные ощущения в области живота;
- головная боль, которую не купируют детские анальгетики;
- запор, бледная окраска стула;
- бледность кожных покровов с неестественным пятнистым румянцем на щеках (как при лихорадке или аллергии);
- повышенная температура от субфебрильных показателей до 38,5 градусов в зависимости от степени ацетонемии;
- головокружение;
- частая, неукротимая рвота, усиливающаяся при попытках чем-то накормить ребенка.

Причины высокого уровня ацетона
Чаще всего такое состояние возникает у детей возрастом до 7 лет, однако возможны приступы и в более старшем возрасте. Это связано в первую очередь с наличием у ребенка более серьезных заболеваний, которые и провоцируют повышение ацетона. Так, ацетонемические кризы являются частыми спутниками патологий печени, сахарного диабета, нарушений работы щитовидной железы, тяжело протекающей кишечной инфекции, сотрясения или опухоли мозга. В этом случае высокий уровень ацетона является не конкретной патологией, а, скорее, симптомом, который можно вылечить, избавившись от основного заболевания.

Однако далеко не всегда ацетонемия возникает на фоне других недугов – у большинства ребят отклонение появляется на фоне особенностей физиологии, при которых организм реагирует подобным образом на перерасход энергии или несбалансированное питание. К наиболее частым причинам повышения уровня ацетона можно отнести:
- Стресс, переутомление. При нервном перенапряжении расход энергии повышается, что приводит к расщеплению жировых клеток на глюкозу и ацетон. Именно поэтому ацетонемия часто сопровождает сложные периоды в жизни ребенка: переезд на новое место жительства, развод родителей, неблагоприятную психологическую обстановку в семье, первые посещения детского сада или школы.
- Несбалансированное питание. При обильном потреблении жирной пищи метаболизм ребенка может сильно пострадать – такая диета вредна даже для взрослых, что уж говорить о несформированном детском кишечнике. Подобный рацион может стать причиной частых приступов ацетонемии, а при склонности крохи к диатезам и аллергическим реакциям даже разовое нарушение диеты может вызвать криз.

Диагностика
Если ребенок ослаб, его рвет, а изо рта пахнет уксусом или ацетоном, стоит задуматься о развитии ацетонемического криза. Определить наличие ацетона можно и в домашних условиях – для этого предусмотрены специальные лакмусовые тест-полоски, которые следует опустить в мочу ребенка, а затем оценить изменение цвета согласно прилагаемой инструкции. Однако лучше все же обратиться к врачу – только он сможет точно поставить диагноз, определить причины ацетонемии и назначить соответствующее лечение.
Терапия патологического состояния
Если состояние ребенка вызывает опасения, рвота не прекращается более суток, а слабость и головокружение не позволяют даже встать с постели, следует срочно обращаться в скорую помощь – такое состояние может быть крайне опасным. Впрочем, даже при легких приступах ацетонемии лучше всего проконсультироваться с лечащим врачом относительно дальнейшего лечения – он сможет корректно оценить состояние ребенка и назначить адекватную терапию в условиях стационара или дома.

Если лечение проходит в домашних условиях, следует строго соблюдать рекомендации педиатра. Несмотря на слабость и вялость ребенка, ни в коем случае не стоит кормить его насильно, особенно при приступах рвоты – такое поведение может усугубить течение криза и привести к развитию более серьезных симптомов. При диагностированном повышении ацетона следует:
- Промыть кишечник. Для этого можно поставить очистительную клизму с раствором пищевой соды.
- Восстановить уровень жидкости. Чтобы при рвоте не развилось обезвоживание, следует понемногу, но часто поить больного обычной питьевой водой, негорячим чаем, компотом из сухофруктов или минеральной водой без газа. Желательно подслащивать питье – это поможет уравновесить недостаток углеводов и купировать приступ.
- Урегулировать рацион. Как только состояние ребенка улучшится, рвота прекратится, а боли в животе начнут постепенно угасать, можно понемногу кормить его диетическими легкоусвояемыми блюдами. В качестве диетического питания подойдут жидкие каши на воде (гречневая, кукурузная, овсяная, манная), овощной суп с крупой, картофель, пресное печенье. Чем ниже будет содержание животных жиров в рационе, тем быстрее ацетон придет в норму.

Длительность строгой диеты обычно составляет 5-7 дней в зависимости от тяжести симптомов и скорости выведения ацетона. Однако если ребенок склонен к приступам ацетонемии, следует пересмотреть его рацион, сделав упор на углеводных продуктах и сократив потребление жиров. Более детально соответствующую диету поможет составить лечащий врач малыша, знакомый с особенностями организма конкретного пациента.
Острая кишечная инфекция у ребенка – заболевание, вызванное инфекционным возбудителем с воспалением желудочно-кишечного тракта. По частоте у детей острые кишечные инфекции уступают только острым респираторным вирусным инфекциям.
О чем идет речь? Врачами вполне справедливо выставляются такие диагнозы:
- Острая кишечная инфекция – объемное понятие.
- Острый гастрит – воспаление желудка.
- Острый гастроэнтерит – воспаление желудка и тонкой кишки.
- Острый гастроэнтероколит – желудок, тонкая и толстая кишка.
- ОРВИ, интестинальный синдром – насморк вместе с рвотой / поносом.
- Пищевая токсикоинфекция – пищевое отравление.
- Гемоколит – при выявлении прожилок крови в стуле.
Нет. Все эти диагнозы имеют за основу инфекционное воспаление желудочно-кишечного тракта.
Например, если известно, что было отравление чем-то необычным, тогда это пищевая токсикоинфекция (ПТИ). Если есть кровь в стуле — это гемоколит. Если есть только рвота с высокой температурой — это острый гастрит.
Гастроэнтерит из указанных встречается чаще всего. Поэтому буду иногда использовать его как синоним острой кишечной инфекции (ОКИ).
Медицинская терминология часто предполагает заимствования из латинского, греческого, английского, немецкого и других языков научного сообщества.
Не знали? Ничего, бывает.
При надлежащем лечении кишечная инфекция проходит спокойно и без осложнений. Хоть и неприятна для ребенка и окружающих.
Однако вследствие потери жидкости организмом возможна смерть. Ежегодно в мире регистрируется 3-5 миллиардов! случаев гастроэнтеритов у детей до 5-летнего возраста. 1,5-2,5 миллиона из этих детей умирает.
Неважно, какой именно возбудитель вызвал кишечную инфекцию. Все равно лечение одинаковое. Один только вопрос — это бактерия или вирус. Если это бактерия, дополнительно требуется антибиотик. Если это вирус — препарата против него не существует, но иммунная система убьет вирус примерно через неделю.
- вирус: стул без примесей, просто жидкие желто-коричневые;
- бактерия: в испражнениях есть примеси — прожилки крови, зеленая или черная слизь, гной
- общий анализ крови (лейкоцитарная формула), но не всегда
- посев мазка — культура бактерий растет в лаборатории 5 дней, но это долго и часто неважно
- ПЦР (анализ ДНК, РНК вирусов и бактерий) — быстро, в частных лабораториях
- рвота (может отсутствовать)
- разжижение стула несколько раз за короткий промежуток времени
- повышение температуры тела (может отсутствовать)
Обратитесь к врачу! Позвоните. Езжайте в больницу сами. Вызывайте скорую помощь.
Пить много жидкости маленькими глотками каждые несколько минут. Дома, по дороге в больницу — пить! Чем больше — тем лучше. Что пить: регидрон и/или другие растворы для оральной регидратации (ORS). Не успели в аптеку — пока можно воду, подсоленную воду, подслащенный чай, компот, кока-колу/пепси (только это, фанта и соки не подходят).
Нужно компенсировать потери 1) воды, 2) солей, 3) глюкозы. При снижении глюкозы в крови уже через несколько часов в организме нарастет образования ацетона. А это даст еще большую рвоту. Сладкий чай и кока-кола спасут ситуацию, а последняя нередко уменьшает тошноту.
Заболели, обратились к врачу. А сейчас выполняете все рекомендации врача и следите за состоянием ребенка.
Бояться (и уже-уже звать врача на помощь), если есть любой пункт:
- у вас не получается делать свою часть работы — ребенок не пьет или пьет мало;
- перестала писать или писает мало (это такой контроль питья: когда организм хорошо компенсирует жидкость, почки тоже работают);
- не проходит рвота;
- не сбивается температура тела;
- в стуле появились нехорошие примеси (кровь, много слизи), о которых врач раньше не знал.
Не бояться (опасности нет), если:
- температура растет (вплоть до 40 °C), но сбивается за 30-60 мин парацетамолом или ибупрофеном к числам ниже 38,5 °C;
- иногда немного болит живот, тошнит;
- понос многократно (даже 15 раз в сутки), но без примесей, просто желто-коричневый жидкий, а ребенок достаточно пьет и писает.
Редко, но бывает, что все 7-10 дней болезни имеются все симптомы. А обычно вирусный гастроэнтерит проявляет свои симптомы первые 3-4 дня, а дальше ребенку становится все лучше.
Бактериальная инфекция предусматривает назначение антибиотика, который начнет проявлять эффект уже через день-два.
Примерно через неделю после начала болезни все налаживается, и ребенок с радостью возвращается в школу или садик.
- Рвота – часто. У детей с ротавирусной инфекцией рвота бывает в 4 раза чаще и длится дольше 1
- Диарея – часто. Вирусная кишечная инфекция очень редко сопровождается наличием примесей крови или слизи в стуле. Прожилки крови в стуле, необычный слизь дают повод думать о бактериальной инфекции.
- Повышение температуры тела – часто
- Чрезмерное урчание кишечника, вздутие, болезненность в области живота – часто
- Потеря массы тела в результате дегидратации – часто
- Кожная сыпь – редко
- вирусы
- ротавирус – 30-72% всех детских диарей в мире 2
- калицивирусы (норовирус, саповирус, везивирус, лаговирус)
- астровирусы
- аденовирусы
- бактерии
- Bacillus: B anthracis; B cereus; B abortus; B melitensis; B suis
- Campylobacter jejuni
- клостридии: C botulinum, C perfringens
- кишечная паличка (Escherichia coli): энтерогеморрагическая (EHEC), энтероинвазивная (EIEC), энтероагрегативная (EAEC), энтеротоксическая (ETEC), энтеропатогенная (EPEC)
- листерия
- сальмонелла
- шигелла (шигеллез и дизентерия – одно и то же)
- золотистый стафилококк
- холера: V cholerae, V parahaemolyticus; V vulnificus
- иерсинии: Y enterocolitica, Y pseudotuberculosis.
- паразиты
- отравление металлами или другими токсинами

Ротавирус (электронная микрофотография, CDC/Dr Erskine Palmer)

Норовирус (электронная микрофотография, CDC/Charles D. Humphrey)
- возраст ло 5 лет 2 3 4
- низкая степень личной гигиены
- контакт с больными гастроэнтеритом
- зимний период
- бедность
- отсутствие вакцинации против ротавируса
- отсутствие грудного вскармливания
- иммунодефицитное состояние
- люди в возрасте, дети и беременные 6 7 8
- иммуноскомпрометованное состояние, в т.ч. медикаментозно при хронических болезнях
- поездки в другие страны
- контакт с лицами, у которых обнаружено пищевое отравление
- употребление мяса без надлежащей термообработки, сырых морепродуктов, продуктов домашнего консервирования, непастеризованных мягких сыров, сырых яиц, продуктов, которые хранились неправильно
- употребление антацидных препаратов
Оцінюємо ступінь дегідратації (втрати рідини) у дитини:
- Дефицит жидкости 10% массы
- Летаргический или без сознания
- Глаза запавшие
- Пьет вяло, не в состоянии пить
- Щипок – кожная складка расправляется очень медленно
- Дефицит жидкости > 100 мл/кг массы тела
ТЯЖЕЛАЯ дегидратация – план лечения C
- Лечение проводится родителями ребенка.
- После каждого эпизода жидкого стула необходимо выпоить:
- детям до 2 лет – 50-100 мл жидкости;
- детям от 2 до 10 лет – 100-200 мл жидкости.
- Продолжать вскармливание ребенка.
В течение первых 4-х часов лечения пациенту необходимо выпоить следующий объем жидкости:
Масса: Объем жидкости
-
меньше 4 мес.
до 5 кг: 200-400 мл 4-11 мес.
5-7,9 кг: 400-600 мл 12-23 мес.
8-10,9 кг: 600-800 мл 2-4 года
11-15,9 кг: 800-1200 мл 5-14 лет
16-29,9 кг: 1200-2200 мл от 15 лет
від 30 кг: 2200-4000 мл
- если обезвоживание прогрессирует – перейти к схеме C;
- если состояние ребенка остается стабильным без ухудшения, но и без существенного улучшения – продолжать лечение по схеме B;
- в случае, когда состояние ребенка нормализовалось, нет признаков обезвоживания, считается, что ребенок регидратирован; при сохранении проявлений острой кишечной инфекции – проведение регидратации по схеме A.
- Лечение следует начинать с обеспечения венозного доступа и немедленного введения жидкости. Необходимо ввести 100 мл/кг раствора Рингера-лактат, при его отсутствии используется 0,9% раствор хлорида натрия:
- возраст до 12 месяцев:
- сначала 30 мл/кг в течение 1 часа*,
- потом 70 мл/кг в течение 5 часов;
- возраст старше 12 месяцев:
- сначала 30 мл/кг в течение 30 минут*,
- потом 70 мл/кг в течение 2,5 часа.
- *повторить, если пульс на лучевой артерии не появился
- возраст до 12 месяцев:
- После обеспечения венозного доступа и начала инфузионной терапии пациенту следует начинать оральную регидратацию соответствующим раствором из расчета 5 мл/кг в час.
- Через 6 часов (дети до 12 месяцев) или 3 часа (дети старше 12 месяцев) необходимо повторно оценить состояние ребенка для определения схемы дальнейшей регидратации (A, B или C).
- В случаях, когда инфузионную терапию невозможно начать, если ребенок пьет или возможна постановка назогастрального зонда, необходимо проводить оральную регидратацию из расчета 20 мл/кг в час в течение первых 6 часов (общий объем жидкости в течение 6 часов – 120 мл/кг).
- раствор ВОЗ с низкой осмолярностью,
- Хумана-электролит,
- Hipp ORS-200,
- Био-гая ORS и другие;
- при их отсутствии – регидрон.
В домашней аптечке должен быть порошок для приготовления РОР.
Вторым важным пунктом лечения острой кишечной инфекции является диета.
Исключить из рациона:
- молоко, молочные продукты
- острое, жирное
- колбасные изделия
- фрукты
- соки
Можно употреблять:
- негазированная вода, подслащенный чай, компот из сухофруктов (узвар)
- каши и пюре, сваренные на воде
- галетное печенье, сухари из хлеба, бублики
- бананы, печеные яблоки
- отварное нежирное мясо, рыба
То есть ограничивается качество пищи. А количество пищи не ограничивается. За один прием нужно есть небольшое количество, но можно есть часто, сколько ребенок захочет.
- дети 8-15 кг: 2 мг через рот однократно
- дети 16-30 кг: 4 мг через рот однократно
- дети от 30 кг: 8 мг через рот однократно
- дети: 0,1-0,15 мг/кг внутривенно однократно, максимально 4 мг
- в/в однократно – при отсутствии ондансетрона
далее при сохранении тошноты:
- масса тела до 35 кг: по 0,25 мг/кг (суспензия по 0,25 мл/кг) 3 раза/день
- масса тела от 35 кг: таблетки по 10 мг 3 раза/день
Если ребенок пьет достаточно жидкости, диарею можно не трогать. В течение нескольких дней она постепенно проходит.
Уменьшить частоту диареи можно с помощью препарата рацекадотрил (гидрасек), при сочетании с растворами для оральной регидратации. 5
Только при наличии признаков бактериальной инфекции, что определяется врачом.
Принимать жаропонижающие препараты в виде сиропов, таблеток, но не свечей.
Температура тела 38,4 °C и ниже – ждем. Температура 38,5 °C или выше – cбиваем.
- дети: 10-15 мг/кг через рот каждые 4-6 часов при необходимости, максимально 75 мг/кг/сут
- взрослые: 0,5-1,0 г через рот каждые 4-6 часов при необходимости, максимально 4 г/сут
- дети >6 мес: 10 мг/кг через рот каждые 6-8 часов при необходимости, максимально 30 мг/кг/сут
- взрослые: 0,2-0,4 г через рот каждые 4-6 часов при необходимости, максимально 2,4 г/сут
Ничего дополнительно делать не нужно. При нормализации глюкозы крови ацетонемия пройдет самостоятельно.
Почему так? Ответ в статье: Ацетон у детей
Абсолютные показания:
- Тяжелая дегидратация (эксикоз III ст., потеря > 10% массы тела)
- Незначительная дегидратация (эксикоз II в., потеря 5-10% массы тела) у ребенка раннего возраста
- Высокая лихорадка у ребенка раннего возраста
- Гемоколит у ребенка раннего возраста
- Наличие у ребенка хронических заболеваний внутренних органов в стадии субкомпенсации (хроническая почечная недостаточность, сахарный диабет и т.д.)
- Иммунодефицит (первичный / вторичный)
- Наличие в семье нескольких детей (невозможно изолировать ребенка); пребывания ребенка в организованном детском коллективе (детском доме, летнем лагере и т.д.)
- Неспособность лиц, ухаживающих за ребенком, выполнять назначения врача
Относительные показания:
- Эксикоз I ст., эксикоз II ст. у ребенка старше 3 лет
- Наличие у ребенка хронических заболеваний внутренних органов в стадии компенсации
При относительных показаниях через 4 часа должен проводиться повторный осмотр ребенка. В дальнейшем кратность осмотров определяется индивидуально в соответствии с тяжестью состояния ребенка. При ухудшении состояния ребенка нужно госпитализировать.
Пробиотики (лактобактерии, Bifidobacterium bifidum, Streptococcus thermophilus, Saccharomyces boulardi) незначительно ускоряют исчезновение симптомов диареи. 6 7 8 9 10 11 12 13 Механизм действия полностью не изучен. 14 Возможно, эти бактерии блокируют рецепторы слизистой оболочки кишечника. 15
Значительного влияния на лечение гастроентерита пробиотики не имеют. Их назначение иммунокомпрометированным пациентам опасно, поскольку может привести к осложнениям, даже к сепсису.
По возможности устранить факторы риска, приведенные выше.
Давайте проведем мысленные параллели между поносом и насморком:
Читайте также:


