Инфицированная потертость пальцев стопы
Что человек с диабетом может увидеть при осмотре стоп?
Потемнение ногтя
Эта проблема чаще всего вызывает необоснованные страхи Причина. В подавляющем большинстве случаев это – подногтевое кровоизлияние (гематома). Его развитию способствует ломкость сосудов, но основная причина – хроническое давление ногтевой пластинки на кожу пальца (ногтевое ложе). Такое возможно, если пациент сознательно носит (разнашивает) тесную обувь, но чаще – если из-за сниженной чувствительности пациент не замечает, что обувь чуть тесновата, или что ноготь слишком длинный или слишком толстый, и не помещается в обычной обуви. Чем это опасно? Если не прекращается давление ногтя на палец, кровоизлияние может увеличиваться. Результатом может быть его нагноение. Если нет нагноения – само по себе кровоизлияние лечения не требует, но оно является первым сигналом о том, что палец находится в стесненных условиях, и если проигнорировать этот сигнал – то следующим событием может стать диабетическая язва этого пальца Что делать? Понять, каким образом ноготь подвергся давлению. Вспомнить, какую обувь Вы носили в последние недели. Проверить всю обувь: рукой – для исключения посторонних предметов в обуви в области пальцев, с помощью картонной стельки убедиться, что площадь обуви не меньше площади стопы. Измерить высоту обуви в области пальцев: если она меньше, чем толщина пальца – это создает избыточное давление на ноготь. Обязательно нужно прекратить ношение той тесной обуви, которая вызвала кровоизлияние.
Вросший ноготь
Грибковое поражение ногтя / утолщение ногтя
Причина: Грибковое поражение (микоз) проявляется изменением цвета ногтя (нарушение его прозрачности), его расслоением, в тяжелых случаях – утолщением. Микоз – наиболее частая причина утолщения ногтей, хотя возможны и другие: травма ногтя в прошлом, нарушение его питания, и т.п. Различные неприятные ощущения (зуд и т.п.) характерны для грибкового поражения кожи, но отсутствуют при изолированном поражении ногтей. Чем это опасно? Утолщенный ноготь требует дополнительного места в обуви, создает повышенное давление на палец. В результате под утолщенным ногтем происходит нагноение, результатом является диабетическая язва. Язва может также образоваться на соседнем пальце, если утолщенный ноготь травмирует его при ходьбе. Что делать? Для установления причины утолщения проводится лабораторное исследование соскоба с ногтя. Если подтверждается диагноз грибкового поражения – его можно и нужно излечить. Излечение грибкового поражения вполне реально и при сахарном диабете (хотя и с большим трудом, чем у людей без диабета), но требует: а). Лечения квалифицированным дерматологом, б). Применения противогрибковых препаратов не только местно, но и в виде таблеток, в). Ликвидации возможных резервуаров грибковой инфекции вне организма пациента – дезинфекция обуви и предметов обихода (существуют специальные стерилизационные камеры), лечение членов семьи при необходимости. Около 20 лет назад, когда еще не было безопасных противогрибковых препаратов в таблетках, закрепилось мнение о высокой частоте побочных эффектов такого лечения. Современные же противогрибковые препараты для приема внутрь хорошо переносятся пациентами, и риск побочных эффектов при их приеме минимален. Если утолщение ногтя связано не с грибковым поражением (или если противогрибковое лечение по каким-то причинам не проводится) – обязательно надо проводить регулярную механическую обработку ногтя, чтобы снизить его толщину до нормальной. Такую обработку можно выполнить самостоятельно (пилкой для ногтей, шлифуя ноготь по 10-15 минут в день в течение нескольких дней), или в тех педикюрных кабинетах, где оказываются такие услуги.
Порезы кожи при подстригании ногтей
Причина: Такое случается при СД довольно часто, и несет в себе серьезную опасность. Делов том, что диабет часто нарушает болевую чувствительность. Вы можете не почувствовать боли, если вместе с ногтем срезаете кусочек кожи. Риск таких порезов повышен у людей с ослабленным зрением и избытком веса, когда трудно дотянуться до своих ног. Чем это опасно? Очень часто на месте такого пореза формируется диабетическая язва. Что делать? Правильно подстригать ногти, не срезать их слишком коротко (оставляя около 1 мм длины). Если у Вас не получается подстригать ногти, если случались порезы – Вам нужно попросить о помощи родственников или постоянно пользоваться услугой профилактической обработки стоп в кабинете "Диабетическая стопа". Если Вы поранили кожу при обработке ногтей – обязательно обработайте эту ранку по всем правилам: промойте противомикробным раствором и наложите стерильную повязку.
Деформации стоп
Обувь, не соответствующая стопе пациента
Трещины кожи пяточной области
Грибковое поражение кожи
Когда надо срочно обратиться в кабинет "Диабетическая стопа"?
Даже маленькая ранка на стопе при диабете может перерасти в серьезную проблему. Поэтому: Если Вы заметите какое-то повреждение на стопе – надо срочно обратиться в кабинет "Диабетическая стопа". Не занимайтесь самолечением, не стоит пытаться вылечить серьезное повреждение самостоятельно – Вы можете лишь потерять время. При этом сразу при обнаружении ранки ее нужно промыть не обжигающим противомикробным раствором (мирамистин, хлоргексидин, в крайнем случае – перекись водорода) и наложить стерильную повязку. Не применяйте мазевые повязки и бактерицидный пластырь (под этими повязками рана может мокнуть). До визита к врачу надо максимально ограничить ходьбу Не надевайте снова обувь, которая натерла стопу (если повреждение стопы связано с обувью). Поводом для такого срочного обращения в кабинет "Диабетическая стопа" должно быть следующее: • Возникшая диабетическая язва. • Любая рана стопы. • Синюшность пальца. Но эта проблема встречается очень редко - в отличие от потемнения ногтя, которое встречается намного чаще. • Кровоизлияние под мозолью. В этом случае с вероятностью около 50% под мозолью уже имеется гной, и если не провести правильное лечение, гной может распространиться вглубь стопы. • Внезапно возникшие боли в стопе. • Односторонний отек стопы. • Покраснение на тыле стопы. Такое покраснение может быть сигналом о том, что между пальцами имеется ранка или трещина, и она воспалилась. В этой ситуации надо внимательно осмотреть кожу пальцев и между пальцами, наложить стерильную повязку при необходимости и обратиться в кабинет "Диабетическая стопа". Если у Вас на ноге не рана, а мелкая царапина или ссадина – надо обработать ее и закрыть повязкой по тем же правилам (при диабете мелочей не бывает!), но обратиться в кабинет "Диабетическая стопа" можно через 2-3 дня, если повреждение не заживет за это время. Лечение в неспециализированных хирургических кабинетах менее эффективно и с меньшей вероятностью приводит к заживлению раны
Специальная обувь для пациентов с сахарным диабетом
Как проверить носимую обувь?
Когда можно использовать ортопедические стельки в обычной обуви?
Первая помощь при повреждениях кожи стоп
Помните, что всегда при Вас должна быть небольшая аптечка. -Бинт маленький 2 шт. -Флакон или ампула жидкого антисептика (хлоргексидин, диоксидин, эктерицид, мирамистин) -Лейкопластырь фирмы “Джонсон и Джонсон”, "Финко" -Крем типа Пливасепт -Крем Микоспор -Таблетки Бисептол Если при осмотре стопы Вы обнаружили потертость или покраснение кожи, смажьте кожу кремом Пливасепт, содержащим 10 мг хлоргексидина в 1 г крема. Повторите смазывание через несколько часов до полного исчезновения красноты. Можете наложить на короткий срок нежный лейкопластырь. Если у Вас образовалась ранка, промойте ее жидким антисептиком (Хлоргексидином, Диоксидином, Мирамистином), свежеприготовленным слабым бледно-розовым раствором марганцовки или 1,5% раствором перекиси водорода. Для промывания инфицированных ран можно использовать солевые ванночки (гипертонический раствор). Для приготовления солевой ванночки растворить одну столовую ложку соли в 2 литрах предварительно прокипяченной воды. Подержите в растворе не более 5-10 минут. Тщательно просушите пораженную область абсорбирующим (впитывающим) полотенцем и наложите сухую чистую марлевую повязку. Повторяйте процедуру по мере намокания повязки. Можно использовать современные липидно – коллоидные сорбирующие повязки Ни в коем случае не прижигайте рану раствором йода, спирта или крепким (бордового цвета) раствором марганцовки. Не используйте красящие антисептики, например, зеленку. При отсутствии возможности врачебной помощи примите антибиотики, например, Бисептол. И еще одно очень важное правило! Даже несколько шагов в день, приводящих к сдавлению зоны травмы, могут привести к катастрофическому распространению инфекции. Область повреждения должна быть разгружена! На ногу лучше не наступать! Держать ногу надо в приподнятом положении. Самое главное, не откладывайте посещения врача. Помните, основной причиной ампутаций является несвоевременно оказанная медицинская помощь. Доказано, что качественная и правильная (ортопедическая) обувь в 2-3 раза снижает риск развития синдрома диабетической стопы.
Признаки правильной обуви
Семь правил покупки и ношения правильной обуви

- Самое главное – не носить узкую, тесную обувь, и зная предрасположенность ног к повреждениям, не ходить на босу ногу и без стелек, отправляясь, например, за город, где ожидает длительный пеший переход.
- Как только появляется ощущение неудобства, жжения, нужно сразу заклеить повреждённое место бактерицидным пластырем.
- Если уже образовались болезненные пузыри и мозоли, то при первой возможности можно проколоть пузыри раскалённой иголкой и сразу же наложить повязку с линимент синтомициновой мазью или с мазью Вишневского.
- Если нога растёрта до крови, то повреждённое место следует обработать борной кислотой, фурацилином, раствором марганцовки или разбавленным одеколоном (можно и разбавленной водкой). После чего засыпать рану стрептоцидом.

- Для профилактики потёртостей, ногам полезно каждый вечер устраивать ванночки с добавлением отвара иван-чая. 2ст. ложки сухой травы заварить 1 литром кипятка, настаивать 1 час, процедить и вылить в тазик. Температура ванночки не должна превышать +38С.
- Укрепляет кожу ног и устраняет потливость дубовая кора. 2ст. ложки измельчённой дубовой коры залить 1,5 литрами воды, довести до кипения и на медленном огне кипятить 20 минут. Настаивать полчаса. Добавить в ванночку для ног. Время приёма ванночки 10-15 минут.
- Для профилактики образования мозолей внутрь употребляют настой календулы. 1ст. ложку сухих цветков залить 1,5 стаканами кипятка, настаивать 10-15 минут. Выпить в течение дня равными порциями в промежутках между едой. Настой принимают горячим.
- Можно не допустить появления мозолей, если каждый вечер мыть ноги перед сном, массировать их и смазывать растительным маслом. Уже имеющиеся мозоли после этой процедуры постепенно исчезают, а ноги становятся мягкими и шелковистыми.
- Помогают избежать появления мозолей и упражнения для ног. Такие, как сгибание пальцев, разведение их в стороны, вращение стопой, сгибание коленей. Упражнения нужно делать регулярно, они хороши тем, что многие из них можно проделывать, сидя за компьютером.
- Если мозоли уже появились и ноги сильно болят, то боль хорошо снимает раствор марганцовокислого калия. Марганцовка разводится в тёплой воде так, чтобы вода была слегка розовой. Хорошо ещё добавить щепотку соли. Ноги держат в растворе 10-15 минут, вынимают их и опускают на махровое полотенце. Вытирать не нужно, просто посидеть и подождать, когда они сами высохнут.
- Для смягчения мозолей применяют листья капусты белокочанной. Их ошпаривают водой или кипящим молоком и прикладывают, прибинтовывая к больному месту на ночь.

- Помогают избавиться от мозолей ванночки из льняного семени. 2 ст. ложки льняного семени заливают 1литром воды. Настаивают 2 часа, процеживают и делают ванночку для ног с добавлением этого отвара в течение 15-20 мин.
- Многие лечат мозоли на ногах при помощи лимона. Срезается верхняя часть свежего лимона и вместе с мякотью прикладывается к больному месту, туго прибинтовывается на всю ночь. Ноги перед процедурой нужно распарить в горячей воде.
- Помогает избавиться от мозолей и сок свежего картофеля. Картофель помыть, очистить, от кожуры, натереть на тёрке и полученную кашицу, вложив между слоями марли, приложить к мозоли. Повязки меняются на свежие каждые 2 часа.
-Хорошим, хотя и недешёвым средством от мозолей является прополис. Из него делают лепёшку и приклеивают лейкопластырем к мозоли. Обычно мозоль проходит через 5-7 дней.
- Таким же свойством обладает и жёлтый воск. Его нужно растопить с оливковым маслом 1:1, обмакнуть в раствор холстинку и приложить к больному месту, накрыв сверху пергаментной бумагой и забинтовать ногу.
- При застарелых мозолях помогает алоэ. Лист срезать с 3-5-летнего растения, подержать двое суток на нижней полке холодильника, разрезать его вдоль и приложить к мозоли. Прибинтовать на всю ночь. Ноги перед этим подержать в горячей воде.

Бывает так, что обувь садится или ноги отекают, но расставаться с туфлями не хочется. Вот маленькие хитрости:
1. Взять новый полиэтиленовый мешок, налить в него воды и вложить его в туфлю. Тоже самое сделать со второй туфлёй. Обе туфли аккуратно вложить в третий сухой мешочек и поместить их на ночь в морозилку. Утром вынуть из туфель мешочки со льдом и надеть их на ногу. Обычно размер туфель увеличивает на один.
2. Старое махровое полотенце опустить в кипяток, отжать, расправить и завернуть в него туфли. Оставить их там, пока полотенце не остынет. Туфли смазать глицерином, особенно тщательно те места, что натирали. И дать коже туфель впитать глицерин.





ТАКТИКА ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ГОНОЙНО-НЕКРОТИЧЕСКИХ ФОРМ ДИАБЕТИЧЕСКОЙ СТОПЫ
А.М.Светухин, А.Б.Земляной, В.А.Митиш
Институт хирургии им. А.В. Вишневского РАМН
Сахарный диабет известен по документам времен античности. Это заболевание протекает с различными осложнениями. Одно из наиболее значимых - это поражение нижних конечностей. С тех пор и до недавнего времени ампутация конечности являлась обычным финалом такого осложнения. В настоящее время проблемы, связанные с диабетической стопой, остаются наиболее частой причиной нетравматических ампутаций конечности, лишения трудоспособности, требуют больших материальных затрат для лечения и реабилитации пациентов.
Учитывая, что в возникновении диабетической стопы принимают участие нейропатия, нарушение артериального, магистрального и микроциркуляторного кровотока, инфекция, осложнения диабетической стопы можно разделить на три основные формы: нейропатическая инфицированная форма, ишемически-гангренозная форма и смешанная форма (Pereira E.,1989, Morell B.,1990)
В основе нейропатической инфицированной формы диабетической стопы лежит развитие диабетической полинейропатии (Boulton A.,1992). Полинейропатия обусловливает нарушение чувствительной, моторной и вегетативной иннервации. В связи с этим различные мелкие повреждения стопы остаются незамеченными больными. Нейропатический процесс вызывает атрофию внутренних мышц стопы с последующей ее деформацией. Деформированная стопа вследствие чрезмерного сдавления обувью, а также неправильной походки приводит к образованию мозолей, а в точках наибольшей нагрузки - к трофическим язвам. Типичные повреждения образуются в области плюснефаланговых суставов подошвенной поверхности стопы, на боковых поверхностях стопы и на тыльной поверхности пальцев. Образование омозолелостей происходит в зонах повышенного механического давления и постоянного трения на стопе. Кожа в зоне мозолей в значительной степени инфицирована, интенсивность микроциркуляторного кровотока в ней снижена, а частые микротравмы приводят к образованию трофических язв или к формированию глубоких абсцессов и флегмон. Наличие деформированных ногтевых пластинок, травмирующих край ногтевого ложа и околоногтевой валик, а также неаккуратное их обрезание приводят к повреждению кожи, что создает благоприятные условия для развития воспалительного процесса и быстрого распространения инфекции. Присоединение инфекции на фоне имеющихся деформаций стопы, микротравм или трофических язв является типичной чертой невропатической инфицированной формы диабетической стопы.
Нейропатическая инфицированная стопа теплая, умеренно гиперемирована, отечная. Пульс на периферических артериях конечности сохранен. На подошве и в типичных местах имеются мозоли, потертости, кровоизлияния, язвы. При значительном отеке пульс на стопе пальпаторно ослаблен или отсутствует, однако признаков ишемии нет, пульс на контралатеральной конечности сохранен. Развившееся гнойное поражение не имеет четких границ, быстро распространяется в проксимальном направлении, охватывая практически все анатомические отделы стопы. В этой группе наиболее характерны такие клинические формы гнойного поражения, как абсцесс, флегмона или влажная гангрена (рис.1).
Нейропатическая инфицированная форма диабетической стопы. Гнойно-некротическая форма левой стопы после хирургического лечения флегмоны.
 |
В противоположенность этому при ишемической форме диабетической стопы начало заболевания нередко связано с появлением болевого синдрома в нижних
Т.В. Соколова, А.П. Малярчук
Государственный институт усовершенствования врачей МО РФ, Москва
Ключевые слова: мазь бетадин, высокая эффективность
T.V. SOKOLOVA, A.P. MALYARCHUK
State Institute of Advanced Medical Training, Russian Ministry of Defense
Key words: bethadine ointment, pyodermias, high efficiency.
Пиококковые поражения кожи (ППК) - наиболее распространенная дерматологическая патология. Их доля среди дерматозов колеблется от 17,5 до 43,9% [1, 2]. В общей структуре заболеваемости военнослужащих ППК занимают 3-е место 6. У военнослужащих по призыву ППК лидируют среди прочих заболеваний [7], обусловливая до 70% трудопотерь в ВС РФ [8].
Эпидемиология пиодермитов в ВС РФ имеет характерные особенности [9, 10]. Заболеваемость, по данным профилактических осмотров, высока: болен каждый 5-й военнослужащий по призыву. Дебют ППК более чем у половины солдат (59%) связан со службой в армии. Инфицированные потертости как возможная причина пиодермитов выявлены у каждого пятого военнослужащего по призыву. Клинический полиморфизм пиодермий характеризовался наличием преимущественно поверхностных форм (2/3), в том числе остиофолликулитов (89,35 ‰) и вульгарного импетиго (36,55‰), с преобладанием первичной пиодермии над вторичной (56,5 и 37,55‰).
Микробный биоценоз кожного покрова представляет собой уникальную открытую микробиологическую систему со сложной регуляцией, колонизированную значительным количеством резидентных (условно-патогенных) микроорганизмов [11]. Их количество и состав зависят от возраста, индивидуальных особенностей кожного покрова, условий жизни больного и других факторов [6, 12]. При пиодермитах количественный и качественный состав микробиоценоза изменяется не только в пределах очага поражения и вокруг него, но и на отдаленных участках тела. Нередко в результате аутоинокуляции появляются новые очаги [13, 14]. Персистенция St. аиreus в носоглотке, кишечнике, половых органах нередко способствует хронизации кожного процесса, сенсибилизации организма суперантигеном стафилококка, возникновению пиоалергидов.
Общеизвестно, что чувствительность бактериальной флоры к антибактериальным препаратам постоянно меняется [15]. Это влечет за собой необходимость периодически отслеживать чувствительность к ним бактерий на региональном уровне, что особенно важно при выборе эмпирической терапии.
Наметившаяся тенденция к снижению иммунитета в человеческой популяции, бесконтрольное использование антибактериальных препаратов, преобладание в пищевом рационе углеводов и т.п. способствуют колонизации организма условно-патогенной дрожжевой флорой [10, 16]. При одновременной колонизации организма больного в целом и, в частности, кожи, патогенное действие обоих возбудителей (Candida spp. и St. aureus) значительно усиливается 17. Это проявляется антибиотико- и антимикотикорезистентностью, лизоцимной, гемолитической, ДНК-азной активностями [20, 21].
Изучение чувствительности St. aureus к 18 антибиотикам и C. albicans - к 5 антимикотикам при микст- и моноинфекции в зеве у юношей приписного возраста с атопическим дерматитом показало, что отсутствие чувствительности St. aureus при росте в виде монокультуры, хотя бы к одному антибиотику, регистрировалась в 90,8% случаев, при ассоциациях с другими микроорганизмами - в 100%, для C. albicans - в 62,5 и 88,9% случаев соответственно.
При микстинфекции отсутствие чувствительности St. aureus регистрировалось к 77,7% антибактериальных препаратов, а при моноинфекции - достоверно в 3,5 раза реже (22,2%). При колонизации зева одновременно St. aureus и C. albicans отсутствие чувствительности St. aureus зарегистрировано в среднем к 4,3±0,7 антибактериальным препаратам [19].
Лечение поверхностных форм пиодермии, как правило, проводится с использованием топических препаратов. Их арсенал достаточно широк. Это препараты на основе антибиотиков, сульфаниламидов, кислот, антисептиков, в том числе растительного происхождения, ферментов и т.д. Среди них в последние годы все чаще используются препараты на основе универсальных антисептиков.
В настоящей работе изучена эффективность мази бетадин при лечении военнослужащих срочной службы, больных первичной и вторичной пиодермией.
Рис. 1. Тактика ведения больных с первичными и вторичными пиококковыми поражениями кожи.
Факторы нередко сочетались. Давность заболевания у 72,7% больных составляла до 1 нед, у 18,2% - до 2 нед и у 9,1% - от 2 до 4 нед. Стафилодермии (41 больной, 91,1%) резко преобладали над стрептодермиями (4 больных, 8,9%). Множественные высыпания встречались вдвое чаще, чем единичные (64,5% против 35,5%). Распределение больных с учетом клинической формы пиодермии при первичном и вторичном процессе представлено в таблице.
Данные, приведенные в таблице, наглядно свидетельствуют о том, что в среднем на 1 больного приходилось 1,6±0,5 нозологических форм ППК. В целом по выборке преобладало стафилококковое импетиго, более 1 /3 имели остиофолликулиты, чаще множественные, более 1 /4 - фолликулиты, по 1 /5 - инфицированные потертости (которые по сути дела являются стафилококковым импетиго, возникшим в результате инфицирования серозного экссудата пузыря бактериальной флорой, чаще стафилококком), фурункулы и вульгарные эктимы. Вульгарное импетиго регистрировалось у отдельных больных.
Рис. 2. Причины возникновения пиодермий у военнослужащих срочной службы.
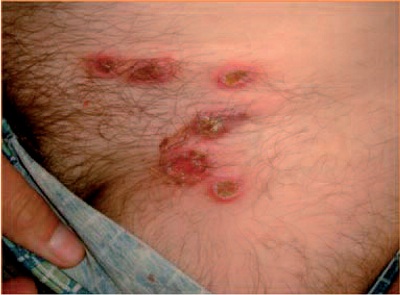
Рис. 3. Множественные вульгарные эктимы в области паховой складки и на лобке у больного В., 19 лет.
Анализ встречаемости нозологических форм пиодермий с учетом первичности и вторичности процесса показал, что при вторичных ППК в 3,3 раза преобладали вульгарные эктимы, в 1,2 раза - стафилококковое импетиго. В то же время при первичных пиодермиях в 1,7 раза чаще регистрировались остиофолликулиты, в 1,7 раза - фолликулиты, в 1,6 раза - фурункулы. Иными словами для первичного процесса характерно преобладание ППК, связанных с волосяным фолликулом, при вторичных - не связанных с волосом.
При изучении топики процесса установлено, что более 1 /3 имели пустулы на кистях (37,8%), туловище (35,5%), лице (35,5%), более 1/4 - на бедрах (28,9%), более 1 /5 - на стопах (22,2%), по 11,1% - на голенях и ягодицах, по 4% - в паховой складке и области половых органов. Иными словами, пиодермии, как правило, захватывали два анатомических участка кожного покрова. На рис. 2-6 представлены клинические варианты ППК.
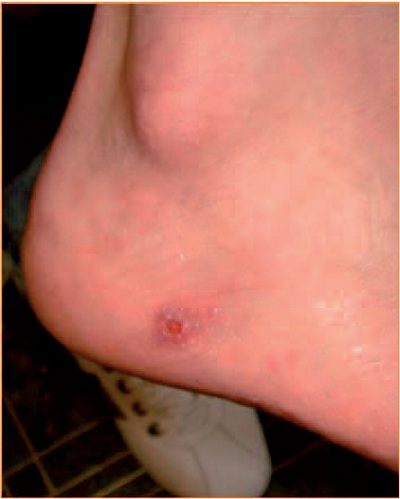
Рис. 4. Инфицированная потертость (стафилококковое импетиго) в области пятки у больного А., 18 лет.
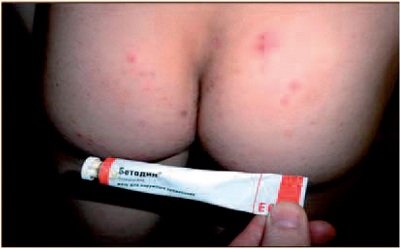
Рис. 5. Остиофолликулиты и фолликулиты на ягодицах у больного З., 20 лет.
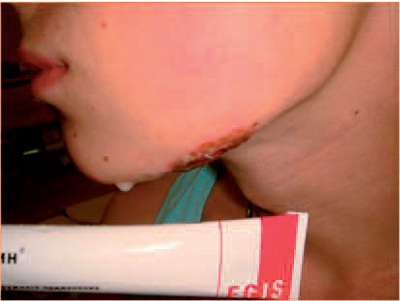
Рис. 6. Вульгарное импетиго на лице в области скуловой дуги и подбородка у больного Д., 18 лет.
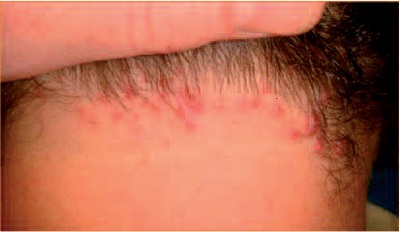
Рис. 7. Множественные остиофолликулиты на волосистой части головы в затылочной области у больного К., 21 года.
Распределение больных первичной и вторичной пиодермией с учётом клинических форм заболевания
Первое место среди грибковых заболеваний занимает микоз стоп. Заболевание распространено повсеместно. Частота встречаемости микоза стоп в общей популяции колеблется от 5 до 20% и достигает 50% среди больных с иммунодефицитом, эндокринными нарушениями,

Первое место среди грибковых заболеваний занимает микоз стоп. Заболевание распространено повсеместно. Частота встречаемости микоза стоп в общей популяции колеблется от 5 до 20% и достигает 50% среди больных с иммунодефицитом, эндокринными нарушениями, соматическими заболеваниями. Нередко микоз наблюдается у больных, страдающих различными дерматозами. При микозе стоп в 40–50% случаев поражаются ногтевые пластины. По данным зарубежных исследователей, онихомикоз встречается у 2,6—35% лиц от 55 лет и старше, а по данным исследователей из Великобритании и США, у 4,7% людей из этой возрастной группы. Онихомикоз у детей регистрируется редко, его распространенность составляет от 0,2 до 0,44%, по данным ученых из Бельгии, Канады и США, и от 0,6 до 1,5% — по мнению отечественных исследователей.
Микоз стоп — это собирательное название, которое принято использовать в основном для обозначения двух заболеваний, вызываемых Trichophyton rubrum (T. rubrum) и Trichophyton mentagrophytes var. interdigitale (T. interdigitale).
Основными возбудителями онихомикоза являются дерматомицеты (от 60 до 95%): из них на первом месте стоит T. rubrum, вызывающий поражение ногтей стоп, кистей и любого участка кожного покрова; на втором — T. interdigitale, поражающий ногти на первом и пятом пальцах стоп и кожу третьей и четвертой межпальцевых складок, боковых поверхностей пальцев, верхней трети подошвы и свод стопы. Поражение ногтей может быть обусловлено T. violaceum, T. tonsurans, T. schoenleinii, T. mentagrophytes var. gypseum, T. verrucosum, редко грибами рода Microsporum. Из других возбудителей онихомикоза можно указать Epidermophyton flocossum, дрожжеподобные и плесневые грибы. Из плесневых грибов чаще остальных встречаются Scopulariopsis brevicaulis, вызывающий преимущественно поражение ногтей на первых пальцах стоп у пожилых людей, затем различные виды Aspergillus, Penicillium, Cephalosporium, Alternaria, Acremonium, Fusarium, Scutalidium и др. При этом все чаще стали появляться сообщения о поражении ногтей, обусловленном не дерматомицетами и имеющим необычную клиническую картину.
Заражение микозом стоп и кистей может происходить при непосредственном контакте с больным в семье либо коллективе или осуществляться через обувь, одежду, предметы обихода (коврики в ванной, мочалки, маникюрные принадлежности и др.). Возбудители заболевания в большом количестве встречаются в кусочках пораженных ногтевых пластин или чешуйках с очагов на коже. Чаще грибковому заболеванию подвержены лица, постоянно пользующиеся баней, душем, бассейном. При ходьбе босиком больной микозом стоп оставляет на полу, в тазике для ног инфицированные грибом чешуйки, которые легко прилипают к влажной после мытья коже, особенно в области межпальцевых складок. Проникновению грибов в эпидермис способствует нарушение целостности кожного покрова, обусловленное потливостью или сухостью кожи, опрелостью, потертостью, мелкой травмой, плохим высушиванием межпальцевых складок после водных процедур и др.
Инфицирование грибами неравнозначно заболеванию, так как, попадая на кожу человека, они не всегда вызывают клинически выраженные изменения. У части людей встречаются малосимптомные поражения или миконосительство. Инфицированию способствуют травмы ногтей, переломы костей стоп, кистей, нарушение кровоснабжения конечностей. Более подвержены риску заболеть лица с сопутствующими патологиями — эндокринными, особенно сахарным диабетом, тяжелыми соматическими, иммунными и другими нарушениями.
Низкую заболеваемость детей онихомикозом объясняют: быстрым ростом ногтей; меньшей площадью поверхности ногтя, доступной для проникновения гриба; более редкой травматизацией ногтей; небольшой распространенностью микоза гладкой кожи стоп в этой возрастной группе.
Клинические проявления онихомикоза разнообразны и зависят от вида возбудителей. Чаще поражаются ногти на стопах (до 80%), реже — на кистях, встречается и одновременное поражение на стопах и кистях. Необходимо отметить, что внешний вид ногтей в некоторых случаях как при онихомикозе, так и при заболеваниях негрибковой природы может быть одинаковым, в связи с чем возможны диагностические ошибки.
При онихомикозе, обусловленном T. rubrum, поражение ногтей чаще бывает множественным. Заболевание на пальцах стоп начинается с появления желтых пятен или продольных полос в области боковых краев пластин. На кистях они возникают в центре пластины и имеют более светлую окраску — беловатую или сероватую, ногти становятся тусклыми. В зависимости от характера изменений пластины, различаются следующие формы поражения: нормотрофическая, гипертрофическая, атрофическая и поражение по типу онихолизиса. При нормотрофической форме длительно сохраняется нормальная конфигурация пораженных ногтей, они становятся тусклыми, приобретают желтоватую окраску у дистального края, с утолщением в углах пластин за счет подногтевого гиперкератоза. При гипертрофической форме ногтевая пластина утолщена, вначале отмечается желтоватая окраска; постепенно ногти деформируются, появляются поперечная исчерченность, тусклая, грязно-серая окраска, разрыхления у свободного края. У части больных ногти приобретают клювовидную форму или изменяются по типу онихогрифоза, чаще на первых пальцах стоп. При атрофической форме пластины значительно разрушаются, деформируются и выглядят как бы изъеденными у дистального края, ногтевое ложе частично обнажено, покрыто наслоением крошащихся рыхлых роговых масс, ногти становятся тусклыми, желтоватого и сероватого цвета. При поражении по типу онихолизиса пластины истончаются, отделяются от ногтевого ложа, теряют блеск, становятся тусклыми, грязно-серого или желтоватого цвета. Однако в области матрикса сохраняется нормальная окраска. У одного больного может встречаться комбинированное поражение ногтей.
Поражение ногтей при онихомикозе, обусловленном T. rubrum, у детей имеет некоторые особенности: конфигурация ногтя может быть не изменена, но поверхность его шероховатая или слоится; поражение ногтя чаще у дистального края, реже латерального края в виде небольшого утолщения или онихолизиса; изменение по типу ониходистрофии (ногти бугристые, серого цвета); окраска ногтей может быть не изменена; подногтевой гиперкератоз наблюдается редко. Поражение гладкой кожи на стопах может отсутствовать или характеризуется мелкопластинчатым шелушением на внутренней поверхности концевых фаланг, чаще третьих или четвертых, иногда наблюдаются поверхностные, реже глубокие трещины преимущественно в третьих и четвертых межпальцевых складках.
При онихомикозе, вызванном T. interdigitale, чаще наблюдается нормотрофическая форма поражения, в толще пластины, в центре ее, появляются пятна или полосы ярко-желтого цвета, иногда наблюдается утолщение ногтя у свободного края, деформация пластины, которая выглядит как бы изъеденной.
Поражение ногтей, обусловленное антропофильными трихофитонами (T. violaceum, T. tonsuraus, T. schoenleinii), наблюдается, как правило, при одновременном поражении волосистой части головы и гладкой кожи. При поверхностной трихофитии заболевание чаще начинается с поражения ногтей на кистях, позже вовлекаются в процесс и ногти стоп. У дистального края и на боковых частях ногтя появляются пятна или полосы серого цвета, пластина становится утолщенной, с бороздками, крошится. При фавусе в толще ногтя образуется желтоватого цвета пятно, которое, постепенно увеличиваясь, захватывает всю пластину. Конфигурация ногтя длительное время не изменяется, затем пластина утолщается, деформируется и начинает крошиться. Обычно поражаются ногти кистей, ногти стоп — у больных, длительно страдающих фавусом.
Поражение ногтей, обусловленное зоофильными трихофитонами и микроспорумами, встречается крайне редко. В литературе имеются единичные сообщения, в том числе описание двух детей с микроспорийным онихомикозом, наблюдаемых автором. Клиническая картина напоминала ониходистрофию, заболевание начиналось с лейконихии, затем появились изменения конфигурации ногтя, позже отмечалось разрушение пластины от дистального или проксимального края, она не прирастала к ложу, окраска была нормальной или желтоватого цвета.
При онихомикозе, вызванном дрожжеподобными грибами рода Candida, поражение начинается с заднего или боковых валиков, преимущественно на пальцах кистей. Валики становятся утолщенными, отечными, гиперемированными, по краю видны серебристые чешуйки, исчезает эпонихион, при пальпации возникает болезненность, иногда отделяется капелька гноя. Ногтевые пластины обычно неровные, на них появляются поперечные борозды, идущие параллельно заднему валику, иногда пластина разрушается в проксимальной области. Однако эти изменения ногтя обусловлены трофическими нарушениями в области валика. При кандидозном поражении ногтевая пластина истончается чаще с боковых краев, реже в дистальной части, не прирастает к ложу, желтоватой окраски. Может быть поражение ногтя без изменения валика.
Онихомикоз, обусловленный плесневыми грибами, как правило, развивается вторично на фоне ониходистрофии различной этиологии, поражение носит поверхностный характер. Цвет ногтевой пластины изменяется в зависимости от вида возбудителя: она может быть желтой, зеленой, синей, коричневой или черной.
В зависимости от локализации поражения, необходимо различать дистальный, латеральный, дистально-латеральный, проксимальный, тотальный и поверхностный онихомикозы. Причем латеральное поражение может распространяться по краю пластины на 1/3, 2/3, а также до матрикса и глубже. Это крайне важно учитывать при назначении лечения.
Диагностика онихомикоза базируется на клинических проявлениях и обнаружении гриба при микроскопическом исследовании патологического материала. Вид гриба определяется при посеве на питательную среду Сабуро.
Онихомикоз следует дифференцировать в первую очередь с ониходистрофией неясной этиологии, с часто встречающимися изменениями ногтей при дерматозах (экзема, псориаз, красный плоский лишай). Изменение ногтей при кожных заболеваниях может предшествовать высыпаниям на коже и даже длительное время быть изолированным.
Ониходистрофия или трофические изменения ногтей могут развиваться вследствие непосредственного воздействия различных факторов: контакт со стиральным порошком, чистящими средствами, профессиональными вредностями и др., а также возникать в результате патологии внутренних органов. Заболевание характеризуется клиническим полиморфизмом.
При экземе на пальцах кистей или стоп ногти становятся неровными за счет образования поперечных борозд, они размягчаются, отслаиваются у дистального края. Как правило, утолщен ногтевой валик, может отсутствовать эпонихион, как при кандидозном поражении, но воспалительные явления незначительные.
При псориазе часто наблюдается отслаивание ногтей от ложа у дистального края (онихолизис); может отмечаться утолщение пластин за счет подногтевого гиперкератоза, у некоторых больных — наперстковидная истыканность пластин с шелушением в ямках; иногда ногти разрушаются, приобретают желтоватую окраску, но наиболее характерным признаком является уплотнение кожного валика у измененного дистального края пластины, чего никогда не наблюдается при ониходистрофии.
При красном плоском лишае часто наблюдается глубокая трещина в центре ногтя, но изменение может быть и в виде продольных гребешков, трещин, с выраженным подногтевым гиперкератозом, у дистального края пластины обламываются. Вследствие расщепления, ломкости ногтя иногда наступает частичная или полная его потеря. При выборе у больного онихомикозом метода лечения необходимо учитывать тип и форму поражения, распространенность процесса, скорость роста ногтей, общее состояние, безопасность, способ применения, а также материальные затраты.
При поражении единичных ногтей с дистального или боковых краев на 1/3-1/2 пластины можно излечить только с помощью наружных противогрибковых средств и чисток. По первой методике наружно до отрастания здоровых ногтей применяют: крем низорал два раза/сут, крем тербинафин (фунготербин, микотербин, тербифин, экзифин) один-два раза/сут, крем микозорал два раза/сут, крем канизон или раствор два раза/сут, крем мифунгар один раз/сут.
Чистки проводят с помощью кератолических средств: 20% пластырь с мочевиной (уреапласт) или мазь микоспор в наборе для лечения ногтей. Их выполняют до полного отрастания здоровых ногтей с интервалом в две–четыре недели. После удаления инфицированных участков ногтей на очищенное ногтевое ложе применяют один из выше указанных препаратов два раза в день.
Наиболее эффективным препаратом для наружного лечения ногтей является мазь микоспор в наборе. Лечение проводится в два этапа. На первом этапе удаляются ногтевые пластины с помощью мази, в состав которой входят бифоназол и мочевина. Мазь накладывают на пораженные ногти с помощью дозатора и оставляют на сутки под водозащитным пластырем. Перед очередным нанесением мази повязку снимают, делают мыльно-содовую ванночку и удаляют пораженные участки ногтя специальной пилкой. Процедуры повторяют до полного удаления пластины. В среднем безболезненное послойное удаление ногтя происходит за две недели (от четырех до 28 дней). Преимуществом данного метода является то, что уже на первом этапе происходит лечение ногтевого ложа. В дальнейшем рекомендуется втирать 1% крем микоспор один раз в день вечером ежедневно в течение четырех недель и дольше, в зависимости от степени поражения ногтя, одновременно крем применяют на кожу стоп (кистей). Продолжительность лечения зависит от клинической формы и площади поражения. Переносимость мази микоспор удовлетворительная, поэтому данная методика может применяться у больных, страдающих онихомикозом и экземой стоп (кистей).
Согласно второй методике, можно использовать 5-процентный лак лоцерил или 8-процентный лак батрафен наружно, в течение шести–восьми месяцев — при поражении ногтей на кистях, и 9— 12 месяцев — на стопах. Лак лоцерил наносят на ногти один раз в неделю, не менее шести месяцев. Лак батрафен применяют: в течение первого месяца через день, второго — два раза в неделю, третьего месяца и далее, до отрастания здоровых ногтей, один раз в неделю.
Больным с множественным поражением ногтей и кожи, с дистально-латеральным типом поражения и вовлечением в процесс матрикса, проксимальным, тотальным типом, а также при отсутствии эффекта от местной терапии показано лечение антимикотиками системного действия. Следует отметить, что терапевтический эффект может быть достигнут при монотерапии высокоэффективными антимикотиками системного действия, однако, как показывают наши собственные наблюдения и опыт другиx исследователей, при гиперкератотической форме, тотальном поражении следует удалить пораженные ногти и роговые наслоения в области ложа с помощью кератолитических средств, что позволяет сократить продолжительность и повышает эффективность лечения.
В настоящее время имеются пять противогрибковых препаратов для перорального применения (гризеофульвин, кетоконазол, тербинафин, итраконазол, флуконазол), из них высокоэффективными можно считать три средства: тербинафин, итраконазол и флуконазол.
Тербинафин (ламизил, экзифин, тербизил, онихон) — противогрибковый препарат фунгицидного действия, принадлежит к классу аллиламинов, выпускается в таблетках по 250 и 125 мг. Суточная доза для взрослых составляет 250 мг, для детей рассчитывается в зависимости от массы тела ребенка: при массе тела до 20 кг назначают 62,5 мг/сут, от 20 до 40 кг — 125 мг/сут, более 40 кг — 250 мг/сут. Применяют препарат при онихомикозе, обусловленном дерматофитами, при дозе 250 мг один раз и при дозе 125 мг — два раза в сутки, ежедневно. Продолжительность лечения составляет при поражении ногтей на пальцах кистей шесть недель, стоп — 12 недель. Срок лечения может составлять более шести месяцев при онихомикозе на первых пальцах стоп, гипертрофической форме, медленном росте ногтей.
Итраконазол (орунгал, ирунин) — противогрибковый препарат, принадлежащий к классу азолов, лекарственное средство широкого спектра действия, выпускается в капсулах по 100 мг, его применяют у больных онихомикозом, обусловленным дерматофитами, дрожжевыми и плесневыми грибами. Итраконазол наиболее эффективен при назначении по методу пульс-терапии, т. е. его необходимо назначать по 400 мг в два приема (по две капсулы утром и вечером) в течение семи дней, затем после трехнедельного перерыва курс повторяется. Продолжительность терапии: три-четыре курса.
Флуконазол (дифлюкан, микофлюкан, микосист, форкан, флюкостат, микосист, микомакс) — препарат, принадлежащий к классу триазольных противогрибковых средств, выпускается в капсулах по 50, 100, 150 и 200 мг, обладает широким спектром действия. Его назначают по 150 мг один раз в неделю, в фиксированный день, до отрастания здоровых ногтей. Препарат эффективен при онихомикозе кистей, онихомикозе стоп (кистей) у детей, онихомикозе стоп без поражения матрикса, единичном поражении ногтей у больных в возрасте до 40 лет.
Кетоконазол (низорал) — противогрибковый препарат из класса азолов, эффективен в отношении дерматомицетов и дрожжевых грибов. При онихомикозе его принимают по 200 мг/сут (в первый лень 400 мг/сут) после еды ежедневно до отрастания здоровых ногтей.
Гризеофульвин — противогрибковый антибиотик, обладающий фунгистатической активностью в отношении дерматомицетов, в таблетках по 0,125 г. Гризеофульвин детям назначают в суточной дозе 16 мг на 1 кг массы тела; взрослым с массой тела до 50 кг — пять таблеток, далее на каждые 10 кг свыше 50 добавляют по одной таблетке. Суточная доза не более восьми таблеток (1 г). Антибиотик применяют в три приема с чайной ложкой растительного масла первый месяц ежедневно, второй месяц — через день, далее два раза в неделю до отрастания здоровых ногтей.
Лечение микоза гладкой кожи стоп и других локализаций проводится антимикотическими средствами для наружного применения. Используют различные противогрибковые средства, в зависимости от выраженности воспалительных явлений, шелушения и кератоза (крем низорал, мазь микозорал, крем мифунгар, крем и раствор канизон, мазь микозон, мазь и раствор батрафен, крем и раствор экзодерил, крем тербинафин (ламизил, экзифин, фунготербин, тербифин, тербизил и др.)).
Вне зависимости от метода терапии микоза стоп (кистей) и онихомикоза, обязательно проводится дезинфекция обуви (перчаток) один раз в месяц, до отрастания здоровых ногтей, с использованием в качестве дезинфектантов 1% раствора хлоргексидина биглюконата или 25% раствора формалина.
Ж. В. Степанова, доктор медицинских наук, профессор
ГУ ЦНИКВИ, Москва
Читайте также:


