Какой тип лихорадки характерен для малярии
Кроме того, в течении лихорадки различают период нарастания температуры (stadium incrementi), период разгара лихорадки (fastigium, или acme) и период снижения температуры (stadium decrementi).
Снижение температуры происходит (и выявляется на температурной кривой) различно. Постепенное, ступенеобразное снижение температуры в течение 2-4 суток с незначительными вечерними подъёмами называют лизисом. Внезапное, быстрое окончание лихорадки с падением температуры до нормы в течение суток называют кризисом. Как правило, быстрое падение температуры сопровождается обильным потом. Этому феномену до начала эры антибиотиков придавали особое значение, поскольку он символизировал начало периода выздоровления.
Повышенная температура тела от 37 до 38 0 С называется субфебрильной лихорадкой (от лат. sub под, ниже + febris лихорадка).
Умеренно повышенная температура тела от 38 до 39 0 С называется фебрильной лихорадкой.
Высокая температура тела от 39 до 41 0 С получила название пиретической (от греч. pyretos жар) лихорадки.
Чрезмерно высокая температура тела (свыше 41 0 С) — это гиперпиретическая лихорадка. Такая температура сама по себе может быть опасна для жизни.
При повышенной температуре для клинициста важна не однократно измеренная температура тела, а её динамика на протяжении определенного времени. Обычно измерение температуры проводится 2 раза в день (в 7-9 часов утра и в 17-19 часов вечера). Суточные колебания температуры (температурные кривые) помогают установить тип и форму лихорадки.
Различают 6 основных типов лихорадки и 2 формы лихорадки.
Следует заметить, что наши предшественники придавали очень большое значение температурным кривым при диагностике заболеваний, но в наше время все эти классические типы лихорадки мало помогают в работе, поскольку антибиотики, жаропонижающие средства и стероидные препараты изменяют не только характер температурной кривой, но и всю клиническую картину заболевания.
1. Постоянная, или устойчивая лихорадка (febris continua). Наблюдается постоянно повышенная температура тела и в течение суток разница между утренней и вечерней температурой не превышает одного 1 0 С. Считается, что подобное повышение температуры тела характерно для крупозного воспаления лёгких, брюшного тифа, вирусных инфекций (например, гриппа).
2. Послабляющая лихорадка (febris remittens, ремитирующая). Наблюдается постоянно повышенная температура тела, но суточные колебания температуры превышают 1 0 С. Подобное повышение температуры тела встречается при туберкулёзе, гнойных заболеваниях (например, при тазовом абсцессе, эмпиеме желчного пузыря, раневой инфекции), а также при злокачественных новообразованиях.
Кстати, лихорадку с резкими колебаниями температуры тела (размах между утренней и вечерней температурой тела больше 1 градуса), сопровождающуюся в большинстве случаев ещё и ознобом, принято называть септической (см. также перемежающая лихорадка, гектическая лихорадка).
3. Перемежающая лихорадка (febris intermittens, интермитирующая). Суточные колебания, как и при ремитирующей, превышают 1 0 С, но здесь утренний минимум лежит в пределах нормы. Причём, повышенная температура тела появляется периодически, приблизительно через равные промежутки (чаще всего около полудня или ночью) на несколько часов. Перемежающая лихорадка особенно характерна для малярии, а также наблюдается при цитомегаловирусной инфекции, инфекционном мононуклеозе и гнойной инфекции (например, холангите).
4. Истощающая лихорадка (febris hectica, гектическая). По утрам, как и при интермитирующей, наблюдается нормальная или даже пониженная температура тела, но вот суточные колебания температуры доходят до 3-5 0 С и часто сопровождаются изнуряющими потами. Подобное повышение температуры тела характерно для активного туберкулёза лёгких и для септических заболеваний.
5. Обратная, или извращённая лихорадка (febris inversus) отличается тем, что утренняя температура тела больше вечерней, хотя периодически всё равно бывает обычное небольшое вечернее повышение температуры. Обратная лихорадка встречается при туберкулёзе (чаще), сепсисе, бруцеллёзе.
6. Неправильная, или нерегулярная лихорадка (febris irregularis) проявляется чередованием различных типов лихорадки и сопровождается разнообразными и неправильными суточными колебаниями. Неправильная лихорадка встречается при ревматизме, эндокардите, сепсисе, туберкулёзе.
1. Волнообразная лихорадка (febris undulans) характеризуется постепенным подъёмом температуры в течение определённого промежутка времени (постоянная или ремитирующая лихорадка в течение нескольких суток) с последующим постепенным снижением температуры и более или менее длительными периодом нормальной температуры, что даёт впечатление ряда волн. Точный механизм возникновения этой необычной лихорадки неизвестен. Часто наблюдается при бруцеллёзе и лимфогранулематозе.
2. Возвратная лихорадка (febris recurrens, рекуррентная) характеризуется чередованием периодов лихорадки с периодами нормальной температуры. В наиболее типичной форме встречается при возвратном тифе, малярии.

Малярия: симптомы, диагностика, лечение и профилактика
Малярия – это группа заболеваний, вызываемых простейшим паразитом (малярийным плазмодием) и передающихся через кровь при укусах самки малярийного комара.
Заболевание наиболее распространено в странах с жарким климатом: Южная Америка, Азия и Африка. По данным Всемирной организации здравоохранения, малярия представляет серьезную медицинскую проблему для 82 стран, в которых смертность от этой инфекции очень высока. Ежегодно происходит в 350 – 500 миллионов случаев инфицирования, из них смертельный исход наблюдается у 1-3 миллионов человек.
Актуальность малярии для российского человека обусловлена возможностью заражения во время туристических поездок.
Характерные симптомы малярии:
- повышение температуры, повторяющееся через определенные промежутки времени (3 или 4 суток);
- увеличение печени и селезенки;
- анемия.
Первые симптомы малярии неспецифичны:
- общее недомогание;
- выраженная слабость;
- боли в пояснице;
- суставные и мышечные боли;
- незначительное повышение температуры;
- сниженный аппетит;
- головокружение;
- головная боль.

Специфическое повышение температуры развивается вследствие выхода плазмодиев в кровь. Этот процесс неоднократно повторяется, находя отражение в температурной кривой. Время цикличности различно –3 суток и 4. На основании этого и выделяются соответствующие разновидности малярии (трехдневная и четырехдневная). Лихорадка при малярии имеет характерный вид, обусловленный последовательной сменой трех фаз. В начале стадия озноба (человек не может согреться, несмотря на теплые укутывания), на смену которой приходит жар (вторая стадия). Температура повышается до высоких значений (40-41°С). Заканчивается приступ повышенной потливостью. Обычно он длится от 6 до 10 часов. После приступа человек сразу же засыпает из-за выраженного ослабления, развившегося в результате интоксикации и мышечных сокращений.
Лабораторная диагностика малярии проводится по показаниям. К ним относятся:
1) Любое повышение температуры тела у человека, находящегося в эндемичном географическом районе (страны с повышенной заболеваемостью).
2) Повышение температуры у человека, которому в течение последних 3 месяцев переливалась кровь.
3) Повторные эпизоды повышения температуры у человека, получающего терапию по поводу другого заболевания.
4) Сохранение лихорадки в течение 3 дней в эпидемичный период и более 5 дней в остальное время.
5) Наличие определенных симптомов (одного или нескольких) у людей, которые в течение последних 3 лет посещали эндемичные страны:
- лихорадка;
- недомогание;
- озноб;
- увеличение печени;
- головная боль;
- увеличение селезенки;
- снижение гемоглобина;
- желтушность кожи и слизистых;
- наличие герпетических высыпаний.
Лечение пациентов с малярией проводится только в инфекционном стационаре.
Профилактика. До путешествия туристы в турфирме должны узнать, представляет ли страна опасность по данному заболеванию. Если да, то следует посетить инфекциониста и начать прием противомалярийных препаратов, которые защитят от заражения.
Специфической вакцины от малярии не существует.
Дополнительные рекомендации для профилактики малярии:
- избегать нахождения на улице после 17.00, т.к. на это время приходится пик активности комаров.
- при необходимости выхода на улицу закрывать тело одеждой от укусов комаров.
- применять репелленты.
Всемирный день малярии
Всемирная организация здравоохранения учредила международный день борьбы с малярией в 2007 году (на 60-й сессии) - 25 апреля. Основная задача всемирного дня малярии – это пропаганда профилактических мероприятий в отношении заболевания.
Малярия эпидемиология, патоморфогенез, клиника, диагностика, лечение, профилактика.

Малярия - трансмиссивное протозойное заболевание, характеризующееся преимущественным поражением мононуклеарно-фагоцитарной системы и эритроцитов, проявляющееся приступами лихорадки, анемией, гепатоспленомегалией склонностью к рецидивирующему течению.
Малярия является инфекцией, от которой ежегодно умирают свыше 1 млн. людей. Несмотря на то, что это преимущественно тропическая инфекция, в странах СНГ и Беларуси имеются условия для ее распространения. Это обусловлено завозом малярии из других стран, наличием источника (паразитоноситель), переносчика (комар) климатическими условиями и отсутствием иммунитета к малярии.
Заражение людей происходит в результате укуса инфицированной самки комара. Со слюной такого комара в организм человека попадают образовавшиеся в результате размножения паразитов в самке комара спорозоиты - веретеноподобные образования длиной 14-15 мкм и шириной 1-1,5 мкм.
После заражения человека спорозоиты циркулируют в крови примерно 30 мин, затем с кровью и лимфой они разносятся по организму хозяина, внедряются в гепатоциты, где проделывают экзоэритроцитарный цикл развития. В гепатоците спорозоит трансформируется в экзоэритроцитарные трофозоиты (растущая клетка) и шизонты (делящаяся клетка). В результате многократного деления последних образуются десятки тысяч тканевых мерозоитов, которые способны к дальнейшему развитию лишь в эритроцитах.
Основные проявления эпидемического процесса.
Малярия в большинстве стран земного шара является антропонозом, так как источником инфекции является лишь человек. В отдельных местностях тропического пояса комары могут передавать человеку малярийных паразитов обезьян.
Источником инфекции является больной малярией человек или паразитоноситель, в периферической крови которого имеются зрелые половые формы малярийных плазмодиев (гаметоциты). Заражение человека малярией происходит только при укусе инфицированной самки комара из рода Anopheles. Малярии свойственна сезонность. Восприимчивость к малярии у лиц, впервые подвергшихся заражению, фактически всеобщая. Лишь новорожденные, родившиеся от матерей, длительно проживающих в гиперэндемических очагах, в первые месяцы жизни в результате пассивного иммунитета, полученного от матерей, не болеют, а если заболевают, то инфекция у них протекает легко. Пассивный иммунитет детский организм теряет к концу первого года жизни. Очаги малярии характеризуются высокой частотой гепатоспленомегалии среди населения, особенно у детей.
Приобретенный иммунитет при малярии строго видо- и штаммоспецифичен и формируется в результате антигенного воздействия эритроцитарных паразитов, его выраженность находится в прямой связи с интенсивностью паразитемии. Иммунитет может быть утерян в случае выезда иммунного лица за пределы эндемичного района, так как он кратковременен и нестоек.
Наиболее характерным клиническим признаком малярии является лихорадка. В первые дни лихорадка может носить неправильный, иногда даже (при тропической малярии) постоянный характер. Эта так называемая начальная (инициальная) лихорадка наблюдается только при свежем заболевании малярией. Через несколько дней устанавливается правильное чередование лихорадочных приступов и периодов нормальной температуры.
В малярийном приступе различают три стадии периоды к озноба, лсат и пота. Типичный малярийный приступ начинается ознобом. Озноб бывает самой различной силы - от легкого познабливания или ощущения ползания мурашек вдаль позвоночника до потрясающего озноба, при котором бального подбрасывает в кровати и буквально "зуб на зуб не попадает". Кожа приобретает характер "гусиной'. В период озноба температура тела достигает 37.8°С-38.0°С. Продолжительность стадии озноба различна, от 20-30 минут до 2-4 часов.
Озноб сменяется стадией жара. Вначале, вскоре после озноба, бальные отмечают некоторое улучшение - своеобразную эйфорию, но вскоре, когда приступ достигает максимума, общее состояние больного резко ухудшается: больной возбужден, мечется в кровати, лицо красное, его мучает неутолимая жажда, появляется рвота. Стадия жара длится от нескольких до 12 часов.
Окончание приступа сопровождается проливным потом, снижением температуры, нередко до 35°С. Состояние больного постепенно улучшается, больной успокаивается и засыпает.
Продолжительность приступа не превышает 8-12 часов, иногда он длится больше суток. Малярийные приступы, как правило, возникают в первой половине суток, максимум подъёма температуры приходится на утренние часы. Приступы повторяются практически в одно и то же время, что имеет важное диагностическое значение.При трехдневной, тропической и овале-малярии приступы повторяются через день, при четырехдневной - через 2 дня.
В дни, свободные от приступов, состояние больного может быть удовлетворительным, улучшается аппетит, работоспособность. Однако, по мере нарастания количества приступов и в дни апнрексии состояние бальных может остаться тяжелым. Более тяжелое течение наблюдается при ежедневных лихорадочных приступах, что часто имеет место при тропической малярии.
Вторым типичным признаком малярии, помимо лихорадки, является увеличение и болезненность печени и селезенки. Увеличение печени обычно определяется раньше. Селезенка в свежих случаях малярии отчетливо увеличивается только после перенесенных нескольких приступов малярии. Вместе с тем, увеличение селезенки остается более длительно, чем увеличение печени.
Третьим характерным признаком малярии является анемия гипохромного типа. Анемия носит гемолитический характер, при затяжной малярии наблюдается функциональное угнетение костного мозга.
Имеются некоторые особенности малярии, вызванные разными видами возбудителя. Однако следует отметить, что трехдневная, четырехдневная малярия протекают обычно доброкачественно.
Этой форме малярии по сравнению с трехдневной и четырехдневной свойственно более тяжелое течение. Для тропической малярии характерна меньшая правильность лихорадочной кривой (лихорадка ремиттирующего или даже постоянного типа), меньшая отчетливость отдельных стадий малярийного приступа. Во время приступов резко выражены общие симптомы интоксикации: головная боль, бессоница, тошнота, рвота, мышечные и суставные боли и др. Рецидивы тропической малярии наступают через более короткие промежутки времени с большим упорством, чем рецидивы малярии вызванной другими видами плазмодиев. Однако повторные проявления протекают, как правило, более легко. Длительность течения тропической малярии около 1 года, для некоторых штаммов больше.
При тропической малярии могут возникнуть злокачественные формы: церебральная, септическая с массивной паразитемией и тяжелым поражением сердечно-сосудистой системы, алгидная форма с преимущественно сосудистой недостаточностью, билиозная лихорадка, где на первое место выступают признаки поражения печени, а также отечная, или почечная форма, геморрагическая форма.
Развивающиеся аллергические васкулиты могут приводить к возникновению тяжелых осложнений - малярийной пурпуры, нефрита, некрозов во внутренних органах, злокачественных церебральных форм малярии. Церебральная форма развивается обычно на фоне интенсивной паразитемии. Поражение центральной нервной системы проявляется сначала возбуждением, затем состоянием оглушенности, после чего больной может впасть в коматозное состояние.
Истинная малярийная кома возникает только при тропической малярии. Различают три периода малярийной комы. Первый период - сомноленции - характеризуется состоянием оглушенности, сонливостью. Второй период - сопора, спячки. Сознание возвращается к больному временами. Больной лежит неподвижно. Третий период - полная кома. Больной находится в полной прострации. Лицо бледное, иногда с землистым оттенком, глаза запавшие, крепко закрыты. Причиной комы является закупорка большого количества капилляров мозга тромбами с последующими органическими изменениями в нем вследствие нарушения кровообращения и питания. Клиническая картина комы при отсутствии соответствующего лечения развивается очень быстро, и больной погибает в течение 3-5 дней. Лечение в стадии прекомы приводит к выздоровлению.
Малярийный алгид развивается также только при тропической малярии. В отличие от коматозной малярии сознание у больного сохранено. Больной находится в состоянии тяжелого коллапса, безучастен, черты лица заострены. Кожа бледная, холодная на ощупь, покрыта липким потом, температура тела понижена, пульс нитевидный, сухожильные рефлексы снижены, могут быть поносы. Прогноз при алгидной форме тропической малярии очень тяжел. Нередко даже активное противомалярийное лечение и применение сердечно-сосудистых средств не могут вывести больного из состояния коллапса.
Гемоглобинурийная лихорадка - тяжелейшее осложнение тропической малярии. Развивается гемоглобинурийная лихорадка обычно после приема хинина, реже - других противомалярийных препаратов. Сущностью ее является острый гемолиз эритроцитов, наводнение крови гемоглобином и выделение гемоглобина с мочой. Причиной острого гемолитического криза считают аутогемагглютинацию и гемолиз в результате образования аутоантител. В моче при стоянии образуется обильный серовато-бурый осадок, занимающий 1/3 или даже половину общего объема и состоящий из гиалиновых и гемоглобиновых цилиндров, зернистого детрита, почечного эпителия, эритроцитов и лейкоцитов обычно немного; жидкость над осадком прозрачная, коричнево-красного или почти черного цвета. При спектральном анализе мочи находят полосы метгемоглабина. При тяжелом течении гемоглобинурийной лихорадки нередки профузные кровотечения (желудочные, кишечные), кровоизлияния в сетчатку глаз, анурия и больной погибает в течение 3-5 дней от почечной недостаточности.
Диагноз малярии устанавливается на основании клинической картины, эпидемиологического анамнеза и обнаружения в крови паразитов малярии. Наличие правильно чередующихся лихорадочных приступов и периодов апирексии, увеличение печени и селезенки, гипохромная анемия заставляют заподозрить малярию. При выяснении эпиданамнеза необходимо уточнить, находился ли больной в течение данного или прошлого эпидемического сезона в местности, где возможно заражение малярией. Однако единственно бесспорным доказательством правильности диагноза малярии является обнаружение в крови паразитов.
В крови, помимо анемии, отмечается лейко- и нейтропения с палочкоядерным сдвигом влево. Лимфоцитоз и моноцитоз, описываемые как важные признаки малярии, имеют относительный характер. В тяжелых случаях наблюдаются анэозинофилия и моноцитоз, СОЭ повышена. Основным методом лабораторной диагностики малярии является обнаружение эритроцитарных паразитов в толстой капле или мазке крови. В практической работе исследуют преимущественно толстые капли, так как за один и тот же промежуток времени в толстой капле можно просмотреть в 30-50 раз большее количество крови, чем в мазке, а следовательно, и количество плазмодиев в ней больше. К мазку обращаются лишь в тех случаях, когда видовую принадлежность найденных паразитов по толстой капле установить не удается. Для обнаружения возбуди¬телей малярии кровь берут при первом подозрении на эту инфекцию вне зависимости от температуры (лучше всего во время лихорадки или сразу после озноба), так как паразиты циркулируют в крови и в интервале между приступами.
В свежих случаях малярии в первые дни лихорадки паразиты обнаруживаются с трудом. Однако после 2-3 малярийных приступов число паразитов в крови бывает уже достаточно велико. Микроскопическое исследование крови при малярии необходимо проводить с частыми интервалами (каждые 6 часов в течение 2-3 суток). Плазмодии исчезают из циркулирующей крови лишь через 3-4-го дня от начала лечения.
Специфическое лечение необходимо начинать немедленно после клинико-эпидемиологического установления диагноза малярии и взятия толстой капли крови. Нужно помнить, что часы, а иногда и минуты, затраченные на результаты исследования крови, могут стоить больному жизни.
Типы действия противомалярийных препаратов:
Гематошизотропное: хлорохин, делагил, резохин, хингамин. нивахин, амодиахин, плаквенил, акрихин, бигумаль, хлоридин, хинин.
Гистошизотропное: хиноцид, примахин, бигумаль, хлоридин.
Гамотропное: хиноцид, примахин.
Хиноцид и примахин, обеспечивая радикальное излечение малярии, одновременно обезвреживают больного как источник инфекции.
При трехдневной малярии назначают хлорохин фосфат, 1000 мг соли (600 мг основания) внутрь, далее 500 мг соли (300 мг основания) внутрь через 6, 24 и 48 часов. Общая доза 2500 мг соли (1500 мг основания). После окончания курса хлорохина - примахин фосфат 15 мг (основание) внутрь 1 раз/сут 14 дней (только на областном уровне или по согласованию с областным специалистом).
При тропической малярии этиотропное лечение проводят назначением хлорохина фосфата 1000 мг соли (600 мг основания) внутрь, далее 500 мг соли (300 мг основания) внутрь через 6, 24 и 48 часов. Общая доза 2500 мг соли (1500 мг основания). При наличии резистентности возбудителя назначают Хинин 650 мг (соль) внутрь 3 раза/сут 3-7 дней (по согласованию с областным специалистом) + доксициклин 100 мг внутрь 2 раза/сут - 7 дней или клиндамицин (только на областном уровне) 20 мг/кг/сут внутрь, разделить на 2 или 4 приема - 7 дней.
При развитии малярийной комы стартовая доза хинина - 20 мг/кг в 10 мл/кг 0,9% раствора натрия хлорида в/в капельно в течение 4-х часов, через 8 часов после стартовой дозы переход к поддерживающей - 10 мг/кг в/в в течение 4-х часов, затем повторно каждые 8 часов, пока пациент не сможет принимать хинин внутрь. При коматозной и алгидной форме тропической малярии и молниеносной форме трехдневной малярии противомалярийные препараты вводят парентерально. При улучшении состояния вторую дозу препарата можно дать внутрь В особо тяжелых случаях первую дозу хлорохина вводят внутривенно ка¬пельно в изотоническом растворе глюкозы.
При лечении злокачественных церебральных форм тропической малярии одновременно со срочным применением противомалярийных препаратов необходима экстренная патогенетическая терапия, направленная на устранение повышенной проницаемости стенок сосудов, регуляцию водно-солевого баланса, устранение отека головного мозга, уменьшение гипоксии. Назначаются стероидные гормоны, которые вводят внутривенно капельно из расчета 30 мг преднизолона или 50 мг гидрокортизона в 250 мл 5% раствора глюкозы или декстрозы вместе с 5-10 мл 5% раствора хлорохина, каждые 8 часов. Лечение продолжают до стойкого улучшения состояния больного. Вводят также соли кальция, антигистаминные препараты: димедрол, пипольфен, супрастин. Для снятия судорог и возбуждения назначают диазепам, аминазин. Для восстановления циркуляции крови и улучшения функции почек внутривенно капельно вводят реополиглюкин по 400 мл в сутки, и мочегонные средства (урегит). Помимо этого назначают сердечно-сосудистые средства: норадреналин, симпатол, кофеин, кордиамин.
Основой профилактики является раннее выявление и лечение больных малярией и паразитоносителей. Больного (на период приступов) и паразитоносителя помещают в стационар или лечат амбулаторно. Госпитализации в обязательном порядке подлежат дети и больные с тяжелыми формами малярии и беременные женщины. Выписка из стационара допускается не ранее чем через 1-2 дня после освобождения крови от паразитов. Борьба с малярийными комарами проводится по следующим направлениям: ликвидация мест выплода комаров, истребление личинок и куколок в водоемах, истребление окрыленных комаров.
Для предупреждения заболевания населения малярией в эндемичных и особенно в гиперэндемичных очагах с профилактической целью рекомендуется принимать препараты из группы 4. аминохинолинов. В этом случае принимают хлорохин (делагил) по 0, 25 г два раза в неделю, амодиахин - 0,4 г один раз в неделю, а также бигумаль - 0,3 г два раза в неделю, хлоридин - 0,025 г один раз в неделю. Нередко у неиммунных к малярии лиц, приезжающих в гиперэндемичные очаги, указанная выше схема не обеспечивает профилактического эффекта. В этих случаях рекомендуется ежедневный прием производных 4-аминохинолинов в той же дозе. Прием препарата начинается за 3 дня до приезда в очаг и продолжается в течение всего периода пребывания в нем и не менее 3-4 недель после выезда. Поскольку химиопрофилактика не исключает возможности заражения малярией и радикально не излечивает ее, после выезда из гиперэндемичного очага для предотвращения приступов малярии необходимо провести полный курс радикального лечения.
Сайт СТУДОПЕДИЯ проводит ОПРОС! Прими участие :) - нам важно ваше мнение.
Лихорадка
Повышение температуры тела более 37°С - лихорадка (лат. febris) - возникает в результате воздействия на организм различных биологически активных веществ - так называемых пирогенов (греч. pyretos - огонь, жар, genesis - возникновение, развитие), в качестве которых могут выступать чужеродные белки (микробы, их токсины, сыворотки, вакцины), продукты распада тканей при травме, ожоге, воспалительном процессе, ряд лекарственных веществ и др. Повышение температуры тела на 1 °С сопровождается увеличением ЧДД на 4 дых. движения в минуту и учащением пульса на 8-10 в минуту у взрослых и до 20 в минуту у детей.
Лихорадка - защитно-приспособит. реакция организма, возникающая в ответ на действие патогенных раздражителей и выражающаяся в перестройке терморегуляции с целью поддержания более высокого, чем в норме, уровня теплосодержания и температуры тела. В основе повышения температуры лежат изменения терморегуляции, связанные со сдвигами в обмене веществ (накоплением пирогенов). Чаще всего лихорадка возникает при инф. заб-х, но повышение температуры может иметь и чисто неврогенное происхождение (в этом случае повышение температуры тела не связано с накоплением пирогенов). Очень опасной (смертельной) может быть генетически обусловленная гиперергическая реакция детей на наркоз.
Типы лихорадок в зависимости от величины температуры тела
По высоте (степени) подъёма температуры тела различают следующие лихорадки.
· Субфебрильная - температура тела 37-38°С; обычно связана с консервацией тепла и задержкой его в организме в результате снижения теплоотдачи независимо от наличия или отсутствия воспалительных очагов инфекции.
· Умеренная (фебрильная) - температура тела 38-39 °С.
· Высокая (пиретическая) - температура тела 39-41 «С.
· Чрезмерная (гиперпиретическая) - температура тела более 41 °С.
· Гиперпиретическая лихорадка опасна для жизни, особенно у детей. Гипотермией называют температуру ниже 36 «С.
По характеру колебаний температуры тела в течение суток (иногда и более продолжительного периода) различают следующие типы лихорадок (типы температурных кривых).
1. Постоянная лихорадка (febris continua'. колебания температуры тела в течение суток не превышают 1 °С, обычно в пределах 38-39 °С (рис. 5-3). Такая лихорадка характерна для острых инфекционных болезней. При пневмонии, острых респираторных вирусных инфекциях


Рис.5-4. Температурная кривая при ремитгирующей лихорадке. Рис.5-5. Температурная кривая при гектической лихорадке.
2. Ремиттирующая, или послабляющая, лихорадка (febris remittens): длительная лихорадка с суточными колебаниями температуры тела, превышающими 1 °С (до 2 °С), без снижения до нормального уровня (рис. 5-4). Она характерна для многих инфекций, очаговой пневмонии, плеврита, гнойных заболеваний.
3. Гектическая, или истощающая, лихорадка (febris hectica): суточные колебания температуры тела очень выражены (3-5 °С) с падением до нормальных или субнормальных значений (рис. 5-5). Подобные колебания температуры тела могут происходить несколько раз в сутки. Гектическая лихорадка характерна для сепсиса, абсцессов - гнойников (например, лёгких и других органов), милиарного туберкулёза.
4. Интермиттирующая, или перемежающаяся, лихорадка (febris intermittens). Температура тела быстро повышается до 39-40 °С и в течение нескольких часов (т.е. быстро) снижается до нормы (рис. 5-6). Через 1 или 3 дня подъём температуры тела повторяется. Таким образом, происходит более или менее правильная смена высокой и нормальной температуры тела в течение нескольких дней. Этот тип температурной кривой характерен для малярии и так называемой средиземноморской лихорадки (периодической болезни).
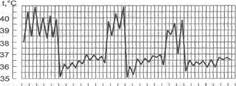
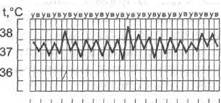
Рис.5-7. Температурная кривая при возвратной лихорадке. Рис.5-8. Температурная кривая при извращённой лихорадке.
5. Возвратная лихорадка (febris recurrens): в отличие от перемежающейся лихорадки, быстро повысившаяся температура тела сохраняется на повышенном уровне в течение нескольких дней, потом временно снижается до нормы с последующим новым повышением, и так многократно (рис. 5-7). Такая лихорадка характерна для возвратного тифа.
6. Извращённая лихорадка (febris inversa): при такой лихорадке утренняя температура тела выше вечерней (рис. 5-8). Эта разновидность температурной кривой характерна для туберкулёза.
7. Неправильная лихорадка (febris irregularis, febris atypica): лихорадка неопределённой длительности с неправильными и разнообразными суточными колебаниями (рис. 5-9). Она характерна для гриппа, ревматизма.
8. Волнообразная лихорадка (febris undulans): отмечают смену периодов постепенного (за несколько дней) нарастания температуры тела и постепенного же её снижения (рис. 5-10). Такая лихорадка характерна для бруцеллёза.
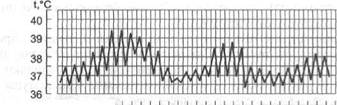
Рис. 5-10.Температурная кривая при волнообразной лихорадке.
Читайте также:


