Инфекция после операции на позвоночнике
Аннотация научной статьи по клинической медицине, автор научной работы — Смекаленков Олег Анатольевич, Пташников Дмитрий Александрович, Божкова Светлана Анатольевна, Масевнин Сергей Владимирович, Заборовский Никита Сергеевич
Цель исследования. Оценка частоты развития ранних инфекционно-воспалительных осложнений после операций на позвоночнике и изучение структуры факторов риска у пациентов с инфекцией области хирургического вмешательства. Материал и методы. Оценены ранние инфекционные осложнения после операций на позвоночнике у 77 пациентов. Проведен анализ основной патологии, сопутствующих заболеваний и хирургических факторов, которые послужили причиной инфекционных осложнений. Результаты. За 10-летний период наблюдений частота ранних послеоперационных инфекционных осложнений составила 1,4 %. Основными микроорганизмами в структуре инфекционного процесса после операций на позвоночнике являются метициллинорезистентные штаммы S. aureus и S. epidermidis. Исследование выявило прямую зависимость между избыточной массой тела и инфекцией области хирургического вмешательства. Такие хирургические факторы, как металлофиксация, продолжительность операции и спондилодез, способствовали развитию воспалительного процесса в раннем послеоперационном периоде. Заключение. Сложности с купированием инфекционного процесса требуют разработки методов прогнозирования риска развития осложнений и мероприятий по его снижению, для чего необходимо проводить сравнительный анализ частоты встречаемости различных факторов риска в группах пациентов с инфекцией области хирургического вмешательства и при нормальном течении послеоперационного периода. Для цитирования: Смекаленков О.А., Пташников Д.А., Божкова С.А., Масевнин С.В., Заборовский Н.С., Михайлов Д.А. Анализ ранних инфекционных осложнений у пациентов после хирургических вмешательств на позвоночнике // Хирургия позвоночника . 2017. Т. 14. № 2. С. 82-87.
Похожие темы научных работ по клинической медицине , автор научной работы — Смекаленков Олег Анатольевич, Пташников Дмитрий Александрович, Божкова Светлана Анатольевна, Масевнин Сергей Владимирович, Заборовский Никита Сергеевич
ANALYSIS OF EARLY INFECTIOUS COMPLICATIONS IN PATIENTS AFTER SPINAL SURGERY
Objective. To assess the incidence of early infectious complications after spine surgery and to study the structure of risk factors in patients with surgical site infections. Material and Methods. Early infectious complications after spine surgery were evaluated in 77 patients. The underlying pathology, comorbidities and surgical factors that caused the infection were analyzed. Results. Over the 10-year observation period, the frequency of early postoperative infectious complications was 1.4 %. The main microorganisms causing infectious complication after spine surgery are methicillin-resistant S. aureus and S. epidermidis strains. The study revealed a direct correlation between obesity and surgical site infections. Such surgical factors as metal fixation, duration of operation and spinal fusion also contributed to the development of the inflammatory process in the early postoperative period. Conclusion. Difficulties with the arrest of the infectious process require the development of methods for predicting the risk of complications and measures to reduce it. For this it is necessary to conduct comparative analysis of the frequency of occurrence of various risk factors in groups of patients with surgical site infections and of those with normal course of the postoperative period. Please cite this paper as: Smekalenkov OA, Ptashnikov DA, Bozhkova SA, Masevnin SV, Zaborowsky NS, Mikhaylov DA. Analysis of early infectious complications in patients after spinal surgery. Hir. Pozvonoc. 2017; 14(2):82-87. In Russian.
хирургия позвоночника 2017. т. 14. № 2. с. 82-87 | hirurgia pozvonochnika (spine surgery) 2017;14(2):82-87
анализ ранних инфекционных осложнений у пациентов после хирургических вмешательств на позвоночнике
О.А. Смекаленков1, Д.А. Пташников12, С.А. Божкова1, С.В. Масевнин1, Н.С. Заборовский1, Д.А. Михайлов1
Российский НИИ травматологии и ортопедии им. Р.Р. Вредена, Санкт-Петербург, Россия 2Северо-Западный государственный медицинский университет им. И.И. Мечникова, Санкт-Петербург, Россия
Цель исследования. Оценка частоты развития ранних инфекци-онно-воспалительных осложнений после операций на позвоночнике и изучение структуры факторов риска у пациентов с инфекцией области хирургического вмешательства. Материал и методы. Оценены ранние инфекционные осложнения после операций на позвоночнике у 77 пациентов. Проведен анализ основной патологии, сопутствующих заболеваний и хирургических факторов, которые послужили причиной инфекционных осложнений.
Результаты. За 10-летний период наблюдений частота ранних послеоперационных инфекционных осложнений составила 1,4 %. Основными микроорганизмами в структуре инфекционного процесса после операций на позвоночнике являются метициллинорезистентные штаммы S. aureus и S. epidermidis. Исследование выявило прямую зависимость между избыточной массой тела и инфекцией области хирургического вмешательства. Такие хирургические факторы, как металлофиксация, продолжительность операции и спондилодез, способствовали развитию воспалительного процесса в раннем послеоперационном периоде.
Заключение. Сложности с купированием инфекционного процесса требуют разработки методов прогнозирования риска развития осложнений и мероприятий по его снижению, для чего необходимо проводить сравнительный анализ частоты встречаемости различных факторов риска в группах пациентов с инфекцией области хирургического вмешательства и при нормальном течении послеоперационного периода.
Ключевые слова: глубокая инфекция области хирургического вмешательства, хирургия позвоночника, имплантат-ассоции-рованная инфекция, санирующие операции.
analysis of early infectious complications in patients after spinal surgery
O.A. Smekalenkov1, D.A. Ptashnikov1,2, S.A. Bozhkova1, S.V. Masevnin1, N.S. Zaborowsky1, D.A. Mikhaylov1 1Vreden Russian Research Institute of Traumatology and Orthopaedics, St. Petersburg, Russia 2Mechnikov North-West State Medical University, St. Petersburg, Russia
Objective. To assess the incidence of early infectious complications after spine surgery and to study the structure of risk factors in patients with surgical site infections.
Material and Methods. Early infectious complications after spine surgery were evaluated in 77 patients. The underlying pathology, comorbidities and surgical factors that caused the infection were analyzed.
Results. Over the 10-year observation period, the frequency of early postoperative infectious complications was 1.4 %. The main microorganisms causing infectious complication after spine surgery are methicillin-resistant S. aureus and S. epidermidis strains. The study revealed a direct correlation between obesity and surgical site infections. Such surgical factors as metal fixation, duration of operation and spinal fusion also contributed to the development of the inflammatory process in the early postoperative period. Conclusion. Difficulties with the arrest of the infectious process require the development of methods for predicting the risk of complications and measures to reduce it. For this it is necessary to conduct comparative analysis of the frequency of occurrence of various risk factors in groups of patients with surgical site infections and of those with normal course of the postoperative period. Key Words: deep surgical site infection, spine surgery, implant-associated infection, revision surgery
Please cite this paper as: Smekalenkov OA, Ptashnikov DA, Bozhkova SA, Masevnin SV, Zaborowsky NS, Mikhaylov DA. Analysis of early infectious complications in patients after spinal surgery. Hir. Pozvonoc. 2017; 14(2):82—87. In Russian.
_хирургия позвоночника 2017. т. 14. № 2. с. 82-87 | hirurgia pozvonochnika (spine surgery) 2017;14(2):82-87
о.а. смекаленков и др. ранние инфекционные осложнения после хирургических вмешательств на позвоночнике oa smekalenkov et al. early infectious complications in patients after spinal surgery
Заболевания и травмы позвоночника являются распространенной и сложной проблемой современной медицины. С каждым годом неуклонно растет количество операций на позвоночнике. Причина - значительное расширение показаний и возможностей для проведения как заурядных, так и сложных многочасовых хирургических вмешательств. Увеличивается и количество послеоперационных осложнений. Наиболее распространенными осложнениями после операций на позвоночнике являются инфекции области хирургического вмешательства (ИОХВ). Ситуация усугубляется тем, что основная микрофлора, вызывающая эти осложнения, высоко вирулентна и сложно поддается антибактериальной терапии [1].
Цель исследования - оценка частоты развития ранних инфекционно-воспалительных осложнений после операций на позвоночнике, изучение структуры факторов риска у пациентов с ИОХВ.
Материал и методы
Проанализированы ранние инфекционные осложнения после операций на позвоночнике, выполненных в отделении нейроортопедии и костной онкологии РНИИТО им. Р.Р. Вредена в 2005-2015 гг Общее количество прооперированных пациентов - 5328, им выполнено 5564 операции. У 77 пациентов в раннем послеоперационном периоде диагностирована ИОХВ. К ранним инфекционным осложнениям были отнесены ИОХВ, возникшие не позже 30 дней после операции. Большинство пациентов - женщины в возрасте от 45 до 65 лет - 25 (32,4 %) человек. Распределение пациентов по полу и возрасту представлено на рис.
У пациентов с ИОХВ причиной для первоначального проведения оперативных вмешательств послужили травма позвоночника - 17 (22,1 %) случаев, онкологические заболевания - 23 (29,8 %), сколиоз - 18 (23,4 %), дегенеративные заболевания позвоночника -19 (24,7 %). По локализации инфекционного процесса пациенты распреде-
лились следующим образом: шейный отдел - 2 (2,6 %), грудной - 26 (33,7 %), пояснично-крестцовый - 49 (63,6 %). У 31 (40,2 %) пациента ранее выполняли операции на позвоночнике.
Клинико-лабораторными критериями ИОХВ были системные (слабость, лихорадка, лейкоцитоз, повышение уровня СРБ, СОЭ) и местные (отек, гиперемия, локальная гипертермия, раневое отделяемое) проявления инфекционного процесса. Этиологию ИОХВ устанавливали на основании результатов бактериологических исследований тканевых и костных биоптатов, элементов удаленных металлоконструкций и послеоперационного отделяемого. В ходе исследования оценивали соматическое состояние, конституциональные данные, интенсивность болевого синдрома, локализацию заболевания, нозологию и степень распространенности процесса, операционные данные и др.
Всем пациентам с зарегистрированными инфекционными осложнениями были проведены ревизионные вмешательства. Для купирования инфекционного процесса удаляли некротизированные мягкие ткани и костные трансплантаты (при их наличии) с последующим промыванием послеоперационной раны большим объемом антисептика. При отсутствии нестабильных элементов фиксации металлоконструкцию не удаляли, что позволяло сохранить стабильность позвоночника и степень послеоперационной коррекции, а также исключить формирование псевдоартроза с вторичной деформацией позвоночника.
За 10-летний период наблюдений частота ранних послеоперационных инфекционных осложнений составила 1,4 %. Средний срок наблюдения пациентов 4,3 ± 2,4 года. Среднее время от операции до манифестации послеоперационного осложнения 13,5 ± 3,8 дня.
В 77,9 % случаев инфекционный процесс был монобактериальным,
кроме того, у 11 (14,3 %) пациентов выявленное осложнение было обусловлено ассоциацией микроорганизмов, представленной в 9 случаях двумя возбудителями, в 2 случаях - тремя. В 6 (7,8 %) случаях в ходе бактериологического исследования возбудитель не обнаружен.
Основными возбудителями были представители Staphylococcus spp. (S. aureus, S. epidermidis), доля которых составила 50,6 % в общей структуре возбудителей ИОХВ в анализируемой выборке (табл. 1). При этом среди всех штаммов стафилококков 75 % - резистентные к метициллину изоляты. Грамотрицательные возбудители выделены в 29,6 % случаев, при этом лидирующие позиции занимали P. aeruginosa и E. coli, у которых пять штаммов из семи были продуцентами бета-лактамаз расширенного спектра (БЛРС). Значительная доля бактериальных штаммов полирезистентного характера (MRSA, MRSE, P. aeruginosa и E. coli - продуценты БЛРС) свидетельствует о госпитальном характере развившихся инфекций.
Подавляющее количество осложнений возникло после открытых многоуровневых операций на дорсальных структурах позвоночника. Только у 3 (3,9 %) пациентов ИОХВ диагностирована после малоинвазивных вмешательств (MISS), без установки фиксирующей системы. В 23 (29,8 %) случаях после операции наблюдали явления ликвореи. У 13 (16,8 %) из этих пациентов причиной ликвореи было ин-траоперационное повреждение дурального мешка, у 10 (13,0 %) лик-ворею фиксировали после оперативного лечения, в сроки от 3 до 11 дней.
Среди факторов риска, обусловленных состоянием пациента, в исследуемой выборке чаще всего встречались ожирение и инфекции мочевыдели-тельной системы. У значительной части пациентов отмечено ожирение различной степени. Индекс массы тела (ИМТ) от 25 до 30 был зафиксирован у 31 (40,2 %) пациента, а ИМТ больше 30 - у 18 (23,4 %). Практически в каждом четвертом случае ИОХВ после операций на позвоночнике развивалась
_хирургия позвоночника 2017. т. 14. № 2. с. 82-87 | hirurgia pozvonochnika (spine surgery) 2017;14(2):82-87
о.а. смекаленков и др. ранние инфекционные осложнения после хирургических вмешательств на позвоночнике o.a. smekalenkov et al. early infectious complications in patients after spinal surgery
младше 25 лет 25—45 лет 45—65 лет старше 65 лет
Осложнения в виде местных инфекционных и нагноительных процессов после операций на спине в общей структуре всех вмешательств занимают от 1% до 8%. Среди хирургических манипуляций на позвоночнике, связанных с установкой имплантатов, металлоконструкций, частота подобного рода воспалительных реакций существенно выше (6%-20%). Инфекционно-гнойный постхирургический патогенез способен негативно сказаться на окончательном исходе примененной тактики хирургической коррекции позвоночника, даже если она была выполнена безукоризненно.
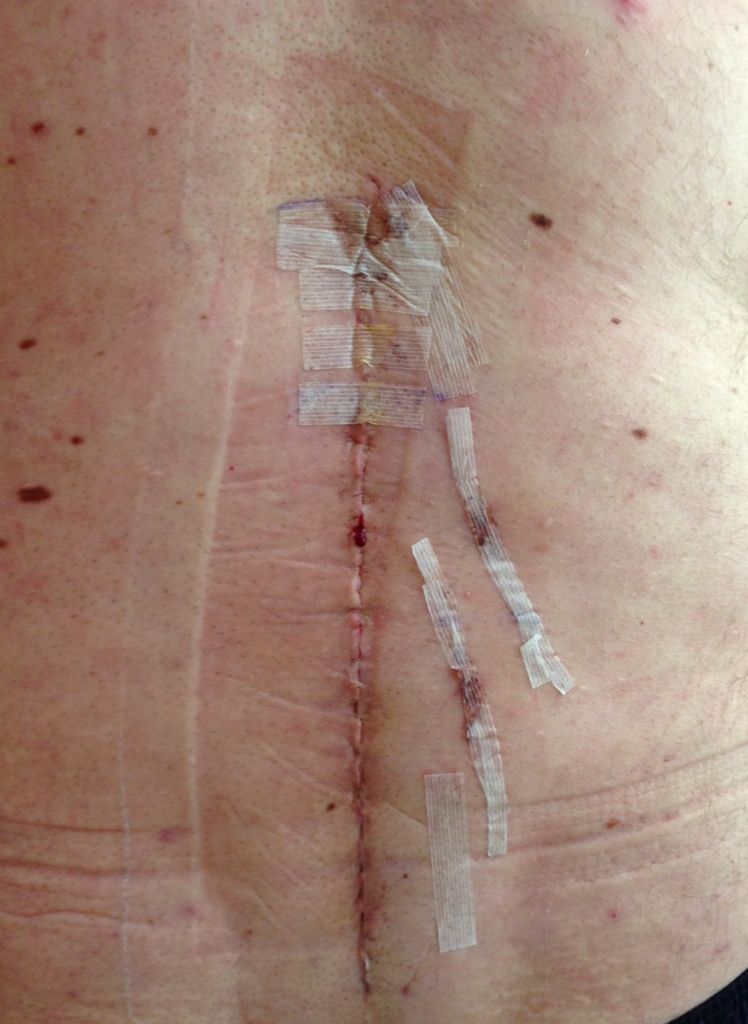
Хороший спокойный шов после операции.
Несмотря на огромные достижения спинальной нейрохирургии в сфере интра-, постоперационного инфекционного контроля, инфекции и гнойные воспаления все еще остаются лидерами среди всех возможных осложнений. К развитию неблагополучного патогенеза могут подтолкнуть разные факторы: от специфики организма пациента до предоперационных, операционных и послеоперационных нарушений.
Инфекции, воспаления гнойного характера в проекции хирургического поля могут быть поверхностными и глубокими, ранними и поздними. При этом каждый тип требует экстренной медицинской помощи, направленной на усиленное искоренение патогенной среды. Интенсивные лечебные меры необходимы не только для увеличения вероятности наступления позитивного функционального исхода в отношении прооперированного отдела спины. Их ценность заключается также в недопущении развития и распространения сепсиса по организму, который ставит под большую угрозу жизнь человека.
Чем обширнее вмешательство, тем выше вероятность осложнений.
Инфекционное осложнение (ИО) – проблема достаточно серьезная, не всегда легко решаемая, поэтому о ней должен быть ознакомлен каждый пациент, независимо от того, есть она у него или нет. Как говорится: предупрежден – вооружен. Далее подробно проинформируем об осложнениях инфекционного, гнойного характера после операций на спине: после удаления грыжи, протезирования диска, резекции новообразований, вмешательств с использованием металлоконструкций, др. Обязательно ознакомим и с тем, как в такой ситуации специалисты лечат пациентов.
Симптомы и признаки осложнения
Инфекционные и гнойные реакции в области хирургического вмешательства принято классифицировать на 2 основных вида:
- поверхностные (надфасциальные) – инфицирование затрагивает исключительно кожные поверхности и подкожно-жировой слой в месте разреза;
- глубокие – инфекция проникает глубже, поражая фасциальные, мышечные структуры (запущенные случаи приводят к инфицированию костных тканей).
Поверхностное инфицирование раневого участка образуется не позже первого месяца с момента проведенной операции, возбудителем обычно является стафилококк. Глубинное развитие пагубной микрофлоры больше ассоциировано с отдаленными сроками, и, как правило, появляется в течение 3 или более месяцев после сеанса хирургии.
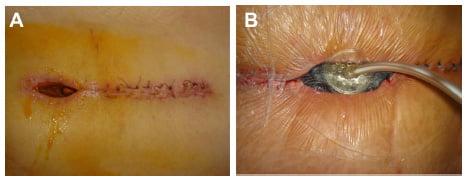
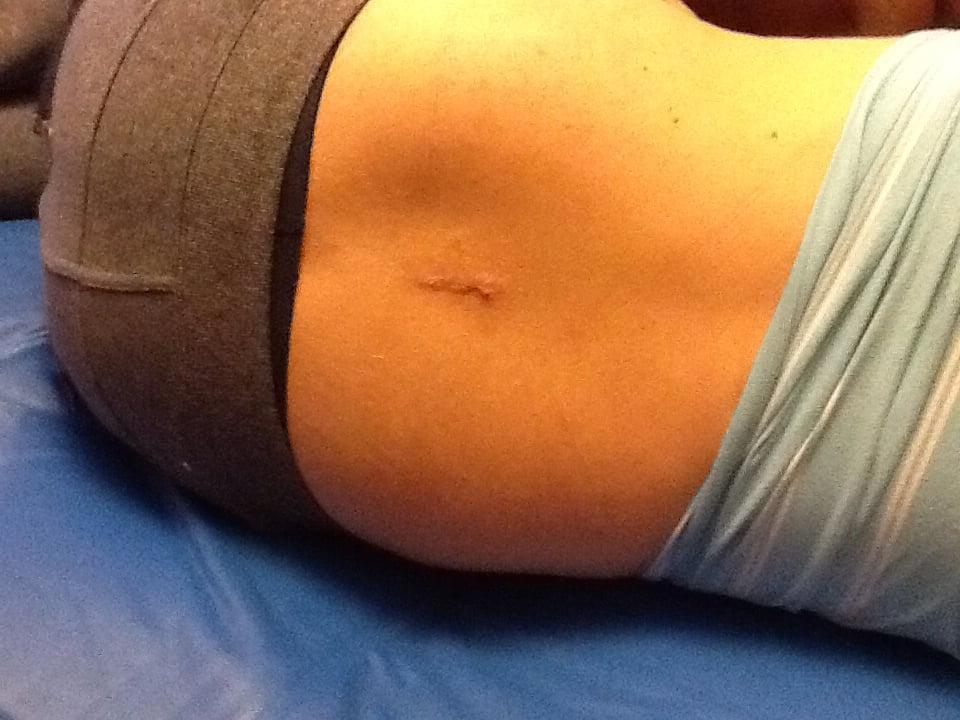
Один из примеров открывшегося шва.
Первыми специфическими проявлениями диссеминации патогенных микроорганизмов в пределах операционного поля являются:
- покраснение тканей вокруг шва;
- уплотнение;
- болезненные ощущения.
Независимо от вида патогенного агента, об активизированном воспалительном процессе в зоне, имеющей причастность к оперативному вмешательству, можно судить также по наличию одного или нескольких симптомов:
- выделение серозной, серозно-гнойной жидкости из поверхностных тканей разреза;
- ограниченная тканевая отечность;
- локализированная болезненность, которая имеет тенденцию к нарастанию;
- локальная гиперемия кожных покровов с повышением местной температуры;
- гнойное отделяемое из глубины операционной раны, наличие фистул;
- самопроизвольное расхождение шва с разъединением краев раны, если добавочно присутствуют болевой синдром и/или гипертермия организма (общая температура тела до 38 или более градусов).
Воспаление на спине в месте хирургического доступа и вокруг него не всегда свидетельствует об инфекционном осложнении. Отечность, болевые признаки, покраснение практически всегда проявляются сразу после операции как естественная реакция организма на операционную агрессию. И такая симптоматика может быть вариантом нормы, но с условием, что через 3-5 дней эти три признака после миниинвазивной хирургии (без применения имплантов) ликвидировались. Когда речь идет об обширной открытой операции с фиксацией металлоконструкций или протезов, нормальным считается динамичное сокращение выраженности воспаления травмированных тканей в ранний период, окончательное избавление от него максимум на 7-10 сутки.
Причины инфекции
Согласно рекомендательным предупреждениям специалистов по хирургическому лечению патологий позвоночника, факторы риска инфекционно-гнойных последствий классифицируют на несколько условных групп.
Последствия, обусловленные состоянием пациента
Изначально по основному диагнозу тяжелое клиническое состояние больного, поступившего в стационар.
Сопутствующие болезни и состояния, которые понижают сопротивляемость организма к патогенам или мешают нормальной регенерации ран:
- сахарный диабет;
- иммунодепрессия;
- ожирение;
- дерматозы;
- онкология;
- пожилой возраст;
- младенческий возраст.
- Наличие активного инфекционно-бактериального, гноеродного очага в совершенно любой части организма (кариес зубов, инфекции мочеполовой системы, горла/носа, пр.).
![]()
Дооперационные факторы риска
- Продолжительный срок госпитализации до операции на спине. Установлено, что чем больше больной находится в больничных условиях, тем выше риски возникновения нозокомиальной (внутрибольничной) инфекции.
- Отсутствие антибиотикотерапии или неадекватная ее схема назначения на этапе предоперационной подготовки пациента, особенно у ослабленных пациентов.
- Некачественная дезинфекция кожных покровов антисептическими средствами перед началом хирургической процедуры.
Интраоперационные причины
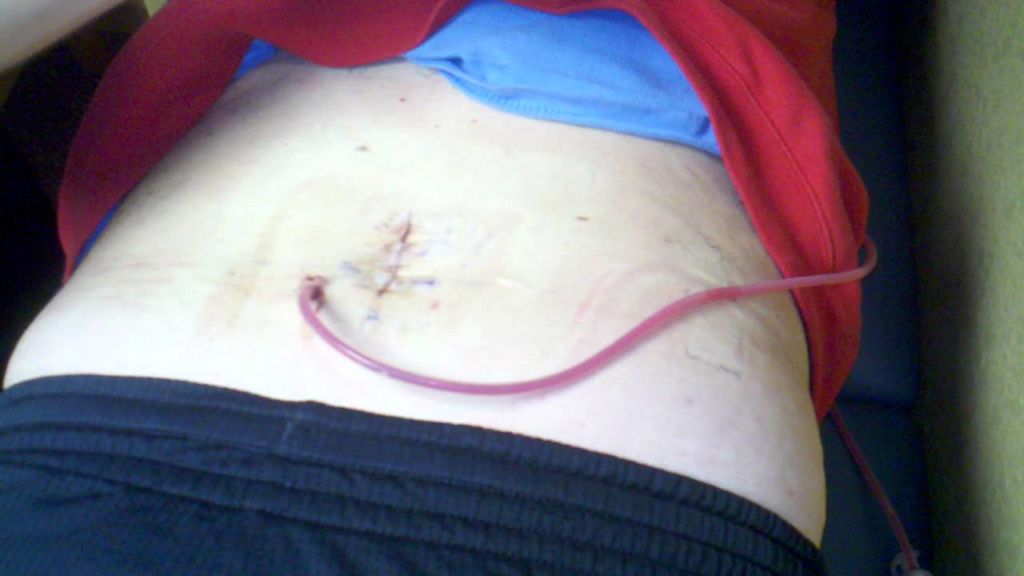
Послеоперационные причины
- недостаточное количество или, наоборот, слишком частое проведение бактерицидной обработки раны, процедур перевязки;
- низкокачественное обеспечение очистки раневых зон, замены тампонов и дренажей;
- несоблюдение норм асептики в ходе перевязочных манипуляций (слабая дезинфекция оборудования, использование нестерильных салфеток/бинтов, невыполнение техники мытья рук и применения одноразовых перчаток со стороны медработника, медработник является носителем штамма инфекции MRSA и т. п.);
- несоблюдение правил содержания раны в сухости и повязочной защите (пациент раньше срока мочит водой рану водой и/или обнажает ее, вопреки озвученному врачами запрету);
- некорректная техника перевязки в домашних условиях, выполняемой пациентом самостоятельно.
![]()
- некорректность рекомендованного пациенту курса лечения антибиотиком (вида, кратности, дозы, срока применения препарата), пропуски или полное отсутствие обязательной антибиотикотерапии после любой спинальной операции;
- несоблюдение пациентом послеоперационного режима физической активности, что тоже может увеличивать риски ИО (ранний отказ от физического покоя, недопустимо высокая нагрузка на прооперированную область, самовольное назначение себе упражнений, игнорирование ношения ортопедических корсетов, др.).
Лечение инфекционного (гнойного) очага
Базисный принцип лечения, одинаково распространяющийся на всех больных с подобным осложнением, основывается на фундаментальной санации раны и интенсивной антибиотикотерапии. Однако шаблонов в приемах оказания медицинской помощи здесь не может быть, лечебная программа разрабатывается индивидуально и только на основании характера, тяжести послеоперационного последствия. После диагностической оценки пораженной области могут быть применены разные стратегические подходы с возможной компоновкой:
- хирургическое вскрытие гнойного очага с эвакуацией патологического содержимого раны и удалением очагов некроза;
- очистка от гноеродного компонента, промывание раны струей антибактериального раствора, внутрираневое введение антибиотика;
- использование ультразвуковой/лазерной кавитации гнойной полости;
- применение способов VAC-терапии на базе вакуум-систем;
- рыхлый марлево-антисептический тампонаж и проточно-промывное дренирование раны;
- установка специальных систем всасывающего и/или ирригационного типа;
- в случае глубокой инфекции чаще рекомендовано снятие вживленных имплантов диска, металлических конструкций, эндофиксаторов, чтобы произвести максимально полную санацию и эррадикацию очагов инфекции. В единичных случаях сразу допускается замена извлеченного инструментария/имплантов на новые изделия.
Местное лечение с использованием выше перечисленных методик, как правило, включает иммобилизацию пациента. Локально мероприятия продолжаются обычно от 5 дней до 14 суток. Однако при генерализированном патогенном процессе, незначительном прогрессе лечения их могут продлить на месяц или дольше.
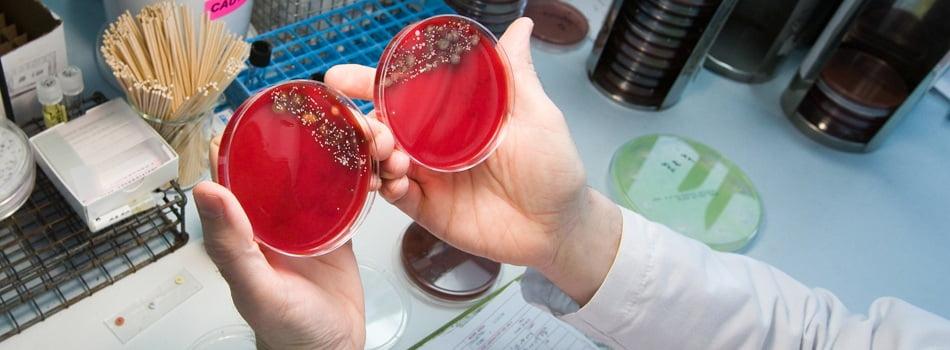
Бактериальный посев на выявление роста колоний.
Следующая обязательная лечебная мера – общее антибактериальное медикаментозное пособие. Оно подбирается с учетом результатов выполненного бактериологического посева и чувствительности конкретного возбудителя к антибиотикам. Общая антибактериальная терапия (в основном инъекционная) в среднем назначается на 6-8 недель. К пероральному приему антибиотиков при данном последствии медики настроены скептически, не считая такой способ надежным.
В комплексе с антибиотикотерапией неотъемлемо должны присутствовать детоксикационные, иммунокорректирующие, симптоматические методы лечения. Грамотно разработанный алгоритм борьбы с развившейся инфекционно-воспалительной, гноеродной средой позволяет в подавляющем количестве случаев прийти к положительному прогнозу.
Профилактика, минимизация рисков развития раневой инфекции на спине
Профилактические меры нацелены на выявление и учет всех возможных провокационных факторов, которые могут вызвать осложнение. Исходя из этого, на протяжении всего периоперационного периода должны в полном объеме обеспечиваться адекватные действия со стороны медперсонала и пациента. Только так реально исключить или максимально обезопасить человека от местной инфекционной атаки. Перечислим ведущие принципы профилактики ИО в хирургии позвоночного столба.
Запомните, что инфекционные осложнения на начальной стадии легче остановить и устранить, чем запущенные его формы, причем в ряде случаев безоперационно. И, безусловно, не допустить отторжения имплантов, расшатывания, смещения, поломки, миграции по анатомическим просторам чужеродного тела. Ранняя диагностика, своевременное лечение ИО – основополагающие критерии благополучного исхода, менее тяжелого и длительного восстановления после перенесенной спинальной хирургии.

Любое хирургическое вмешательство сопряжено с риском осложнений. Если операция проводится в области позвоночника и спинного мозга, осложнения могут быть очень серьезными.
Некоторые нежелательные последствия операции сопровождаются болью и нарушением важных функций; в таких случаях пациентам требуется дополнительное хирургическое вмешательство.
По статистике, около 40% осложнений бывает вызвано недостаточным опытом врача, а около 60% - применением устаревшей техники.
Чтобы избежать осложнений, необходимо очень внимательно отнестись к выбору клиники и спинального хирурга. Оптимальный вариант – пройти операцию в одном из ведущих нейрохирургических центров мира, таком как израильская клиника Топ Ихилов. В этой клинике применяется целый комплекс мер для профилактики осложнений спинальных операций.
Осложнения анестезии
Подавляющее большинство хирургических процедур на позвоночнике в Израиле проводится под анестезией.
- Местное обезболивание – это самая простая форма анестезии. Чтобы участок кожи и других тканей потерял чувствительность, врач производит инъекцию обезболивающего препарата.
- Наркоз – это беспробудный сон во время операции. Пациенту ставят капельницы со специальными лекарствами; врачи подключают его к аппарату искусственной вентиляции легких.
Около 80% операций на позвоночнике проводится под наркозом. Осложнения возникают очень редко. Они могут быть связаны с реакцией на анестетики, с другими заболеваниями пациента и особенностями обезболивания. Поэтому анестезиологи клиники Топ Ихилов внимательно изучают историю болезней пациента, выясняют, есть ли у него аллергия, как он переносил наркоз ранее и т.п.

Тромбофлебит
Хирургическое вмешательство в области таза и нижних конечностей сопряжено с повышенным риском развития тромбоза глубоких вен. Средняя частота возникновения данного осложнения составляет 1,9%. У этого состояния есть несколько причин:
- Организм пытается остановить послеоперационное кровотечение, и механизм свертывания крови в этот период работает очень активно.
- Повреждение кровеносных сосудов во время обычных хирургических манипуляций с тканями может запустить процесс свертывания крови.
- Проблемы с кровообращением приводят к застою крови в глубоких венах. Если кровь слишком долго находится в одном месте, она начинает свертываться.
Кровяные сгустки, образующиеся в глубоких венах ног, препятствуют нормальному току венозной крови от нижних конечностей обратно к сердцу. Если часть формирующегося кровяного сгустка оторвется и попадет в свободный кровоток, она может добраться по венам до легких и застрять в крошечных легочных сосудах. Ткани, к которым перестает поступать кровь, отмирают. Такое явление называется легочной эмболией. Обширное поражение легкого может привести к летальному исходу.
Меры предотвращения тромбоза глубоких вен, которые применяют врачи Израиля, можно разделить на 2 категории:
- Механические. Текущая кровь свертывается реже. Любая физическая активность обеспечивает хорошую циркуляцию крови. Поэтому в клинике Топ Ихилов практикуется ранняя активизация пациента: уже на 2-й день после операции медперсонал просит больного вставать и ходить. Применяются также специальные упражнения, способствующие усилению кровотока.
- Медикаментозные. Пациентам, перенесшим хирургическое вмешательство в области бедер и колен, израильские врачи назначают лекарства, замедляющие процесс свертывания крови и предупреждающие тромбообразование.

Инфекции
Любое хирургическое вмешательство сопряжено с риском инфекции. Однако инфекционные заболевания наблюдаются менее чем у 1% пациентов, перенесших операцию на позвоночнике.
Инфекция либо поражает только кожу в месте разреза, либо распространяется в более глубокие ткани, окружающие спинной мозг и позвонки.
В Израиле хирурги принимают все возможные меры предосторожности, позволяющие избежать инфицирования операционной раны. Перед операцией пациенту могут назначить антибиотики – в особенности если в ходе процедуры будет использоваться костный трансплантат, металлические винты или пластины. Применение антибиотиков снижает риск заражения.
Травма спинного мозга
Любая операция на позвоночнике сопряжена с риском повреждения спинного мозга. Травма может привести к тяжелым поражениям нервов или верхней оболочки спинного мозга. Это может вызвать паралич отдельных частей тела – все зависит от того, какие именно нервы получили повреждения.
Избежать таких осложнений позволяет навигационная система Spine Assist, которая применяется в Израиле. Компьютерное 3D-моделирование поврежденного участка позвоночника дает возможность израильским врачам точно спланировать операцию.
Информация подготовлена специалистами клиники Топ Ихилов
Читайте также: