Инфекция на коже на плечах
Кожа — это самый большой, выносливый и в то же время хрупкий орган человека. Как и сердце, печень или желудок, она имеет сложную структуру, выполняет жизненно важные функции, а ее здоровье является непременным условием хорошего самочувствия человека в целом. И точно так же, как и другие органы, кожа чрезвычайно уязвима перед патологическими процессами.
Особенность кожных заболеваний состоит в том, что они становятся очевидны с самых ранних стадий. Отчасти это помогает больному приступить к лечению незамедлительно. С другой стороны, кожные заболевания доставляют людям выраженный психологический дискомфорт, особенно когда быстро устранить симптомы не представляется возможным. Поэтому диагностика и лечение любых дерматологических болезней — это необходимое условие возвращения к полноценной жизни.
Это интересно!
Кожа — действительно самый большой по протяженности орган человека. Она занимает почти 2 м 2 , содержит более трех миллионов потовых желез по всему телу, а микробиом кожи в несколько тысяч раз превышает численность всего человечества [1] .
Виды заболеваний кожи
Причин, по которым возникают болезни кожных покровов, множество. Это могут быть как внешние факторы — сюда относится травмирующее влияние окружающей среды, так и внутренние, когда на коже сказываются проблемы иммунной и эндокринной систем, желудочно-кишечного тракта и так далее.
Справка
Каждый слой кожи подвержен специфическим заболеваниям. Так, к патологиям эпидермиса можно отнести чесотку и псориаз, к болезням дермы — фурункулез и гидраденит, а подкожно-жировая клетчатка может страдать от целлюлита и липомы. Некоторые болезненные состояния, например ожоги, могут затрагивать сразу все слои кожи.
Патологии кожи можно разделить на инфекционные и неинфекционные, но деление это справедливо не всегда. Например, себорейный дерматит вызывает грибок, который обитает на поверхности эпидермиса у абсолютно всех людей, но проявляет себя только при нарушении иммунитета. К тому же инфекции часто присоединяются уже в разгаре патологического процесса: у больных с псориазом нередко возникают гнойные язвочки, являющиеся следствием бактериального поражения кожи.
Особое значение в дерматологии имеют хронические кожные заболевания. В отличие от острых инфекционных процессов, они сопровождают человека в течение продолжительных периодов жизни и требуют последовательной терапии. Чаще всего развиваются под воздействием самых разных внешних и внутренних факторов: от паразитарной инвазии до перенесенного стресса.
Предрасположенность к некоторым заболеваниям кожи может наследоваться: многие отмечают, что такие проблемы, как юношеские угри, у детей и их родителей проявляются сходным образом. Статистически наиболее распространенной группой кожных заболеваний, которые становятся причиной для обращения к доктору, являются дерматозы и дерматиты — болезни неинфекционной природы, сопровождающиеся зудом, шелушением и изменением цвета кожи. Они наблюдаются и у детей, и у взрослых, которые страдают аллергиями и иммунодефицитами.
Заподозрить у себя или у ребенка кожное заболевание просто. В норме покровы тела имеют равномерную окраску, умеренную влажность и гладкую поверхность, а нарушение любого из этих критериев или появление неприятных ощущений, зуда и боли — уже повод для тревоги. Еще до визита к врачу хочется выяснить, насколько это состояние опасно и как обезопасить себя и близких.
Дерматиты и дерматозы, а также псориаз, не заразны, но способны значительно ухудшить физическое и психологическое состояние человека, поэтому при первых признаках недуга стоит показаться дерматологу.
- Атопический дерматит, или нейродермит, — патология аллергической природы, которая проявляется приступами зуда, сухостью, шелушениями, покраснениями и высыпаниями, локализованными на лице и шее, на волосистой части головы и в естественных кожных складках — в подмышках, в локтевых и коленных ямках, в паху, на ягодицах и так далее. Выделяют младенческий — от двух месяцев, детский — от двух лет, и подростковый или взрослый — старше 13 лет, атопический дерматит. Он может протекать как в легкой, так и в тяжелой форме, причиняя серьезные страдания. В лечении атопического дерматита важен комплексный подход: очищение организма, нормализация пищеварения, диетотерапия, исключение провоцирующих факторов (из рациона и из внешней среды), наружная терапия для устранения видимых симптомов, а в некоторых случаях и системная фармакотерапия. Если атопический дерматит не удается вылечить в младенчестве, то он будет сопровождать человека всю жизнь в легкой, среднетяжелой или тяжелой форме с периодическими рецидивами [3] .
- Аллергический дерматит часто возникает и у взрослых, и у детей как реакция на пищевой или контактный раздражитель. Пищевая аллергия проявляется в виде зуда, отечности, мелких и крупных пузырей, наполненных жидкостью, и наступает в течение 24 часов с того момента, как аллерген попал в организм. Иногда пузыри лопаются, образуя обширные мокнущие очаги, которые могут нагнаиваться вследствие присоединения вторичной инфекции. Локализация аллергической сыпи может быть индивидуальной, но обычно сыпь проявляется в одних и тех же местах, с той же интенсивностью и площадью высыпаний.
При контактной аллергии подобная воспалительная реакция и изменения на коже наблюдаются лишь в той части тела, которая непосредственно контактировала с аллергеном. Например, при реакции на краску для волос покраснение, зуд и отечность возникнут на голове, а при непереносимости определенных металлов — на шее, где человек носит цепочку, или в области живота, которая соприкасалась с пряжкой ремня. Также аллергеном могут быть лекарственные препараты, косметика и парфюмерия, мыло, растения, резиновые изделия, клей. Некоторые вещества вызывают повышение чувствительности кожи к воздействию солнечных лучей — фотосенсибилизацию, и при этом возникает фотодерматит, являющийся разновидностью аллергического. В этом случае высыпания возникают на открытых участках кожи, не защищенных одеждой от солнца [4] . Ключевым фактором в лечении аллергических дерматитов является выявление и устранение аллергена, а также терапия местными средствами для устранения зуда, воспалительной реакции, для защиты от инфекции и восстановления поврежденной кожи.
Дерматозы
Его не случайно выделяют в отдельную группу: это одно из самых тяжелых хронических кожных заболеваний, которое отличается непредсказуемым течением и туманным механизмом возникновения. Эта болезнь встречается у 1–2% населения развитых стран вне зависимости от возраста, пола, социального статуса и образа жизни (хотя отмечено, что чаще псориаз возникает на фоне сильного стресса) [8] . Псориатические бляшки проявляются практически повсеместно — на локтевых и коленных сгибах, волосистой части головы, подошвах и ладонях, в области крестца и поясницы. Отметины имеют размер от нескольких миллиметров до нескольких сантиметров и нередко сливаются в единые пятна. Бляшки при псориазе имеют чешуйчатую структуру, при отделении чешуек кожа под ними блестит и иногда кровоточит. Кроме обыкновенного (вульгарного) псориаза распространен себорейный псориаз, при котором чешуйки имеют желтоватый оттенок. Болезнь может поражать не только кожу, но также ногти и суставы, вызывая псориатический артрит.
Кожных заболеваний много, но лечебные принципы при каждом из них сходны: для победы над недугом требуется сочетание системной и местной терапии. Первая подразумевает прием таблетированных препаратов и инъекции, направленные на устранение внутренних патологических механизмов: подавляются воспалительные и аллергические реакции, нормализуется работа эндокринной и нервной систем и так далее. Системное лечение каждого из перечисленных выше заболеваний имеет свои особенности и, как правило, назначается в периоды тяжелых обострений.
Местная терапия направлена непосредственно на устранение симптомов недуга, сокращение частоты рецидивов и улучшение качества жизни больного — устранение зуда, шелушений, болезненных ощущений и косметических дефектов. Ее преимущество заключается в отсутствии системных побочных эффектов, а также в направленном действии. Местно применяемые средства подразделяются на лекарственные и уходовые.
Наружная терапия применяется в первую очередь для того, чтобы как можно быстрее сделать кожу более привлекательной. Некоторые вещества, используемые с этой целью, подойдут и для людей со здоровой, но сухой и чувствительной кожей, страдающей от трещин и шелушения. Оптимальным вариантом считаются средства с эмолиентами. Эмолиенты — это жироподобная составляющая косметики, вещества, способные создавать защитный липидный слой на поверхности кожи. По составу эмолиенты являются эмульсиями, где жировые компоненты составляют от 3% до 25%. Традиционно с этой целью используются масло жожоба, касторовое масло, пчелиный воск, ланолин и многие другие.
На аптечных прилавках сегодня представлено множество средств, способных помочь вам облегчить зуд и снять воспаление на коже. Однако не забывайте, что начинать лечение лучше с консультации у специалиста, это поможет установить точную причину заболевания кожи и разработать курс терапии, направленный на скорейшее выздоровление.
Благодаря своему составу крем способствует глубокому увлажнению кожи, повышению ее защитных функций и восстановлению гидролипидного барьера. Основные действующие вещества — ключевые липиды кожи (линоленовая и линолевая кислоты) и важные структурные элементы рогового слоя: холестерол и керамиды (церамиды). Именно эти элементы скрепляют между собой ороговевшие чешуйки верхнего слоя кожи и обеспечивают ее прочность.
- Витамин F (комбинация полиненасыщенных жирных кислот: линоленовая, линолевая и арахидоновая) смягчает, увлажняет и повышает защитные свойства кожи.
- Керамиды, или церамиды (Ceramide NP, Ceramid AP, Ceramid EOP) — воскообразные липиды, которые удерживают влагу в коже, препятствуя ее испарению, и участвуют в обновлении естественного защитного слоя.
- Холестерол (Cholesterol) — один из основных структурных элементов липидного барьера кожи — гидролипидной пленки, который, будучи эмолиентом и увлажнителем, препятствует сухости, вялости, тусклости кожи.
Среди других компонентов, помогающих коже поддерживать необходимый уровень влаги длительный период времени, — гидроксиэтилмочевина (Hydroxyethyl Urea), которая способна удерживать влагу в количестве до 82% своего веса. Она занимает первое место по степени увлажнения поверхностных слоев кожи, опережая в этом даже гиалуроновую кислоту.
Сквален (Squalene) — еще один высококачественный эмолиент, источник жирных кислот для кожи. Обладая высокой проникающей способностью, он нормализует кожное дыхание, препятствует потере влаги и обеспечивает приятные тактильные ощущения. А аллантоин (Allantoin) способствует заживлению и восстановлению кожи, поддержанию защитного барьера, обладает вяжущим и противовоспалительным эффектом. Он ускоряет процессы регенерации тканей, одновременно смягчая роговой слой и ускоряя отделение отмерших клеток.
Чесотка – это заразное заболевание, которое является одним из наиболее распространенных заболеваний в дерматологии.
Чесотка – это паразитарное инфекционное заболевание, которое возникает вследствие внедрения в кожу чесоточных клещей, невидимых невооруженным глазом.

Чесоточный клещ Sarcoptes scabiei – не насекомое, а представитель арахнид. Длина самки чесоточного клеща составляет около 0,5 мм. Живет она около месяца. Самки проделывают ходы под роговым слоем кожи, откладывая там ежедневно по 2–3 яйца, из которых вылупляются личинки, которые в свою очередь проходят несколько стадий развития и превращаются во взрослые особи. И все это происходит в коже пациента. Там же они оставляют продукты своей жизнедеятельности. Затем они поднимаются на поверхность кожи и спариваются. Самцы, оплодотворив самку, вскоре погибают. А оплодотворенная самка внедряется в кожу прежнего или нового хозяина.
Покинув хозяина, чесоточный клещ при комнатной температуре способен прожить 2–3 суток, но при кипячении или на морозе они гибнут почти сразу.
Заражаются чесоткой обычно при тесном контакте с больным человеком (например, лежа в постели), или через какие-либо общие с ним предметы, например, одежду или постельное белье, а также в раздевалках бань или при половом контакте.
Заболевание может развиваться бессимптомно на протяжении нескольких недель. Однако уже вскоре появляется первый и главный симптомом – сильный зуд пораженных участков кожи, который усиливается ночью, когда паразиты активизируются.
Вызывает зуд присутствие клеща в коже и его жизнедеятельность, что является своеобразной аллергией на клеща. Поэтому при первом заражении зуд и появляется только через несколько недель (пока не сформируется аллергический ответ), но при повторном заражении – человек начинает чесаться уже в первые сутки. Кстати, потому заболевание так и называется – чесотка, так как при ней все чешутся.
В итоге больной расчесывает кожу, что часто приводит к проникновению в организм других инфекций, обычно стафилококков и стрептококков. На коже обнаруживаются высыпания, в виде мелких узелков с пузырьками (сыпь), а также могут наблюдаться серые извилистые полоски на коже – чесоточные ходы.
Чаще всего зонами поражения становятся складки кожи между пальцами, области предплечья, живота, ягодиц, бедер, внутренняя сторона запястий. Кожа лица и волосистой части головы поражается сравнительно редко, в основном, у детей.
Присоединение вторичной инфекции может приводить к образованию гнойников. Возможны осложнения основного заболевания в виде дерматита, гнойного поражения кожи, лимфаденита, возникновения фурункулов и абсцессов.
Демодекс — железничный клещ (лат. Demodex folliculorum), который паразитирует в сальных железах и железах хрящей век, а также в волосяных фолликулах человека и млекопитающих.
Клещ обитает в устьях волосяных фолликулов, особенно в устьях волосяных фолликулов ресниц и бровей, в протоках сальных желез кожи лица. Однако может существовать и вне этой среды.
Демодекс считается условно-патогенным микроорганизмом, так как в небольшом количестве он обитает и на здоровой коже лица, особенно если кожа жирная (его обнаруживают примерно у 96-98% людей). Активизирование деятельности клещей и увеличение их количества происходит под влиянием некоторых факторов (ослабленный иммунитет, хронические заболевания желудочно-кишечного тракта, заболевания эндокринной системы, стрессовое состояние), что и становится причиной развития демодекоза.

Патологическое увеличение количества микроорганизмов приводит к появлению клинических симптомом демодекоза: на коже лица возникают угри и высыпания, схожие с проявлениями розацеа и розовых угрей. Чаще всего они локализуются на носу, лбу, подбородке, щеках, иногда – на веках. Субъективно больной может ощущать зуд кожи. Если демодекс поражает кожу век, появляется сильный зуд, происходит покраснение глаз, может начаться выпадение ресниц.Педикулезом называется, как известно, банальное наличие вшей. Это название происходит от латинского имени этого насекомого — Pediculus. Есть три вида вшей, способных жить на теле человека: волосяная, лобковая и платяная. Первая любит жить в волосах головы, вторая — преимущественно на волосяном покрове половых органов, третья — в одежде. Первая и вторая встречаются чаще. Раньше педикулезу придавалось такое колоссальное значение только потому, что вошь является биологическим переносчиком возбудителя сыпного тифа. Сейчас опасность этой инфекции в развитых странах ничтожна. Однако жить в соседстве с этими насекомыми никто не хочет по понятным причинам.Вошь— довольно живучее насекомое, поэтому простое 
мытье головы не способно уничтожить ни ее, ни откладываемые ею яйца. То же относится и к обычной стирке белья в теплой воде. Стиральный порошок не уничтожает этих маленьких бестий. Только высокая температура (кипячение или обработка паром).Проявления педикулеза — кожный зуд в области волос на голове и в других местах. При внимательном изучении можно обнаружить как самих насекомых, имеющих размер около 1 миллиметра, так и яйца, которые они откладывают.Лишай – это термин, объединяющий ряд заболеваний кожи, для которых характерны нарушение ее пигментации (потемнение или осветление, изменение цвета), зуд и шелушение. Лишай вызывается грибками или вирусами. Некоторые виды заболевания могут передаваться от человека к человеку. Другими разновидностями лишая можно заразиться при контакте с больными животными.
Течение заболевания зависит от того, какой микроорганизм является его возбудителем. Обычно лишай проявляется в виде высыпаний на коже красноватого или розового цвета с неровными краями. Чаще всего, лишай поражает людей со слабой иммунной системой, организм которых не может противостоять вирусной или грибковой инфекции. Это дети, а также взрослые, перенесшие тяжелую болезнь, испытавшие сильный стресс или переохлаждение.
Болезни кожи – это не изолированная патология, которая поражает защитный барьер, а системное проявление нарушения работы внутренних органов и иммунной системы. Они поражают взрослых и детей. Могут длиться годами и привести к инвалидности, или самостоятельно исчезнуть за 2 недели.
Знать распространенные проблемы с кожей – значит иметь возможность вылечить их на ранней стадии и предотвратить тяжелые болезни внутренних органов.
Как определить проблемы с кожей
У вас зудит кожа, она повреждена, покрывается сыпью или странными пятнами? Воспаление кожи, изменение ее рельефа или цвета, появление пятен может возникать из-за инфицирования, механического повреждения и контакта с аллергеном.
Если в последнее время вы заметили изменения кожи, проконсультируйтесь и пройдите осмотр у дерматолога. Большинство патологий кожи не опасны, однако некоторые из них могут сигнализировать о серьезных заболеваниях организма.
Опоясывающий лишай
Множество выступающих точек превращаются в болезненные волдыри, которые зудят, повышают температуру тела, покалывают и становятся чувствительными к прикосновениям. Опоясывающий герпес появляется в любой области тела, но чаще всего на туловище и ягодицах.
Обострение длится 2 недели, после чего наступает самостоятельное излечение болезни. Недуг уйдет, но некоторые симптомы могут остаться: онемение, боль и зуд. Они могут вас мучать от нескольких месяцев до нескольких лет, вплоть до конца жизни.
Опоясывающий лишай лечится противовирусными препаратами, мазями с глюкокортикоидами, нестероидными противовоспалительными средствами и антидепрессантами.
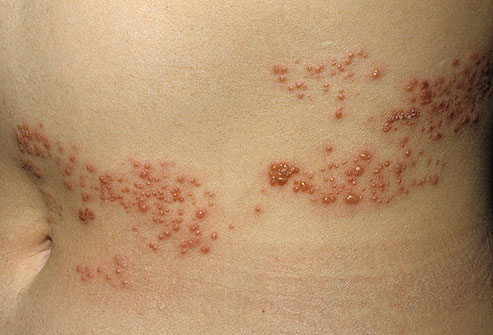
Крапивница
Крапивная сыпь сопровождается появлением приподнятых над кожей бледно-розовых волдырей. Они соединяются между собой, вызывают чувство жжения и сильно зудят. Внешне это похоже на ожог от крапивы. Крапивная сыпь появляется в любой части тела. Длится от нескольких минут, до нескольких дней.
Крапивница появляется в результате контакта организма и аллергенов: антибиотиков, рентген-контрастных веществ, пищи, продуктов жизнедеятельности насекомых или пищевых добавок. Для лечения крапивницы назначаются антигистаминные лекарства и глюкокортикоиды.
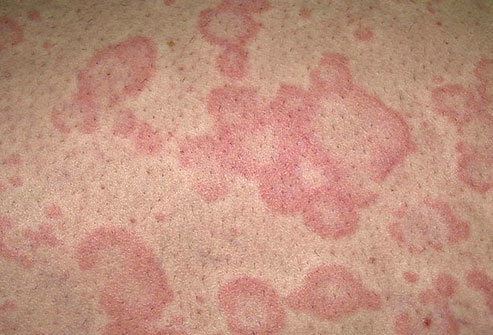
Псориаз
Плотные красные пятна на коже, которые покрываются серебристыми или белыми чешуйками – типичный признак псориаза. Недуг поражает всех людей, независимо от пола и возраста, однако чаще всего болезнь возникает в возрасте от 15 до 25 лет. Чешуйки появляются в результате неправильной работы иммунной системы. Псориатические папулы возникают на локтях, коленях, пояснице и коже головы.
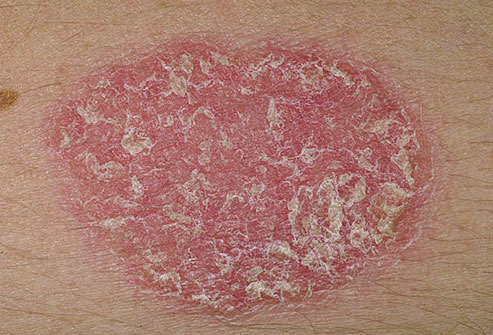
Болезнь лечится антипсориатическими средствами, иммунодепрессантами, фототерапией и психотерапией. Псориаз тяжело поддается терапии: со временем болезнь приобретает хроническое и медленно прогрессирующее течение. Современные лекарства устраняют только симптомы, но не причину. Запущенный псориаз может привести к инвалидности.
Экзема
Экзема – это собирательный термин для нескольких патологий, которые проявляются воспалением, покраснением, зудом и сухостью кожи. Болезнь вызывается раздражителями (например, мылом или кремом), аллергенами и заболеваниями внутренних органов. Экзема появляется на локтях, ладонях и в складках кожи.
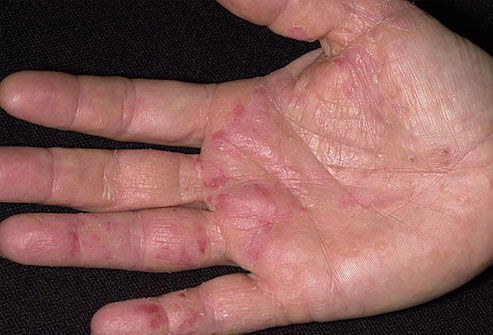
Для лечения экземы используются мази с глюкокортикоидами и антибиотиками, антигистаминные средства и транквилизаторы. Чтобы предотвратить экзему, следует закаливать организм и лечить болезни органов желудочно-кишечного тракта.
Розовые угри
Заболевание характеризуется покраснением и расширением поверхностных сосудов кожи лица, отеком и сыпью. Недуг провоцируется болезнями органов пищеварения, клещами, гормональными нарушениями, ослаблением иммунитета, чрезмерным солнечным облучением и алкоголем.
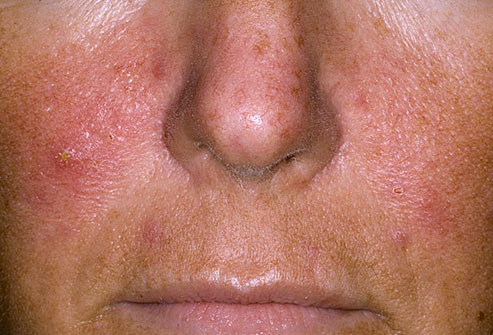
Розацеа располагается на лбу, щеках, носу и подбородке. С прогрессированием болезни утолщается кожа лица, возникают шишки и образуются гнойные прыщи. Розовые угри лечатся лазерной терапией, противомикробными лекарствами и антибиотиками.
Герпес
Вирус простого герпеса образует на губах или носу маленькие болезненные пузырьки с жидкостью. Перед появлением пузырьков возникает зуд, жжение кожи, озноб и общее недомогание. Герпес провоцируется:
- лихорадкой;
- избыточным солнечным облучением;
- психоэмоциональными стрессами;
- гормональными изменениями.
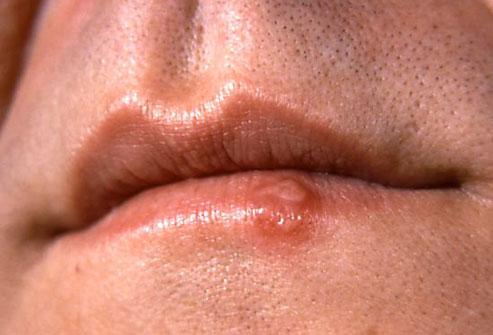
Пока не существует специфического лечения герпеса. Сейчас врачи применяют противовирусные препараты и генотерапию. Если на коже образуются язвы с гноем, которые быстро распространяются по лицу, поднимается температура тела или болят глаза, чувствуете недомогание и сильную головную боль, позвоните своему лечащему врачу. Так вы предупредите осложнения со стороны головного мозга.
Ожоги растений
Контакт с борщевиком, крапивой, пастернаком луговым или лютиком вызывает раздражение кожи, зуд, покраснение и сыпь. Через 12–72 часа после прикосновения возникают болезненные припухлости и волдыри. В среднем симптоматика длится от 1 до 2 недель.
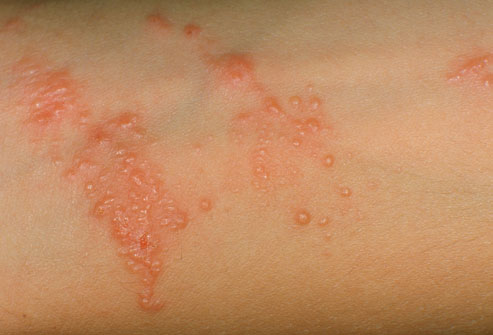
После контакта с предполагаемым опасным растением следует немедленно промыть кожу теплой водой с мылом. После этого закройте поврежденный участок одеждой или забинтуйте его. Это нужно для того, чтобы солнечные лучи не попали на кожу. Если вы обнаружили ожог через 1–2 дня после контакта, обработайте кожу антисептиком и наложите стерильную повязку. Если чувствуете недомогание, повышение температуры или сильную головную боль, обратитесь к своему лечащему врачу.
Раздражение после бритья
После бритья острый край волоска может скрутиться и врасти в кожу. Это вызывает боль, раздражение, прыщи и иногда шрамы. Чтобы не дать волосам врасти и повредить кожу, перед бритьем примите теплый или горячий душ. В процессе бриться ведите лезвие по направлению роста волос и не оттягивайте кожу, пока проводите бритву. Для более мягкого контакта лезвия и кожи используйте пену или крем для бритья. После окончания процедуры смойте пену холодной водой и нанесите увлажняющий крем.
Папилломы
Это маленькие сосочки телесного или слегка затемненного цвета, которые крепятся ножкой и свисают с кожи. Появляются на спине, под грудью и на груди, в области подмышечных впадин, в паху. Папилломы чаще всего возникают у женщин среднего и пожилого возраста.
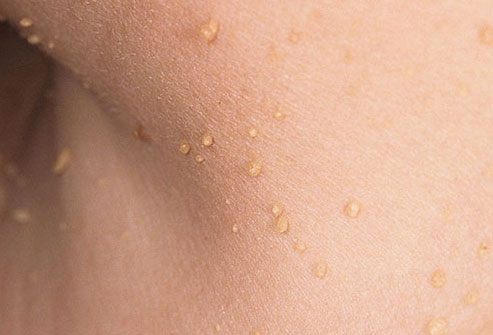
Образования на коже не опасны и несут только косметический дефект (в отличие от папиллом слизистой оболочки носа, глотки, гортани, мочевого пузыря). Они не болят и не воспаляются. Если вы хотите избавиться от папиллом, обратитесь к врачу. Он удалит сосочки при помощи малоинвазивных методов хирургии.
Прыщи
Когда кожа избыточно выделяет кожное сало, закупориваются поры. Участок кожи воспаляется и на его месте образуется прыщ. Акне провоцируются психоэмоциональными стрессами, повышенной влажностью, менструациями и болезнями органов пищеварения.
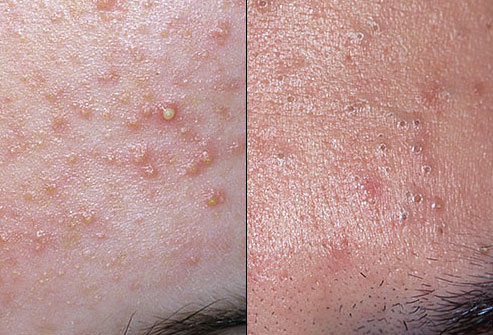
Прыщи могут образовываться на лице, груди и спине – в местах с наибольшим количеством сальных желез. Если давить прыщи, на их месте инфицируется кожа и могут образоваться шрамы. Чтобы предупредить акне, держите наиболее жирные участки кожи в чистоте при помощи мыла.
Грибок стопы
Грибковая инфекция стопы отслаивает верхние слои кожи, вызывает покраснение, зуд и чувство жжения. Патология осложняется волдырями и воспалением. Это заразная болезнь, которая передается через прямой контакт. Например, вы используете общие тапочки в бассейне или сауне. Чтобы предотвратить грибковую инфекцию, всегда берите свою обувь в общественные места.
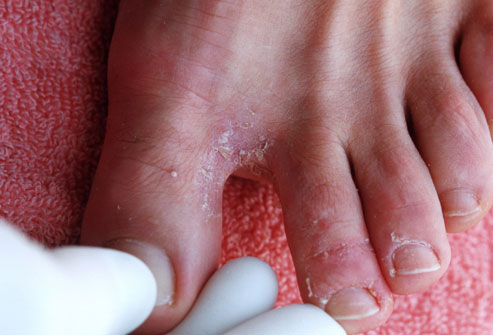
Грибок стопы лечится противогрибковыми средствами. Так как возникает зуд, частыми расчесами вы можете повредить кожу: на ней образуются микротрещины и ранки. Это может осложниться вторичной бактериальной инфекцией. В таком случае врач назначит антибиотики. В период лечения держите ноги в сухости и чистоте. Для этого используйте дезодоранты для стоп и мыло.
Родинки
Появляются до 20 лет жизни на любой части тела. Родинки (невусы) окрашены в черный или коричневый цвет. Возникают по одной или сливаются в группы. Со временем текстура родинок меняется: могут приподниматься над поверхностью кожи или меняться в цвете. Размеры родинок варьируют от 0.5 мм до 1 см в диаметре.
Причины развития родинок:
- наследственная предрасположенность;
- долгое пребывание под солнцем;
- гормональные сдвиги;
- высокая доза ионизирующего излучения.
Чтобы контролировать изменения родинок, раз в год проходите осмотр у врача. Если заметили, что у родинки неровные края или она часто меняет цвет, кровоточит или зудит, немедленно обратитесь к врачу. Так вы предупредите меланому – опасное злокачественное новообразование кожи.
Возрастные пятна
Хоть эти пятна и возникают с возрастом, они не вызваны старением. Они образуются, если слишком долго пребывать на солнце и не использовать защитные крема. Пигментные пятна появляются на руках, внешней стороне ладони и лице. Чтобы избавиться от них, используйте отбеливающие средства для кожи или пилинг. Возрастные пятна можно легко спутать с меланомой – раком кожи. Чтобы исключить рак, пройдите осмотр у врача.
Розовый лишай
Чаще всего страдают люди от 10 до 35 лет. Недуг начинается безобидно: на теле возникает одна папула розового цвета диаметром 2 см. Это материнская бляшка, центральная часть которой приобретает желтый оттенок. Она сморщивается и шелушится. Спустя несколько дней после первой папулы на теле появляется множество зудящих овальных розовых пятен диаметром от 0.5 до 1 см. Это не заразная болезнь: она возникает из-за ослабления иммунитета. Через 2 месяца лишай излечивается самостоятельно.
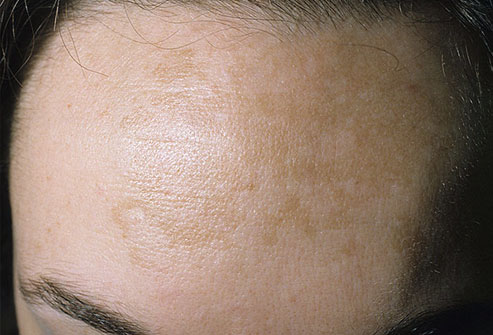
Мелазма
Бородавки
Это новообразования кожи, которые возникают из-за инфицирования вирусом папилломы после прямого контакта с больным. У здорового человека иммунитет сдерживает развитие вируса. Однако при его ослаблении инфекция активируется.
Бородавки возникают у людей всех возрастов. Они имеют вид сухих ограниченных возвышений с неровными краями. Их размеры варьируются от булавочной головки до вишни. Бородавки возникают по одной или сливаются в группы. Подошвенные бородавки появляются в местах трения стопы и обуви. Люди, которые страдают чрезмерной потливостью, имеют выше шанс развития бородавки.
Эти образования безвредны, но могут мешать ходить или выполнять ручную работу. Если они снижают качество жизни или трудоспособность, обратитесь к врачу. Он назначит препараты на основе салициловой и трихлоруксусной кислоты, или удалит новообразование малоинвазивными методами – электрокоагуляцией или криодеструкцией.
Себорейный кератоз
Это доброкачественная опухоль кожи. Себорейные кератомы возникают в любой части тела, кроме подошв и ладоней. 80% случаев болезни приходится на людей старше 50 лет. Себорейный кератоз проявляется желто-коричневыми пятнами, которые со временем темнеют и трансформируются в выпуклые бляшки. Диаметр кератом варьирует от 2–3 мм до нескольких см.
Недуг провоцируются чрезмерным солнечным облучением, наследственной предрасположенностью, вирусом папилломы человека и дефектами иммунной системы.
Себорейный кератоз лечится малоинвазивными методами: электрокоагуляцией, криодеструкцией, кюретажем или лазерным удалением.
Читайте также:


