Инфекционный бурсит кто лечить
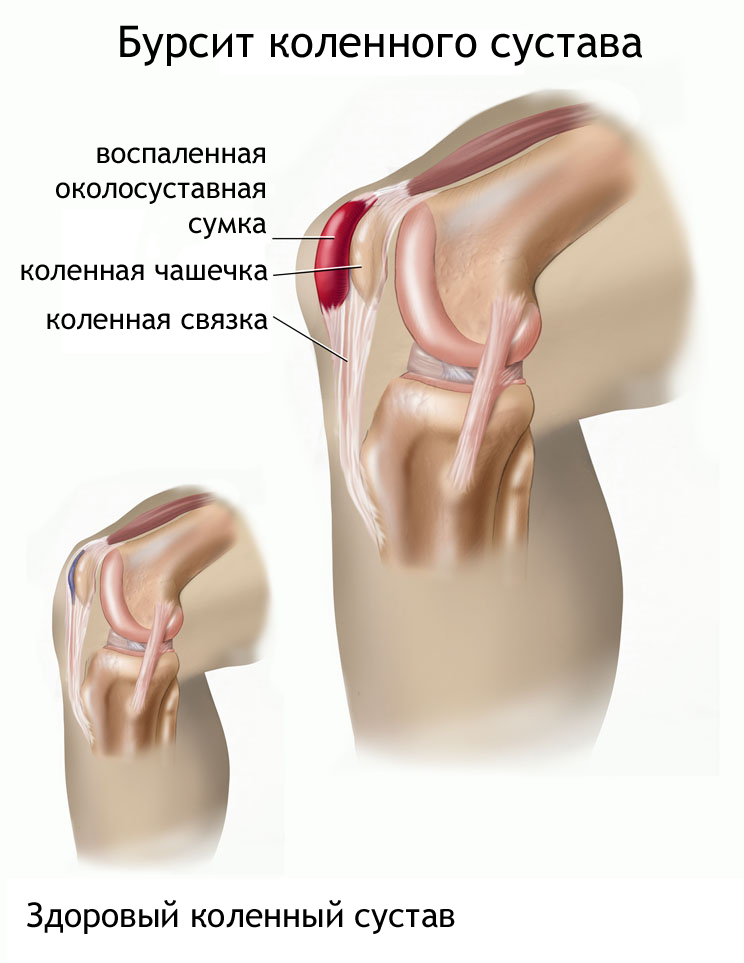
Бурсит - это воспаление одной или нескольких околосуставных сумок (бурс), расположенных между мягкими тканями (сухожилиями, фасциями, мышцами) и выступающими участками костей. Основное назначение околосуставных сумок - уменьшение трения и облегчение движения между этими структурами.
Форма и размеры околосуставных сумок различны, отличаются индивидуальными особенностями 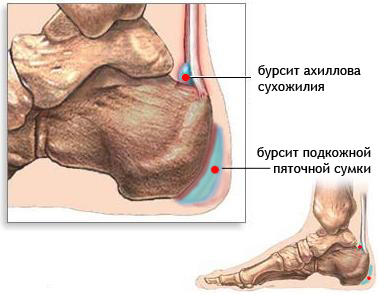
строения, но все они изнутри выстланы синовиальной оболочкой, которая может образовывать углубления и карманы, заполненные внутрисуставной жидкостью. Некоторые из синовиальных сумок сообщаются с полостью сустава, поэтому воспалительный процесс, протекающий с образованием экссудата (выпота) в полости сустава, ведет к появлению бурсита.
Содержимое околосуставных сумок может быть различным: серозным, гнойным геморрагическим и содержать различные клеточные элементы, биологически активные вещества различного происхождения, минеральные компоненты, а также микроорганизмы при бактериальной и вирусной природе артритов.
Причины появления бурситов разнообразны, но наиболее часто они возникают:
- при длительных, часто повторяющихся, однообразных движениях (у спортсменов, у лиц, чья работа связана с постоянным пребыванием в вынужденном положении: с согнутыми в локтевых суставах руками, постоянном поднимании рук на уровне плеч, сгибаниях в коленных суставах, при длительной ходьбе и т.д.).
- при механических повреждениях, хронических микротравмах (падениях, ушибах и т.п.). Они часто сопровождаются повреждением мелких сосудов, поэтому при острых травмах содержимое околосуставных сумок бывает геморрагическим, то есть содержит примесь крови.
![]()
- при аутоиммунных, аллергических, воспалительных процессах (например, при ревматоидном полиартрите, при реактивных артритах, при коллагенозах) содержимое синовиальных сумок чаще всего серозного характера и может исчезать со стиханием обострения и появляться вновь при сезонном обострении заболевания.
- при нарушении обмена веществ в организме в синовиальной жидкости содержатся продукты тканевого обмена, поддерживающие воспаление в суставе, например, при подагре – соли мочевой кислоты, при хондрокальцинозе – кристаллы пирофосфата кальция и т.д.
- при инфекционных заболеваниях (например, при бруцеллезе, гонорее, туберкулезе, сепсисе, ВИЧ, вирусных гепатитах), когда инфекция попадает в сустав гематогенным или лимфогенным путем, или же при непосредственном попадании инфекции во время травмы (порезах, переломах и т.д.)
При этом бурсит может протекать как однократный острый процесс, например, при травмах, или как хронический, рецидивирующий, например, при ревматоидном полиартрите, при коллагенозах.
В тех случаях, когда околосуставные сумки расположены более глубоко, под мышцами (в области тазобедренного сустава или в области плеча, например, под дельтовидной мышцей), то локальной выпуклости не наблюдается, но больные отмечают отечность сустава, менее четко локализованную боль в нем и ограничение из-за этого определенного вида движений. Боли эти нередко усиливаются по ночам, при перемене погоды.
Диагностика бурситов обычно у врача не вызывает особых затруднений, но при необходимости подкрепляется данными ультразвукового и рентгенологического исследования (более информативна в этом случае компьютерная томография), МРТ.
При выраженном бурсите проводится пункция с аспирацией синовиальной жидкости и дальнейшим ее исследованием (биохимическим, цитологическим, иммунологическим, а также при необходимости – определением микрофлоры и ее чувствительности к антибактериальным препаратам).
Мы хорошо знакомы с этим видом патологии и проконсультируем вас по всем возникшим вопросам, а при необходимости сразу же проведут дополнительное обследование. После установления точного диагноза и причины заболевания вам будет подобрано оптимальное и эффективное лечение.
- В первые дни заболевания необходимо ограничение двигательной активности. С этой целью рекомендуется использовать специальные лангеты, фиксирующие повязки, в некоторых случаях – постельный режим.
![]()
Обезболивание и противовоспалительная терапия (анальгетики, нестероидные противовоспалительные препараты, местная терапия - компрессы с димексидом).- В некоторых случаях наиболее эффективно проведение пункции синовиальной сумки с аспирацией содержимого и введением в нее лекарственных препаратов (глюкокортикоидов, антибиотиков и др.).
- При наличии гнойного содержимого пациенту предлагают лечение с дренированием полости сустава на фоне интенсивной антибактериальной терапии. При неэффективности консервативной терапии проводится хирургическая операция – иссечение синовиальной сумки.
Для предупреждения рецидивов бурсита пациентам, работа которых связана с повышенной нагрузкой на суставы, рекомендуется носить фиксирующие повязки, делать перерывы в работе, а в некоторых случаях возникает необходимость в смене профессии или прекращении занятий видами спорта, приводящими к развитию болезни.
Узнать более подробно о лечении локтевого, коленного, плечевого и других видах бурсита, ценах и записаться на прием можно у наших администраторов. Наши телефоны и схема проезда на странице Контакты
Звоните! Мы будем рады Вам помочь!
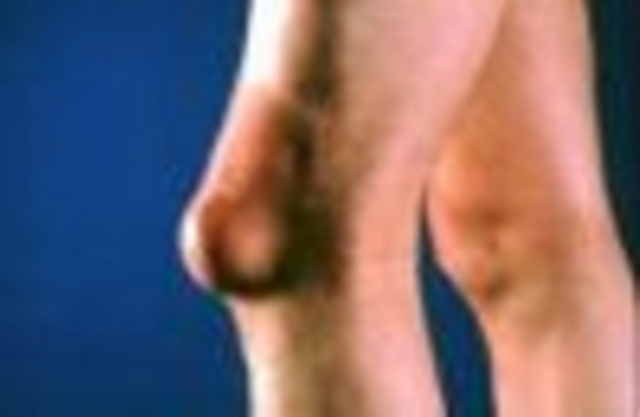

Многие считают бурсит профессиональным заболеванием, так как его нередко наблюдают у борцов, тяжелоатлетов и других спортсменов. Голеностопный или коленный бурсит можно встретить у бегунов или любителей паркура.
Бурсит – заболевание, при котором воспаляются суставные сумки (бурсы), сопровождающееся повышенным образованием и накоплением в их полостях экссудата (жидкости).
Симптомы и диагностика
Симптомы бурсита:
- боль в области суставов (чаще коленного или локтевого);
- отек и покраснение вокруг сустава;
- ограничение объема движений;
- повышение температуры в области сустава.
Методы диагностики:
- обследование у хирурга;
- рентгенография больного сустава;
- УЗИ сустава;
- пункция полости суставной сумки, с бактериологическим исследованием полученной жидкости.
Заболевания с похожими симптомами: артрит, деформирующий остеоартроз.
Течение заболевания
Выделяют две формы бурсита: острую и хроническую.
Острый бурсит развивается внезапно – за 2-3 дня. Как правило, пациент просыпается и обнаруживает покраснение, отек и боль в области сустава. Обычно это случается после интенсивной нагрузки на сустав или после острого инфекционного заболевания. В течение нескольких дней симптомы нарастают, затем постепенно уменьшаются. При отсутствии лечения бурсит может перейти в хроническую стадию.
Хронический бурсит развивается постепенно, на протяжении нескольких месяцев. Он может быть как следствием острого бурсита, так и появляться на фоне других воспалительных заболеваний костей и суставов (артрит, подагра, вальгусная деформация стопы). В области сустава имеется округлая ограниченная мягкая припухлость, кожа над ней подвижна, не изменена, функция конечности не нарушена. Хронический процесс может обостряться; при этом увеличивается количество жидкости в полости суставной сумки.
Осложнения бурсита: Хронический бурсит может привести к рубцовым спайкам в суставе и снижению подвижности сустава.
Прогноз. Неблагоприятные исходы острого бурсита могут иметь место при его осложнении артритом, остеомиелитом, свищами, сепсисом.
Причины и профилактика
Причины бурсита – инфекция, проникающая в суставную сумку, механическое перенапряжение капсулы сустава при его деформации или перегрузке. Опасность развития бурсита возникает при:
- повреждениях сустава;
- перегрузках суставов;
- отложении кальция в сухожилиях;
- инфекциях;
- различных артритах (воспалениях суставов);
- подагре;
- резком увеличении физической активности.
Профилактика бурсита:
- своевременно лечить инфекционные заболевания;
- дозировать нагрузку при занятиях спортом соответственно своей подготовке;
- коррекция деформаций суставов, особенно суставов стоп.
Лечение
Лечением бурсита занимается травматолог-ортопед, хирург. Обращаться к врачу необходимо при первых признаках заболевания.Лечение острого бурсита проводится в поликлинике. При развитии хронического бурсита может потребоваться госпитализация. Во время острых болей следует придерживаться четырёх правил:
- покой — больной сустав следует обездвижить (для этого можно использовать бандажи и другие фиксаторы);
- холод — время от времени больное место нужно массировать пакетом со льдом (через ткань);
- компрессия — сжатие при помощи эластических бинтов уменьшает боль;
- подьём — повреждённый сустав желательно держать приподнятым при помощи подушек.
Цель лечения: борьба с инфекцией, профилактика осложнений, снижение частоты обострений. Назначаются: антимикробные средства, противовоспалительные и обезболивающие препараты. Дозировки и режим приёма лекарств должен определять лечащий врач в зависимости от общего состояния пациента и особенностей течения заболевания. Кроме того, при бурсите применяются физиотерапия, ударно-волновая терапия.
При хроническом бурсите, не поддающемся консервативному лечению, выполняется операция – рассечение воспаленной сумки сустава, удаление спаек и промывание антисептическими растворами.
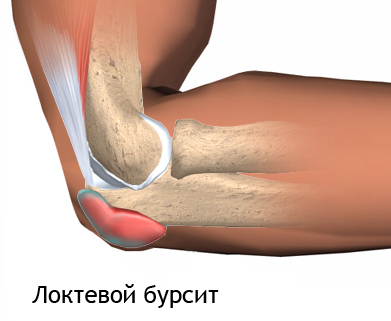
Бурсит локтевого сустава
- Общероссийская общественная организация Ассоциация травматологов-ортопедов России (АТОР)
Оглавление
Ключевые слова
- Артрит
- Бурсит локтевого сустава
- Бурса
- Свищ
Список сокращений
д.м.н. – доктор медицинских наук
к.м.н. – кандидат медицинских наук
ОА - остеоартроз
МРТ – магнитно-резонансная томография
СОЭ – скорость оседания эритроцитов
СРБ – С-реактивный белок
ПГ – простагландины
НПВП – нестероидные противовоспалительные препараты
ЖКТ – желудочно-кишечный тракт
Термины и определения
Бурса – заворот синовиальной оболочки сустава
Свищ – канал, соединяющий полость сумки с окружающей средой
Регресс процесса – уменьшение объема бурсы на фоне проводимого лечения
1. Краткая информация
Бурсит – воспалительный процесс, возникающий при раздражении слизистой синовиальной сумки, что приводит к увеличению количества воспаленных клеток и коллагена с последующим утолщением стенок бурсы.
Бурса локтевого отростка - это анатомическое образование, мешок, находящийся выше локтевого отростка под кожей. Она имеет синовиальную оболочку, но не сообщается с окружающими тканями. Она снижает трение между кожей, сухожилием трехглавой мышцы плеча, связками и костями при движении, и позволяет им плавно скользить относительно друг друга [1,2,3].
Когда синовиальная оболочка бурсы, продуцирующая жидкость, воспаляется, увеличивается ее капиллярная проницаемость и белковый экссудат собираться в бурсе, вызывая характерный отек [4,5].
В большинстве случаев бурсит локтевого сустава проходит без осложнений, однако повторные эпизоды могут возникать периодически, особенно после повторяющихся травм.
Общая частота бурсита локтевого отростка в первичном звене здравоохранения является неопределенной [20], так как большинство данных приходят из больницы исследований, которые включают только самые тяжелые случаи септического бурсита [6].
Бурсит локтевого сустава чаще встречается у:
- пациентов молодого и среднего возраста [6];
- пациентов, у которых на рабочем месте возникают регулярные травмы локтя или давление на область бурсы [6], например:
- людей, профессиональная деятельность, которых связана с однообразными механическими движениями: садоводы, механики [7,8], сантехники, кровельщики, водители грузовиков, студенты и люди, занимающиеся письменной работой и делопроизводством [8];
- спортсменов, занимающихся спортом, у которых нагрузки связаны с повторяющимся метанием над головой или сгибанием в локтевом суставе (например, бейсбол, дартс, гимнастика, тяжелая атлетика), или падением на область локтевого сустава (например, регби, футбол, хоккей) [9].
Он также встречается реже у:
- пациентов с хроническими проблемами легких (который часто опираются локтями на твердую поверхность, на уровне грудной клетки, чтобы увеличить усилие вдоха) [9];
- пациентов на гемодиализе (чье положение рук во время диализа может создавать длительное давления на локтевые суставы) [10].
М 70.2 – Бурсит локтевого сустава
М 70.3 – Другие бурситы локтевого сустава
Бурсит, как правило, классифицируются [11] на
асептический (наиболее распространенный), при котором возникают стерильные воспаления в результате различных причин и септический, при котором развивается инфекция в результате обсеменения бурсы микроорганизмами, как правило, бактериями.
Асептический бурсит развивается при:
- Травмах чрезмерных или даже легких, например, опирание на локоть [12]. Воспаление возникает из-за кровоизлияния в бурсу или за счет высвобождение медиаторов воспаления после травмы [13];
- системных заболеваниях - наиболее часто при подагре, сахарном диабете и ревматоидном артрите (внутри бурсы образуются ревматоидные узелки), редко при заболевании, таком как болезнь Бехтерева, системной красной волчанке, склеродермии [13,14];
Септический бурсит обычно происходит, когда бактерии (или, реже, другие микроорганизмы) попадают в бурсу локтевого отростка [14].
Большинство случаев септического бурсита локтевого отростка вызваны золотистым стафилококком (80-90%) и стрептококком [15].
Другие микроорганизмы, которые редко встречаются при развитии бурсита локтевого сустава: Pseudomonas, Enterobacter agglomerans, энтерококки фекальный, гемофильная и кишечная палочка. Инфекции, вызываемые кандидами, микобактериями и грибами обычно возникают только у людей, которые имеют системное заболевание или ослабленный иммунитет [15].
Факторы, предрасполагающие к септическому бурситу, включают уже существующие сумочные болезни, склонность к инфильтрации бурсы и ослабление иммунитета (например, системное лечение кортикостероидами, сахарный диабет, злоупотребление алкоголем) [16,17,18].
Осложнения септического бурсита редки и включают в себя:
- свищи, которые могут возникнуть, когда септический бурсит локтевого отростка спонтанно прорывается, или после его вскрытия и дренирования [18,19];
- инфекционные осложнения (редко), в том числе вторичный септический артрит – редко встречается потому, что сумка локтевого отростка не сообщается с локтевым суставом, за исключением некоторых случаев хронической воспалительной артропатии [18]. Тем не менее, вторичный септический артрит был зарегистрирован у людей с ревматоидным артритом [19,20], бактериемией и токсическим шоком [20], некротическим фасциитом [20] и остеомиелитом локтевого отростка от септического бурсита локтевого сустава [21].
2. Диагностика
2.1 Жалобы и анамнез
- При обследовании пациента рекомендован тщательный сбор анамнеза и проведение клинического осмотра [6].
Уровень убедительности рекомендаций В (уровень достоверности доказательств –2)
Комментарии: Существуют истории предшествующей травмы или бурсита-не понятно. Существует доказательство местного истирание кожи. Это затрудняет проведение различия между септическим и не септическим бурситом на основании клинической картины. Особенности, которые могут указывать на септический бурсит, включают: болезненность, гиперемию, гипертермию и набухание бурсы, которые прогрессируют с каждым днем.
Из анамнеза, как правило известно, что развитию бурсита, как правило, предшествовала нехарактерная большая физическая нагрузка на руки, незначительная травма, падение на область локтевого сустава, локальное переохлаждение конечности.
2.2 Физикальное обследование
- Рекомендовано обратить внимание на следующие диагностические критерии [6]:
- Отек над верхушкой локтевого отростка, который появляется в период от нескольких часов до нескольких дней с момента травмы. Может быть мягким и теплым (чаще всего безболезненный).
- Определяется флюктуация (подвижность и пластичность).
- Движения в локтевом суставе безболезненны за исключением полного сгибания, когда отекшая бурса сдавливается.
Уровень убедительности рекомендаций В (уровень достоверности доказательств –2)
2.3 Лабораторная диагностика
- Рекомендовано клинический, биохимический анализы крови, общий анализ мочи. Данные анализы позволяют определить степень активности воспалительного процесса: изменение лейкоцитарной формулы, количество лейкоцитов, уровень С-реактивного белка [5].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 2)
2.4 Инструментальная диагностика
- Рекомендована рентгенография сустава или УЗИ области поражения для дифференциальной диагностики [14].
Уровень убедительности рекомендаций В (уровень достоверности доказательств –3)
Комментарии: Это наиболее важные элементы исследования, так как позволяют уточнить, какая именно синовиальная сумка воспалилась, и является ли данное заболевание бурситом, так как подобную симптоматику могут давать и другие болезни, например, артрит, синовит, опухолевые заболевания мышечного и костного аппарата, разрывы связок и прочие.
2.5 Иная диагностика
- Рекомендована пункция синовиальной сумки с забором синовиальной жидкости для исследования в тех случаях, когда указанные методы исследования оказались малоинформативными [12].
Уровень убедительности рекомендаций С (уровень достоверности доказательств –2)
Комментарии:
Дифференциальная диагностика бурсита:
Ревматоидный артрит - весь сустав воспаляется, и обычно воспаление не локализовано. Узелки могут вызвать опухоль по области локтевого отростка, но они тверды, нет флюктуации. Другие суставы также могут быть затронуты [21].
Септический артрит – генерализованный отек сустава (с отсутствием локального отека бурсы) и существует ограниченное, болезненное движение при осмотре.
Подагра или, реже, псевдоподагра сустава (например, первый плюснефалангового сустава при подагре, или колено или запястье в псевдоподагре) возможно, были затронуты и в прошлом, и лабораторное обследование жидкости при пункции покажет наличие кристаллов. Острый приступ подагры может произойти в бурсе с наличием местных тофусов или без них.
Целлюлит - может сосуществовать с септическим бурситом локтевого отростка.
Травма (например, перелом) – выясняется анамнестически и рентгенологически.
3. Лечение
3.1 Консервативное лечение
- Рекомендовано консультирование по консервативным мерам (компрессирующие перевязки, избежание травмы сустава и обезболивание), пока симптомы не исчезнут [14].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 2)
Комментарии: Предполагается, что большинство в большинстве случаев заболевание будет реагировать на консервативное лечение [17]. Принимается во внимание необходимость для аспирации, особенно если выпот является большим [16]. Учитывается необходимость кортикостероидных инъекций в бурсу (при наличии знания и опыта для выполнения этой процедуры) [18].
Уровень убедительности рекомендаций В (уровень достоверности доказательств –2)
- При лечении септического бурсита рекомендовано применение Бетталоктамов (или фторхиналонов), пока не будет выявлен возбудитель (с последующей корректировкой антибиотика) [19].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
Комментарии: Срочная организация консультации специалиста (клинического фармаколога) или смена антибиотика, если нет ответа, или имеется неадекватный ответ, к антибиотику в случае септического бурсита [17,18].
- Госпитализация рекомендована, если имеются:
- Септический бурсит с тяжелой инфекцией или генерализацией процесса, включая высокую температуру, наличие абсцесса, требующий вскрытия и дренирования (если имеется опыт для выполнения этих манипуляций) [13].
- Срочная госпитализация рекомендована, если у пациента имеется периодически рецидивирующий септический бурсит [20].
- Если у пациента с асептическим бурситом (при исключении септического бурсита) отсутствует положительный эффект после 2 месяцев консервативных мероприятий (направление должно быть организовано раньше, если симптомы выражены, например, сохраняется значительный дискомфорт) [21].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 2)
3.2 Хирургическое лечение
- Хирургическое лечение рекомендовано пациентам при отсутствии ответа на консервативное лечение в течение 2 месяцев или если у пациентов имеется свищевая форма бурсита [20, 22].
Уровень убедительности рекомендаций В (уровень достоверности доказательств –2)
4. Реабилитация
- Реабилитационное лечение рекомендовано всем пациентам [7].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
- В случае консервативного лечения пациентам рекомендовано выполнение физиотерапевтических процедур [10].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
- Если же пациентам выполнялось хирургическое лечение, после которого назначается иммобилизация сустава сроком до 10-14 дней, в таком случае, дополнительно рекомендована механотерапия на локтевой сустав [4].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии: При развитии осложнения в виде гнойного процесса, любые физиотерапевтические процедуры и механотерапия противопоказаны в течение первых трех недель.
5. Профилактика и диспансерное наблюдение
Специфических профилактических мероприятий в отношении пациентов с бурситом локтевого сустава не разработано.
- После проведения консервативного и оперативного лечения рекомендовано динамическое наблюдение за пациентом не реже 1 раза каждые 3 месяца в течение 1 года [8].
Уровень убедительности рекомендаций В (уровень достоверности доказательств –2)
6. Дополнительная информация, влияющая на течение и исход заболевания
Отрицательно влияют на исход лечения:
- Отказ от проведения физиотерапевтического лечения;
- Отказ от приема антибиотиков во время развития инфекционного осложнения;
- Физические нагрузки во время лечения.
Критерии оценки качества медицинской помощи
Уровень достоверности доказательств
Уровень убедительности рекомендаций
Выполнена рентгенография локтевого сустава
Модификация нагрузок и разгрузка пораженного сустава
Проведена лечебная физкультура
Выполнено ортезирование (по показаниям)
Проведен массаж, гидромассаж (по показаниям)
Бурсит — воспалительное заболевание синовиальной сумки одного из суставов.
Название синовиальной сумки происходит от латинского слова bursa (бурса). На русский язык переводится именно как "сумка". Она состоит из уплощенной полости, которая заполнена синовиальной жидкостью. По существу эта жидкость представляет собой суставную смазку, выполняющую функцию амортизатора для предотвращения трения суставных поверхностей и смягчения механического воздействия на суставные элементы. Таким образом, синовиальная жидкость защищает суставные структуры от изнашивания. Сама бурса располагается между костями, мышцами и сухожилиями. Всего в организме человека находится около 160 таких синовиальных сумок. И, если у человека не развивается бурсита, он даже не задумывается о существовании у него каких–то там "сумок". Но, к сожалению, возникновение бурсита вовсе не редкость. Чаще всего он возникает в плечевых, локтевых и коленных суставах, реже — в бедренных суставах.
КАКОВЫ ПРОЯВЛЕНИЯ БУРСИТА?
В месте развития бурсита в синовиальной сумке скапливается синовиальная жидкость, которая может быть наполнена кровью. Постепенно бурса начинает чрезмерно увеличиваться в размерах, а жидкость приобретает желтовато–красноватый оттенок.
Если бурса находится ближе к поверхности тела, образующийся мешок выпячивается наружу. В этом случае человек визуально наблюдает отечность, припухлость, иногда до 10 см в диаметре. Иногда такой "мешок" с жидкостью буквально свисает, например, под локтем. И не заметить его просто невозможно. В любом случае при бурсите обязательно присутствует отек, который возникает из-за накопления жидкости в межклеточном пространстве.
Часто пациенты жалуются на болевые ощущения в месте воспаления бурсы. Боль имеет ноющий, стреляющий, иногда сильный и пульсирующий характер, усиливающаяся ночью. Иногда боль отдает в руку или ногу (в зависимости от локализации патологического процесса). Покраснение воспаленного и отекшего места — еще один симптом бурсита. А воспалительный процесс приводит к увеличению лимфатических узлов, расположенных поблизости от места развития бурсита. Возможно и местное повышение температуры в воспаленном суставе. При его пальпации определяется упругое флюктуирующее (состоящее из жидкости) плотное образование. Нередко имеет место повышение температуры тела. Даже до 38–40°С. Естественно, все это сопровождается общим недомоганием и чувством слабости, появляются симптомы общей интоксикации.
В ЧЕМ ПРИЧИНЫ ЗАБОЛЕВАНИЯ
Чаще всего это — травмы, в т.ч. и те, что не привели к переломам. Спровоцировать бурсит могут и ушибы, сопровождающиеся синяками, и растяжения. Инфицирование организма при ссадине, ране, через которую попадает инфекция. Ношение натирающей обуви тоже может привести к развитию бурсита. Для многих, особенно неподготовленных людей, чрезмерные нагрузки на опорно–двигательный аппарат при занятиях спортом, тяжелой физической работе, поднятии тяжестей, ношении высоких каблуков, плоскостопии — также почва для этого заболевания.
Стать причиной бурсита может даже повышенная масса тела, т.к. она увеличивает нагрузку на суставы нижней части организма, особенно колени. Еще в роли провокаторов могут выступить такие заболевания, как ангина, фарингит, ларингит, трахеит, бронхит, отит, синусит, грипп, ОРВИ. Конечно, спровоцировать бурсит способны воспалительные заболевания суставов, фурункулез, рожистое воспаление, остеомиелит.
Нарушение обменных процессов в организме, повышенное количество соли в области суставов, подагра тоже — факторы риска для возникновения бурсита.
С возрастом риск развития бурсита самой разной локализации повышается. Просто потому, что по мере старения организма в стенке синовиальной сумки откладываются соли. Бурса уплотняется и делается менее эластичной. Кроме того, чем старше становится человек, тем слабее становится его иммунная система, снижаются защитные силы организма. Это тоже сказывается на частоте заболеваемости. А наличие совокупности предрасполагающих факторов увеличивает вероятность развития осложнений.
БУРСИТ БУРСИТУ РОЗНЬ
Как и многие заболевания, бурсит может быть острым и хроническим. Наиболее активно проявляет себя так называемый острый бурсит, развивающийся, как правило, стремительно. Буквально за 1–2 дня. При этом присутствуют практически все симптомы данного патологического процесса.
Хронический бурсит характеризуется невыраженной симптоматикой, небольшими болями, отсутствием двигательной скованности воспаленного сустава, но в то же время периодическими обострениями. При хроническом бурсите припухлость также продолжает увеличиваться. Она может быть как упругой и напряженной, так и дряблой, мягкой. Иногда при пальпации определяются уплотнения хрящевой плотности и рубцовые тяжи. Однако при хроническом бурсите ни красноты, ни повышения температуры не наблюдается. Хронический бурсит является следствием перенесенного ранее или не долеченного острого бурсита.
Так как причины возникновения этого заболевания разные, оно подразделяется на инфекционный (септический) и травматический (асептический) бурсит. При бурсите инфекция проникает либо вследствие нарушения целостности кожных покровов, либо через лимфатические пути или кровь. Возбудителями инфекции становятся гонококки, стафилококки, стрептококки, пневмококки. А также бруцеллез, туберкулезная или кишечная палочка.
При первых же признаках проявления бурсита, особенно, если имеются причины его возникновения, нужно обратиться к хирургу, травматологу, ревматологу или ортопеду. Так как хирург наравне с терапевтом является врачом первичного звена, этот доктор консультирует любых пациентов во время своих приемных часов по системе ОМС в районной поликлинике. С травматологами тоже все просто. Для того чтобы попасть на прием к ним, достаточно обратиться в травматологический пункт. А вот ревматологи и ортопеды в наших поликлиниках, во–первых, в дефиците, а во–вторых, они относятся к категории врачей вторичного звена и без направления от хирурга или травматолога, а также без предварительной записи к ним не попасть. Однако огорчаться не стоит. Хирург или травматолог вполне справится с проблемой диагностики и лечения.
Первым и порой достаточным этапом диагностики является визуальный осмотр врача. Он проводит пальпацию воспаленного участка, спрашивает о наличии тех причин, которые могли спровоцировать возникновение бурсита. Нередко врач для уточнения диагноза назначает пациенту рентгенографию (рентген) и общий анализ крови. Случается, когда хирург или травматолог дает пациенту направление на бурсографию (рентгенографию с введением контрастного вещества), артрографию (эндоскопию колена), ангиографию кровеносных сосудов (этот метод контрастного рентгенологического исследования позволяет дать характеристику состоянию кровеносных сосудов организма) и (или) УЗИ. В некоторых случаях, при необходимости уточнения диагноза врач может направить на компьютерную томографию (КТ) или магнитнорезонансную томографию (МРТ).
Тактика лечения бурсита зависит от вида воспаления. Однако в любом случае это будет комплексная терапия. В нее входит:
- Обеспечение больной конечности функционального покоя. Так сустав, в области которого возникло воспаление сумки, должен быть фиксирован в стабильном положении для исключения движений и нагрузок на измененные ткани. Для этого применяются давящая повязка из эластического бинта, жесткий или мягкоэластический ортез (налокотник, наколенник), косыночная повязка, гипсовая или лонгета из скотчкаста (специального ортопедического материала).
- Медикаментозная терапия. Базовые средства, которыми лечат бурсит, — нестероидные противовоспалительные препараты. Их обязательно назначают всем больным, но с учетом имеющейся сопутствующей патологии (с осторожностью применяют у лиц с заболеваниями желудка и двенадцатиперстной кишки).
Для купирования болевого синдрома применяют нестероидные противовоспалительные препараты (НПВП) и анальгетики — "Индометацин", "Напроксен", "Хлотазол". Если боль при бурсите не проходит, несмотря на применение препаратов из группы НПВП, назначается прием гормональных препаратов — глюкокортикоидов, из которых можно выделить "Преднизолон", "Гидрокортизон".
Для снятия мышечных спазмов, которые могут происходить при сильных болях в суставах, применяют миорелаксанты ("Баклофен", "Сирдалуд", "Мидокалм"). Для снятия температуры тела можно применить "Ибупрофен", "Нурофен", "Парацетамол", а для вывода отложенных в бурсах солей применяют противоподагрические препараты. Например, "Аллопуринол", "Алломарон", "Милурит". Наиболее широко используются инъекционные и таблетированные формы, содержащие диклофенак, мелоксикам, нимесулид, ибупрофен, парацетамол.
Антибиотики назначают при наличии признаков гнойного бурсита или отсутствии положительного эффекта проводимого противовоспалительного лечения. В этом случае используют, например, такие препараты, как амоксил, аугментин, левофлоксацин, цефуроксим, цефтриаксон. Вспомогательными средствами для противовоспалительной терапии бурсита являются глюкокортикоиды (гидрокортизон, метилпреднизолон, дексаметазон) коротким курсом (2–3 раза). И только при выраженных острых бурситах — для оказания мощного противовоспалительного эффекта. Дополнить противовоспалительную терапию можно препаратами для местного применения. Это мази или гели: нимид, ремисид, долобене, диклак, индовазин, фастум и др.
Для уменьшения отека и воспаления околосуставной сумки можно прикладывать к ней теплые компрессы на основе спирта (в разведении 1:1 с фурацилином, физиологическим раствором или новокаином). Эффективны также компрессы с димексидом, который необходимо разводить 1:3.
- Физиотерапия. Сюда входит целый набор процедур: злектрофорез лекарственных препаратов, УВЧ, магнитотерапия, фонофорез, аппликации парафина. Может назначаться и облучение ультрафиолетом, УВТ (лечение акустическими волнами) и парафиново-озокеритовые аппликации. Но проводить такие процедуры можно только после уменьшения воспалительных проявлений и отсутствия нагноительного процесса. Назначают больным бурситом и лечебную физкультуру (ЛФК). Занятия направлены на разработку сустава, на его более быстрое заживление и реабилитацию. Но упражнения нужно делать только под руководством врача или инструктора ЛФК.
- Оперативное лечение. Его назначают в двух случаях.
Первый — это нагноение околосуставной сумки или окружающих тканей. В этой ситуации хирург проводит разрез гнойной полости, удаляет гнойное жидкое содержимое и делает иссечение нежизнеспособных тканей. В ходе оперативного лечения врач обязательно оставляет дренаж. Он позволяет ране полноценно очиститься, а потом своевременно закрыться. Вторым показанием для хирургического вмешательства может стать формирование хронического бурсита. Таким больным полностью удаляют проблемную сумку. Швы обычно снимают через 10 дней после операции. Оперативное лечение проводится в условиях стационара.
В любом случае пациенту с бурситом рекомендуется обильное питье (2–3 л жидкости в сутки). Для укрепления иммунитета врачи советуют принимать иммуномодуляторы и аптечные витаминные комплексы, витамин С (аскорбиновая кислота). Кстати, большое количество этого витамина содержится в таких продуктах, как шиповник, калина, малина, смородина, клюква, цитрусовые и т.д.
Нужно соблюдать и диету. В частности, надо ограничивать себя в употреблении поваренной соли. Не рекомендуется употреблять острые, жирные и копченые продукты питания, пищу из фастфудов, маргарин, бобовые, грибы, специи, шоколад, алкогольные напитки, какао, крепкий кофе и чай. Предпочтение следует отдавать крупам, нежирным сортам мяса и рыбы, нежирной молочной продукции, овощам, фруктам, цитрусовым, орехам, семечкам, меду, мармеладу, минеральной воде, зеленому чаю.
ПРОФИЛАКТИКА — ОНА И ПРИ БУРСИТЕ ПРОФИЛАКТИКА
Люди, предрасположенные к возникновению бурсита, должны своевременно давать отдых суставам, носить специальные защитные повязки. Это касается даже тех, кто регулярно занимается спортом.
Всем и всегда надо проводить обработку возникающих ран в области суставов, не допускать их инфицирования.
Необходимо своевременное лечение любых инфекционных заболеваний, гнойничковых поражений кожи.
Обувь необходимо подбирать удобную, соответствующую размеру. А хождение на высоких каблуках нужно чередовать с обувью на комфортных танкетках 3–5 см.
Читайте также: