Инфекционный бронхиолит у взрослых лечение
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
НИИ пульмонологии МЗ РФ, Москва
С реди множества обструктивных воспалительных заболеваний легких бронхиолит занимает одно из ключевых мест (Черняев А.Л., Чучалин А.Г., 2002). Бронхиолит – это экссудативное и/или продуктивно–склеротическое воспаление бронхиол, приводящее к частичной или полной их непроходимости (Черняев А.Л., Самсонова М.В., 1998). В последние 10 лет интерес к бронхиолитам значительно возрос в основном в связи с внедрением в клиническую практику компьютерной томографии высокого разрешения (КТВР) – клинический прижизненный диагноз бронхиолита стал реальностью. Наибольшее внимание бронхиолитам стали уделять после публикации статьи G.R.Epler et al. (1985), заключения которой были основаны на анализе 2500 открытых биопсий легких, среди которых было обнаружено 67 наблюдений облитерирующего бронхиолита.
Цель настоящей публикации – познакомить широкий круг врачей с синдромным понятием бронхиолита, его этиологией, патогенезом, клинической и морфологической классификациями.
Ветви бронхиального дерева, входящие в состав функциональной единицы легкого – дольки, носят название бронхиол. Бронхиолы имеют диаметр 2 и менее мм, они отличаются по строению от бронхов тем, что в их стенке отсутствуют хрящевые пластинки. Наибольшее число бронхиол с таким диаметром приходится на 9–17 генерации бронхов, хотя первые бронхиолы диаметром 2 мм появляются уже в 4–5 генерациях (Weibel T.R.,1963).
Как правило, бронхиолы лежат внутри долек и, хотя и лишены адвентиции как крупные бронхи, со всех сторон прикреплены к эластической ткани альвеол, что обеспечивает их растяжение по всей окружности и предотвращает спадение на вдохе. На одну дольку приходится от 3 до 7 терминальных бронхиол, общее же число бронхиол в легком человека достигает около 30000. В стенках бронхиол отсутствуют железы. Эпителиальная выстилка имеет меньшую толщину, чем в хрящевых бронхах, состоит из цилиндрических реснитчатых клеток и секреторных клеток, носящих название клеток Клара и характеризующихся высокой метаболической активностью. Под эпителием лежит тонкий слой собственной пластинки слизистой оболочки, затем мышечной и соединительнотканой оболочки, выполняющих опорную функцию. В стенках бронхиол имеется большое число тонкостенных сосудов, образующих на уровне респираторных бронхиол капиллярную сеть с тонкими сплетениями.
Клиническая классификация бронхиолитов основана на этиологии заболевания (King T.E., 2000):
1. Постинфекционные – острые бронхиолиты, вызванные респираторно–синцитиальным вирусом, аденовирусом, вирусом парагриппа, Mycoplasma pneumoniaе. Такие бронхиолиты чаще возникают у детей.
2. Ингаляционные – вызванные газами (CO, SO2, NO2, O3), парами кислот, органическими (зерновыми) и неорганическими пылями, курением, ингаляцией кокаина.
3. Лекарственно–индуцированные – пеницилламин, препараты, содержащие золото, амиодарон, цефалоспорины, интерферон, блеомицин.
а) сочетающиеся с другими заболеваниями – коллагеновые болезни, идиопатический легочный фиброз, респираторный дистресс–синдром взрослых, язвенный колит, аспирационная пневмония, радиационный альвеолит, злокачественные гистиоцитоз и лимфома, трансплантация органов и тканей (костного мозга, комплекса легкие–сердце);
б) не сочетающиеся с другими заболеваниями – криптогенный бронхиолит, криптогенная организованная пневмония, респираторный бронхиолит с интерстициальной болезнью легких;
5. Облитерирующий бронхиолит – ВИЧ–инфекция, вирус герпеса, цитомегаловирус, аспергилла, легионелла, пневмоциста, клебсиелла.
С одной стороны, выделяют острые (экссудативные) и хронические (продуктивно–склеротические) бронхиолиты.
В развитии экссудативного бронхиолита основную роль играют вирусы, бактерии, ингаляция токсических газов. При этом основные морфологические изменения связаны с некрозом эпителия, отеком стенки бронха, инфильтрацией ее полиморфно–ядерными лейкоцитами (ПЯЛ) и небольшим числом лимфоцитов, которые превалируют при вирусном поражении. Клинические симптомы при таком бронхиолите появляются в первые 24 часа и могут сохраняться в течение 5 недель. К таким бронхиолитам относят псевдомембранозный или некротический, гранулематозный. Все острые бронхиолиты в последующем, как правило, трансформируются в хронические или происходит инволюция экссудативного воспаления.
Среди хронических бронхиолитов выделяют респираторный, фолликулярный и диффузный панбронхиолит.
С другой стороны, одной из наиболее широко применяемых в клинической практике патогистологических классификаций является разделение хронических бронхиолитов на пролиферативные и констриктивные (Colby T.V., 1998). К пролиферативным относят облитерирующий бронхиолит с организующейся пневмонией (ОБОП) и криптогенную организующуюся пневмонию. К констриктивным – респираторный бронхиолит (РБ), фолликулярный бронхиолит (ФБ), диффузный панбронхиолит (ДПБ), облитерирующий бронхиолит (ОБ). Морфологической основой пролиферативных бронхиолитов является продуктивное воспаление с повреждением эпителия, разрастанием в респираторных бронхиолах и альвеолах грануляционной, а затем соединительной ткани, образование телец Массона.
Патогистологические изменения при констриктивном бронхиолите связаны с продуктивно–склеротическим воспалением, приводящим к развитию фиброзной ткани между эпителиальной выстилкой и мышечной оболочкой бронхиол с последующим сужением просвета и повышением ригидности стенки (рис. 1г). В отдельных наблюдениях разрастание фиброзной ткани приводит к полному закрытию бронхиол.
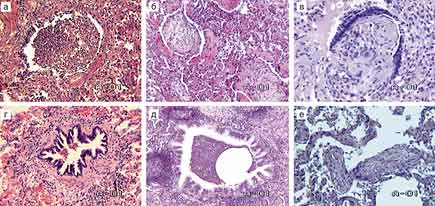
Рис. 1. Варианты бронхиолитов (окраска гематоксилином и эозином):
а) острый некротический бронхиолит, х 100
б) облитерирующий бронхиолит с организующейся пневмонией, х 100,
в) облитерирующий бронхиолит, х 100;
г) констриктивный бронхиолит, х 100;
д) фолликулярный бронхиолит, х 40;
е) респираторный брохиолит, х 100.
Для пролиферативного бронхиолита характерен рестриктивный тип нарушения функции внешнего дыхания и снижение диффузионной способности легких. При КТВР обнаруживают консолидированные воспалительные инфильтраты в легочной ткани. При констриктивном бронхиолите имеет место обструктивный тип нарушения функции внешнего дыхания и признаки гипервоздушности легких. При КТВР возможно наличие признаков эмфиземы.
Известно, что респираторные вирусы, бактерии, неорганические и токсические вещества имеют тропность к реснитчатым клеткам и клеткам Клара (Popper H.H. et al. 1986; Mc Donough K.A., Kress Y. 1995; Mistchenko A.S et al., 1998).
Вирусы, повреждая клетки эпителия в поздней фазе воспаления, вызывают его деструкцию, клеточную пролиферацию и лимфоидную инфильтрацию. Для бактериальной инфекции характерно развитие экссудативного воспаления с преобладанием ПЯЛ. Выброс эластаз их этих клеток вызывает повреждение эпителия и соединительнотканого матрикса. До сих пор неизвестно, какие факторы приводят к прогрессированию фиброза в стенке и закрытию просветов бронхиол. Имеются сведения о том, что в данном процессе играет роль накопление иммуноглобулинов G, A, M, фибронектина, фактора VII, X, фибриногена. В воспалительной реакции принимают участие ПЯЛ, эозинофилы, макрофаги, лимфоциты, тучные клетки (Peyrol S. et al., 1990). Матрикс телец Массона состоит из коллагена III типа, фибронектина, проколлагена I. В просветах части альвеол встречаются пенистые макрофаги.
Высокие концентрации кислотных газов вызывают некроз эпителиальных и спазм мышечных клеток (Popper Н.Н. et al. 1986). Эндогенные токсические вещества вначале повреждают эндотелиальные клетки, вызывая интерстициальный отек за счет увеличения проницаемости сосудов стенки бронхиол, а в последующем за счет гипоксии происходит повреждение эпителия и возникает интерстициальная пневмония и бронхиолит (Popper Н.Н., 2000).
В развитии бронхиолита большая роль принадлежит курению, особенно у молодых лиц.
Клинические проявления бронхиолитов
Постановка диагноза базируется на анамнезе, клинической картине, функции внешнего дыхания, анализе газового состава артериальной крови, также анализируется цитограмма бронхоальвеолярного смыва (БАС) для исключения другой патологии. Наиболее надежным методом диагностики является гистологическое исследование ткани легких при проведении открытой биопсии легкого (Авдеева О.Е. и соавт., 1998, King T.E., 2000).
Рентгенологически легкие могут выглядеть неизмененными, иногда видна гипервоздушность, может встречаться слабовыраженная очагово–сетчатая диссеминация. Изменения при рентгенологическом исследовании обнаруживаются в легких в 50% наблюдений (Zompatory M. et al., 1997).
В литературе приводятся противоречивые данные о содержании оксида азота (NO) в выдыхаемом воздухе. Так, Lok S. et al. (1997) не обнаружили изменений в концентрации NO при бронхиолите, тогда как Verleden G.M. et al. (1997) выявили увеличение концентрации NO почти в 2,5 раза.
Патогистологические формы бронхиолитов
Острый клеточный бронхиолит
Для этого типа бронхиолита характерна нейтрофильная и/или лимфоидная инфильтрация в эпителии и стенке бронхиолы, обозначаемая как пан– и мезобронхит (Есипова И.К., 1975; Есипова И.К., Алексеевских Ю.Г., 1994). В просветах бронхиол обнаруживают лейкоциты и клеточный детрит. Внутри этой группы бронхиолитов выделяют:
а) псевдомембранозный или некротический бронхиолит (ПМБ);
б) гранулематозный бронхиолит (ГБ).
Псевдомембранозный и острый некротический бронхиолит. В основе этого вида бронхиолита лежит некроз эпителия с поражением и без поражения базальной мембраны. В клеточном инфильтрате преобладают лейкоциты или лимфоциты или же их смесь (рис.1а). Лимфоциты, как правило, преобладают при вирусной инфекции.
При гриппе, парагриппе, при действии вируса герпеса возникает истинный псевдомембранозный фибрин, который в сочетании с детритом покрывает поверхность бронхиол. Кроме того, фибрин скапливается под базальной мембраной вокруг капилляров.
ПМБ в последующем трансформируется в хронический облитерирующий бронхит с закрытием просветов бронхиол. Кроме того, ПМБ развивается при вдыхании высоких концентраций SO2, NO2, O3 (Wang B. et al., 1999, Adamson I.Y., et al., 1999). Такой же тип бронхиолита возникает при синдроме Мендельсона. При повреждении базальной мембраны бронхиол возможно развитие облитерирующего бронхиолита с организующейся пневмонией.
Гранулематозный бронхиолит – развитие туберкулезных и саркоидных гранулем в стенке бронхиол с захватом эпителия и формированием стеноза просвета на разных уровнях.
Облитерирующий бронхиолит с организующейся пневмонией
Начинается с терминальных бронхиол, впоследствии переходит на респираторные бронхиолы, альвеолярные ходы и мешочки. Повреждение альвеол происходит в последнюю очередь, процесс никогда не начинается с межальвеолярных перегородок. Такой вариант бронхиолита характеризуется врастанием грануляционной ткани в бронхиолы и альвеолы (рис. 1б). В альвеолах появляются тельца Массона, в части альвеол скапливаются пенистые макрофаги, встречаются признаки интерстициального фиброза (фокально–узловая форма). В то же время архитектоника респираторной ткани довольно долго сохраняется. БООП может быть идиопатическим проявлением затяжной пневмонии, возникает при действии лекарств, при коллагеновых и аутоиммунных заболеваниях.
Фолликулярный бронхиолит довольно часто развивается у детей (Kinane B.T. et al., 1996) и характеризуется гиперплазией лимфоидной ткани в стенках бронхиол вплоть до образования лимфоидных фолликулов (рис. 1д). Лимфоидная инфильтрация стенок бронхиол является основной причиной развития обструкции. По мнению S.A.Yousem et al.(1985), ФБ может являться составной частью других бронхиолитов.
Диффузный панбронхиолит (ДПБ) – заболевание жителей тихоокеанского региона. Характеризуется развитием иммунной реакции, связанной с человеческим лейкоцитарным антигеном HLA–BW–54 или другими HLA–генами 6 хромосомы (Iwata M. et al., 1994, Sugiyama Y. et al., 1990). Бактериальная инфекция, как правило, имеет место у всех пациентов с таким бронхиолитом. При ДПБ неравномерно поражаются оба легких. Гистологически стенки бронхиол инфильтрированы лимфоцитами, плазматическими клетками, моноцитами/макрофагами.
Этиология бронхиолитов крайне разнообразна. Клиническая картина, данные функции внешнего дыхания, КТВР, патогистологии различны при пролиферативных и констриктивных бронхиолитах. Патогистологически выделяют острые (экссудативные) и хронические (продуктивно–склеротические) варианты течения бронхиолита, которые могут существовать как в виде отдельных форм, так и в виде фаз одного процесса. Основой развития хронического бронхиолита является системный фиброз в зоне ацинуса.
1. Авдеева О.Е., Авдеев С.Н., Чучалин А.Г. Современные представления об облитерирующем бронхиолите / В кн.: А.Г.Чучалин. Хронические обструктивные болезни легких.– М.: ЗАО Бином, С.–Петербург: Невский диалект, 1998.– С.462–478.
2. Есипова И.К. Легкое в патологии.– Новосибирск: Наука, Сиб. Отд., 1975.–310с.
3. Есипова И.К., Алексеевских Ю.Г. Структурно–функциональные особенности крупных и мелких бронхов и различия возникающих в них воспалительных реакций. // Арх. патологии.– 1994, №4.– С.6–9.
4. Черняев А.Л., Самсонова М.В. Облитерирующий бронхиолит /В кн.: А.Г.Чучалин. Хронические обструктивные болезни легких.– М.: ЗАО Бином, С.–Петербург: Невский диалект, 1998.– С.381–384.
5. Черняев А.Л., Чучалин А.Г. Патологическая анатомия и классификация бронхиолитов // Пульмонология. –2002.– №2.– С.6–11.
6. Adamson I.Y., Vincent R., Bjarnason S.G. Cell injury and interstitial inflammation in rat lung after inhalation of ozone and urban particulates // Am. J. Respir. Cell Mol. Biol.– 1999.– Vol.20.– P.1067–1072.
7. Burke C.M., Theodore J., Dawking K.D. et al. Post transplantant obliterative bronchiolitis and other late lung sequelae in human heart–lung transplantation // Chest.– 1984.– V.86.– P.824–829.
8. Epler G.R., Colby T.V.,McDoud T.C., et al. Bronchiolitis obliteranss organizing pneumonia.– N.Engl.J.Med.–1985.–v 312 .– h.152–158.
9. Colby T.V. Bronchiolitis. Pathologic considerations.// Am. J. Clin. Pathol.– 1998.– Vol.109.– P.101–109.
10. Iwata M., Sato A., Colby T.V. Diffuse panbronchiolitis./ In: GR Epler (ed) Diseases of the bronchioles. Raven Press, New York, 1994.– pp. 153–179.
11. Kinane T.B., Mansell A.L., Zwerdling R.G., Lapey A., Shannon D.C. Follicular bronchiolitis in the pediatric population / In: GR Epler (ed) Diseases of the bronchioles. Raven Press, New York, 1994.– pp. 409–413.
12. King T.E.Y. Bronchiolitis // Interstitial Lung desease (ed. Oliveri D., de Bois R.M.) .–ER monograph 44.–2000.–v 5.–p.244–266.
13. Lok S.S., Adisesh A., Pickering C.A. et al. Nitric oxide (NO) in lung transplant recipient with bronchiolitis obliterans syndrome (BOS) // Eur. Respir.J.– 1997, V.10.– Suppl. 25.– A0246.
14. McDonough K.A., Kress Y. Cytotoxicity for lung epithelial cells is a virulence–associated phenotype of Mycobacterium tuberculosis // Infect. Immun.– 1995.– Vol.63.– P.4802–4811.
15. Mistchenko A.S., Robaldo J.F., Rosman F.C., Koch E.R., Kajon A.E. Fatal adenovirus infection associated with new genome type / J. Med. Virol.– 1998.– Vol.54.– P.233–236.
16. Muller N., Muller R. Diseases of the bronchioles: CT and histopathologic findings // Radiology.– 1995.– V.196.– P.3–12.
17. Niewhner D., Kleinerman J., Rice D Pathologic changes in peripheral airways of young cigarette smokers // N. Engl. J. Med.– 1974.– Vol.291.– P.755–758.
18. Peyrol S.,Cordier J.F.,Grimaund J.A. Intra–alveolar fibrosis of idiopathic
19. bronhiolitis obliterans – organizing pneumonia. Cell matrix patterns.– Am.J.Pathol. – 1990.–v.137. p.155–170.
20. Popper H.H. Bronchiolitis, an update // Virchows Arch.– 2000, v.437.– P.471–481.
21. Popper H.H., Juttner F.M., Pinter H. The gastric juice aspiration syndrome (Mendelson). Aspects in pathogenesis and .treatment in the pig // Virchows Arch.– 1986.– Vol.409.– P.105–117.
22. Sugiyama Y., Kudoh S., Maeda H., Suzaki H., Takaku F. Analysis of HLA antigens in patients with diffuse panbronchiolitis // Am. Rev. Respir. Dis. –1990.– Vol.141.–P.1459–1462
23. Verleden G.M., Rochete F., Van Raemdonck D. et al. Is there a role for measuring exhaled NO in in lung transplant recipients? // Eur. Respir. J.– 1997.– V.10.– Suppl.25.– A0245.
24. Wang B., Peng Z., Zhang X., Xu Y., Wang H., Allen G., Wang L., Xu X. Particulate matter, sulfur dioxide, and pulmonary function in never–smoking adults in Chongqing, China // Int. J.Occup. Environ. Health.– 1999.– Vol.5.– P.14–19.
25. Weibel T.R. Morphometry of lung .–Academic Press.– New–York.–1963.–258 p.
26. Yousem S.A., Colby T.V., Carrington C.B. Follicular bronchitis bronchiolitis // Hum. Pathol.– 1985.– Vol.16.– P.700–706.
27. Zompatory M., Poletti V., Rimoudi M. et al. Imaging of small airways diseases, with emphasis on high resolution computed tomography // Monalldy Arch. Chest Dis.– 1997.– V.52.– P.242–248.
Версия: Справочник заболеваний MedElement
Общая информация
Острый бронхиолит характеризуется наличием экссудативного воспаления при отсутствии признаков пролиферации Пролиферация - увеличение числа клеток какой-либо ткани вследствие их размножения
и склероза.


Классификация
Ниже приводятся общие классификации бронхиолитов, так как острые (экссудативные) и хронические (продуктивно-склеротические) варианты течения бронхиолита могут существовать как в виде отдельных форм, так и в виде фаз одного процесса. Хронические бронхиолиты - см. рубрики J70, J84.
Клиническая классификация бронхиолитов, основанная на этиологии заболевания (King T.E., 2000):
1. Постинфекционные – острые бронхиолиты, вызванные респираторно–синцитиальным вирусом, аденовирусом, вирусом парагриппа, Mycoplasma pneumoniaе. Такие бронхиолиты чаще возникают у детей.
2. Ингаляционные – вызваны газами (CO, SO2, NO2, O3), парами кислот, органическими (зерновыми) и неорганическими пылями, курением, ингаляцией кокаина.
3. Лекарственно-индуцированные – пеницилламин, препараты, содержащие золото, амиодарон, цефалоспорины, интерферон, блеомицин.
4. Идиопатические:
4.1 Сочетающиеся с другими заболеваниями – коллагеновые болезни, идиопатический легочный фиброз, респираторный дистресс-синдром взрослых, язвенный колит, аспирационная пневмония, радиационный альвеолит, злокачественные гистиоцитоз и лимфома, трансплантация органов и тканей (костного мозга, комплекса легкие–сердце);
4.2 Не сочетающиеся с другими заболеваниями – криптогенный бронхиолит, криптогенная организованная пневмония, респираторный бронхиолит с интерстициальной болезнью легких.
5. Облитерирующий бронхиолит – ВИЧ–инфекция, вирус герпеса, цитомегаловирус, аспергилла, легионелла, пневмоциста, клебсиелла.
Патогистологическая классификация (Colby T.V., 1998)
Выделяют острые (экссудативные) и хронические (продуктивно-склеротические) бронхиолиты.
1. Острый бронхиолит. Наиболее важную роль в развитии экссудативного бронхиолита играют вирусы, бактерии, ингаляция токсических газов.
Основные морфологические изменения связаны с некрозом эпителия, отеком стенки бронха, инфильтрацией ее полиморфно-ядерными лейкоцитами и небольшим числом лимфоцитов, которые превалируют при вирусном поражении.
Клинические симптомы возникают в первые 24 часа и могут сохраняться в течение 5 недель.
К острым бронхиолитам относят: псевдомембранозный или некротический и гранулематозный.
Все острые бронхиолиты в последующем, как правило, трансформируются в хронические или происходит инволюция экссудативного воспаления.
2. Хронический бронхиолит:
- респираторный;
- фолликулярный;
- диффузный панбронхиолит.
Патогистологическая классификация хронических бронхиолитов
1. Пролиферативные:
- облитерирующий бронхиолит с организующейся пневмонией;
- криптогенная организующая пневмония.
2. Констриктивные:
- респираторный бронхиолит;
- фолликулярный бронхиолит;
- диффузный панбронхиолит;
- облитерирующий бронхиолит.
Классификация (Ryu JH, Myers JL, Swensen SJ. 2003)
1. Первичные бронхиолиты:
- констриктивный (облитерирующий) бронхиолит;
- респираторный бронхиолит (бронхиолит курильщика);
- острый (клеточный) бронхиолит;
- бронхиолит, индуцированный минеральной пылью;
- фолликулярный бронхиолит;
- диффузный панбронхиолит;
- другие первичные поражения бронхиол (диффузный аспирационный бронхиолит, лимфоцитарный бронхиолит).
2. Интерстициальные заболевания легких с выраженным поражением бронхиол:
- пролиферативный бронхиолит (облитерирующий бронхиолит с организующейся пневмонией);
- респираторный бронхиолит, ассоциированный с интерстициальным заболеванием легких;
- гиперчувствительный пневмонит;
- другие интерстициальные заболевания легких (лангергансоклеточный гистиоцитоз легких, саркоидоз).
3. Поражение бронхиол в сочетании с заболеваниями крупных бронхов (бронхиальная астма, бронхоэктазии, хроническая обструктивная болезнь легких).
Этиология и патогенез
Этиология
Причиной острого инфекционного бронхиолита как у детей, так у и взрослых в 95% случаев является респираторно-синцитиальный вирус. У детей первого года жизни данный вирус встречается в практически 100% случаев. В более старшем возрасте встречаются острые бронхиолиты, вызванные парагриппом, корью, гриппом, риновирусом, хламидией, микоплазмой, легионеллой (подробнее см. в разделе "Классификация").
Высокие концентрации кислотных газов вызывают некроз эпителиальных и спазм мышечных клеток. Эндогенные токсические вещества вначале повреждают эндотелиальные клетки, вызывая интерстициальный отек за счет увеличения проницаемости сосудов стенки бронхиол, а в последующем за счет гипоксии происходит повреждение эпителия и развиваются интерстициальная пневмония и бронхиолит. В возникновении бронхиолита большое значение имеет курение, особенно у молодых лиц.
Патогистологические формы бронхиолитов
Острый клеточный бронхиолит характеризуется нейтрофильной и/или лимфоидной инфильтрацией в эпителии и стенке бронхиолы, обозначаемой как пан- и мезобронхит. В просветах бронхиол выявляются лейкоциты и клеточный детрит.
Внутри данной группы бронхиолитов выделяют псевдомембранозный или некротический бронхиолит (ПМБ).
В основе этого вида бронхиолита лежит некроз эпителия с поражением или без поражения базальной мембраны. В клеточном инфильтрате преобладают лейкоциты или лимфоциты, или их смесь. Как правило, при вирусной инфекции, преобладают лимфоциты.
При гриппе, парагриппе, при действии вируса герпеса возникает истинный псевдомембранозный фибрин, который в сочетании с детритом покрывает поверхность бронхиол. Помимо этого, фибрин скапливается под базальной мембраной вокруг капилляров.
ПМБ в дальнейшем трансформируется в хронический облитерирующий бронхит с закрытием просветов бронхиол.
Кроме того, ПМБ развивается при вдыхании высоких концентраций газов SO2, NO2, O3. Такой же тип бронхиолита возникает при синдроме Мендельсона. При повреждении базальной мембраны бронхиол возможно развитие облитерирующего бронхиолита с организующейся пневмонией.
Эпидемиология
Факторы и группы риска
Для всех форм бронхиолита выделен основной фактор риска - курение (активное и пассивное).
Подробнее факторы риска см. в соответствующих разделах следующих подрубрик:
- Острый бронхиолит, вызванный респираторным синцитиальным вирусом (J21.0);
- Острый бронхиолит, вызванный другими уточненными агентами (J21.8).
Клиническая картина
Характерные проявления:
- лихорадка с подъемом температуры до 38-39 о С;
- выраженная одышка (до 40 и более дыханий в 1 минуту);
- поверхностное дыхание с участием вспомогательной мускулатуры;
Грудная клетка фиксирована в положении вдоха с приподнятым плечевым поясом. Лицо становится одутловатым, отмечается цианоз. У больных возникает мучительный кашель со скудной слизистой мокротой и появляется боль в груди вследствие перенапряжения мышц и сокращения диафрагмы при кашле.
Дыхание ослабленное или жесткое; отмечаются перкуторный звук с коробочным оттенком, обильные мелкопузырчатые (субкрепитирующие) незвучные хрипы, свистящие хрипы на выдохе.
Признаки обструктивной эмфиземы Эмфизема - растяжение (вздутие) органа или ткани воздухом, попавшим извне, или газом, образовавшимся в тканях
нарастают. К выраженной дыхательной недостаточности присоединяются расстройства легочной и внутрикардиальной гемодинамики, что обуславливается легочной гипертензией Легочная гипертензия - повышенное давление крови в сосудах малого круга кровообращения
.
Заболевание очень тяжело переносится, его длительность у взрослых составляет до 5-6 недель. У детей неосложненные формы средней тяжести проходят быстрее.
, MD, Phoenix Children's Hospital
Last full review/revision July 2018 by Rajeev Bhatia, MD
Бронхиолит часто развивается во время эпидемий и главным образом у детей 24 мес, причем пик заболеваемости приходится на детей возрастом от 2 до 6 месяцев. Ежегодная заболеваемость на первом году жизни составляет около 11 случаев на 100 детей. В умеренном климате северного полушария большинство случаев возникает между ноябрем и апрелем, а пик заболеваемости приходится на январь – февраль.
Этиология
Причинами большинства случаев капиллярного бронхита являются:
Менее частыми причинами являются: вирусы гриппа А и В, вирусы парагриппа 1-го и 2-го типов, метапневмовирус, аденовирусы и Mycoplasma pneumoniae.
Патофизиология
Вирус распространяется от верхних дыхательных путей в средние и малые бронхи и бронхиолы, вызывая некроз эпителия и воспалительный ответ. Развивающийся отек и экссудат приводят к частичной обструкции, которая наиболее отчетливо выражена на выдохе и приводит к альвеолярному захвату воздуха. Полная обструкция и поглощение захваченного воздуха может привести к множественным ателектазам, которые могут усугубиться из-за вдыхания воздуха с высокой концентрацией кислорода.
Клинические проявления
Как правило, заболевшие младенцы имеют симптомы инфекции верхних отделов респираторного тракта с постепенным увеличением дыхательной недостаточности, характеризующейся тахипноэ, ретракцией или хриплым кашлем. Младенцы первых месяцев жизни (
Диагностика
В более тяжелых случаях – рентген грудной клетки
Тест на определение антигена респираторно-синцитиального вируса в образцах назального смыва или назального аспирата у тяжелобольных детей
Диагноз бронхиолит предполагают по данным анамнеза, обследования и при возникновении заболевания в эпидемический сезон. Симптомы, похожие на бронхиолит, могут возникнуть в результате осложнения астмы, которое часто обусловлено респираторно-вирусной инфекцией и наиболее часто встречается у детей в возрасте > 18 мес, особенно если были отмечены предшествовашие этому эпизоды свистящих хрипов и астма в семейном анамнезе. Желудочный рефлюкс с аспирацией желудочного содержимого также может привести к клинической картине бронхиолита. Аспирация инородного тела иногда вызывает хрипы, и их следует принять во внимание, если начало является внезапным и не связано с проявлениями инфекции верхних отделов респираторного тракта. Сердечную недостаточность, ассоциированную с шунтом слева направо и проявляющуюся в возрасте 2– 3 мес., также можно спутать с бронхиолитом.
Пациентам с подозрением на бронхиолит следует проводить пульсоксиметрию для оценки оксигенации. Дальнейшее тестирование не требуется для легких случаев с нормальным уровнем кислорода, но в случаях гипоксемии и тяжелой дыхательной недостаточности для подтверждения диагноза необходим рентген грудной клетки, который обычно показывает чрезмерно расширенные легкие, низкое стояние диафрагмы и выраженный легочный рисунок в области корней легких. Могут присутствовать инфильтраты, обусловленные ателектазами и/или респираторно-синцитиальной вирусной пневмонией, которая является относительно распространенной среди детей с респираторно-синцитиальным вирусным бронхиолитом.
Экспресс-тестирование на антигены респираторно-синцитиального вируса в назальном смыве или аспирате является диагностическим, но в нем обычно нет необходимости; оно может быть полезно для пациентов с достаточно тяжелым заболеванием, требующим госпитализации. Другие лабораторные тесты не является специфичными и не назначаются в качестве стандартной процедуры; примерно у двух третей детей количество лейкоцитов составляет 10 000–15 000/ мкл . Большинство содержит 50–75% лимфоцитов.
Прогноз
Прогноз благоприятный. Большинство детей выздоравливают за 3–5 дней без осложнений, хотя хрипы и кашель могут продолжаться 2–4 нед. Смертность при адекватной медицинской помощи составляет 0,1%. Повышенную заболеваемость астмой подозревают у детей, у которых был бронхиолит в раннем детстве, но ассоциация является спорной, и частота рецидивов бронхообструкции, кажется, уменьшается с возрастом.
В холодное время года дети нередко болеют вирусными инфекциями. У малышей первых месяцев жизни вирусные инфекции могут протекать тяжелее – в форме острого бронхиолита.
Что такое острый бронхиолит?
Как же распознать бронхиолит у ребенка?
Обычно сначала у ребенка возникают симптомы ОРЗ: появляются насморк и кашель. Температура тела редко повышается более 39 °С, чаще она держится на уровне 37,5 – 38 °С в течение нескольких дней и самостоятельно приходит в норму. Однако на 3 – 4 день болезни кашель у ребенка усиливается, он начинает беспокоить и днем, и ночью. Если внимательно посмотреть на грудную клетку малыша, можно заметить, что в процессе дыхания промежутки между ребрами втягиваются и ребенок дышит часто, с усилием. Иногда даже слышен присвист на выдохе. Из-за затрудненного дыхания (в том числе из-за заложенного носа) у младенца может ухудшиться аппетит, а из-за кашля могут участиться срыгивания. Совсем маленькие дети иногда болеют бронхиолитом с остановками дыхания.
В каких случаях нужно показать ребенка врачу?
Остановки дыхания – грозный симптом. Чем меньше ребенок, тем больше риск течения бронхиолита с остановками дыхания. Особенно это характерно для недоношенных детей. При этом требуется как можно скорее обратиться к врачу.
Почему же именно малыши болеют бронхиолитом?
Дело в том, что у детей первых месяцев жизни калибр бронхов и бронхиол очень мал, и даже небольшие воспаление и отек приводят к резкому сужению воздухоносных путей. При этом ребенку становится тяжело дышать.
Бронхиолитом может заболеть любой ребенок. Даже простой анализ статистики заболеваемости бронхиолитами показывает, что большинство заболевающих детей не имеют никаких серьезных отклонений в здоровье. Но для некоторых детей бронхиолит может быть особенно опасен – для недоношенных детей, детей с бронхолегочной дисплазией, пороками развития легких, врожденными пороками сердца и иммунодефицитными состояниями.
Какие анализы и исследования требуются ребенку при подозрении на бронхиолит?
Диагноз бронхиолита является клиническим, то есть врач может поставить диагноз без каких-либо исследований. Для исключения пневмонии врач обычно назначает рентгенографию легких. В некоторых медицинских учреждениях сейчас доступен быстрый тест на РС-вирус, благодаря которому этот вирус можно определить в мазке из носа в течение 10 минут, что значительно облегчает диагностику.
Как лечить ребенка с острым бронхиолитом?
Госпитализировать по поводу бронхиолита нужно малышей младше 3 месяцев, детей с признаками тяжелого течения бронхиолита (выраженная одышка, остановки дыхания, необходимость в дополнительном кислороде), детей, которые отказываются от еды и питья и вследствие этого обезвожены и детей с недоношенностью или фоновыми болезнями, такими как порок сердца, бронхолегочная дисплазия.
Так как причина бронхиолита – вирус, антибиотики при этой болезни не требуются, так как против вирусов они не эффективны. Антибиотики могут потребоваться только при бактериальных осложнениях, например при среднем отите, пневмонии, что случается нечасто.
Так как младенец с бронхиолитом может быстрее уставать при кормлении, чаще прикладывайте ребенка к груди или давайте молочную смесь часто и дробно. У ребенка с бронхиолитом возрастают потери жидкости из-за повышенной температуры тела и учащенного дыхания, в связи с чем рекомендуется давать ребенку больше пить.
Чтобы ребенку было легче дышать, используются ингаляции препаратами для расширения бронхов через небулайзер. Также нужно промывать нос солевым раствором для улучшения носового дыхания и очищать нос аспиратором.
В тяжелых случаях ребенку может требоваться дополнительный кислород, что возможно обеспечить в условиях больницы.
Можно ли предотвратить бронхиолит у ребенка?
Поскольку бронхиолит вызывается вирусами, для профилактики этой инфекции рекомендуется ограничить пребывание младенца в людных местах, в том числе в детских учреждениях. Не допускайте, чтобы рядом с ребенком курили. Если это возможно, кормите ребенка грудью хотя бы до шестимесячного возраста, так как грудное вскармливание защищает от бронхиолита.
Для защиты детей из групп особого риска, которые были перечислены выше и для которых бронхиолит может быть жизнеугрожающим, существует пассивная иммунизация препаратом, представляет собой антитела к РС-вирусу. Этот препарат вводится 1 раз в месяц в течение эпидемического сезона. Вакцины от РС-вирусной инфекции пока не существует.
Как быстро проходит острый бронхиолит?
Как правило, острый период болезни с одышкой и нарушением питания длится не более 5 – 7 дней. Если ребенок попал в больницу, его можно будет отпустить домой после того, как нормализуется температура тела, ребенок начнет нормально есть и не будет необходимости в кислородотерапии. В 20% случаев после перенесенного острого бронхиолита в течение нескольких недель сохраняется затяжной кашель и возникают повторные эпизоды бронхиальной обструкции, что связано с временным нарушением функции эпителия дыхательных путей и повышенной чувствительностью бронхов.
Читайте также:


