Инфекции через стоматологические инструменты
Стоматологическая помощь населению является одним из самых массовых видов медицинской помощи. При этом на прием к стоматологу могут попасть пациенты, страдающие острыми и хроническими формами гнойно- септических заболеваний, вирусными гепатитами, ВИЧ- инфицированные. Часто, пациенты, не подозревая о наличии у них той или иной формы заболевания, являются источниками внутрибольничных инфекций среди пациентов и персонала.
Поэтому всех пациентов необходимо рассматривать как потенциально инфицированных, в том числе и ВИЧ- инфекцией.
ВБИ (по ВОЗ) – это любое клинически выраженное заболевание микробного происхождения, которое поражает больного вследствие его поступления в больницу или обращения за лечебной помощью, а также инфекционное заболевание сотрудника больницы (подразделения), вследствие его работы в данном учреждении, независимо от проявления симптомов заболевания во время пребывания в больнице или после выписки.
Следовательно, в понятие “ВБИ” входят три “пласта” инфекций:
- заболевания пациентов стационара;
- заболевания пациентов, получающих помощь в поликлиниках;
- внутрибольничное инфицирование медицинского персонала.
Объединяет все 3 вида ВБИ место инфицирования - лечебное учреждение.
Все внутрибольничные инфекции бактериальной и вирусной этиологии можно разделить на две группы:
- ВБИ, вызываемые патогенными возбудителями (обычные инфекционные заболевания) в результате заноса их в стационар бактерионосителями или лицами, находящимися в инкубационном периоде. Эта группа больных составляет лишь 15 % от всех ВБИ.
- Госпитальные гнойно- септические инфекции, вызываемые многочисленной группой условно- патогенных микроорганизмов. Эта группа составляет 85 % всех ВБИ, причем к этой группе относятся как экзогенного или эндогенного характера.
Источником возбудителя инфекции (ИВИ) обычно являются:
- больные с выраженными формами болезни;
- носители вирулентных штаммов возбудителей инфекции.
Эпидемиологически значимыми ИВИ являются носители инфекции.
В стоматологической практике проблемы ВБИ стоит наиболее остро. Это обусловлено тем, что различные виды микроорганизмов, находящиеся в полости рта, представляют не только резидентную микрофлору полости рта, но и возбудителей различных инфекционных заболеваний. В частности в слюне человека возможно присутствие возбудителей таких заболеваний, как туберкулез, дифтирия, грипп, герпес, микозы, Вич- ифекция и т.д.
Общепринято выделять 4 типа механизма передачи возбудителя инфекции:
- фекально- оральный;
- воздушно- капельный;
- бытовой
- трансмиссивный.
В последние годы с развитием медицины, внедрением современных технологий лечения сформировался новый, мощный, искусственно создаваемый, артифициальный (неестественный) МПВИ, связанный с медицинскими процедурами (инъекционный, ассоциированный с операциями, ассоциированный с инвазионными диагностическими процедурами, трансфузионный, ассоциированный с инвазионными лечебными процедурами). Поток медицинских манипуляций непрерывно растет. По данным ВОЗ, около 30 % медицинских манипуляций не продиктованы необходимостью, что соответствует данным, зарегистрированным в нашей стране. Соответственно надо отметить дефицит одноразовых средств в стоматологической амбулаторной практике, в частности, слюноотсосов, боров, всех видов эндодонтических инструментов и др.
Определенную значимость приобретает инъекционный путь передачи инфекции. Постинъекционные нагноения могут развиваться после введения практически любого препарата.
Факторы передачи инфекции в стоматологической практике:
- руки медицинского работника;
- инструменты, приборы, оборудование;
- полотенца, ручки дверей, кранов;
- лекарственные среды;
- воздух.
По данным американской ассоциации стоматологов, медицинский персонал стоматологических клиник при недостаточной защите и нарушении санитарно- противоэпидемического режима подвергает себя опасности заразиться следующимги инфекциями с вытекающими из этого последствиями:
- СПИД – летальный исход;
- Кандидозы – системное поражение органов;
- Ветряная оспа – опаясывающий лишай;
- Туберкулез – нетрудоспособность, летальный исход;
- Гонорея – бесплодие, артриты;
- Гепатит А – вирусоносительство;
- Гапетит В – вирусоносительство, летальный исход;
- Герпетический конъюнктивит - вирусоносительство, слепота;
- Герпетический панариций – вирусоносительство;
- Инфекционный мононуклеоз – вирусоносительство;
- Грипп – вирусоносительство;
- Болезнь легионеров – летальный исход;
- Корь – нетрудоспособность, энцефалит;
- Коревая краснуха – врожденные дефекты;
- Дифтерия – вирусоносительство, в тяжелых случаях летальный исход;
- Эпидемический паротит – вирусоносительство;
- Пневмония – вирусоносительство, в тяжелых случаях летальный исход;
- Стафилококковая инфекция – поражения кожи, носительство, летальный исход;
- Стрептококковая инфекция – ревматические поражения сердца, летальный исход;
- Сифилис – поражение ЦНС, летальный исход;
- Столбняк – чаще нетрудоспособность, возможен летальный исход;
- Респираторные инфекции – временная нетрудоспособность, вирусоносительство.
Это далеко не полный перечень инфекционных заболеваний, которые могут передаваться при лечении больных с заболеваниями челюстно- лицевой области.
Во всем мире гепатиты В,С, D, рассматриваются как профессиональные заболевания медицинских работников, имеющих дело с кровью больных: в мире ежегодно заражаются гепатитом В 30 тыс. медиков, ежедневно 1 из них погибает. В Москве в инфекционную больницу ежегодно поступают 10- 15 стоматологов, заразившихся гепатитом В. Инфекционисты отмечают, что официальная статистика дает не точные сведенья, потому что некоторые стоматологи лечатся анонимно, скрывая факт заболевания гепатитом В и С, опасаясь остаться без пациентов.
Факторы, способствующие росту ВБИ:
- Пандемия вирусных гепатитов группы В, С, ВИЧ- инфекции, наркоманизация общества;
- Значительный рост числа госпитальных штамов (устойчивость к воздействию антибиотиков нового поколения);
- Создание крупных больничных комплексов со своей специфической экологией;
- Повышение “агрессивности” современной медицины, за счет расширения спектра инвазивных методов диагностики и лечения;
- Широкое использование в практике здравоохранения дорогостоящей медицинской аппаратуры и соответственно сложность ее дезинфекции и стерилизации;
- Неблагополучная экологическая обстановка;
- Увеличение лиц с пониженной резистентностью;
Предупредить заболевания можно только, опираясь на комплекс профилактических мероприятий.
Наибольшую роль в передаче инфекции в медицинском учреждении играет инструмент медицинского назначения. От загрязненных после контакта с пациентом, слюной и кровью инструментов возникает вероятность передачи микробов другим пациентам или персоналу клиники. Также возможно инфицирование через руки врача. Необходимо строгое соблюдение санитарных норм, использование одноразовых медицинских инструментов и вспомогательных материалов (перчатки, маски, шприцы, салфетки, шапочки, стаканы и т. д.). Одноразовые стоматологические инструменты утилизируются согласно санитарным требованиям.
В стоматологической практике риск одинаков для любого вида инструмента независимо от его назначения, и единственный возможный способ пресечения передачи инфекции — стерилизация. Одной из важнейших задач при проведении комплекса противоэпидемических мероприятий является обеспечение учреждений здравоохранения современным дезинфекционным и стерилизационным оборудованием, отвечающим установленным требованиям безопасности, качества и эффективности. Наиболее слабыми звеньями обеспечения дезинфекционно-стерилизационных мероприятий являются этапы дезинфекции и предстерилизационной очистки. Они наиболее опасны для персонала, так как приходится работать с инфицированным материалом. Организация работы централизованного стерилизационного отделения (ЦСО) является основополагающей для обеспечения инфекционной безопасности пациентов и медицинского персонала.
В задачи ЦСО входит:
- обеспечение клиники стерильными медицинскими изделиями;
- организация системы постоянного контроля эффективности стерилизации;
- контроль использования стерильных изделий в клинических отделениях;
- подготовка кадров по специальности.
В Стоматологическом комплексе г. Грозного в 2006 году было открыто ЦСО, в основе работы которого использование немецкого оборудования. Все изделия, поступающие в ЦСО, проходят несколько этапов технологической цепочки:
- первичная обработка;
- дезинфекция;
- предстерилизационная обработка;
- контроль качества обработки;
- комплектование и упаковка;
- стерилизация;
- выдача в клинические отделения.
Для каждого пациента используют индивидуальный набор стоматологических инструментов (рис. 1) .
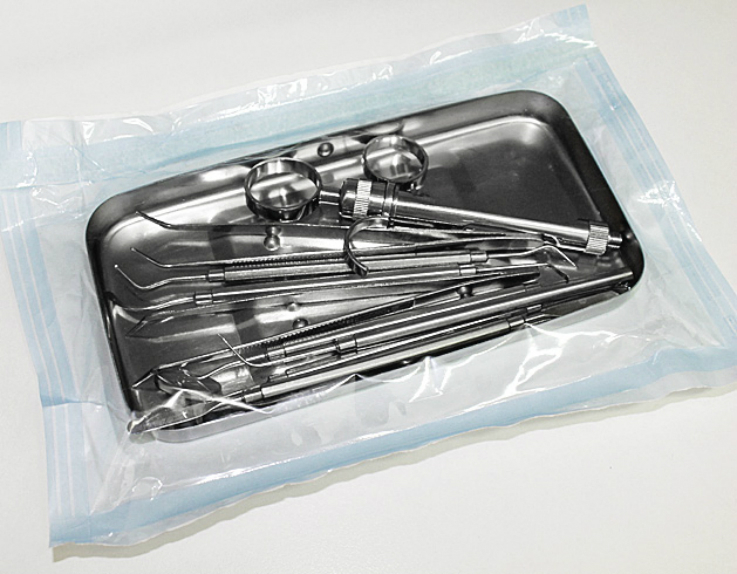
Рис. 1. Набор стерильных инструментов
Предстерилизационная очистка (вторичная обработка) проводится в один этап автоматизированным способом с помощью термодизенфектора, который позволяет проводить предстерилизационную обработку всех инструментов, включая наконечники, при температуре 90 °C (рис. 2) .

Рис. 2. Термодезинфектор
Контроль качества проведения предстерилизационной обработки инструментов проводится путем постановки азопирамовой пробы на наличие остатков крови и фенолфталеиновой пробы на наличие остаточных количеств щелочных компонентов моющего средства.

Рис. 3. Аппарат для запечатывания инструментов
Стерилизация инструмента проводится паровым методом в автоклавах. В ЦСО используют три режима автоклавирования в зависимости от вида инструментария:
- Инструмент из резины, стекла, пластмассы, текстиля при температуре 121 °C в течение 20 минут.
- Стоматологические наконечники при температуре 134 °C в течение 5 минут.
- Стоматологические инструменты из металла при температуре 134 °C в течение 20 минут.

Рис. 4. Стерильная зона

Рис. 5. Хранение инструментов
Воздухообмен ЦСО поддерживается за счет системы общеобменной приточно-вытяжной вентиляции, для обеспечения нормативных параметров микроклимата кабинеты оснащены системами кондиционирования воздуха. Для обеззараживания воздуха применяются ультрафиолетовые бактерицидные облучатели — рециркуляторы. Всю работу ЦСО контролирует главная медицинская сестра.
Основные преимущества централизованной стерилизации:
- дезинфекция, предстерилизационная очистка и стерилизация изделий медицинского назначения выполняются квалифицированным персоналом;
- повышается качество и надежность стерилизации;
- рационально используется эффективное дорогостоящее технологическое оборудование;
- наиболее эффективно осуществляется контроль процесса стерилизации;
- за счет взаимозаменяемости персонала легко компенсируется отсутствие внезапно выбывших сотрудников;
- появляются возможности внедрения современных методов стерилизации.
Работа стоматолога и его инструментов связана с контактом с биологическими средами — кровью, слюной. В них обитает множество собственных микроорганизмов человека, а также через них легко возможно заражение болезнетворными агентами, в том числе вирусами.
Слюна является переносчиком многих опасных для организма вирусов. Это такие вирусы как: герпес, ветряная оспа; мононуклеоз; цитомегаловирус; грипп. Есть также вероятность инфицирования через слюну гепатитом В и С. Несмотря на то, что сами по себе вирусные заболевания типа герпеса не являются опасными, они страшны своими осложнениями и нейродегенеративными изменениями в организме. Инфекционный вирус Эпштейна-Барр, или мононуклеоз (также известен, как болезнь поцелуев), наряду с цитомегаловирусной инфекцией, вызывается группой вирусов, представителей герпеса четвёртого и пятого типа. Больше всего подвержены мононуклеозу беременные женщины, дети и пациенты с иммунодефицитом.
Ещё один представитель семейства герпесвирусов, который может передаться посредством ротовой жидкости — цитомегаловирус. Это герпес 5 типа, который может протекать практически без симптомов. Для людей с ослабленным иммунитетом он чреват тяжелыми последствиями для внутренних органов: легких, печени, сердца, почек.
Посредством слюны также можно заразиться гриппом или острыми респираторными заболеваниями. Стоит отметить, что большинство заболеваний, передающихся воздушно-капельным образом, передаются через слюну. Таким опасным заболеванием как гепатит В обычно заражаются парентеральным или половым путём. Тем не менее благодаря его высокой контагиозности не исключается передача через слюну. При этом намного повышается риск инфицирования, если у пациента имеются язвочки или ранки во рту.
Интересно, что даже бактерией, вызывающей язвенную болезнь — Хеликобактер Пилори, обитающей в желудочно-кишечном тракте, возможно заразиться посредством контакта с ротовой жидкостью.
Во время хирургических манипуляций (удаление зуба и др.) возникает риск передачи инфекций через кровь. Это вышеперечисленные вирусы и бактерии, а также такие, как СПИД, сифилис, туляремия, сыпной тиф, лепра. Не будем забывать и про грибки, например, рода Candida.
Неужели действительно есть вероятность подхватить инфекцию из вышеперечисленных в кабинете у стоматолога? Отвечаю — да! Но этот риск стремится в настоящее время к нулю. Гораздо больше шансов заболеть чем-то после посещения общественных мест (транспорт, торговый центр, баня, бассейн), после поцелуев и незащищенных половых контактов вне брака.
На данный момент в любой уважающей себя стоматологической клинике давно налажена система обработки и стерилизации инструментов и соблюдаются правила асептики и антисептики. Все это регулируется и внутренним контролем клиники в лице старшей медсестры и главврача, и санэпидслужбой, проводящей проверки регулярно. Многие из расходных материалов, используемых в ротовой полости, являются одноразовыми. Это насадки для аспирационных систем (слюноотсос), скальпели, шовный материал, иглы, шприцы, одноразовое хирургическое белье, карпулы с анестезией и т.д. Те инструменты (металлические), которые используются многократно, проходят три стадии обработки, полностью исключающие инфицирование:
- замочка и ультразвуковая ванна в антисептических растворах высоких концентраций;
- механическая обработка и промывание;
- стерилизация в автоклаве или в сухожаровом шкафу. Автоклавирование проводится с помощью высоких температур (134 градуса Цельсия) и давления (около 4 атмосфер). При этом каждый индивидуальный набор инструментов упакован в специальный крафт-пакет, на котором стоит индикатор качества обработки.
![]()
Фото: @LiderStom
После всех обработок инструменты помещаются в камеры сохранения стерильности под ультрафиолетовые лучи. Такая камера должна быть в каждом кабинете.

Как пациент и просто человек, который дорожит своим здоровьем, вы имеете полное право спрашивать у врача, как обработаны инструменты, имеется ли стерилизационное оборудование и какие методы дезинфекции используются. Посещая стоматолога, обратите внимание, в каком виде ассистент или медсестра приносят инструменты, упакованы ли они в индивидуальный крафт-пакет или их достают из стерильной камеры, надел ли доктор новые перчатки из упаковки и т.д. Во многих современных клиниках имеются даже одноразовые лотки с инструментарием, одноразовые карпульные шприцы с анестезией и наконечники. Такие инструменты используются только для одного пациента и после уничтожаются.
Безопасность в стоматологическом кабинете: ответы на вопросы пациентов
1. Должен ли врач каждый раз перед приёмом менять перчатки? Если есть подозрение, что он просто протёр их спиртом, как корректно попросить стоматолога сменить их?
Врач должен обязательно использовать на каждого пациента новые перчатки. Кроме того, он должен руки в перчатках помыть с мылом и обработать антисептиком перед тем, как начать лечение. По поводу просьбы их сменить, в случае, если есть подозрения, так и сказать: я сомневаюсь, что это новая пара и попросила бы при мне надеть из коробки новые чистые перчатки.
2. Как убедиться в стерильности наконечников и инструментов?
На то, что наконечники и инструменты точно обработаны качественно, указывает изменение цвета индикатора на крафт-пакете, в который инструменты упакованы.

3. Если во время приёма врачу позвонили на мобильный, и он ответил в перчатках, которыми осуществляет осмотр, достаточно ли ему будет просто протереть их спиртом?
4. Никогда не видел, чтобы в муниципальных стоматологических поликлиниках после каждого пациента протирали кресло и рабочий стол врача. Должны ли санитары это делать?
После каждого пациента должны обрабатывать кресло и рабочий стол, протирать дезинфицирующими салфетками.
5. Опасно ли пользоваться плевательницей, в которой не убрано после предыдущего пациента?
Это не опасно, если не будет контакта с какими-либо раневыми поверхностями на слизистой или на коже.
6. Что делать, если я вижу, что инструмент у врача упал на пол, он протёр его салфеткой и хочет продолжать работать?
Необходимо сказать врачу, чтобы взял новый стерильный инструмент.
7. Даёт ли, с Вашей точки зрения, стерилизация в автоклаве полную защиту от вирусных гепатитов и ВИЧ?
Правильная стерилизация по протоколу уничтожает все вирусы, так как несмотря на их опасность, для их уничтожения более чем достаточно термической обработки и обработки с использованием высокого давления, а уж тем более после экспозиции в дезинфицирующих растворах.
Не стесняйтесь интересоваться и спрашивать у персонала клиники всё, что касается вашей безопасности и здоровья! Если в мед.учреждении всё соблюдается правильно, то вопросы не вызовут негативной реакции, ведь здоровье – одно из главных богатств, дарованных нам Богом и в наших силах его сохранить.
Стоматолог-терапевт, пародонтолог,
хирург Кореневич Ксения Сергеевна
Кафедра инфекционных болезней с курсом эпидемиологии МГМСУ
Стоматологический персонал
не может отказать в помощи больным
ВИЧ-инфекцией, гепатитами В и С,
испытывая при этом тревогу и даже
страх перед возможностью заражения
этими болезнями. Знание свойств
возбудителя и механизма его передачи,
грамотное поведение на рабочем
месте позволят исключить эту
возможность и тем самым снять
напряжение.
Медицинский персонал стоматологических бинетов и отделений относится к группе профео опального риска заражения такими опасными i фекционными болезнями, как ВИЧ-инфекция, патиты В, С, D, для которых характерен парен ральный механизм передачи возбудителя.
При проведении каких-либо манипуляций в ТОБОЙ полости практически неизбежно травмиро ние слизистой оболочки, сопровождающееся к вотечением. При этом происходит заражение ин рументов, слепков, протезов, рук врача. Кроме го, при использовании высокоскоростных стома логических установок рассеиваются аэрозоли, держащие кровь и слюну.
В то же время среди пациентов стоматолога могут быть лица, находящиеся в стадии инкубации кой-либо из перечисленных инфекционных бол ней, либо скрывающие свою болезнь. Именно лица могут стать источником возбудителя инф ции и для персонала, и для других пациентов принципу пациент-врач, врач-пациент.
Медицинские работники стоматологичеа службы не могут отказать в помощи больны! ВИЧ-инфекцией, гепатитами В и С, но при эг они могут испытывать тревогу и даже страх пе возможностью заражения этими болезнями. 3 ние свойств возбудителя и механизма его переда грамотное поведение на рабочем месте позволят ключить возможность заражения и снять напря ние врача.
Инфекция, вызываемая вирусом иммунодефицита человека (ВИЧ-инфекция)
ВИЧ-инфекция, неизбежно завершающаяся смертельным синдромом приобретенного иммунного дефицита (СПИД) — одна из наиболее опасных инфекционных болезней человека.
Появившаяся в конце 70-х годов XX столетия ВИЧ-инфекция приобрела характер пандемии. К настоящему времени каждый сотый взрослый человек в мире заражен ВИЧ.
ВИЧ-инфекции свойственно многолетнее течение, клинически связанное с прогрессирующим снижением иммунитета, приводящим к развитию тяжелых форм оппортунистических болезней.
Средняя продолжительность жизни инфицированного человека — 12 лет.
Среди гомосексуалистов в США у 54 % симптомы СПИДа развились через 11 лет, а у 19% в течение этого времени вообще не было никаких клинических признаков. Среди тех, кто заразился в молодом возрасте, много лиц, переживших 20-летний рубеж. Однако нередки случаи смерти уже через 7 мес. с момента заражения.
Распространение ВИЧ—инфекции в значительной степени обусловлено длительным, нередко многолетним малосимптомным течением болезни. Сам того не зная, ВИЧ—инфицированный человек в течение многих лет является источником возбудителя и этим способствует видовому выживанию вируса. У самого ВИЧ-инфицированного субъекта с течением времени неизбежно развиваются манифестные формы болезни. Вследствие снижения иммунитета присоединяются вторичные болезни, наступает смерть.
Спонтанное выздоровление от ВИЧ-инфекции не доказано.
Возбудитель инфекции — вирус иммунодефицита человека слабоустойчив во внешней среде: сохраняется лишь в течение нескольких часов. В крови он сохраняется несколько дней, в замороженной сыворотке — до нескольких лет. Нагревание до 50-60°С в течение 30 мин приводит к снижению в 100 раз способности к инфицированию. При температуре 70-80°С вирус погибает через 10 мин. Этиловый спирт инактивирует вирус через 1 мин; стандартные дезинфицирующие растворы хлорамина, хлорной извести, перекиси водорода убивают его через 3-5 мин. Имеются данные о том, что ВИЧ теряет активность при воздействии защитных ферментов, содержащихся в слюне и поте.
Источником возбудителя болезни является только человек в любой стадии заболевания. Наиболее вероятна передача ВИЧ в конце инкубационного периода, в периоде первичных проявлений и в поздней стадии болезни, когда концентрация вируса достигает максимума, а нейтрализация его антителами слабая, поскольку в начале болезни титр антител еще невысок, а в терминальной стадии наступает истощение защитного потенциала организма.
Попадая в кровь человека, вирус внедряется в Т-и В-лимфоциты, макрофаги, промиелоциты, клетки лимфатических узлов, эндотелия капилляров мозга, роговицы глаза, эндотелия шейки матки и др. Для осуществления заражения необходимо присутствие вируса в лейкоцитах, а они находятся в большинстве экскрементов организма человека, в любой биологической жидкости: крови, слюне, сперме, вагинальном секрете, грудном молоке, слезах, поте. Количество вирусных частиц в биологических жидкостях неодинаково, их концентрация определяет эпидемическую значимость жидкости.
Восприимчивость к ВИЧ у людей практически всеобщая.
Передача ВИЧ осуществляется естественными механизмами (контактным, вертикальным) и искусственным (инвазионным). Переносчика вирус не имеет, но исходя из локализации возбудителя ВИЧ, инфекция относится к числу кровяных. Отсутствие восприимчивых клеток на неповрежденной коже исключает возможность передачи возбудителя этим путем. Реальной, с учетом локализации ВИЧ в организме человека, может быть его передача через поврежденные наружные покровы непосредственно во внутренние среды, где концентрируются восприимчивые клетки.
Пути реализации механизмов передачи возбудителя разнообразны: половой, трансплацентарный, инъекционный, трансфузионный. Доминирующим является контактный, реализуемый половым путем. Ведущая роль полового пути передачи обусловлена высокой концентрацией вируса в сперме и вагинальном секрете. На долю полового пути приходится 86% заражений, на вертикальный механизм - 25-35% случаев. При переливании инфицированной цельной крови инфицируется 90% реципиентов. В стоматологии манипуляции, как правило, носят инвазивный характер, т.е. имеет место искусственный (артифициальный) механизм. В связи с этим, особое внимание должно быть направлено на пред-стерилизационную и стерилизационную обработку стоматологического инструментария.
Все инвазивные инструменты, предназначенные для проникновения в мягкие ткани или кость (щипцы, скальпель, долото, инструменты для удаления зубных отложений, боры и пр.), следует стерилизовать после каждого случая эксплуатации. Перед стерилизацией необходима предстерилиза-ционная обработка: ополаскивание в проточной воде. Далее:
• замачивание в моющем растворе,
• мойка каждого инструмента щеткой в мою
щем растворе,
• ополаскивание в проточной воде,
• ополаскивание дистиллированной водой и сушка.
Затем все стоматологические инструменты стерилизуются с помощью пара под давлением в автоклаве или сухим жаром.
Теплочувствительные приборы дезинфицируются в жидких дезинфицирующих средствах в течение 10 ч с последующим промыванием в стерильной воде. Для дезинфекции антимикробными препаратами используют 4% раствор хлорамина, 70% раствор этилового спирта, 2% раствор формальдегида, 6% раствор перекиси водорода, 4% раствор хлоргекси-дина.
Обеззараживание стоматологических материалов проводится путем очистки от слюны и крови. Слепки и внутриротовые ортодонтические и ортопедические конструкции необходимо подвергать очистке и дезинфекции перед отправкой в лабораторию. Наконечники для бормашин после каждого пациента обрабатываются 6% раствором перекиси водорода или 70% раствором спирта. Экспозиция должна быть не менее 3 мин.
Внимание: однократное протирание наконечника, боров и дрильборов ватой, смоченной в спирте, не обеспечивает дезинфекции.
Стакан для ополаскивания полости рта должен быть одноразовым!
Пульпоэкстракторы —только одноразовыми! Их следует выбрасывать после каждого пациента.
Медицинский персонал должен иметь защитную одежду, очки или защитные щитки, перчатки, одноразовую маску.
При повреждении кожи рук ее необходимо немедленно обработать дезинфицирующим раствором, не снимая перчаток, а затем снять их, выдавить кровь из ранки, тщательно вымыть руки проточной водой с мылом, обработать их 70% раствором спирта и смазать ранку 5% раствором йода.
При загрязнении рук кровью их следует обработать немедленно (не позже чем через 30 с) тампоном, смоченным кожным антисептиком (70% раствор спирта, 3% раствор хлорамина, иодонирон, хлоргексидин и др.), двукратно вымыть руки теплой проточной водой с мылом и насухо вытереть салфеткой.
При попадании крови на слизистую оболочку глаз их необходимо промыть водой или 1% раствором борной кислоты. Слизистую оболочку носа обрабатывают 1% раствором протаргола. Слизистую оболочку рта следует прополоскать 70% спиртом или 0,005% раствором перманганата калия.
Поверхность рабочих столов в конце рабочего дня обрабатывается дезинфицирующими средствами. При повреждении кожи или слизистых оболочек сотрудника, работающего с инфицированным ВИЧ биологическим материалом, непосредственно после травмы проводится профилактика с помощью специальных антиретровирусных средств.
Объем химиопрофилактики зависит от степени риска заражения. При высокой степени риска заражения (тип 1), т.е. глубоком колющем (иглой) или резаном (скальпель и пр.) повреждении, сопровождающемся кровотечением, рекомендуется комбинированная терапия в течение 4 нед, состоящая из приема 2 ингибиторов обратной транскриптазы (азидотилидин по 200 мг 3 раза в сутки; ламивудин по 150 мг 2 раза в сутки); одного ингибитора проте-азы (саквинавир по 600 мг 3 раза в сутки; вирасепт по 250 мг 2 раза).
При неглубоких поражениях (тип 2) с капельным отделением крови рекомендуется комбинированная терапия в течение 4 нед ингибитором обратной транскриптазы. При поверхностной травмати-зации кожи и слизистой оболочки (минимальный риск заражения, тип 3) или попадании биологических жидкостей на слизистые оболочки желательна азидотимидинотерапия в течение 4 нед или использование другого ингибитора обратной транскриптазы.
Вирусные гепатиты В, С, D
Одно из первых мест в общей структуре инфекционных болезней принадлежит вирусным гепатитам. В настоящее время выделено семь нозологических форм: А, В, С, D, E, G и TTV. Возбудители этих болезней гепатотропны, и центральное место в клинической картине занимает поражение печени.
Важность проблемы вирусных гепатитов обусловлена их широким распространением, особенно гепатитов В и С, передающихся от человека человеку парентеральным путем. Более 1/3 населения земного шара инфицированы вирусами гепатита В, 5% из них являются носителями этого вируса. Около 500 млн. человек в мире инфицированы вирусом гепатита С.
Вирусные гепатиты являются сложной медицинской проблемой еще и потому, что несмотря на современные методы лечения, ежегодно от гепатита В в мире умирает около 2 млн. человек. Доказана этиологическая связь между первичной гепато-целлюлярной карциномой и вирусом гепатита В. Значительная часть заболеваний хроническим вирусным гепатитом обусловлена вирусами гепатита ОиС.
Профилактика вирусных гепатитов является единственной возможностью контролировать эти болезни.
Вирусный гепатит В (ГВ) — вирусная антропоноз-ная инфекционная болезнь человека, относится к числу болезней, пути и факторы передачи возбудителя которых аналогичны таковым при ВИЧ—инфекции. Общими являются группы риска: реципиенты крови, больные гемофилией, наркоманы, лица, часто меняющие половых партнеров.
Вирус передается от человека (единственного хозяина) человеку парентерально. При высокой концентрации вируса достаточно следов крови (0,0001 мл), чтобы вызвать вирусный гепатит В. Учитывая это, особой опасности заражения вирусным гепатитом В подвержены работники, часто контактирующие с кровью (в том числе стоматологи) и ее препаратами.
Пути передачи вирусных гепатитов В, С: половой, парентеральный, а также перинатальный. Риску заражения гепатитами В и С, в первую очередь, подвержен медицинский персонал. Частота гепатита в этой профессиональной группе значительно превышает средние показатели для всего населения. Внутри больничных учреждений имеются подразделения с очень высоким риском заражения: это отделения, где проводятся операции, в том числе стоматологические.
Основным резервуаром и источником вирусного гепатита В являются не больные острым ГВ, а так называемые здоровые вирусоносители, число которых на земном шаре превышает 300 млн. человек, а в Российской Федерации их более 5 млн.
Заражение ГВ возможно и при бытовом общении с больными или вирусоносителями. В этих случаях вирус внедряется через поврежденную кожу (микротравмы) при прямом контакте.
Клинически варианты вирусного гепатита В разнообразны: желтушный, безжелтушный, стертый, субклинический. Безжелтушный вариант встречается в 20-40 раз чаще желтушного.
ГВ может быть острым, с благоприятным исходом и хроническим. Возможно длительное, хроническое носительство возбудителя, обусловливающее у части лиц развитие печеночно-клеточного рака. Носителям вируса грозит присоединение дельта—инфекции, которое приводит к тяжелому поражению печени.
Практически все профилактические мероприятия, предлагаемые в отношении ВИЧ—инфекции, необходимо применять и при профилактике гепатитов В. Исключение составляет химиопрофилактика.
Для предупреждения гепатита В мы располагаем активной защитной вакциной.
В настоящее время для активной вакцинации против вирусного гепатита В используется вакцина Энджерикс В и др. Показания к активной вакцинации против гепатита В определяются с учетом риска возможного заражения. В настоящее время группами риска (соответственно и кандидатами для вакцинации против гепатита В) являются прежде всего работники здравоохранения, контактирующие с кровью и ее компонентами. Беременность не является противопоказанием для активной вакцинации. Эта же вакцина защищает и от вирусного гепатита D.
Пассивная иммунизация против гепатита В до контакта или после него возможна с помощью инъекции антител против HBs-антигена (анти-HBs) в виде гипериммунной анти-В-сыворотки. Гипериммунная анти-В-сыворотка, примененная не позднее, чем через 6 ч после заражения, способна обеспечить пассивную иммунную защиту на протяжении 3 мес., предупредить развитие болезни или по крайней мере ее облегчить. При случайной травме предметами, загрязненными кровью больных или носителей вируса, для экстренной профилактики ГВ используется специфический иммуноглобулин с высоким титром антител к HBs—антигену.
Вирусный гепатит С
Гепатит С (ГС) - вирусный гепатит с парентеральным механизмом передачи. Обладает наклонностью к хроническому течению, связанной с изменением антигенной структуры возбудителя.
Источником возбудителя является человек, больной острым или хроническим ГС.
Восприимчивость к данной инфекции различных людей неодинакова и в большой степени определяется инфицирующей дозой. Пути передачи разнообразны: с кровью и продуктами крови, инъекционный, половой, внутрисемейный. Группу риска представляют больные, которым проводили гемо-трансфузии, пациенты гемодиализных центров, наркоманы, лица, имеющие сексуальные контакты со многими партнерами, а также медицинские работники. Инфицированность наркоманов вирусом ГС (ВГС) достигает 75-83%. Благодаря низкому уровню виремии непарентеральные механизмы передачи возбудителя (половой, бытовой) составляют 10%, профессиональный путь - 2-6%. В 40-50% спорадических случаев выявить путь заражения не удается.
Морфология вирусной частицы не изучена, так как до настоящего времени не получен препарат вируса. В настоящее время можно судить лишь о части свойств ВГС, по которым обычно классифицируют вирусы. Оказалось, что геном ВГС значительно изменяется от штамма к штамму. По европейской классификации выделяют 11 вариантов генома ВГС. Генотип вируса определяет тяжесть заболевания. Отличительной особенностью ВГС является способность к длительной персистенции в организме, что обусловливает высокий уровень хронизации.
Пассивная или активная иммунизация против ГС еще не разработана. Проводившиеся еще в конце 70-х годов XX столетия исследования, включавшие в себя внутривенное введение высоких доз иммуноглобулина с целью профилактики посттрансфузионного гепатита, позволили лишь снизить частоту желтушных форм болезни (что только затруднило его диагностику), но не уменьшили общего числа случаев гепатита. Высокая мутационная способность вируса затрудняет создание активной вакцины.
Гепатит D (А-гепатит)
Вирусный гепатит с парентеральным механизмом передачи вызывается дефектным вирусом, характеризуется тяжелым течением и неблагоприятным прогнозом. Возбудитель - вирус генотипа D (ВГО) - не способен к самостоятельной репликации в организме хозяина. Синтез вирусных компонентов требует обязательного участия вируса гепатита В, в частности HBs Ag. В связи с этим вирус гепатита А называют вирусом-паразитом, сателлитом, спутником. Вирус устойчив к высоким температурам и к замораживанию, инактивируется щелочами и протеазами.
Основным источником А-инфекции являются лица с хроническими формами гепатита В и здоровые носители HBs Ag, которые одновременно инфицированы А-вирусом.
Передача гепатита D (ГД) аналогична передаче вируса гепатита В: осуществляется парентеральным путем, преимущественно с кровью. Риск заражения высок для лиц, подвергающихся частым парентеральным вмешательствам, для лиц, имеющих контакт с кровью. Заражение чаще всего происходит в стоматологических, хирургических отделениях и в центрах гемодиализа. Возможна транстплацентар-ная передача вируса от беременной плоду. Передача возможна половым путем.
Существуют две формы инфекции, обусловленные вирусом гепатита D: ко-инфекции и суперинфекция. Ко-инфекция представляет собой одновременное заражение человека вирусами В и D. В этом случае болезнь носит острый характер и как правило протекает неблагоприятно. Суперинфекция развивается у ранее инфицированных вирусом В, т.е. у больных хроническим гепатитом В или носителей HBs Ag при заражении вирусом D. Суперинфекция протекает клинически тяжело, нередкс имеет тяжелое прогрессирующее течение, вплоть дс возникновения массивного некроза печени ил1-развития цирроза.
Профилактика ВГО-инфекции аналогична профилактике гепатита В. Особенно тщательно от возможного присоединения D-вирусной инфекции следует оберегать носителей HBs—антигена и больных хроническим вирусным гепатитом В. Вакцине против гепатита В обеспечивает защиту от D—вирусной инфекции.
Успех профилактики инфекционных болезней передающихся парентеральным путем, в значительной степени зависит от уровня подготовки медицинских работников. При выборочном скрининго-вом анкетировании студентов-стоматологов и слушателей факультета постдипломной подготовь было выявлено форсирование неправильного стереотипа представлений и наличие пробелов в знаниях по проблеме ВИЧ/СПИД, вирусных гепатите! В, С, и D.
Однако стоматологам, как, впрочем, и другим специалистам, придется принимать участие в постановке диагноза, лечении инфицированных людей, профилактической работе.
Настоящим сообщением авторы, врачи—инфекционисты, напоминают сотрудникам стоматологической службы об опасности заражения инфекци онными болезнями, передающимися преимущест венно парентеральным путем, и о средствах защить от инфицирования.
Читайте также:



