Индекс киотос при онихомикозах
проф. А.Ю. Сергеев, засл. врач РФ, акад. Ю.В. Сергеев, В.И. Лысенко, М.О. Тарасова, Н.В. Савченко, Е.В. Кудрявцева
1. Принципы и методы терапии онихомикозов
1.1. Виды этиотропной терапии онихомикозов
Этиотропное лечение онихомикозов бывает местным, когда противогрибковый препарат наносят на пораженный ноготь, или системным, когда препарат принимают внутрь. Каждый из подходов имеет свои преимущества и недостатки и свой перечень показаний и ограничений. Прежде чем приступить к описанию существующих средств местной и системной терапии и методик их применения, мы приведем главные характеристики этих средств и основания для их назначения [7].
Системная терапия
Системная терапия обеспечивает проникновение препаратов в ногти через кровь. Хотя она не позволяет сразу создавать в ногте такие высокие концентрации, как при местном нанесении, поступление препарата в ногтевое ложе и в матрикс при системной терапии гарантировано. Кроме того, многие системные препараты накапливаются в матриксе ногтя в концентрациях, намного превосходящих минимальные подавляющие концентрации (МПК), и способны сохраняться там после окончания лечения.
Ограничением к применению системной терапии является риск побочных, иногда токсических, явлений, связанный с длительным, многомесячным приемом препаратов. Поэтому беременным и кормящим матерям, лицам с заболеваниями печени или лекарственной аллергией системная терапия не показана. С появлением современных противогрибковых препаратов (например, Орунгал - итраконазол) и прогрессивных методик их применения риск развития побочных и токсических эффектов значительно сократился [8].
Местная терапия
Местная терапия позволяет создавать на поверхности ногтя очень высокие концентрации противогрибкового препарата. Такие концентрации, фунгицидные для большинства возбудителей онихомикоза, невозможно создать при системном назначении, поскольку это было бы сопряжено с токсическим действием на организм больного. При местном же нанесении препарат не всасывается в системный кровоток, поэтому такое лечение безопасно. Главное преимущество местной терапии - отсутствие побочных и токсических эффектов, наблюдаемых при применении системных препаратов. Второе преимущество - заведомо широкий спектр применения практически любого местного антимикотика вследствие того, что его концентрация превосходит концентрацию системных средств на 3-4 порядка.
Недостатком местной терапии является то, что при нанесении препарата на поверхность ногтя он не всегда достигает возбудителя - гриба, расположенного в ногтевом ложе, и, тем более, в матриксе. Чтобы провести препарат к зараженному ногтевому ложу при явлениях гиперкератоза прибегают к вспомогательным средствам - кератолитикам, удалению ногтевой пластинки, чисткам ложа. Если затронут матрикс, лечение местными средствами заведомо неэффективно. Кроме того, местная терапия более трудоемка. При поражении многих или всех ногтей целесообразно назначение системных препаратов.
Комбинированная терапия
О комбинированной терапии мы говорим, когда местное лечение сочетают с системным. Цели применения комбинированной терапии могут быть различными. Чаще всего местное лечение сочетают с системным, чтобы сократить дозировки и сроки назначения системного препарата, тем самым сокращая и риск побочных эффектов. Кроме того, местные препараты можно использовать для противорецидивной профилактики после лечения системным препаратом. Наконец, назначение местного препарата может расширять этиологические показания к применению системного препарата более узкого спектра действия.
1.2. Клиническая оценка онихомикозов и принципы терапии
Как показано данными мировой литературы и нашими исследованиями, при выборе и определении длительности лечения онихомикоза необходимо учитывать клиническую форму заболевания, выраженность подногтевого гиперкератоза при его дистальной форме, а также степень вовлечения ногтя, т.е. длину пораженной дистальной части ногтя от свободного края (1/3, 2/3 ногтевой пластинки и тотальное поражение). Выраженный гиперкератоз препятствует как доступу местных средств к ногтевому ложу, так и поступлению системных средств через ложе в ногтевую пластинку. Важность гиперкератоза как фактора, в значительной степени определяющего тактику лечения, неоднократно рассматривалась нами ранее. В частности, для подтверждения наличия проводника и устойчивого резервуара инфекции, т.е. полостей в кератотических массах и ногтевом ложе при выраженном гиперкератозе, нами было проведено исследование у больных онихомикозом с выраженными явлениями гиперкератоза при помощи системы видеодер-матоскопии "VideoScan". Данным методом нами были получены фотографии при достаточно большом увеличении фронтальной стороны пораженного ногтя с видимым просветом крупных полостей (рис. 1).
Рис. 1.
Видеодерматоскопическая картина гиперкератотических изменений при онихомикозе.
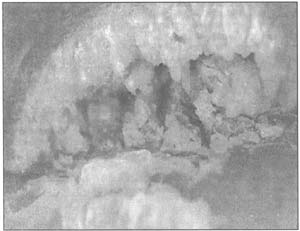
Таким образом, нам удалось получить наглядное свидетельство существования полостей под ногтевой пластинкой на клиническом материале без необходимости выполнять биопсию ногтя. Подобные полости под ногтевой пластинкой зачастую недоступны для действия противогрибковых средств. Это делает кератолитическую терапию - устранение подногтевого гиперкератоза - непременным условием излечения многих случаев онихомикоза.
Длина поражения указывает на его давность и возможность вовлечения в него матрикса. Эти параметры - клиническая форма, длина пораженной части и степень гиперкератоза - были использованы при разработке индекса для клинической оценки онихомикозов - КИОТОС.
Индекс представляет собой универсальную систему принятия терапевтических решений при онихомикозе. Каждой клинической форме онихомикоза, длине пораженной части ногтя и степени подногтевого гиперкератоза соответствует балл единой трехбалльной шкалы градации. Эти факторы оцениваются совместно с факторами, определяющими скорость роста ногтя: локализацией поражения и возрастом пациента. Совокупность указанных параметров составляет особую математическую формулу индекса КИОТОС, дающую диапазон значений. Терапевтический подход вырабатывается соответственно полученным значениям КИОТОС.
Для выбора метода терапии и расчета продолжительности системной терапии наиболее удобно определять индекс КИОТОС не с помощью расчетной формулы или таблицы значений, а по специально разработанной линейке (рис. 2).
Рис. 2.
Внешний вид линейки для расчета индекса КИОТОС.
Вращая круги линейки, врач сопоставляет имеющиеся клиническую форму поражения, длину вовлечения и степень гиперкератоза с локализацией поражения и возрастом больного и в прорези линейки получает значение КИО-ТОС. Схема и продолжительность лечения подбирается в зависимости от полученного значения (табл. 1).
Таблица 1.
Схемы системной противогрибковой терапии, определяемые по индексу КИОТОС [9]
КИОТОС
Рекомендуемые подходы к лечению
Опыт лечения онихомикозов орунгалом методом пульс-терапии: (1)
Применение итраконазола орунгала в терапии онихомикозов: tabone
Эпидемиология, патогенез, клиника и терапия кандидоза у больных сахарным диабетом: tabone
Эффективность системной терапии онихомикозов: отдаленные результаты и рецидивы
А. Ю. Сергеев, О. Л. Иванов, Ю. В. Сергеев, В. Н. Ларионова, П. В. Каменных
Медицинский центр УД Президента Российской Федерации, Москва (Окончание)
| Таблица 2. Длительность (объем) проведенного лечения системными антимикотиками, потребовавшегося для излечения больных онихомикозом | ||||||
| Препарат | Длительность лечения, мес. | Итого излеченных | ||||
| не более 2 | 3 | 4 | 5 | 6 и более | ||
| 1 | 34 | 14 | 17 | 1 | 67 | |
| 28 | 13 | 15 | 4 | 60 | ||
| 3 | 9 | 13 | 17 | 42 | ||
| ВСЕГО | 1 | 65 | 36 | 45 | 22 | 169 |
| % | 0,59 | 38,4 | 21,3 | 26,6 | 13,0 | 100 |
| Таблица 3. Эффективность лечения и рецидивы у излеченных больных онихомикозом | ||||||||
| Препарат | Число излеченных | Число рецидивов / длительность лечения | Итого рецидивов | |||||
| = 6 мес. | абс. | % | ||||||
| 67 | - | 2 | - | 1 | - | 3 | 4,47 % | |
| 60 | - | 4 | 1 | - | - | 5 | 8,33 % | |
| 42 | - | 2 | 1 | 1 | - | 4 | 9,52 % | |
| Всего | 169 | - | 8 | 2 | 2 | - | 12 | 7,10 % |
Нами выявлена зависимость частоты рецидивов от длительности лечения. Наименьшей частотой рецидивов отличались больные, получавшие терапию большей продолжительности. При этом у больных, получавших 3-месячную системную терапию, рецидивы отмечались в 4 раза чаще, чем у больных, получавших 4-х или 5-месячную.
Большинство рецидивов отмечено у больных после 1 года наблюдения (5,32 %), после 2 года частота сократилась в 4,5 раза (1,18 %), после 3 года - еще в 2 раза (0,59 %).
| Таблица 4. Частота рецидивов в зависимости от давности наблюдения | ||||
| Препарат | Длительность наблюдения | |||
| 1 год | 2 года | 3 года | 4 года | |
| 3 | - | - | - | |
| 3 | 1 | 1 | - | |
| 3 | 1 | - | - | |
| Всего рецидивов | 9 (5,32 %) | 2 (1,18%) | 1 (0,59 %) | 0 |
Приведенные результаты по частоте рецидивов несколько ниже данных иностранных авторов (см. табл. 1). Данное явление мы объясняем более дифференцированным подходом при назначении длительности лечения нашим больным. В современных работах зарубежных авторов исследуется эффективность, и в том числе - отдаленные результаты и частота рецидивов при использовании стандартных схем системной монотерапии, независимо от особенностей клинической картины и характеристик пациентов, включенных в исследование. Вместе с тем, как показано выше, подобный упрощенный подход не гарантирует объективности, достоверности и воспроизводимости результатов исследования. Те же факторы, которые обусловливают значительные расхождения в оценке эффективности лечения и ее невысокие средние значения, оказывают влияние и на оценку частоты рецидивов. Вряд ли найдется практикующий дерматолог, который стал бы утверждать, что стандартная 3-месячная схема системной монотерапии адекватна всем без исключения клиническим вариантам онихомикоза, всем его локализациям и одинаково эффективна у молодых пациентов и лиц преклонного возраста. Опыт использования современных схем лечения онихомикозов, накопленный за последние 5 лет, убеждает нас в том, что многие формы онихомикоза, особенно с многолетним течением, поражением всех ногтей на стопах, развивающиеся у пожилых пациентов, требуют продления стандартной схемы [4, 6, 13]. Использование стандартных схем в этих случаях сулит неэффективное лечение, сохранение очага инфекции и высокую вероятность рецидива [3, 14, 15-18]. Включение подобных форм онихомикоза в исследования эффективности, происходящее неизбежно, но не учтенное и не изученное в большинстве рассмотренных нами исследований, и объясняет, по нашему мнению, расхождение в результатах. Иными словами, чем больше таких "сложных" форм онихомикоза попадет в группу обследуемых при случайном ее формировании, тем ниже будет излеченность. В сравнительных исследованиях разное число "сложных" форм в сопоставляемых группах будет определять разницу в результатах. Проведенные нами исследования 8, в которых при сходной тяжести онихомикоза была зафиксирована почти одинаковая эффективность лечения, позволили еще раз убедиться в этом.
В период, охватывающий настоящее исследование, в отделении, на базе которого оно проводилось, еще не была внедрена система КИОТОС, ныне используемая в исследованиях подобного рода. В то же время принципы, на которых основана данная система, целиком или полностью учитывались с начала исследования. Продолжительность терапии была в целом адекватной тяжести течения онихомикоза, локализации и возрасту пациентов. Лечение велось с расчетом добиться излечения, продлевая стандартную схему, до полного излечения. За счет этого и были получены отдаленные результаты, лучшие, чем в зарубежных исследованиях. Средние показатели частоты рецидивов оказались в 2 раза ниже, чем в зарубежных работах.
В то же время динамика частоты рецидивов, убывающей с каждым годом, может свидетельствовать о все еще недостаточно полном по объему лечении, в ряде случаев не адекватному клиническим характеристикам. Отсутствие и уменьшение рецидивов в отдаленные сроки наблюдения не ставит вопрос о реинфекции на первый план. По результатам данного исследования представляется очевидным, что возобновление симптомов онихомикоза происходит вскоре после окончания лечения и представляет собой рецидив, следствие неполноценной терапии. Таким образом, участившиеся в последнее время дискуссии о якобы неясной границе между рецидивом и реинфекцией после лечения онихомикоза в настоящей работе утрачивают актуальность, по крайней мере, в отношении изученного срока наблюдения. Системная терапия большой продолжительности, даже на уровне стандартных схем, приводит к полной эрадикации возбудителя из кожи и ногтей, ликвидирует источник инфекции. Отросшая нормальная ногтевая пластинка препятствует проникновению гриба в ноготь.
В данной работе выявлено превосходство пульс-терапии "орунгалом", как дающей наименьший процент рецидивов в целом и при использовании стандартной 3-пульсовой схемы. Рецидивы при использовании "орунгала" отмечались в 2-3 раза реже, чем при назначении других схем. Мы связываем это с особенностями фармакокинетики "орунгала", способного надолго задерживаться в ногте после окончания терапии.
Следует отметить, что протокол предпринятого нами исследования рассматривал онихомикозы строго однородной этиологии, обусловленные только Т. rubrum. Это было сделано в соответствии с практикой международных исследований эффективности, чтобы создать одинаковые условия для всех препаратов. Как известно, из трех изученных препаратов только "орунгал" имеет широкий спектр действия, включающий всех основных возбудителей онихомикоза - дерматофитов, разных плесневых и дрожжевых грибов. В то же время последние, по данным наиболее крупного эпидемиологического исследования "Ахиллес", обусловливают более четверти (26%) этиологии. Из современных противогрибковых средств только "орунгал" является средством выбора в лечении недерматофитных онихомикозов. Исходя из этого, можно предполагать еще более выраженное превосходство "орунгала" при сопоставлении эффективности лечения онихомикозов смешанной этиологии.
Одним из основных путей повышения эффективности лечения и снижения вероятности рецидивов является правильная оценка тяжести онихомикоза, позволяющая планировать адекватную терапию. Для этого может быть использован предложенный нами индекс КИОТОС [2].
1. Иванов О. Л.. Сергеев Ю. В. Орунгал и ламизил: союзники или соперники? // Росс. ж. кожн.вен. бол. - 1998-N 3-С. 44-47.
2. Сергеев А. Ю. Индекс для клинической оценки онихомикоза и расчета продолжительности терапии системными антимикотиками. М.: Внешторгиздат.- 1999.- С. 4-12.
3. Сергеев А. Ю. Современные представления о патогенезе онихомикозов. // Имму-нопатология, аллергология, инфектология- 2000.- N 1.-С. 101-110.
4. Сергеев А. Ю., Иванов О. Л. Вопросы фармакокинетики и эффективность системной терапии онихомикозов. // Иммунопатология, аллергология, инфектология.-2000-N2-С. 88-96.
5. Сергеев Ю. В., Сергеев А. Ю. Онихомикозы и безопасность применения современных противогрибковых средств. // Росс. ж. кожн. и вен. бол. - 1998.- N 2.- С. 20-25.
6. Сергеев Ю. В., Сергеев А. Ю. Онихомикозы: грибковые инфекции ногтей. М.: Гэо-тар-1998-С. 40^1.
7. Сергеев Ю. В., Сергеев А. Ю. Онихомикозы: современные подходы к лечению. // Новый медицинский журнал. - 1997.- N 2-С. 25-28.
8. Сергеев Ю. В., Сергеев А. Ю., Ларионова В. Н.. Каменных П. В. Сравнительное исследование эффективности системной терапии онихомикозов на основе индекса КИОТОС. В кн: Индекс для клинической оценки онихомикоза и расчета продолжительности терапии системными антимикотиками. М.: Внешторгиздат.- 1999.- С. 24-0.
9. Сергеев Ю. В., Сергеев А. Ю., Ларионова В. И., Каменных П. В. Сравнительное изучение эффективности системных противогрибковых средств при лечении онихомикозов, вызванных Т. rubrum, на основе индекса КИОТОС (проспективное исследование). М.: Изд-во "Национальная академия микологии".- 2000.- С. 1-4.
10. Brautigam М., Weidinger G., Nolting S. Successful treatment oftoenail mycosis with terbmafme and itraconazole gives long term benefits [letter; comment]. // BMJ (Clinical Research Ed.)- 1998-Vol. 317- N 7165-P. 1084.
11. De Cuyper P. Long-term evaluation ofterbinafine 250 and 500 mg daily in a 16-week oral treatment for toenail onychomycosis [letter]. // British Journal of Dermatology.-1996-Vol. 135-N I-P. 156-157.
12. De Doncker P., Gupta A. K. Itraconazole and terbinafine in perspective. From petri dish to patient. // Postgrad Med- 1999.- Vol. Spec N-N P. 6-11.
13. Ginter G., De Doncker P. An intermittent itraconazole 1-week dosing regimen for the treatment oftoenail onychomycosis in dermatological practice. // Mycoses.- 1998.- Vol. 41.-N 5-6-P. 235-238.
14. Gupta A. K., Daniel P. R. Onychomycosis: strategies to reduce failure and recurrence. // Cutis-1998-Vol. 62-N4-P. 189-191.
15. Gupta A. K., Konnikov N., Lynde P. W., Summerbell R. P., Albreski D., et al. Onychomycosis: predisposed populations and some predictors of suboptimal response to oral an-tifungal agents. // Eur J Dermatol- 1999- Vol. 9- N 8.- P. 633-638.
16. Gupta A. K., Lambert J. Pharmacoeconomic analysis of the new oral antifungal agents used to treat toenail onychomycosis in the USA. // Int J Dermatol.- 1999.- Vol. 38 Suppi 2-N P. 53-64.
17. Hull P. R. Onychomycosis-treatment, relapse and re-infection. // Dermatology.- 1997.-Vol. 194-N Suppi I-P. 7-9.
18. Torok 1., Simon G., Dobozy A., Farkas B., Meszaros P., et al. Long-term post-treatment follow-up of onychomycosis treated with terbinafine: a multicentre trial. // Mycoses.-1998- Vol. 41- N 1-2- P. 63-65.
Ульяновский государственный университет
Грибковые заболевания многочисленны и разнообразны, одним из самых распространенных как в нашей стране, так и в мире является онихомикоз [3].
Онихомикоз – инфекционное заболевание ногтей грибковой этиологии. Возбудителями онихомикоза могут быть дерматофиты, дрожжеподобные и плесневые грибы [8,10]. Роль многих грибов, как возможных возбудителей онихомикоза, в настоящее время до конца не установлена, однако не подлежит сомнению тот факт, что основными возбудителями онихомикозов являются дерматомицеты, на долю которых приходится около 80-90% случаев онихомикоза [3,10,13]. Вторыми по частоте после дерматофитов возбудителями онихомикоза являются Candida spp, доля которых в числе возбудителей онихомикозов стоп невелика и составляет 5-10%. Среди плесневых грибов в ногтевых пластинках чаще выявляются следующие виды: Aspergillus spp., Fusarium spp., Acremonium spp., Scopulariopsis brevicaulis, Scytalidium spp.[9,14].
По данным исследователей, частота встречаемости грибковых заболеваний ногтевых пластин у взрослых колеблется от 7 до 30% [3,13]. В России количество больных онихомикозами варьирует от 4,5 до 15 миллионов человек [11]. Эпидемиологические исследования, проведенные в Германии, выявили наличие дерматофитий ногтевых пластинок у 30% взрослого населения старше 40 лет [15]. Распространенность онихомикозов, в возрастной группе старше 70 лет, составляет около 50% и увеличивается возрастом [2]. Такая высокая распространенность грибковой инфекции ногтей позволяет рассматривать онихомикоз как одну из актуальнейших проблем здравоохранения всех стран мира.
Онихомикозы наблюдаются преимущественно у лиц среднего возраста и пожилых, однако за последние годы их распространенность увеличилась среди детей и подростков. Считается, что заболеваемость онихомикозом повышается с возрастом в 2,5 раза через каждые 10 лет и возрастает с 3% у детей и подростков до 50% у пожилых людей. Этому способствуют снижение скорости роста ногтевых пластин, нарушение трофики ногтевого ложа, ангиопатии [1,3,11]. Мужчины болеют онихомикозом в 1,5–3 раза чаще, чем женщины, однако женщины чаще обращаются к врачу. Онихомикозы чаще регистрируются у жителей крупных промышленных мегаполисов, чем у жителей сельской местности. Род деятельности имеет большое значение в эпидемиологии онихомикозов: так, чаще грибковое поражение встречается у шахтеров, рабочих металлургического производства, технического персонала атомных электростанций, что обусловлено разнообразными вредными факторами данных видов производств (запыленность, загазованность, высокая температура, ионизирующее излучение и т.п.). В группу риска входят также работники бань, душевых, прачечных, обслуживающий персонал лечебных учреждений (массажисты, ортопеды и др.), домов отдыха, спортсмены и военнослужащие[2,3,11].
Основными предрасполагающими к онихомикозу факторами являются периферические ангиопатии (венозная недостаточность, синдром Рейно, лимфостаз), ожирение, различные деформации стопы, сахарный диабет (СД). Исследованиями показано, что при наличии у человека СД с ангиопатией заболеваемость микозами увеличивается на 30%, по сравнению с популяцией [2,11,13].
Ежегодная заболеваемость СД составляет 4-5%. К началу 21 века в мире было зарегистрировано более 151 млн. больных СД 2 типа, что составило 85–90% от общего количества больных с СД [4,5,8].
Целью работы явилось изучение видового состава грибковой микрофлоры ногтевых пластинок у пациентов с нарушенной толерантностью к углеводам.
Под наблюдением в Областном клиническом кожно-венерологическом диспансере города Ульяновска находились 280 пациентов с онихомикозами в возрасте от 30 до 73 лет в период с сентября 2017 по май 2018 года, которым был проведен глюкозный тест на нарушенную толерантность к углеводам. Непосредственно перед самим тестом была проведена разъяснительная беседа с каждым пациентом о необходимости данного анализа и о правилах сдачи(8-10 часовое голодание, умеренные физические нагрузки, воздержание от употребления спиртного, сигарет). Утром у пациента брали кровь и измеряли уровень глюкозы натощак, затем он выпивал 75 грамм глюкозы, растворенной в 300 мл чистой теплой негазированной воды. Далее через час и через два часа снова определяли данный показатель[4]. Нарушенная толерантность к глюкозе (характеризуется значениями от 7,7 до 11 ммоль/л спустя два часа после выпитого раствора) была диагностирована у 126 больных. Пациенты данной группы были отобраны для дальнейшего изучения.
Все пациенты были осмотрены клинически. При визуальном осмотре у данной группы пациентов были обнаружены различные изменения ногтевых пластин на ногах. Были пациенты с сохранением нормальной конфигурации пораженных ногтей, но с изменением окраски – ногти тусклые, желтоватого, зеленоватого, коричнего, черного цветов у дистального края, с утолщением в углах пластин за счет подногтевого гиперкератоза. Также были выявлены пациенты с небольшой деформацией и утолщением ногтевой пластины, желтого, грязно-серого, черного цвета с поперечной исчерченностью, разрыхленные у свободного края. У некоторых больных отмечались утолщенные, отечные, гиперемированные околоногтевые валики. В небольшом количестве у пациентов были ногти деформированные, изъеденными у дистального края, ногтевое ложе частично обнажено, покрыто наслоением гиперкератотических масс.
Для объективной оценки тяжести онихомикоза, учитывая его клинико-патогенетические особенности и физиологические характеристики ногтя, предложен индекс КИОТОС (клинический индекс оценки тяжести онихомикоза Сергеева), ныне признанный в качестве основного метода оценки тяжести и определения подхода к терапии заболевания во многих странах мира. В основу системы КИОТОС положены наиболее значимые клинические характеристики онихомикоза и факторы, определяющие скорость роста ногтя (клиническую форму заболевания, выраженность подногтевого гиперкератоза при его дистальной форме, степень вовлечения ногтя)[1,3]. Индекс представляет собой универсальную систему принятия терапевтических решений при онихомикозе. Каждой клинической форме онихомикоза, длине пораженной части ногтя и степени подногтевого гиперкератоза соответствует балл единой трехбалльной шкалы градации. Эти факторы оцениваются совместно с факторами, определяющими скорость роста ногтя – локализацией поражения и возрастом пациента. Совокупность указанных параметров составляет особую математическую формулу индекса КИОТОС, дающую диапазон значений. Терапевтический подход вырабатывается соответственно полученным значениям КИОТОС [1,2,3].
На основании оценки степени тяжести онихомикоза, нами было выявлено, что у больных с НТГ достоверно чаще встречаются поражения ногтевых пластин с индексом КИОТОС 12-16 баллов – 68,3% (рис.1), что говорит об обширном вовлечении ногтя в патологический процесс и требует длительного лечения системными препаратами. Так же присутствуют и более высокие значения – индекс КИОТОС 17-20 баллов – 11,1%, 21-30 баллов – 4,8%. Пациенты с такими высокими индексами нуждаются в комбинированной терапии с применением кератолитиков или удалением ногтевой пластины. У оставшихся 20 человек индекс КИОТОС был равен 3-6 баллов – 12,7%, 7-9 и 10-12 баллов по 1,6 %.
Рис. 1. Распределение больных с НТГ по степени тяжести онихомикоза.
При сборе анамнеза заболевания, так же удалось установить, что 27 человек ранее проходили лечение системными антимикотическими препаратами по поводу грибка ногтей, но оно оказалось безуспешным, 93 человека ранее не лечились и только у 6 человек был опыт успешного излечения в анамнезе, но через несколько лет грибок появился снова.
Всем пациентам с НТГ было проведено изучение этиологической структуры микромицетов. Исследуемый материал брали из видимых очагов поражения ногтя. Перед взятием материала поверхность ноггя обрабатывали тампоном с раствором 70% этилового спирта для устранения риска бактериальной контаминации. Культуральное исследование проводили на питательной среде Сабуро, посев соскоба с ногтей или срезанного фрагмента пораженного ногтя делали при первичном осмотре больного и, вторично, из глубоких слоев во время первой чистки после предварительного размягчения с помощью 20% микопласта. При проксимальной подногтевой форме онихомикоза исследовали ногтевое ложе, околоногтевой валик и ногтевую пластину, производя их срез и/или соскоб. Выделенную культуру идентифицировали с помощью микро- и макроскопических признаков.
Для обнаружения грибов исследуемый материал после обработки щелочью просматривали в световом микроскопе (10x40). При наличии гриба-дерматофита наблюдали ровные нити мицелия с поперечными перегородками (септами) различной толщины. В случае кандидозного поражения ногтей в препарате были видны круглые почкующиеся метки и короткие нити без септ (псевдомицелий). При наличии в материале грибов-недерматофитов микроскопия выявляла конидии, фрагменты мицелия, конидиеносцы, клетки гиф мицелия имели четкие контуры [7,14].
В результате чего нами было установлено, что у пациентов с НТГ грибы-дерматофиты выявлены только у 54,3% обследованных. Вместе с тем, отмечается значительное увеличение частоты встречаемости недерматофитных микромицетов (45,7% случаев). На рисунке 2 наглядно представлено изменение видового состава возбудителей онихомикоза у больных с нарушенной толерантностью к глюкозе в сравнении с популяцией.
Рис. 2. Основные возбудители онихомикозов в популяции и у больных с НТГ (%).
Из недерматофитов выявлены следующие виды возбудителей: Candida spp. – 22,5%, Aspergillus spp. – 31,7%, Penicillium spp. – 12,5%, а также аспергиллы в сочетании с другими возбудителями – в 33,3% случаев (рис.3).
Среди представителей плесневых грибов рода Aspergillus в половине случаев выделены A. flavus, в 24,7% – A. niger и в 25,3% – A. fumigatus. Следует отметить, что все грибы были выделены в виде монокультуры у 17 пациентов, а также в виде двух – (15 больных) и трехчленных (9 обследованных) ассоциаций.
Рис. 3. Соотношение грибов-недерматофитов у больных с НТГ (%).
Таким образом, в ходе исследований выявлены особенности этиологической структуры онихомикозов у больных с нарушенной толерантностью к глюкозе. Установлено, что при нарушенной толерантности к глюкозе происходило значительное изменение видового состава возбудителей онихомикозов с уменьшением доли грибов дерматофитов и одновременным увеличением числа частоты встречаемости грибов-недерматофитов, среди которых наиболее часто обнаруживались грибы Aspergillus spp., которые в общей популяции людей встречаются только в 5-11% случаев [10].
Поражения ногтей этой группой грибков наблюдается довольно редко, но может вызвать серьезные трудности в диагностике и лечении. Дело в том, что плесневые грибы не дают типичных симптомов. Без проведения специального бактериологического анализа, по клиническим наблюдениям, их очень сложно отличить от дерматофитов [3]. Данные литературы по лечению больных плесневым онихомикозом разноречивы. Как правило, проводится антимикотическое лечение по общепринятым схемам для онихомикоза, обусловленного дерматомицетами.
Но данная группа грибков требует другого лечения. В связи с этим пациенты с таким онихомикозом нередко лечатся долго и безуспешно до постановки верного диагноза, что мы и выявили у некоторых больных при сборе анамнеза. Поражаются плесневыми грибами в основном ногти на ногах. Плесневые грибы могут образовывать гифы и приводить к быстрому разрушению ногтя. Кроме того, некоторые из них представляют опасность дальнейшего распространения по организму с поражением внутренних органов [3,9].
Выявленные изменения видового состава микромицетов и оценка степени поражения ногтей у больных с онихомикозами и нарушенной толерантностью к глюкозе требуют разработки комплексной терапии, с учетом этиологической структуры грибов, принимающих участие в развитии заболеваний ногтевых пластинок.
Читайте также:


