Грудничок с мамой в инфекцию

Больше всего неприятностей способны доставить ребенку патогенные кишечные палочки, сальмонеллы, дизентерийные микробы, стафилококки и различные вирусы (наиболее часто энтеро-, рота- и аденовирусы).
Нередко у взрослых членов семьи наблюдаются стертые формы заболевания или носительство патогенных возбудителей, что способствует распространению инфекций.
Пути передачи известны давно: возбудители выделяются из организма с испражнениями больного и попадают к здоровому через рот с пищевыми продуктами, водой, через предметы быта (дверные ручки, выключатели, посуда, белье и т.д.).
Основные симптомы острого кишечного инфекционного заболевания (ОКИЗ) известны всем: боли в животе, повторная рвота, частый жидкий стул, нередко сопровождающиеся повышением температуры. Чаще болеют дети раннего возраста (до 3 лет).
Период с момента заражения до начала заболевания может быть коротким (30 – 40 минут), тогда можно с уверенностью назвать причину заболевания, или длинным (до 7 дней), когда погрешности в питании и поведении уже стерлись в памяти.
Нередко заболевание протекает так бурно, что уже за несколько часов может развиться обезвоживание организма за счет потери жидкости и солей с рвотными массами и жидким стулом.
Признаки обезвоживания обнаружить нетрудно: ребенок вялый, кожа сухая, эластичность ее снижена, слюны выделяется мало, выражена сухость языка и губ, глаза запавшие, голос становится менее звонким, мочеиспускания - редкими и скудными.
Это тяжелое состояние, свидетельствующее о нарушении работы всех органов и систем организма и требующее немедленного оказания медицинской помощи.
В первые часы заболевания неважно, какой возбудитель вызвал расстройство пищеварения – главное, не допустить обезвоживания организма, следовательно, ребенок должен получать достаточное количество жидкости для восстановления утраченной. С рвотой и поносом теряется не только жидкость, но и микроэлементы, такие как калий, натрий, хлор, нарушается кислотно-щелочное равновесие, что еще больше отягощает состояние, и на фоне обезвоживания нередко возникают судороги. Поэтому ребенок должен получать не простую воду, а глюкозо-солевые растворы.
Теперь вам потребуется терпение и настойчивость для выпаивания больного ребенка. В течение первого часа давайте ему по 2 чайных ложки раствора через каждые две минуты. Даже если ребенок пьет с жадностью, не стоит увеличивать дозу, ибо большое количество жидкости может спровоцировать рвоту.
Со второго часа дозу можно увеличить, и давать ребенку по две столовых ложки через каждые 10-15 минут. За сутки количество введенной жидкости должно составить от 50 до 150 мл раствора на каждый килограмм веса в зависимости от частоты рвоты, поноса и тяжести состояния.
Глюкозо-солевой раствор нельзя подвергать кипячению и через 12-24 часа следует приготовить свежую порцию.
В дополнение к глюкозо-солевым растворам ребенку можно давать простую питьевую воду, чай, отвар шиповника, минеральную воду без газа.
Если ребенок пьет много и охотно, не ограничивайте его. Здоровые почки справятся с нагрузкой и выведут излишек воды из организма вместе с токсическими веществами.
В любом доме найдется соль и сода, а калий и глюкозу (фруктозу) получим, отварив горстку изюма или кураги в одном литре воды. На 1 литр изюмного отвара добавьте 1 чайную ложку соли (без верха), половину чайной ложки соды, вот вам и глюкозо-солевой раствор.
Если нет изюма или кураги, возьмите в качестве источника калия несколько крупных морковок, порежьте на куски, предварительно вымыв и почистив, и отварите в таком же количестве воды. Затем добавьте 1 чайную ложку соли, половину чайной ложки соды и 4 чайных ложки сахара.
Если ни изюма, ни моркови под рукой не оказалось, основой раствора станет простая кипяченая вода, в одном литре которой вы разведете 1 чайную ложку соли, 1\2 чайной ложки соды и 8 чайных ложек сахара.
При всей кажущейся простоте выпаивание является одним из основных пунктов комплексного лечения ребенка с кишечной инфекцией. Помните об этом и не пренебрегайте выпаиванием, лелея надежду на чудодейственные антибиотики, которые должны сразу остановить болезнь.
Рвота и понос – защитная реакция организма на попадание в желудок чужеродного агента. С их помощью организм освобождается от микробов и их токсинов. Надо помочь организму в этой борьбе. Это призваны сделать адсорбенты – вещества, связывающие микробы, вирусы, токсины и выводящие их из организма.
Самый известный адсорбент – активированный уголь. Перед употреблением таблетку угля следует растолочь для увеличения адсорбционной поверхности, развести небольшим количеством кипяченой воды и дать ребенку выпить. Разовая доза активированного угля – одна таблетка на 10 кг веса ребенка.
Энтеродез – один пакетик развести в 100 мл кипяченой воды и давать ребенку по несколько глотков на прием. Энтеродез особенно эффективен при частом жидком обильном стуле.
В последнее время полку адсорбентов прибыло: появились новые эффективные препараты – энтеросгель и полисорб.
Не рекомендуется принимать внутрь раствор марганцевокислого калия для лечения кишечных инфекций и пищевых отравлений. После приема розового раствора марганцовки на какое-то время рвота прекращается. Но это кажущееся и кратковременное улучшение, после которого состояние ухудшается и возобновляется бурная рвота. Почему это происходит? Слизистая оболочка желудка чутко реагирует на поступление и размножение микробов, и, по достижении их определенной концентрации, с помощью рвоты удаляет инфекционный агент из организма.
Раствор марганцовки оказывает дубящее действие на слизистую оболочку и снижает ее чувствительность к микробам, что позволяет им размножаться и накапливаться в желудке в большем количестве и более продолжительное время. Следовательно, большее количество токсинов всосется в кровь из желудка, и большее количество микробов перейдет в кишечник.
Такое же негативное действие оказывает раствор марганцовки, введенный в клизме. Он вызывает образование каловой пробки, препятствующей удалению жидкого стула, в котором содержится большое количество патогенных микроорганизмов, и бурное размножение последних в кишечнике способствует всасыванию токсинов в кровь и развитию тяжелых воспалительных процессов в кишечнике.
Никаких лекарственных препаратов без назначения врача! Особенно не стремитесь напоить таблетками ребенка с многократной рвотой. Ваши усилия не будут вознаграждены, так как любая попытка проглотить лекарство вызывает рвоту. Только глюкозо-солевые растворы и адсорбенты.
Давая ребенку назначенные врачом лекарственные препараты, не совмещайте их по времени с приемом адсорбентов. Значительная часть лекарства, осаждаясь на сорбенте, выходит из организма, следовательно, его эффективность снижается. Между приемами адсорбентов и лекарственных препаратов должен быть перерыв не менее двух часов.
Не пытайтесь насильно кормить ребенка, которого беспокоят тошнота и рвота. Это не приведет ни к чему хорошему, а лишь вызовет рвоту.
Первые 4 - 6 часов с момента заболевания посвятите приему глюкозо-солевых растворов и других жидкостей, о которых мы уже говорили. Но не затягивайте с голоданием, чтобы потом не бороться с его последствиями. Если ребенок просит кушать, то надо кормить его, но часто и малыми порциями, чтобы не провоцировать рвоту.
Повезло тому малышу, который получает материнское молоко, ибо оно является не только пищей, но и лекарством, благодаря наличию в нем антител, лизоцима и ферментов. Прикладывания к груди после водно-чайной паузы должны быть короткими (3-5-7 минут), но частыми – через 1,5 – 2 часа.
Желательно каждый прием пищи сопровождать приемом ферментных препаратов, облегчающих переваривание пищи и помогающих пищеварительному тракту справиться с болезнью.
Если заболевание сопровождается повышением температуры выше 38° С, а у ребенка продолжается рвота, то прием жаропонижающих препаратов через рот будет бесполезен, так как лекарство не удержится в желудке и тут же выйдет на
ружу.
При угрозе возникновения судорог (дрожание кистей рук и подбородка на фоне повышающейся температуры) вызывайте скорую помощь, так как состояние ребенка требует немедленной врачебной помощи, тем более что продолжающаяся потеря солей с рвотой и поносом способствует развитию судорожного синдрома.
Признаки обезвоживания обнаружить нетрудно: ребенок вялый, кожа сухая, эластичность ее снижена, слюны выделяется мало, выражена сухость языка и губ, глаза запавшие, голос становится менее звонким, мочеиспускания - редкими и скудными.
Скорее всего мать госпитализируют без ребенка, так как госпитализацию больных с коронавирусом производят по эпидемиологическим показаниям, что подразумевает изоляцию от неинфицированных индивидов.
Департамент труда и социальной защиты населения города Москвы опубликовал памятку о порядке действий, если единственный родитель или опекун в больнице.
В случае экстренной госпитализации:
- Сказать лечащему врачу, что у Вас есть несовершеннолетний ребенок.
- Врач сообщит в органы опеки и попечительства.
- Сотрудники соцзащиты приезжают к ребенку и решают, куда его временно поместить.
- Родитель будет на связи с ребенком.
- После выписки ребенка сразу можно забрать домой.
По заявлению властей города Москвы, в данной эпидемиологической обстановке, ребенок с большой вероятностью будет помещен в детское лечебно-профилактическое учреждение (ЛПУ) на время пребывания родителя во ЛПУ для взрослых.
Тем не менее, согласно разъяснениям Всемирной организации здравоохранения, прекращение грудного вскармливания при заражении коронавирусом не рекомендовано.
Резкое прекращение грудного вскармливания обычно несет отрицательные последствия. Для мамы это чревато застоями молока, которые на фоне и так ослабленного иммунитета могут перейти в маститы. Младенец теряет ценнейший источник питания.
В связи с этим, кормящей матери стоит сцеживать грудное молоко и передавать его ребенку, если это возможно. Если такой возможности нет, обсудите со своим лечащим врачом возможность замораживания грудного молока в специальных пакетах. В этом случае, Вы сможете использовать сцеженное грудное молоко после выписки и сохраните лактацию.
*Идеальным питанием для грудного ребенка является молоко матери. ВОЗ рекомендует исключительно грудное вскармливание в первые 6 мес. МАМАКО® поддерживает данную рекомендацию. Перед введением в рацион малыша новых продуктов проконсультируйтесь со специалистом.
Хороший ответ 2
Хороший ответ 2
Хороший ответ 1
Думаю, что да, в этом случае их заберут вместе. Но ребенка скорее всего будут держать в отдельном боксе и на грудном вскармливании, чтобы исключить риск заражения от матери.
Скорее всего, да, вместе госпитализируют.
Ребёнку вирус практически не угрожает, поэтому нет повода для беспокойства, даже если они вместе будут на карантине.
Согласно разъяснениям Всемирной организации здравоохранения, прекращение грудного вскармливания не рекомендовано.
Резкое прекращение грудного вскармливания обычно несет отрицательные последствия. Для мамы это чревато застоями молока, которые на фоне и так ослабленного иммунитета могут перейти в маститы. Младенец теряет ценнейший источник питания.
РЕКОМЕНДУЕТСЯ:
- сохранять грудное вскармливание;
- соблюдать все рекомендации и меры профилактики, которые даются населению;
- контактировать с ребенком, соблюдая рекомендации, даже если мама болеет — тесное общение, в том числе контакт кожа к коже, необходимо для детского развития и спокойствия, поддержания лактации.
Профилактика одинакова для всех, в том числе для кормящих мам.
- При контакте с ребенком до и после кормления, приготовлении прикорма, молочной смеси необходимо тщательно мыть и обрабатывать руки дезинфицирующими средствами с содержанием спирта от 68 % или спиртом.
- По возможности надо носить медицинскую маску при кормлении ребенка, даже если мама не болеет, поскольку есть бессимптомный период болезни, в который человек уже заразен.
- Усилить проветривание помещения, в котором находится ребенок, и два раза в день дезинфицирующую влажную уборку всех часто контактных поверхностей: дверные ручки, столы, столы .
- Купать малыша, а маме — принимать ежедневный душ, ежедневно менять белье и одежду, которая должна стираться при температуре не менее 60 градусов и проглаживаться.
- Сократить количество игрушек и ежедневно мыть их в обычном режиме в стиральной машине при температуре 60 °С с использованием моющих средств.
- Правила уборки помещений на период самоизоляции определены Роспотребнадзором России
Подробнее о коронавирусе и мерах предосторожности грудничков в интервью врача-неонатолога Валерии Маскимовны Щелкуновой
Много (как правило для нашего общества три ребенка уже много) детей рождаются в разных семьях с разным статусом. У одних, три и более ребенка рождается по желанию (семьи сознательно определяют количество детей, которых хотят родить), у других количество детей определяется спонтанно, без желания. В нашем обществе достаточно сильна установка в том, что неблагополучные семьи - семьи с малым достатком, без образования или в положении зависимостей.
До 2й мировой войны семьи были многодетными независимо от национальности, от статуса. В нашей стране так было и у зажиточных крестьян спокон веков, и у вольных крестьян, и у крепостных, у дворян, и у царей, и у императоров, да и в любых странах тоже самое.
Революция 1917 года существенно изменила картину мира, идеалы, ценности. Появилось огромное количество внебрачных детей, не нужных родивших их людям, детей бездомных.
После потрясений, кошмаров ВОВ стала появиляться установка на 1го ребенка. Женщины за всю войну пережили невообразимые ужасы и потери, страх снова потерять детей оправдывал установку: пусть будет один ребенок, любой ценой и пусть ему будет все, лишь бы не голодал, не ходил в обносках, не мучился, не жил, как мы, в люди вышел. Значительно позже эра контрацептива позволила регулировать количество детей окончательно.
В психолгии под неблагополучной семьй принято понимать семью дисфункциональную - такую, которая не способна реализивывать все семейные функции в достаточной мере.
Неблагополучная (дисфункциональная семья) не может конструктивно противостоять дестабилизирующим событиям, факторам внутри семьи и вне ее. Такая семья регидна, не может быть гибкой, эффективно развивающейся структурой, плохо адаптируется к семейным и внесемейным проблемам, препятствиям, не справляется с реализацией тех или иных функций в разных сферах семьи.
Хронические конфликты, психосоматические расстройства членов семьи, дезорганизованные роли, правила, коммуникации, семейные иерархии, стиль воспитания, тяжелая эмоциональная атмосфера, отстутствие эмоционального контакта у членов семьи, проблемный характер воспитания ребенка, хроническое отсутствие конструктивных стратегий решения проблем в супружеских, детско-родительских, сиблинговых (сестры, братья) отношениях, низкая семейная культура и пр. - симптомы неблагополучия в семье.
В реальной реальности такие симптомы наблюдаеются в семьях с разным доходом, образованием, количеством материальных благ. Обеспеченные и не обеспеченные дети всегда несчастны одинаково, если в семье нет ценности искренней любви, уважения, надежности и дружбы.
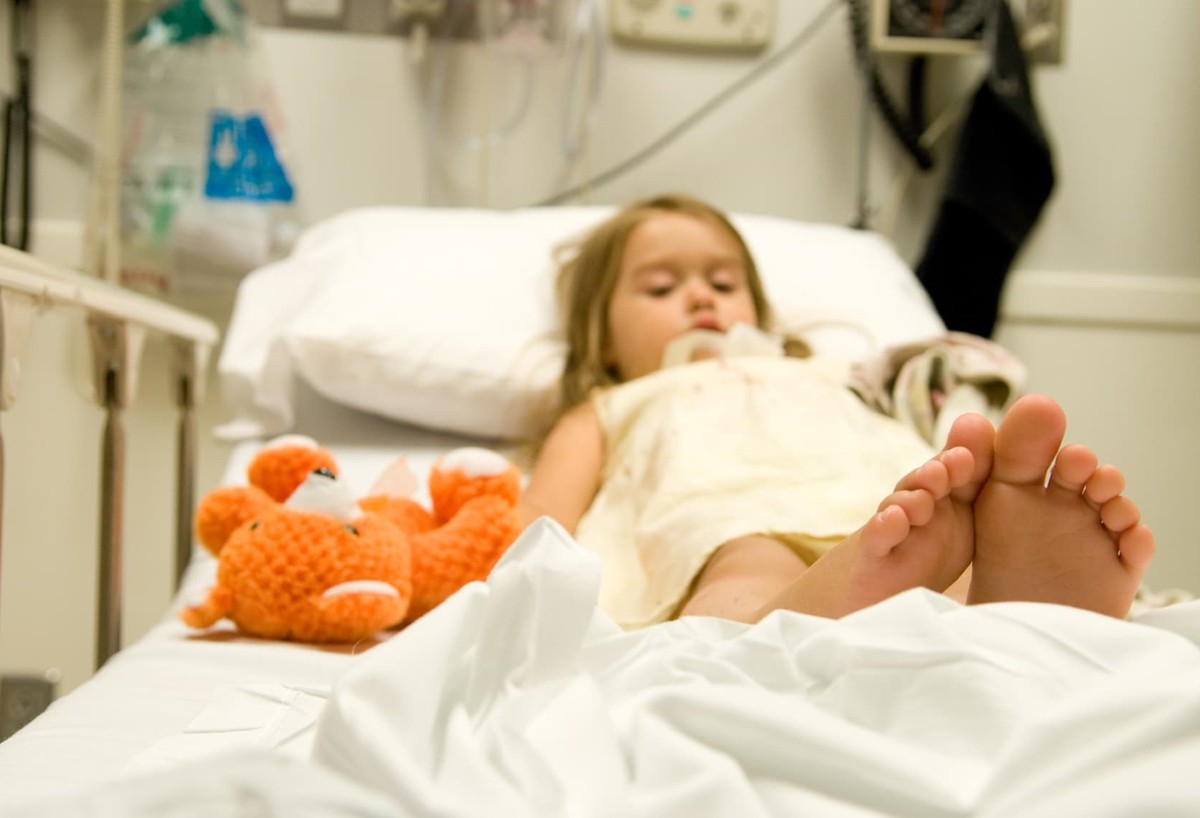
Госпитализация ― это помещение ребенка из дома в стационар. Решение принимает врач, который наблюдает ребенка, либо врач скорой помощи. Также решение может принять непосредственно сам родитель.
Из роддома в больницу
Новорожденные часто попадают в стационар из роддомов, но и из дома новорожденные тоже поступают. Сейчас выписка из роддомов довольно ранняя. Часто выписывают с неотпавшей пуповиной, пуповина дома отпадает, где-то недообработали пупочек, может возникнуть воспаление. Или наросла желтуха, то есть недодержали, а пик желтухи – это 5-6-7 сутки жизни ребенка. Также с любыми другими инфекционными заболеваниями. Внутриутробная инфекция, пневмония, даже менингит могут реализоваться в течение 7-14 дней.
Если мама еще не выписана, она остается в роддоме. Если мама выписывается, она может приехать вместе с ребенком в машине скорой помощи, которая привозит ребенка. Если мама выписывается позже, она может поступить и госпитализироваться после своей выписки из роддома и лечь с ребенком в отделение.
В какую больницу отвезут ребенка на скорой?
Дети направляются в близлежащую больницу по территориальному признаку. Если ребенок едет из дома на скорой, то существуют градации. Например, если у ребенка инфекция, ОРВИ, вирусная кишечная инфекция, то ребенок попадает в стационар, где есть инфекционное отделение, боксированное отделение. Везут в ближайшую, учитывая наличие мест. Если экстренная госпитализация с травмой головы, то везут в ту больницу, где есть отделение нейрохирургии. То есть врач скорой помощи передает на центрпункт, с чем он везет ребенка.
Родители могут высказать свои пожелания, но вопрос в том, что может не оказаться мест, их некуда будет принять в той больнице, где они хотели бы лежать. Либо врач скорой помощи понимает, что ребенку нужна помощь непосредственно в ближайшие час-два, и везут в ближайший стационар.
Плановая госпитализация
Плановая госпитализация в профильное отделение производится докторами, которые уже посмотрели ребенка. Поликлиника дает направление.
Плановая госпитализация отличается тем, что люди к ней готовятся сами. Они собирают определенный пакет анализов, которые нужны при поступлении в больницу, все документы. У них существует определённая дата, они приезжают сами, направляются в приемный покой. Их там ждут, для них уже есть место в отделении.
Какие документы брать с собой в больницу
При плановой госпитализации сообщается пакет документов, анализов. При экстренной врач скорой помощи всегда просит мам взять с собой первое необходимое, и всегда надо иметь основные документы. Единственный документ ребенка ― это справка о рождении, если он новорожденный, до месяца, либо свидетельство о рождении. Если вдруг документы находятся на прописке, то желательно дома иметь ксерокопии.
У ребенка до 14 лет, пока не получил паспорт, единственный документ – свидетельство о рождении. Желательно иметь при себе страховой полис ребенка, у новорожденного он временный, или если нет даже временного, тогда страховой полис родителя. Паспорт родителя - обязательно.
Бывает, что приезжают и без документов, иностранцы. Но мы же не можем не оказать первую помощь при госпитализации. Они приезжают, ребенка все равно бесплатно лечат в больнице.
Какие анализы должна сдать мама
Учитывая, что сейчас в стране очень много случаев заболевания корью, то у всех мам при поступлении смотрят титр антител к кори. Если у мамы низкий титр антител, ее не госпитализируют, ей рекомендуется вакцинация, потому что в любой момент в больницу может попасть корь, и никто от этого не застрахован. Второй нюанс – рентген органов грудной клетки с целью исключения туберкулеза, поскольку туберкулез не всегда явный, и мама может скрыть.
Совместное пребывание с ребенком
Если мама приехала с герпесом на губе, или чихает, кашляет и у нее температура, то она не может быть госпитализирована с ребенком, потому что в палате она может находиться не одна. Если мама с ребенком помещаются в отдельный бокс, то с ребенком она может лежать. Бывает, что мы берем в отдельный бокс с полной изоляцией от других – мельцеровский бокс. Но это нежелательно ни маме, ни ребенку, если он новорожденный, потому что ему и так тяжело будет бороться, а мам в детских стационарах никто не лечит.
Если мама не может лечь, потому что дома другой ребенок, она дает свое согласие на госпитализацию с бабушкой. Папа может лечь вместо мамы, сам получить больничный лист на работе. Но это делается только в том случае, если мама находится с другим ребенком. Но, как правило, папы с новорождёнными не ложатся. Бывают двойни, тройни, тогда вместе с мамой в помощь может лечь бабушка. Сестра, если она совершеннолетняя, может быть с ребенком. Но единственные ответственные за ребенка, кто может подписывать все согласия, давать разрешения на любые манипуляции, процедуры, лечение ― только его родители, если нет нотариально заверенной доверенности.
Действия при поступлении в больницу
Когда ребенок приезжает в больницу, медсестрой приемного покоя вызывается дежурный доктор. У детей до года собирается подробный анамнез: как протекала беременность, какие роды, как протекал ранний неонатальный период, когда выписались, были ли проблемы, лежали ли после этого в стационаре или сразу из роддома пошли домой. У всех остальных детей собирается анамнез из серии: есть ли аллергия у ребенка, была ли сыпь, операции в анамнезе. Если эпидемия ОРВИ, то мы спрашиваем, есть ли дома больные люди. Если кишечная инфекция – опять же, интересуемся, нет ли проблем у взрослых в семье и куда ходит ребенок – сад, школа.
Обязательно задается вопрос, не было ли в школе или детском саду карантина по ветрянке, краснухе, кори, по любой из детских инфекций. Обязательно задается вопрос, привит ли ребенок.
Дальше начинается осмотр ребенка: ребенка посмотрели, послушали, потрогали. Затем вызывается лаборатория, которая берет клинический анализ крови. Дальше ребенок уже идет в отделение. Если мы подозреваем пневмонию, ребёнок сразу же идет на рентген органов грудной клетки. То, что можно сделать по дежурству – рентген, клинический анализ крови, мочи, взять биохимию.
В многопрофильных клиниках, если ребенок поступает экстренно и подозревается хирургическая патология, то приходит дежурный хирург. Он направляет на свои обследования, которые считает нужными.
Если доктор понимает, что в данной больнице нет профильного отделения той патологии, которая определена у ребенка, тогда переводят в другую больницу. Такой исход тоже возможен.
В каких случаях отправляют сразу в операционную
Когда ребенок попадает в реанимацию
Новорожденные могут попасть переводом из реанимации роддома в реанимацию стационара, потому что в роддоме ограниченное количество мест для реанимационных больных. Второй путь ― кто лежал в отделении, ухудшился, перевели в реанимацию. Третье ― дежурный доктор, врач в приемном покое может посчитать, что этот ребенок не для отделения, что он тяжелый, ему нужно интенсивное наблюдение, либо нужна реанимация. Тогда в приемном покое ребёнок не оформляется. Врач вызывает на себя врача-реаниматолога, либо когда ребенку совсем плохо, тогда он направляется прямиком, минуя приемный покой, в реанимацию. Там ему начинает оказываться помощь.
Реанимация – это всегда большее количество сестер на одного ребенка, это мониторы. Есть дети, которые нуждаются в искусственной вентиляции легких, в гемотрансфузии, то есть переливании крови, хотя в отделениях оно тоже осуществляется. Но здесь надо понимать, смотря с чем связано и какова причина.
Сейчас открытая реанимация, родители могут находиться с детьми в течение всего дня и по желанию ночью, но еще не во всех стационарах оборудована реанимация спальным местом для мамы. Тут еще один нюанс – родителям тоже нужно отдыхать. Для них тяжело ночевать в реанимации.
Отведены часы на беседу с родителями. В эти часы родители обращаются к доктору, и он им в течение отведённого времени рассказывает, что происходит с ребенком. Ребенок может находиться в реанимации столько, сколько нужно, пока не будет готов к переводу в профильное отделение. Как правило, ребенка стараются перевести, когда он начинает усваивать питание, дышит сам, с давлением все в порядке.
Перевод из реанимации в отделение
Когда ребенок поступает в отделение, он обязательно смотрится заведующим отделением. Затем ребёнку назначается лечащий доктор – его основной доктор, который будет рассказывать все то, что происходит, до самой выписки. Также медсестры, они меняются каждые сутки.
Доктор пришел на обход, и если родители находятся со своими детьми, то у них есть практически неограниченное время, когда они могут задать все вопросы, которые накопились у них за прошедшую ночь.
Второй момент – существуют часы, когда доктора дают сведения. В это время родители всегда могут прийти в ординаторскую, задать свои вопросы. Каждый выходной день обход совершает дежурный доктор.
Дежурный доктор
Существует этика между докторами. Никто просто так, придя в субботу, специально не будет вдруг по-другому лечить. Дежурный доктор, делающий обход в выходной день, решил добавить что-то в терапию в связи с ухудшением, или полностью поменять антибактериальную терапию, потому что он получил анализы; или ребенок ухудшился, он назначил анализы, получил их, и они плохие ― он может полностью изменить терапию. Здесь ничего страшного нет. Родители должны понимать, что это делается только во благо ребенка. Когда лечащий врач придет в понедельник, ему доктор либо расскажет, в чем было дело, либо можно прочитать в истории болезни, всё будет задокументировано. Более того, дежурный доктор может перевести в реанимацию, если ребёнок ухудшился так, что потребовал интенсивной помощи.
Выписка
О выписке речь идет, когда в течение более трех дней состояние ребенка практически близко к удовлетворительному, во-первых. Во-вторых, у него накануне были хорошие анализы, ему отменилась вся антибактериальная терапия и вся терапия, в которой он нуждался непосредственно в стационаре, которую нельзя было отдать на дом.
Бывают ситуации, когда двигаемся в сторону выписки, а состояние ребенка ухудшилось. Начинаем все сначала, родители должны быть готовы, что бывают такие ситуации. Нужно помнить, что доктор заинтересован в здоровом ребенке, он не хочет просто так здесь еще кого-то полечить и подержать. Просто так никто никого не задерживает. С плохими анализами не надо идти домой, оно того не стоит.
Приглашенный эксперт - Татьяна Моисеева, анестезиолог, реаниматолог, врач-неонатолог детской инфекционной клинической больницы №6 Департамента здравоохранения города Москвы
Как защитить грудного ребенка от простуды и гриппа в весенний период и стоит ли отказываться от плановых прививок при сезонном росте заболеваемости ОРВИ?
– Татьяна Алексеевна, для начала давайте разберемся, в чем разница между простудой, вирусной инфекцией и гриппом?
– Острые респираторно-вирусные инфекции (ОРВИ), или острые респираторные заболевания (ОРЗ), или попросту простуда – группа болезней, вызываемых разными вирусами. У гриппа и простуды в клинических проявлениях много общего: кашель, боль в горле, заложенность носа, ломота в мышцах, может появляться боль в ушах. Но при гриппе все эти симптомы проявляются более выражено. В отличие от ОРВИ или простуды, когда лихорадки может и не быть, температура поднимается резко, за пару часов она может достигнуть 39 градусов и держаться 3–5 дней. Для гриппа характерны лихорадка, озноб, головная боль, боли в мышцах и горле, сухой кашель, недомогание, отсутствие аппетита, возможна рвота. С момента проникновения вируса в организм до появления симптомов заболевания проходит от нескольких часов до 1–3 дней.
На сегодня, к примеру, известно более 200 разных подтипов вирусов возбудителей острых респираторно-вирусных инфекций. Они передаются воздушно-капельным путем с мельчайшими частичками слюны болеющего человека во время чихания, кашля или просто разговора. Инфекция может передаваться через загрязненные руки.
– Если я во время прогулки на свежем воздухе проеду с детской коляской мимо чихающего человека, ребенок может подхватить инфекцию?
– Да, формально в такой ситуации малыш может заразиться. Но, предполагаю, любая мама не допустит прямого контакта с посторонними людьми, а значит, риск заразиться на прогулке минимальный. К тому же нахождение ребенка в коляске помогает ограничить число людей, которые прикасаются к ребенку.
– Может, проще засесть дома и ни с кем не общаться, чтобы ничего не подхватить?
– Ни в коем случае не нужно оказываться от прогулок! Достаточно перед тем, как отправиться на свежий воздух, принять некоторые меры, чтобы обезопасить ребенка. Например, каждый раз следует смазывать ему в носу оксолиновой мазью или жирным кремом, выбирать место прогулок вдали от скопления людей, тщательно следить за тем, чтобы ребенок не переохлаждался.
– Надо ли сразу нестись с грудничком в поликлинику при первом же покашливании или легкой заложенности носа? В очереди на прием к врачу шансов подцепить еще что-нибудь заметно больше.
– Насморк у маленьких детей всегда следует расценивать как заболевание, чреватое развитием различных осложнений, иногда опасных для жизни. Воспаление полости носа у малышей обычно сочетается с воспалением глотки, гортани, бронхов, что отражается на общем состоянии ребенка. Набухание слизистой оболочки может быть выражено настолько, что ребенок перестает дышать через нос, а, вдыхая через рот, начинает заглатывать воздух, из-за чего не сможет хорошо сосать грудь. Кроме того, нарушение дыхания приводит к повышению внутричерепного давления и раздражению мозговых оболочек. Однако бежать с новорожденным к доктору не стоит, нужно вызвать его на дом, дать возможность разобраться в ситуации, ведь и насморк, и кашель могут быть вызваны разными причинами, например, аллергией.
Без назначения врача лечить насморк у грудничка можно только с использованием увлажняющих средств и только при определенных типах этого симптома. Каждый родитель должен понимать, что насморк – это всего лишь симптом какой-то болезни. Вылечить его можно, только устранив причину. И лечить болезнь, которая вызывает насморк, должен только врач.
– Может, на время сезонного роста заболеваемости ОРВИ стоит отказаться от плановых прививок?
– Нет. Во время вакцинации в организм поступает небольшое количество ослабленных возбудителей заболевания, в результате чего начинают активно вырабатываться защитные антитела. И в случае наступления болезни организм будет иметь сформированную защиту. А если такую процедуру не провести вовремя, или не провести вообще, то организму при проникновении инфекции потребуется для этого несколько недель. Однако прививать следует только здорового ребенка. На время болезни прививку лучше отложить. Не рекомендуется проведение любых профилактических прививок и в течение нескольких недель после выздоровления.
– Говорят, что частое проветривание комнаты, влажность 50–70 % и температура воздуха 18–20 градусов может предупредить размножение вирусов или, если заболел, упростить выздоровление. Так ли это?
– Проветривать помещение нужно каждый день. Причем не один раз, а желательно не менее четырех. Не опасайтесь потерять тепло при частых проветриваниях: чистый и свежий воздух прогревается намного быстрее спертого. При нынешней погоде лучше устраивать короткие сквозные проветривания, чем держать окна в режиме микровентиляции. Это также поможет существенно сэкономить тепло. Один сеанс такого проветривания не должен превышать 1–2 минут. За это время в помещении успеет произойти воздухообмен, но резкого понижения температуры не произойдет.
– Поедание лимонов всей семьей действительно повышает иммунитет или это миф?
– Лимон на самом деле увеличивает выработку антител и интерферона, защищающих организм от вирусов, повышает устойчивость организма к инфекциям, переохлаждению, стрессовым факторам, укрепляет сосуды. Однако не стоит забывать, что лимоны могут спровоцировать аллергию у ребенка, если мама кормит грудью. В этом случае его можно заменить апельсинами, грейпфрутами, киви, черной смородиной, земляникой, шиповником, рябиной, клюквой, брусникой, облепихой, яблоками, хурмой, квашеной капустой, свежими брюссельской и цветной капустой, болгарским перцем, помидорами, зеленой петрушкой, укропом.
– Если ребенок на грудном вскармливании, стоит ли маме дополнительно принимать какие-либо витамины, чтобы поддержать детский иммунитет?
– Во время лактации тело матери использует питательные вещества прежде всего для производства молока, а уже потом для себя. Если вы едите в соответствии со своим аппетитом, значит, получаете достаточно пищи для удовлетворения дополнительных потребностей при условии, что диета сбалансирована. Маме дополнительно принимать витамины не стоит, пусть они присутствуют непосредственно в продуктах питания.
– Что делать, чтобы папа не принес с работы, где многие чихают и кашляют, вирусную инфекцию, а если и принес, то не смог передать домочадцам?
– Надежнее всего ему, а лучше всем взрослым членам семьи, сделать прививку против гриппа. Но если уж кто-то из домочадцев заболел, необходимо исключить контакт с ребенком и, желательно, использовать стерильную марлевую повязку, которую следует менять каждые 2 часа. Грипп передается не только воздушно-капельным путем, но и контактно. Поэтому простые правила гигиены, касающиеся регулярного мытья посуды и рук, частая влажная уборка квартиры создают для вируса гриппа непреодолимые преграды в его распространении.
Факты
Различают более 200 вирусов, вызывающих простуду.
ОРВИ – самое распространенное инфекционное заболевание в развитых странах. В среднем за год взрослый болеет ОРВИ 2–3 раза, ребенок – 6–10 раз.
Вирусы гриппа живут на руках человека 5 минут. На металле и пластмассе они сохраняются от 24 до 48 часов, на стекле – 10 суток.
Инкубационный период простуды – 48 часов. Именно столько нужно вирусу, чтобы попасть в клетку и начать размножение.
Подростки на 50 % более склонны к простуде, чем люди старше 50 лет.
Больной опасен для окружающих на протяжении всего периода проявления симптомов – в среднем 7 дней.
Один больной гриппом заражает в среднем 5 людей.
Во время кашля скорость потока воздуха из легких достигает 100 км/ч.
Когда мы чихаем, из нашего носа наружу вырывается более 100.000 бактерий, которые разлетаются со скоростью 160 км/ч.
В среднем на протяжении жизни человек болеет простудой 200 раз.
На лечение гриппа и его осложнений в мире ежегодно тратится около 14,6 млрд долларов.
История гриппа начинается с 412 г. до н. э.: именно в это время знаменитый Гиппократ описал заболевание, очень похожее на грипп.
Читайте также:


