Если ребенок переболел инфекционным мононуклеозом
Несмотря на то, что эта болезнь даже не имеет специфического лечения, родителям следует продолжать следить за здоровьем ребенка, недавно переболевшего мононуклеозом. Рассказываем, какого режима нужно придерживаться и как правильно питаться после болезни.
28 февраля 2016 · Текст: Ирина Ломанова · Фото: GettyImages


Можно ли повторно заболеть мононуклеозом
Нет. Однажды справившись с инфекцией, снова заболеть этим недугом ребенок не сможет. Однако даже если больной выздоровел, необходимо пристально следить за его состоянием. Почему? Потому что мононуклеоз опасен своими возможными последствиями.
последствия мононуклеоза у ребенка
Дело в том, что вирус Эпштейна-Барр имеет онкогенную природу. Иными словами, он может стимулировать возникновение онкологического заболевания. А потому даже после того как симптомы мононуклеоза сошли на нет, необходимо проводить исследования крови. Если атипичные клетки в ее составе остаются, значит, инфекция жива. Поэтому желательно, чтобы в течение полугода ребенок состоял на учете у врача-инфекциониста или врача-гематолога и проходил регулярное обследование.
Есть и другая причина, заставляющая проявлять повышенную бдительность. Мононуклеоз поражает лимфатическую систему организма. А она является важной частью иммунитета. Поэтому на фоне основной болезни дети оказываются восприимчивыми к бактериальным инфекциям. Каковы частые последствия мононуклеоза у ребенка? Это ангина, пневмония, отит. Иммунитет восстанавливается не быстро, в среднем в течение года, а потому именно на этот период врачи рекомендуют придерживаться особого режима.
Особый режим
Даже после полного выздоровления у ребенка в течение года может сохраняться слабость, быстрая утомляемость. Сократите физическую нагрузку, активные занятия физкультурой в школе и занятия в спортивных секциях ребенку противопоказаны.
В течение года после болезни нужно отказаться от резкой смены климата, поездка в середине зимы на морской курорт может стать стрессом для иммунной системы. Следите, чтобы ребенок не переохлаждался и не перегревался (поэтому загорать также нельзя). Врачи рекомендуют также приостановить плановые прививки.
Ребенку нужно больше времени для сна, показаны неспешные прогулки на свежем воздухе и легкое сбалансированное питание.

Диета после мононуклеоза
Большое значение для восстановления иммунитета имеет диета. Малыш может отказываться от еды, жаловаться на плохой аппетит. Давайте еду ребенку 6-7 раз в день небольшими порциями. Так организм не будет тратить слишком много энергии на переваривание пищи. В течение полугода после болезни необходимо соблюдать специальный режим питания.
Что нельзя есть после мононуклеоза:
- жареные, жирные и копченые блюда;
- сладкие газированные напитки;
- колбасу, сосиски, чипсы и другие канцерогенные продукты;
- белый хлеб, макароны (любые рафинированные углеводы);
- чеснок, лук, щавель, редис, репу, горох, фасоль, мороженое (нарушают микрофлору кишечника);
- большое количество сладостей. Сахар подавляет активность лейкоцитов крови, а ведь именно они выполняют главную роль в борьбе с вирусом.
- большое количество сливочного масла, сметаны, сыров. Эти продукты увеличивают нагрузку на систему пищеварения, что мешает восстановлению организма.
Что рекомендуется после мононуклеоза:
- овощные супы, свежие овощи и фрукты;
- молочные продукты;
- нежирную говядину, рыбу, птицу, яйца, бобовые. Количество белковой пищи нужно увеличить, эти продукты ускорят процесс реабилитации. Однако употреблять их нужно не в жареном, а в отварном виде. К каждой порции белков следует добавлять овощи.
- блюда из цельного зерна (например, кашу и выпечку);
- травяной чай (например, настой зверобоя, ромашки). Он способствует выводу токсинов из организма.
- антиоксиданты: спаржу, цитрусовые, ягоды шиповника, яйца, орехи, рыбий жир, томаты, черную и красную смородину, черноплодную рябину, морковь. Антиоксиданты не позволяют клеткам разрушаться, препятствуя развитию онкозаболеваний. А мы теперь уже знаем, что мононуклеоз - болезнь онкогенная.


Слово – нашему эксперту, старшему научному сотруднику Центрального научно-исследовательского института эпидемиологии, врачу-инфекционисту высшей категории, кандидату медицинских наук Василию Шахгильдяну.
Мнение. Распознать инфекционный мононуклеоз очень сложно.
На самом деле. Это не совсем так. Хотя стертых форм этой болезни, возбудитель которой вирус Эпштейна–Барр (ВЭБ) относится к семейству герпесвирусов, действительно значительно больше, особенно в детском возрасте. У детей инфицирование ВЭБ часто не проявляется клинически.
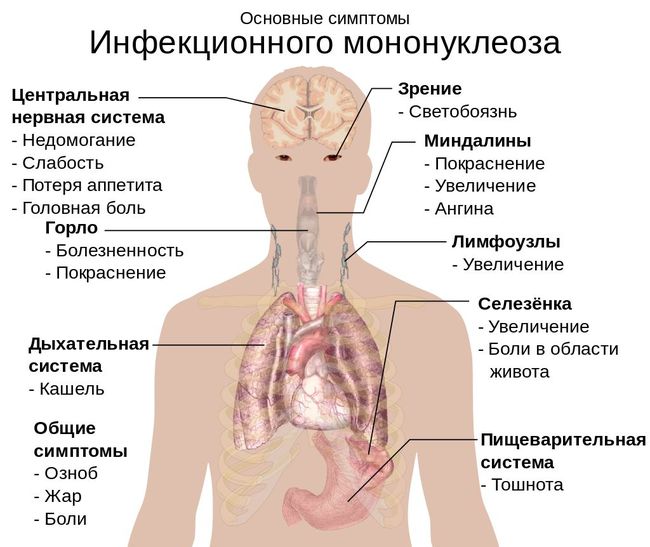
Заражение вирусом в юношеском возрасте в 75% случаев приводит к развитию инфекционного мононуклеоза. Наиболее тяжелое течение острой ВЭБ-инфекции наблюдается у лиц старше 25 лет. Для болезни характерны повышение температуры до 38–39 °C, общее недомогание, боль в горле, выраженное увеличение передних и боковых шейных, реже заднешейных и затылочных лимфоузлов, признаки тонзиллита или фарингита с яркой гиперемией (покраснением) слизистой оболочки мягкого неба, отеком небных и глоточных миндалин, при котором возникают характерное затруднение дыхания, гнусавость голоса. Возможно также наличие длительно сохраняющегося налета на миндалинах, увеличение печени и селезенки, развитие отечности мягких тканей вокруг шейных лимфоузлов, что приводит к одутловатости лица.
Однако столь острые проявления бывают лишь у 20–30% заболевших мононуклеозом, который врачи нередко ошибочно принимают за фолликулярную ангину и начинают лечить антибиотиками.
Мнение. Инфекционный мононуклеоз – заразное заболевание.
Инфицирование ВЭБ может произойти с первых месяцев жизни, но инфекционный мононуклеоз наиболее часто регистрируется у детей 3 –14 лет, подростков и взрослых до 30 лет. Пик частоты инфекционного мононуклеоза приходится на возраст 14–18 лет.
Совет. Запретить подросткам целоваться, конечно, невозможно. И оградить малышей от заражения вирусом через игрушки в детском саду сложно. Но ограничить тесный контакт с болеющим взрослым или ребенком необходимо. Специалисты не перестают повторять: соблюдайте бытовую культуру!
Мнение. Инфекционный мононуклеоз опасен.
На самом деле. Инфекционный мононуклеоз – доброкачественное заболевание, которое чаще всего проходит и без лечения. Но иногда мононуклеоз может привести к выраженной ангине, напоминающей стрептококковую, клинически выраженному гепатиту, значительному увеличению размеров селезенки. Иные осложнения мононуклеоза редки, но возможны. Среди них: пневмония, миокардит, поражение нервной системы (энцефалит, менингит, миелит).
И, наконец, очень важно отличить мононуклеоз от так называемого мононуклеозоподобного синдрома, который возможен при других, более серьезных и опасных заболеваниях: острой ВИЧ-инфекции, острой цитомегаловирусной инфекции, фолликулярной ангине, дифтерии, дебюте острого лейкоза.
Совет. При подозрении на наличие у вас или вашего ребенка мононуклеоза необходимо пройти всестороннее обследование, которое, помимо упомянутых анализов крови, должно в себя включать обязательный осмотр лор-врачом, повторные клинический и биохимический анализы крови, УЗИ органов брюшной полости.
Мнение. При лечении мононуклеоза без антибиотиков не обойтись.
На самом деле. Как и при других вирусных заболеваниях, применение антибиотиков при инфекционном мононуклеозе не показано (за исключением тех случаев, когда у пациента развилось бактериальное осложнение). Антибиотики снижают иммунитет, тем самым лишь утяжеляя течение заболевания.
При мононуклеозе нет смысла и в приеме иммуномодуляторов и индукторов интерферона, которые сплошь и рядом назначают больным инфекционным мононуклеозом педиатры и терапевты. Эффективность этих небезобидных (особенно для детей) средств не доказана.
Совет. В большинстве случаев инфекционный мононуклеоз не требует лечения. Однако при тяжелом течении заболевания есть смысл начать прием противогерпетических препаратов (ацикловира и его аналогов) в максимально возможных высоких дозах. Лечение следует продолжать не менее двух недель.
Мнение. После мононуклеоза полгода нельзя делать операции и прививки.
На самом деле. Из-за астенического синдрома (слабости. – Ред.), который нередко возникает после перенесенной болезни, а также возможного поражения печени, нарушений в иммунной системе целесообразно в течение трех месяцев после перенесенного инфекционного мононуклеоза ограничить физические нагрузки, по возможности перенести на более поздний срок плановые операции и прививки.
Инфекционный мононуклеоз – это острое респираторное вирусное заболевание, которое вызывается вирусом Эпштейна-Барр (ВЭБ, вирус герпеса 4 типа). Назвали этот вирус в честь вирусолога из Англии профессора Майкла Энтони Эпштейна и его ученицы Ивонны Барр, которые выделили и описали его в 1964 году.
Однако на инфекционное происхождение мононуклеоза указал ещё в 1887 году русский врач, основатель русской педиатрической школы Нил Фёдорович Филатов. Он первым обратил внимание на лихорадочное состояние с сопутствующим увеличением всех лимфатических узлов организма больного человека.
В 1889 году немецкий учёный Эмиль Пфайффер описал аналогичную клиническую картину мононуклеоза и определил его как железистую лихорадку с поражением зева и лимфатической системы. На основании появившихся в практике гематологических исследований были изучены характерные изменения состава крови при этом заболевании. В крови появились особые (атипичные) клетки, которые были названы мононуклеарами (monos – один, nucleus – ядро). В связи с этим, другие учёные, уже из Америки, назвали его инфекционным мононуклеозом. А вот уже в 1964-ом М. А. Эпштейн и И. Барр получили герпесоподобный вирус, названный в их честь вирусом Эпштейна-Барр, который позднее с высокой частотой обнаруживали при этом заболевании.
Мононуклеары – это одноядерные клетки крови, к которым относятся также лимфоциты и моноциты, выполняющие, как и остальные разновидности лейкоцитов (эозинофилы, базофилы, нейтрофилы), защитную функцию организма.
Как можно заболеть инфекционным мононуклеозом?
Заражение инфекционным мононуклеозом происходит, как правило, при тесном контакте, поэтому жить больным и здоровым людям совместно, мягко говоря, нежелательно. Из-за этого часто происходят вспышки заболевания в общежитиях, интернатах, лагерях, детских садах и даже внутри семей (кто-то из родителей может заразить ребенка и, наоборот, ребенок может быть источником инфекции). Заразиться мононуклеозом также можно в скученных местах (общественный транспорт, крупные торговые центры и т.д.). Важно отметить, что ВЭБ не живет в организмах животных, поэтому и передать вирус, вызывающий инфекционный мононуклеоз, они не способны.
Как проявляется инфекционный мононуклеоз?
Инкубационный период (отрезок времени от момента попадания микроба в организм до проявления симптомов болезни) при инфекционном мононуклеозе длится до 21 дня, период болезни до 2 месяцев. В разное время могут наблюдаться следующие симптомы:
- слабость,
- головная боль,
- головокружение,
- боль в мышцах и суставах,
- повышение температуры тела (простудоподобное состояние с интоксикацией),
- повышенное потоотделение (как следствие высокой температуры),
- боли в горле при глотании и характерные белые налеты на миндалинах (как при ангине),
- кашель,
- воспаление,
- увеличение и болезненность всех лимфоузлов,
- увеличение печени и/или селезёнки.
Лимфоузлы входят в состав лимфоидной ткани (ткани системы иммунитета). Также в нее входят миндалины, печень и селезенка. Все эти лимфоидные органы поражаются при мононуклеозе. Лимфоузлы, находящиеся под нижней челюстью (подчелюстные), а также шейные, подмышечные и паховые лимфоузлы, можно прощупать пальцами. В печени и селезенке увеличение лимфоузлов можно наблюдать с помощью УЗИ. Хотя, если увеличение значительное, его также можно определить путем пальпации.
Результаты анализов при инфекционном мононуклеозе
По результатам общего анализа крови при инфекционном мононуклеозе можно наблюдать умеренный лейкоцитоз, иногда лейкопению, появление атипичных мононуклеаров, увеличение количества лимфоцитов, моноцитов и умеренно ускоренную СОЭ. Атипичные мононуклеары обычно появляются в первые дни болезни, особенно в разгар клинической симптоматики, но у некоторых больных это происходит позднее, только через 1 – 2 недели. Контроль крови проводится также через 7 – 10 дней после выздоровления.
Результат общего анализа крови девочки (возраст 1 год 8 месяцев) на начальной стадии болезни (31.07.2014г.)
Раньше считалось, что перенеся инфекционный мононуклеоз, ни в коем случае нельзя находиться на солнце, т.к. это увеличивает риск болезней крови (например, лейкоза). Ученые утверждали, что под воздействием ультрафиолетовых лучей ВЭБ приобретает онкогенную активность. Однако исследования последних лет полностью это опровергли. В любом случае, давно известно, что не рекомендуется загорать в период с 12:00 до 16:00.
Летальные исходы могут быть вызваны только разрывом селезенки, энцефалитом или асфиксией. К счастью, эти осложнения инфекционного мононуклеоза встречаются менее чем в 1 % случаев.
Лечение инфекционного мононуклеоза
Специфической терапии инфекционного мононуклеоза в настоящее время не разработано. Основными целями лечения являются облегчение симптомов заболевания и профилактика бактериальных осложнений. Лечение инфекционного мононуклеоза симптоматическое, поддерживающее, и, в первую очередь, подразумевает постельный режим, проветренное и увлажненное помещение, употребление большого количества жидкости (простой или подкисленной воды), питание небольшими порциями легкой, желательно протертой пищи, исключение переохлаждения. Кроме того, из-за риска разрыва селезенки, рекомендовано ограничение физической нагрузки во время болезни и после выздоровления в течение 2-х месяцев. В случае разрыва селезенки, с высокой вероятностью, потребуется оперативное вмешательство.
Перечень лекарственных препаратов для комплексного лечения инфекционного мононуклеоза
- Ацикловир и валацикловир в качестве противовирусных (антигерпетических) средств.
- Виферон, анаферон, генферон, циклоферон, арбидол, иммуноглобулин изопринозин как иммуностимулирующие и противовирусные препараты.
- Нурофен в качестве жаропонижающего, обезболивающего, противовоспалительного средства. Препараты, содержащие парацетамол, а также аспирин, не рекомендованы, т.к. прием аспирина может спровоцировать Синдром Рея (быстро развивающиеся отёк головного мозга и накопление жира в клетках печени), a применение парацетамола перегружает печень. Жаропонижающие, назначаются, как правило, при температуре тела выше 38,5 о С, хотя необходимо смотреть на состояние больного (бывает, что больной, неважно, взрослый это или ребенок, чувствует себя нормально при температуре выше этого значения, тогда лучше дать организму возможность побороться с инфекцией как можно дольше, отслеживая при этом температуру более тщательно).
- Антигриппин как общеукрепляющее средство.
- Супрастин, зодак в качестве средств, имеющих противоаллергическое и противовоспалительное действие.
- Аква марис, аквалор для промывания и увлажнения слизистой носа.
- Ксилен, галазолин (сосудосуживающие капли в нос).
- Протаргол (противовоспалительные капли в нос), альбуцид как противомикробное средство в виде капель для глаз (применяется при конъюнктивите бактериальной природы). Может также применяться для закапывания в нос. При конъюнктивите вирусного происхождения используют глазные капли офтальмоферон, обладающие противовирусной активностью. Оба вида конъюнктивита могут развиться на фоне мононуклеоза.
- Фурацилин, питьевая сода, ромашка, шалфей для полоскания горла.
- Мирамистин как универсальное антисептическое средство в виде спрея, тантум верде как противовоспалительный препарат (может пригодиться в качестве спрея для больного горла, а также для обработки полости рта при стоматите).
- Алтей, амбробене как отхаркивающие средства при кашле.
- Преднизолон, дексаметазон в качестве гормональных средств (применяют, например, при отеке миндалин).
- Азитромицин, эритромицин, цефтриаксон как антибактериальная терапия при осложнениях (например, при фарингите). Ампициллин и амоксициллин противопоказаны при мононуклеозе, т.к. именно при нем вызывают кожную сыпь, которая может длиться до нескольких недель. Как правило, из носа и зева заранее берется посев на флору для определения чувствительности к антибиотикам.
- ЛИВ-52, эссенциале форте для защиты печени.
- Нормобакт, флорин форте при нарушении кишечной флоры.
- Компливит, мульти-табс (витаминотерапия).
Следует отметить, что список препаратов общий. Врач может назначить лекарство, не указанное в этом перечне и подбирает лечение индивидуально. Препарат из группы противовирусных, например, берется какой-то один. Хотя не исключены переходы от одних лекарств к другим, как правило, в зависимости от их эффективности. Кроме этого, все формы выпуска препаратов, их дозировки, курс лечения, разумеется, определяет врач.
Также за помощью в борьбе с мононуклеозом можно обратиться к народной медицине (клюква, зеленый чай), лекарственным травам (эхинацея, шиповник), биологически активным добавкам к пище (омега-3, пшеничные отруби), а также гомеопатическим средствам для повышения и укрепления иммунитета. Перед применением тех или иных продуктов, БАД и лекарственных средств необходимо обязательно проконсультироваться с лечащим врачом.
После проведенного курса лечения инфекционного мононуклеоза прогноз благоприятный. Полное излечение может происходить уже через 2-4 недели. Однако в отдельных случаях изменение состава крови может наблюдаться еще на протяжении 6 месяцев (самое главное, чтобы в нем отсутствовали атипичные мононуклеары). Возможно уменьшение иммунных клеток крови – лейкоцитов. Детям можно идти в детский сад и спокойно общаться с другими детьми только после того, как число лейкоцитов нормализуется. Также могут сохраняться изменения печени и/или селезенки, поэтому после УЗИ, которое проводится, как правило, во время болезни, через те же полгода, повторяется. Достаточно долгое время могут оставаться увеличенными лимфоузлы. В течение одного года после перенесенного заболевания необходимо находиться на диспансерном учете у врача-инфекциониста.
Диета после инфекционного мононуклеоза
Во время болезни ВЭБ с кровью попадает в печень. От такой атаки полностью восстановиться орган может только через 6 месяцев. В связи с этим, важнейшим условием восстановления является соблюдение диеты во время болезни и на стадии выздоровления. Пища должна быть полноценной, разнообразной и богатой всеми необходимыми для человека витаминами, макро- и микроэлементами. Рекомендуется также дробный режим питания (до 4-6 раз в день).
Ограничивается употребление сливочного масла, жиры вводятся в виде растительных масел, преимущественно оливкового, сметана используется в основном для заправки блюд. Разрешены в небольшом количестве неострые сорта сыра, яичный желток 1-2 раза в неделю (белок можно есть чаще), любая диетическая колбаса, говяжьи сосиски.
После перенесенного инфекционного мононуклеоза запрещена вся жареная, копченая пища, маринованные продукты, соленья, консервы, острые приправы (хрен, перец, горчица, уксус), редис, редька, лук, грибы, чеснок, щавель, а также фасоль, горох, бобы. Запрещены мясные продукты – свинина, баранина, гуси, утки, куриные и мясные бульоны, кондитерские изделия – пирожные, торты, шоколад, мороженое, а также напитки – натуральный кофе и какао.
Конечно, некоторые отклонения от диеты возможны. Главное, не злоупотреблять запрещенными продуктами и иметь чувство меры.
Небезопасно также курение и употребление алкоголя.


Всё началось прошлым летом. Наш восьмилетний старший сын читал вслух. Я обратила внимание на то, что его голос звучал как-то глухо и непривычно. Я даже спросила, не болит ли у него горло. Оно не болело. Но к вечеру поднялась температура. Градусник показал безрадостные 39,8. Жаропонижающее подействовало, но, как оказалось, ненадолго.

Симптомы мононуклеоза. Фото - фотобанк Лори
Спустя всего лишь три часа, ночью, я, зайдя в детскую, ощутила под ладонью ставший опять невыносимо горячим лоб. На следующее утро сын чувствовал себя ещё хуже, шея его не то чтобы опухла, а как-то раздулась, стала похожей на шею тяжелоатлета, поскольку сравнялась в диаметре с головой. Красное горло и общее недомогание дополняли картину. Оставив младших детей на попечение бабушек, мы срочно вернулись с дачи в город.
Пока ехали, ребёнок покрылся мелкой ярко-красной сыпью. Моя подруга, узнавшая о состоянии сына, сказала:
- Не хочу тебя пугать, но это очень похоже на мононуклеоз.
Тот же диагноз предварительно поставил и врач детской неотложки. Подтвердили предположения и результаты анализов.
Дальше были пять дней сильнейшего жара, с которым не справлялись жаропонижающие, слабость и долгое лечение. Наконец через несколько месяцев мы услышали от инфекциониста долгожданные слова о том, что всё позади, пострадавшие печень и селезёнка пришли в норму и можно жить обычной жизнью, разве что стараться, чтобы ребёнок поменьше находился на солнце.
Общаясь с другими мамами, я поняла, что о мононуклеозе знают далеко не все родители. И я была в числе тех, кто только слышал про эту напасть, да и то вскользь. А жаль, ведь заболевание это довольно распространённое. Знать о нём должны все родители.
В этой статье собраны 10 фактов о мононуклеозе. Очень надеюсь, что они помогут если не избежать заражения, то хотя бы сделать так, чтобы болезнь причинила детям как можно меньше вреда.
Факт первый. Мононуклеоз – не новое заболевание
Факт второй. Мальчики болеют чаще
Возбудитель заболевания передаётся воздушно-капельным путём (при общении с вирусоносителем, использовании общей посуды, полотенец и т. д.). К сожалению, мононуклеоз может протекать в скрытой или стёртой форме (примерно в половине случаев), и тогда не изолированный больной способен заразить большое число людей. Вот почему детские сады, школы, лагеря отдыха, общежития становятся теми местами, где победно шествует мононуклеоз.
Факт третий. Симптомы мононуклеоза похожи на другие болезни
- повышение температуры тела
- возникновение боли в горле при глотании
- серый налёт на миндалинах (сходный с тем, что появляется при ангине) с образованием фиброзных плёнок, как при дифтерии
- низкий глухой голос, частое сухое подкашливание, как будто ребёнку что-то мешает в горле
- увеличение и болезненность лимфатических узлов (не только шейных и подчелюстных, но и подмышечных, паховых и других)
- слабость
- головная боль
- головокружение
- сыпь (появляется примерно у 30 % заболевших), нередко мелкая сыпь покрывает буквально всё тело больного, она может появляться постепенно, меняя цвет от бледной и не выраженной до ярко-красной, напоминает высыпания при скарлатине
- покраснение нёба
- повышенное потоотделение
- увеличение печени и/или селезёнки
Имейте в виду, что не все симптомы появляются одномоментно, что, конечно, затрудняет диагностику.
Плохо и то, что мононуклеоз может протекать в атипичной форме, например, с отсутствием или чрезвычайно яркой выраженностью некоторых симптомов.
Факт четвёртый. Больного следует изолировать
Далеко не всех детей, у которых диагностировали мононуклеоз, госпитализируют. Болезнь не обязательно лечить в условиях стационара. Всё зависит от состояния ребёнка. Но вот изолировать заболевшего необходимо. Если в семье есть другие дети, постарайтесь свести к минимуму их общение, следите за тем, чтобы чада строго соблюдали правила личной гигиены: почаще мыли руки, пользовались индивидуальными полотенцами и т.д.
Факт пятый. Выздоравливать надо под контролем инфекциониста
Ребёнок, переболевший мононуклеозом, требует продолжительного врачебного контроля. Это тот случай, когда придётся регулярно посещать инфекциониста, сдавать кровь и делать УЗИ органов брюшной полости. Лечить мононуклеоз самостоятельно или не посещать врачей после кажущегося выздоровления нельзя категорически, ведь последствия такого легкомысленного отношения могут быть очень серьёзными.
Факт шестой. После выздоровления может потребоваться диета
В зависимости от того, были ли поражены внутренние органы, какие именно и как сильно, ребёнку может быть показана диета (её назначают большинству заболевших мононуклеозом). И тут уж родителям придётся неукоснительно следить за рационом выздоравливающего чада. К счастью, в наших детских садах и школах кормят вполне щадяще, и это позволяет переболевшим мононуклеозом детям посещать сады и школы и спокойно есть практически всё, что там дают.
Рекомендуемая при мононуклеозе диета создаёт щадящие условия для печени и способствует нормализации работы других внутренних органов (желудка, поджелудочной железы, двенадцатиперстной кишки). При такой диете благодаря стимуляции синтеза белка, желчевыведения и выработки ферментов активизируются восстановительные процессы в печени, что необходимо выздоравливающим после мононуклеоза.
Обратите внимание! В соответствии с рекомендациями этой диеты питаться необходимо 5 раз в сутки.
- Хлеб пшеничный (из муки 1-2 сорта), ржаной, из обойной муки (муки самого грубого помола). Несдобное и сухое печенье. Важно! Никакого свежеиспечённого хлеба, только вчерашний или даже подсушенный.
- Овощи и картофель отварные, запечённые или тушёные.
- Каши из разных круп, особенно гречневая и овсяная. Макароны.
- Молочные продукты: натуральные нежирные молочные и кисломолочные продукты.
- Фрукты и сухофрукты.
- Нежирная рыба и котлеты, фрикадельки, суфле из неё (отварные, запечённые, тушёные)
- Нежирное мясо и блюда из фарша.
- Яйца (не более одного желтка в день для приготовления блюд, омлет из белков)
Важно! Продолжительность соблюдения диеты определяет лечащий врач, и самовольно отказываться от неё и допускать послабления нельзя.
Факт седьмой. Осторожно, солнце!
К сожалению, осложняет жизнь ребёнка, перенёсшего мононуклеоз, и его близких необходимость остерегаться солнца на протяжении долгого (до года!) периода. Но врачи единодушны: инсоляция (облучение солнечным светом) при мононуклеозе опасна.
Дело в том, что массивная инсоляция может приводить к иммунодефициту, который и так грозит тем, кто перенёс мононуклеоз. Чтобы не усугублять ситуацию, и рекомендуют избегать прямых солнечных лучей, не принимать солнечные ванны. Тем более не показаны поездки в жаркие страны.
Но это не значит, что ребёнок вовсе не должен выходить на улицу или что ему придётся все тёплые месяцы гулять исключительно по ночам, будто он вампир какой, или носить костюм химзащиты. Просто следите за тем, чтобы самые жаркие часы переболевший мононуклеозом проводил в тени или помещении, не забывайте про головной убор и лёгкую одежду из натуральных тканей (она убережёт ребёнка от излишней инсоляции и при этом не даст запариться).
Факт восьмой. Заразен, но не слишком
Многие считают, что мононуклеоз очень заразен. Однако это не так: вирус, вызывающий заболевание, быстро гибнет при попадании в окружающую среду. Так в нашем случае двое младших сыновей от старшего брата не заразились, хотя первые два дня острой фазы болезни провели с ним бок о бок. Чтобы убедиться, что они не переболели в скрытой форме, у них взяли кровь на анализ. Но результаты показали: вируса Эпштейна-Барр у них нет.
Тем не менее проявлять осторожность, конечно, необходимо. Имейте в виду, что инкубационный период (с момента попадания возбудителя болезни в организм до появления первых симптомов) по разным данным длится от пяти дней до полутора месяцев, но чаще всё же составляет 21 день.
Факт девятый. Никакой физкультуры и спорта
Что касается осложнений, то они встречаются довольно редко. К наиболее распространённым из них относятся синусит, пневмония, отит.
Помимо осложнений, мононуклеоз крайне неприятен и опасен тем, что даже после видимого выздоровления может навредить ребёнку. Происходит это из-за того, что при мононуклеозе поражаются внутренние органы заболевшего (печень, селезёнка), ухудшается общая сопротивляемость организма. В течение долгого времени выздоравливающему нельзя заниматься физкультурой, спортом, танцами и другими видами деятельности, требующими активного движения. И если переболевший мононуклеозом взрослый понимает, что ему в ближайшие недели или даже месяцы придётся быть очень осторожным, избегать падений и резких движений, переохлаждения или прямых солнечных лучей, то ребёнку это объяснить сложно. Почувствовав себя лучше, чадо начинает навёрстывать упущенное: бегать, прыгать, возиться в воде или снегу, нежиться на солнышке, в общем, совершать всё то, что ему противопоказано.
Поэтому родители должны быть начеку, а если ребёнок посещает детский сад или школу, то следует обязательно предупредить воспитателей и учителей о том, что ему нужен особый режим. Кроме того, необходимо внимательно наблюдать за состоянием ребёнка в первые несколько месяцев после перенесённого мононуклеоза и в случае малейших сомнений обращаться к врачам.
Зловредный герпесоподобный вирус может вызывать не только мононуклеоз, но и целый ряд других заболеваний, в числе которых болезнь Ходжкина, различные лимфомы, системный гепатит и рассеянный склероз.
Факт десятый. Под ударом иммунитет
Кроме всего вышеперечисленного, мононуклеоз опасен ещё и тем, что наносит сильнейший удар по иммунитету. Нередко, перенеся мононуклеоз, ребёнок начинает без конца хворать, а заболевания переносит тяжелее, чем обычно. Поэтому необходимо давать ребёнку прописанные врачом поливитаминные комплексы, следить за тем, чтобы он получал с пищей необходимые полезные вещества, одевать его по погоде, не допускать переохлаждения.
В нашем случае сын чаще болеть не стал. Честно говоря, не знаю, благодаря чему. Возможно, потому, что, как только разрешили врачи, он стал посещать бассейн. Помимо этого мы старались следовать всем рекомендациям, придерживались диеты и режима дня, много гуляли.
Специалисты утверждают, что мононуклеоз хотя и неприятное, но вполне излечимое заболевание. И, несмотря на то, что вирус Эпштейна-Барр, как и другие герпесоподобные вирусы, останется в крови переболевшего навсегда, при правильном подходе отравлять жизнь он не будет.
Читайте также:


