Что за болезнь инфекционная мононуклеоз и откуда она берется
Здравствуйте, уважаемые читатели блога KtoNaNovenkogo.ru. Многие родители могут и не вспомнить, что такое ИМ (инфекционный мононуклеоз), хотя наверняка многие из них (9:10) сами переболели им в далеком детстве.
И поскольку у наших детей существует очень высокий реальный риск не избежать такого знакомства, следует подробней узнать об особенностях, клинике течения и лечения у детей инфекционного мононуклеоза.
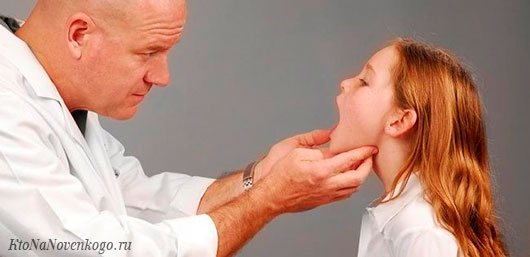
Основная мишень инфекционного поражения при ИМ – тканевая структура лимфатической системы, а это не только лимфоузлы, особенно шейного отдела, а также лимфатические органы (селезенка, миндалины, печень).
Мононуклеоз — что это
Заболевание относится к группе острых инфекций вирусного характера, поражающих преимущественно лимфоузлы, слизистую ткань ротоглотки, лимфатическую структуру печени и селезенки.
Характерный признак болезни – присутствие в крови особых атипичных клеток (мононуклеаров – своего рода диагностического теста) стимулированных возбудителем инфекции.
Наибольшая активность в процессах размножения ВЭБ (вируса Эпштейна-Барра) отмечается в клетках эпителия миндалин, глотки и рта, в слюнных железах.
В острой фазе заражения инфекция способствует лавинообразному увеличению числа лейкоцитов и переполнение ими лимфатических узлов, провоцируя:
- уплотнение и набухание лимфоидных тканей;
- усиленную репликацию лимфатических клеток;
- увеличение всех лимфоидных тканей области глоточного (Вальдейера) кольца, носоглоточных и небных миндалин, и образование в них некротических очагов;
- развитие клеточной дистрофии в узлах лимф системы.
Активная репликация (размножение) вирионов вируса способствует быстрому их проникновению в кровоток и распространению по организму.
Они массово проникают в клеточную структуру печени, селезенки и шейку матки, проявляясь:
- развитием воспалительных реакций;
- чрезмерным кровенаполнением органов (гиперемией);
- отеками слизистых тканей;
- патологическим разрастанием слизистых оболочек;
- лейкоцитарной инфильтрацией – просачиванием инфильтрата в тканевую структуру.
Инфицирование В-лейкоцитов, выполняющих фагоцитарные (защитные) функции иммунитета, приводит к слабости и несостоятельности иммунитета.
Инфицирование происходит повсеместно независимо от сезонности. Наиболее часто болезни подвержены дети подросткового возраста.
У взрослых людей, старше 40 лет, инфекция диагностируется очень редко. Исключением являются ВИЧ-инфицированные пациенты, у которых ИМ может диагностироваться в любом возрасте.
Симптомы инфицирования маленьких детей схожи с клинической симптоматикой ОРВИ. У подростков болезнь протекает без особой выраженности симптомов.
Вирус инфекционного мононуклеоза
Источник и резервуар для инфекции – заболевший человек либо носитель ВЭБ. Инфицирование окружающих (больными людьми) начинается уже в конце вирусной инкубации и продолжаться может до 1,5 лет.
За это время миллионы частиц вирусных вирионов могут скапливаться в секрете слюнных желез инфицированного человека.
Даже у более чем 20% здоровых людей с положительным тестом на специфические фракции белка (антитела), возбудитель мононуклеоза выявляется именно при смывах из ротоглотки.
Механизм заражения
Мононуклеоз относится к разряду воздушно-капельных инфекций, потому как этот путь наиболее частый.
Реализация возможна также аэрозольным путем, либо контактным (посредством передачи через предметы обихода, половые контакты, поцелуи и пр.). Кроме этого, через кровь во время трансфузии (переливания), либо интронально (от матери ребенку внутриутробно).
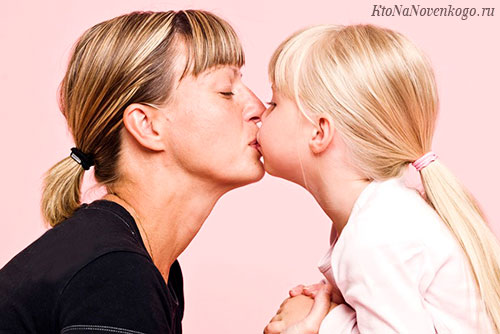
Острая клиника и генерализация (распространение) инфекции отмечается, как правило, у лиц с иммунодефицитом.
Основные признаки и симптомы мононуклеоза у детей
Начинается заболевание с проявления характерных предвестников – общего недомогания и усталости, слабовыраженной катаральной симптоматики, с постепенным нарастанием клиники – появления субфебрильной лихорадки, признаков ринита и першения в горле, признаков астении (слабости), покраснения слизистой рта и глотки, набухания миндалин.

При остром начале болезни лихорадка чередуется с ознобом, отмечается повышенное потоотделение, характерные признаки интоксикации в виде головной боли и ломоты в теле, появления болезненного глотания. Лихорадить больной может долго – до месяца.
Неделю спустя, наступает фаза разгара заболевания с проявлением всех основных признаков мононуклеоза – общей интоксикации, тонзиллита, гепатоспленомегалии (структурного увеличения лимфатических органов, в частности печени и селезенки), лимфоаденопатии (набухание всех ЛУ).
Характерно ухудшение общего состояния, проявлений катарального, язвенно-некротического, пленочного, либо фолликулярного тонзиллита (ангины).
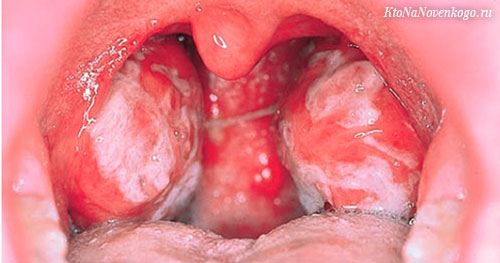
- Слизистая миндалин интенсивно гиперемирована;
- область задней стенки глотки принимает вид зернистой фактуры;
- отмечаются признаки некроза, фолликулярной гиперплазии и кровоизлияние в слизистых тканях.
Увеличение большинства лимфатических узлов (полиаденопатия), особенно в затылочной, заднешейной и подчелюстной зонах тела отмечается с самого начала болезни.
Структура узлов плотная и подвижная. Болезненность слабая, либо отсутствует. Иногда увеличенные ЛУ окружает умеренная тканевая отечность.
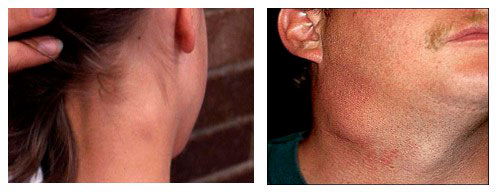
В фазе разгара мононуклеоза, у многих детей пальпаторно можно диагностировать наличие гепатолиенального синдрома (увеличенную селезенку и печень), склеры глаз и кожа тела приобретают желтушность, появляются признаки диспепсии (нарушения пищеварения) и потемнение урины.
Иногда заболевание проявляется пятнисто-папулезной сыпью в различных частях тела. Высыпания кратковременны и не сопровождаются зудом, жжением и какими-либо остаточными признаками.
Период разгара продолжается от 2-х до 3-х недель, после этого клиника заболевания стихает и переходит в стадию реконвалесценции (выздоровления).

Нормализуется температура, проходит симптоматика ангины, пораженные внутренние органы принимают нормальные размеры.
Довольно часто клиника инфекционного мононуклеоза у детей приобретает хронический рецидивирующий характер, что длится иногда более 1,5 лет.
Инфекция у взрослых
Заражение инфекционным мононуклеозом взрослых диагностируют очень редко, потому что более 90% людей, как правило, переболели им в детстве, и к 40 годам иммунитет к заболеванию у них уже сформирован.
Но при инфицировании клиника заболевания у взрослых пациентов развивается постепенно и меньше выражена.
Лихорадочное состояние редко длится более полутора недель. Лимфоаденопатия и признаки избыточного увеличения тканей миндалин слабо выражены, но признаки расстройства функций печени, в виде симптомов желтухи и диспепсии, отмечаются чаще.
Осложнения
Причина развития осложнений при мононуклиозе обусловлена наличием фоновых инфекций, спровоцированных в основном представителями кокковой бактериальной флоры.
Что способствует возможному развитию:
- менингоэнцефалита;
- синдрома непроходимости респираторного тракта (результат тканевой гипертрофии миндалин);
- острых инфекционных гепатитов;
- пневмониеподобной легочной инфильтрации.
В редких случаях, возможно развитие тромбоцитопении и разрыв селезенки.
Алгоритм лечения мононуклеоза
Терапевтическое лечение болезни Филатова (инфекционного мононуклеоза) легкой и среднетяжелой клиники проводится амбулаторно.
Ограничение физической активности рекомендовано, лишь при проявлении выраженных признаков интоксикации и при острых лихорадочных состояниях.
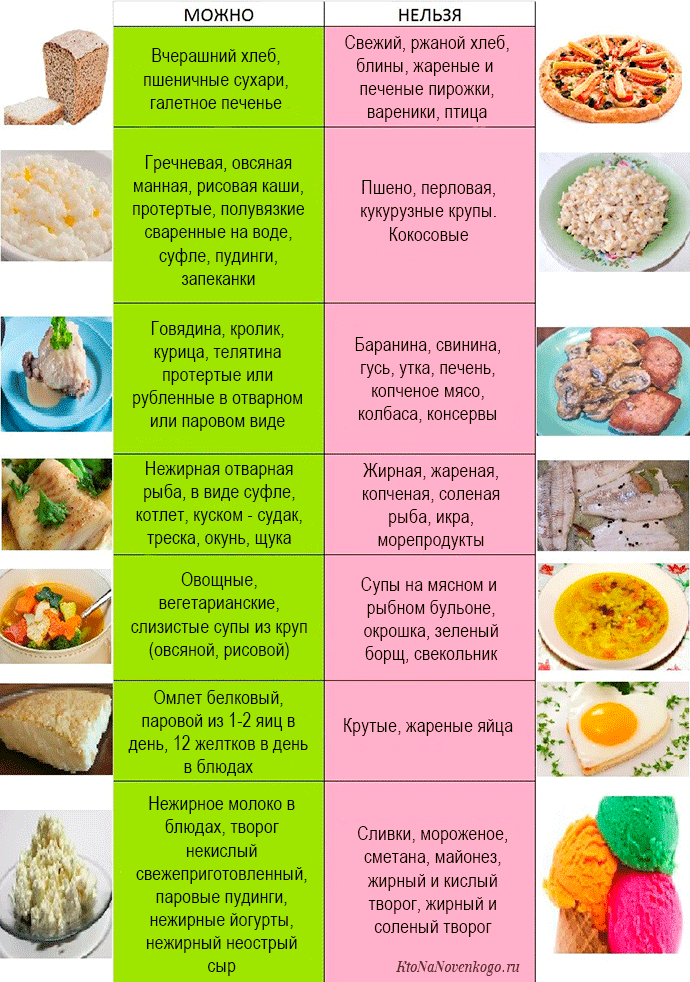
Если присутствуют признаки печеночной дисфункции, рекомендована диета Певзнера №5.
Примерное меню можно составить по таблице:
Медикаментозная терапия комплексная, подбирается индивидуально и может включать:
На протяжении всего курса терапии, для восстановления иммунных функций, параллельно проводится витаминотерапия.
За время болезни иммунитет ребенка сильно ослаблен, поэтому восстановление после болезни длительное. Независимо от того, в какой стадии тяжести ребенок переболел инфекционным мононуклеозом, он получает мед. отвод от всех видов прививок на срок от полугода до 12 месяцев.
Не рекомендовано детям долго находиться в коллективах, потому как при ослабленной защите организма после болезни вполне легко заразиться иной инфекцией.
Следует на год ограничить пребывание на солнце, воздержаться от поездок на море и занятий в спортивных школах.
Автор статьи: детский врач-хирург Ситченко Виктория Михайловна
Если ваша простуда никак не проходит, возможно, это он — вирус Эпштейна — Барр.
Что такое мононуклеоз и откуда он берётся
Мононуклеоз действительно можно заработать целуясь. Но не менее вероятен и иной путь заражения: если вы используете общую посуду (чашки, стаканы, ложки, вилки) с уже инфицированным человеком, делите общий кусок хлеба, пиццы или яблока, на котором остались частички слюны. Маленькие дети частенько цепляют эту болезнь в саду — например, когда тянут в рот игрушку, обслюнявленную другим ребёнком.
Мононуклеоз не так заразен, как обычная простуда. Вызывающий заболевание вирус Эпштейна — Барр быстро погибает во внешней среде. Фактически он остаётся живым и активным лишь до тех пор, пока слюна влажная. Поэтому заразиться можно лишь при близком контакте.
По американской статистике Mononucleosis , к 40 годам мононуклеозом так или иначе переболевают до 90% взрослых.
Как распознать мононуклеоз
Обычно мононуклеоз не является серьёзным заболеванием, не даёт ярко выраженных симптомов и проходит сам собой. Правда, выздоровление занимает более долгий срок Mononucleosis , чем при обычной простуде, — от двух до четырёх недель (в редких случаях — до полугода).
В течение этого срока у заболевшего могут наблюдаться следующие симптомы:
Чем опасен мононуклеоз
Осложнения Mononucleosis случаются нечасто, но о них важно знать, чтобы вовремя обратиться за помощью.
Иногда отёк бывает так велик, что миндалины могут заблокировать дыхательные пути. Если становится сложно глотать, дыхание учащается и становится хриплым, немедленно обращайтесь к терапевту или даже звоните в скорую — всё зависит от тяжести симптомов.
Увеличение селезёнки — один из наиболее распространённых симптомов мононуклеоза. В некоторых случаях из‑за отёка селезёнка может разорваться, вызвав внезапную резкую боль в верхней левой части живота.
Если вы почувствовали нечто подобное, немедленно вызывайте скорую: скорее всего, потребуется срочная операция.
Мононуклеоз может спровоцировать воспалительный процесс в печени — гепатит. Распознать эту ситуацию можно по проявившейся желтухе — пожелтению кожи и белков глаз. При первых же её признаках необходимо немедленно обратиться к врачу.
Воспалившаяся печень нуждается в лечении и диете (конкретнее подскажет терапевт или гастроэнтеролог).
Впрочем, иногда встречаются и безжелтушные формы гепатита. Поэтому важно вовремя диагностировать мононуклеоз и внимательно следить за состоянием печени.
Иногда мононуклеоз приводит к разрушению эритроцитов — красных кровяных телец, переносящих кислород. В этом случае возникает так называемая гемолитическая анемия.
Также могут пострадать тромбоциты — клетки крови, отвечающие за её свёртывание. Уменьшение их количества называют тромбоцитопенией.
Неравномерное сердцебиение (аритмия) или воспаление сердечной мышцы (миокардит) ещё одни возможные (хоть и редкие) осложнения мононуклеоза.
Также в нечастых случаях вирус Эпштейна — Барр может спровоцировать судороги, воспаление мозга (энцефалит) или тканей, его покрывающих (менингит).
Как лечить мононуклеоз
Учитывая возможные осложнения, лучше всего — под наблюдением врача. Поскольку болезнь вызывается вирусом, лекарств против неё не существует. Лечение Mononucleosis. Diagnosis and Treatment заключается лишь в том, чтобы облегчить симптомы.
- Больше отдыхайте. В идеале возьмите больничный и отлежитесь дома, пока не пройдут слабость и температура.
- Пейте больше жидкости — воды, компотов, фруктовых соков. Влага помогает снизить жар, боль в горле и предотвращает обезвоживание.
- Если горло сильно болит, принимайте безрецептурное обезболивающее. Например, на основе парацетамола или ибупрофена.
- 2–3 раза в день полоскайте горло солёной водой (½ чайной ложки соли на стакан тёплой воды). Это тоже уменьшит боль.
Если симптомы не ослабевают (и тем более если они становятся отчётливее), обязательно расскажите о них врачу. Специалист проведёт осмотр и при необходимости пропишет вам:
- Лекарства‑кортикостероиды, чтобы уменьшить отёчность миндалин.
- Антибиотики, если окажется, что к мононуклеозу присоединилась вторичная бактериальная инфекция (это может быть ангина или синусит).
- Щадящую диету и препараты‑гепатопротекторы, чтобы улучшить состояние печени.
Строго следуйте всем назначениям медика. И берегите себя. Остаточные симптомы после перенесённого мононуклеоза могут сохраняться до полугода. И такой же срок требуется для восстановления селезёнки и печени.
Но есть и хорошие новости. После того как вы окончательно выздоровеете, у вас выработается пожизненный иммунитет к вирусу Эпштейна — Барр.
arta10 (26.05.2012 - 15:41) писал:
Буду мамой (26.05.2012 - 19:59) писал:
я вот с этим очень даже согласна.
Натс (26.05.2012 - 21:55) писал:
не подскажете где? а то я не нашла
скажите, а у вас есть какое то мнение по поводу того, от чего заболевают детки?
arta10 (28.05.2012 - 10:39) писал:
Буду мамой (26.05.2012 - 19:59) писал:
я вот с этим очень даже согласна.
Натс (26.05.2012 - 21:55) писал:
не подскажете где? а то я не нашла
скажите, а у вас есть какое то мнение по поводу того, от чего заболевают детки?
Могу сказать только про своего ребенка, он заболел на фоне сниженного иммунитета после розеолы (т.е. переболел 2-мя видами герпеса с разницей в 3 недели), есть подозрение, что подцепил в школе развития, когда преподаватель музыки выдавала всем общие дудочки.
Но. у меня есть как минимум 3 знакомых детей, у которых была типичная клиника мононуклеоза, но или врачам или мамам было без разницы, их вполне устраивал диагноз "орви" или "ангина", поэтому есть подозрение, что достаточно много детей этим болеют как и ветрянкой, как и гриппом как и любыми другими вирусными болезнями. Среди моих знакомых только 1 случай (не считая нас), когда этот диагноз точно поставлен, причем как и у нас диагноз был поставлен изначально мамой, а подтвержден врачом и анализами позднее.
![]()
- хочу в лето
![]()
![]()
![]()
![]()
![]()
Натс (28.05.2012 - 11:00) писал:
Натс (28.05.2012 - 11:00) писал:
![]()
- рядовой пользователь
![]()
![]()
Буду мамой (28.05.2012 - 15:55) писал:
Натс (28.05.2012 - 11:00) писал:
Натс (28.05.2012 - 11:00) писал:
отлежали две недели в инфекционном отделении с подозрением на ИМ 3 дня держалась температура 40 сбить ничем не могли даже в стационаре, но он не подтвердился (тут я тоже сомневаюсь очень сильно, т.к. у соседа по палате он подтвердился), скоро будем пересдавать анализы, посмотрим. По словам врача этой болезни чаще подвержены мальчики, особенно голубоглазые и светловолосые. Почему так, не знаю, что услышала, то и передаю.
А хорошие условия подцепить эту инфекцию, ослабленный иммунитет в первую очередь.
ytro (30.05.2012 - 15:42) писал:
Буду мамой (28.05.2012 - 15:55) писал:
Натс (28.05.2012 - 11:00) писал:
Натс (28.05.2012 - 11:00) писал:
отлежали две недели в инфекционном отделении с подозрением на ИМ 3 дня держалась температура 40 сбить ничем не могли даже в стационаре, но он не подтвердился (тут я тоже сомневаюсь очень сильно, т.к. у соседа по палате он подтвердился), скоро будем пересдавать анализы, посмотрим. По словам врача этой болезни чаще подвержены мальчики, особенно голубоглазые и светловолосые. Почему так, не знаю, что услышала, то и передаю.
А хорошие условия подцепить эту инфекцию, ослабленный иммунитет в первую очередь.
У нас при ИМ температура легко и надолго сбивалась парацетомолом, а нурофеном плохо и ненадолго почему-то.
Натс (26.05.2012 - 21:55) писал:
Ставили такой диагноз, я болела ИМ как раз лет 25 назад. И в инфекционке нас таких 8 человек в палате лежало, как сейчас помню.
![]()
- форумчанин со стажем
![]()
![]()
![]()
Буду мамой (28.05.2012 - 15:55) писал:
У нас тоже по анализам нашли. Вообще был отит и насморк соответсвенно. Никакого храпа по ночам, никакого кашля, никаких жалоб на боли в горле, никакой температуры или ещё чего подобного. Чуть говорил в нос. Всё, больше ничего. Лор из платной клиники отправила сдать кровь на общий анализ. И оттуда уже поехало. Оказалось, что мы вот недавно переболели и осталось только вот анализы и немного увеличены лимфоузлы. Инфекционист в карту диагноз написала. Правда лечить уже что-либо было поздно, сейчас только к иммунологу ходим.
Так что не знаю на счёт генетической предрасположенности, потому как вполне возможно, что и мы с мужем когда-то болели, если в такой форме, но диагностировать его, на мой взгляд, действительно бывает проблемно. И потому собрать хоть какую-то статистику, а тем более просто опросом на форуме анреал
PS: да, ещё нас отправили к реабилитологу с рекомендацией бесплатного санаторно-курортного лечения. Но мы решили, что лучше сами с ребёнком съездим куда-нибудь.
Инфекционный мононуклеоз – это острое респираторное вирусное заболевание, которое вызывается вирусом Эпштейна-Барр (ВЭБ, вирус герпеса 4 типа). Назвали этот вирус в честь вирусолога из Англии профессора Майкла Энтони Эпштейна и его ученицы Ивонны Барр, которые выделили и описали его в 1964 году.
Однако на инфекционное происхождение мононуклеоза указал ещё в 1887 году русский врач, основатель русской педиатрической школы Нил Фёдорович Филатов. Он первым обратил внимание на лихорадочное состояние с сопутствующим увеличением всех лимфатических узлов организма больного человека.
В 1889 году немецкий учёный Эмиль Пфайффер описал аналогичную клиническую картину мононуклеоза и определил его как железистую лихорадку с поражением зева и лимфатической системы. На основании появившихся в практике гематологических исследований были изучены характерные изменения состава крови при этом заболевании. В крови появились особые (атипичные) клетки, которые были названы мононуклеарами (monos – один, nucleus – ядро). В связи с этим, другие учёные, уже из Америки, назвали его инфекционным мононуклеозом. А вот уже в 1964-ом М. А. Эпштейн и И. Барр получили герпесоподобный вирус, названный в их честь вирусом Эпштейна-Барр, который позднее с высокой частотой обнаруживали при этом заболевании.
Мононуклеары – это одноядерные клетки крови, к которым относятся также лимфоциты и моноциты, выполняющие, как и остальные разновидности лейкоцитов (эозинофилы, базофилы, нейтрофилы), защитную функцию организма.
Как можно заболеть инфекционным мононуклеозом?
Заражение инфекционным мононуклеозом происходит, как правило, при тесном контакте, поэтому жить больным и здоровым людям совместно, мягко говоря, нежелательно. Из-за этого часто происходят вспышки заболевания в общежитиях, интернатах, лагерях, детских садах и даже внутри семей (кто-то из родителей может заразить ребенка и, наоборот, ребенок может быть источником инфекции). Заразиться мононуклеозом также можно в скученных местах (общественный транспорт, крупные торговые центры и т.д.). Важно отметить, что ВЭБ не живет в организмах животных, поэтому и передать вирус, вызывающий инфекционный мононуклеоз, они не способны.
Как проявляется инфекционный мононуклеоз?
Инкубационный период (отрезок времени от момента попадания микроба в организм до проявления симптомов болезни) при инфекционном мононуклеозе длится до 21 дня, период болезни до 2 месяцев. В разное время могут наблюдаться следующие симптомы:
- слабость,
- головная боль,
- головокружение,
- боль в мышцах и суставах,
- повышение температуры тела (простудоподобное состояние с интоксикацией),
- повышенное потоотделение (как следствие высокой температуры),
- боли в горле при глотании и характерные белые налеты на миндалинах (как при ангине),
- кашель,
- воспаление,
- увеличение и болезненность всех лимфоузлов,
- увеличение печени и/или селезёнки.
Лимфоузлы входят в состав лимфоидной ткани (ткани системы иммунитета). Также в нее входят миндалины, печень и селезенка. Все эти лимфоидные органы поражаются при мононуклеозе. Лимфоузлы, находящиеся под нижней челюстью (подчелюстные), а также шейные, подмышечные и паховые лимфоузлы, можно прощупать пальцами. В печени и селезенке увеличение лимфоузлов можно наблюдать с помощью УЗИ. Хотя, если увеличение значительное, его также можно определить путем пальпации.
Результаты анализов при инфекционном мононуклеозе
По результатам общего анализа крови при инфекционном мононуклеозе можно наблюдать умеренный лейкоцитоз, иногда лейкопению, появление атипичных мононуклеаров, увеличение количества лимфоцитов, моноцитов и умеренно ускоренную СОЭ. Атипичные мононуклеары обычно появляются в первые дни болезни, особенно в разгар клинической симптоматики, но у некоторых больных это происходит позднее, только через 1 – 2 недели. Контроль крови проводится также через 7 – 10 дней после выздоровления.
Результат общего анализа крови девочки (возраст 1 год 8 месяцев) на начальной стадии болезни (31.07.2014г.)
Раньше считалось, что перенеся инфекционный мононуклеоз, ни в коем случае нельзя находиться на солнце, т.к. это увеличивает риск болезней крови (например, лейкоза). Ученые утверждали, что под воздействием ультрафиолетовых лучей ВЭБ приобретает онкогенную активность. Однако исследования последних лет полностью это опровергли. В любом случае, давно известно, что не рекомендуется загорать в период с 12:00 до 16:00.
Летальные исходы могут быть вызваны только разрывом селезенки, энцефалитом или асфиксией. К счастью, эти осложнения инфекционного мононуклеоза встречаются менее чем в 1 % случаев.
Лечение инфекционного мононуклеоза
Специфической терапии инфекционного мононуклеоза в настоящее время не разработано. Основными целями лечения являются облегчение симптомов заболевания и профилактика бактериальных осложнений. Лечение инфекционного мононуклеоза симптоматическое, поддерживающее, и, в первую очередь, подразумевает постельный режим, проветренное и увлажненное помещение, употребление большого количества жидкости (простой или подкисленной воды), питание небольшими порциями легкой, желательно протертой пищи, исключение переохлаждения. Кроме того, из-за риска разрыва селезенки, рекомендовано ограничение физической нагрузки во время болезни и после выздоровления в течение 2-х месяцев. В случае разрыва селезенки, с высокой вероятностью, потребуется оперативное вмешательство.
Перечень лекарственных препаратов для комплексного лечения инфекционного мононуклеоза
- Ацикловир и валацикловир в качестве противовирусных (антигерпетических) средств.
- Виферон, анаферон, генферон, циклоферон, арбидол, иммуноглобулин изопринозин как иммуностимулирующие и противовирусные препараты.
- Нурофен в качестве жаропонижающего, обезболивающего, противовоспалительного средства. Препараты, содержащие парацетамол, а также аспирин, не рекомендованы, т.к. прием аспирина может спровоцировать Синдром Рея (быстро развивающиеся отёк головного мозга и накопление жира в клетках печени), a применение парацетамола перегружает печень. Жаропонижающие, назначаются, как правило, при температуре тела выше 38,5 о С, хотя необходимо смотреть на состояние больного (бывает, что больной, неважно, взрослый это или ребенок, чувствует себя нормально при температуре выше этого значения, тогда лучше дать организму возможность побороться с инфекцией как можно дольше, отслеживая при этом температуру более тщательно).
- Антигриппин как общеукрепляющее средство.
- Супрастин, зодак в качестве средств, имеющих противоаллергическое и противовоспалительное действие.
- Аква марис, аквалор для промывания и увлажнения слизистой носа.
- Ксилен, галазолин (сосудосуживающие капли в нос).
- Протаргол (противовоспалительные капли в нос), альбуцид как противомикробное средство в виде капель для глаз (применяется при конъюнктивите бактериальной природы). Может также применяться для закапывания в нос. При конъюнктивите вирусного происхождения используют глазные капли офтальмоферон, обладающие противовирусной активностью. Оба вида конъюнктивита могут развиться на фоне мононуклеоза.
- Фурацилин, питьевая сода, ромашка, шалфей для полоскания горла.
- Мирамистин как универсальное антисептическое средство в виде спрея, тантум верде как противовоспалительный препарат (может пригодиться в качестве спрея для больного горла, а также для обработки полости рта при стоматите).
- Алтей, амбробене как отхаркивающие средства при кашле.
- Преднизолон, дексаметазон в качестве гормональных средств (применяют, например, при отеке миндалин).
- Азитромицин, эритромицин, цефтриаксон как антибактериальная терапия при осложнениях (например, при фарингите). Ампициллин и амоксициллин противопоказаны при мононуклеозе, т.к. именно при нем вызывают кожную сыпь, которая может длиться до нескольких недель. Как правило, из носа и зева заранее берется посев на флору для определения чувствительности к антибиотикам.
- ЛИВ-52, эссенциале форте для защиты печени.
- Нормобакт, флорин форте при нарушении кишечной флоры.
- Компливит, мульти-табс (витаминотерапия).
Следует отметить, что список препаратов общий. Врач может назначить лекарство, не указанное в этом перечне и подбирает лечение индивидуально. Препарат из группы противовирусных, например, берется какой-то один. Хотя не исключены переходы от одних лекарств к другим, как правило, в зависимости от их эффективности. Кроме этого, все формы выпуска препаратов, их дозировки, курс лечения, разумеется, определяет врач.
Также за помощью в борьбе с мононуклеозом можно обратиться к народной медицине (клюква, зеленый чай), лекарственным травам (эхинацея, шиповник), биологически активным добавкам к пище (омега-3, пшеничные отруби), а также гомеопатическим средствам для повышения и укрепления иммунитета. Перед применением тех или иных продуктов, БАД и лекарственных средств необходимо обязательно проконсультироваться с лечащим врачом.
После проведенного курса лечения инфекционного мононуклеоза прогноз благоприятный. Полное излечение может происходить уже через 2-4 недели. Однако в отдельных случаях изменение состава крови может наблюдаться еще на протяжении 6 месяцев (самое главное, чтобы в нем отсутствовали атипичные мононуклеары). Возможно уменьшение иммунных клеток крови – лейкоцитов. Детям можно идти в детский сад и спокойно общаться с другими детьми только после того, как число лейкоцитов нормализуется. Также могут сохраняться изменения печени и/или селезенки, поэтому после УЗИ, которое проводится, как правило, во время болезни, через те же полгода, повторяется. Достаточно долгое время могут оставаться увеличенными лимфоузлы. В течение одного года после перенесенного заболевания необходимо находиться на диспансерном учете у врача-инфекциониста.
Диета после инфекционного мононуклеоза
Во время болезни ВЭБ с кровью попадает в печень. От такой атаки полностью восстановиться орган может только через 6 месяцев. В связи с этим, важнейшим условием восстановления является соблюдение диеты во время болезни и на стадии выздоровления. Пища должна быть полноценной, разнообразной и богатой всеми необходимыми для человека витаминами, макро- и микроэлементами. Рекомендуется также дробный режим питания (до 4-6 раз в день).
Ограничивается употребление сливочного масла, жиры вводятся в виде растительных масел, преимущественно оливкового, сметана используется в основном для заправки блюд. Разрешены в небольшом количестве неострые сорта сыра, яичный желток 1-2 раза в неделю (белок можно есть чаще), любая диетическая колбаса, говяжьи сосиски.
После перенесенного инфекционного мононуклеоза запрещена вся жареная, копченая пища, маринованные продукты, соленья, консервы, острые приправы (хрен, перец, горчица, уксус), редис, редька, лук, грибы, чеснок, щавель, а также фасоль, горох, бобы. Запрещены мясные продукты – свинина, баранина, гуси, утки, куриные и мясные бульоны, кондитерские изделия – пирожные, торты, шоколад, мороженое, а также напитки – натуральный кофе и какао.
Конечно, некоторые отклонения от диеты возможны. Главное, не злоупотреблять запрещенными продуктами и иметь чувство меры.
Небезопасно также курение и употребление алкоголя.
Читайте также:








