Что такое плесневый онихомикоз
Ульяновский государственный университет
Грибковые заболевания многочисленны и разнообразны, одним из самых распространенных как в нашей стране, так и в мире является онихомикоз [3].
Онихомикоз – инфекционное заболевание ногтей грибковой этиологии. Возбудителями онихомикоза могут быть дерматофиты, дрожжеподобные и плесневые грибы [8,10]. Роль многих грибов, как возможных возбудителей онихомикоза, в настоящее время до конца не установлена, однако не подлежит сомнению тот факт, что основными возбудителями онихомикозов являются дерматомицеты, на долю которых приходится около 80-90% случаев онихомикоза [3,10,13]. Вторыми по частоте после дерматофитов возбудителями онихомикоза являются Candida spp, доля которых в числе возбудителей онихомикозов стоп невелика и составляет 5-10%. Среди плесневых грибов в ногтевых пластинках чаще выявляются следующие виды: Aspergillus spp., Fusarium spp., Acremonium spp., Scopulariopsis brevicaulis, Scytalidium spp.[9,14].
По данным исследователей, частота встречаемости грибковых заболеваний ногтевых пластин у взрослых колеблется от 7 до 30% [3,13]. В России количество больных онихомикозами варьирует от 4,5 до 15 миллионов человек [11]. Эпидемиологические исследования, проведенные в Германии, выявили наличие дерматофитий ногтевых пластинок у 30% взрослого населения старше 40 лет [15]. Распространенность онихомикозов, в возрастной группе старше 70 лет, составляет около 50% и увеличивается возрастом [2]. Такая высокая распространенность грибковой инфекции ногтей позволяет рассматривать онихомикоз как одну из актуальнейших проблем здравоохранения всех стран мира.
Онихомикозы наблюдаются преимущественно у лиц среднего возраста и пожилых, однако за последние годы их распространенность увеличилась среди детей и подростков. Считается, что заболеваемость онихомикозом повышается с возрастом в 2,5 раза через каждые 10 лет и возрастает с 3% у детей и подростков до 50% у пожилых людей. Этому способствуют снижение скорости роста ногтевых пластин, нарушение трофики ногтевого ложа, ангиопатии [1,3,11]. Мужчины болеют онихомикозом в 1,5–3 раза чаще, чем женщины, однако женщины чаще обращаются к врачу. Онихомикозы чаще регистрируются у жителей крупных промышленных мегаполисов, чем у жителей сельской местности. Род деятельности имеет большое значение в эпидемиологии онихомикозов: так, чаще грибковое поражение встречается у шахтеров, рабочих металлургического производства, технического персонала атомных электростанций, что обусловлено разнообразными вредными факторами данных видов производств (запыленность, загазованность, высокая температура, ионизирующее излучение и т.п.). В группу риска входят также работники бань, душевых, прачечных, обслуживающий персонал лечебных учреждений (массажисты, ортопеды и др.), домов отдыха, спортсмены и военнослужащие[2,3,11].
Основными предрасполагающими к онихомикозу факторами являются периферические ангиопатии (венозная недостаточность, синдром Рейно, лимфостаз), ожирение, различные деформации стопы, сахарный диабет (СД). Исследованиями показано, что при наличии у человека СД с ангиопатией заболеваемость микозами увеличивается на 30%, по сравнению с популяцией [2,11,13].
Ежегодная заболеваемость СД составляет 4-5%. К началу 21 века в мире было зарегистрировано более 151 млн. больных СД 2 типа, что составило 85–90% от общего количества больных с СД [4,5,8].
Целью работы явилось изучение видового состава грибковой микрофлоры ногтевых пластинок у пациентов с нарушенной толерантностью к углеводам.
Под наблюдением в Областном клиническом кожно-венерологическом диспансере города Ульяновска находились 280 пациентов с онихомикозами в возрасте от 30 до 73 лет в период с сентября 2017 по май 2018 года, которым был проведен глюкозный тест на нарушенную толерантность к углеводам. Непосредственно перед самим тестом была проведена разъяснительная беседа с каждым пациентом о необходимости данного анализа и о правилах сдачи(8-10 часовое голодание, умеренные физические нагрузки, воздержание от употребления спиртного, сигарет). Утром у пациента брали кровь и измеряли уровень глюкозы натощак, затем он выпивал 75 грамм глюкозы, растворенной в 300 мл чистой теплой негазированной воды. Далее через час и через два часа снова определяли данный показатель[4]. Нарушенная толерантность к глюкозе (характеризуется значениями от 7,7 до 11 ммоль/л спустя два часа после выпитого раствора) была диагностирована у 126 больных. Пациенты данной группы были отобраны для дальнейшего изучения.
Все пациенты были осмотрены клинически. При визуальном осмотре у данной группы пациентов были обнаружены различные изменения ногтевых пластин на ногах. Были пациенты с сохранением нормальной конфигурации пораженных ногтей, но с изменением окраски – ногти тусклые, желтоватого, зеленоватого, коричнего, черного цветов у дистального края, с утолщением в углах пластин за счет подногтевого гиперкератоза. Также были выявлены пациенты с небольшой деформацией и утолщением ногтевой пластины, желтого, грязно-серого, черного цвета с поперечной исчерченностью, разрыхленные у свободного края. У некоторых больных отмечались утолщенные, отечные, гиперемированные околоногтевые валики. В небольшом количестве у пациентов были ногти деформированные, изъеденными у дистального края, ногтевое ложе частично обнажено, покрыто наслоением гиперкератотических масс.
Для объективной оценки тяжести онихомикоза, учитывая его клинико-патогенетические особенности и физиологические характеристики ногтя, предложен индекс КИОТОС (клинический индекс оценки тяжести онихомикоза Сергеева), ныне признанный в качестве основного метода оценки тяжести и определения подхода к терапии заболевания во многих странах мира. В основу системы КИОТОС положены наиболее значимые клинические характеристики онихомикоза и факторы, определяющие скорость роста ногтя (клиническую форму заболевания, выраженность подногтевого гиперкератоза при его дистальной форме, степень вовлечения ногтя)[1,3]. Индекс представляет собой универсальную систему принятия терапевтических решений при онихомикозе. Каждой клинической форме онихомикоза, длине пораженной части ногтя и степени подногтевого гиперкератоза соответствует балл единой трехбалльной шкалы градации. Эти факторы оцениваются совместно с факторами, определяющими скорость роста ногтя – локализацией поражения и возрастом пациента. Совокупность указанных параметров составляет особую математическую формулу индекса КИОТОС, дающую диапазон значений. Терапевтический подход вырабатывается соответственно полученным значениям КИОТОС [1,2,3].
На основании оценки степени тяжести онихомикоза, нами было выявлено, что у больных с НТГ достоверно чаще встречаются поражения ногтевых пластин с индексом КИОТОС 12-16 баллов – 68,3% (рис.1), что говорит об обширном вовлечении ногтя в патологический процесс и требует длительного лечения системными препаратами. Так же присутствуют и более высокие значения – индекс КИОТОС 17-20 баллов – 11,1%, 21-30 баллов – 4,8%. Пациенты с такими высокими индексами нуждаются в комбинированной терапии с применением кератолитиков или удалением ногтевой пластины. У оставшихся 20 человек индекс КИОТОС был равен 3-6 баллов – 12,7%, 7-9 и 10-12 баллов по 1,6 %.
Рис. 1. Распределение больных с НТГ по степени тяжести онихомикоза.
При сборе анамнеза заболевания, так же удалось установить, что 27 человек ранее проходили лечение системными антимикотическими препаратами по поводу грибка ногтей, но оно оказалось безуспешным, 93 человека ранее не лечились и только у 6 человек был опыт успешного излечения в анамнезе, но через несколько лет грибок появился снова.
Всем пациентам с НТГ было проведено изучение этиологической структуры микромицетов. Исследуемый материал брали из видимых очагов поражения ногтя. Перед взятием материала поверхность ноггя обрабатывали тампоном с раствором 70% этилового спирта для устранения риска бактериальной контаминации. Культуральное исследование проводили на питательной среде Сабуро, посев соскоба с ногтей или срезанного фрагмента пораженного ногтя делали при первичном осмотре больного и, вторично, из глубоких слоев во время первой чистки после предварительного размягчения с помощью 20% микопласта. При проксимальной подногтевой форме онихомикоза исследовали ногтевое ложе, околоногтевой валик и ногтевую пластину, производя их срез и/или соскоб. Выделенную культуру идентифицировали с помощью микро- и макроскопических признаков.
Для обнаружения грибов исследуемый материал после обработки щелочью просматривали в световом микроскопе (10x40). При наличии гриба-дерматофита наблюдали ровные нити мицелия с поперечными перегородками (септами) различной толщины. В случае кандидозного поражения ногтей в препарате были видны круглые почкующиеся метки и короткие нити без септ (псевдомицелий). При наличии в материале грибов-недерматофитов микроскопия выявляла конидии, фрагменты мицелия, конидиеносцы, клетки гиф мицелия имели четкие контуры [7,14].
В результате чего нами было установлено, что у пациентов с НТГ грибы-дерматофиты выявлены только у 54,3% обследованных. Вместе с тем, отмечается значительное увеличение частоты встречаемости недерматофитных микромицетов (45,7% случаев). На рисунке 2 наглядно представлено изменение видового состава возбудителей онихомикоза у больных с нарушенной толерантностью к глюкозе в сравнении с популяцией.
Рис. 2. Основные возбудители онихомикозов в популяции и у больных с НТГ (%).
Из недерматофитов выявлены следующие виды возбудителей: Candida spp. – 22,5%, Aspergillus spp. – 31,7%, Penicillium spp. – 12,5%, а также аспергиллы в сочетании с другими возбудителями – в 33,3% случаев (рис.3).
Среди представителей плесневых грибов рода Aspergillus в половине случаев выделены A. flavus, в 24,7% – A. niger и в 25,3% – A. fumigatus. Следует отметить, что все грибы были выделены в виде монокультуры у 17 пациентов, а также в виде двух – (15 больных) и трехчленных (9 обследованных) ассоциаций.
Рис. 3. Соотношение грибов-недерматофитов у больных с НТГ (%).
Таким образом, в ходе исследований выявлены особенности этиологической структуры онихомикозов у больных с нарушенной толерантностью к глюкозе. Установлено, что при нарушенной толерантности к глюкозе происходило значительное изменение видового состава возбудителей онихомикозов с уменьшением доли грибов дерматофитов и одновременным увеличением числа частоты встречаемости грибов-недерматофитов, среди которых наиболее часто обнаруживались грибы Aspergillus spp., которые в общей популяции людей встречаются только в 5-11% случаев [10].
Поражения ногтей этой группой грибков наблюдается довольно редко, но может вызвать серьезные трудности в диагностике и лечении. Дело в том, что плесневые грибы не дают типичных симптомов. Без проведения специального бактериологического анализа, по клиническим наблюдениям, их очень сложно отличить от дерматофитов [3]. Данные литературы по лечению больных плесневым онихомикозом разноречивы. Как правило, проводится антимикотическое лечение по общепринятым схемам для онихомикоза, обусловленного дерматомицетами.
Но данная группа грибков требует другого лечения. В связи с этим пациенты с таким онихомикозом нередко лечатся долго и безуспешно до постановки верного диагноза, что мы и выявили у некоторых больных при сборе анамнеза. Поражаются плесневыми грибами в основном ногти на ногах. Плесневые грибы могут образовывать гифы и приводить к быстрому разрушению ногтя. Кроме того, некоторые из них представляют опасность дальнейшего распространения по организму с поражением внутренних органов [3,9].
Выявленные изменения видового состава микромицетов и оценка степени поражения ногтей у больных с онихомикозами и нарушенной толерантностью к глюкозе требуют разработки комплексной терапии, с учетом этиологической структуры грибов, принимающих участие в развитии заболеваний ногтевых пластинок.
Онихомикоз (грибок ногтей рук, грибок ногтей стоп) — это грибковая инфекция ногтей на ногах или руках, которая затрагивает любой компонент ногтевого комплекса, включая основу, ложе или пластину. Заболевание может сопровождаться болью, дискомфортом, изменением внешнего вида ногтей, что в ряде случаев приводит к серьезным физическим и профессиональным ограничениям, беспокойству пациентов и снижению их качества жизни.
В нашей компании Вы можете приобрести следующее оборудование для лечения онихомикоза:
В США онихомикоз встречается примерно у 2–13% населения, в Канаде — у 6,5%, в Англии, Испании и Финляндии — у 3–8%. По данным систематического обзора 1914 статей, распространенность онихомикозов следующая:
- население в целом — 3,22%;
- дети — 0,14%;
- пожилые люди — 10,28%;
- больные сахарным диабетом — 8,75%;
- пациенты с псориазом — 10,22%;
- ВИЧ-позитивные пациенты — 10,40%;
- пациенты на диализе — 11,93%;
- после пересадки почек — 5,17%.
Онихомикоз составляет около половины всех патологий ногтей и является наиболее распространенной болезнью ногтей у взрослых. Что касается областей поражения, то по статистике, ноги затрагиваются намного чаще рук.
Основными формами онихомикоза являются:
- Дистальный латеральный подногтевой онихомикоз
- Проксимальный подногтевой онихомикоз
- Белый поверхностный онихомикоз
- Эндоникс-онихомикоз
- Кандидозный онихомикоз
Часто у пациентов присутствует комбинация этих подтипов, либо тотальный дистрофический онихомикоз — поражение всего ногтевого комплекса.
Этиология и патогенез
Онихомикоз вызывается тремя основными классами грибов: дерматофитами, дрожжами и недерматофитными плесневыми грибами.
Дерматофиты являются наиболее частой причиной заболевания. За 90% всех случаев онихомикоза ответственны два главных патогена — трихофитоны Trichophyton rubrum (70%) и Trichophyton mentagrophytes (20%). В мире постепенно распространяется онихомикоз, вызванный недерматофитными плесневыми грибами родов Fusarium и Aspergillus, а также Scopulariopsis brevicaulis — это анаморфный (бесполый) представитель рода Ascomycota. Сегодня они несут ответственность за 10% случаев болезни. Что касается кандидозного онихомикоза, он вызывается Candida albicans и встречается довольно редко.
При дистальном латеральном подногтевом онихомикозе обычно выявляется Trichophyton rubrum. Для пациентов с ослабленным иммунитетом типичен проксимальный подногтевой онихомикоз с T. rubrum. Этот же тип онихомикоза, но с околоногтевым воспалением, вызывается недерматофитными плесневыми грибами. Белый поверхностный онихомикоз провоцирует Trichophyton mentagrophytes, а его более глубокие формы — недерматофитные плесневые грибы. Кандидозная инфекция ногтей часто наблюдается у недоношенных детей, пациентов с ослабленным иммунитетом и лиц с хроническим кандидозом слизистых оболочек.
Факторы риска развития онихомикоза:
- семейный анамнез;
- пожилой возраст;
- теплый и влажный климат;
- ослабленный организм;
- травма ногтей;
- регулярные занятия фитнесом;
- иммуносупрессия (лекарственная, ВИЧ и др.);
- посещение общественных бассейнов, бань и саун;
- тесная обувь.
Повторяющиеся микротравмы ногтей в тесной и неудобной обуви провоцируют онихолизис (отслоение ногтя от мягких тканей пальца) и другие дистрофические состояния, которые способствуют проникновению грибков в ногти.
Клинические проявления
Сначала онихомикоз протекает бессимптомно — пациенты могут обращаться к врачу из-за видимых косметических дефектов ногтевой пластины, но без какого-либо дискомфорта. По мере прогрессирования болезни возникают парестезии, боль и неприятные ощущения в пораженной области. Это затрудняет ходьбу, мешает при занятиях спортом и в повседневной жизни.
Клинические проявления онихомикоза зависят от его типа:
- Дистальный латеральный подногтевой онихомикоз — имеется подногтевой гиперкератоз и онихолизиз, пластина становится желто-белого цвета. В ее центральной части видны желтые полосы и/или желтоватые онихолитические участки.
- Проксимальный подногтевой онихомикоз — представлен лейконихиями (белые пятна и полосы) в проксимальных отделах ногтевой пластины, которые по мере роста ногтя продвигаются дистально (к краю). Если среди возбудителей имеются плесневые грибы, возникает околоногтевое воспаление.
- Белый поверхностный онихомикоз — на ногтях пальцев ног формируются маленькие белые пятнышки в виде крапинок, ногтевая пластина становится грубой и легко крошится. Возможны вариации с более глубоким распространением патологического процесса в ноготь, в зависимости от возбудителя болезни.
- Эндоникс-онихомикоз — цвет ногтевой пластины становится молочно-белым. В отличие от дистального онихомикоза, признаков подногтевого гиперкератоза или онихолиза нет.
- Кандидозный онихомикоз — связан с хроническим слизисто-кожным кандидозом или иммунодепрессией, при этом поражены сразу несколько или все ногти с наличием околоногтевого воспаления. Пальцы таких пациентов часто приобретают форму луковицы или барабанных палочек.
Для оценки тяжести заболевания разработан Индекс тяжести онихомикоза (Onychomycosis Severity Index, OSI). Результат получают путем умножения баллов площади поражения на баллы близости поражения к зоне роста ногтя. Легкая степень — 1–5 баллов, средняя — 6–15, тяжелая — 16–35. Дерматофитома (пятна или продольные полосы) более 2 мм с подногтевым гиперкератозом оценивается на 10 баллов.
По своим проявлениям онихомикоз похож на многие другие патологии ногтей. Например, лейконихии (полосы) напоминают травму ногтевой пластины. Для подтверждения диагноза необходимо выполнить лабораторное микологическое исследование. Интересно, что отрицательный результат не исключает онихомикоза, поскольку микроскопия может быть ложноотрицательной в 10% случаев, а посев — в 30% случаев. Более достоверным, хотя и более дорогим методом является ПЦР-исследование (полимеразная цепная реакция).
Рис. 1. Дистальный латеральный подногтевой онихомикоз (Dr. Antonella Tosti)
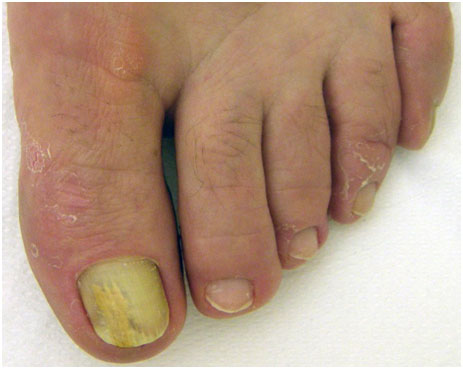
Рис. 2. Проксимальный подногтевой онихомикоз (Dr. Antonella Tosti)
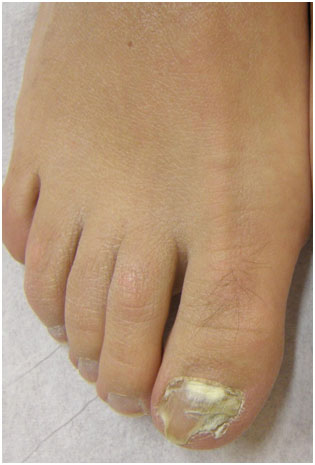
Рис. 3. Белый поверхностный онихомикоз (Dr. Antonella Tosti)
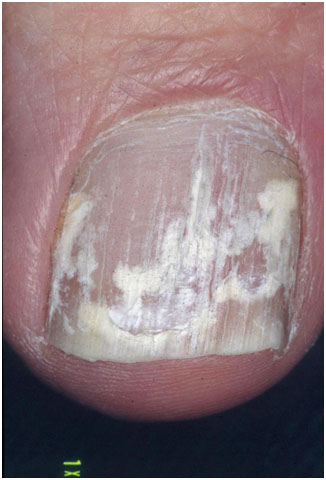
Рис. 4. Эндоникс-онихомикоз (Piraccini B., Alessandrini A. Onychomycosis: A Review. J Fungi 2015; 1: 30–43)
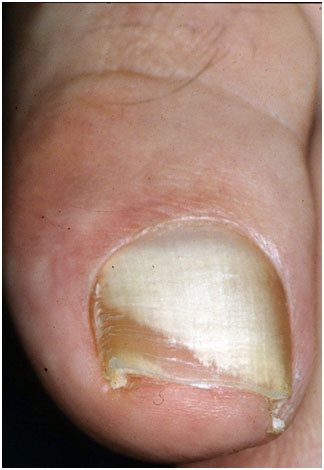
Рис. 5. Кандидозный онихомикоз (Dr. Antonella Tosti)
Принципы лечения
Лечение онихомикоза зависит от его клинического типа, количества затронутых ногтей и степени их поражения. Системная терапия необходима при проксимальном и дистальном латеральном подногтевом онихомикозе, затрагивающем область лунки. Если лунка не поражена и/или при наличии белого поверхностного онихомикоза можно использовать местное лечение. В целом сочетание системной и местной терапии ускоряет выздоровление пациентов.
Некоторые особенности онихомикоза связаны с плохим ответом на лечение — например, иммуносупрессия или замедленный рост ногтей (табл. 1).
Табл. 1. Факторы, негативно влияющие на прогноз лечения онихомикоза
Состояние пациента
Состояние ногтей
Возбудитель
Нарушение периферического кровообращения
Плохо контролируемый сахарный диабет
Подногтевой гиперкератоз более 2 мм
Выраженное поражение периферических отделов ногтя
Дерматофитома (полоса или пятно)
Поражение более 50% ногтевой пластины
Замедленный рост ногтя
Тотальный дистрофический онихомикоз
Вовлечение зоны роста ногтя
Недерматофитные плесневые грибы
Смешанная бактериально-грибковая инфекция
В качестве наружных средств используются противогрибковые пластыри и лаки для ногтей. Все они обладают существенным недостатком — недостаточное поступление препарата к центру патологических изменений. Для улучшения результатов местного лечения рекомендуется, во-первых, начинать воздействие с фронтально-дистальной части ногтя и, во-вторых, применять водно-спиртовые растворы, которые лучше проникают в пораженные подногтевые пространства.
Хорошей проникающей способностью обладают растворы циклопирокса и аморфолина. Однако они имеют низкую эффективность при использовании в качестве монотерапии. Эти растворы могут быть полезными в сочетании с пероральными препаратами или для профилактики рецидива онихомикоза. При онихомикозе, вызванном T. rubrum или T. mentagrophytes, можно использовать средства с оксаборолом (борсодержащее соединение).
Старые препараты постепенно сменяются новым поколением пероральных антифунгальных средств — это итраконазол и тербинафин. Они обладают большей эффективностью и меньшей вероятностью развития побочных эффектов. Курсы их приема в среднем короче, что намного лучше для пациентов.
Они включают в себя механическое или химическое удаление ногтей. Химические методы с использованием 40–50% мочевины в некоторых случаях позволяют удалять даже очень толстые ногти. В целом же хирургические методы следует рассматривать как дополнение к пероральной и местной противогрибковой терапии.
Сравнительно недавно для лечения онихомикоза стали с успехом использовать лазеры. Принцип работы лазерных аппаратов при лечении этого заболевания — локальный прогрев ногтевой пластины и окружающих тканей, целью которого в основном является гибель патогенных микроорганизмов. Для этого используются Nd:YAG и СО2-лазеры.
Суперимпульсный СО2-лазер Acupulse имеет более 35 одобрений FDA к применению в эстетической медицине, одно из показаний — онихомикоз. Специальный режим ToeTouch используется для лечения онихомикоза: он характерен особыми настройками плотности потока энергии, позволяющим деликатно нагревать ногтевую пластину без разрушения подлежащих тканей.
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Онихомикоз – инфекционное заболевание ногтей грибковой этиологии, вызываемое дерматомицетами, дрожжевыми или плесневыми грибами. Во всех странах мира это одно из наиболее распространенных заболеваний кожи и ее придатков. По данным разных авторов, частота онихомикоза в популяции составляет от 2 до 14%. Однако истинная картина распространенности заболевания традиционно считается большей – не менее 10–20% населения [1,2]. В России количество больных онихомикозами варьирует от 4,5 до 15 миллионов человек.
Распространение онихомикозов в значительной степени зави¬сит от климатических и социальных условий, возраста, пола, профессии, сопутствующих заболеваний и других факторов.
Климат
Грибковые инфекции ногтей стоп чаще встречаются в странах с умеренным и холодным климатом, где люди носят плотную и тесную обувь, создающую благоприятные условия для развития инфекции, а также в тропических и субтропических странах, чему способствуют высокая температура окружающей среды и высокая влажность.
Возраст
Онихомикозы наблюдаются преимущественно у лиц среднего возраста и пожилых, однако за последние годы их распространенность увеличилась среди детей и подростков. Считается, что заболеваемость онихомикозом повышается с возрастом в 2,5 раза через каждые 10 лет и возрастает с 3% у детей и подростков до 50% у пожилых людей [3]. Этому способствуют снижение скорости роста ногтевых пластин, нарушение трофики ногтевого ложа, ангиопатии.
Пол
Мужчины болеют онихомикозом в 1,5–3 раза чаще, чем женщины, однако женщины чаще обращаются к врачу.
Профессия
Онихомикозы чаще регистрируются у жителей крупных промышленных мегаполисов, чем у жителей сельской местности. Род деятельности имеет большое значение в эпидемиологии онихомикозов: так, чаще грибковое поражение встречается у шахтеров, рабочих металлургического производства, технического персонала атомных электростанций, что обусловлено разнообразными вредными факторами данных видов производств (запыленность, загазованность, высокая температура, ионизирующее излучение и т.п.). В группу риска входят также работники бань, душевых, прачечных, обслуживающий персонал лечебных учреждений (массажисты, ортопеды и др.), домов отдыха, спортсмены и военнослужащие.
Сопутствующие заболевания
Основными предрасполагающими к онихомикозу факторами являются периферические ангиопатии (венозная недостаточность, синдром Рейно, лимфостаз), ожирение, различные деформации стопы, сахарный диабет, при котором заболеваемость увеличивается до 30% [4]. Также способствуют развитию грибкового поражения различные иммунодефицитные состояния. У больных СПИДом кожа и ногти обсеменены грибковой флорой в 5 раз чаще, чем у лиц без ВИЧ–инфекции. Высок риск развития онихомикоза у больных, принимающих кортикостероидные препараты, цитостатики и антибиотики.
Этиология онихомикозов
В настоящее время насчитывается около 50 видов грибов, которые могут инфицировать ногтевую пластинку [1]. Все возбудители онихомикозов принято делить на 3 группы: дерматомицеты, дрожжеподобные грибы рода Candida и плесневые грибы. Роль многих грибов, как возможных возбудителей онихомикоза, в настоящее время до конца не установлена, однако не подлежит сомнению тот факт, что основными возбудителями онихомикозов являются дерматомицеты, на долю которых приходится около 80–90% случаев онихомикоза [1–3,5].
Около 20 видов дерматофитов могут вызвать поражение ногтевых пластинок, но наиболее часто встречаются следующие: Trichophyton rubrum, Trichophyton mentagrohytes и Epidermophyton floccozum, они распространены преимущественно в странах Европы и Северной Америки. Главным возбудителем онихомикозов является Т. rubrum. В России, западноевропейских странах и в США около 80% всех случаев онихомикозов вызвано Т. rubrum. На втором месте по частоте встречаемости среди дерматофитов находится Т. mentagrophytes var. interdigitale, на долю которого приходится около 10–20% случаев дерматофитии ногтей. Гораздо реже возбудителями онихомикозов становятся следующие виды дерматофитов: E. floccosum, Т. tonsurans, M. gypseum, M. audounii, M. cannis. В раз¬личных эндемических районах иногда встречаются Т. violaceum, Т. concentricum, Т. gourvilii, Т. soudanense, Т. menginii.
Вторыми по частоте после дерматофитов возбудителями онихомикоза являются Candida spp, доля которых в числе возбудителей онихомикозов стоп невелика и составляет 5–10%.
Среди плесневых грибов в ногтевых пластинках чаще выявляются следующие виды: Aspergillus spp., Fusarium spp., Acremonium spp., Scopulariopsis brevicaulis, Scytalidium spp [1].
Патогенез
Как было сказано выше, основными возбудителями онихомикозов являются дерматомицеты. Для этих грибов характерна выраженная кератофильность, способность разрушать и усваивать кератин. Дерматомицеты обладают широким набором протеолитических ферментов, позволяющих им проникать в кожу и ногти. Как правило, дерматофиты поражают вначале кожу стоп, а затем распространяются на ногти. Грибы проникают в ноготь 3 путями:
• через подногтевую выемку или гипонихий из–под дистального края ногтевой пластинки;
• через дорсальную часть ногтевой пластинки;
• через проксимальный ногтевой валик.
Чаще всего дерматомицеты внедряются в ноготь из–под дистального, т.е. свободного или латерального края ногтевой пластинки, при этом основные патологические процессы происходят не в самой пластинке, а под ней, в ложе ногтя. Ногтевое ложе отвечает на внедрение гриба ускорением пролиферации, что приводит к образованию подногтевого гиперкератоза. Утолщение рогового слоя у краев ногтевого ложа нарушает соединение ложа с пластинкой ногтя, вследствие чего на ранних стадиях преобладают явления онихолизиса (отделение пластинки от ложа ногтя) [6]. Из ногтевого ложа возбудители распространяются в проксимальном направлении. Проникая в пластинку ногтя, грибы вызывают ее медленное разрушение. Как правило, таким путем поражает ногтевую пластинку T. rubrum.
Немногие грибы способны проникнуть в ноготь непосредственно через ногтевую пластинку, а именно через дорсальную часть. Это грибы, у которых наиболее выражена кератолитическая способность. К таким дерматомицетам относится Т. mentagrophytes var. interdigitale, который значительно быстрее и сильнее разрушает ногтевую пластинку, чем Т. rubrum.
Третий путь, по которому грибы проникают в ноготь, лежит через проксимальный ногтевой валик. Попадая под проксимальный валик, грибы оказываются в конечной части матрикса. Отсюда они проникают под пластинку ногтя, в ложе или остаются в матриксе, вызывая дистрофические изменения в ногте.
Несколько иной способ проникновения в матрикс и пластинку ногтя наблюдается при кандидозе ногтей. При нем сначала возникает воспаление проксимального валика – паронихия. Отек, утолщение и изменения формы валика приводят к тому, что кожица ногтя – кутикула – отделяется от дорсальной поверхности пластинки. Следует отметить, что кандидозный онихомикоз гораздо чаще встречается на руках, нежели на ногах.
Большинство плесневых грибов считаются непатогенными и неспособными самостоятельно вызывать онихомикозы, однако некоторые из них признаны самостоятельными возбудителями. К таковым относят Scytalidium dimidiatum и S. hyalinum, по патогенности не уступающие дерматофитам. Инфекции, вызванные этими грибами, встречаются преимущественно в странах с субтропическим и тропическим климатом. По данным европейских исследований, плесневый грибок Scopulariopsis brevicaulis встречается в 3% всех случаев онихомикоза [1].
Внедрению грибов в область ногтя предшествует повреждение или разрушение ограничивающих ее структур. К этим факторам относятся:
• механические травмы ногтевой пластинки;
• химические факторы (постоянный контакт с водой, синтетическими моющими средствами, обезжиривающими средствами);
• ношение тесной, узкой обуви из синтетических материалов (создание влажной и теплой среды, способствующей росту и размножению грибов);
• индивидуальные особенности потоотделения (при преобладании симпатического типа вегетативной системы);
• различные деформации и анатомические особенности стопы (плоскостопие, узость межпальцевых промежутков и связанная с этим плохая аэрация стопы);
• скорость отрастания ногтевых пластинок.
Клинические проявления и классификация онихомикозов
В российской дерматологии различают три типа онихомикоза: нормотрофический, гипертрофический и онихолитический, или атрофический [7–9].
При нормотрофическом типе изменяется лишь окраска ногтей, ногтевая пластинка длительно сохраняет свою конфигурацию и толщину. Однако внутри самой пластинки появляются пятна и полосы, цвет которых варьирует от белого до охряно–желтого, постепенно весь ноготь меняет окраску, сохраняя, однако, блеск и неизмененную толщину (рис. 1).
При гипертрофическом типе ногтевая пластинка заметно утолщается за счет развития подногтевого гиперкератоза, ноготь теряет блеск, становится тусклым, утолщается и деформируется, вплоть до образования онихогрифоза (рис. 2). При осмотре свободного края ногтевой пластинки спереди и с боков заметна своеобразная изъеденность. При этой форме онихомикоза стоп больные нередко испытывают боль при ходьбе.
Для онихолитического типа характерно довольно быстрое отделение ногтевой пластинки от ногтевого ложа, при этом ноготь становиться тусклым, имеет буровато–серую окраску. Обнаженный участок покрыт рыхлыми гиперкератотическими наслоениями, проксимальная часть долгое время может оставаться без существенных изменений (рис. 3).
В настоящее время зарубежные и отечественные клиницисты наиболее часто предлагают использовать следующую классификацию онихомикозов:
• дистальный или дистально–латеральный онихомикоз;
• белый поверхностный онихомикоз;
• проксимальный субунгвальный онихомикоз;
• тотальный дистрофический онихомикоз.
Наиболее часто онихомикоз, обусловленный дерматофитами, представлен дистальной и латеральной формами, при которых, как уже говорилось, гриб попадает в ногтевое ложе и ногтевую пластинку под ее свободным краем или через латеральную ногтевую складку. При этой форме вначале наблюдается онихолизис у свободного и боковых краев ногтя, пластинка теряет прозрачность, становится белесой или желтой (рис. 4). Край ногтя крошится и истончается. Ноготь выглядит утолщенным за счет подногтевого гиперкератоза. Патологический процесс может долгое время протекать в виде краевого поражения, иногда, прогрессируя, захватывать все большие части ногтя. Чаще это выглядит как белые полоски, идущие от края ногтя к его проксимальной части. Завершающей стадией заболевания является поражение всей видимой поверхности ногтя и вовлечение в процесс матрикса, который приводит к дистрофии ногтя.
Проксимальный онихомикоз – редкая форма поражения ногтевой пластинки. При ней гриб–патоген обычно пенетрирует ногтевую пластинку со стороны заднего кожного валика. Классическая проксимальная форма онихомикоза проявляется тем, что в области полулуния ногтя появляется белое пятно, постепенно продвигающееся к свободному краю (рис. 5).
При тотальном онихомикозе патологические изменения захватывают всю ногтевую пластинку (рис. 6).
Отдельно выделяется белый поверхностный онихомикоз (микотическая лейконихия), характеризующийся опалово–белыми пятнами, которые появляются обычно у заднего валика ногтя и распространяются затем на весь ноготь. Наиболее часто такая клиническая картина характерна при поражении ногтевой пластины Т. mentagrophytes var. interdigitale (рис. 7).
Диагностика
Для лабораторной диагностики онихомикозов у нас в стране используется микроскопическое и культуральное исследование. Чаще всего микроскопия проводится с помощью КОН–теста, при этом материал обрабатывают 10–30% раствором едкого калия, чтобы растворить кератин, и изучают под световым микроскопом. Микроскопическое исследование дает заключение только о грибковой природе инфекции, но не о виде гриба–возбудителя.
Для культурального исследования используют посев материала на стандартную среду Сабуро. Идентификацию видов обычно проводят при микроскопическом исследовании выросшей культуры или путем пересева на селективные среды. Следует отметить, что, по данным отечественных и зарубежных исследователей, чувствительность культурального метода не превышает 20–50% [1].
В последние годы в нашей стране и за рубежом идут поиски новых методов диагностики, в частности, ДНК–диагностики. В нашей стране были разработаны и успешно применены в кли¬нических условиях первые генетические зонды для прямой диагности¬ки дерматофитии кожи, волос и ногтей. На основе полученных данных был разработан парный тест для диагностики онихомикоза, использующий 2 праймера, спе¬цифичные для Т. rubrum и Т. mentagrophytes. Первые испытания нового метода ПЦР–диагностики дерматофитов показали его высокую чувствительность, которая составила около 94% [10].
Лечение
Этиотропное лечение онихомикоза бывает местным (на¬ружным) – противогрибковый препарат наносят на пора¬женный ноготь, или системным, когда препарат назначают внутрь, и он попадает в ногтевую пластину через кровь. Недостатком местной терапии является то, что при нанесе¬нии препарата на поверхность ногтя он не всегда достигает возбудителя, способного не только поражать ногтевую пла¬стину, но и проникать в ногтевое ложе, глубокие слои дер¬мы и даже в костномозговой канал пальцев, особенно при проксимальном и тотальном онихомикозе. Как показывает практика, одно только местное лечение в большинстве случаев не приводит к полному излечению пациентов. Местная терапия эффективна только в случае лечения поверхностной белой и дистально–латеральной форм онихомикоза, причем лишь в том случае, когда поражено менее 1/3 ногтевой пластинки. В качестве наружных противогрибковых средств на сегодняшний день продолжают использоваться кератолитические мази и пластыри с целью механического удаления пораженной части ногтя и лаки для ногтей, содержащие антифунгальные средства: традиционно используемые смеси молочной, бензойной, салициловой кислот, резорцина и современные препараты, содержащие циклопирокс и аморолфин.
На сегодняшний день наиболее актуальной является системная терапия онихомикозов. В последнее время синтезированы противогрибковые препараты нового поколения, которые позволяют повысить эффективность проводимой терапии до 80–90%. Одним из таких препаратов является тербинафин (Тербинокс и др.). Он оказывает противогрибковый эффект за счет ингибирования биосинтеза стеролов гриба, а именно путем обратимого ингибирования фермента мембраны гриба сквален–эпоксидазы. В норме сквален–эпоксидаза превраща¬ется в 2,3–оксидосквален, а затем — под действием ряда ферментов – в ланостерол. Ланостерол, в свою очередь, кон¬вертируется в холестерол или эргостерол, количество фор¬мирования которого зависит от вида клетки. Эргостерол вхо¬дит в состав клеточной мембраны грибковых патогенов, по¬этому истощение его запасов при применении тербинафина приводит к развитию фунгистатического эф¬фекта препарата. А последующее внутриклеточное накопле¬ние субстрата ингибирования сквален–эпоксидазы, сквалена, обеспечивает фунгицидный эффект [11,12].
Тербинафин (Тербинокс и др.) обладает самой высокой среди системных антимикотиков активностью в отношении дерматофитов, вызывающих большинство случаев онихомикоза. Фунгистатическая концентрация препарата сохраняется в коже и ногтевых пластинах в течение 30–36 недель после окончания лечения, т.е. действие препарата в ногте сохраняется еще до 9 месяцев, что существенно повышает процент полного излечения.
В большинстве исследований, посвященных оценке эф¬фективности системных антимикотиков в лечении дерматофитного онихомикоза, было продемонстрировано, что тербинафин является наиболее эффективным препаратом в сравне¬нии с другими системными антимикотиками. Препарат хорошо переносится и обладает низким потенциалом лекарственных взаимодействий [13,14]. Тербинафин в отличие от других системных антимикотиков не влияет на систему цитохрома P 450 и поэтому не вступает во взаимодействие с другими лекарственными средствами (антигистаминными, пероральными сахароснижающими препаратами, оральными контрацептивами). Благодаря этому тербинафин может применяться при лечении онихомикоза у пожилых, при наличии сопутствующей патологии и приеме других лекарств, при хронических компенсированных заболеваниях печени и почек, сахарном диабете. Тербинафин может применяться при лечении онихомикоза у детей (официально разрешен к применению в детской практике) [11].
Читайте также:


