Вирусные дерматозы что это такое
Герпес простой (пузырьковый лишай, herpes simplex) – самая распространенная вирусная инфекция человека, длительно существующая в организме преимущественно в латентной (скрытой) форме и проявляющаяся в период обострения высыпаниями на коже и слизистых оболочках сгруппированных пузырьков.
Возбудителями заболевания являются два вируса простого герпеса, которые передаются в основном контактным путем, редко – воздушно-капельным. Специфические антитела в сыворотке больных обычно образуются уже через несколько дней после заражения. Известно, что вируснейтрализующие антитела, обеспечивающие латентное (скрытое) протекание инфекции, обнаруживаются у 85 % детей раннего детского возраста.
Заболевания характеризуется одномоментным высыпанием группы везикул величиной с булавочную головку - мелкую горошину, расположенных на покрасневшем, слегка отечном пятне. Через несколько дней везикулы ссыхаются в корки или вскрываются, оставляя эрозии. При слиянии везикул образуется одна эрозия с мелкофестончатыми очертаниями. Последовательно могут высыпать новые группы везикул. Продолжительность заболевания - 1-2 недели. Простой герпес локализуется главным образом на губах, вокруг носовых отверстий, на щеках, на половых органах и в их окружности. Могут быть высыпания на слизистых оболочках полости рта, уретры, шейки матки, влагалища.
Лечение: Для лечения необходима консультация дерматолога.
Герпетическая экзема. Заболевание развивается у больных экземой или атопическим дерматитом в результате их заражения герпетическим вирусом. Чаще страдают дети. Через 3-6 дней после контакта с больным простым герпесом повышается температура тела (до 40°С), а затем вокруг очагов поражения и на отдаленных участках кожного покрова появляется сыпь, состоящая из однокамерных везикул и пустул величиной от булавочной головки до горошины, с пупкообразным вдавлением в центре. В дальнейшем образуются геморрагические корки. По разрешении остаются поверхностные рубчики. При поражении слизистых оболочек обнаруживаются афты - болезненные эрозии или язвы величиной с чечевицу, покрытые желтовато-белым налетом и окаймленные узким ярко-розовым венчиком гиперемии. Нередко развивается кератоконъюнктивит. Заболевание сопровождается увеличением регионарных лимфатических узлов; иногда приобретает тяжелое течение и заканчивается летально.
Лечение: Для лечения необходима консультация дерматолога .
ГЕРПЕС ОПОЯСЫВАЮЩИЙ
Герпес опоясывающий (опоясывающий лишай, herpes zoster) – вторичная инфекция, вызываемая нейротропным вирусом и проявляющаяся высыпаниями сгруппированных пузырьков, расположенных по ходу отдельных нервов.
Возбудителем является вирус, вызывающий у детей ветряную оспу. У лиц, перенесших ветряную оспу, устанавливается к ней стойкий пожизненный иммунитет, однако при его срыве, в условиях повторного инфицирования вирусом (преимущественно у взрослых людей), развивается опоясывающий лишай. Инфекция передается воздушно-капельным путем.
Характеризуется высыпанием сгруппированных пузырьков с прозрачным, мутным или геморрагическим содержимым, расположенных на фоне эритематозных пятен по ходу отдельных чувствительных нервов и сопровождающихся более или менее сильными невралгиями и регионарным лимфаденитом. Боли нередко предшествуют кожным изменениям и при соответствующей локализации могут симулировать инфаркт миокарда, аппендицит, почечную колику и т. п. Наиболее частой является локализация поражений по ходу межреберных нервов. Характерно одностороннее, асимметричное поражение кожи. При последовательном высыпании множества герпетических очагов они сливаются в сплошную ленту и как бы опоясывают туловище (этим обусловлено название заболевания). В редких случаях опоясывающий лишай локализуется на слизистой оболочке полости рта.
У некоторых больных (2-4%) наблюдается генерализованная форма опоясывающего лишая: помимо обычного очага поражения, появляется более или менее распространенная сыпь, состоящая из везикул, напоминающих элементы ветряной оспы.
Длительность течения обычного опоясывающего лишая - 2-4 недели. Однако невритические боли могут сохраняться, особенно у пожилых людей, надолго после разрешения сыпи. Рецидивы заболевания наблюдаются как исключение из общего правила.
Лечение: Для лечения необходима консультация дерматолога.
БОРОДАВКИ
Бородавки – инфекционные вирусные заболевания кожи, характеризующиеся появлением на коже папул и папилломатозных разрастаний.
Бородавки вызываются различными типами папилломатозного вируса человека (HPV), который передается путем прямого контакта или через различные предметы обихода. Заражению способствуют микротравмы и мацерация кожи. Бородавки могут появиться в любом возрасте, однако более часто ими страдают дети и пациенты юношеского возраста.
Различают четыре вида бородавок: вульгарные, плоские, подошвенные и остроконечные бородавки. Две первые разновидности свойственны главным образом детскому и юношескому возрасту.
Вульгарные бородавки представляют собой округлые папулы величиной от булавочной головки до горошины, с неровной, ороговевшей, шероховатой поверхностью. Они могут быть цвета нормальной кожи, грязно-серыми или желтовато-бурыми. Излюбленная локализация - кисти. Сливаясь друг с другом, бородавки образуют крупный опухолевидный бугристый элемент.
Плоские бородавки - это папулы с гладкой поверхностью, незначительно возвышающиеся над уровнем кожи, величиной от булавочной головки до чечевицы, цвета нормальной кожи или красновато-желтые, либо слегка синюшные. Они могут быть округлыми, многоугольными и неправильных очертаний. Для плоских бородавок характерно множественное высыпание элементов преимущественно на тыльной поверхности кистей, в области лучезапястных суставов и на лице.
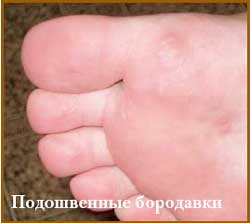
Подошвенные бородавки отличаются резкой болезненностью, а по своему внешнему виду весьма напоминают мозоли. По удалении роговых масс в центральной части бородавки обнаруживаются нитевидные, мягкие, сочные, легко кровоточащие сосочки (папилломатоз). В других случаях подошвенная бородавка имеет вид ямки, на дне которой располагаются плотные пучки нитевидных сосочков, а края представлены валиком из роговых наслоений. Заражение подошвенными бородавками связывают с хождением босиком, плаванием в бассейнах и пользованием общими ваннами.
Остроконечные бородавки (остроконечные кондиломы) локализуются в венечной бороздке полового члена, на внутреннем листке крайней плоти, у входа во влагалище, в области ануса, реже - в пахово-бедренных складках, в подмышечных впадинах и под молочными железами. Процесс начинается с появления мелких розовых сосочков, которые разрастаются, ветвятся и сливаются в мягкое дольчатое опухолевидное образование, суженное в основании. Остроконечные кондиломы принято сравнивать с цветной капустой или с петушиным гребешком.
Поверхность остроконечных бородавок мацерируется, благодаря чему имеет белый цвет; впоследствии она эрозируется и становится ярко-розовой, легко кровоточащей. В результате присоединения гнойной инфекции отделяемое эрозий издает весьма неприятный запах.
Заражение остроконечными бородавками может произойти половым путем, поэтому их иногда называют венерическими бородавками.
Лечение: Для лечения необходима консультация дерматолога.
КОНТАГИОЗНЫЙ МОЛЛЮСК
Контагиозный моллюск – инфекционное вирусное заболевание кожи, проявляющееся распространенным высыпаниями плотных папул с характерным пупкообразным вдавлением.
Вызывается крупным фильтрующимся эпидермотропным вирусом. Заражение происходит контактным способом как после непосредственного контакта с больным или вирусоносителем (например, половым путем), так и через инфицированную одежду, полотенца, предметы быта, ванны, бассейны. Инкубационный период варьирует от 2 недель до 4 месяцев.
Элемент контагиозного моллюска представляет собой полушаровидное, плотноватое, полупрозрачное, слегка блестящее узелковое образование с пупковидным вдавлением в центре. Его величина колеблется от булавочной головки до горошины. Цвет или розоватый, или не отличается от цвета нормальной кожи. При сдавливании пинцетом из него выделяется серовато-белая кашицеобразная масса. Просуществовав 2-3 мес., контагиозный моллюск самопроизвольно исчезает. В редких случаях наблюдается гигантский контагиозный моллюск, сформировавшийся в результате слияния отдельных элементов. Заболевание свойственно детскому возрасту, однако наблюдается и у взрослых. У детей высыпания локализованы преимущественно на лице, шее, груди и кистях. У взрослых папулы чаще сконцентрированы на половых органах, коже лобка и нижней части живота, свидетельствуя о половом способе передачи инфекции.
Лечение: Для лечения необходима консультация дерматолога.

Одно из распространенных кожных болезней, имеющее более 100 видов, описанных в современной медицине. В классификации МБК они получили код от В00.0 до В00.9. Заболевание вызывает два типа вируса простого герпеса ВПГ-1 и ВПГ-2. Первый проявляется высыпанием на краю губ, иногда могут появиться на крыльях носа, второй поражает слизистую оболочку гениталий.
От вируса страдают люди любого возраста, он проявляется у взрослых реже, чем у детей. При этом у 90% людей по достижении 18 лет наблюдается заражение одной из форм герпеса, но при устойчивом иммунитете не проявляется до наступления благоприятных условий.
- половым путем;
- через слизистые оболочки, например, при поцелуях;
- при пользовании общей посудой и предметами личной гигиены;
- воздушно-капельно.
Также вирус передается от инфицированной матери ребенку во время беременности и после рождения. Однако в первый год жизни болезнь не развивается, поскольку с грудным молоком ребёнок получает антитела, создающие в его организме иммунитет, который снижается к 2 годам. Поэтому чаще болеют дети в возрасте 2-х − 3-х лет.
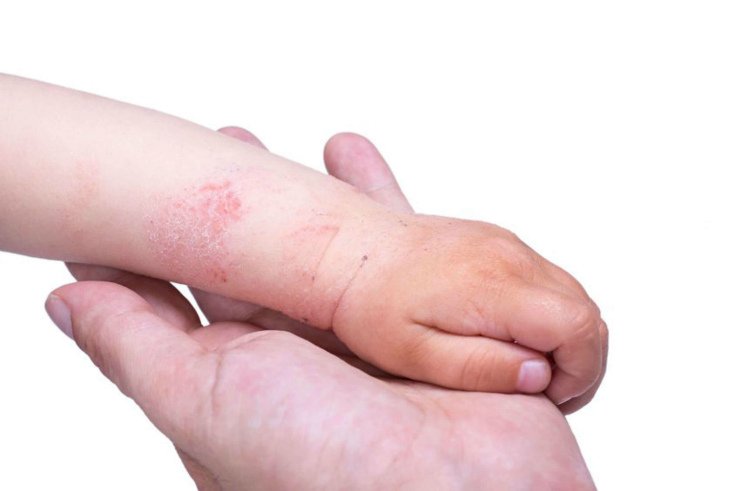
Дерматозы, вызванные вирусом простого герпеса
Заболевания, вызванные ВПГ, встречаются достаточно часто. Дело в том, что однажды попав в организм, вирус поселяется в нем надолго, иногда на всю жизнь, при этом, не проявляя себя до наступления благоприятных условий, которыми могут стать такие причины, как:
- переохлаждение;
- перегрев на солнце;
- беременность;
- инфекционные заболевания;
- сниженный иммунитет;
- стресс.
Болезнь проявляется следующими симптомами. На краю губ, чаще в уголках появляются мелкие, размером в 1-3 мм, пузырьки, заполненные прозрачной жидкостью. Их количество может достигать 10 и более, а иногда несколько штук сливают в одни многокамерный, который имеет фестончатые края. Через несколько дней жидкость мутнеет. Если пузырьки не вскрывать или растирать, то вскоре они засохнут, превратившись в желтовато-серую корочку. Она отпадет на 5-6 день. В противном случае при повреждении целостности пузырьков, на их месте образуется ярко-красного цвета язвочка.
Высыпание сопровождается чувством жжения, зудом. Кожа вокруг пузырьков напрягается. У некоторых пациентов отмечается повышение температуры тела до 38-39 градусов, общее недомогание, ломота в мышцах.
Если герпес появляется до 5 раз на протяжении года, то повода для беспокойства нет, но если рецидивы частые, то следует безотлагательно приступить к лечению.
При появлении на губах характерных высыпаний необходимо отделить посуду и предметы личной гигиены, чтобы не заразить близких и членов семьи.
Генитальный герпес характеризуется локализацией пузырьков в области половых органов. Такой вид заболевания передается при интимной близости, даже когда проявлений у инфицированного партнера не наблюдается, и он является пассивным носителем.
Лечение герпетического дерматита
Болезнь хорошо поддается терапии, если начать использовать противовирусные мази и спиртовые настойки при первых проявлениях симптомов, еще до начала образования пузырьков. На этой стадии можно заметить легкое покраснение на губах и чувство зуда. Эффективны препараты ацикловир, зовиракс, которые следует наносить на пораженные участки в день по 6-7 раз.
Сложнее поддается терапии рецидивирующий вирусный дерматоз. Для его профилактики делают вакцинацию.
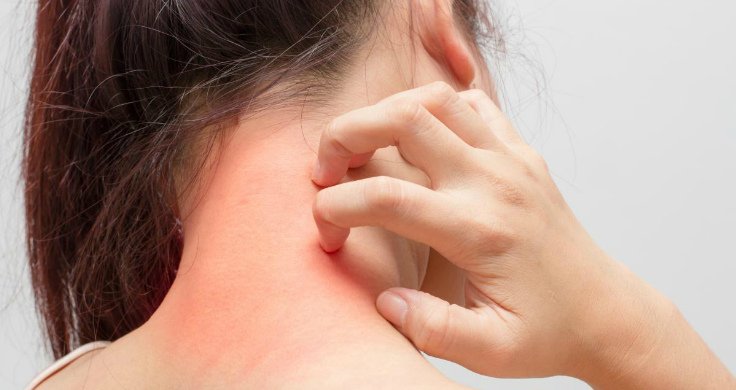
Опоясывающий лишай
Причины данного вида заболевания до сих пор точно не установлены. Но отмечено сходство вируса с возбудителем ветряной оспы.
Этот вид герпеса характеризуется следующими симптомами:
- На коже появляются пузырьковые образования с прозрачной жидкостью, но в отличие от простого герпеса их локализация может быть разной. Они располагаются на местах пролегания нервных волокон, появляются на лице в области ушей, лба и глаз, а также на теле и на коже живота, поясницы, бедер, ягодиц.
- Пациент ощущает зуд, сильную боль в области высыпаний.
- Если пузырьки сосредоточены на лице, в некоторых случаях отмечается частичный паралич мимической мускулатуры.
Лечение требует внутреннего введения Ацикловира. Наружно назначаются те препараты, которые применяются при терапии обычного герпеса. Состояние больного можно облегчить посредством приема парацетамола, нурофена или нимесила.
Бородавки
Причиной этой аномалии являются некоторые виды ВПЧ.
Проявляется формированием на коже твердых образований телесного или более темного цвета, иногда розовые. Их локализация зависит от типа вируса. Бородавки могут образоваться на пальцах рук, тыльной стороне кистей, на ногах, редко появляются на губах. Некоторые виды дерматита вызывают высыпание на подошвах и ладошках.
Сыпь представляет собой плотные образования круглой формы, покрытые мельчайшими чешуйками. Внутри просматривается сосочек, окруженный ороговевшей кожей. В области половых органов сыпь отличается по форме, которая напоминает кочан цветной капусты – это так называемые остроконечные папилломы.
Лечение заключается в использовании противовирусных мазей, однако отмечено, что такая терапия малоэффективна. Поэтому чаще прибегают к удалению образований посредством различных инструментальных методов. Раньше отдавалось предпочтение замораживанию. Сегодня чаще используют электрокоагуляцию и лазерное прижигание.
Контагиозный моллюск
Возбудителем этой формы вирусного дерматоза является Molitor hominis. Болезнь встречается у пациентов любого возраста. Заразиться можно при контакте с больным, инфицированным вирусом. Велика вероятность подхватить болезнь в сауне, общественной бане, в бассейне. А также легко заразиться половым путем. Чаще контагиозный моллюск встречается у ВИЧ-инфицированных людей.
Симптомом заболевания являются высыпания в виде жемчужных или пепельных образований, размеры которых могут достигать 0,5 см. Их локализация обусловлена местом соприкосновения с кожей больного человека, поэтому при заражении половым путем сыпь чаще наблюдается в области промежности и на гениталиях.
При обнаружении подобных образований на теле, необходимо обратиться к врачу, поскольку контагиозный моллюск легко спутать с другими кожными заболеваниями. Однако диагностика в основном основывается на осмотре пациента, оценке внешнего вида образований. Если установить тип сыпи не удается, проводится биопсия. Только опытный дерматолог в состоянии дифференцировать заболевание и назначить адекватное лечение. Поскольку контагиозный моллюск часто возникает на фоне иммунодефицита, то врач может отправить пациента для проведения анализа крови на ВИЧ.
В основном заболевание не требует лечения и проходит само, хотя и протекает достаточно длительное время. Назначаются препараты, повышающие иммунитет. Если выздоровление не наступает по истечении нескольких месяцев и даже года, то применяются хирургические методы лечения. Это электрокоагуляция, иссечение или замораживание жидким азотом.
Факторами, способствующими развитию вирусных дерматозов, являются:
- Сниженный иммунитет.
- Авитаминоз.
- Вегетоневрозы.
- Стрессы.
А заражение происходит разными способами, то врачи рекомендуют в целях профилактики внимательно относиться к личной гигиене, следить за общим состоянием здоровья, не допускать снижения иммунитета. По возможности избегать близкого контакта с инфицированными людьми.
Для записи на приём, или с вопросом по услугам - просто заполните форму. Или позвоните нам по телефону:
ЖУРНАЛ "ПРАКТИКА ПЕДИАТРА"
И.М. КОРСУНСКАЯ *, Л.Н. МАЗАНКОВА, О.Б. ТАМРАЗОВА
Центр теоретических проблем физико-химической фармакологии РАН*, кафедра детских инфекционных болезней с курсом дерматовенерологии РМАПО, ДГКБ №7, Москва
ПАПИЛОМОВИРУСНАЯ ИНФЕКЦИЯ
Бородавки - контагиозное вирусное заболевание, которое вызывается ДНК- содержащим папилломатозным типом вируса, обладающим дерматотропными свойствами. Дети чаще болеют вульгарными и подошвенными бородавками. Развитию процесса способствует снижение барьерно-защитных свойств кожи: ощелачивание водно-липидной кожной пленки, сухость, микротравмы, а также вегетоневрозы с акроцианозом или гипергидрозом.
Заражение наступает как при непосредственном контакте, так и через загрязненные предметы обихода. Определяются случаи массовых заболеваний среди школьников, заболевание нескольких детей в семье.
Вульгарные бородавки чаще наблюдаются в возрасте до 15 лет. Патологический процесс локализуется на коже пальцев, тыльной и ладонной поверхностей кистей. Эксфолиации могут также располагаться и на других участках кожного покрова (предплечьях, лице, волосистой части головы и др.). Вульгарные бородавки характеризуются наличием буроватого цвета невоспалительных плотных узелков размерами от 0,2 до 1,0 см в диаметре. Поверхность имеет шероховатый, зернистый и бугристый характер. Количество бородавок может колебаться от одной до нескольких десятков. Первоначально появившиеся бородавки считаются "материнскими", они имеют большие размеры по сравнению с окружающими "дочерними" элементами. Иногда бородавки сливаются образуя крупные конгломераты.
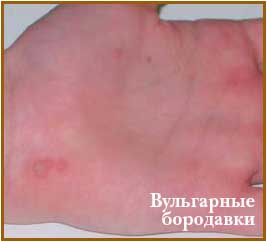
При локализации на коже век, туловища, складках, слизистой оболочке полости рта вульгарные бородавки приобретают нитевидные папилломатозные формы.
Второй разновидностью бородавок встречающихся в детском возрасте являются юношеские плоские бородавки. Они локализуются преимущественно на коже лица, лба, щек, тыльной поверхности кистей и представляют собой узлы величиной от 0,1 см до 0,5 см, элементы могут сливаться в крупные конгломераты, имеющие округлые и полигональные очертания. Поверхность бородавок плоская, цвет желтовато-сероватый.
Другой разновидностью бородавок являются подошвенные бородавки локализующиеся в местах давления и травматизации стоп (подошва, межпальцевые промежутки, подногтевые участки). Бородавки представлены папулезными элементами размерами от 0,2 см до 1,0 см желтовато-коричневого цвета округлой формы. Бородавки резко болезненны, что затрудняет передвижение. Количество элементов варьирует от 1-2 до 10. На поверхности отмечается гиперкератоз, более выраженный в центре. После удаления центральной части бородавки обнаруживается влажная сосочковая поверхность мягкой консистенции.
При вульгарных, подошвенных и юношеских бородавках применяются разрушающие методы лечения: криодеструкция крупных элементов, диатермокоагуляция, лазеродеструкция. Более мелкие элементы могут быть разрушены такими препаратами, как солкодерм или кондолин. В любом случае после деструкции показано назначение на участки поражения противовирусных мазей, так как процесс склонен к рецидивированию. Мы применяли гель Виру-Мерц, активное вещество которого тромантадин, активен против ДНК-содержащих вирусов и эффективно используется в терапии простого герпеса, после деструкции крупных элементов бородавок в течение 7-10 дней, для предупреждения рецидивов заболевания, у 28 детей в возрасте от 5 до 13 лет. Препарат наносился сразу после деструкции. При наблюдении от 3 до 8 месяцев рецидивов заболевания не было. Кроме того, 19 детей с плоскими бородавками очень малых размеров получали гель Виру-Мерц 1 раз в день в течении 2-4 недель. Элементы регрессировали и в течение 6 месяцев наблюдения рецидивов не отмечалось. Побочных явлений при применении геля отмечено не было.
КОНТАГИОЗНЫЙ МОЛЛЮСК
Контагиозный моллюск вызывается крупным оспоподобным вирусом. Заболевание является контагиозным. Инфекция передается при непосредственном контакте с больным или через загрязненные предметы обихода. Чаще болеют дети. Описаны случаи эпидемий в детских садах-яслях.
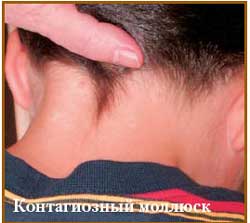
Инкубационный период длится от 2 недель до нескольких месяцев. Вначале на коже возникают мелкие, плоские узелки (0,1-0,2 см) беловато-желтого цвета с перламутровым оттеком, которые быстро становятся крупными (0,5-0,7 см) и принимают полушаровидную форму с центральным пупкообразным вдавлением. При надавливании на узелок выходит творожистая масса беловатого цвета, при микроскопических исследованиях которой выявляются дегенеративные овальные эпителиальные клетки с крупными протоплазматаческими включениями (моллюсковые тельца Липшютца). Элементы расположены изолированно, но могут сливаться, образуя крупные бляшки размерами до 1,0-2,0 см (гигантская форма), или располагаться на тонкой ножке (педикулярная форма).
Количество узелков чаще варьирует от 1-2 до 10. Описаны случаи генерализованного контагиозного моллюска, когда количество элементов достигает нескольких десятков. При этом элементы бывают мелких размеров (милиарная форма). Локализация высыпаний у детей чаще бывает на открытых участках кожного покрова (лицо, шея, грудь, тыльная поверхность кистей).
Лечение заключается в разрушении узелков контагиозного моллюска с удалением их содержимого. С этой целью используются методы выдавливания пинцетом, выскабливания острой ложкой, диатермокоагуляции, криотерапии, что довольно трудно сделать у детей. Для предупреждения рецидивов рекомендуется смазывание противовирусными мазями. Гель Виру-Мерц назначался сразу после деструкции в течение 7-14 дней. Лечение получили 14 детей в возрасте от 6 до 11 лет, при наблюдении в течение 6 месяцев рецидивов заболевания отмечено не было. 7 детей получали гель Виру-Мерц на мелкие элементы 1 раз в день в течение 2-3 недель, перед этим деструкция не проводилась, так как элементы были очень мелкие и в большом количестве. Регресс высыпаний наблюдался у всех детей. Каких-либо побочных эффектов отмечено не было.
Глава 7. Вирусные дерматозы
Вирусные дерматозы – это группа заболеваний, которые вызываются вирусным агентом. К ним относят: герпесы, бородавки и контагиозный моллюск.
Распространенность. У детей с 5-летнего возраста встречаемость вирусных дерматозов составляет до 9,5%, тогда как у взрослого населения – 3–4%.
Заражение у детей осуществляется тремя путями: алиментарным, контактным и внутриутробным. Наибольшее распространение получили два первых способа, а третий проявляется редко, так как в первые дни ребенок получает антитела с молоком матери, что создает пассивный иммунитет.
Похожие главы из других книг:
Вирусные гепатиты Вирусные гепатиты (hepatites virosae) – группа вызываемых облигатно гепатотропными вирусами антропонозных болезней с разнообразными механизмами заражения, характеризующихся преимущественным поражением печени с развитием общетоксического синдрома,
Энцефалиты вирусные Энцефалит клещевой весенне-летнийСин.: клещевой энцефалит, таежный энцефалит, русский дальневосточный энцефалит, весенне-летний менингоэнцефалит, клещевой энцефаломиелит и др.Энцефалит клещевой (encephalitis acarina) – вирусная природно-очаговая
1. Вирусные болезни Вирусные инфекции представляют собой одну из многочисленных групп инфекционных заболеваний, разнообразных по клиническому течению и морфологии; обладают высокой контагиозностью и способны вызывать эпидемии и пандемии. При внедрении или активации
Глава 18. Пузырные дерматозы К пузырным дерматозам относится группа заболеваний кожи, очень разнородная по своей значимости. Относительно часто встречающимися пузырными дерматозами являются герпетиформный дерматоз Дюринга, обыкновенная, или вульгарная, пузырчатка.
ЛЕКЦИЯ № 2. Паразитарные дерматозы К числу заразных паразитарных заболеваний кожи относятся чесотка и
1. Дерматозы беременных Проявляется такая форма токсикоза различными кожными явлениями, проходящими после беременности. Наиболее часто возникает зуд беременных. Начинается, как правило, с области вульвы и может распространяться по всему телу. Зуд может быть
Глава IX ВИРУСНЫЕ БОЛЕЗНИ ВИРУСНЫЕ ДЕРМАТОЗЫ – группа заболеваний кожи и слизистых оболочек (иногда в сочетании с поражением внутренних органов), вызываемая проникновением, репродукцией и обсеменением вирусов. Вирусные дерматозы включают: герпес простой, герпес
Глава XVII БУЛЛЕЗНЫЕ АУТОИММУННЫЕ ДЕРМАТОЗЫ В группу буллезных аутоиммунных дерматозов включены заболевания кожи, единственным или определяющим первичным морфологическим элементом которых является пузырь, а в патогенезе болезней определяющая роль принадлежит
11.1.2.2. Вирусные менингиты Острый серозный менингит вызывается различными вирусами. Наиболее часто возбудителями серозных менингитов являются вирус эпидемического паротита и группа энтеровирусов. Известны острый лимфоцитарный хориоменингит, гриппозные,
ВИРУСНЫЕ ЭНЦЕФАЛИТЫ Энцефалит – воспаление головного мозга. Эпидемические вирусные энцефалиты подразделяются на три основные группы.I. Энцефалиты, передающиеся членистоногими:– клещевые энцефалиты: клещевой весенне-летний энцефалит, шотландский
ВИРУСНЫЕ ПОРАЖЕНИЯ КОЖИ (ВИРУСНЫЕ ДЕРМАТОЗЫ) У детей наиболее часто наблюдаются такие вирусные заболевания кожи, как: герпес, бородавки, контагиозный моллюск, остроконечные кондиломы. В грудном возрасте заболевания кожи вирусного характера наблюдаются чаще после 6–8
Вирусные заболевания Генитальные бородавки Бородавки – наиболее обычные вирусные заболевания, случаи заболевания растут во всем мире. Более других инфекции подвержены женщины в возрасте до 22 лет, а после 30 лет случаи инфицирования снижаются. Генитальные бородавки –
Дерматозы Являются врожденными или приобретенными патологическими проявлениями, возникающими в коже. Причиной дерматоза могут быть воспалительный процесс, нарушение питания ткани или органа, опухоль или нарушения в развитии кожи.Симптомы дерматоза: покраснение и
Кожные заболевания могут проявляться сыпью, неприятными ощущениями, жжением и отеком тканей. Врачам известны разнообразные патологические факторы, способные вызывать дерматоз. Многие люди страдают от хронических патологий кожи, негативно влияющих на внешний вид. Тщательная диагностика с использованием инструментальных и лабораторных исследований позволяет уточнить причину заболевания. В качестве лечения обычно используются топические препараты.
Общая информация
Дерматоз – это название врожденных и приобретенных заболеваний кожи, проявляющихся сыпью, покраснением кожи, жжением и другими симптомами. В большинстве случаев речь идет о воспалительных патологиях, обусловленных аллергическими реакциями или инфекциями. Дерматозы могут быть связаны с опасными состоянием нервной и эндокринной систем. При этом ногти и волосы также подвергаются патологическому воздействию.
Практически у каждого человека в течение жизни возникала хотя бы одна форма дерматоза. Это может быть временное раздражение кожного покрова при воздействии аллергена или тяжелое хроническое состояние. Воспалительные заболевания кожи в большей степени распространены среди женщин. Некоторые виды дерматоза, такие как псориаз плохо поддаются лечению, однако современные средства позволяют успешно устранять самые неприятные симптомы таких недугов.
Особенности органа
Кожа представляет собой покровный орган, защищающий человека от разнообразных внешних воздействий. Благодаря коже внутренние органы защищены от избыточного воздействия тепла, холода и ультрафиолетового излучения. Также это своеобразный барьер, предотвращающий проникновение патогенных микроорганизмов в ткани. Кожа разных участков тела может иметь различное строение. Отдельные участки кожи имеют волосяной покров. Потовые и сальные железы выполняют вспомогательные функции.
- Поверхностный покров (эпидермис), представленный пятью слоями клеток. Внешний слой состоит из ороговевших клеток, защищающих нижние отделы кожи от физических, химических и микробиологических воздействий. Ороговевшие эпителиоциты периодически отшелушиваются.
- Срединный слой (дерма), имеющий соединительнотканное строение. В этой области расположены многочисленные кровеносные сосуды, питающие кожу. Также в дерме содержатся гладкие мышцы, эластичные волокна, волосяные луковицы, потовые и сальные железы.
- Подкожно-жировая клетчатка. Этот слой кожи содержит большое количество жировой ткани, оберегающей внутренние органы от физического воздействия. Также в этом отделе органа содержатся сосуды, нервы и другие структуры.
К дополнительным функциям кожного покрова можно отнести дыхание, терморегуляцию, иммунную защиту, выделение и обмен веществ. Распространенность дерматозов не в последнюю очередь связана с тем, что на кожу постоянно воздействуют негативные внешние факторы.

Дерматовенеролог (взрослый), Дерматовенеролог (детский), Косметолог
Приём по адресу:

г. Москва, ул.Маросейка, д.6-8, стр. 4

Дерматовенеролог (взрослый), Дерматовенеролог (детский), Косметолог
Приём по адресу:

г. Москва, Проспект Маршала Жукова, д.38 к.1

Дерматовенеролог (взрослый), Дерматовенеролог (детский), Ударно- волновая терапия
Приём по адресу:

г. Москва, 2-й Боткинский проезд, д. 8

Дерматовенеролог (взрослый), Дерматовенеролог (детский)
Приём по адресу:

г. Москва, 2-й Боткинский проезд, д. 8

Дерматовенеролог (взрослый), Дерматовенеролог (детский)
Приём по адресу:

г. Рязань, ул. Праволыбедская, д. 40

Дерматовенеролог (взрослый), Дерматовенеролог (детский)
Приём по адресу:

г. Москва, ул.Маросейка, д.6-8, стр. 4

Дерматовенеролог (взрослый), Дерматовенеролог (детский), Косметолог
Приём по адресу:

г. Москва, ул.Маросейка, д.6-8, стр. 4

Дерматовенеролог (взрослый), Дерматовенеролог (детский), Косметолог
Приём по адресу:

г. Москва, ул.Маросейка, д.6-8, стр. 4

Дерматовенеролог (взрослый), Дерматовенеролог (детский), Косметолог
Приём по адресу:

г. Москва, ул. 1-ая Владимирская, д.27, к 2.

Дерматовенеролог (взрослый), Дерматовенеролог (детский), Косметолог
Приём по адресу:

г. Москва, Проспект Маршала Жукова, д.38 к.1, г. Москва, ул.Псковская, д.9, к. 1
![]()
Приём по адресу:

г. Рязань, ул. Праволыбедская, д. 40

Дерматовенеролог (взрослый), Дерматовенеролог (детский), Косметолог
Приём по адресу:

г. Москва, ул. 1-ая Владимирская, д.27, к 2.

Дерматовенеролог (взрослый), Дерматовенеролог (детский), Косметолог, Трихолог
Приём по адресу:

г. Рязань, ул. Праволыбедская, д. 40, г. Рязань, ул. Пирогова, д.4

Дерматовенеролог (взрослый), Дерматовенеролог (детский)
Приём по адресу:

г. Рязань, ул. Праволыбедская, д. 40

Дерматовенеролог (детский), Косметолог
Приём по адресу:

г. Москва, Проспект Маршала Жукова, д.38 к.1
Распространенные виды
Дерматозы могут отличаться причинами возникновения, симптомами и возможными осложнениями. С некоторыми заболеваниями дерматологи сталкиваются чаще в своей практике.
- Группа воспалительных заболеваний кожи (дерматиты). У многих людей возникает аллергический дерматит из-за реакции иммунной системы на определенные вещества (аллергены). Также дерматиты могут быть обусловлены инфекциями, воздействием химических раздражителей, эндокринными болезнями и другими патологическими состояниями.
- Псориаз – хроническая воспалительная патология кожи неинфекционного характера. В течение многих лет врачам не была известна причина возникновения псориаза, однако новые исследования позволили связать этиологию этого недуга с нарушением функций иммунной системы. Заболевание проявляется многочисленными кожными высыпаниями в виде папул и бляшек. Первые симптомы обычно возникают у взрослых пациентов.
- Экзема – воспаление кожного покрова, характеризующееся появлением разнообразных высыпаний. Экзема нередко возникает на фоне патологий внутренних органов. Внешние химические воздействия также могут вызывать воспалительную реакцию.
- Чесотка – паразитарная инфекция, возникающая при проникновении чесоточного клеща в поверхностные слои кожи. Заболевание проявляется зудом, появлением сыпи и гнойников.
Многие дерматозы имеют схожие симптомы, поэтому уточнить диагноз может только врач с помощью специальных обследований.
Причины возникновения
Дерматозы могут возникать из-за влияния внешних и внутренних факторов. Внешние воздействия чаще всего представлены химическими раздражителями, влияющими на состояние кожи. Заболевания внутренних органов также могут влиять на состояние кожного покрова. Немаловажную роль в этиологии играют наследственные факторы, обуславливающие повышенную чувствительность тканей к определенным воздействиям. Причины развития некоторых форм дерматоза до сих пор остаются малоизученными.
- Особенности работы иммунной системы. В норме иммунитет защищает организм от воздействия болезнетворных агентов. Клетки иммунной системы присутствуют в коже, поскольку именно эта анатомическая область в первую очередь сталкивается с патогенами. В некоторых случаях иммунитет имеет повышенную чувствительность к определенным веществам, вроде пыльцы, пыли или шерсти животных. Контакт кожи с такими веществами приводит к возникновению аллергической реакции. Воспаленный эпидермис начинает зудеть.
- Аутоиммунные патологии. При нарушении работы иммунной системы клетки начинают атаковать здоровые ткани. У пациента возникает воспалительная реакция, сопровождающаяся покраснением и отеком кожи. Характерным примером аутоиммунного дерматоза является псориаз.
- Нарушение гормонального фона. В норме эндокринные факторы контролируют развитие кожного покрова. Недостаток или избыток определенных гормонов может приводить к возникновению дерматоза. Так, у подростков во время полового созревания изменяется гормональный фон, в результате чего часто появляются кожные высыпания.
- Нарушение обмена веществ. Строение отделов кожи зависит от постоянного поступления важных компонентов в клетки. Недостаток определенных витаминов или минеральных веществ может стать причиной ломкости ногтей или шелушения кожи.
- Воздействие патогенных микроорганизмов. Бактерии, грибки, вирусы и простейшие могут воздействовать на кожу и вызывать инфекционный дерматоз.
- Неконтролируемый прием лекарственных препаратов. Так, использование антибиотиков увеличивает чувствительность кожи к солнечному свету. Некоторые обезболивающие средства также негативно влияют на состояние кожи.
Уточнение причины дерматоза важно для подбора эффективной терапии.
Факторы риска
Помимо непосредственных причин возникновения патологии, врачи учитывают влияние дополнительных факторов, связанных с наследственностью, образом жизни и индивидуальным анамнезом пациента.
Возможные факторы риска:
- Избыточное ультрафиолетовое воздействие.
- Использование средств личной гигиены, неблагоприятно влияющих на кожу.
- Недостаточная гигиена кожи.
- Генетические нарушения (например, буллезный эпидермолиз.)
- Аллергический анамнез. Если человек страдает от аллергии, риск возникновения дерматоза увеличивается.
- Заболевания, ассоциированные с высоким риском возникновения патологии кожи: бронхиальная астма, застойная сердечная недостаточность, ВИЧ-инфекция.
- Профессиональная деятельность, обуславливающая постоянный контакт с химикатами и другими раздражителями.
- Возраст. Воспалительные дерматозы чаще возникают у детей и молодых пациентов.
- Гормональные изменения у подростков, беременных женщин и других категорий пациентов.
Учет факторов риска помогает дерматологам назначать профилактические мероприятия.
Симптомы
Проявления дерматозов разнообразны и противоречивы. Наиболее характерным симптомом кожной патологии является зудящая сыпь. У пациента могут появляться мелкие красные пятна, волдыри, папулы, бородавки, мелкие опухоли и другие патологические кожные структуры. Характер высыпаний помогает врачам уточнять причину заболевания.
Другие возможные симптомы:
- Покраснение и отек кожи.
- Появление гнойников.
- Пузырные образования.
- Сильное шелушение кожи.
- Ломкость ногтей и выпадение волос.
- Избыточная сухость кожи.
- Появление корки.
- Постоянная усталость.
- Снижение работоспособности.
- Нарушение сна.
Косметические дефекты, возникающие при дерматитах, негативно влияют на психическое состояние человека. Некоторые заболевания, проявляющиеся обильными угревыми высыпаниями, трудно поддаются лечению, поэтому пациенты вынуждены адаптироваться к своему внешнему виду.
Диагностика
При появлении симптомов заболевания кожи необходимо записаться на прием к дерматологу. Во время консультации врач расспросит пациента о жалобах и соберет анамнестическую информацию для обнаружения факторов риска дерматоза. Затем проводится общий осмотр кожи, позволяющий выявить характерные клинические признаки патологии. Для уточнения диагноза дерматологу необходимы результаты инструментальных и лабораторных исследований.
- Лабораторные исследования крови. В процедурном кабинете медсестра производит забор венозной крови и отправляет материал в лабораторию. Специалисты оценивают соотношение и количество форменных компонентов, а также изучают биохимические показатели крови. Анализ крови позволяет обнаружить признаки инфекции, аутоиммунного воспаления или другой патологии.
- Дерматоскопия. С помощью специального аппарата врач получает увеличенное фото пораженного участка кожи и изучает особенности высыпаний. Дерматоскопия важна для проведения дифференциальной диагностики и исключения опасных заболеваний, вроде меланомы.
- Лабораторное исследование экссудата. Специалист производит забор выделений гнойников или других кожных образований. Полученный материал изучается в лаборатории для обнаружения патогенных микроорганизмов или признаков воспаления.
- Гистологическое исследование кожи. Биопсия проводится при необходимости исключения онкологии.
- Проведение аллергических тестов. Врач помещает микроскопические частицы раздражителя на кожу и следит за состоянием тканей. Это исследование необходимо для поиска источника аллергии.
При необходимости дерматолог может назначить дополнительные исследования, включая общий анализ мочи. Своевременная запись к врачу помогает быстро уточнить причину высыпаний и подобрать эффективное лечение.
Мы разработали для Вас специальные годовые программы наблюдения за здоровьем.
Услуги каждого пакета ориентированы на поддержание здоровья и профилактику болезней.
Годовые медицинские программы для детей
Детские годовые программы НИАРМЕДИК созданы для того, чтобы помочь родителям вырастить здорового ребенка! Программы разработаны для детей разного возраста и гарантируют качественную медицинскую помощь без очереди.
Годовые медицинские программы для взрослых
Взрослые годовые программы "С заботой о себе" разработаны для тех, кто ответственно подходит к своему здоровью. Программы включают: консультации терапевта, а также самых востребованных врачей-специалистов.
Программа ведения беременности
Сеть клиник НИАРМЕДИК предлагает будущей маме программу ведения беременности "Жду тебя, малыш!". Программа разработана с учетом передовых международных стандартов здравоохранения.
Методы лечения
Полиморфные кожные образования, характерные для определенных видов дерматоза, возникают по разным причинам, поэтому лечение подбирается после проведения диагностики. Чаще всего дерматолог назначает медикаментозную терапию. Дерматолог учитывает возможные противопоказания перед подбором терапии.
Часто назначаемые препараты:
- Кортикостероиды – лекарственные средства, облегчающие воспалительную реакцию.
- Антибиотики – препараты, уничтожающие патогенные микроорганизмы.
- Антисептики для наружного применения.
- Антигистаминные средства – медикаменты, предотвращающие развитие аллергической реакции и поражения кожи.
- Различные иммуносупрессоры, подавляющие аутоиммунные реакции.
Перечисленные лекарственные средства могут быть назначены в виде мазей, гелей, таблеток или растворов для внутривенного введения. Местное применение кортикостероидов позволяет уменьшить риск формирования побочных эффектов. Дополнительные способы лечения включают оперативные вмешательства и физиотерапию. В большинстве случаев дерматолог назначает пациенту гипоаллергенную диету и витаминные добавки. Соблюдение рекомендаций врача позволяет предупредить развитие рецидива.
Читайте также:


