Вирус герпеса в плаценте
Состояние фетоплацентарной системы при высоком риске внутриутробного инфицирования плода: Литература
Научный центр акушерства, гинекологии и перинатологии РАМН, Москва
Проблемы репродукции, 3-1999, с.37-40
Генитальная герпетическая инфекция приводит к развитию хронической плацентарной недостаточности, степень тяжести которой зависит от времени, частоты и длительности рецидивов заболевания. Изменения в плаценте характеризуются наличием как деструктивных, так и компенсаторных процессов, степень сохранности которых определяет дальнейшее развитие и состояние плода. Беременных с данной патологией следует относить к группе высокого риска по возможности развития плацентарной недостаточности. Выявленные морфологические изменения последа позволяют своевременно начать патогенетически обоснованную терапию новорожденных, что способствует снижению частоты тяжелых форм неонатального герпеса.
Плацентарная недостаточность - синдром, обусловленный морфофункциональными изменениями и представляющий собой результат сложной реакции плода и плаценты на различные патологические состояния материнского организма. В его основе лежат нарушения компенсаторно-приспособительных механизмов фетоплацентарного комплекса на молекулярном, клеточном и тканевом уровнях. При этом наблюдаются нарушения транспортной, трофической, эндокринной, метаболической, антитоксической функций плаценты, лежащие в основе патологии плода и новорожденного [3, 8, 12].
Общепризнанно, что плацентарная недостаточность - симптомокомплекс, сопровождающий практически все осложнения беременности. Его частота у пациенток с вирусной и бактериальной инфекцией составляет в среднем 50-60% [1, 6, 10].
Степень и особенности влияния патологических факторов и состояний беременной на плаценту и плод зависят не только от срока гестации, длительности воздействия, но также от состояния компенсаторно-приспособительных механизмов в фетоплацентарной системе. Последнее позволило на основе морфологических изменений в плаценте выделить относительную и абсолютную недостаточность плаценты.
Особого внимания заслуживают инфекции, возбудители которых активно размножаются в плаценте, повреждая ее [4, 13]. Среди них большое внимание уделяется генитальной герпетической инфекции как одной из наиболее часто встречаемых и имеющей тенденцию к быстрому росту во всем мире [2, 6, 9]. Возбудителю этой инфекции отводят определенную роль в нарушении эмбриогенеза, этиологии спонтанных абортов, преждевременных родов, развитии плацентарной недостаточности, врожденной патологии новорожденных, считая это результатом внутриутробной вирусной инфекции [1, 3]. Взгляд на этот возбудитель как на исключительно латентный вирус пересмотрен и признана его этиологическая роль в развитии заболеваний матери, плода и новорожденного. Общепризнанно, что наиболее частой причиной патологического состояния плода является нарушение функции плаценты [5, 7]. Первичный эпизод генитального герпеса , совпавший с беременностью, а также активация латентной инфекции чреваты проникновением вируса в плаценту, воздействием на нее с развитием деструктивных процессов и как следствие этого - плацентарной недостаточностью, степень выраженности которой зависит от уровня развития компенсаторно-приспособительных реакций в системе мать-плацента-плод [4, 6, 13]. Особенности строения плаценты позволяют вирусам размножаться в ней в больших количествах. Характер изменений в последе зависит как от патогенности возбудителя и способа его размножения, так и от состояния макроорганизма, длительности течения инфекционного процесса и путей инфицирования [2, 8, 12].
Цель настоящего исследования - изучение роли вируса простого герпеса в генезе плацентарной недостаточности и определение специфических изменений в плаценте женщин с генитальной герпетической инфекцией.
Материал и методы
Проведен анализ течения беременности у 104 женщин с генитальной герпетической инфекцией в сопоставлении с функциональным состоянием фетоплацентарного комплекса и морфологическими особенностями последа. Из них у 6 - первичный эпизод генитального герпеса совпал с данной беременностью (сведения об особенностях течения беременности и родов у этих женщин получены путем выкопировки историй родов).
У всех пациенток были изучены данные общего, акушерского и гинекологического анамнеза, проведены общепринятые методы обследования. Состояние иммунной системы оценивали по концентрации иммуноглобулинов трех основных классов A, M, G и содержанию различных субпопуляций Т-лимфоцитов. Для выявления ДНК инфекционного агента использовали метод точечной гибридизации (дот-гибридизации) с применением ДНК-зонда, меченного биотином. Материалом для исследования служили соскобы эпителия вульвы, влагалища, цервикальная слизь.
На протяжении всей беременности проводился ультразвуковой скрининг. Для выявления пороков развития плода и изменений в плаценте, характерных для вирусной инфекции, во II и III триместрах гестации основное внимание уделялось биометрии плода, а также расположению, толщине и структуре плаценты, количеству околоплодных вод. Кровоток в сосудах системы мать- плацента-плод определялся методом Доплера в аорте плода, артерии пуповины и маточной артерии. Для наблюдения за состоянием плода проводилась антенатальная кардиотокография.
Течение раннего неонатального периода было оценено у 97 новорожденных. У всех новорожденных исследовали слизь из зева на наличие вируса простого герпеса, проводили ультразвуковое исследование головного мозга, изучали иммунный статус.
При морфологическом исследовании были изучены последы (плацента, плодные оболочки, пуповина), полученные от 97 родов и 2 самопроизвольных выкидышей в 21 и 26 нед гестации. Применялись макроскопический, морфометрический, гистологический, иммуногистохимический (основанный на выявлении антигенов вируса простого герпеса типов 1 и 2 с помощью флюоресцирующих сывороток), патоморфологический методы исследования.
Результаты и обсуждение
Возраст пациенток колебался от 19 до 40 лет и составил в среднем 28,2 1,1 года. Из 104 обследованных женщин первобеременных было 28, повторнобеременных - 76, первородящих - 71, повторнородящих - 26. По нашим данным, подавляющее большинство женщин ранее наблюдались и лечились по поводу гинекологических заболеваний, среди которых превалировали кольпиты (69,8%), эктопии шейки матки (49,2%), хронические сальпингоофориты (50,7%), хронический эндометрит (19,4%). Частота первичного бесплодия составила 12,4%, вторичного - 16,2%. У 30,6% пациенток были указания в анамнезе на привычное невынашивание беременности . По данным разных авторов [1, 7, 10], частота выявления герпеса гениталий составляет 47-67% при целенаправленном обследовании женщин с невынашиванием беременности . Неразвивающиеся беременности отмечены в анамнезе у 16,2%. Наши данные подтверждают мнение A.Mindel [9] о том, что генитальный герпес является одной из ведущих причин, приводящих к привычному невынашиванию беременности. Течение данной беременности характеризовалось обострением генитального герпеса в 51,5% случаев. Обострение в I-II триместре диагностировано в 17,1% случаях, в III триместре - в 28,2%. Обострения на протяжении всей беременности встречались в 4,8% случаях. Частые рецидивы генитального герпеса (3 раза и более) диагностированы в 11,6% случаях, рецидивы от 1 до 3 раз за беременность встречались у 40,3% женщин. Длительность рецидивов заболевания составляла в среднем 3-5 дней, более длительные (8-10 дней) рецидивы имели место в 6,7% случаях.
Одной из главных особенностей течения беременности у данного контингента больных являлась высокая частота угрозы прерывания беременности, особенно на ранних сроках (28,1%). Самопроизвольные выкидыши в I триместре произошли лишь при атипичной форме генитального герпеса у 6% женщин. Неразвивающаяся беременность отмечалась у 2%. Частота угрозы прерывания во II триместре была почти в 2 раза ниже (15,4%) по сравнению с I триместром, что согласуется с данными М.А. Власовой и соавт. [1], в соответствии с которыми данная патология при герпетической инфекции составляет 54% в ранние сроки и 25% - в более поздние сроки. В III триместре была выявлена высокая частота угрозы преждевременных родов (25,2%).
В I триместре беременности при помощи ультразвукового исследования выявлены 2 (1,9%) неразвивающиеся беременности. Во II триместре обращалось внимание на длину шейки матки, что позволило нам выявить начальные признаки истмико-цервикальной недостаточности и своевременно провести ее хирургическую коррекцию в 4 (3,9%) наблюдениях. Самопроизвольные выкидыши во II триместре беременности произошли у 2 беременных с первичным эпизодом генитального герпеса.
В III триместре при ультразвуковом исследовании выявлен кальциноз плаценты различной степени выраженности (42,4%), задержка внутриутробного развития плода с отставанием от гестационного срока на 2 нед (10,1%) и на 3-4 нед (3%), многоводие (13,4%), маловодие (14,5%), кисты плаценты (3,9%), преждевременное созревание плаценты (22,1%). Доплерометрическое исследование позволило в 17,5% случаев выявить нарушения со стороны фето- и маточно-плацентарного кровотока. Признаки внутриутробного страдания плода по данным антенатальной кардиотокографии выявлены в 21,6% случаев. При проведении интранатальной кардиотокографии начавшаяся острая гипоксия плода была диагностирована в 8,2% случаев, что явилось показанием для экстренного родоразрешения. Всего у 104 пациенток произошло 97 родов и 7 самопроизвольных выкидышей. В 75 (77,3%) случаях роды были своевременными, в 22 (22,7%) - преждевременными, в 45,4% произведено абдоминальное родоразрешение, в 54,6% роды проводились через естественные родовые пути.
Проведено морфологическое исследование 97 последов с подтвержденной клинико-лабораторно генитальной герпетической инфекцией. Характерными особенностями герпетических плацентитов являлись гигантоклеточный метаморфоз децидуальных клеток базальной пластинки, трофобласта ворсин, стромы, амниона, сосудистых стенок с наличием в ядрах пораженных клеток базофильных включений и антигенов вируса, дающих специфическое свечение при реакции с флюоресцирующими антителами к вирусу простого герпеса типов 1 и 2; патологическая незрелость плаценты в виде диссоциированного развития ворсинчатого хориона; воспалительные изменения во всех слоях плаценты с выраженной лимфоидно-плазмоцитарной и лимфоидно-макрофагальной инфильтрацией в базальной пластинке, хорионе и экстраплацентарных оболочках, неспецифические изменения, связанные с циркуляторными расстройствами, и инволютивно-дистрофические процессы.
При морфологическом исследовании плацент детей, родившихся в удовлетворительном состоянии и массой тела более 3000 г, выявлены, наряду с нарушением их созревания, повреждением и воспалением, хорошо развитые компенсаторно-приспособительные процессы. Основная масса терминальных ворсин была хорошо васкуляризирована. Морфометрически установлено, что 6,0 0,95% терминальных ворсин были бессосудистыми, 12,2 1,4% ворсин содержали 1-2 капилляра, 51,8 2,4% - 3-5 капилляров, 14,6 1,1% - 6-10 капилляров и 15,4 0,94% - более 10 капилляров. Это свидетельствовало о значительной гиперваскуляризации терминальных ворсин, что обеспечило хорошее внутриутробное развитие плода. Кроме того, отмечался сравнительно низкий коэффициент плотности расположения ворсин (2,41 0,08), отражающий наличие большого объема материнской крови в интервиллезном пространстве к моменту родов. Хорошо была представлена пролиферация синцитиотрофобласта с образованием синцитиальных почек и синцитиальных мостиков. Описанные изменения указывали на наличие компенсированной формы относительной плацентарной недостаточности.
При морфологическом исследовании последов детей, родившихся с явлениями гипотрофии, наряду с характерными изменениями и различной степени выраженности компенсаторно-приспособительными реакциями, имелась явная редукция сосудистого русла ворсинчатого хориона. Это сочеталось с повышением коэффициента плотности ворсин, который составил 4,09 0,06, и как следствие этого объем материнской крови в межворсинчатом пространстве был уменьшен. Эти изменения соответствовали относительной субкомпенсированной форме плацентарной недостаточности.
При морфологическом исследовании плаценты после самопроизвольных выкидышей наряду с выраженными альтеративными и воспалительными изменениями отмечались резкая задержка развития ворсинчатого хориона, выраженный продуктивный васкулит, что сочеталось со слабовыраженными компенсаторно-приспособительными процессами и свидетельствовало о тяжелом герпетическом поражении плаценты с явлениями декомпенсированной формы хронической плацентарной недостаточности. При патологоанатомическом вскрытии наиболее тяжелые изменения констатированы в головном мозге. Такая патология, как очаговый или диффузный менингоэнцефалит и истинные порэнцефалические кисты, указывали на трансплацентарное прохождение вируса в ранний фетальный период. Патогномоничным для герпетической инфекции являлось наличие некротических изменений в органах и тканях, а также гигантоклеточный метаморфоз эпителиальных и нервных клеток.
Проведенные нами исследования показали высокую эффективность иммуноглобулинотерапии, проводившейся под контролем иммунного статуса по схеме, применяемой в отделении ведения беременных с высоким инфекционным риском центра (по 250 мг на 1 кг массы тела беременной через день внутривенно капельно всего на курс лечения 3 раза). Два-три курса данной терапии проведены 37 (37,1%) беременным. Необходимо отметить, что своевременно проведенная беременным иммуноглобулинотерапия способствовала более полной реализации компенсаторно-приспособительных возможностей последа. Это было обусловлено частичной нейтрализацией цитопатогенного действия вирусов. Это касалось не только вируса простого герпеса, но и ассоциирующих с ним респираторных вирусов и бактерий. Известно, что иммуноглобулин способен вызывать агглютинацию и преципитацию бактериальных возбудителей, нейтрализацию их токсинов, усиливать фагоцитарную активность нейтрофиллов и макрофагов [6]. Развернутые пролиферативные изменения в синцитиотрофобласте и сосудистом русле ворсин в центральной, парацентральной и периферической частях плаценты сочетались с увеличением количества терминальных ворсин, содержащих по 5-6 синцитиокапиллярных мембран. Это увеличивало общую поверхность диффузии и способствовало усилению трансплацентарного обмена веществ. На этом фоне отмечалось рождение детей с массой тела более 3000 г, в удовлетворительном состоянии и с нормальным развитием в периоде новорожденности. Мы считаем целесообразным проводить 3 курса иммуноглобулинотерапии в I, II триместрах беременности и за 10-14 дней до предполагаемого срока родов. Отсутствие данной терапии обусловливало наличие более развернутой картины поражения последа, что оказывало неблагоприятное влияние на течение беременности, состояние плода и новорожденного. Трудности в диагностике рецидивов и правильной оценке тяжести течения атипичной формы герпетической инфекции, а также отсутствие в связи с этим своевременной иммуноглобулинотерапии привели к инфекционному заболеванию у 41,3% детей.
Генитальная герпетическая инфекция приводит к развитию хронической плацентарной недостаточности, степень тяжести которой зависит от времени, частоты и длительности рецидивов заболевания. Изменения в плаценте характеризуются наличием как деструктивных, так и компенсаторных процессов, степень сохранности которых определяет дальнейшее развитие и состояние плода.
Беременных с данной патологией следует относить к группе высокого риска по возможности развития плацентарной недостаточности. В план обследования пациенток с данной патологией должны быть включены современные методы диагностики состояния фетоплацентарного комплекса и морфологическое исследование последа. Выявленные морфологические изменения последа позволяют своевременно начать патогенетически обоснованную терапию новорожденных, что способствует снижению частоты тяжелых форм неонатального герпеса.
1. Власова М.А., Островская О.В., Львов Н.Д., Никитина А.А. Влияние бессимптомного генитального герпеса на течение и исход беременности. Вопр вирусол 1991; 36: 6: 501- 503.
2. Козлова В.И., Пухнер А.Ф. Вирусные, хламидийные и микоплазменные заболевания гениталий: Руководство для врача. М: Авиценна, ЮНИТИ 1995; 85-141.
3. Кудашов Н.И. Клинико-диагностические аспекты внутриутробной герпесвирусной инфекции у новорожденных. Вестн акуш и гинекол 1993; 1-2: 5-12.
4. Мельникова В.Ф. Патологическая анатомия поражений последа, вызванных вирусами (респираторным и простого герпеса) и микоплазмами. Дис. . докт. мед. наук. Санкт-Петербург 1992.
5. Мельникова В.Ф., Аксенов О.А. Инфекционные плацентиты, особенности плаценты как иммунного барьера. Арх патол 1993; 55: 5: 78-81.
6. Сухих Г.Т., Ванько Л.В., Кулаков В.И. Иммунитет и генитальный герпес. Н. Новгород: Изд-во НГМА, 1997; 224.
7. Brocklehurst P., Carney O., Ross E., Mindel A. The management of reccurent genital herpes infection in pregnancy: a postal sarvey of obstetric practice. Brit J Obstet Gynaec 1995; 102: 791-794.
8. Hyde S.R., Giacoia G.P. Congenital herpes infection; placental and umbilical cord findings. Obstet and Gynec 1993; 81: 5: 852-855.
9. Mindel A. Genital herpes - the forgotten epidemic. The Journal of International Herpes Management Forum. 1994; 1: 39-48.
10. Mindel A. HSV in pregnancy and neonates. World STL/AIDS Congress, Singapore 1995; 24.
Целью исследования явилось изучение патоморфологических изменений в последе при герпетической инфекции. Проведен анализ патоморфологаческого исследования 97 последов у пациенток с генитальной герпетической инфекцией в сопоставлении с особенностями течения беременности, состояния их плода и новорожденного. Выявлено, что наличие генитальной герпетической инфекции приводит к выраженным изменениям в плаценте, особенно при атипичной форме и при ассоциации с другими вирусами или бактериальной флорой, что, в свою очередь, способствует развитию инфекционных заболеваний у новорожденных. Своевременная комплексная поэтапная реабилитация приводит к снижению числа осложнений во время беременности и к более благоприятному прогнозу для плода и новорожденного. 3.С. Зайдиева, В.Л. Тютюнник, О.В. Данченко
Научный центр акушерства, гинекологии и перинатологии РАМН
(директор центра - академик РАМН, проф. В.И. Кулаков), Москва.
В настоящее время генитальной герпетической инфекции придается большое значение [4, 9, 13]. Возбудителю этой инфекции отводится определенная роль в развитии спонтанных абортов и преждевременных родов, а также в нарушении эмбриогенеза и в возникновении врожденной патологии новорожденных как результате внутриутробной вирусной инфекции [2, 3, 7, 10, 11]. В развитии герпетических заболеваний половых органов основная роль принадлежит вирусу простого герпеса, единственным резервуаром которого являются зараженные люди, которые распространяют данный вирус среди населения [4, 6]. Генитальный герпес относится к заболеваниям, передаваемым половым путем (в 99,9% случаев) [13]. Аутоинокуляция может наблюдаться в тех случаях, когда больной сам переносит вирус из очага инфекции на незараженные части тела. Вертикальный путь передачи возможен в случае трансплацентарного инфицирования плода [1, 5, 10, 12]. Попав в организм человека, вирус простого герпеса сохраняется в нем на протяжении всей жизни, периодически вызывая болезни различной тяжести. Рецидивы заболевания наступают в результате периодически возникающего иммунодефицита у практически здоровых людей под влиянием провоцирующих факторов. Рецидивирующий характер генитальный герпес приобретает у трети инфицированных людей [4, 8]. Заражение герпесом возможно не только в острой стадии заболевания, но и в стадии глубокой ремиссии [2, 3, 13]. Знание принципов отбора пациентов, нуждающихся в углубленном обследовании с целью верификации диагноза генитального герпеса, позволяет в значительной мере повысить эффективность профилактических мероприятий, направленных на предупреждение внутриутробной инфекции.
Герпетическая инфекция - наиболее частое вирусное заболевание при беременности [2, 3, 5, 7, 8]. В последние годы наблюдается рост числа больных с генитальной герпетической инфекцией, представляющей значительную проблему в акушерстве и гинекологии. Единого мнения о частоте и роли герпетической инфекции во время беременности нет. По данным различных авторов, генитальный герпес у беременных встречается в 7-66% случаев [1, 4, 6, 11]. До настоящего времени нет единой точки зрения относительно акушерской тактики ведения беременности и родов у этих женщин. Способ родоразрешения пациенток остается дискутабельным, поскольку от него может зависеть передача инфекции от матери новорожденному во время родового акта. В литературе отсутствуют четкие представления о влиянии герпетической инфекции на морфофункциональное состояние фетоплацентарного комплекса. С учетом изложенного, целью настоящего исследования явилось изучение патоморфологических изменений в последе при герпетической инфекции.
В данной работе проведен анализ результатов патоморфологического исследования 97 последов у пациенток с генитальной герпетической инфекцией в coпоставлении с особенностями течения беременности, состоянием плода и новорожденного.
В зависимости от особенностей клинического течения генитального герпеса все обследуемые женщины были распределены на 2 группы. В 1-ю группу пошла 51 беременная с типичным течением хронической рецидивирующей герпетической инфекции, 2-ю группу составили 46 беременных с атипичным ее течением. Возраст пациенток колебался от 19 до 38 лет и составил 30,2+1,2 года. Первобеременных было 19, повторнобеременных - 78.
Были проведены тщательный сбор анамнеза, жалоб, клиническое и вирусологичегкое обследование пациенток, комплексная оценка фетоплацентарного комплекса. Обращало на себя внимание большое число гинекологических заболеваний воспалительного характера у 62 (63,9%) пациенток и бесплодия - у 32 (32,9%), а также самопроизвольных выкидышей в анамнезе - у 71 (73,1%) женщины.
Выявление вируса простого герпеса в слизи цервикального канала проводили методами флюоресцирующих антител (МФА), иммунофлюоресцентного анализа (ИФА), ДНК-гибридизации и полимеразной цепной реакции (ПЦР), основанными на обнаружении вируса или антигенов вируса простого герпеса, а также определении уровня антител, которые позволяет судить о рецидиве заболевания.
При патоморфологическом исследовании применялись
макроскопический метод (определение состояния плаценты, плодовых оболочек и пуповины, характеристика видимых в них изменений);
морфометрический (определялся объем видимых макроскопических изменений с помощью планиметрии);
гистологический (окраска парафиновых срезов гематоксилином и эозином и по Ван-Гизону);
иммуно-гистохимический (определение наличия антигенов вирусов простого герпеса 1-го и 2-го типов в соскобах-отпечатках поверхности плаценты.
Препараты просматривались в люминесцентном микроскопе "Люмам-2". Соскоб из патологически измененных мест в последе наносился в виде двух тонких мазков диаметром 10 мм на поверхность чистого обезжиренного предметного стекла (расстояние между мазками не менее 30 мм), высушивался на воздухе и фиксировался этанолом (-20 o С) в течение 10-15 мин. Фиксированные мазки наносились раздельно с помощью микропипетки по 30 мкл "Герпефлурана-1 и 2" и помещались во влажную камеру на 30 мин при температуре 37 o С. Затем препараты промывались дистиллированной водой и высушивались на воздухе. Заключались и просматривались в люминесцентном микроскопе при комбинации светофильтров СЗ 24-3, Фет-2, БС 8-3, при использовании окуляра х10 объектива с масляной иммерсией х90. Препараты оценивались только в том случае, если мазок содержал в поле зрения 5-6 клеточных элементов. Клетки, содержащие вирусспецифический антиген, окрашивались полностью либо частично по периферии. Флюоресценция яблочно-зеленая, гранулярная. Неинфицированные эпителиальные клетки, а также клетки крови окрашивались в красный цвет.
Полученные результаты были статистически обработаны.
Анализ течения данной беременности у обследуемых пациенток показал, что самым частым осложнением была угроза ее прерывания. Аналогичные сведения приводятся и в работах других исследователей [1, 4, 7, 9]. У пациенток 1-й группы угроза прерывания в I и II триместрах отмечалась статистически достоверно чаще (62,7%), чем у пациенток 2-й группы (47,8%) (р
Во время беременности иммунная система женщины зачастую ослаблена, в связи с чем представительницы прекрасной половины человечества особенно подвержены негативному воздействию различного рода инфекций, в том числе спровоцированных цитомегаловирусом, а также вирусом простого герпеса. Многих беременных, в первую очередь, беспокоит вопрос о том, какое влияние могут оказать эти инфекции на развитие плода.
Цитомегаловирусная инфекция (Далее – ЦМВИ) и инфекция, вызванная вирусом простого герпеса (Далее – ВПГ), относятся к группе внутриутробных инфекций, традиционно объединяемых аббревиатурой TORCH: Т – токсоплазмоз, R – rubella (краснуха), С – цитомегалия (цитомегаловирусная инфекция), Н – герпес.

«Для самой беременной эти инфекции в целом опасности не представляют, опасной является передача возбудителей плоду с последующим развитием внутриутробного заболевания, исходом которого могут быть внутриутробная гибель плода, рождение ребёнка с тяжёлой, нередко несовместимой с жизнью, патологией", - отмечает Михаил Лебедев, врач-эксперт Центра молекулярной диагностики ЦНИИ Эпидемиологии Роспотребнадзора.
Наиболее серьезную угрозу для плода представляет инфекция, впервые возникшая во время данной беременности, так называемое первичное инфицирование. Напомним, что существуют три основных пути инфицирования ЦВМИ и ВПГ:
По мнению эксперта Центра молекулярной диагностики, вероятность передачи плоду наивысшая при инфицировании матери на поздних сроках беременности. Именно в конце третьего триместра неослабленный вирус способен практически беспрепятственно проникнуть сквозь плаценту, оказав негативное воздействие на плод. Но тяжесть возможного поражения плода при первичном инфицировании беременной максимальна на ранних сроках беременности.
Риск передачи плоду в случае ЦМВИ составляет 40-50%. При инфекции, вызванной вирусом простого герпеса, максимальный риск инфицирования плода - 70%. Этот риск, как правило, возникает за несколько дней или за месяц до родов.
Наличие подобных антител свидетельствует об отсутствии риска передачи инфекции плоду (плод защищён материнскими антителами). При реактивации хронической инфекции у матери инфицирование плода в крайне редких случаях все же возможно. Например, риск передачи ЦВМИ составляет не более 1%. Однако стоит отметить, что развитие внутриутробного заболевания плода крайне маловероятно.
Итак, основную группу риска по развитию внутриутробных инфекций представляют неинфицированные беременные, у которых, соответственно, отсутствуют антитела IgМ и IgG. Причём, чем меньше срок беременности, тем более серьезными могут быть последствия для плода.
Неотъемлемым элементом мониторинга развития плода является пренатальная диагностика. Наш эксперт Михаил Лебедев считает, что в скрининге герпес-вирусных инфекций должны использоваться серологические методы диагностики - выявление специфических антител класса IgМ и IgG методом иммуноферментного анализа (ИФА) с обязательным определением индекса авидности IgG.
Авидность IgG определяет степень прочности соединения антител с антигеном, где индекс авидности IgG - маркёр давности инфекционного процесса. Выявление низкоавидных IgG свидетельствует о том, что первичное инфицирование произошло недавно (острая первичная инфекция), и есть угроза передачи плоду. Выявление высокоавидных IgG свидетельствует о наличии хронической (латентной) инфекции, риск передачи плоду минимален. Отсутствие антител IgM и IgG в организме беременной, как отмечалось ранее, говорит о том, что женщина не была инфицирована ранее и входит в основную группу риска.
Методом прямого выявления возбудителей является полимеразная цепная реакция (ПЦР) в качественном и количественном формате, позволяющая определить вирусную нагрузку.
ПЦР при подтверждении факта первичной или реактивированной инфекции существенно дополняет серологические методы (ИФА). А для установления факта инфицирования плода и подтверждения диагноза у новорождённых молекулярно-генетические методы имеют решающее значение.
Материал предоставлен ИА SakhaNews Центром молекулярной диагностики ЦНИИЭ Роспотребнадзора.
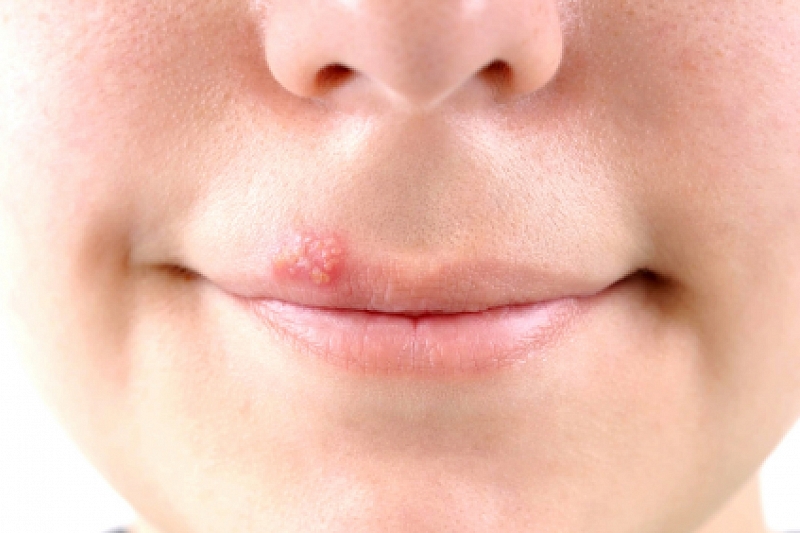
По данным Всемирной организации здравоохранения (ВОЗ), герпесвирусная инфекция занимает второе место среди вирусных заболеваний человека (на первом месте – грипп).
Заболеванию подвержены как дети, так и взрослые, независимо от пола. Инфицированность населения герпетической инфекцией очень высокая. Вирусоносительство распространено повсеместно. Проведенные за последние 10 лет эпидемиологические исследования показали, что к 15-летнему возрасту инфицировано 80 процентов детей, а к 30 годам 90 процентов населения имеют антитела к вирусам герпеса того или иного типа.
Наиболее распространены герпесвирусы первого типа (вызывает герпес на губах) и второго (является причиной генитального герпеса). Источником инфекции являются вирусоносители и больные с различными формами болезни.
Как утверждают специалисты Центра медицинской профилактики министерства здравоохранения Краснодарского края, с вирусом герпеса можно и нужно бороться, но проблема в том, что практически 80 процентов вирусоносителей даже не подозревают об этом. Мало того, даже те, кто уже знает о наличии герпеса, относятся к нему несерьезно.
А ведь герпес может нанести необратимый вред здоровью, иногда даже разрушить судьбу. Ведь беременная женщина через плаценту может передать вирус своему еще не рожденному ребенку на стадии развития важных органов и систем, а это чревато врожденными аномалиями развития плода.
– Важным принципом профилактики этого заболевания является прекращение близких контактов с больным человеком в период обострения, – рассказала главный врач краевого Центра медпрофилактики Ирина Трубицына. – Профилактика герпеса первого типа сводится к соблюдению общих правил предупреждения респираторных заболеваний, а второго – к профилактике инфекций, передающихся половым путем.
С точностью да наоборот. Герпес передается воздушно-капельным (при кашле, чихании, разговоре), контактным (при поцелуях, пользовании общей посудой, помадой) и половым путями. Возможно также заражение ребенка от матери при прохождении через родовые пути. Обычно это случается, если мать заразилась генитальным герпесом на третьем триместре беременности. При этом в ее организме не успевают произвестись антитела, которые она передает ребенку. А если есть повреждение плаценты, ребенок может заразиться в утробном периоде развития – такой герпес называется врожденным.
В действительности герпес – это самостоятельное заболевание, которое предопределяет вирус простого герпеса. Обычно он активизируется при переохлаждении, стрессе, переутомлении, обострении хронических заболеваний или снижении общего иммунитета.
- Миф 3. Если появилась сыпь на губах, простуда пошла на убыль.
Эта распространенная точка зрения, однако, не имеет ничего общего с действительностью. В реальности появление сыпи означает, что перенесенная респираторная инфекция ослабила иммунитет, и это дало вирусу герпеса возможность активно действовать.
- Миф 4. Если сыпь прошла – герпес вылечен
- Миф 5. Заразиться герпесом можно только при наличии сыпи
Действительно, в активной фазе болезни выделяется большее количество вирусных частиц и вероятность заражения более высокая. Но передача инфекции может произойти в любой момент через невидимые микротравмы кожи и слизистых оболочек.
- Миф 6. Лучшее лечение – прижигание спиртом, йодом или зеленкой
Прижигание не влияет на вирус герпеса и его активность, а вот обжечь поврежденную кожу и слизистую оболочку таким способом очень легко. Лучше аккуратно смазать сыпи антисептиком, который не содержит спирта, чтобы не присоединилась гнойная инфекция. Проявления герпеса лечат специальными противовирусными препаратами, например, ацикловиром, который препятствует размножению вируса. При частых обострениях используют лекарства, которые стимулируют иммунитет, и общеукрепляющие средства.
- Миф 7. Герпес – безопасное заболевание и поражает только кожу
Вообще-то, герпес занимает второе место по смертности от вирусных инфекций, уступая только ОРВИ. Вирус простого герпеса встраивается в геном нервных клеток, поэтому сыпь возникает в местах нервных окончаний и сопровождается сильной болью. Теоретически герпес может оказаться везде, где есть нервная ткань, а значит – практически в любом органе.
При снижении общего и местного иммунитета герпетическое воспаление может развиться в слизистой оболочке рта и гортани, роговице и конъюнктиве глаза, лимфатических узлах, внутренних половых органах, кишечнике, печени, почках, легких и центральной нервной системе. При поражении головного мозга большинство больных умирают или остаются инвалидами. Кроме того, при врожденном герпесе вероятны множественные изъяны развития и даже смерть младенца, а генитальный герпес значительно повышает риск относительно развития рака шейки матки у женщин и рака предстательной железы у мужчин.
Строго соблюдайте правила личной гигиены. Лабиальный герпес – инфекционное заболевание! Тщательно мойте руки с мылом до и после контакта с герпесом, после нанесения антивирусного крема.
Не касайтесь руками глаз! Это особенно касается женщин, поскольку они делают макияж.
Не используйте слюну для увлажнения контактных линз.
Не касайтесь участков, пораженных герпесом! Невзирая на сильные зуд и боль, ни в коем случае не касайтесь герпетической сыпи, не целуйтесь, особенно с детьми, не пользуйтесь чужой помадой и никому не одалживайте собственную, не делите одну сигарету с приятелем.
Не пытайтесь избавиться от волдырей или снять струпья во избежание попадания инфекции на другие участки тела.
Пользуйтесь отдельным полотенцем и посудой, не пейте из чужих стаканов.
Читайте также:


