Уколы при вирусной пневмонии
Помимо сбора анамнеза и физикального обследования, диагностический минимум должен включать исследования, позволяющие установить диагноз пневмонии и решить вопрос о тяжести течения и месте лечения пациента (терапевтическое отделение или реанимация). К ним относятся:
- рентгенография грудной клетки в двух проекциях;
- общий анализ крови;
- биохимический анализ крови - мочевина, креатинин, электролиты, печеночные ферменты;
- микробиологическая диагностика:
- микроскопия окрашенного по Граму препарата;
- посев мокроты для выделения возбудителя и оценки его чувствительности к антибиотикам;
- исследование гемокультуры (оптимально проводить забор двух проб венозной крови из разных вен с интервалом 30-60 минут.
При тяжелой пневмонии целесообразно исследовать газы артериальной крови (PO2, PCO2) для уточнения потребности в проведении ИВЛ. При наличии плеврального выпота следует произвести плевральную пункцию и исследовать плевральную жидкость (цитологическое, биохимическое и микробиологическое исследование).
Критерии тяжелого течения пневмонии и необходимость проведения интенсивной терапии в реанимации
При поступлении больного с внебольничной пневмонией в стационар необходимо прежде всего оценить тяжесть состояния пациента и решить вопрос о месте его лечения (терапевтическое или реанимационное отделение).
К тяжелой внебольничной пневмонии обычно относят случаи заболевания, требующие лечения в отделениях реанимации и интенсивной терапии (ОРИТ). Данное определение не совсем точно характеризует данное состояние, так как в разных странах обычно имеются различия в критериях госпитализации больных с бронхо-легочной патологией в ОРИТ. Более точным будет следующее определение тяжелой внебольничной пневмонии:
Тяжелая внебольничная пневмония - это особая форма заболевания различной этиологии, проявляющаяся выраженной дыхательной недостаточностью и/или признаками тяжелого сепсиса или септического шока, характеризующаяся плохим прогнозом и требующая проведение интенсивной терапии.
Выделение больных с тяжелой внебольничной пневмонией в отдельную группу представляется крайне важно, учитывая высокий уровень летальности, наличие, как правило, у пациентов тяжелой фоновой патологии, особенности этиологии заболевания и особые требования к антибактериальной терапии. При внебольничной пневмонии крайне важным является проведение быстрой оценки тяжести состояния больных с целью выделения пациентов, требующих проведения неотложной интенсивной терапии.
Таблица 8. Критерии тяжелого течения пневмонии
| Клинические 1 | Лабораторные 1 |
|---|---|
|
1 Для оценки пневмонии как тяжелой необходимо наличие хотя бы одного критерия
При наличии клинических или лабораторных признаков тяжелой пневмонии или симптомов тяжелого сепсиса целесообразно проводить лечения пациента в отделении реанимации.
Выбор стартовой антибактериальной терапии
У госпитализированных больных подразумевается более тяжелое течение пневмонии, поэтому целесообразно начинать терапию с парентеральных антибиотиков. Через 3-4 дня лечения при достижении клинического эффекта (нормализация температуры, уменьшение выраженности интоксикации и других симптомов заболевания), возможен переход с парентерального на пероральный способ применения антибиотика до завершения полного курса антибактериальной терапии. При легком течении пневмонии у госпитализированных больных допускается сразу назначение антибиотиков внутрь.
Рекомендации по эмпирической терапии пневмонии у госпитализированных больных представлены в таблице 9. Режим дозирования антибактериальных препаратов представлен в таблице 13.
Таблица 9. Антибактериальная терапия пневмоний у госпитализированных больных
| Особенности нозологической формы | Наиболее актуальные возбудители | Рекомендованные режимы терапии | Комментарии |
|---|---|---|---|
| Пневмония не тяжелого течения | Streptococcus pneumoniae Haemophilus influenzae Chlamydia pneumonia Staphylococcus aureus Enterobacteriaceae | Ампициллин в/в Амоксициллин/клавуланат в/в Цефуроксим в/в Цефотаксим в/в Цефтриаксон в/в | Возможна ступенчатая терапия. При стабильном состоянии пациента допускается сразу назначение препаратов внутрь. |
| Пневмония тяжелого течения | Streptococcus pneumoniae Legionella spp. Staphylococcus aureus Enterobacteriaceae | Препараты выбора: Амоксициллин/клавуланат в/в + макролид в/в Цефотаксим + макролид в/в Цефтриаксон + макролид в/в Альтернативные средства: Ранние фторхинолоны (ципрофлоксацин, офлоксацин) + цефалоспорины III поколения Новые фторхинолоны (левофлоксацин, моксифлоксацин) |
У госпитализированных больных с не тяжелой внебольничной пневмонией рекомендуется применение парентеральных аминопенициллинов или защищенных аминопенициллинов, парентеральных цефалоспоринов II-III поколения. Клинических данных о преимуществе какого-либо из указанных антибактериальных препаратов или о присоединении на первом этапе лечения макролидных антибиотиков нет.
При тяжелой внебольничной пневмонии средствами выбора являются парентерально вводимые защищенные пенициллины или цефалоспорины III поколения в комбинации с макролидами для парентерального введения (эритромицин, кларитромицин, спирамицин). Указанные комбинации перекрывают практически весь спектр потенциальных возбудителей (как типичных, так и атипичных) тяжелой пневмонии.
Имеются данные о высокой клинической эффективности парентеральных фторхинолонов (ципрофлоксацин, офлоксацин) при тяжелых внебольничных пневмониях. Однако эти препараты характеризуются слабой антипневмококковой активностью по сравнению с бета-лактамами, описаны случаи неуспеха терапии ранними фторхинолонами пневмококковой пневмонии. Вопрос о месте ранних фторхинолонов в лечении тяжелой внебольничной пневмонии окончательно не решен, более надежной является их комбинация с бета-лактамами. Потенциально перспективными являются новые фторхинолоны (левофлоксацин, моксифлоксацин) для парентерального применения, обладающие повышенной антипневмококковой активностью и перекрывающие практически весь спектр возможных возбудителей. Имеются данные контролируемых клинических исследований о возможности применения новых фторхинолонов при тяжелой внебольничной пневмонии в режиме монотерапии.
Критерии эффективности антибактериальной терапии
Первоначальная оценка эффективности антибактериальной терапии должна проводится через 48-72 часа после начала лечения. Основными критериями эффективности в эти сроки являются снижение интоксикации и температуры, отсутствие дыхательной недостаточности. Если у пациента сохраняется высокая лихорадка и интоксикация, или симптоматика прогрессирует, то лечение следует признать неэффективным и произвести замену режима антибактериальной терапии. Рекомендации по смене режима антибактериальной терапии приведены в таблице 10.
Таблица 10. Выбор антибактериального препарата при неэффективности стартового режима терапии у госпитализированных больных
| Препараты на первом этапе лечения | Препараты на втором этапе лечения | Комментарии |
|---|---|---|
| Ампициллин | Заменить на или присоединить макролидный антибиотик При тяжелой пневмонии заменить на цефалоспорин III поколения + макролид | Возможны атипичные микроорганизмы - микоплазма, хламидия, легионелла |
| Амоксициллин/клавуланат Цефуроксим | Присоединить макролидный антибиотик | Возможны атипичные микроорганизмы - микоплазма, хламидия, легионелла |
| Цефалоспорины III поколения | Присоединить макролидный антибиотик | Возможны атипичные микроорганизмы - микоплазма, хламидия, легионелла |
При неэффективности антибактериальной терапии на втором этапе необходимо провести обследование больного для уточнения диагноза или выявления возможных осложнений пневмонии (см. разделы XI-XII).
В процессе лечения с целью оценки состояния пациента и эффективности терапии целесообразно осуществлять следующие исследования:
- Общий анализ крови - на 2-3-й день и после окончания антибактериальной терапии;
- Биохимический анализ крови - контроль через 1 неделю при наличии изменений в первом исследовании;
- Исследование газов крови (при тяжелом течении) - ежедневно до нормализации показателей;
- Рентгенография грудной клетки - через 2-3 недели после начала лечения (перед выпиской); при ухудшении состояния пациента - в более ранние сроки.
Продолжительность антибактериальной терапии
При нетяжелой внебольничной пневмонии антибактериальная терапия может быть завершена по достижении стойкой нормализации температуры тела (в течение 3-4 дней). При таком подходе длительность лечения обычно составляет 7-10 дней. В эти же сроки обычно наблюдается исчезновение лейкоцитоза. В случае наличия клинических и/или эпидемиологических данных о микоплазменной или хламидийной этиологии пневмонии продолжительность терапии должна составлять 14 дней, хотя имеются клинические данные об эффективности и более коротких курсов антибактериальной терапии при атипичной пневмонии. Более длительные курсы антибактериальной терапии показаны при пневмонии стафилококковой этиологии или вызванной грамотрицательными энтеробактериями - от 14 до 21 дня. При указании на легионеллезную пневмонию длительность антибактериальной терапии составляет 21 день.
Критерии достаточности антибактериальной терапии пневмонии:
-
Температура 9 /Л, нейтрофилов ® амоксициллин,
Цефотаксим или цефтриаксон ® цефиксим или цефподоксим проксетил (не цефтибутен!)
Пневмония, или воспаление легких, — патология легочной ткани, в основном поражающая отделы, где происходит непосредственный кислородный обмен между воздухом и кровью. Именно в этом и состоит главная опасность недуга: заполненные воспалительными выделениями альвеолы не в состоянии выполнять свои функции, и организм перестает получать кислород в должном объеме. Если болезнь захватывает большую часть легких, развивается острая дыхательная недостаточность.
Каждый год в России с пневмонией сталкиваются около 1,5 млн человек [1] . Самая высокая заболеваемость — среди детей младше года (30–50 случаев на 1000 жителей ежегодно) и у взрослых старше 70 лет (50 случаев на 1000 жителей) [2] . Неблагоприятные исходы составляют около 7% случаев [3] , но среди возрастных больных вероятность летального исхода увеличивается до 30%. Для справки: до изобретения антибиотиков от пневмонии умирало до 83% пациентов.
Причины пневмонии
Причина любой пневмонии — инфекции. Чаще всего возбудителем болезни становятся бактерии: пневмококк, гемофильная палочка, патогенные стафилококки и стрептококки. Во время эпидемии гриппа на первый план выходят вирусные пневмонии, отличающиеся молниеносным течением. У людей с резко сниженным иммунитетом возможны грибковые пневмонии или воспаления легких, вызванные простейшими, например микоплазмами. Приблизительно в 30% случаев пневмонии имеют смешанную природу, то есть вызваны комплексом из нескольких бактерий или ассоциацией вирусных и бактериальных агентов [4] .
Но кроме самой инфекции важны предрасполагающие факторы. Повышает риск заболеваний:
- Острая респираторная вирусная инфекция. Чаще всего такой инфекцией становится грипп.
- Длительное переохлаждение. Оно вызывает нарушения микроциркуляции и угнетает работу реснитчатого эпителия, который очищает бронхи от патогенных микроорганизмов.
- Стресс, гиповитаминозы и переутомление.
- Курение.
Кроме того, повышается вероятность развития пневмонии у пожилых людей и людей с сопутствующими хроническими заболеваниями, а также с ожирением. Такая пневмония может быть первичной вирусной (развиваться после гриппа) или вторичной бактериальной — когда в ослабленный организм проникают патогенные бактерии (см. табл. 1).
Таблица 1. Различия основных разновидностей пневмонии
Признак
Вирусная пневмония
Бактериальная пневмония
Начало
Острое: в ближайшие 24–72 часа с момента появления первых симптомов гриппа
Через 2 недели после первых симптомов
Проявления интоксикации
Температура выше 38°С, головная боль, боль в мышцах с самого начала болезни
После первой волны симптомов, вызванных вирусом, наступает облегчение, потом снова резко поднимается температура, возникает головная боль, усиливается кашель
Клинические симптомы
С первых часов — мучительный сухой кашель, мокрота с прожилками крови, боль в груди, одышка
Сначала состояние стабилизируется, затем начинается вторая волна симптомов: кашель становится еще интенсивнее, появляется гнойная мокрота
Пневмония — смертельно опасное заболевание. Поэтому ни в коем случае нельзя заниматься диагностикой и лечением по советам из интернета: при малейшем подозрении на воспаление легких нужно вызывать врача. Если доктор настаивает на госпитализации, не стоит рисковать, отказываясь от нее. Пневмония опасна нарушением работы жизненно важных органов из-за сильной интоксикации, а также дыхательной недостаточностью. В такой ситуации может потребоваться даже экстренная искусственная вентиляция легких.
Говоря о препаратах для лечения пневмонии, в первую очередь вспоминают антибиотики. Действительно, они незаменимы, если воспаление легких имеет бактериальную природу. В этом случае чаще всего назначают препараты на основе комбинации амоксициллина с клавулановой кислотой. При их неэффективности — цефалоспорины, макролиды или так называемые респираторные хинолоны.
Эффективность антибиотикотерапии оценивают через 48–72 часа после назначения. Если за этот период температура снижается, уменьшается интенсивность кашля и выраженность интоксикации (головной боли, слабости, ломоты в мышцах и суставах) — курс лечения продолжают. Если состояние пациента не улучшается, средство меняют на препарат из другой группы.
Рекомендованный курс антибиотиков нужно пройти до конца, не бросая лечение даже при положительной динамике. Иначе высок риск развития антибиотикорезистентности и рецидива болезни.
При вирусной, (гриппозной) пневмонии антибиотики неэффективны и потому не назначаются. В подобной ситуации рекомендуются противовирусные средства, такие как осельтамивир и занамивир. Кроме них, в составе комплексной терапии врач может назначить умифеновир. Эффективность противовирусных препаратов тем выше, чем раньше они назначены. В оптимальном варианте от первых симптомов до начала лечения противовирусными должно пройти 48–76 часов.
Если у врача есть подозрение на смешанную природу воспаления легких, он может назначить и антибактериальные, и противовирусные средства.
В качестве вспомогательной терапии могут быть рекомендованы иммуномодуляторы (иммуноглобулины) и витамины.
Физиотерапия при пневмонии назначается только после нормализации температуры, чтобы ускорить выведение из легких мокроты. Для этого нередко принимают и фитопрепараты, например корень солодки или комплексные грудные сборы.
До сих пор самым эффективным методом профилактики воспаления легких остается вакцинация. Существуют вакцины как от самого типичного возбудителя — пневмококка, так и противогриппозные вакцины, предупреждающие развитие вирусной пневмонии.
Вакцинация от пневмококка показана людям из групп повышенного риска развития бактериальной пневмонии, а также тем, для кого высока вероятность развития тяжелых форм болезни. Сюда относятся:
- лица старше 65 лет;
- страдающие от хронической обструктивной патологии легких (хронический бронхит, бронхиальная астма);
- пациенты с хронической сердечно-сосудистой недостаточностью, кардиомиопатиями, ИБС;
- страдающие хроническими заболеваниями печени, в том числе циррозом;
- пациенты с ВИЧ;
- пациенты с кохлеарными имплантатами;
- люди, находящиеся в домах престарелых и инвалидов.
Вакцинация от гриппа рекомендуется людям с повышенным риском осложнений этого заболевания:
- беременным;
- страдающим ожирением при ИМТ>40;
- людям старше 65 лет;
- страдающим хроническими заболеваниями сердечно-сосудистой и бронхолегочной систем, почек, печени;
- пациентам с сахарным диабетом;
- лицам с ВИЧ;
- медицинским работникам.
Если есть показания, обе вакцины можно ввести одномоментно: это не повышает риск осложнений.
К сожалению, возможность провести вакцинацию есть не всегда. В таких ситуациях нужно обратить внимание на медикаментозную профилактику гриппа. Ведь возбудитель этой болезни может как сам по себе вызывать пневмонию, так и способствовать развитию бактериальной инфекции. Для профилактики гриппа применяют противовирусные средства:
- занамивир — детям от 5 лет и взрослым;
- осельтамивир — детям старше 12 лет и взрослым;
- умифеновир — в зависимости от формы выпуска. Арбидол® можно назвать одним из наиболее известных лекарственных средств на основе этого действующего вещества. В виде порошка для приготовления суспензий его можно использовать с 2 лет, таблетки — с 3 лет, капсулы — с 6 лет.
Использовать эти препараты можно как для профилактики во время эпидемии при отсутствии больных в ближайшем окружении, так и для предупреждения заражения после непосредственного контакта с больным.
Пневмония — опасное заболевание, имеющее серьезные осложнения и способное привести к летальному исходу. При первых же признаках недомогания: высокой температуре, обильной мокроте с гноем или прожилками крови — нужно как можно скорее обратиться к врачу. Но любую болезнь легче предупредить, чем лечить. Поэтому не стоит переносить простуду на ногах. Это повышает вероятность развития осложнений, в том числе и пневмонии. По возможности следует сделать прививку от гриппа в начале осени — до начала эпидемического сезона. А уже в период эпидемии принимать в профилактических целях определенные противовирусные средства.
Одним из самых популярных в России противовирусных препаратов является Арбидол® (действующее вещество — умифеновир). Он выпускается в нескольких лекарственных формах, предназначенных для лечения как детей, так и взрослых:
- Для детей с 2 лет — порошок для приготовления суспензии для приема внутрь. Продается во флаконах 37 г, упакованных в картонные пачки вместе с мерной ложечкой (регистрационное удостоверение в ГРЛС: ЛП 003117-290715 от 12 августа 2016 года).
- Для детей с 3 лет — таблетки дозировкой 50 мг, покрытые пленочной оболочкой. Продаются в баночках с количеством 10, 20, 30 или 40 таблеток, в картонных пачках (регистрационное удостоверение в ГРЛС: ЛСР-003900/07-030417 от 21 декабря 2017 года).
- Для детей с 6 лет — капсулы дозировкой 100 мг в ячейковых контурных упаковках по 5 или 10 штук, помещенные в картонные пачки (регистрационное удостоверение в ГРЛС: РN003610/01-191017 от 26 декабря 2017 года).
- Для детей с 12 лет и взрослых — капсулы дозировкой 200 мг в ячейковых контурных упаковках по 10 штук в картонных пачках (регистрационное удостоверение в ГРЛС: ЛП 002690-141117 от 19 января 2018 года).
Арбидол® обладает прямой противовирусной активностью, в том числе против таких опасных штаммов вирусов гриппа, как A(H1N1) (свиной грипп) и A(H5N1) (птичий грипп). Арбидол® блокирует белки вируса, обеспечивающие его проникновение внутрь клеток организма. Таким образом препарат и предупреждает развитие инфекции.
Схемы применения Арбидола® для сезонной профилактики:
- суспензия: 10 мл 3 раза в неделю в течение 3 недель;
- таблетки 50 мг: по одной 2 раза в неделю в течение 3 недель;
- капсулы 100 мг, 200 мг: по одной 2 раза в неделю в течение 3 недель.
Для постконтактной профилактики схема применения меняется:
- суспензия: 10 мл 1 раз в сутки 10–14 дней;
- таблетки 50 мг: по одной раз в сутки 10–14 дней;
- капсулы 100 мг, 200 мг: по одной раз в сутки 10–14 дней.
Использование Арбидола® способствует сокращению длительности болезни и уменьшению вероятности возникновения осложнений. В клинических исследованиях препарат продемонстрировал высокий профиль безопасности и не оказал влияния на внутренние органы и системы человека.
По статистике, каждую минуту в мире от пневмонии умирает два ребенка в возрасте до пяти лет, а каждый год от пневмонии и инфекций нижних дыхательных путей умирает 4 миллиона человек 25 сентября — Всемирный день легких. Мы решили развенчать главные мифы об этом опасном заболевании вместе с врачом пульмонологом Василием Штабницким.
Правда ли, что пневмония – это всегда высокая температура?
В.Ш.: Нет, конечно это неправда. В большинстве случаев пневмонии действительно наблюдается высокая температура, но есть определенное количество пневмоний, так называемые атипичные, для которых как раз высокая температура не характерна. Она может быть субфебрильной и не подниматься выше 38 градусов.
Правда ли, что пневмония чаще всего бывает последствием, осложнением ОРВИ?
В.Ш.: Скорее миф. Большинство случаев пневмонии развиваются на фоне абсолютного здоровья. Хотя, конечно, какой-то предрасполагающий фактор всегда есть. Но ОРВИ отнюдь не на первом месте. Длительное ОРВИ не приводит к пневмонии. То есть можно сказать, что между ОРВИ и пневмонией как таковой связи нет.
В.Ш.: Не защитят. Антибиотики профилактически, к сожалению, не работают. А работают только по факту. Сиропы, конечно, есть разные. Но в целом это все симптоматические средства, которые меняют свойства мокроты и от пневмонии никак защитить не могут. За исключением редких случаев, когда, допустим, пациент с муковисцидозом пьет муколитики, поскольку ему показана мокроторазжижжающая терапия, и вот она да, может снижать риск пневмонии. Но это исключительный и очень редкий случай.
Правда ли, что пневмонию можно не услышать?
Правда ли, что пневмонию обязательно нужно лечить антибиотиками?
В.Ш.: Тут сложно. Согласно российским рекомендациям, бактериальную классическую пневмонию мы должны лечить антибиотиками. На Западе потихонечку набирает популярность такой взгляд, что самые легкие пневмонии, которые не сопровождаются повышением белка, отвечающего за воспаление, можно не лечить антибиотиками. И исследования подтверждают, что время выздоровления у таких пациентов сокращается, поскольку они не получают антибиотики, и уменьшается вред от побочных эффектов употребления антибиотиков. То есть это не ухудшает прогноз, а, напротив, ускоряет выздоровление, и пациент быстрее покидает госпиталь. Но это справедливо только для самых легких пневмоний!
Показанием к парентеральному введению антибиотиков, и это кстати не уколы, а только внутривенное введение, является только невозможность проглотить суспензию.
Правда ли, что антибиотики при пневмонии необходимы исключительно в уколах?
В.Ш.: Биодоступность антибиотиков не отличается между пероральной (сиропы, суспензии, таблетки) формой и парентеральной (инъекции). И соответственно показанием к парентеральному введению антибиотиков, и это кстати не уколы, а только внутривенное введение, является только невозможность проглотить суспензию, таблетку или еще что-то или отсутствие пероральной формы антибиотика. И действительно такие антибиотики есть, но их очень мало. А так, многие антибиотики представлены во всех формах для приема.
Если пациенту показан условный цефтриаксон, который повсеместно используют в больницах, это значит, что пациент госпитализирован в больницу с тяжелой или среднетяжелой пневмонией. При таком течении болезни один из вариантов терапии — цефалоспоринами, и они действительно в большинстве своем вводятся только внутривенно. Но не внутримышечно! То есть ни о каких уколах речь идти не может.
Легкую пневмонию совершенно спокойно можно лечить амбулаторно.
Правда ли, что пневмонию лечат только в условиях стационара?
В.Ш.: Нет. Опять же, зависит от ее формы. Легкую пневмонию совершенно спокойно можно лечить амбулаторно, и в свою очередь именно легкая форма пневмонии пока что доминирует в распространенности заболевания. Если нет выраженной интоксикации, пневмония протекает без каких-то тяжелых признаков, сохраняется хорошее самочувствие, то госпитализация не требуется.
Целесообразность госпитализации при пневмонии:
- уровень кислорода в крови ниже 90%
- обезвоживание
- выраженная интоксикация
- умеренная или тяжелая дыхательная недостаточность
- нет эффекта от проводимой терапии в течение 48-72 часов
- сопутствующие заболевания
- Осложнения пневмонии
- Подозрение на вирулентный штамм инфекции (например золотистый стафилококк)
Правда ли, что тяжесть протекания пневмонии зависит от того, каким возбудителем она вызвана?
В.Ш.: Это правда. Бактериальный агент, вызвавший пневмонию, действительно имеет значение, хотя и не решающее. Микоплазменная и хламидийная пневмония чаще протекают в легкой форме. А вот легионеллезная – в тяжелой. Стрептококковая – 50 на 50. Бывает что обходится легкой формой, а бывает, что перерастает и в тяжелую.
Правда ли, что не существует прививки от пневмонии?
В.Ш.: Прививка от пневмонии существует. Вернее даже несколько. Пневмокококковая вакцинация, либо 13-валентная, либо 23 валентная, которые входят в Национальный календарь прививок. Прививка от гриппа косвенно защищает от пневмонии, поскольку пневмония может быть осложнением этого заболевания. И гемофильная вакцинация защищает от гемофильной инфекции, которая тоже может давать пневмонию.
5 советов родителям, как обезопасить ребенка от пневмонии:
Вакцинация Превенар всем детям, согласно Национальному Календарю прививок, до года. И после года тоже можно.
Лечение сопутствующих заболеваний, которые кажутся какой-нибудь ерундой, типа дефицита витамина D, или дефицита железа.
Частое мытье рук, особенно в сезон вирусных инфекций.
Спорт, прогулки и хорошее питание.
Гигиена полости рта.
Правда ли, что при пневмонии не обязательно выявлять возбудителя инфекции?
В.Ш.: Это так. Есть экспресс-диагностика, которая позволяет у постели больного выделить бактерию, но это нужно только для среднетяжелых и тяжелых пневмоний. Легкие пневмонии не требуют определения возбудителя. Диагностику проводить можно, но целесообразно лишь в некоторых случаях.
Хороший врач может назначить лечение просто после осмотра и выявления всей клинической картины заболевания. То есть для лечения пневмонии нам, по сути, не нужно ничего кроме подтверждения самого факта наличия пневмонии. В случае тяжелой и среднетяжелой пневмонии мы можем озаботиться выбором антибиотика более прицельно. Провести стрептококковый тест, на определение стрептококкового антигена в моче, и аналогичный тест на определение легионеллы в моче. Эти два теста позволяют подтвердить или исключить две серьезные инфекции и, соответственно, понять, в каком направлении двигаться.
Рентгенологическое выздоровление запаздывает от клинического.
Правда ли, что обязательно нужен контрольный рентген?
В.Ш.: В классической форме пневмонии при амбулаторном лечении рентген не нужен. Тем более, как правило, рентгенологическое выздоровление запаздывает от клинического. Порой рентгенологическая инфильтрация может держаться месяц. Поэтому повторный рентген, выполненный через неделю, или через две, через три, может выявить инфильтрат, который, скорее всего, заставит врача назначить еще один антибиотик. И таким образом, пациент получит лишний курс антибиотиков, который в свою очередь, может пагубно сказаться на его здоровье.
Контрольный рентген нужен, только если у нас что-то идет не так. Если пациент не выздоравливает, мы не видим положительной динамики или нам не нравится течение болезни, тогда мы делаем рентген снимок.
Красные флаги, указывающие на возможность пневмонии:
- второй эпизод подъема температуры, выше 38 за короткое время
- длительный подъем фебрильной температуры, больше одной недели
- чрезмерная слабость
- очень плохое самочувствие
- чрезмерная потливость
- боль в грудной клетке
- откашливание мокроты с кровью
- Одышка и признаки затрудненного дыхания
Родители самостоятельно не должны подозревать пневмонию у ребенка Для этого есть врач. Пневмония – врачебный диагноз. И только врач может его поставить, подтвердить и назначить соответствующее лечение.

В ноябре этого года корреспондент ТИА внезапно заболела инфекционным воспалением легких. В больницу она попала после неудачного "курса самолечения" и там узнала для себя много нового. О том, как просто заболеть пневмонией, сложно болеть, как себя уберечь и почему выпитый зря антибиотик чреват неприятными последствиями – в материале ТИА. Автор - Юлия Островская.
До ноября этого года я даже представить себе не могла, что могу просто так заболеть пневмонией – не после гриппа, не из-за сильного переохлаждения, а вот так вдруг. Как большинство моих знакомых, уверена, в начале болезни я занималась самолечением. Кашель списала на обыкновенный бронхит, и сама себе прописала обыкновенные лекарства. На четвертый день, когда стало совсем худо, я всё-таки отправилась к платному врачу. Высиживать по пять часов в очереди в муниципальной поликлинике сил не было. Рентген показал воспалительный очаг в легком, а врач выписала направление на госпитализацию.
Так я попала в первую городскую больницу Твери, где столкнулась с так называемой "оптимизацией отрасли здравоохранения". Пожалуй, если бы не замечательный персонал, явно заботящийся о комфорте в своем отделении, находиться здесь было бы совсем худо. Туалеты страшные, еду есть, мягко говоря, трудно, воды питьевой нет. Как хочешь – так и запивай таблетки. А ведь в больнице есть пожилые люди, к которым родственники не ходят. Элементарного парацетамола, чтобы сбить температуру, вдруг не оказалось. При 38,5 предложили сделать укол кеторола.
Это все лирическое отступление. Мое воспаление оказалось серьёзнее, чем показал рентген. Компьютерная томография, которую сделали по ОМС, показала двустороннюю полисегментарную пневмонию. Меня отправили в специализированное пульмонологическое отделение шестой городской больницы (в Твери всего два пульмонологических отделения – в областной больнице и больнице №6).
В первый же день на исколотые капельницами руки поставили катетер. Подобранные антибиотики уже начали действовать, а я начала потихоньку поправляться. Но самое важное, что многие мои соседи по палате и несчастью в обеих больницах не имели тех классических симптомов, которые были у меня, - ни кашля, ни лихорадки, кроме субфебрильной температуры и слабости. К врачу они обращались иногда через месяц после появления недомогания. В других случаях держалась высокая температура, но не было кашля. Мамы заражались пневмонией от детей, а те – от одногруппников в детском саду. Был случай, когда терапевт проглядел пневмонию, и молодая женщина попала на несколько дней в реанимацию. В пульмонологическом отделении лежали и те, кто когда-то пневмонию не долечил и в итоге заработал астму.

Почему так бывает, откуда берется инфекционная пневмония, как себя уберечь от воспаления легких и почему нас и иностранцев нужно лечить разными антибиотиками – обо всём этом после выздоровления я расспросила главного пульмонолога Министерства здравоохранения Тверской области Галину Труфанову.
Статистика: Тверская область лидирует по количеству зарегистрированных случаев воспаления лёгких в ЦФО в цифрах на 100 тысяч населения.
Табличка статистики по регионам ЦФО
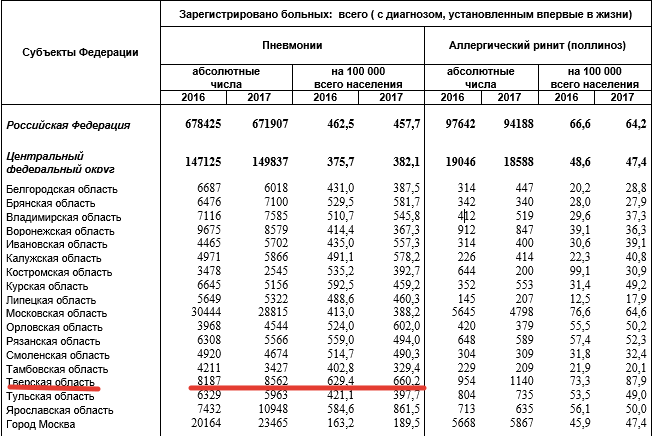
Внебольничная пневмония – это круглогодичное заболевание, то есть заполучить её можно и летом, и зимой. Оговоримся: речь в интервью пойдёт именно о внебольничной пневмонии – воспалении легких, которое возникает вне условий стационара и не вследствие иммунодефицита.
Внебольничное воспаление лёгких вызывают в основном вирусы и бактерии. Как рассказала главный пульмонолог Минздрава, это постоянно мониторируемое заболевание, потому что при неправильной тактике лечения или его отсутствии может быть летальный исход:
- Каждый отдельный случай пневмонии в регионе разбирается "от" и "до". Смертность сегодня от пневмонии невысокая, но нужно всегда управлять ситуацией.
Статистика заболеваемости пневмониями в Тверской области традиционно выше, чем в других регионах ЦФО. Возможными причинами врачи называют транзитное расположение города между двух столиц и постоянную миграцию населения, а также климатические особенности.
Кто виноват
Внебольничные пневмонии – это всегда инфекционные заболевания. В подавляющем большинстве случаев они связаны с бактериальной инфекцией, рассказывает Галина Труфанова. Самые распространенные возбудители пневмонии – Streptococcus pneumoniaе (примерно 30-50% всех случаев), на втором месте - Chlamydophila pneumoniaе, Mycoplasma pneumoniaе, Legionellae pneumofila, Haemophilus influenzae (8-25%) и реже всего – Staphylococcus aureus и Klebsiella pneumoniae.
Большинство этих бактерий – обычная флора дыхательных путей и вполне спокойно и мирно сосуществуют с человеком. Но при снижении иммунитета они могут инфицировать лёгкие при вдыхании. Кроме этого, бактерии могут распространяться воздушно-капельным путем при кашле или чихании.
Чисто вирусная пневмония появляется именно в сезон гриппа. О таких пневмониях врачи широко заговорили с приходом в Россию пандемического свиного штамма. Вирусные пневмонии часто развиваются молниеносно и протекают тяжелее остальных. В основном же воспаление легких появляется как следствие вирусной инфекции: вирус поражает эпителий бронхов, защитная система страдает, бактерия проникает в лёгкие и начинается воспаление.
Второй серьезный фактор – это переохлаждение организма. Вследствие переохлаждения истончаются защитные силы бронхиального эпителия, и человек может заболеть. Поэтому зимой, когда начинается период заболеваемости, увеличивается и количество пневмоний. Бывают и групповые случаи заболевания – в детских садах, школах, семье.
Симптоматика
Классические симптомы заболевания пневмонией у молодого организма, вызванного самой распространенной пневмококковой инфекцией, – это резкое ухудшение самочувствия, озноб, высокая температура, боли в грудной клетке и кашель. Если заболевает пожилой человек с сахарным диабетом и другими хроническими заболеваниями, картина симптомов может быть "смазанной". Бывают и случаи, когда нет кашля, но есть слабость и субфебрилитет. В любом случае человек должен обратиться к врачу:
- Ни в коем случае нельзя заниматься самолечением и нужно обязательно обратиться к врачу. При необходимости он назначит рентген, и лечение пневмонии начнется вовремя. Тяжелые случаи, которые порой заканчиваются летально, – это, как правило, следствие позднего обращения к врачу, - говорит Галина Труфанова.
Лечение в России и на Западе
В России пневмонии стараются лечить в условиях стационара – в терапевтических и пульмонологических отделениях. Алгоритм лечения давно отточен, главное, чтобы пациент вовремя начал получать помощь. На западе же, как правило, такие пациенты лечатся дома. Госпитализируют людей только с тяжелыми воспалениями.
В наших больницах хороший арсенал препаратов, рассказывает Галина Труфанова. Но что интересно, пневмонию в России и, например, во Франции будут лечить разными антибиотиками:
- Наш пневмококк и условно французский пневмококк – это разные возбудители, с разной чувствительностью к антибиотикам. Всё зависит от того, в какой стране и как применяются антибиотики. В американских рекомендациях есть Доксициклин, а в российских – нет. Это следствие в прошлом бесконтрольного применения препарата в нашей стране, "наши" бактерии просто больше не чувствительны к этому антибиотику. В европейских аптеках вы не купите ни один антибиотик, а у нас все лечились, чем хотели. Нужно понимать, что выпитый зря антибиотик – это дорога к тому, что он просто перестанет на вас действовать.
В России есть регионы, где проводят масштабные исследования резистентности (сопротивляемости) возбудителей к антибиотикам – например, в НИИ антимикробной химиотерапии ФГБОУ ВО СГМУ Минздрава России.
Профилактика пневмоний
Это здоровый образ жизни – раз, вакцинация от гриппа и пневмококка – два. Сегодня в России по национальному календарю прививок противопневмококковую вакцину получают дети до 5 лет и призывники. Кроме того, вакцинацию проводят для людей с хроническими заболеваниями легких, с сахарным диабетом и в домах престарелых. Берегите себя и будьте здоровы.
Читайте также:



