Появления родинок из за гепатита

Родинки – это распространенный тип обесцвечивания, который появляется на коже при рождении или в течение первых нескольких недель жизни. Обычно они не являются раковыми. Они могут возникать в любом месте на лице или теле. Родинки различаются по цвету, размеру, внешнему виду и форме. Некоторые являются постоянными и со временем могут увеличиваться. Другие угасают полностью. Большинство родимых пятен безвредны, однако некоторые указывают на основное медицинское заболевание. В некоторых случаях родинки могут быть удалены по косметическим причинам.
- Сосудистые родинки появляются, если сосуды на определенном участке кожи не формируются так, как следует. Например, может быть слишком много кровеносных сосудов, скупченных в одной области, или кровеносные сосуды могут быть шире, чем должны быть;
- Пигментированные родимые пятна возникают, когда в одной области есть большое количество пигментных клеток;
Причины
Обычно родинки начинают увеличиваться в размерах из-за определенных заболеваний кожи:
Акне
Это обычное изменение кожи, которая возникает в подростковом возрасте и может продолжаться в зрелом возрасте. Прыщи могут быть незначительными, с несколькими угрями (комедонами), или значительными, с большими и болезненными прыщиками глубоко под кожей (кистозные поражения). Они могут появляться как на груди и спине, так и на лице и шее.
Хлоазма
Во время беременности на лице женщины могут образоваться темные пятна. Более известные как хлоазма, которая обычно исчезает после родов. Причина хлоазмы не до конца изучена, хотя специалисты считают, что повышенный уровень гормонов беременности заставляет клетки, вырабатывающие пигмент в коже (меланоциты), производить больше пигмента.
Актинический кератоз
Актинический кератоз и актинические лентигины - это типы цветных пятен кожи, вызванные слишком большим воздействием солнца. Хотя эти пятна не являются раком кожи, они создают больший риск получить рак кожи, например плоскоклеточный рак кожи или меланому.
Рак кожи
Хотя большинство изменений кожи нормальные и происходят со старением, некоторые могут быть вызваны раком. Рак кожи разрушает клетки кожи и ткани и может распространяться (метастазировать) в другие части тела. Три самые распространенные типы рака кожи - это базальноклеточный рак, плоскоклеточный рак и меланома.
Раннее выявление и лечение рака кожи может помочь предотвратить проблемы. Лечение зависит от типа и локализации нароста и того, насколько оно прогрессирует при диагнозе. Хирургическое вмешательство для удаления нароста поможет определить, какое лечение потребуется.
Аллергия
Аллергическая реакция может возникнуть на лекарства, что вызывает изменение кожи, или может возникнуть кожная реакция после длительного нахождения на солнце. Могут развиться сыпь, крапивница и зуд, а в некоторых случаях могут распространиться на участки кожи, которые не находились на солнце.
Изменения кожи также могут быть вызваны:
- аутоиммунными заболеваниями, такими как волчанка и склеродермия;
- реакциями на укус, например, болезнь Лайма от укуса клеща;
- бактериальными кожными инфекциями, такие как импетиго;
- вирусными инфекциями, такие как ветряная оспа, опоясывающий лишай;
- проблемами с печенью, такие как гепатит, которые могут повлечь желтение кожи и белка глаза.
Диагностика
В большинстве случаев врач может диагностировать причину увеличения на основе внешнего вида кожи. Более глубокие родимые пятна можно осмотреть с помощью тестов визуализации, таких как МРТ, УЗИ, КТ или биопсия.
Дерматоскопия – диагностика меланомы. Проводится с помощью простой лупы или дерматоскопа (эпилюминисцентного микроскопа), который делает прозрачным поверхностный слой кожи-эпидермиса.
Во время каких болезней проявляется
Большинство родимых пятен не вредны. Но в редких случаях могут возникать осложнения, при которых родинки могут увеличиваться:
Гемангиомы
Некоторые гемангиомы могут вызвать серьезные проблемы и даже могут быть опасными для жизни. Их нужно лечить, если они создают дискомфорт для зрения, приема пищи и дыхания.
Если есть гемангиома у глаз, носа, рта, возможно, нужно будет необходимо хирургическое вмешательство. Гемангиомы в этих районах чаще заражаются. Инфицированные родинки требуют срочного лечения антибиотиками. Инфицированная язва может оставить неприглядный шрам.
Если насчитывается более пяти гемангиом, это может свидетельствовать, что имеются и внутренние. В редких случаях они могут вызвать кашель и затрудненное дыхание, что может свидетельствовать о гемангиомах дыхательных путей. Еще один возможный симптом - кровь в кале, что может свидетельствовать о гемангиоме в кишечнике.
Мальформация капилляров
Мальформация капилляров может привести к таким осложнениям:
- глаукома (повышенное давление внутри глаза, влияет на зрение) - она может развиться, если родинка коснется как верхнего, так и нижнего века на одной стороне;
- Синдром Штурге-Вебера - редкое заболевание, поражающее глаза и мозг, которое обычно связано с большим пятном, которая распространяется на лоб или кожу головы;
- гипертрофия мягких тканей (ткань под родинкой увеличивается) - она может возникнуть, например, на губе;
- Синдром Клиппель-Треноне - редкое заболевание, которое наблюдается при рождении, когда кровеносные сосуды не формируются должным образом.
Врожденные меланоцитарные невусы
Если врожденный меланоцитарный невус увеличивается в размерах или меняет форму или цвет, врач может порекомендовать сделать биопсию для диагностики рака.
Синдром Штурге-Вебера
Симптомы включают пигментную красную родинку на верхнем веке и лбу, а также нарушение работы мозга, а иногда и глаз.
Синдром Клиппеля-Треноне-Вебера
Симптомы включают родинку-пятно на ноге (обычно). Кости, мышцы и другая ткань около родинки увеличиваются.
К какому врачу обратиться
Если заметили рост родинки или другие симптомы, следует обратиться к врачу-дерматологу.
Обязательно нужно посетить медицинский кабинет, если заметили в родинке любую из следующих изменений:
- кровотечение;
- воспаления;
- отек;
- зуд;
- боль;
- изменения цвета, размера или текстуры
Возникает это крайне редко, однако некоторые врожденные меланоцитарные наевы могут перерасти в рак кожи. Этот риск увеличивается с размером родинки - чем он больше, тем больше риск.
Профилактика
Чтобы предотвратить увеличение родинок можно использовать такие методы профилактики:
- избегайте солнечных ожогов кожи - применяйте защитные кремы;
- избегайте травм кожи в области родинок;
- избегайте контакта кожи в области родинок с химическими раздражителями;
- регулярно осматривайте кожу и своевременно обращайтесь к врачу при любых изменениях.
Скрининг – одна из форм раннего выявления злокачественных опухолей при профилактическом обследовании.
Как распознать злокачественные кожные образования? В нашей постоянной рубрике расскажет врач-онколог, радиолог онкологического центра Окружной клинической больницы Николай Бондученко
С учетом тенденции роста числа онкологических заболеваний на территории РФ, усилена онконастороженность среди врачей первичного звена. При решении вопроса об удалении родинок и других образований кожи, врачам необходимо исключить/установить злокачественность данных кожных образований. Именно поэтому очень часто пациенты попадают на консультацию к врачам-онкологам окружного онкологического центра не только самостоятельно, но и по направлению врачей поликлиники.
Для того, чтобы вовремя распознать опасную родинку самостоятельно, нужно лишь запомнить алгоритм первичной диагностики, который называется АККОРД меланомы. Это слово-аббревиатура, в которой каждая буква имеет свое значение – признак перерождения родинки:
А – асимметрия. Если условная ось делит родинку на две неравные половинки;
К – край. Если он становится неровным, рваным, с зазубринками;
К – кровоточивость. Если родинка без предшествующей травмы вдруг начинает кровоточить;
О – окрас. Появление изменений цвета, вкраплений более темного или более светлого, исчезновение окраски могут свидетельствовать о перерождении;
Р – размер. Увеличение родинки в ширину или в высоту может быть опасным симптомом;
Д – динамика. Появление корочек, трещинок, выпадение волосков тоже будут напоминать об опасности.
При обращении к врачу-онкологу проводится первичный осмотр пациента, по результатам которого врач-онколог устанавливает признаки злокачественности кожных образований. При подозрении на злокачественное образование выдаётся направление на проведение необходимых исследований для дальнейшей диагностики и тактики лечения. При отсутствии подозрений на злокачественность образований кожи, врач-онколог выдаёт заключение о возможном удалении.

Рак кожи имеет несколько видов и настолько разнообразен, что не только родинки заслуживают внимания.
Выделяют три типа рака кожи:
- базальноклеточный рак или базалиома (около 75% случаев);
- плоскоклеточный рак (около 20% случаев);
- другие виды рака (около 5% случаев).
Базалиома - светлые узелки - располагаются в области лица (крылья носа, носогубная складка, внутренний угол глаза, виски, лоб). Характерен медленный рост. Не даёт отдалённых метастазов. Особенность базалиомы – высокий риск рецидива. Базалиома кожи небольших размеров – это почти всегда успешное лечение.
Плоскоклеточный рак - красные узелки – располагается на коже рук, ног, спины, головы, шеи. Развивается вследствие старения кожи, от частого и длительного воздействия ультрафиолета, а также на месте старых травм, рубцов и прочих повреждений кожи. Он часто рецидивирует, даёт метастазы в региональные лимфоузлы и служит причиной появления отдалённых метастазов в различные органы.

Достаточно 2 из нижеперечисленных симптомов, которые должны насторожить пациента и его лечащего врача:
1. Незаживающая рана. Открытая рана, которая кровоточит, подсачивается или покрывается коркой, не заживая более 2 недель, несмотря на лечение. Рана, которая заживает, а затем снова кровоточит. Незаживающая рана - очень распространенный признак рака кожи.
2. Наличие длительно не проходящего красноватого пятна или локального раздражения, что чаще встречается на лице, груди, плечах, руках или ногах. Иногда пятно покрывается корками. Также пятно может чесаться или болеть, или присутствовать без дискомфорта. 3. Появление бугорка или узла. Окраска чаще перламутровая или светлая, часто с розовым, красным оттенком. Бугорок также может быть коричневого, черного цвета, особенно у темноволосого населения, его можно спутать с обычным невусом (родинкой).
4. Образование розового цвета со слегка приподнятой подрытой границей и углублением в центре. По мере медленного роста на поверхности могут появляться крошечные кровеносные сосуды.
5. Область, похожая на рубец, белая, желтая или восковая, часто имеет плохо определенные границы. Сама кожа выглядит блестящей и упругой. Этот предупреждающий знак может указывать на присутствие инфильтративного роста в окружающей ткани, когда истинные размеры опухоли больше, чем видимые границы.
САНКТ-ПЕТЕРБУРГСКОЕ ГОСУДАРСТВЕННОЕ
БЮДЖЕТНОЕ УЧРЕЖДЕНИЕ ЗДРАВООХРАНЕНИЯ
Онкология кожи это одна из наиболее важных и острых проблем. Чем быстрее пациенту поставят диагноз, тем быстрее и возможно эффективнее его можно будет вылечить.
Дерматоскопия - это обследование новообразований кожи на предмет злокачественности с помощью специального прибора с соответствующим названием - дерматоскопа. Данная технология позволяет врачу достаточно быстро и без выполнения биопсии заподозрить злокачественное новообразование на коже, а также обеспечивает динамическое наблюдение за пациентом. Благодаря этой технологии возможно изучение новообразования на коже, а также наблюдение за его изменениями.
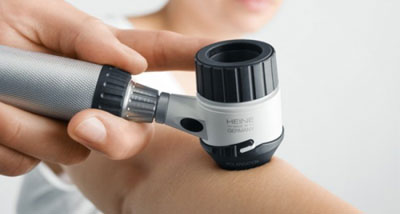
Когда и кому мы рекомендуем проводить дерматоскопическое исследование новообразования:
- если появилась новая родинка;
- если родинка выросла, стала более плотной, изменила цвет, приобрела неравномерную окраску;
- если родинка была травмирована
- если в области кожного новообразования появилось воспаление, шелушение, трещинки, язвочки, покалывание или зуд;
- обязательно перед удалением любого новообразования на коже;
- если размер родинки 0,5 см и более;
- женщинам в период беременности;
- людям пожилого возраста (от 60 лет);
- людям, имеющим родимые пятна, особенно более 10 см в диаметре;
- количество родинок превышает 50.
- людям, имеющим образования на коже, у родственников которых была в анамнезе меланома.
Если хоть один из данных пунктов вас касается, то Вам необходимо выполнить дерматоскопию.
Никаких противопоказаний у данного обследования нет.
Исследование производится очень просто. Нужно всего несколько минут - и врач сможет детально рассмотреть структуру и другие характеристики сомнительного образования.
Что же нужно делать врачу для того, чтобы была проведена дерматоскопия новообразований? А что необходимо делать вам? Какие действия нужно предпринять? Процедура данного обследования очень проста:
- С пациентом говорит врач и опрашивает его на предмет симптомов, жалоб, времени их возникновения и так далее. Этот этап необходим для выдвижения гипотезы касаемо заболевания. Также самому обследованию предшествует непосредственный осмотр врачом данной родинки.
- После этого врач намазывает родинку или другое образование на коже специальным гелем или мазью. Цель этого действия очень проста - не допустить отражение света поверхностью родинки.
- Дальше онколог берет специальный прибор, называемый дерматоскопом. Это фактически маленький микроскоп, к которому также можно подключить камеру. Через дерматоскоп можно посмотреть на родинку непосредственно, а камера позволяет сделать снимки и рассмотреть их на компьютере под дополнительным увеличением.
- Собственно, это и делает врач после того, как был сделан снимок. Проверяются определенные показатели: структура родинки, ее цвет, равномерность распределения на коже, ровные у нее края или нет.
С помощью дерматоскопии возможна постановка точного диагноза различных заболеваний кожи, преимущественно опухолевидных образований меланоцитарного (различные типы родинок) и немеланоцитарного генеза (базалиома, себорейный кератоз, плоскоклеточный рак и др).
Очень важно помнить, что диагноз ставится путем интеграции полученных данных. Сперва необходимо пройти клиническое обследование, собрать анамнестические данные. Собрав необходимые сведения, врач сможет поставить правильный диагноз, а также назначить верное лечение.
В настоящее время в ГКДЦ №1 сложилась полноценная система диагностики и лечения образований кожи. На отделении применяется:
- Дерматоскопия
- Эксцизионная биопсия образования с цитологическим и\или гистологическим исследованием полученного материала,
- Удалению кожных образований традиционным хирургическим способом, в том числе с закрытием дефекта пластикой местными тканями и пересадкой свободного кожного лоскута,
- Удаление образований методом радиоволновой хирургии,
- Лазерная хирургия образований










Карина Стёпкина: Добрый день!
Мария Василевская: Скажите, что такое родинка? Давайте разберёмся сначала с этим понятием.
Мария Василевская: Невус…
Карина Стёпкина: Невус – это образование на коже лица, тела, волосистой части головы: оно может быть тёмного или светло-коричневого цвета, оно может выступать на поверхности кожи или быть совершенно плоским. Невусы могут быть врожденными – это те образования, с которыми ребёнок появляется на свет, это достаточно редкое явление: всего лишь 1 % невусов приходится на врожденные, чаще всего невусы, конечно, появляются у детей после 3-4 лет и постепенно в течение жизни растут.
Карина Стёпкина: Да, да.
Мария Василевская: Существует мнение, что родинки нельзя удалять, правда ли это?
Карина Стёпкина: Такое мнение существовало, действительно, многие годы, но сейчас в связи с совершенствованием диагностики, в связи с появлением новых приборов для удаления новообразований, конечно же, позиция по этому вопросу кардинально изменилась: на сегодняшний день родинки можно удалять, а некоторые даже нужно удалять. Существуют показания для удаления родинок: это могут быть как эстетические показания, когда, например, новообразование находится в эстетически важной зоне, например, в области лица, в области передней поверхности шеи – образование портит вешний вид человека и, соответственно, причиняет психологический дискомфорт, в таких случаях можно, конечно же, удалить, современные методы позволяют сделать это практически бесследно. И существуют медицинские показания для удаления, следует помнить, что если образование не беспокоит, не находится в месте регулярного травмирования, не видоизменяется, растет, но очень медленно, если структура образования не позволят его легко травмировать, то есть, например, образование очень плоское, практически не возвышается над кожей, то такие родинки лучше, конечно же, не удалять, достаточно просто регулярно проходить осмотр у дерматолога.
Карина Стёпкина: Да и соблюдать меры предосторожности. Если же невус находится в месте регулярного травмирования – это, например, передняя, задняя поверхность шеи волосистая часть головы…
Мария Василевская: У почки, например.
Карина Стёпкина: Да, бретельки от бюстгальтера, ладони, подошвы, область гениталий, область складок – если структура образования позволяет его легко травмировать, например, образование располагается на ножке, если образование стало каким-то образом видоизменяться, увеличиваться быстро в размерах, изменять свою окраску, терять симметричность, причинять дискомфорт какой-то, болеть, зудеть и так далее, то, конечно, однозначно это повод уже задуматься, обратиться к врачу и провести диагностику, решить вопрос о целесообразности удаления такого образования. Следует помнить, что регулярное травмирование образования может привести не только к банальному воспалению и тогда удалять родинку придется уже в широких пределах, но и к ее перерождению в опухоли, в том числе и в меланому, также следует помнить, что если образование уже переродилось в меланому, то регулярное травмирование…
Мария Василевская: Давайте поясним для наших зрителей, что такое меланома?
Карина Стёпкина: Меланома – это злокачественное заболевание кожи, одно из самых распространенных онкологических заболеваний. В России в течение года регистрируется около 8 первичных случаем заболевания меланомы на 100000 населения – это показатель достаточно высокий, заболевание это, к сожалению, очень часто маскируется под обычные пигментные образования.
Мария Василевская: Мы видим сейчас ее на картинке?
Карина Стёпкина: Да, здесь представлена меланома на разных стадиях развития, так, например, на ранних стадиях развития, когда образование еще находится в пределах эпидермиса, дальше оно потихонечку начинает распространяться и повреждает глубокие слои кожи, вплоть до подкожно-жировой клетчатки.
Мария Василевская: Да, к сожалению, мы видим, что растет вглубь.
Карина Стёпкина: Оно может расти как вглубь, так и по горизонтали, давать отсевы вокруг образования этого заболевания и самое печальное, что процесс этот происходит, к сожалению, очень быстро, особенно на фоне регулярного травмирования образования.
Мария Василевская: И даже, мы видим, сосуды может затронуть. А что способствует росту этой меланомы?
Карина Стёпкина: В первую очередь, распространению меланомы способствует прежде всего травмирование образования, в том числе банальные солнечные ожоги, любая травма приводит к тому, что меланома начинает распространяться по коже, начинает расти как вглубь, так и по горизонтали и, соответственно, давать какие-то отсевы другие органы.
Мария Василевская: А можно ли определить группы риска людей, которые могут быть подвержены этому неприятному заболеванию?
Карина Стёпкина: Наиболее часто меланома возникает у людей, которые имеют большое количество новообразований или единичный, но очень крупного размера, это, как правило, люди со светлым типом кожи и в основном, конечно, это люди от 30 до 60 лет.
Мария Василевская: Карина, скажите, если человека кажется, что у него растет меланома, к какому специалисту он должен обратиться?
Карина Стёпкина: Обратиться он может как к дерматологу, так и к онкологу, но если дерматолог при первичном осмотре заподозрит, что образование уже переродилось в меланому, то, конечно же, отправит на лечение к онкологу.
Мария Василевская: А какие современные методы лечения существуют?
Карина Стёпкина: На сегодняшний день стандартным лечением на ранних стадиях меланомы является полное иссечение в пределах здоровых тканей, такое лечение, как правило, не требует последующей системной терапии и не требует каких-либо травмирующих операций в последующем.
Мария Василевская: То есть ее удалят и таблетки пить даже не нужно, не придется?
Карина Стёпкина: Да.
Мария Василевская: А как часто нужно проверять родинки?
Карина Стёпкина: По стандартам Всемирной организации здравоохранения люди, имеющие большое количество родинок, это более 20, должны проходить осмотр у дерматолога или онколога раз в год и соблюдать определенные меры предосторожности. Если же у человека имеются единичные образования, то в принципе достаточно однократно посетить врача, получить исчерпывающую информацию о характере образований и в последующем тоже соблюдать определенные меры предосторожности.
Мария Василевская: Какие исследования необходимо провести, чтобы диагностировать данное заболевание?
Карина Стёпкина: Для диагностики невуса и в случае меланомы, достаточно в принципе клинического осмотра, этот осмотр позволяет собрать достаточно большое количество информации, такой как цвет образования, размер его, динамику роста образования. В дополнение к основному осмотру, конечно, сейчас обязательным является проведение дерматоскопии, дерматоскопия – это неинвазивный метод диагностики, который позволяет при большом увеличении оценить характер образования.
Мария Василевская: Если пациент решился на удаление родинки, то какой из методов является предпочтительным?
Карина Стёпкина: На сегодняшний день удалить родинку можно достаточно большим количеством способов: это может быть электрокоагуляция, это может быть лазерное удаление, это может быть радиохирургический метод – все эти методы позволяют в короткие сроки амбулаторно удалить образования с минимальными эстетическими последствиями. Бытует мнение такое, что эти методы не позволяют сохранить материал для последующего гистологического исследования – это глубокое заблуждение, любым из этих методов можно удалить образования с сохранением материала для исследования. Хирургическое сечение должно применяться в случаях, когда, либо к этому есть показания, к более широкому сечению невусов, либо, когда образование действительно достигло уже очень больших размеров.
Мария Василевская: Это не больно?
Карина Стёпкина: Это делается под местной анестезией. Любое иссечение должно заканчиваться гистологическим исследованием, потому что гистологическое исследование позволяет поставить точку в оценке доброкачественности образования и позволяет оценить работу врача и полноценность удаления в пределах здоровых тканей.
Мария Василевская: Какие меры предосторожности следует соблюдать людям, имеющим родинки на теле?
Карина Стёпкина: Прежде всего это, конечно же, избегать избыточной инсоляции, инсоляция является наиболее травмирующим для кожи фактором, поэтому загорать следует только до 11 часов или после 4 часов дня, даже если солнце скрыто облаками.
Мария Василевская: А солярий если?
Карина Стёпкина: Про солярии следует сказать отдельно: искусственная инсоляция противопоказана практически всем людям, но по рекомендациям Всемирной организации здравоохранения женщины до 28 лет, а это, собственно, основные потребители услуг соляриев, вообще, не должны пользоваться искусственным загаром, в связи с тем, что он многократно увеличивает риск развития рака кожи. Следует заметить, что фотозащитные средства предотвращают развитие солнечного ожога, они снижают риск развития опухолевых образований, но тем не менее они не исключают риск развития меланомы, поэтому даже если вы пользуетесь средствами с очень большим фактором защиты – это не значит, что пролонгировать срок пребывания на солнце. И конечно же, если образование находится в зонах регулярного травмирования: трётся при ношении белья, при бритье, то, конечно же, такие образования нужно удалять.
лечение в Израиле

- общаемся на русском
- консультируем бесплатно
- подбираем лучшего узкопрофильного специалиста
- бронируем билеты
- бронируем проживание
- оформляем приглашение
- осуществляем трансфер
- работаем без предоплаты
- осуществляем оплату в кассу клиник по ценам клиник
- организовываем экскурсии
Особенность аутоиммунного гепатита – в его коварстве, ведь он поражает не только печень, но и другие органы. Лечение следует проводить под контролем квалифицированных врачей. Эффективным вариантом станет лечение аутоиммунного гепатита в Израиле.

Квалифицированная диагностика аутоиммунного гепатита необходима еще и потому, что это заболевание своими симптомами способно ввести в заблуждение недостаточно профессионального врача. Расплатой за неквалифицированный подход станут осложнения, которые могут привести даже к летальному исходу.
Лечение аутоиммунного гепатита в центрах Израиля считается не только одним из самых эффективных в мире, но и чрезвычайно выгодным. Кроме того, что израильские клиники обладают мощной технической базой, используют препараты последнего поколения, а квалификация врачей соответствует мировому уровню, цена на лечение аутоиммунного гепатита в этой стране ниже, чем аналогичных клиниках других развитых стран. Узнать больше…
Инновации в лечении

Для того чтобы убедиться в высокой квалификации израильских гепатологов, инфекционистов, обратитесь в компанию ServiceMed. Этот оператор медицинских услуг прекрасно известен далеко за пределами Израиля высоким качеством обслуживания. Специалисты компании организуют для вас консультации у лучших израильских врачей и поберут клинику, которая устроит вас как по качеству лечения, так и по стоимости лечения аутоиммунного гепатита. ServiceMed сотрудничает с наиболее известными израильскими медицинскими центрами. Узнать больше…
Отзывы о лечении аутоиммунного гепатита в израильских клиниках сугубо положительные. Однако для того чтобы гарантировать пациенту положительный результат лечения аутоиммунного гепатита, в клиниках проводят диагностику с помощью инновационного оборудования и максимально информативных анализов. Они помогают врачу поставить точный диагноз, потому что симптомы аутоиммунного гепатита зачастую не типичны и могут напрямую не указывать на наличие в организме вируса.
Грамотная диагностика позволяет врачу составить полную картину развития аутоиммунного гепатита. Анализы в Израиле обычно занимают 3-4 дня.
Лечение аутоиммунного гепатита в больницах Израиля проводится по индивидуальной программе, которая составляется в зависимости от состояния пациента, развития осложнений и т.д. В программу входят различные комбинации новейших методов:
- медикаментозная терапия с помощью интерферонов последнего поколения, практически не вызывающих побочных эффектов;
- для исключения осложнений пациенту проводят поддерживающую терапию с применением гепатопротекторов;
- иммуносупрессивные препараты избавляют от признаков раннего цирроза и значительно улучшают общее состояние пациента;
- если диагностированы проблемы с обменом веществ, назначается метаболическая терапия;
- эффективных методом очищения организма от токсинов является экстракорпоральная детоксикация;
- к случаях, когда печень пациента не в состоянии восстановить свои функции, проводится пересадка этого органа.
В большинстве случаев лечение занимает 3-4 недели, которые пациенту следует провести в стационаре под присмотром врачей, так как необходимо проводить ежедневный контроль за работой внутренних органов и следить за результатами терапии.
Программа лечения
- Тщательная диагностика пациента.
- Консультации гепатолога, инфекциониста, составление индивидуальной программы лечения
- Курс лечения аутоиммунного гепатита в выбранной пациентом клинике.
- Терапия для лечения органов, подвергшихся осложнению от воздействия вируса.
- Процедуры для реабилитации, консультации по поводу амбулаторного лечения.
Вопросы наших пациентов
Препараты, используемые в израильских клиниках, соответствуют самым высоким мировым медицинским стандартам и являются последним поколением разработок. Побочные эффекты возникают крайне редко, и для предупреждения их возникновения пациенту назначается поддерживающая терапия.
Этот процент крайне мал, если пациент будет придерживаться составленной врачами программы амбулаторного лечения и не прекратит в течение года принимать назначенные препараты. Обращаем внимание, что именно преждевременное прекращение лечения чаще всего вызывает рецидивы заболевания.
Она проводится в том случае, если обычные методы терапии не позволяют восстановить функции печени. В Израиле проводятся сотни подобных операций в год, поэтому врачи обладают огромным опытом в сфере трансплантологии. Пересаженная частично или полностью печень в течение полугода начинает нормально работать.
Преимущества лечения с ServiceMed
- Гарантированный положительный эффект лечения.
- Оптимальные цены на медицинские услуги, отсутствие предоплаты.
- Передовое оборудование и современные методы лечения аутоиммунного гепатита.
- Квалифицированные узкопрофильные специалисты мирового класса.
- Комплексная поддержка во время пребывания пациента в Израиле.
Промедление при лечении может вызвать серьезные осложнения. Обращайтесь в ServiceMed уже сегодня!
Читайте также:


