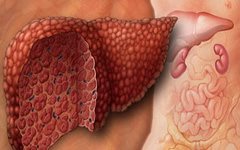
Печеночная кома как осложнение гепатита а
Этиология, патогенез. Вирус гепатита А устойчив к эфиру, кислотам, хлору, чувствителен к формалину, при кипячении инактивируется в течение 5 мин. Выделяется с испражнениями, начиная с конца инкубационного и в течение преджелтушного периода. С появлением желтухи вирус в кале обнаружить не удается. Вирус гепатита В (частица Дейне) сохраняется при комнатной температуре до 6 мес, выдерживает нагревание до 60 гр. С до 10 ч, при температуре 100 гр. С инактивируется в течение 10 мин. Устойчив к химическим факторам. В организме человека может сохраняться в точение нескольких лет. Внедрение вируса гепатита А происходит через слизистые оболочки желудочно-кишечного тракта. Вирус гепатита В проникает в организм при переливании крови или препаратов крови (кроме альбумина и донорского иммуноглобулина), при медицинских манипуляциях, татуировке, контактах с кровью (хирурги, лаборанты); доказан половой путь передачи инфекции.
Симптомы, течение. Инкубационный период при вирусном гепатите А колеблется от 7 до 50 дней (чаще 15- 30 дней), при гепатите В - от 50 до 180 (чаще 60-120 дней). Вирусные гепатиты, могут протекать в желтушной, безжелтушной и субклинической формах. По длительности различают острое (до 3 мес), затяжное (3-6 мес) и хроническое (свыше 6 мес) течение вирусных гепатитов. Болезнь начинается постепенно с преджелтушного периода, который длится 1-2 нед. Различают гриппоподобный, диспепсический, астеновегетативный и артралгический варианты этого периода. В конце преджелтушного периода моча становится темной, кал обесцвечивается, выявляется увеличение селезенки, повышается активность сывороточных ферментов, особенно АлАТ. Во время желтушного периода больные жалуются на общую слабость, снижение аппетита, тупую боль в области печени, кожный зуд. Желтуха постепенно нарастает, ее выраженность отражает тяжесть болезни, хотя могут быть тяжелые формы при небольшой желтухе. Нередко увеличена не только печень, но и селезенка. При вирусном гепатите А желтушный период длится 7-15 дней, а выздоровление наступает в течение 1-2 мес. Вирусный гепатит В может принимать затяжное и хроническое течение. При гепатите В может развиться острая печеночная недостаточность (печеночная кома, печеночная энцефалопатия). Признаки нарастания печеночной недостаточности -нарушение памяти, усиление общей слабости, головокружение, возбуждение, учащение рвоты, усиление желтухи, уменьшение размеров печени, появление геморрагического синдрома, асцита, лихорадки, нейтрофильного лейкоцитоза, уменьшение уровня холестерина (ниже 2,6 ммоль/л), коэффициента эстерификации ниже 0,2, сулемового титра менее 1,4, протромбинового индекса ниже 40%, фибриногена ниже 2,93 мкмоль/л, тромбоцитов менее ЮО. ЮЭ/л.
Диагноз вирусных гепатитов основывается на клинических и эпидемиоломческих данных. Лабораторным подтверждением диагноза является обнаружение в сыворотке крови больного с помощью иммунофлюоресцентного метода антител к вирусу гепатита А. При гепатите В диагностическое значение имеет выявление поверхностного антигена вируса гепатита В или антител к нему. Дифференцируют вирусные гепатиты от поражения печени при других инфекциях (лептоспироз, инфекционный мононуклеоз, псевдотуберкулез, орнитоз, сальмонеллез, сепсис), от токсических гепатитов (отравление четыреххлористым углеродом, дихлорэтаном), медикаментозных желтух (аминазин, противотуберкулезные препараты и др. ), гемолитической и механической желтухи, функциональной гипербилирубинемии (синдромы Жильбера, Дубина- Джонсона).
Лечение. Основой лечения являются щадящий режим и питание (стол № 5). Жидкость до 2-3 л/сут в виде соков, щелочных минеральных вод. Назначают комплекс витаминов. При среднетяжелых формах капельно в/в вводят 5% раствор глюкозы и раствор Рингера - Локка по 250-300 мл. В более упорных случаях в/в вводят гемодез или реополиглюкин по 200-400 мл. При тяжелых формах больных переводят в палаты или отделения интенсивной терапии. Вводят в/в 10% раствор глюкозы (до 1 л/сут), раствор Лобари (в 1 л апирогенной воды содержится 1,2 г хлорида калия, 0,8 г сульфата магния, 0,4 г хлорида кальция и 100 г глюкозы) до 1-1,5 л/сут. При острой печеночной недостаточности вводят преднизолон (в/в или в/м) по 60-90 мг/сут. Применяют 20% раствор сорбитола (250-500 мл/сут), 15% раствор альбумина (200- 300 мл/сут). Внутривенно 2-3 раза в сутки назначают по 10 000-30 000 ЕД контрикала (трасилол). Для подавления кишечной микрофлоры внутрь назначают неомицин по 1 г4разавденьиликанамицинпо0,5г4 раза вдень. Ежедневно делают сифонную клизму с 2% раствором гидрокарбоната натрия. Рекомендуется обменное переливание крови. Перспективной оказалась гипербарическая оксигенация с режимом сеансов от 1,5 до 2,5 атм, длительностью 45 мин, а также гемосорбция с использованием активированных углей.
Прогноз в отношении жизни, как правило, благоприятный. После гепатита В может развиться хронический гепатит и цирроз печени.
Профилактика. Методы предупреждения гепатита А такие же, как при дизентерии. Для профилактики вирусного гепатита В необходимо наблюдение за донорами (исключают лиц с наличием в крови поверхностного антигена вируса гепатита В или антител к нему), тщательная стерилизация инструментов.
Что такое вирусный гепатит А
Вирусный гепатит А (HAV) – острое вирусное заболевание, характеризующееся диффузным воспалением печени и сопровождающееся симптомами общей интоксикации, диспепсией и желтухой.
Причины возникновения вирусного гепатита А (болезни Боткина)
Гепатит А (HАV) вызывается РНК-содержащим вирусом семейства Picornaviridae. Возбудитель инфекции устойчив в окружающей среде и способен сохранять свою жизнедеятельность на предметах обихода в течение нескольких недель, в пресной и солёной воде – месяцев, а при кипячении погибает в течение 5 минут. Вирусный гепатита А (HАV) передается преимущественно фекально-оральным путём при употреблении человеком зараженной пищи и воды. Крайне редко отмечается передача заболевания контактно-бытовым или парентеральным путём. Источником вирусного гепатита А являются больные всеми формами заболевания, начиная с момента выделения вирусных частиц с фекалиями, что соответствует второй половине инкубационного периода (особенно последним 7-10 дням).
Вирус гепатита А (HАV) внедряется в организм человека через слизистую оболочку желудочно-кишечного тракта, после чего с током крови он попадает в печень, вызывая ее диффузное повреждение. Далее часть возбудителя поступает с желчью в кишечник, а затем выделяется с фекалиями из организма больного. Оставшаяся же часть вируса гепатита А (HАV) способствует дальнейшему повреждению печени.
Признаки и симптомы вирусного гепатита А (болезни Боткина)
Начальный период заболевания весьма вариабельный и способен протекать в виде нескольких клинических вариантов. Так, например, вирусный гепатит А (HАV) может проявиться резким повышением температуры тела до 38-39 °С, головной болью, ломотой в мышцах и суставах, а иногда и незначительным насморком (гриппоподобный вариант). В другом случае ведущими симптомами начала заболевания выступают боль и тяжесть в подложечной области или правом подреберье, снижение или исчезновение аппетита, тошнота, рвота, учащение стула (диспепсический вариант). При астеновегетативном варианте вирусный гепатит А (HАV) сопровождается исключительно общими симптомами – слабостью, головокружением, снижением работоспособности, раздражительностью, сонливостью, головной болью. Однако наиболее часто начало заболевания характеризуется практически всеми указанными симптомами (смешанный вариант вирусного гепатита А). При пальпации органов брюшной полости отмечаются увеличение и уплотнение печени. Моча больного вирусным гепатитом А (HАV) постепенно приобретает темно-коричневый цвет, что в свою очередь сопровождается осветлением кала. Спустя несколько дней склеры (белковые оболочки глаз), слизистые оболочки рта, а затем и кожа приобретают желтушный оттенок различной интенсивности.
Чаще всего наблюдается циклическое течение вирусного гепатита А (быстро наступает период выздоровления с улучшением общего состояния больного и ослаблением всех проявлений гепатита). Иногда заболевание принимает затяжное волнообразное течение, проявляющееся обострениями спустя 1-3 месяца от начала болезни. В очень редких случаях вирусный гепатит А (HАV) приобретает молниеносный характер, что проявляется быстрым развитием острой печеночной энцефалопатии и наступлением печеночной комы с летальным исходом.
Особое значение в распространении вируса гепатита А (HАV) имеют безжелтушная (заболевание протекает легко, желтуха проявляется слегка заметным изменением цвета склер) и субклиническая (практически полное отсутствие внешних проявлений заболевания) формы.
Диагностика вирусного гепатита А (болезни Боткина)
Диагноз вирусного гепатита А устанавливается на основании клинической картины с учетом результатов лабораторных методов исследования. При этом значительное внимание отводится наличию эпиданамнеза (возможность контакта с больными гепатитом А за 15-40 дней до начала заболевания). В лабораторных условиях заболевание подтверждается при помощи полимеразной цепной реакции (ПЦР), а также иммуноферментного анализа (ИФА). К неспецифическим методам диагностики вирусного гепатита А относятся общий анализ крови и биохимический анализ крови в сочетании с качественной реакцией мочи на уробилин и желчные пигменты. Данные методы позволяют оценить степень тяжести вирусного гепатита А, а также определить наличие осложнений. Диф диагностика заболевания проводится с гепатитами иной этиологии (вирусные гепатит B, гепатит C, гепатит D и Е, токсический и аутоиммунный гепатит), холециститом, циррозом печени, болезнью Уилсона-Коновалова, раком печени и т.д.
Лечение и профилактика вирусного гепатита А (болезни Боткина)
Лечение вирусного гепатита А (HАV) зависит от тяжести и формы заболевания, наличия осложнений и возраста больного, однако всегда предполагает госпитализацию. При легких и среднетяжелых формах болезни лечение осуществляется с соблюдением полупостельного режима и лечебной диеты, что сопровождается приемом энтеросорбентов (полифепан, активированный уголь), а также витаминов С и Р (аскорутин).
Терапия более тяжелых форм вирусного гепатита А (HАV) требует соблюдения постельного режима, при этом дополнительно назначаются ферментные препараты с целью усиления пищеварительной функции желудка и поджелудочной железы (панкреатин, мезим форте, фестал). Обязательно проводится внутривенная дезинтоксикационная терапия растворами глюкозы, хлорида калия, гемодезом, раствором Лабори, растворами альбумина, плазмы или протеина. В тяжёлых случаях вирусного гепатита А (HАV) возможно назначение глюкокортикостероидов и применение методов экстракорпоральной детоксикации (гемосорбция, плазмаферез, плазмосорбция, ультрафильтрация).
При затяжном течении заболевания осуществляется прием гепатопротекторных препаратов курсами в несколько месяцев (карсил, эссенциале).
Основными направлениями профилактики заболевания являются соблюдение санитарно-гигиенических мероприятий, в том числе правил личной гигиены, обеспечение населения доброкачественной водой и безопасными продуктами питания, а также осуществление гигиенического воспитания населения. Также с целью профилактики вирусного гепатита А (HАV) могут применяться неспецифические препараты (нормальный донорский иммуноглобулин человека), обеспечивающие защиту до 4 месяцев, либо вакцины (хаврикс-А, аваксим), обеспечивающие поствакцинальный специфический иммунитет на протяжении 10 лет.
Учреждение здравоохранения
"25-я центральная районная поликлиника
Московского района г. Минска"
Вирусные гепатиты. Это нужно знать!
Что такое гепатит?
Вирусный гепатит — это воспаление печени, вызываемое одним из 5 вирусов гепатита: A, B, C, D и E. Эти вирусы передаются разными путями: гепатит А и Е — через загрязненные пищевые продукты и воду; гепатит В — через небезопасную кровь и другие жидкости организма; гепатит С — в основном, через зараженную кровь и гепатит D — в качестве дополнительной инфекции при наличии гепатита В.
Все эти вирусы вызывают острый гепатит, для которого характерны усталость, потеря аппетита, повышенная температура и желтуха. Большинство людей полностью выздоравливают, но среди незначительной доли людей острый гепатит может приводить к смерти. Кроме того, инфекции гепатита В и С могут становиться хроническими и приводить к развитию цирроза и рака печени. По оценкам, от разных форм вирусного гепатита ежегодно умирает примерно 1,4 миллиона человек.

Инфекции гепатита распространены во всем мире. Во многих странах данных о распространенности инфекции нет; тем не менее, по оценкам, полмиллиарда человек хронически инфицированы вирусом гепатита В или С. По оценкам, такие хронические инфекции приводят к 57% случаев цирроза печени и 78% случаев первичного рака печени.
Профилактика и лечение
Инфекцию гепатита можно предотвратить путем обеспечения безопасных пищевых продуктов и воды (гепатит А и Е), с помощью вакцин (гепатит А, В и Е), проверки донорской крови, обеспечения стерильного инъекционного оборудования и инфекционного контроля (гепатит В и С). Однако одних лишь усилий по профилактике и повышению осведомленности недостаточно. Хронические инфекции гепатита В и С можно лечить, но большинство людей, особенно в странах с низким и средним уровнем дохода, не имеют доступа к лечению из-за отсутствия скрининга и клинических услуг, а также из-за высоких цен на некоторые лекарства от гепатита.

Осложнениями вирусных гепатитов
могут стать заболевания желчных путей, печеночная кома, которая, если нарушение в работе желчевыводящих путей поддается лечению, является грозным признаком молниеносной формы гепатита, заканчивающейся летальным исходом практически в 90% случаев.
Печеночная кома наступает из-за массивного омертвения (некроза) клеток печени. Продукты распада печеночной ткани попадают в кровь, вызывая поражение центральной нервной системы.
Весьма неблагоприятным и частым исходом вирусных гепатитов с парентеральным путем передачи вируса является их переход в хроническую стадию, при этом болезнь приобретает затяжные формы.
Некоторые пациенты, инфицированные вирусом гепатита В, С и D, сами не болеют, но, являясь носителями, представляют опасность в плане заражения окружающих.

Хронический гепатит опасен
тем, что он может переходить в цирроз печени или заканчиваться развитием рака печени. С этой точки зрения, самым коварным врачи считают гепатит С. При этой форме гепатита в 70-80% случаев его острая стадия переходит в хроническую форму, хотя внешних признаков заболевания может и не быть.
Самое тяжелое течение гепатита вызывает сочетание двух и более вирусов, например В и D или В и С. Встречается даже В + D + С. В этом случае прогноз крайне неблагоприятный. Зачастую признаки хронического вирусного гепатита слабо выражены, что позволяет человеку до поры до времени не обращать внимания на болезнь.

Цирроз печени
(разрастание плотной соединительной ткани) возникает приблизительно у 20% больных вирусным гепатитом С. К этому осложнению могут также привести гепатит В в сочетании с гепатитом D или без него. Наличие цирроза печени приводит к нарушению кровообращения в этом органе, расширению вен пищевода и желудка (варикоз). Эти вены растягиваются и могут стать источником кровотечения, что требует неотложной врачебной помощи. В брюшной полости скапливается жидкость (асцит), которая приводит к увеличению живота. Если цирроз печени уже сформировался, то вылечить его нельзя, и поэтому лечение вирусного гепатита нужно начинать как можно раньше.

Московские медики фиксируют необычный для зимнего сезона рост заболеваемости москвичей вирусными гепатитами А и В, хотя эпидемиологический порог по этому заболеванию пока не превышен, пишет в среду газета "Московский комсомолец".
Из всех форм вирусных гепатитов гепатит А является наиболее распространенным. От момента заражения до появления первых признаков болезни проходит от 7 до 50 дней. Чаще всего начало заболевания сопровождается подъемом температуры и может напоминать грипп. Большинство случаев завершается спонтанным выздоровлением и не требует активного лечения. При тяжелом течении назначают капельницы, устраняющие токсическое действие вируса на печень.
Вирус гепатита В передается половым путем, при инъекциях нестерильными шприцами у наркоманов, от матери - плоду. В типичных случаях заболевание начинается с повышения температуры, слабости, болей в суставах, тошноты и рвоты. Иногда появляются высыпания. Происходит увеличение печени и селезенки. Также может быть потемнение мочи и обесцвечивание кала.
Гепатит С — наиболее тяжелая форма вирусного гепатита, которую называют еще посттрансфузионным гепатитом. Это значит, что заболевали им после переливания крови. Это связано с тем, что тестировать донорскую кровь на вирус гепатита С стали всего несколько лет назад. Достаточно часто происходит заражение через шприцы у наркоманов. Возможен половой путь передачи и от матери — плоду. Наибольшую опасность представляет собой хроническая форма этой болезни, которая нередко переходит в цирроз и рак печени.
Хроническое течение развивается примерно у 70–80% больных. Сочетание гепатита С с другими формами вирусного гепатита резко утяжеляет заболевание и грозит летальным исходом.
Гепатит E похож на гепатит A, но начинается постепенно и опаснее для беременных.
Последний в семействе гепатитов, гепатит G, похож на C, но менее опасен.
Пути заражения
Вирусы гепатита попадают в организм человека двумя основными способами. Больной человек может выделять вирус с фекалиями, после чего тот с водой или пищей попадает в кишечник других людей. Врачи называют такой механизм заражения фекально‑оральным. Он характерен для вирусов гепатита А и Е. Таким образом, гепатит А и гепатит Е возникают в основном из‑за несоблюдения личной гигиены, а также при несовершенстве системы водоснабжения. Этим объясняется наибольшая распространенность этих вирусов в малоразвитых странах.
Второй путь заражения — контакт человека с инфицированной кровью. Он характерен для вирусов гепатитов В, С, D, G. Наибольшую опасность, ввиду распространенности и тяжелых последствий заражения, представляют вирусы гепатитов В и С.
Ситуации, при которых чаще всего происходит заражение:
- переливание донорской крови. Во всем мире в среднем 0,01–2% доноров являются носителями вирусов гепатита, поэтому в настоящее время донорская кровь перед переливанием реципиенту исследуется на наличие вирусов гепатита В и С. Риск инфицирования повышается у лиц, нуждающихся в повторных переливаниях крови или ее препаратов
- использование одной иглы разными людьми во много раз увеличивает риск заражения гепатитами В, С, D, G. Это самый распространенный путь заражения среди наркоманов;
- вирусы B, С, D, G могут передаваться при половом контакте. Чаще всего половым путем передается гепатит В. Считается, что вероятность заражения гепатитом С у супругов мала.
Симптомы
От момента заражения до появления первых признаков болезни проходит разное время: от 2–4 недель при гепатите А, до 2–4 и даже 6 месяцев при гепатите В. По истечении этого периода, во время которого вирус размножается и адаптируется в организме, болезнь начинает проявлять себя.
Сначала, до появления желтухи, гепатит напоминает грипп и начинается с повышения температуры, головной боли, общего недомогания, ломоты в теле, как при гепатите А. При гепатитах B и С начало, как правило, более постепенное, без резкого подъема температуры. Так, вирус гепатита В проявляет себя незначительной температурой, болью в суставах, иногда высыпаниями.
Начальные проявления гепатита С могут ограничиться слабостью и снижением аппетита. Через несколько дней картина начинает меняться: пропадает аппетит, появляются боли в правом подреберье, тошнота, рвота, темнеет моча и обесцвечивается кал. Врачи фиксируют увеличение печени и реже — селезенки. В крови обнаруживаются характерные для гепатитов изменения: специфические маркеры вирусов, увеличивается билирубин, печеночные пробы увеличиваются в 8–10 раз.
Обычно после появления желтухи состояние больных улучшается. Однако этого не происходит при гепатите С, а также у хронических алкоголиков и наркоманов, независимо от вида вируса, вызывающего заболевание, из‑за интоксикации организма. У остальных же больных постепенно, в течение нескольких недель, происходит обратное развитие симптомов. Так протекают острые формы вирусных гепатитов.
Клиническое течение гепатитов может быть разной степени тяжести: легкая, среднетяжелая и тяжелая формы. Есть еще и четвертая, фульминантная, то есть молниеносная форма. Это самая тяжелая разновидность гепатита, при которой развивается массивный некроз печени, заканчивается обычно смертью больного.
Наибольшую опасность представляет хроническое течение гепатитов. Хронизация характерна только для гепатитов B, C, D. Наиболее характерными признаками хронических гепатитов являются недомогание и усиливающаяся к концу дня повышенная утомляемость, невозможность выполнять прежние физические нагрузки. На далеко зашедшей стадии хронического вирусного гепатита обнаруживаются желтуха, потемнение мочи, кожный зуд, кровоточивость, похудание, увеличение печени и селезенки, сосудистые звездочки.
Лечение
Длительность гепатита А составляет в среднем 1 месяц. Специального противовирусного лечения при этом заболевании не требуется. Лечение включает в себя: базисную терапию, постельный режим, соблюдение диеты. При наличии показаний назначается дезинтоксикационная терапия (внутривенно или перорально), симптоматическая терапия. Обычно рекомендуют избегать употребления алкоголя, который, как ядовитое вещество, может ослабить и без того поврежденную печень.
Острый вирусный гепатит В с выраженными клиническими симптомами заканчивается выздоровлением более чем в 80% случаев. У больных, перенесших безжелтушную и субклиническую формы, гепатит В часто хронизируется. Хронический гепатит приводит со временем к развитию цирроза и рака печени. Полного излечения хронического гепатита В практически не наступает, но можно добиться благоприятного течения заболевания при условии выполнения определенных рекомендаций, касающихся режима труда и отдыха, питания, психоэмоциональных нагрузок, а также при приеме препаратов, улучшающих обменные процессы в клетках печени.
В обязательном порядке проводится базисная терапия. Противовирусное лечение назначается и проводится под строгим контролем врача и в тех случаях, когда имеются показания. К противовирусному лечению относятся препараты группы интерферонов. Лечение проводится длительно. Иногда бывают необходимы повторные курсы терапии.
Гепатит C - наиболее серьезный вид гепатита. Развитие хронической формы наблюдается как минимум у каждого седьмого заболевшего. У этих больных высок риск развития цирроза и рака печени. Основой всех схем лечения является интерферон‑альфа. Механизм действия этого препарата заключается в предотвращении инфицирования новых клеток печени (гепатоцитов). Применение интерферона не может гарантировать полного выздоровления, однако, лечение им предотвращает развитие цирроза или рака печени.
Гепатит D протекает только на фоне гепатита B. Лечение гепатита D должно проводиться в стационаре. Требуется как базисная, так и противовирусная терапия.
Гепатит E не лечат, так как организм человека достаточно силен, чтобы избавиться от вируса без помощи лечения. Через месяц‑полтора наступает полное выздоровление. Иногда доктора назначают симптоматическую терапию для устранения головной боли, тошноты и других неприятных симптомов.
Осложнения
Осложнениями вирусных гепатитов могут стать функциональные и воспалительные заболевания желчных путей и печеночная кома, и если нарушение в работе желчевыводящих путей поддается терапии, то печеночная кома является грозным признаком молниеносной формы гепатита, заканчивающейся летальным исходом практически в 90% случаях. В 80% случаев молниеносное течение обусловлено сочетанным действием вирусов гепатитов В и D. Печеночная кома наступает из‑за массивного омертвения (некроза) клеток печени. Продукты распада печеночной ткани попадают в кровь, вызывая поражение центральной нервной системы и угасание всех жизненных функций.
Хронический гепатит опасен тем, что отсутствие адекватного лечения нередко приводит к циррозу, а иногда и раку печени.
Самое тяжелое течение гепатита вызывает сочетание двух и более вирусов, например В и D или B и С. Встречается даже B+D+C. В этом случае прогноз крайне неблагоприятный.
Профилактика
Чтобы уберечься от заражения гепатитами, необходимо соблюдать несложные правила. Не следует употреблять некипяченую воду, всегда мыть фрукты и овощи, не пренебрегать термической обработкой продуктов. Так можно предотвратить заражение гепатитом А.
В целом, необходимо избегать контакта с биологическим жидкостями других людей. Для предохранения от гепатитов В и С - в первую очередь с кровью. В микроскопических количествах кровь может остаться на бритвах, зубных щетках, ножницах для ногтей. Не стоит делить эти предметы с другими людьми. Нельзя делать пирсинг и татуировки нестерильными приборами. Необходимо принимать меры предосторожности при сексе.
Материал подготовлен на основе информации открытых источников
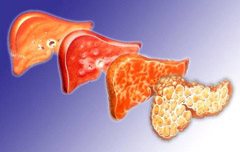
Избыточное образование фиброзной ткани нарушает структуру печени и в конечном счете приводит к циррозу.
Фиброзная ткань образуется вследствие воспалительных процессов в печени.
Развитие цирроза может долгое время протекать бессимптомно.
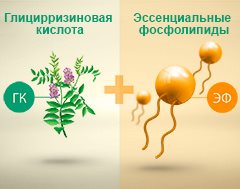
Сочетание глицирризиновой кислоты и эссенциальных фосфолипидов способствует устранению воспаления печени и уменьшению степени фиброза.

- оптимальный состав активных компонентов;
- достоверное уменьшение воспаления в печени и степени фиброза;
- благоприятный профиль безопасности.
Использование гепатопротекторов, обладающих фиксированной доступной ценой, — возможность не переплачивать в процессе лечения.
Цирроз печени — это серьезное заболевание, требующее тяжелого и длительного лечения. Однако, причинами данной патологии могут быть совершенно разные факторы, многие из которых поддаются если не лечению, то контролю. В данной статье мы подробно разберем причины возникновения цирроза печени и методы его профилактики.
Характеристика заболевания и стадии развития цирроза печени
Это поражение является конечной стадией различных хронических заболеваний печени. Данный диагноз ставится, когда патологические изменения в клетках органа (гепатоцитах) становятся необратимыми. При циррозе гепатоциты погибают вследствие воспалительного процесса, а на их месте образуется фиброзная (соединительная) ткань. В целом данный процесс можно назвать иммуновоспалительным. В результате структура печени серьезно нарушается.
Разрушение гепатоцитов — крайне опасный процесс, так как данные клетки выполняют множество важных функций: они участвуют в обменных процессах и секреторной деятельности (выделение желчи и переработанных веществ в кишечник), обезвреживают токсины и другие вредные вещества. В результате печень перестает выполнять свои функции в полной мере: вредные вещества попадают в кровеносную систему, вызывая интоксикацию организма.
Гепатоциты — клетки паренхимы печени (печеночной ткани), на основе которых формируются печеночные дольки — структурно-функциональные единицы печени.
В развитых странах цирроз печени входит в шестерку основных причин смерти пациентов от 35 до 60 лет. Во всем мире от него ежегодно умирают 40 миллионов человек, в Европе — порядка 170 тысяч. За последнее десятилетие количество смертельных исходов возросло на 12%. В России частота возникновения цирроза печени составляет 20–35 случаев на 100 000 населения. Стоит сказать, что это в первую очередь мужская болезнь. Сильный пол страдает ей в три раза чаще, чем женщины. Данное заболевание обычно развивается после 40 лет.
Цирроз печени имеет стадийное течение. Каждая стадия отличается степенью патологических изменений, симптомами и необходимым лечением. Для определения стадии используется специально разработанная для этого шкала по Чайлд-Пью. Для верной оценки требуется сдать некоторые анализы, а также учесть клинические проявления заболевания на текущий момент времени.
Первая степень практически не имеет симптомов, так как болезнь компенсирована. Анализы крови характеризуются снижением уровня билирубина, а также уменьшением протромбинового индекса до 60–80 единиц. При этом воспалительные процессы уже начались и погибшие гепатоциты замещаются соединительной тканью.
На второй стадии заболевания начинают появляться первые неспецифичные симптомы: слабость, апатия, головные боли, тошнота и поносы, слабый аппетит, дискомфорт в правом подреберье, кровотечения из носа и кровоточивость десен. У мужчин возможно облысение и увеличение молочных желез. Начинают проявляться печеночная энцефалопатия и асцит. Данная стадия называется субкомпенсированным циррозом, так как болезнь еще можно вернуть в стадию компенсации.
Печеночная недостаточность — комплекс симптомов, который характеризуется нарушением одной или нескольких функций печени.
Асцит — одно из осложнений цирроза, проявляется скоплением свободной жидкости в брюшной полости.
Далее следует терминальная стадия, на которой энцефалопатия и асцит прогрессируют, кожные покровы обретают желтоватый цвет, наблюдается мышечная атрофия и анемия. Данная стадия опасна развитием серьезных осложнений, которые могут привести к летальному исходу. Среди таких осложнений: печеночная кома, тромбоз воротной вены, рак печени, внутренние кровотечения, а также инфекционные осложнения.
Как можно узнать о состоянии печени? Раньше для этого требовалось проведение биопсии, однако сейчас оценка возможна с помощью специального комплекса расчетных тестов, в которых используются результаты исследований крови и минимальные анамнестические данные, однако золотым стандартом остается биопсия. Специально разработанные алгоритмы определяют стадию фиброза (F0, F1, F2, F3, F4) и степень некровоспалительного процесса (А0, А1, А2, А3) по международной общепринятой системе METAVIR. Данная шкала включает в себя анализ 6 показателей: возраст, индекс массы тела, гипергликемия, количество тромбоцитов, уровень альбумина, отношение ферментов аспартатаминотрансферазы и аланинаминотрансферазы.
В зависимости от степени цирроза печени можно спрогнозировать продолжительность жизни пациента. В среднем более 7 лет живут около половины всех заболевших. При компенсированной стадии цирроза не менее 50% пациентов живут 7–10 лет. Субкомпенсированная стадия дает показатель пятилетней выживаемости около 40%. На стадии декомпенсации около 3 лет живут 10–40% пациентов.
Цирроз может быть вызван разными причинами, а самая распространенная из них — вирусы гепатита. Наиболее опасным для печени является гепатит С, так как он приводит к развитию цирроза в 97% случаев. Алкогольная форма развивается в результате неконтролируемого употребления спиртных напитков. Лекарственный тип возникает из-за длительного употребления гепатотоксических препаратов. Врожденная форма цирроза — результат некоторых генетических патологий (гемохроматоз, тирозиноз, галактоземия и др.). При недостаточном кровообращении и длительном венозном застое в печени диагностируется застойная форма заболевания. Обменно-алиментарный цирроз развивается в результате метаболических нарушений. Вторичный билиарный цирроз — следствие нарушения оттока желчи (болезнь развивается через 3–18 месяцев после нарушения проходимости желчных протоков). Если причина болезни не выяснена, такой цирроз называется криптогенным. Первичный билиарный цирроз также относится к категории заболевания неясной этиологии.
Как уже упоминалось, симптомы цирроза печени зависят от стадии заболевания. Основными из них, независимо от этиологии, являются: пониженная трудоспособность, неприятные ощущения в животе, повышенная температура тела, боли в суставах. При осмотре выявляется умеренное увеличение селезенки, увеличение и уплотнение печени, деформация ее поверхности. На более серьезных стадиях наблюдается вздутие живота, тошнота и рвота, возможна диарея при употреблении жирной пищи, тяжесть и боль в правом подреберье. На терминальной стадии могут возникать желтуха, асцит, отеки ног, варикозное расширение вен пищевода. В некоторых случаях развивается геморрой. При обнаружении тех или иных заболеваний печени необходимо обращаться к врачу гастроэнтерологу-гепатологу.
Лечение цирроза — процесс длительный, и он представляет собой не столько лечение, сколько вторичную профилактику. При этом назначается специальная диета, гепатопротекторные препараты и комплекс витаминов, исключается прием гепатотоксических лекарственных средств, алкоголя. В целом сформировавшийся цирроз печени является необратимым состоянием и считается неизлечимым. Этиотропная терапия для большинства форм цирроза печени на данный момент отсутствует, исключением является вирусный гепатит, при котором могут назначаться противовирусные препараты.
При заболеваниях печени пациентам, как правило, назначают так называемую диету № 5, направленную на нормализацию функций органа и улучшение желчеотделения. Пищу необходимо принимать небольшими порциями 5–6 раз в день, при этом следует полностью исключить жареное и жирное. Предпочтение следует отдать вареной и приготовленной на пару пище. Обязательно употреблять достаточное количество воды — не менее 1,5 литров в день. Следует полностью отказаться от алкоголя. Количество белков ограничивается сотней граммов в день, соли —10-ю граммами в день. При асците назначают бессолевую диету.
Продукты, запрещенные к употреблению:
- любые химические пищевые добавки, в том числе консервы;
- жареное, соленое, маринованное, копченое;
- кондитерские изделия, шоколад, мороженое;
- животные жиры, маргарин, жирные мясо и мясные бульоны;
- соленые сыры, молочные продукты с высокой жирностью;
- бобовые, редька, шпинат, редис, щавель, чеснок, лук;
- кислые фрукты и ягоды;
- сладкие газированные напитки, крепкий чай и кофе.
Наиболее популярны при лечении заболеваний печени такие гомеопатические средства, как:
- Phosphor 6, 12;
- Magnesia Muriatica 6;
- Lycopodium 6;
- Nux Vomica 6;
- Mercur dulcis 6 и др.
Кроме того, в гомеопатических препаратах можно встретить вытяжки из майского чистотела Chelidonium majus. Действительно, взятые за основу растения известны как народные средства для восстановления печени. Однако не стоит забывать, что гомеопатия как таковая официальной доказательной медициной не признана, и ее методы не проходят серьезных клинических испытаний. До сих пор не существует веских доказательств того, что она действует за счет заявленных полезных компонентов, а не за счет эффекта плацебо. Далеко не все пациенты гомеопатов отмечают улучшение своего самочувствия. В любом случае, гомеопатическое лечение печени — процесс длительный, занимающий не один месяц. Распад гепатоцитов и рост фиброзной ткани могут развиваться быстрее. Если говорить о циррозе печени, то у больного просто нет времени на рискованное лечение.
При компенсированном и субкомпенсированном циррозе назначается поддерживающая терапия – строгая диета и гепатопротекторы (лекарства на основе глицирризиновой кислоты, фосфолипидов, аминокислот, расторопши (Silybum marianum Carduus marianus) и других компонентов, способствующих восстановлению функций печени). При вирусном циррозе используется противовирусная терапия (ПВТ). Однако, справедливо заметить, что специфического лечения цирроза нет.
Глицирризиновая кислота — это биологически активное вещество, которое в природе встречается в корне солодки (Glycyrrhiza glabra), по имени этого растения оно и получило свое название. Однако гепатопротекторные функции глицирризиновой кислоты были изучены не так давно, поэтому до сих пор ее можно встретить далеко не в каждом лекарственном препарате против заболеваний печени. Особенно эффективен комплекс глицирризиновой кислоты и фосфатидилхолина — многочисленные клинические исследования показали его противовоспалительное, гепатопротекторное и антифибротическое действие.
На декомпенсированной стадии цирроза медикаментозная терапия мало эффективна и необходимо ставить вопрос о трансплантации (пересадке) печени. , Таким образом, лечение цирроза – крайне непростая задача, поэтому лучше его предотвратить. С этой целью при заболевании печени невирусной природы или вирусном гепатите и недоступной ПВТ, врачи могут назначить российский препарат на основе глицирризиновой кислоты, который приемлем по цене и почти не имеет противопоказаний (за исключением стандартных: аллергических реакций на компонент, беременности и периода лактации). Компоненты препарата защищают печеночные клетки от повреждения, уменьшают воспаление, разрастание соединительной ткани и способствуют восстановлению органа.
Если вышеуказанные методы лечения не помогают, проводят трансплантацию (пересадку) печени. Хирургическое вмешательство необходимо на последней, декомпенсированной, стадии заболевания, когда печень уже не выполняет своих функций. Кроме того, часть печени может быть взята у родственника больного или другого человека, который выразил свое согласие на эту операцию.
К числу профилактических мероприятий можно отнести любые процедуры по предупреждению заражения гепатитом, который является частой причиной цирроза печени. Рекомендуется вести здоровый образ жизни, отказаться от алкоголя и соблюдать сбалансированную диету, не увлекаться жареными и жирными продуктами. Следует с осторожностью относиться к чрезмерному приему лекарственных средств, многие из которых являются токсичными для печени. Стоит также позаботиться о нивелировании неблагоприятных экологических условий окружающей среды, которые могут оказывать негативное влияние на клетки печени — больше отдыхайте на свежем воздухе.
Один из эффективных методов предупреждения цирроза — прием гепатопротекторных препаратов при заболеваниях печени. Они защищают клетки печени, восстанавливают их структуру, уменьшают степень воспаления, нормализуют белковый и липидный обмены, приостанавливают развитие фиброза. Так, глицирризиновая кислота обладает антиоксидантной и мембраностабилизирующей активностью, потенцирует действие эндогенных глюкокортикостероидов, оказывая противовоспалительное действие при неинфекционных поражениях печени. Положительный эффект данного соединения был доказан в ходе 54 клинических исследований, из них 31 — рандомизированное. Испытания проводились на разных категориях пациентов, в том числе больных гепатитом и алкогольной болезнью печени. Во всех этих исследованиях профиль безопасности глицирризиновой кислоты был оценен как благоприятный, что позволило включить ее в рекомендации Азиатско-Тихоокеанской ассоциации по изучению печени (APASL) и разрешить для медицинского применения человеком Европейским медицинским агентством (EMA).
Итак, прием современных гепатопротекторов — надежный и безопасный способ улучшить клиническую картину болезни печени, однако любое самолечение недопустимо, и, несмотря на то, что многие лекарственные препараты допущены к продаже без рецепта, обязательно проконсультируйтесь с врачом.

Цирроз печени — тяжелое заболевание, негативно влияющее на работу всего организма, требующее длительного и сложного лечения. Поэтому, если у вас выявлено то или иное заболевание печени, необходимо сделать все возможное, чтобы затормозить патологические процессы и максимально восстановить функции печени. Многое зависит от вас. Начните с самодисциплины, взяв под тотальный контроль ваше питание, распорядок дня и прием лекарств, назначенных врачом — уже только это способно значительно улучшить прогноз.
Читайте также:


