Как мутирует вирус туберкулеза
Лекарственно устойчивые штаммы туберкулёза возникают естественным путём в ходе спонтанного мутагенеза как ответная реакция на введение антибиотиков. Они, как правило, обладают слабым фитнесом, т.е. они медленнее растут, слабее размножаются, у них нет других преимуществ, за исключением устойчивости к антибиотикам. И, соответственно, первоначальная стратегия при столкновении с лекарственно устойчивыми штаммами заключалась в том, чтобы, во-первых, антибиотики, направленные на лечение туберкулёза, были изъяты из широкой сети обращения и использовались только в специализированных учреждениях и, во-вторых, курс лечения проводился особым образом: сначала больного лечили антибиотиками, потом делали перерыв, за это время оставшиеся лекарственно чувствительные штаммы начинали доминировать, соответственно вытесняя лекарственно устойчивые варианты, затем опять проводили химиотерапию, достигали хороших результатов, что снова приводило к появлению лекарственно устойчивых штаммов, снова делали перерыв и так до полного излечения. Но потом оказалось, и обнаружили это, прежде всего в Африке, что такие проблемы как СПИД, который поражает иммунную систему, приводят к значительному росту числа лекарственно устойчивых штаммов. Причём если раньше эти штаммы были в основном в лечебных учреждениях, то теперь они стали обнаруживаться во всей популяции. И наиболее распространённая на сегодняшний день теория, для которой находится всё больше и больше подтверждений, заключается в том, что для того, чтобы лекарственно устойчивые штаммы вырвались в популяцию, они должны пройти несколько циклов размножения в организме со слабой иммунной системой, а именно такими объектами являются, прежде всего, больные СПИДом. Далее обнаружилось, что в странах, где происходят колоссальные социальные пертурбации, где всё рушится, возникает большая прослойка бедных, социально дезориентированных людей, у которых доходы ниже прожиточного реального минимума и иммунная система ослаблена, и такие люди тоже становятся тем резервуаром, в котором лекарственно устойчивые штаммы могут адаптироваться и приобрести такие преимущества, которые позволяют им конкурировать с лекарственно чувствительными штаммами. Таким образом с появлением и распространением СПИДа в мире, а также с началом таких крупных социальных потрясений, как в бывших странах СНГ, появились две большие зоны, включающие Африку, Азию, страны СНГ, где лекарственно устойчивые штаммы стали стремительно распространяться.
И тогда первыми забеспокоились международные организации, потому что эпидемия любого заболевания, в том числе и туберкулёза, в одной стране, является проблемой многих. В данном случае это было связано и усугублялось миграцией, поскольку открылись все ворота, люди стали эмигрировать из бывшего Советского Союза, и в Западной Европе вдруг стали обнаруживать те генотипы туберкулёза, которые раньше там не регистрировались.
Несмотря на то, что со дня открытия туберкулёза прошло уже больше ста лет, микобактерия хорошо изучена, известен и расшифрован её геном, но, тем не менее, мы пока не имеем надёжных средств вакцинации от туберкулёза. Спектр имеющихся лекарственных препаратов из-за проблемы лекарственной устойчивости приходится постоянно расширять и модифицировать, и ещё одна большая проблема – это проблема ранней диагностики туберкулёза.
Кох, открыватель туберкулёза, получивший за это Нобелевскую премию, был уверен, что можно быстро справиться с этой инфекцией. Но оказалось, что вакцина Коха защиты не даёт. Тогда появилась другая вакцина, БЦЖ, но она защищает только детей, а после 14 лет – что её вводи, что ни вводи – защиты нет. Кроме того, эффективность использования этой вакцины значительно меняется в зависимости от географического региона. В некоторых странах она обеспечивает высокую защиту детей – до 80%, а в других – 0%. К этому могли привести очень многие факторы. БЦЖ отличается от диких штаммов туберкулёза, у неё отсутствует фрагмент генома, и соответственно, несколько десятков генов у БЦЖ нет. В каждой стране штаммы для производства вакцины свои, единого мирового стандарта нет. По утверждениям специалистов-фтизиатров, наблюдается неуклонный рост осложнений при вакцинации БЦЖ. В чём причины? Они могут быть разнообразными. Может быть, сам ребёнок и его состояние, потому что в последнее время возросло число патологий среди новорождённых. Может быть, вакцинный штамм. Вакцинные штаммы строго контролируют по всем стандартным микробиологическим параметрам, но эти параметры не позволяют учитывать генотипические варианты. Так, во Франции на сегодняшний день идентифицировано не менее четырех штаммов БЦЖ, которые используют для вакцинации, в России – около двадцати. Поскольку при производстве штамм контролируется не на генетическом уровне, то не исключено, что на генетическом уровне могут происходить изменения и некоторые из них могут привести к не очень хорошим свойствам, которые, в свою очередь, и приводят к осложнениям. Возможно. Этого никто не проверял. Мы готовы принять участие в таких исследованиях, и мы могли бы найти те нуклеотидные замены, которые не должны присутствовать в исходном штамме, и создать устройство, с помощью которого можно было бы контролировать штаммы в ходе производства. Это позволяло бы проводить более глубокий независимый внутренний производственный контроль. Это в любом случае необходимо делать и, безусловно, это будет сделано, потому что любые живые вакцины требуют такого контроля. Всё в этом мире меняется, хотим мы или нет, это естественный, неизбежный процесс, возникают мутации, приобретаются какие-то селективные преимущества, иногда эти селективные преимущества срабатывают в организме, и это может привести к осложнениям. Такие работы – составление генетических портретов вакцинных штаммов - необходимы для практического здравоохранения и весьма интересны с научной точки зрения.
Следующая проблема – диагностика. Для детей это – реакция Манту, для взрослых – флюорография или томография. В ходе наших исследований и в ходе общения с коллегами, мы поняли, что реакция Манту имеет весьма условное диагностическое значение. Во-первых, реакция Манту не однозначна и существенно зависит от иммунного статуса человека. Во-вторых, она не всегда обладает высокой специфичностью и чувствительностью и не может отличить иммунитет, полученный при вакцинации БЦЖ, от дикой бактерии. Ведь реакция Манту – это суммарные белки от БЦЖ, и если вы вакцинированы БЦЖ, то они пересекаются с белками, полученными при прививке, появляется папула, на основании чего возникает подозрение, и надо проводить исследования дальше, тщательно проверять, что же происходит в организме. Чувствительность реакции Манту очень высока, а специфичность очень низкая, по оценкам некоторых специалистов она составляет всего 8-20%. Если же ещё накладывается коассоциированная инфекция – ВИЧ, или гепатит, или респираторные заболевания, то это вносит ещё большую путаницу. Поэтому в случае положительной реакции Манту необходимо провести подтверждающие диагностические анализы с помощью более совершенных методов. Если же говорить о флюорографии или результатах томографических исследований, то они выдают уже патологию. Т.е. это, безусловно, очень нужная, но уже не ранняя диагностика.
В России Т-клеточные технологии пока не внедрены. А в мире эти технологии уже внедрены в Германии и США, в специализированных крупных центрах, что надо делать и нам. Там не только есть центры, но действует система иммунологического мониторинга и система мониторинга генотипов микобактерии туберкулёза. Это позволяет реально оценивать эффективность всех противотуберкулёзных мероприятий, позволяет изучать процессы, которые реально происходят с микобактерией туберкулёза, вовремя выявлять эпидемические очаги, а не работать, как это делали раньше, по территориям в целом.
В наше время туберкулез — основная причина смертности прежде всего в развивающихся странах. От него умирает больше людей, чем от других инфекций, включая СПИД и заболевания, сопровождающие ВИЧ.

Пока имеются на земле трущобы, куда не проникает луч солнца, чахотка и дальше будет существовать. Солнечные лучи — смерть для бацилл туберкулеза. Я предпринял свои исследования в интересах людей. Ради этого я трудился. Надеюсь, что мои труды помогут врачам провести планомерную борьбу с этим страшным бичом человечества.

В медицине выделяют открытую и закрытую формы туберкулеза: БК+ и БК–. Открытая форма заразна, пациенты с этим диагнозом остаются в стационаре до момента исключения риска заражения здоровых людей. При открытой форме или в случаях бактериовыделения в мокроте больного обнаруживаются палочки Коха, наблюдаются некротические изменения и казеоз — туберкулезный гной.
Закрытый туберкулез определить непросто, поэтому он требует специфической диагностики. Эта форма не опасна для окружающих и хорошо поддается лечению при своевременном обнаружении. При открытой форме люди всегда жалуются на кашель, повышение температуры, слабость и потливость. Возможно кровохарканье. Открытая форма туберкулеза может быть вылечена при строгом соблюдении рекомендаций врача и своевременном начале лечения.
Благодаря Коху туберкулез из смертоносной чахотки превратился в хроническую болезнь, с которой, даже заразившись, при применении терапии и мониторинге заболевания с помощью флюорографии грудной клетки можно прожить долго. Изначально спектр диагностики туберкулеза включал в себя поиск непосредственно самого возбудителя микроскопией мазка мокроты и определением специфических противотуберкулезных антител в крови. Сегодня существуют различные современные, высокотехнологичные методы. Например, метод генетической идентификации микобактерий туберкулеза.
Секвенирование в основном используется в научных исследованиях, так как для практического применения в клинических лабораториях эта технология сложна. Кроме того, стоит такая методика дорого, а результаты могут быть ложными.
Разнообразие форм устойчивости и наличие штаммов, резистентных одновременно к нескольким препаратам, требуют развития технологий мультианализа микобактерий туберкулеза на биочипах для ускоренного обнаружения возбудителя и определения его устойчивости к антибиотикам как первого, так и второго ряда в одном анализе. Мультиплексный анализ на биочипах выявляет десятки, сотни и даже тысячи видоспецифичных генетических последовательностей, а также генетических вариаций, определяющих резистентность микобактерий к антибактериальной терапии.
Туберкулез поражает преимущественно взрослых людей в их самые продуктивные годы. Однако риску подвергаются все возрастные группы. Более 95% случаев заболевания и смерти приходится на развивающиеся страны.
У людей, инфицированных ВИЧ, вероятность развития активной формы туберкулеза возрастает в 20–30 раз. Более высокому риску развития активного туберкулеза также подвергаются люди, страдающие от других нарушений здоровья, ослабляющих иммунную систему.
В 2017 году 1 млн детей (0–14 лет) заболели туберкулезом, 230 тыс. детей (включая детей с ВИЧ-ассоциированным туберкулезом) умерли от этой болезни.
Употребление табака тоже значительно повышает риск заболевания и летального исхода. 7,9% случаев инфицирования связаны именно с курением.
В 2017 году наибольшее число новых заболевших туберкулезом пришлось на регионы Юго-Восточной Азии и западной части Тихого океана — 62%. Далее следует Африканский регион, где было зарегистрировано 25% новых случаев. 87% заболевших проживают в 30 странах с тяжелым бременем туберкулеза. На долю восьми стран — Индии, Китая, Индонезии, Филиппин, Пакистана, Нигерии, Бангладеш и Южной Африки — пришлось две трети новых случаев заболевания туберкулезом.
Сегодня на рассмотрении в российском правительстве находится проект Государственной стратегии ликвидации туберкулеза к 2030 году. Никто не надеется, что к этому времени вообще не будет больных, речь идет о том, чтобы проблема перестала быть глобальной, объясняют специалисты. Особенно в свете проблем, с которыми столкнулись фтизиатры — множественной лекарственной устойчивостью микобактерий туберкулеза (МЛУ) и его сочетанием с ВИЧ-инфекцией.
Рост МЛУ — общемировая проблема. Если в 2009 году среди российских пациентов, выделяющих микробактерии туберкулеза, МЛУ-формы встречались в 10,5% случаев, то в 2017-м — уже в 54%. Среди инфицированных детей встречается в 40% случаев. Если у взрослых устойчивость развивается при нарушении назначенного режима и дозы препаратов или прерывании лечения, то дети сразу инфицируются уже резистентной к лекарствам бактерией. И если не остановить распространение МЛУ-туберкулеза от взрослых к детям, то инфицированные дети через 10–20 лет могут заболеть этой формой.
Сегодня улучшается молекулярно-генетическая диагностика заболевания, появляются быстрые (1,5–2 дня) тесты на лекарственную устойчивость возбудителя. В проекте Стратегии ставится цель охватить такими тестами до начала лечения 97% пациентов.Вторая основная проблема современной фтизиатрии связана с тем, что сегодня 21% больных, впервые попадающих на учет по туберкулезу, ВИЧ-инфицированы. И их доля продолжит расти, констатируют специалисты: у людей с вирусом иммунодефицита риск заражения туберкулезом повышен в 30–40 раз. Кроме того, медики недостаточно следят за детьми, которые родились без ВИЧ от инфицированных матерей.
Усугубляют ситуацию и антипрививочные настроения в обществе: большое число здоровых женщин, родивших здоровых детей, отказываются от их вакцинации. На сегодняшний день выписываются из роддомов с прививками лишь 80% новорожденных (необходимо 95%). В итоге среди детей до года, заболевших туберкулезом, около 41% не имели прививки БЦЖ. Всего же в прошлом году в России диагноз туберкулез был поставлен 300 детям до трех лет, 22% из них не были привиты.
Ученые из Института общей генетики имени Н. И. Вавилова РАН и МФТИ создали каталог мутационных изменений в 319 генах вирулентности микобактерий, вызывающих туберкулез. Эти гены кодируют белки, ответственные за преодоление иммунного ответа у человека. Последующий анализ выявил набор из трех мутаций, они могут позволить микобактериям быстро развиваться в организме людей с пониженным иммунитетом. Появление новых штаммов требует иных подходов к лечению и предполагает разработку новых генно-инженерных вакцин, эффективных с точки зрения иммунного состояния конкретного пациента и особенностей вирулентности патогена.
Тест-системы позволят проводить комплексную диагностику в три этапа. Первый этап предполагает быстрый анализ мокроты для обнаружения микобактерии в течение нескольких минут с использованием специфических антител, меченных наночастицами золота. Для подтверждения положительных результатов будет разработана тест-система на основе биочип-картриджа, сочетающего мультианализ на биочипе и флюидные технологии. В качестве специфических реагентов для определения специфического паттерна антител пациента будут использованы белковые маркеры-антигены. Для третьего этапа диагностики разработают молекулярно-генетические методы обнаружения генетических маркеров лекарственной устойчивости микобактерий на основе мультианализа на биочипах.
Борьба с туберкулезом продолжается уже несколько веков. Пока он не побежден. Самым важным шагом на пути к окончательной капитуляции палочки является всеобщая вакцинация. Но, учитывая вышеупомянутые мутации вируса, каждому здоровому человеку следует проходить рентгенологическое исследование грудной клетки один раз в два года. Флюорография в системе профилактики позволяет начать лечение на ранних этапах заболевания, что является важным условием успешности борьбы с туберкулезом.


Учёные из Института общей генетики имени Н. И. Вавилова РАН и Московского физико-технического института создали каталог мутационных изменений в 319 генах вирулентности микобактерий, вызывающих туберкулёз. Эти гены кодируют белки, ответственные за преодоление иммунного ответа у человека. Последующий анализ выявил набор из трёх мутаций, которые могут позволить микобактерии быстро развиваться в организме людей с пониженным иммунитетом. Появление новых штаммов возбудителя туберкулёза требует новых подходов к лечению и предполагает разработку новых генно-инженерных вакцин, эффективных с точки зрения иммунного состояния конкретного пациента и особенностей вирулентности патогена. Статья опубликована в журнале Genome Biology and Evolution (издательство Oxford, Великобритания).
По данным ВОЗ, туберкулёз остаётся одним из самых опасных инфекционных заболеваний человека, ежегодно уносящим более 1,8 миллионов жизней во всём мире. Он вызывается микобактериями из группы Mycobacterium tuberculosis, или иначе — палочками Коха. Как становится ясно из опубликованной статьи, наиболее уязвимы для этой болезни люди с ВИЧ-инфекцией или другими иммунодефицитными состояниями. Более 20% случаев заболевания туберкулёзом связано с курением. На данный момент туберкулёз перестал быть социально зависимым заболеванием — с инфекцией сталкиваются абсолютно все слои населения. Это обусловлено стрессами, сопровождающими жизнь каждого современного человека. Микобактерия туберкулёза стала намного устойчивее как ко внешней среде, так и к антибиотикам, ранее обеспечивавшим эффективное лечение. Сейчас симптомы туберкулёза не так выражены: человек может долгое время носить в себе туберкулёзную палочку и заражать ею окружающих. Согласно статистике ВОЗ, треть населения нашей планеты — носители туберкулёза. Сейчас самая острая проблема — это проблема лекарственной устойчивости, отягощённая появлением новых штаммов возбудителя, адаптированных к организму человека с пониженным иммунитетом.


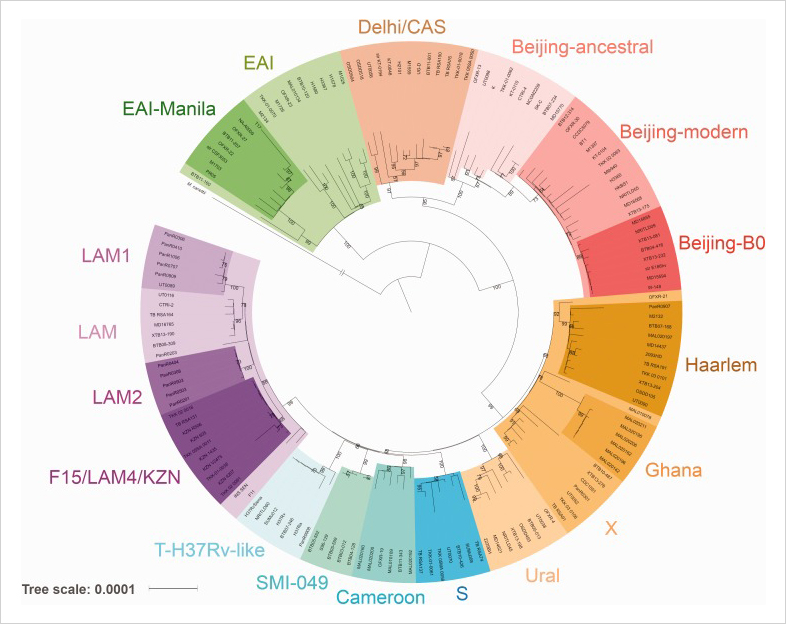
На данный момент исследователи выделяют 7−8 основных линий (групп) микобактерий туберкулёза. Они отличаются друг от друга наличием мутаций в разных генах. Таких мутаций, или SNP (мутаций в конкретном гене за счёт замены одного нуклеотида на другой), может быть от 300 до 1000 на геном, отличающих одну линию от другой. Если мутация происходит в важной части гена вирулентности, то белок, который этот ген кодирует, будет вызывать другую иммунную реакцию. За счёт этого бактерия может преодолевать иммунитет человека к туберкулёзу, выработанный благодаря прививанию в детском возрасте БЦЖ (противотуберкулёзной вакциной).
В каждой линии выявлено от десятков до сотен сублиний, в зависимости от гена и места мутации. При биоинформатическом анализе с помощью программ, разработанных на Кафедре биоинформатики МФТИ, были обнаружены мутации, характерные для эпидемиологически опасной сублинии в составе линии Beijing-B0 (Пекин).
Создание новых вакцин

Новая классификация позволила выделить сублинию B0/N-90, нацеленную на людей с пониженным иммунитетом.
В 2008 году для борьбы с устойчивым туберкулёзом был создан международный консорциум TBResist, в который входят ведущие медики, генетики, бионформатики и другие специалисты из США, Швеции, России, Великобритании, Бангладеш, Зимбабве, ЮАР, Тайваня и других стран.
Существующие сейчас методики лечения позволяют вылечить болезнь за год или два. Но могут появиться такие мутанты, которые будут быстро развиваться у некоторых категорий людей. Всем известно, как медики научились бороться с гриппом: каждый год формируется новый штамм с новой мутацией, под которую разрабатывается новая вакцина. Но у вируса гриппа всего несколько генов, а у микобактерии туберкулёза только генов вирулентности порядка трёхсот, и во всех могут происходить мутации. В течение последних 30 лет исследователи во всем мире пытаются разработать генно-инженерную вакцину от туберкулёза. Для её создания используют не саму бактерию, а лишь её определённые гены. Гены клонируют, получают белки-продукты, ими вакцинируют человека и смотрят на иммунный ответ. Но микобактерии туберкулёза подразделяются на сотни сублиний. Результаты исследования говорят о том, что нужно создавать вакцины, учитывающие иммунный статус человека и наличие среди возбудителя по крайней мере десятка эпидемиологически опасных линий, несущих мутации в определённых генах вирулентности.
БЮДЖЕТНОЕ УЧРЕЖДЕНИЕ ЗДРАВООХРАНЕНИЯ
УДМУРТСКОЙ РЕСПУБЛИКИ
"ГОРОДСКАЯ КЛИНИЧЕСКАЯ БОЛЬНИЦА №6
МИНИСТЕРСТВА ЗДРАВООХРАНЕНИЯ УДМУРТСКОЙ РЕСПУБЛИКИ"
Всемирный день борьбы с туберкулезом отмечается по решению Всемирной организации здравоохранения в день, когда в 1882 году немецкий микробиолог Роберт Кох объявил о сделанном им открытии возбудителя туберкулеза.
В 1993 году Всемирной организацией здравоохранения туберкулез был объявлен национальным бедствием, а день 24 марта — Всемирным днем борьбы с туберкулезом.
В настоящее время ежегодно туберкулез уносит жизни 1,6 миллионов человек.
В России туберкулез, когда-то провозглашенный исчезающей болезнью, на сегодняшний день приобретает формы эпидемии. Основной причиной роста заболеваемости является снижение уровня жизни населения, рост алкоголизма, наркомании, существенную лепту вносит и миграция населения, резко возросшая за последние годы. Важным фактором, способствующим росту заболеваемости, является сокращение охвата населения профилактическими осмотрами и уменьшение доли больных туберкулезом, выявленных на ранних стадиях.
Туберкулез – одно из древнейших инфекционных заболеваний. Это хроническое инфекционное заболевание характеризуется образованием в органах специфических воспалительных изменений. Туберкулез поражает практически все органы и системы организма. Но наиболее частой локализацией туберкулеза являются органы дыхания.
Возбудителем туберкулеза являются микобактерии туберкулеза. Источником заражения являются больные люди или домашние животные. Основной источник заражения – больной человек. Наиболее часто туберкулез распространяется воздушно-капельным путем (через легкие взрослого человека за сутки проходит около 15 кубометров воздуха). При кашле, чихании, разговоре больного туберкулезом в воздух, на пол и стены комнаты, предметы обихода, попадают мельчайшие капельки мокроты и слюны.
Микробы после высыхания мокроты долго остаются жизнеспособными, особенно в слабоосвещенных местах, даже в высохшей мокроте и на различных предметах они выживают до шести-восьми месяцев. Это обуславливает возможность контактно-бытовой передачи через посуду, белье, книги.
Туберкулезом болеют не только люди, но и животные. Поэтому возможно заражение при употреблении некипяченого молока, непроваренного мяса, яиц, при уходе за больными домашними животными.
Поэтому туберкулезом можно заразиться где угодно и необязательно в результате прямого контакта с больным. Туберкулезом болеют люди разного возраста и пола. Палочка Коха не различает социального статуса, и с одинаковой эффективностью заражает бедных и богатых.
Впервые проникшие в организм микобактерии туберкулеза распространяются в организме человека, но не обязательно вызывают заболевание. Многие из них погибают. Но некоторые могут сохранить жизнеспособность и годами находиться в организме, до поры до времени не причиняя ему вреда.
Неблагоприятные факторы – плохие жилищные условия, неполноценное питание, недостаток хорошей питьевой воды, стрессы, недосыпания, снижение сопротивляемости организма вследствие перенесенных других болезней, низкая санитарная культура населения увеличивают вероятность заражения. Крайне подвержены заболеванию туберкулезом те, кто злоупотребляет алкоголем и курением. Все это снижает сопротивляемость организма, и встреча с палочкой Коха оборачивается трагедией.
Своевременно выявленный туберкулез лучше поддается лечению.
Чтобы уберечь себя от заражения
туберкулезом, необходимо:
- Отказаться от вредных привычек, которые снижают сопротивляемость организма.
- Следить за чистотой и порядком в помещении и за его пределами.
- Не допускать захламления и скопления пыли.
- Ежедневно производить уборку квартиры и мебели влажным способом.
- Как можно чаще проветривать помещение.
- Не проводить в комнате чистку одежды и обуви.
- Всегда мыть руки перед едой.
- Соблюдать режим рационального и сбалансированного питания.
- Не покупать мясо, молоко на стихийных рынках.
- В пищу употреблять только кипяченое молоко.
- Соблюдать режим труда и отдыха.
- Закаливать свой организм.
- Заниматься физкультурой и спортом.
- Чаще бывать на свежем воздухе.
- Развивать психологическую устойчивость к стрессовым ситуациям.
- Регулярно проходить флюорографическое обследование.
- Быть непримиримым к санитарным недостаткам. Не стесняться делать замечание невеждам.
Соблюдая необходимые меры предосторожности, можно свести к минимуму опасность заражения. Борьба с туберкулезом будет успешной только тогда, когда мы все вместе станем соблюдать правила борьбы с коварной болезнью и требовать выполнения их от окружающих.
Хочется еще раз напомнить, что при появлении следующих признаков у вас или у ваших знакомых необходимо немедленно обратиться к врачу!
• Быстрая утомляемость и появление общей слабости;
• Снижение и/или отсутствие аппетита, потеря веса;
• Повышенная потливость, особенно под утро и в основном верхней части туловища;
• Появление одышки при небольших физических нагрузках;
• Незначительное повышение температуры тела;
• Кашель или покашливание с выделением мокроты, возможно с кровью;
• Специфический (так называемый лихорадочный) блеск в глазах.
Поликлиника БК №2 приглашает население территориального участка на флюорографическое обследование (по направлению участкового терапевта).
Мы говорили о чуме и оспе, холере и тифе. На очереди — вирусное инфекционное заболевание под названием грипп, один из штаммов которого только в 1918-1919 годах унёс жизни более 50 миллионов человек из заразившейся трети населения планеты, и туберкулёз, из-за которого каждый год даже сейчас умирают 2 миллиона человек.
Грипп — вирусное заболевание, а вирусы очень хорошо умеют мутировать. Всего учёные выявили более двух тысяч вариантов вируса. Несколько различных штаммов только в последнюю сотню лет убивают людей сотнями тысяч и даже миллионами. Каждый год от эпидемий умирают до полумиллиона человек.
К гриппу восприимчивы люди любого возраста, но наиболее опасен он может быть для детей и людей пожилых. Чаще всего болезнь заканчивается летальным исходов, когда пациенту более шестидесяти пяти лет. Эпидемии начинаются в основном в холодное время года, при температуре от +5 до -5, когда влажность воздуха снижается, что создаёт благоприятные условия для проникновения вируса в организм человека через дыхательные пути.
После инкубационного периода, который длится до трёх дней, начинается заболевание. Когда во время болезни вы чувствуете раздражение в носу, трахее или бронхах — это значит, вирус проник в клетки мерцательного эпителия и сейчас разрушает их. Человек кашляет, чихает и постоянно сморкается. Затем вирус попадает в кровь и распространяется по всему организму. Температура повышается, появляются головные боли и озноб. Через три-пять дней болезни больной выздоравливает, но у него сохраняется усталость. При тяжёлых формах грипп может доводить до отёка мозга и различных осложнений, включая развитие бактериальных инфекций.
Вирус H1N1 был мутировавшим вирусом, распространённым среди диких птиц. Это произошло из всего двух мутаций в молекуле гемагглютинина — поверхностного белка вируса гриппа, который обеспечивает способность вируса присоединяться к клетке-хозяину.
В 1918 году в Испании гриппом заразились 39% населения страны, среди которых — люди двадцати-сорока лет, наименее подверженные риску подхватить это заболевание. У людей синели лица, развивалось воспаление лёгких. Больные кашляли кровью, которой могли захлебнуться на поздних стадиях. Но чаще всего болезнь проходила бессимптомно. При этом некоторые люди умирали на следующий же день после заражения.
Но зачем перечислять страны, где вирус убивал людей? Лучше сказать, где он этого не делал. Он не дошёл до острова Маражо в Бразилии. В других местах он иногда выкашивал всех врачей. Людей хоронили без отпеваний и гробов, закапывая в братские могилы.
Испанский грипп стал официальной версии причины смерти известнейшей русской актрисы немого кино — Веры Холодной. В феврале 1919 года она упала в снег с перевернувшихся саней, а на следующий день у неё поднялась температура. Через несколько дней, 16 февраля 1919 года, Вера Холодная умерла. Сестра актрисы вспоминала:
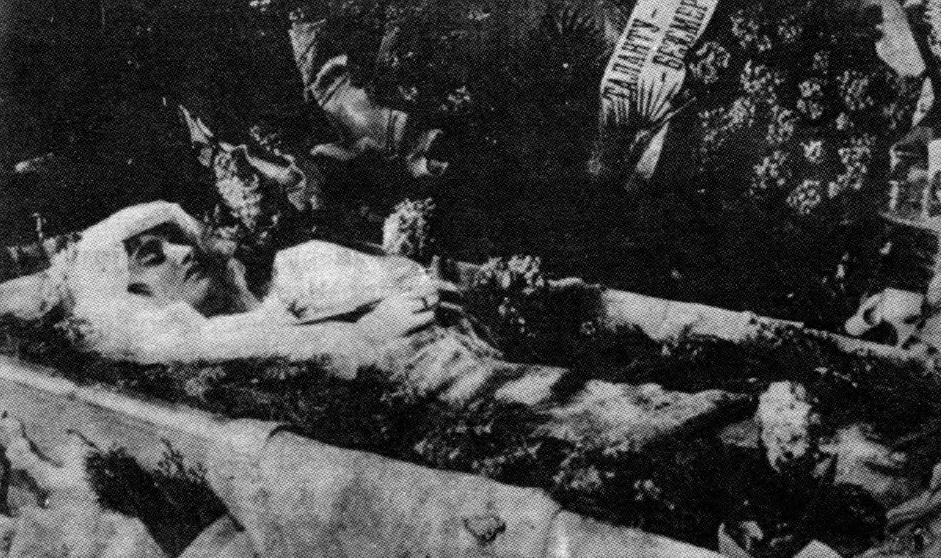
Тело Веры Холодной в гробу. 1919 год. Хроника
Азиатский грипп вызвал вторую пандемию гриппа в XX веке. Вирус H2N2 обнаружили в Китайской Народной Республике в 1956 году. Пандемия дошла до Сингапура и США. В США количество погибших достигло шестидесяти шести тысяч человек. Во всём мире вирус убил до четырёх миллионов человек. Разработанная вакцина помогла остановить распространение болезни к 1958 году.
Вирус азиатского гриппа мутировал. В 1968-1969 годы он вызвал эпидемию гонконгского гриппа: H3N2. Тогда болезнь унесла жизни от миллиона человек.
Ещё один штамм гриппа, способный перекинуться с животного на человека при ряде мутаций, называется свиным гриппом. Вспышки этого гриппа возникали в 1976, в 1988, в 2007 годах. Серьёзную обеспокоенность Всемирная организация здравоохранения и Центры по контролю и профилактике заболеваний США выразили из-за этого штамма в 2009 году, когда болезнь вызвала высокую смертность в Мексике. Уровень пандемической угрозы 29 апреля подняли с 4 до 5 баллов из 6 возможных. К августу 2009 года по всему миру были зарегистрированы более 250 тысяч случаев заражения и 2 627 случаев смерти. Инфекция разошлась по всему миру.
11 июня 2009 года ВОЗ объявила о первой пандемии за последние сорок лет — пандемии свиного гриппа.
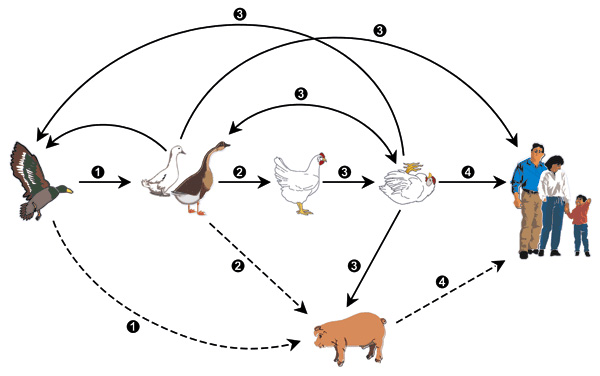
Схема распространения птичьего гриппа: от диких уток до человека через мутации в организмах других носителей
Этой зимой, в 2016 года, свиной грипп снова угрожает нам. В Екатеринбурге на 1 ноября 2016 года зарегистрированы уже четыре случая заболевания у людей. К эпидемии готовятся медики в Омске. В Астрахани готовятся и к гонконгскому гриппу, и к свиному.
Бытует мнение, что прививки от гриппа делать бесполезно, так как у этого заболевания слишком много штаммов. Именно поэтому прививаться нужно не сразу от всего, а от потенциально угрожающих в данный период времени вирусов. Например, если соответствующие службы уже обнаружили свиной грипп и прогнозируют его распространение по стране — тогда имеет смысл задуматься о прививке. Но когда у нас каждый год гуляет H1N1, то, быть может, стоит на всякий случай подготовиться к нему заранее?
Туберкулёз — широко распространённое в мире заболевание. Чтобы понять масштабы: ею инфицированы треть населения Земли. Каждый год ей заражаются восемь миллионов человек. Для двух миллионов из них болезнь станет смертельной.
Возбудитель туберкулёза — палочка Коха. Это бактерии из группы Mycobacterium tuberculosis complex. Бактерия поражает лёгкие, иногда затрагивает другие органы. Передаётся она очень легко — воздушно-капельным путём во время разговора, из-за кашля или чихания заражённого. Протекает в бессимптомной форме, а затем из скрытой формы может перейти в активную. Пациенты кашляют, иногда с кровью, у них возникает лихорадка, слабость, они худеют.
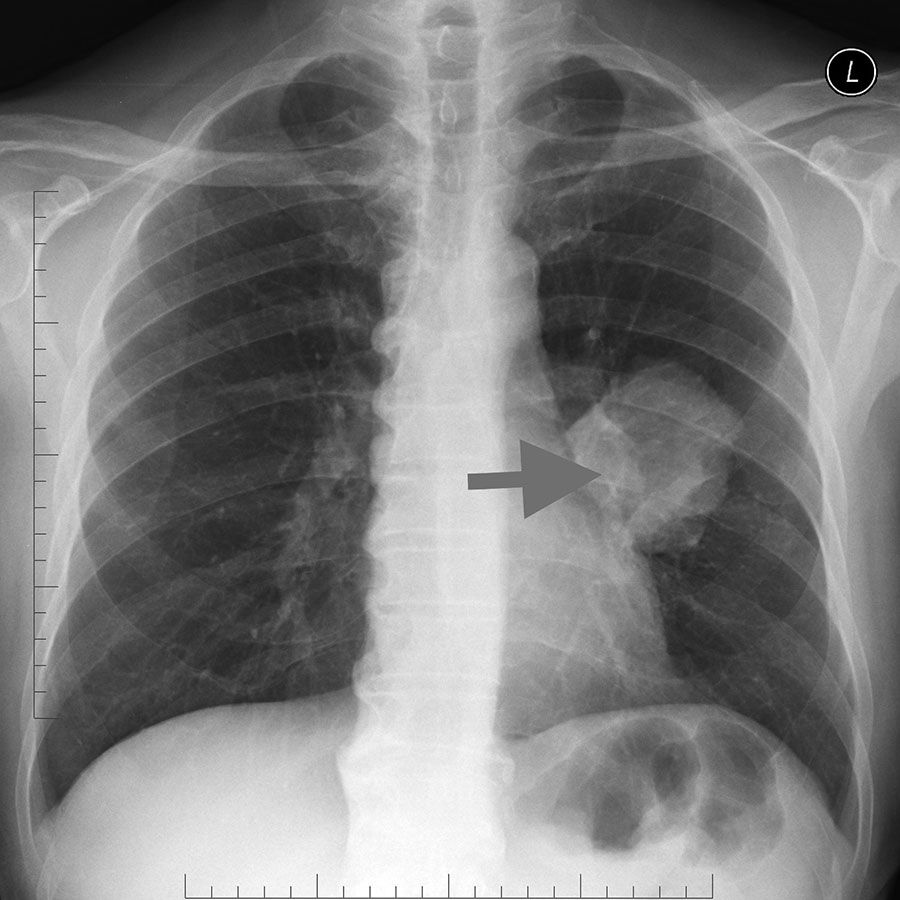
При открытой форме возникают распады, или каверны, в лёгких. При закрытой форме микобактерии в мокроте не обнаруживаются, поэтому больные малоопасны для окружающих.
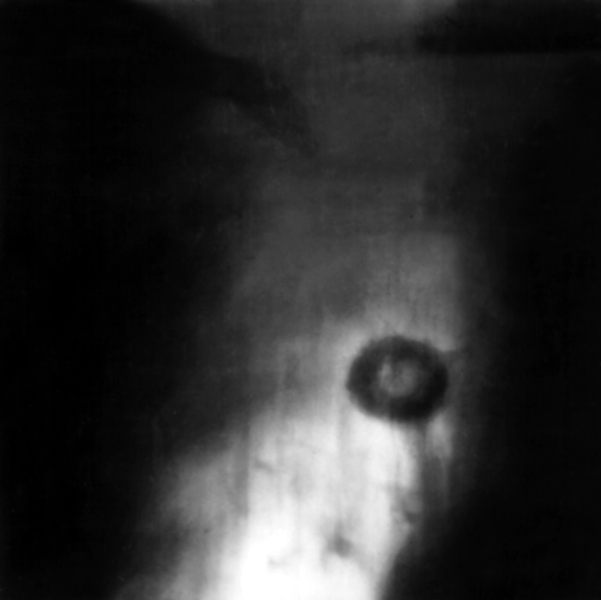
Однородное затенение с участком просветления — деструкции — в лёгких больного туберкулёзом. Медицинская энциклопедия
Сейчас туберкулёз научились выявлять и лечить на ранних стадиях, но болезнь продолжает убивать людей. В 2006 году в России на диспансерном учёте состояло 300 тысяч человек, умерли от болезни 35 тысяч человек.
В 2015 году смертность составила 11 человек на 100 тысяч населения страны, то есть умерли около 16 тысяч человек в течение года от туберкулёза, не включая комбинацию ВИЧ+туберкулёз. Всего за год было зарегистрировано 130 тысяч заражённых. Результаты по сравнению с 2006 годом ободряющие. Каждый год смертность от туберкулёза снижается на 10%.
Несмотря на то, что врачи пытаются бороться с туберкулёзом и снижают смертность и заболеваемость, остаётся важная проблема: устойчивость бактерии Коха к препаратам. Множественную лекарственную устойчивость отмечают в четыре раза чаще, чем десять лет назад. То есть теперь каждый пятый больной просто не реагирует на целый ряд сильнейших препаратов. Среди них — 40% тех людей, которые раньше уже лечились.
Наиболее остро сегодня проблема туберкулёза стоит в Китае, Индии и России. Всемирная организация здравоохранения планирует победить эпидемию к 2050 году. Если в случае чумы, оспы и гриппа мы говорили о неких эпидемиях и пандемиях, которые вспыхивали в разных местах, распространялись по миру и угасали, то туберкулёз — болезнь, которая постоянно находится рядом с нами десятки и сотни лет.
Туберкулёз тесно связан с социальным положением больного. Он распространён в тюрьмах и среди бездомных. Но не стоит думать, что это оградит вас, человека, работающего, например, в офисе, от болезни. Выше я уже писал, что передаётся палочка Коха воздушно-капельным путём: чих бездомного в метро — и менеджер или программист может попасть на больничную койку, рискуя остаться без лёгкого. Многое зависит от иммунитета, от силы организма, противодействующего заразе. Организм ослабляет плохое и непродуманное питание, отсутствие витаминов, постоянные стрессы.
Вакцинация от туберкулёза практикуется в России в первые 3-7 дней жизни новорожденного с помощью БЦЖ — вакцины, приготовленной из штамма ослабленной живой коровьей туберкулёзной палочки. Её выращивают в искусственной среде, и она практически не имеет вирулентности для человека. Ревакцинацию делают через семь лет.
Эпидемии гриппа вспыхивают повсеместно и постоянно, к ним привыкли заранее готовиться, проводить вакцинацию. В Москве это делали недавно бесплатно более двадцати мобильных пунктов, размещённых у станций метро. Смертность от гриппа и его распространение со временем уменьшается, но вирус постоянно мутирует, подкидывая вирусологам новые задачи по борьбе с ним.
В случае с туберкулёзом массовой истерии в СМИ не наблюдается. При этом болезнь распространена по всей планете и вызывает огромное количество смертей. Возможно, к 2050 году ВОЗ действительно сможет похвастаться прекращением эпидемии, длившейся десятилетиями. На данный же момент спасти от палочки Коха может только вакцинация и сильный иммунитет.
Читайте также:


