Хронический гепатит с и варикозное расширение вен пищевода
Лечение гепатита С и цирроза печени
История заболевания
Пациент работает научным сотрудником. Питается регулярно, обильно, диету не соблюдает. Завтракает сразу же после пробуждения: каша на молоке, бутерброд с сыром, чай. Обедает на работе: суп и второе блюдо без салата и гарнира, отдает предпочтение жареным мясу и рыбе. Ужинает дома: салат и второе блюдо. Часто перекусывает йогуртами, печеньем, бутербродами. Свежие фрукты употребляет в небольших количествах, преимущественно сладкие (бананы, виноград, хурма).
Аллергический статус спокойный.
За помощью ранее не обращался, специфического лечения не получал. Самостоятельно начал принимать лекарства: Гептрал 400мг по 1 таблетки 2 раза в день, Креон 100.000 ЕД в сутки.
Вредные привычки и семейная история
Пациент никогда не курил, но регулярно не менее двух раз в неделю употребляет не крепкий алкоголь (вино, шампанское) в объеме 200 мл (ранее в больших количествах).
Из наследственности известно, что мама страдает гипертонической болезнью, перенесла инсульт (острое нарушение мозгового кровообращения).
Предварительный диагноз
Во время своего первого визита пациентом были предоставлены данные инструментальных методов исследования:
- ФГДС: Варикозное расширение вен пищевода. Признаков угрозы кровотечения не было. Рекомендовано динамическое эндоскопическое наблюдение 2 раза в год;
- УЗИ органов брюшной полости и почек: Гепатоспленомегалия (увеличение печени и селезенки). УЗИ признаки портального цирроза печени. Умеренный асцит. Мелкие конкременты почек. Рекомендовано консультация гепатолога.
- в биохимическом анализе крови отмечалось повышение печеночных ферментов до двух норм (с преобладанием АСТ над АЛТ), щелочной фосфатазы, а так же общего билирубина за счет его прямой фракции.
Для уточнения диагноза были выполнены следующие исследования:
- ПЦР на количественное обнаружение РНК вируса гепатита С- 2,9*10 4 МЕ в мл, что свидетельствовало об обнаружении РНК вирусного гепатита С.
- определение генотипа вирусного гепатита С - генотип 3а/3b;
- альфа-фетопротеин (онкомаркер) был так же повышен до трех норм, что свидетельствовало о значительном риске развития гепатоцеллюлярной карциномы;
- значительное повышение уровня глутамилтранспептидаза (ГГТП), липазы, повышенное значение СОЭ.
- для исключения наличия сопутствующей патологии печени выполнялся скрининг на аутоиммунные заболевания - все показатели были в пределах нормы.
Поставленный диагноз
Был установлен диагноз: «Цирроз печени смешанной этиологии (вирусной + токсической), прогностический коэффициент А по Чайлд-Пью (оценка тяжести цирроза) - умеренная активность патологического процесса, с синдромом портальной гипертензии (генотип 3а/3b, нагрузка 2,9*10 4 МЕ в мл). Варикозное расширение вен пищевода 2ст (риск кровотечения - 0).
Хотя при объективном осмотре пожелтение кожных покровов и видимых слизистых не было выявлено, по результатам лабораторных данных была диагностирована паренхиматозная желтуха, а так же функциональное панкреатическое расстройство сфинктера Одди.
Проведенное лечение
Отказ пациента от употребления алкоголя.
Пациенту было назначено лечение вирусного гепатита С, направленное на уничтожение вируса. Принимая во внимание нормальный уровень тромбоцитов в клиническом анализе крови, а так же нулевой риск кровотечения из варикозно-расширенных вен пищевода, лечение включало комбинацию препаратов Софосбувир+ Даклатасфир+ Рибавирин курсом 24 недели.
Для нормализации давления в системе воротной вены были назначены β-адреноблокаторы, для уменьшения асцита были назначены калийсберегающие диуретики. Лечение проводилось на фоне минимального приема гепатопротекторов и препаратов, снижающих секрецию соляной кислоты желудком.
Пациент был консультирован в соответствии с этапами лечения на 2,4,8,12,16 и 24 неделях.
Назначенную терапию пациент переносил удовлетворительно, в контрольных клинических анализах крови отмечалось уменьшение концентрации гемоглобина (анемия), снижение количества тромбоцитов.
После окончания противовирусной терапии на контрольном обследовании РНК вируса гепатит С обнаружено не было, Альфа-фетопротеин (онкомаркер), печеночные ферменты, показатели общего и прямого билирубина снизились до своих нормальных значениях.
Актуальность. На протяжении последних десятилетий частота встречаемости цирроза печени остается стабильно высокой и составляет 30% от общего числа больных с хроническими диффузными заболеваниями печени, находящихся на лечении в специализированных стационарах. У 50%-85% больных цирроз печени осложняется портальной гипертензией, проявлением которой служит варикозное расширение вен (ВРВ) пищевода и кардиального отдела желудка. Кровотечение из ВРВ возникает у каждого четвертого пациента, достигая 50-70% летальности уже при первом эпизоде.
Цель исследования. Улучшить результаты лечения больных циррозом печени с угрозой развития кровотечения из ВРВ пищевода и кардиального отдела желудка путем внедрения в клиническую практику дифференцированного комплексного подхода к выбору метода хирургического лечения.
Материал и методы исследования. Исследование основано на анализе результатов обследования и лечения 70 пациентов в возрасте от 17 до 68 лет, госпитализированных с диагнозом цирроз печени, осложненный угрозой развития кровотечения из ВРВ пищевода и кардиального отдела желудка. Среди пациентов было 43 женщины и 27 мужчин. Средний возраст больных составил 51 ± 3,4 года. Среди ведущих этиологических факторов цирроза печени были определены вирусные гепатиты В и С и алкогольное поражение печени. В качестве основных критериев угрозы развития кровотечения из варикозных вен пищевода и кардиального отдела желудка рассматривали: размер варикозных вен, их напряжение, истончение стенки, наличие признаков васкулопатии. У большинства пациентов выявлена третья степень ВРВ пищевода и кардиального отдела желудка.
На I этапе при формировании групп больных критериями включения в исследование были:
- наличие цирроза печени;
- наличие у больного угрозы развития кровотечения из ВРВ пищевода и кардиального отдела желудка по данным эзофагогастроскопии;
- согласие пациента на исследование.
Критериями исключения из исследования были:
- печеночная энцефалопатия II-IV стадии;
- гепаторенальный синдром;
- беременность, период лактации.
На II клиническом этапе собрали жалобы, анамнез пациентов, определяли степень тяжести цирроза печени по Child-Pugh, проводили лабораторные и инструментальные методы исследования.
На III этапе в зависимости от вида оперативного вмешательства пациенты были разделены на 4 группы. В первой группе (10 пациентов) наложен портокавальный анастомоз, в частности дистальный спленоренальный анастомоз (ДСРА). Во второй группе (20 пациентов) выполнена операция М. Д. Пациоры или ее сочетание с деваскуляризацией желудка. В третьей группе (20 пациентов) проведено внутрипеченочное портокавальное шунтирование методом туннелирования печени по Ю. М. Ишенину. В четвертой группе (20 пациентов) выполнено эндоскопическое лигирование ВРВ пищевода и кардиального отдела желудка.
Заключительный этап исследования включал: диспансерное наблюдение, статистическую обработку, анализ результатов и формирование выводов.
С целью изучения эффективности включения в состав комплексной консервативной терапии препарата Ремаксол сформирована группа из 40 пациентов.
Дополнительным критерием включения в это исследование было повышение уровня трансаминаз и гамма-ГТП в 1,5 раза и более от нормы.
Дополнительными критериями исключения для этих пациентов из исследования считали: отказ пациента от участия в ходе исследовании; нарушение протокола исследования; нефролитиаз, подагра, гиперурикемия; появление у пациентов аллергических реакций на препарат.
С целью определения критериев отбора больных для оперативного лечения, а также прогнозирования течения послеоперационного периода осуществлен анализ выживаемости пациентов.
Результаты. Достоверно установлено, что общая продолжительность жизни больных в значительной мере определялась функциональным состоянием печени. Максимальные сроки выживаемости пациентов установлены для класса А, минимальные для класса С.
Среди биохимических критериев, определяющих выживаемость пациентов, достоверно определены два критерия - уровень аланинаминотрансферазы и аспартатаминотрансферазы в пределах нормы. Проведен анализ влияния показателей допплерографии на выживаемость пациентов. Установлено, что в I группе пациентов в раннем послеоперационном периоде в 4 случаях выявлены неудовлетворительные результаты в виду развития печеночной энцефалопатии и острой печеночной недостаточности. При этом, уровень исходного объемного кровотока в воротной вене составил 579±23,2 мл/мин. У других 11 пациентов I группы показатель исходного объемного кровотока был на уровне 871± 43,3 мл/мин, при этом осложнений в раннем послеоперационном периоде не было, а в отдаленном периоде были как удовлетворительные, так и неудовлетворительные результаты.
На основании полученных данных составлен алгоритм дифференцированного подхода к выбору метода хирургической профилактики кровотечений, базирующийся на определении степени тяжести цирроза печени, сонографическом исследовании объемного кровотока в воротной вене и показателей цитолиза.
Влияние уровня общего белка, щелочной фосфатазы, гамма-ГТП и креатинина на выживаемость обнаружено не было.
Эндоскопическое лигирование ВРВ пищевода и кардиального отдела желудка является методом выбора для профилактики кровотечений из ВРВ на фоне цирроза печени.
В послеоперационном периоде наименее выраженные симптомы астенического синдрома выявлены у больных IV группы. Это связано с малой травматичностью и хорошей переносимостью пациентами эндоскопического лигирования.
При сравнительном анализе исходных биохимических показателей и показателей в раннем послеоперационном периоде у пациентов I группы выявлено значимое повышение уровня общего билирубина, трансаминаз, щелочной фосфатазы и ГГТП.
Во II группе данная тенденция затронула показатели аспартатаминотрансферазы и щелочной фосфатазы, в III группе - только аспартатаминотрансферазы.
В IV группе достоверных изменений биохимических показателей не было.
На основании данных сонографии в I группе пациентов установлен регресс диаметра воротной вены. Однако объемный кровоток в воротной вене достоверно снизился и лишь в 66% зафиксирован гепатопетальный кровоток.
В III группе достоверного уменьшения диаметра воротной вены не произошло, однако объемный кровоток в воротной вене возрос и у всех пациентов установлен гепатопетальный кровоток. Отдаленный период пациентов III группы в 40% сопровождался сужением внутрипеченочных туннелей, что способствовало расширению диаметра воротной вены вновь и снижению объемного кровотока в ней.
Отдаленный период у пациентов I группы сопровождался исчезновением 3 степени ВРВ пищевода, при этом появились пациенты с 1 степенью ВРВ пищевода или их исчезновением.
Отдаленный период после операции М. Д. Пациоры сопровождался медленным темпом регресса ВРВ пищевода, т.к. в 62% наблюдений обнаружена вновь 3 степень варикоза с признаками угрозы кровотечения.
В дальнейшем было проведено экспериментальное исследование на 10 трупах больных циррозом печени, умерших от кровотечения из варикозных вен пищевода. При этом исследована эффективность дополнения операции М. Д. Пациоры деваскуляризацией желудка с обязательным лигированием левой желудочной вены, левой желудочной артерии, коротких вен желудка, правой и левой желудочно-сальниковых вен. В результате эксперимента по данным хромоангиографии воротной вены ВРВ пищевода были спавшиеся, без признаков красителя, что свидетельствовало об эффективном разобщении портоазигального венозного бассейна.
Отдаленный период пациентов с выполненной операций М. Д. Пациоры в сочетании с деваскуляризацией желудка сопровождался появлением группы пациентов с отсутствием варикозных вен и 1 степенью их расширения.
В III группе в отдаленном периоде преобладали пациенты с 1 степенью ВРВ, при этом обнаружено уменьшение частоты встречаемости 3 степени варикозного расширения вен до 19%.
В отдаленном периоде в IV группе также преобладали пациенты с 1 степенью ВРВП, появилась вновь сформированная группа пациентов с отсутствием варикозных вен и снизилась частота встречаемости 3 степени до 10%.
Рецидив кровотечений из ВРВ пищевода в ранние сроки был выявлен только в III группе.
В отдаленном периоде минимальное количество рецидивов кровотечений из вен пищевода было в IV группе.
В ранние сроки максимальная летальность была в III группе в связи с развитием внутрибрюшного кровотечения и рецидивом кровотечения из варикозных вен пищевода.
В отдаленные сроки летальность во II и IV группах была связана только с прогрессирование печеночно-клеточной недостаточности.
В I группе все летальные исходы были связаны с рецидивами кровотечения из ВРВ пищевода, в III группе один случай связан также с рецидивированием кровотечения, два случая - с прогрессированием печеночно-клеточной недостаточности.
Больные циррозом печени, перенесшие различные виды хирургической профилактики кровотечений из ВРВ пищевода и кардиального отдела желудка, нуждаются в диспансерном наблюдении. Более высокие показатели качества жизни установлены у пациентов после эндоскопического лигирования варикозно расширенных вен пищевода
В первый месяц частота развития кровотечений составила - 11%, через 3 месяца - 33%.
Анализ качества жизни пациентов показал, что в группе пациентов, где диспансерное наблюдение, включающее контроль за течением основного заболевания и его осложнениями, проводилось через 1, 3, 6 и 12 мес. после операции, показатели всех шкал были достоверно выше, чем в группе пациентов с двухкратным в течение первого года диспансерным наблюдением.
В предоперационном периоде во всех группах пациентов выявлены значительно сниженные показатели всех шкал по сравнению с показателями в общей популяцией.
В отдаленном периоде в IV группе пациентов по большинству шкал установлены максимальные значения показателей, что свидетельствует о более высоком качестве жизни. Достоверные отличия выявлены по интегральному показателю физического компонента здоровья.
При сравнительном мониторинге клинической симптоматики пациентов основной группы и группы сравнения, к 8 суткам терапии выявлено значимое снижение частоты распространения астенического и диспепсического синдромов в обеих группах. Однако при межгрупповом сравнении данных более низкая частота распространения этих синдромов обнаружена у пациентов основной группы.
При исследовании когнитивных функций исходный низкий средний балл зафиксирован в обеих группах.
К 8 суткам терапии в основное группе выявлено достоверное повышение уровня среднего балла на 27%, в группе сравнения - на 14%.
При сравнительном анализе динамики биохимических показателей крови установлено снижение уровня трансаминаз и гамма-ГТП в обеих группах, однако более выраженное и значимое снижение уровня данных показателей выявлено в основной группе пациентов.
Выводы
1. Для хирургической профилактики кровотечений из варикозно расширенных вен пищевода при циррозе печени целесообразно применять алгоритм дифференцированного подхода, базирующийся на определении степени тяжести цирроза печени по Child-Pugh, показателей синдрома цитолиза и сонографическом исследовании объемного кровотока в воротной вене.
2. Среди способов хирургической профилактики кровотечений из варикозно расширенных вен пищевода при циррозе печени предпочтительнее выполнение портокавального анастомоза. При наличии противопоказаний к наложению портокавальных анастомозов целесообразно применять операцию М. Д. Пациоры в сочетании с деваскуляризацией желудка или внутрипеченочное портокавальное шунтирование.
3. Эндоскопическое лигирование варикозно расширенных вен пищевода при циррозе печени характеризуются малой травматичностью и низким числом рецидивных кровотечений. Его можно использовать как самостоятельный метод лечения варикозно расширенных вен пищевода и кардиального отдела желудка при декомпенсированном циррозе печени или в качестве подготовительного этапа перед портокавальным анастомозом или внутрипеченочным портокавальным шунтированием.
4. Диспансерное наблюдение за больными циррозом печени, перенесшими различные виды хирургической профилактики кровотечений из варикозно расширенных вен пищевода и кардиального отдела желудка, позволяет контролировать течение основного заболевания и своевременно предпринять мероприятия по профилактике его осложнений.
У 73% больных циррозом печени, осложненным портальной гипертензией, продолжительность жизни после хирургических методов профилактики кровотечений из варикозно расширенных вен пищевода напрямую связана со степенью печеночноклеточной недостаточности.
5. Качество жизни больных циррозом печени после эндоскопических вмешательств, направленных на профилактику кровотечений из варикозно расширенных вен пищевода, по физическому компоненту здоровья достоверно выше, чем у пациентов после портокавальных анастомозов, операции М. Д. Пациоры или ее сочетания с деваскуляризацией желудка, внутрипеченочного портокавального шунтирования.
6. Включение в состав комплексного периоперационного лечения Ремаксола у больных циррозом печени, угрожаемых по кровотечению из варикозно расширенных вен пищевода, способствует более раннему купированию астенического и диспепсического синдромов, улучшению когнитивных функций и биохимических маркеров функционального состояния печени.

Дата публикации: 13.03.2017 2017-03-13
Статья просмотрена: 2604 раза
Кровотечение из вен пищевода является опасным и во многих случаях жизнеугрожающим осложнением различных заболеваний. Причиной данного осложнения в основном служат два серьезных заболевания: варикозно расширенные вены пищевода (далее: ВРВП) и повреждение стенки пищевода при синдроме Мэллори-Вейса. Более подробно мы остановимся на ВРВП, так как данная патология стоит на первом месте по встречаемости среди двух перечисленных. Наиболее частым предрасполагающим фактором в обоих случаях является хронический алкоголизм. Алкогольный рынок в России занимает лидирующие позиции среди других рынков продовольственных товаров и по продажам, и по темпам развития. Россия занимает уже 4 место среди стран мира по уровню употребления алкоголя, что ведет к увеличению показателей алкогольного цирроза печени. Именно поэтому данная проблема является очень актуальной.
Целью нашего исследования явилось изучение распространенности данного осложнения в хирургическом отделении 1 Республиканской больницы и выявление контингента наиболее подверженного данной патологии.
Нашими задачами являлись:
1) Обработка историй болезни пациентов за период с 2014 по начало 2017 года хирургического отделения 1 Республиканской больницы.
2) Сортировка историй болезни, удовлетворяющих критериям поиска.
3) Анализ полученных результатов
4) И обоснование заключения.
Флебэктазия, или варикозное расширение вен пищевода — это патология эзофагеальных вен, характеризующаяся их извитостью и мешотчатым расширением за счет формирования флебоэктазов.
Эндоскопическая классификация варикозного расширения вен пищевода:
1 степень: Единичные эктазии вен (рентгенологически не определяются).
2 степень: Единичные хорошо отграниченные стволы вен (чаще в нижней трети пищевода). Сужение пищевода отсутствует. Истончения эпителия на венах не наблюдается.
3 степень: Отчетливое сужение пищевода стволами варикозно расширенных вен, расположенных в нижней и средней трети пищевода. На верхушках вариксов выявляются единичные красные маркеры или ангиоэктазии.
4 степень: Просвет пищевода полностью закрыт варикозными узлами. Эпителий над венами истончен. На верхушках вариксов определяются множественные эрозии и/или ангиоэктазии.
Этиология ипатогенез: Наиболее часто причина варикоза пищевода связана с повышением давления в системе портальной вены, что происходит в связи с заболеваниями печени (цирроз, хронический гепатит, опухоли, туберкулез, эхинококкоз и др.).
Портальная гипертензия и варикозные поражения пищевода обусловлены внутрипеченочной блокадой. Выраженное изменение морфологического строения печени вызывает перестройку ее ангиоархитектоники, что приводит к повышению сопротивления оттоку крови из воротной вены и повышению давления в ее системе, из-за чего начинают функционировать естественные портокавальные анастомозы. При затрудненном оттоке, вены пищевода, имеющие слабую опору в виде рыхлого подслизистого слоя, начинают расширяться, извиваться и удлиняться, образуя узлы — вариксы. Чаще всего они локализуются в дистальных сегментах пищевода (в отличие от вариксов при сердечно-сосудистой патологии, располагающихся равномерно на всем протяжении органа). Если в норме портальное давление колеблется в пределах 5 -14 см вод. ст., то при варикозе пищевода давление обычно превышает норму в 2–4 раза. Давление 25–27 см вод. ст. является критическим, поэтому выше этих цифр во всех случаях развиваются флебэктазии пищевода с реальной угрозой разрыва.
Клинические проявления: Первым симптомом болезни зачастую и бывает само кровотечение из вариксов пищевода. В виду того, что вены начинают располагаться близко к слизистой оболочке, она также становится рыхлой, легко повреждается твердой пищей и воспаляется, что в ряде случаев способствует развитию эзофагита. При этом пациента может беспокоить чувство жжения, изжога и отрыжка кислым, затруднения при глотании плотной пищи.
В зависимости от величины давления в эзофагеальных венах можно выделить незначительное и массивное кровотечения из ВРВП.
Незначительные кровотечения чаще всего возникают после физической нагрузки, переедания и во сне из-за колебаний системного давления. Постоянные незначительные кровопотери могут не проявляться выраженной симптоматикой, но приводить к истощению и железодефицитной анемии. Такие кровотечения сопровождаются тошнотой, рвотой с прожилками крови, меленой, слабостью, головокружением, снижением веса, жаждой и сухостью во рту, холодным липким потом. Артериальное же давление может оставаться без изменений, либо незначительно понижаться.
Если же кровотечение массивное, а оно встречается примерно у 60 %, то у пациента возникает обильная кровавая рвота, сильная слабость, потливость, головокружение, возможна кратковременная потеря сознания, артериальное давление понижается одновременно с повышением частоты сердечных сокращений. Падение артериального давления указывает на наличие значительной кровопотери и требует немедленного восполнения объема циркулирующей крови
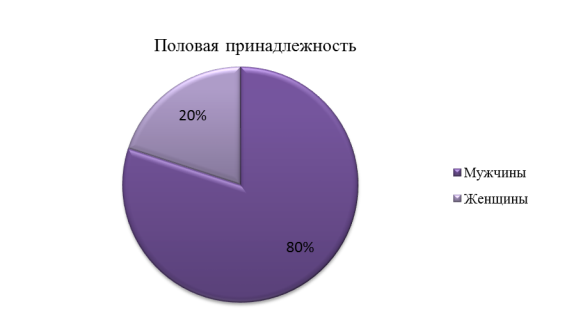
Важно отметить, что из всех случаев подавляющую часть- 80 % составляют мужчины и всего лишь 20 %- пациентки женского пола.
Заключение: вконце нашего исследования мы пришли к нескольким выводам:
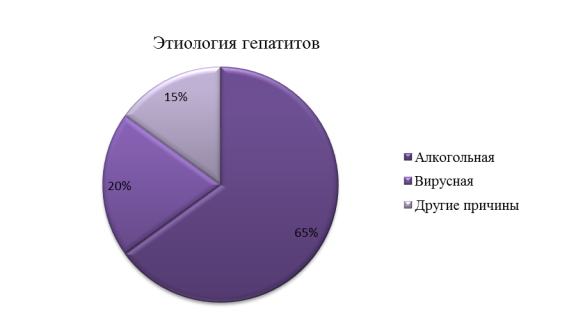
1) Основной причиной возникновения ВРПВ является злоупотребление алкоголем (65 %)
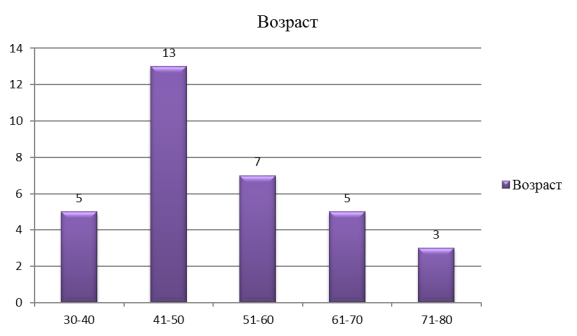
2) Чаще данная патология возникает у лиц мужского пола (80 %), трудоспособного возраста (75,8 %)
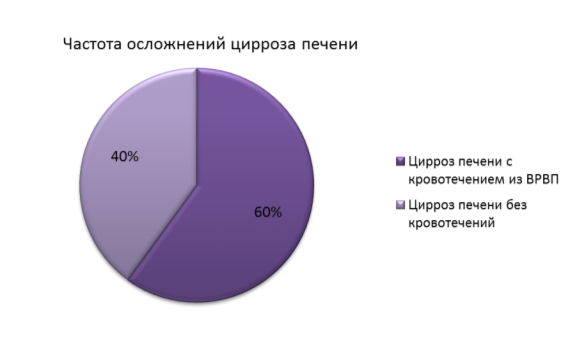
3) Осложнения варикозно расширенных вен пищевода в виде кровотечений возникают в 60 % случаев.
На основе проведенных исследований на базе кафедры под руководством Стяжкиной С. Н., было выявлено, что в структуре летальности в хирургическом отделении 1 Республиканской больницы г. Ижевска на первом месте находятся циррозы печени с осложнениями в виде кровотечения из варикозно расширенных вен пищевода. В связи с тяжестью этого осложнения крайне важна ранняя диагностика и профилактика, которая заключается в социально-гигиеническом воспитании населения в виде пропаганды здорового образа жизни, проведении лекций о вреде алкоголя и целесообразности ведения адекватной половой жизни. Что касается лечения, следует упомянуть новые перспективные препараты, такие как: ронколейкин, гепатопротекторы, транексамовая кислота.
Ижевская государственная медицинская академия
Абрамова Анна Анатольевна, студентка Ижевской государственной медицинской академии. Научный руководитель: Стяжкина Светлана Николаевна, доктор медицинских наук, профессор кафедры факультетской хирургии Ижевской государственной медицинской академии
УДК 617-089
Введение: Цирроз печени - хроническое полиэтиологическое прогрессирующее заболевание, протекающее с поражением паренхиматозной и интерстициальной ткани органа с некрозом и дистрофией печеночных клеток, узловой регенерацией и диффузным разрастанием соединительной ткани, нарушением архитектоникиоргана и развитием той или иной степени недостаточности функции печени и портальной гипертензии.
Словосочетание цирроз печени (от греч. kirrhos - рыжий) внедрил Лаэннек Рене в тысяча восемьсот девятнадцатом году, после того, как описал плотную неровную рыжую печень у больного злоупотребляющим алкоголь. Цирроз печени - невозвратимая болезнь с образованием по всей поверхности печени плотных узлов, оцепленные соединительнотканными перегородками.
Следствием является преобразование структуры органа(долек и балок), васкулярной и лимфатической систем с появлением дополнительных внутри- и внепечёночных соединений, желчевыводящей системы.
Цирроз печени занимает второе место(уступая лишь опухолям) среди причин летальности от заболеваний желудочно-кишечного тракта . Распространенность составляет 2-3% (по данным аутопсий).
В течение заболевания важнейшее значение уделяют развитию синдрома портальной гипертензии. Она является адаптационным проявлением в начале заболевания, прогрессирование данного синдрома играет роль ведущего патогенетического клинического фактора. Портальная гипертензия- это патологическое повышение кровяного давления в системе воротной вены , при котором градиент давления между воротным и нижним полыми венами превышает верхнюю границу нормы в 5 мм.рт.ст.Наиболее важным в клинике портальной гипертензии является образование портосистемных коллатералей. Коллатерали образуются в областях, где существуют анатомические соустья между портальным и системными кровотоками. В результате образуются варикозно расширенные вены пищевода и желудка. Однажды возникшие варикозные узлы постепенно увеличиваются в размерах, от мелких к крупным, до их разрыва с развитием кровотечения. При длительном наблюдении за такими больными, пищеводные вены расширяются у большей части из них. Риск кровотечения возникает в результате увеличения кровяного давления в воротной вене , размера расширенных вен и прогрессирующем истончении их стенок. Данные параметры определяются степенью напряжения стенок расширенных вен. Разрыв стенки и кровотечение возникают тогда, когда напряжение на стенку превышает ее эластическое сопротивление. Размеры варикозных узлов, определенные эндоскопически, являются наиболее широко используемым показателем риска развития первого варикозного кровотечения. У больных со средними и крупными варикозными узлами имеется высокий риск кровотечений, для уменьшения которого требуется специальное лечение. Почти такой же риск наблюдается и у больных с мелкими варикозными узлами с тяжелой печеночной недостаточностью (класс С по Чайлду- Пью).Из вышесказанного следует необходимость выявлять и анализировать случаи кровотечений у данной категории больных с дальнейшей разработкой более эффективных методов профилактики и лечения пациентов с данной патологией.
Актуальность исследования:
В последние годы все больше больных с циррозом печени, связано это в первую очередь с ростом заболеваемости гепатитом С, ростом наркомании и алкоголизацией населения. У больных с циррозом печени постепенно развивается портальная гипертензия и ее осложнения. Самым грозным и частым осложнением этого заболевания является кровотечения из варикозно-расширенных вен пищевода. Актуальность этой проблемы определяется тем, что летальность при этом более 40%, являясь причиной половины всех смертей больных циррозом печени. Это одна из основных проблем как современной медицины, так и экономики в целом в этой области.
Цель: оценить частоту встречаемости кровотечений из варикознорасширенных вен пищевода у больных с циррозом печени поступивших в стационар Первой республиканской клинической больницы города Ижевска за 2015 год.
Задачи: выявить соотношение цирроза печени по причинам возникновения, количеству, гендерному признаку, частоту встречаемости варикозного расширения вен пищевода и кровотечений из них.
Материал и методы: проведено ретроспективное исследованиевсех пациентов поступивших в хирургическое отделение 1РКБ г.Ижевска за 2015 год с циррозом печени. Проведен анализ 30 историй болезни с данным диагнозом за данный год. Длительность заболевания, тяжесть течения и причина поступления пациентов не учитывалась и была различна. При поступлении в стационар все пациенты предъявляли жалобы на повышенную утомляемость, зуд кожи, одышку, иктеричность кожных покровов. Обработка полученных данных была проведена в программе Microsoft Office Excel 2007.
Результат: после проведенного анализа были получены следующие результаты:
1. Анализ выявил, что число цирроза печени по гендерному признаку составило: мужчины- 19 (63,3 %), женщины- 11(36,7%).
2. Средний возраст мужчин с циррозом печени в ходе исследования составил 45 лет,а женщин – 53 года.
3. Цирроз печени формируется преимущественно из-за вирусного гепатита С. Гепатит C одна из наиболее актуальных проблем в современной гастроэнтерологии. В ходе исследования выяснилось, что причинами цирроза печени являются вирусные гепатиты В и С-16 (53,3 %)(из них вирусный гепатит С- 10 (62,5%), вирусный гепатит В и С- 3 (18,75%), вирусный гепатит С и В- 3 (18,75%)), алиментарная- 8 (26,7%), смешанные( алиментарная, вирус гепатита С и В)- 5 (16,7%) , первичный билиарный цирроз -1(3,3%).
4. Варикозное расширение вен пищевода , как проявление портальной гипертензии у 16 (53,3%) пациентов поступивших в 1РКБ г.Ижевска за 2015 год.
5. Кровотечение при разрыве вен пищевода является грозным осложнением портальной гипертензии и одной из самых первых причин смерти. Частота возникновения данного осложнения составляет3 пациента (10 %) из всех исследуемых больных.
Вывод: Наиболее часто цирроз печени возникает у больных с вирусными гепатитами В и С, при этом почти в 2 раза чаще у мужчин старше 40 лет. Варикозное расширение вен пищевода встречается больше чем у половины исследуемых. Кровотечения непосредственно из варикозно расширенных вен пищевода выявлено у 3 пациентов. Причиной кровотечений при циррозе печени, в первую очередь из-за варикозно расширенных вен пищевода и желудка, является разрыв варикозов из-за характерных для цирроза гемодинамических нарушений и портальной гипертензии.
В связи с этим в профилактике в первую очередь надо учесть то, что больные с циррозом печени должны проходить периодические обследование и лечение, которые купируют развитие осложнений.
22.05.2016, 7:16 Шевела Татьяна Леонидовна
Рецензия: Обследование и диспансерное наблюдение пациентов с циррозом печени имеет важное значение. Автор в своей статье уделяет внимание данному вопросу. Структура статьи требует корректировки. В разделе "Ведение и актуальность исследования" подробно описано академическое определение и этиологические факторы заболевания и его патогенез. необходимо указать актуальность исследования. Статья может быть опубликована после доработки.
Читайте также:


