Выявление больных с внелегочным туберкулезом
Очевидно, что, несмотря на большой объем проводимых мероприятий в отношении групп риска, эта работа является недостаточно оптимальной для выявления внелегочного туберкулеза (ВЛТ) и заставляет еще более дифференцированно подходить к организационным мероприятиям в отношении лиц из различных категорий групп риска.
Наиболее надежным признаком заболевания туберкулезом является наличие (МБТ) в мокроте или других биологических жидкостях (в моче, отделяемом язв и свищей, спинномозговой жидкости, промывных водах бронхов и желудка), а также в биоптатах. При внелегочных формах заболевания микобактерии могут поражать практически любой орган. Бактериоскопическое исследование (микроскопия) - наиболее быстрый, простой метод выявления МБТ, который осуществляется всеми лечебно-профилактическими учреждениями и входит в диагностический минимум. Моча больных (средняя часть утренней порции или вся утренняя порция) собирается в стерильную посуду после туалета наружных органов. Анализ мочи на МБТ предусматривает обязательное троекратное исследование. Сбор суточной мочи для бактериологического исследования не практикуется. Исследование менструальной крови требует особого методического подхода, так как наличие в этом , материале большого количества ферментов обуславливает необходимость незамедлительной доставки материала в лабораторию. Менструальную кровь следует собирать не тампоном, а вакуумным отсосом или колпачком Кафки.
Выявление больных туберкулезом мочеполовой системы
Туберкулез мочеполовой системы стоит на втором месте в общей структуре заболеваемости после туберкулеза органов дыхания и составляет в среднем 30-40% в структуре ВЛТ.
Туберкулез любой локализации вызывается микобактериями туберкулеза (МБТ). Большую опасность представляет изменение свойств микобактерий туберкулеза, а именно усиление агрессивности и развитие лекарственной устойчивости. Заражение туберкулезом происходит преимущественно воздушно-капельным путем, при этом в легких развивается первичный туберкулезный комплекс, в дальнейшем с током лимфы и крови происходит первичная генерализация и распространение микобактерий по всему организму. В дальнейшем первичные туберкулезные изменения заживают путем рассасывания или уплотнения, либо они прогрессируют.
Нефротуберкулез возникает на фоне измененной реактивности организма, вследствие обострения затихших очагов первичной инфекции, так называемая эндогенная реинфекция, или повторного, дополнительного заражения. Во время второй волны бактериемии микобактерии, проходя с кровью через сосуды почки, проникают в паренхиму и оседают, вызывая приток макрофагов и лимфоцитов, из скопления которых развивается гранулема с эпителиоидными клетками и клетками Пирогова-Лангханса в центре. При благоприятных условиях туберкулезный бугорок прорастает фиброзной тканью, в противном случае в его центре формируется казеозный некроз. Распространяясь на окружающие ткани, некроз достигает сосочка почки или гораздо реже формирует субкортикальную каверну, не сообщающуюся с чашечно-лоханочной системой.
Сложности ранней диагностики заболеваний почек и мочевых путей связаны нередко со скрытым началом болезненного процесса и торпидным его развитием.
Патогномоничных ранних клинических признаков при туберкулезе почек и мочевых путей нет, что значительно затрудняет распознавание заболевания. Неслучайно в структуре мочеполового туберкулеза преобладают деструктивные распространенные формы, диагностируемые у впервые выявленных больных в 50-60% случаев.
Причинами поздней диагностики являются:
отсутствие фтизиоурологической настороженности у врачей общей лечебной сети;
недостаточная осведомленность об особенностях клинического течения туберкулеза мочевой системы в современных условиях на фоне применения химиопрепаратов и антибиотиков широкого спектра действия;
отсутствие патогномоничных симптомов уротуберкулеза и сходство его со многими урологическими и неурологическими заболеваниями;
неправильная интерпретация клинико-лабораторных, рентгенологических и других результатов комплексного обследования.
В классификации туберкулеза мочеполовой системы выделяют следующие клинические формы:
Внелегочный туберкулез (ВЛТ) — актуальная проблема фтизиатрии. Из-за сложности диагностики и лечения привлекает все большее внимание врачей различных специальностей (хирургов, педиатров, ортопедов, урологов, офтальмологов, онкологов и др.).

В зависимости от уровня деятельности диагностических служб удельный вес ВЛТ среди всех форм туберкулеза составляет 4–16% в СНГ (в Беларуси — 8–10%). Показатель в высокоразвитых странах Европы и Америки — от 1/4 (Австрия, Швейцария, Германия) до 1/3 (США) и даже — 1/2 (Канада) от всех выявленных случаев туберкулеза.
Частично эти различия объясняются тем, что в указанных странах внелегочными формами туберкулеза считаются процессы, локализующиеся вне легочной паренхимы, в т. ч. плевриты, внутригрудные лимфадениты и др. Относительное благополучие эпидемиологических показателей по ВЛТ не отражает истинной картины заболеваемости: по литературным данным, количество неучтенных больных с ВЛТ в мире достигает 36%.
Значительный рост заболеваемости туберкулезом легких предопределяет увеличение заболеваемости ВЛТ в 2–3 раза через 5–10 лет, а в отдельных случаях — через 25–30 лет, когда ситуация с туберкулезом легких улучшится.
В России на 1 месте по частоте из внелегочных форм — туберкулез периферических лимфатических узлов (ЛУ), на 2 — мочеполовой, на 3 — костносуставной.
Можно уверенно утверждать, что в организме человека нет органов и тканей, которые не поражаются туберкулезом. Разница лишь в частоте поражения органа и в выявляемости.
Возрастнополовой состав больных ВЛТ интересен фактом преобладания женщин (59–63%), в то время как среди больных туберкулезом органов дыхания превалируют мужчины (до 70%). Эта тенденция наиболее выражена при туберкулезе мочеполовой системы у больных 5–39 лет (>75% — женщины). Дети среди заболевших ВЛТ составляют 7–10%.
Удельный вес костносуставного туберкулеза чаще наиболее высок у детей 0–4 лет, что частично обусловлено высокой частотой БЦЖ — оститов в этом возрасте. Среди взрослых больных частота костносуставного туберкулеза выше у лиц старше 50 лет. Туберкулез органа зрения, наоборот, чаще диагностируется в возрасте 20–40 лет (около 50% случаев), а в старших возрастных группах — значительно реже (10%). Туберкулез периферических ЛУ встречается одинаково часто в возрасте 4–60 лет. Значительную часть среди пациентов составляют люди 25–45 лет, имеющие достаточно благоприятные бытовые условия.
Наиболее опасно заражение микобактериями туберкулеза (МБТ) в раннем детском возрасте, когда могут развиваться генерализованные формы; в 7–14 лет дети более устойчивы к инфекции, и заражение реже приводит к заболеванию. В 14–16 лет наступает снижение сопротивляемости организма, на фоне которого у инфицированных ранее детей происходит реактивация первичной инфекции, а само заболевание протекает более тяжело.
Вегетация МБТ в очагах внелегочной локализации происходит в условиях повышенного ацидоза и анаэробиоза, поэтому имеются некоторые биологические особенности возбудителя туберкулеза, выделенного из внелегочных очагов: жизнеспособность и ферментативная активность МБТ значительно снижена, по сравнению с возбудителем легочного процесса. Лекарственная устойчивость МБТ из очагов ВЛТ наблюдается реже, однако в последние годы отмечается неблагоприятная тенденция к увеличению частоты лекарственной устойчивости МБТ к 2, 3 и более противотуберкулезным препаратам. При ВЛТ, как и при легочном, МБТ чаще всего устойчивы к стрептомицину, изониазиду, рифампицину, мультирезистентность МБТ из внелегочных очагов составляет в последние годы до 27%.
Диагностика
Имеются трудности и значительное количество ошибок в диагностике ВЛТ, поскольку туберкулез традиционно ассоциируется с поражением легких, и невольно игнорируется реальность внелегочной локализации (по материалам аутопсий нефтизиатрических стационаров даже в странах с высокой медтехнологией более половины случаев ВЛТ прижизненно не распознается).
Большая часть больных, подвергающихся оперативному лечению по поводу ВЛТ, уже были оперированы в учреждениях общелечебной сети, и у 40% из них возникли осложнения (абсцессы, свищи, парезы и др.), вызванные неадекватным объемом проведенных оперативных вмешательств.
Верификация диагноза при ВЛТ, особенно на ранних стадиях развития, относится к числу наиболее сложных задач клинической фтизиатрии, поскольку результативность бактериологического и морфологического исследований при большинстве локализаций невысока. Так, при туберкулезном менингите МБТ обнаруживаются в спинномозговой жидкости в 11–52% случаев, при туберкулезе женских половых органов бактериологическая и/или гистологическая верификация составляет 8–30%, при туберкулезе периферических лимфатических узлов МБТ обнаруживаются в 15–55% случаев, а диагностика туберкулезного поражения органа зрения и вовсе исключает возможность использования вышеуказанных методов. В целом, среди больных ВЛТ бактериологическое подтверждение имеется не более чем у 40% от общего числа (что вообще характерно для ВЛТ).
Одной из причин диагностических ошибок в распознавании туберкулеза внелегочной локализации может быть наличие у части больных неспецифических проявлений, связанных не с развитием специфического воспаления, а с реакцией иммунокомпетентной системы в ответ на туберкулезную инфекцию. Развитие таких реакций наблюдается преимущественно при первичном туберкулезе и при гематогенной диссеминации.
Спектр параспецифических реакций может включать клиниколабораторные синдромы:
• кожные проявления в виде узловатой эритемы;
• суставной параспецифический синдром (артралгии);
• полисерозиты (плевриты, перикардиты, асциты);
• поражение миокарда (неспецифический миокардит);
Эти симптомы не являются проявлением ВЛТ, они обусловлены токсическим поражением капилляров у больных туберкулезом. Один из важнейших общих принципов своевременной диагностики ВЛТ — обязательное изучение анамнеза с особым вниманием к факторам риска.
Факторы риска ВЛТ:
• период виража туберкулиновой чувствительности и гиперергическая проба Манту с 2 ТЕ у ребенка и подростка;
• контакт с больным туберкулезом человеком или животным (проживание в очаге туберкулезной инфекции или очаге смерти);
• наличие активного или неактивного туберкулеза органов дыхания и других органов.
В диагностике поможет подробная информация о наблюдавшихся ранее симптомах туберкулезной интоксикации, плеврите, периферическом лимфадените, пневмониях, частых простудных заболеваниях. В комплекс диагностических мероприятий при подозрении на туберкулез органа зрения и женских половых органов обязательно включаются провокационные туберкулиновые пробы.
Из лабораторных методов диагностики определенное значение имеет ПЦР, обладающая при ВЛТ достаточно высокой чувствительностью и специфичностью (особенно при туберкулезе периферических лимфатических узлов и женских половых органов). Единственный метод верификации диагноза туберкулеза периферических ЛУ — гистологическое исследование (и/или бактериологическое).
Традиционно диагностика ВЛТ, особенно костносуставного и мочеполового, базируется на рентгенологическом исследовании, сохраняющем и в настоящее время свое основное, базовое значение. С конца 90х г.г. прошлого века в клиническую практику вошли прогрессивные методы визуализации патологии, значительно расширяющие возможности лучевой диагностики: ультрасонография (УЗИ), радионуклидные исследования, рентгеновская компьютерная томография, магнитнорезонансная томография. Каждый из методов имеет свои возможности и ограничения, для их использования существуют конкретные показания и диагностические алгоритмы. В этом ряду МРТ заняла особое положение в диагностике заболеваний костносуставной системы и считается многими авторами методом выбора в диагностике воспалительных заболеваний позвоночника.
Если весь комплекс обязательных и дополнительных методов исследования не позволил обосновать диагноз, возможно назначение тесттерапии.
Сергей МАРУТКО, зав. отделением для лечения больных костносуставным туберкулезом 1го городского противотубдиспансера Минска;
Наталья МОРОЗКИНА, доцент кафедры фтизиопульмонологии БГМУ
Медицинский вестник, 13 ноября 2008
Тореза пр., 93. Тел: (812) 553-37-24, (812) 554-16-91









С 1983 года создано и функционирует 8-ое хирургическое отделение фтизиолимфоабдоминальное. Рассчитано на 48 коек, включая койки дневного стационара. Единственное в городе проводит комплекс диагностических и лечебных мероприятий при абдоминальном туберкулезе, туберкулезе периферических лимфатических узлов, при сочетании легочного туберкулеза и любой хирургической патологии. Проводится отбор и выявление больных этого профиля, подлежащих стационарному обследованию и лечению, на консультативных приемах в ГПТД, которые осуществляются заведующей отделением Труновой Т.А. В случае выявления больных внелегочными локализациями туберкулеза в других стационарах города решается вопрос о переводе для дообследования и лечения.

- туберкулез лимфатической системы;
- туберкулез органов брюшной полости;
- туберкулез органов дыхания в сочетании с заболеваниями желудочно-кишечного тракта, желчевыводящих путей, онкологическими заболеваниями, различными локализациями грыж и сосудистыми заболеваниями нижних конечностей (варикозная болезнь нижних конечностей, облитерирующий атеросклероз сосудов нижних конечностей);
- оказание экстренной и плановой хирургической помощи больным с туберкулезом и ВИЧ-инфекцией.
Также только нашим отделением оказывается общехирургическая плановая помощь больным города и области в случае наличия у них туберкулеза любой локализации и они не могут находиться в стационарах общего профиля по эпидемиологическим показаниям. В случае необходимости привлекаются врачи-специалисты: травматологи, ангиохирурги, проктологи, онкологи, челюстно-лицевые хирурги с активным участием и ведением больных врачами отделения.
Часто возникает необходимость консультаций в стационарах города. Гистологические исследования биопсийного материала осуществляются в Центральном Выборгском патологоанатомическом отделении, дополнительные исследования и консультации препаратов осуществляются в патогистологической лаборатории НИИФ, так же в НИИФ осуществляются необходимые радиоизотопные исследования и иммунологические исследования.
Если больные госпитализируются по экстренным показаниям в общехирургические отделения города и у них выявляется активный туберкулез, то также для продолжения обследования и лечения эти больные переводятся на 8 хирургическое отделение.
Основной источник госпитализации больных - консультативные приемы в Городском и Областном противотуберкулезных диспансерах, куда направляются на консультации больные из всех противотуберкулезных диспансеров города и области.

Внутрибольничные консультации также выявляют больных, требующих оказания хирургической помощи, производимой на 8 хирургическом отделении. Таким образом оздоравливается контингент туберкулезных больных.
За год в среднем производится 300 оперативных вмешательств. Это лимфаденэктомии различных локализаций с биопсией, вскрытие аденофлегмон различных локализаций, иссечение свищей, резекции желудка по поводу язвы по Б-1, Б-2, резекции желудка по поводу рака по Б-2, гастрэктомии, гастроэнтероанастомоз, гастростомии, гемиколэктомии, резекции кишечника, устранение кишечной непроходимости, герниопластики: паховые, бедренные, пупочные, вентральные грыжи с пластикой полипропиленовой сеткой, аппендэктомии, холецистэктомии, холедоходуодено-анастомоз, операции по поводу варикозной болезни вен нижних конечностей – флебэктомии, ампутации нижних конечностей по поводу гангрен различной этиологии, секторальная резекция молочной железы, удаление опухолей мягких тканей, слюнных желез, кисты шеи и т.д.
В послеоперационном периоде пациенты наблюдаются в отделении реанимации круглосуточно с использованием современных методик мониторирования состояния пациентов.
В настоящее время после ремонта и переоснащения имеются палаты на 2-4 человека, которые оснащены отдельными туалетами и душевыми кабинами.
Перевязочные кабинеты, процедурные кабинеты, операционный блок и вспомогательные службы оснащены современным оборудованием.
Персонал отделения имеет богатый опыт в лечении профильных больных. Коллектив сплоченный, имеет практически постоянный состав.
Телефон отделения: 576-38-68
График работы и часы приема медицинских работников с 9.00 до 15.00.
Трунова Татьяна Анатольевна
Заведующий отделением, Врач-хирург
Врач-хирург
Матинина Мария Сергеевна
Врач-хирург
Коночкин Евгений Юрьевич
Врач-хирург
Москалев Роман Васильевич
Старшая медицинская сестра
Комарова Валентина Александровна

Рубрика: 11. Прочие отрасли медицины и здравоохранения
Дата публикации: 26.04.2014
Статья просмотрена: 295 раз
Заболеваемость туберкулезом легких, в т. ч. туберкулезом органов дыхания у жителей села выше, чем у горожан. Охват профилактическими осмотрами ниже, что увеличивает число больных, выявленных по обращаемости.
Стратегия ВОЗ, внедренная в Чувашской Республике, одним из аспектов предусматривает улучшение работы врачей общей лечебной сети по выявлению туберкулеза. С этой целью во всех ЛПУ организованы кабинеты сбора мокроты, лаборатории снабжены бинокулярными микроскопами. Разрешающая способность последних выше, чем монокулярных микроскопов.
Микроскопия позволяет быстро получить результат, но обладает низкой чувствительностью и специфичностью, невозможностью дифференциации кислотоустойчивых микобактерий.
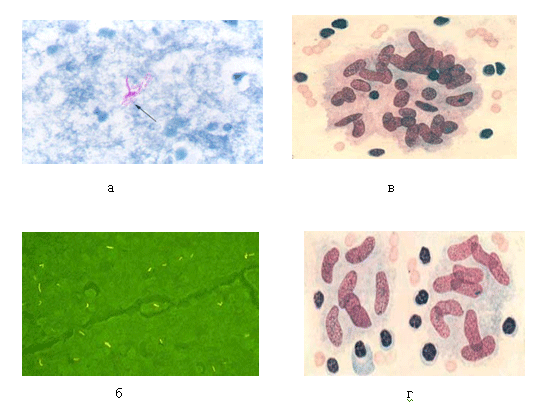
Рис. 1. Микобактерии туберкулеза
а — метод окраски по Цилю-Нельсену; б — метод люминисцентной микроскопии; в — клетки Лангхаса; г — эпителиоидные клетки
Микобактерии туберкулёза имеют вид тонких, слегка изогнутых палочек различной длины с утолщениями на концах или посередине, располагаются группами и поодиночке (рисунок 1, а)
При бактериоскопии мазка, окрашенного по Цилю-Нильсену, микобактерии туберкулеза могут быть обнаружены при наличии не менее 100 000–1 000 000 бактериальных клеток в 1 мл патологического материала (мокроты). Такое большое количество микобактерий встречается у больных с далеко зашедшими прогрессирующими формами заболевания (диссеминированными и фиброзно-кавернозными). У значительно большего числа больных количество выделяемых ими микобактерий ниже предела метода бактериоскопии, что и является большим минусом этого метода. Только при идеальном выполнении всех требуемых условий, указанных в Приказе № 109 МЗ РФ,-исследование не менее трех проб диагностического материала, правильный сбор мокроты, наличие современного бинокулярного микроскопа и высококачественных реактивов, просмотр до 300 полей зрения — возможно повышение чувствительности до 10000 микробных клеток.
Недостаточная квалификация любого специалиста в вопросах диагностики туберкулеза, показаний для применения различных методов обследования больного ведет к запоздалому выявлению заболевания и ухудшает его прогноз. Поздняя диагностика туберкулеза у значительной части больных сопровождается массивным бактериовыделением, что представляет эпидемиологическую опасность для окружающих: как для проживающих с больным лиц, так и для обслуживающего медицинского персонала. Поэтому своевременное выявление туберкулеза имеет большое значение не только с медицинской или социальной, но и с эпидемиологической точки зрения, так как ограничивает распространение инфекции среди здорового населения.
В условиях сокращения плановых флюорографических обследований населения возрастает роль общей лечебной сети в выявлении туберкулеза по клиническим проявлениям заболевания. В связи с этим необходима постоянная организационно-методическая работа противотуберкулезных кабинетов с врачами общей лечебной сети. При оценке работы врачей поликлиник следует обращать особое внимание на полноту и своевременность выполнения диагностического минимума обследования на туберкулез у пациентов с повышенной температурой, предъявляющих жалобы или имеющих симптомы, подозрительные на туберкулез.
Отсутствие эффекта от проведенного противовоспалительного лечения неспецифическими средствами (в том числе антибиотиками) должно вызвать у любого специалиста подозрение о наличии у больного туберкулеза.
Однако, выявление туберкулеза должно основываться на комплексе анамнестических и клинико-лабораторных данных.
Собирая анамнез больного, врач любой специальности, памятуя о распространенности туберкулеза среди населения и возможном его наличии у данного пациента, должен задать ему вопросы о факторах риска и выяснить, не состоял ли он ранее на учете в противотуберкулезном учреждении (ПТУ) по любому поводу, включая изменение реакций на туберкулиновые пробы и неясный диагноз.
При анализе жалоб больного надо иметь ввиду, что они могут носить неопределенный характер: утомляемость, раздражительность, плаксивость, плохой сон, ночные поты, плохой аппетит, повышение температуры тела по вечерам. Эти жалобы характерны для многих заболеваний, но могут быть признаками и туберкулезной интоксикации, особенно если они сочетаются с небольшим повышением СОЭ и изменениями в формуле крови. Для туберкулеза органов дыхания более характерными жалобами являются кашель (с выделением мокроты или без нее), кровохарканье или легочное кровотечение. Однако эти жалобы, в том числе кашель, у больного туберкулезом легких могут длительное время отсутствовать. Наиболее надежным признаком заболевания туберкулезом является наличие микобактерий туберкулеза (МБТ) в мокроте или других биологических жидкостях (в моче, отделяемом из язв и свищей, спинномозговой жидкости, промывных водах бронхов и желудка), а также в биоптатах тканей. Однако МБТ удается обнаружить не более, чем у 50 % заболевших туберкулезом. Выявляются они чаще в далеко зашедших стадиях туберкулеза. В более ранних стадиях находки их отмечаются не более, чем в 30–33 % случаев.
Группы населения, подлежащие микробиологическому обследованию:
- лица, впервые обратившимся за медицинской помощью в данном году при наличии у них кашля с мокротой свыше 3 недель. — больные хроническими неспецифическими заболеваниями органов дыхания, госпитализированные в общесоматические стационары;
- нетранспортабельные больные в связи пожилым возрастом или тяжелыми сопутствующими заболеваниями,
- население труднодоступных районов и др.). — лица с рентгенологическими изменениями в легких.
Бактериологическое исследование мокроты осуществляется самостоятельно или одновременно с флюорографическим обследованием. У нетранспортабельных кашляющих пациентов, которые не могут явиться на флюорографическое обследование, исследуется мокрота на возбудитель туберкулёза.
Сбор мокроты осуществляется на дому. У этого контингента больных производится комплексное исследование мокроты: трехкратная бактериоскопия и два посева. Применение бактериоскопического метода обследования дополнительно к культуральному диктуется повышенной эпидемиологической опасностью недиагностированных больных из этой группы, так как в их окружении нередко бывают дети. Основной резервуар туберкулезной инфекции составляют больные туберкулезом легких, выделяющие кислотоустойчивые микобактерии туберкулеза в большом количестве, которые сравнительно легко могут быть обнаружены в мокроте методом прямой микроскопии. У подавляющего большинства больных, выделяющих кислотоустойчивые микобактерии и представляющих эпидемиологическую опасность, имеется деструктивный туберкулезный процесс в легких.
Обследовано 116 пациентов с впервые выявленным туберкулезом в возрасте от 20 до 84 лет. Из них у 45 пациентов в исследовании мокроты на МБТ использовался монокулярный микроскоп (1 гр.) В обследовании 71 больных (2 гр.) применялся бинокулярный микроскоп.
МБТ у пациентов 1-й гр. выявлены в 13 случаях (28,9 %). Следует отметить, что в 10 из них МБТ обнаружены в специализированном учреждении. Среди больных 2-й гр. МБТ имело место в 46 наблюдениях (64,7 %), причем в 25 случаях (54,3 %) МБТ выявлены в лаборатории ОЛС. Более высокая частота выделения МБТ не связана с тяжестью процесса. Частота деструкций в легких была одинаковой (57,8 % в 1-й гр. и 60,8 % во 2-й гр.). Клиническая симптоматика наиболее выражена у больных с деструктивными и распространенными формами туберкулеза, при малых формах обычно отмечают малосимптомное течение заболевания. Врачебный осмотр больного при малых формах туберкулеза органов дыхания, как правило, дает мало информации для диагностики.
Больные с малыми формами заболевания без деструкции легочной ткани выделяют значительно меньшее количество КУМ, что может быть ниже предела обнаружения методом микроскопического исследования.
Увеличению частоты обнаружения МБТ способствовало адекватное отношение к кратности микроскопии. В 1 группе 3-х кратное обследование было в 40 % случаев, в остальных наблюдениях мокрота микроскопировалась 1–2 раза или вообще не просматривалась. Во 2-й группе только у 1 больного допущено 1-кратное исследование мокроты.
Улучшение микробиологической диагностики — путь к более раннему выявлению туберкулеза. Время с момента обращения бациллярного больного к терапевту до направления к врачу-фтизиатру в 1 гр. составило в среднем 12 дней (от 1 дня до 45 дней), во 2 гр. — 5 дней (от 1 до 17 дней).
Таким образом, улучшение работы микробиологической лаборатории ОЛС увеличило частоту обнаружения МБТ, что привело к сокращению сроков обследования больных. Данный метод позволяет в короткие сроки выявить наиболее эпидемически опасных больных туберкулезом.
Одновременно с микроскопией обязательно проводят посев мокроты на питательные среды, который подтверждается на Республиканском уровне.
Еще одна серьезная проблема — рост больных с лекарственно устойчивым туберкулезом.
В условиях напряженной эпидемиологической ситуации по туберкулезу в РФ особенно остро стоит проблема лекарственно-устойчивого туберкулеза. В связи с широким распространением в последние годы штаммов Mycobacterium tuberculosis с множественной лекарственной устойчивостью (МЛУ), весьма актуальными задачами являются изучение биологических особенностей этих штаммов, оценка уровня их распространенности и разработка эффективных методов микробиологической диагностики туберкулеза с МЛУ. Ранняя диагностика этих заболевших наиболее важна для профилактики заражения здоровых людей. По прогнозам отдела лабораторной диагностики научно-исследовательского института фтизиатрии г. С-Петербурга в скором времени станут обязательными молекулярно-генетические методы исследования при диагностике туберкулеза. Это даст возможность диагностировать лекарственно- устойчивые формы туберкулеза через 4 дня после поступления пациента в стационар, а через месяц врачу уже будет известно, к каким именно препаратам возникла устойчивость.
Пресс-релиз

График приема населения

Структура Центра

Независимая оценка качества условий оказания услуг
Дополнительные меры позволят сохранить привычную жизнь в городе и минимизировать распространение нового коронавируса и других инфекций.
О введении режима повышенной готовности
Согласно предварительным данным, город Москва достиг одного из лучших показателей в нашей стране по туберкулезу и точно наилучшего среди крупных городов.
Клиника №2 круглосуточный стационар, специализирующийся на оказании плановой и экстренной медицинской помощи больным с легочным и внелегочным туберкулезом (хирургической, урологической, нефрологической, акушерско-гинекологической, офтальмологической), в том числе при сочетании туберкулеза с ВИЧ-инфекцией.
1. Коечный фонд Клиники №2 Центра имеет следующую специализацию. Диагностическое отделение, специализируется на проведении дифференциальной диагностики болезней органов дыхания. Дифференциальная диагностика проводится с использованием рентгенологических, эндоскопических и хирургических методов. Выполняется исследование бронхо-альвеолярного секрета на выявление возбудителя туберкулеза различными методами в т.ч. ПЦР, биопсия бронхов, чрезбронхиальная биопсия легкого под двойной визуализацией, трансторакальная тонкоигловая биопсия образований в легких под контролем КТ, торакоскопическая биопсия легкого и лимфоузлов средостения, медиастиноскопия. Кроме стандартного рентгенологического исследования выполняется компьютерная томография (КТ) с контрастированием. Так же проводятся исследования функции внешнего дыхания, Эхо-кардиография, холтеровское мониторирование. Приемное отделение производит госпитализацию больных в отделения Клиники.
2. При необходимости происходит госпитализация в боксы приемного отделения, для динамического наблюдения и проведения диагностических мероприятий. Функции отделения: прием и регистрация больных, оказание экстренной медицинской помощи. В штате приемного отделения 5 врачей имеют высшую квалификационную категорию, во главе с зав. отделением Кузнецовой Л.М. В Туберкулезном легочном отделении проводится интенсивное лечение больных туберкулезом легких с применением современных схем противотуберкулезной химиотерапии.
3. В хирургическом отделении выполняются операции на органах грудной клетки и брюшной полости. Оказывается весь объем плановой и экстренной хирургической помощи при различных заболеваниях легких, пищевода, желудка, тонкого и толстого кишечника, печени, селезенки, желчного пузыря, поджелудочной железы, заболеваниях артерий и вен, а так же при грыжах брюшной стенки. Хирургическое лечение проводится у больных с различной локализацией туберкулёзных изменений, в том числе ВИЧ-инфицированным лицам.
4. Выполняется в полном объеме плановая и экстренная хирургическая помощь при туберкулезе легких, сочетании туберкулеза и опухолевого поражения, плевритах, пневмотораксе. Операции выполняются с использованием торакоскопического оборудования, т.н. видеоассистированные операции (VATS): резекции легких различного объема от сегментарных до пневмонэктомии, удаление образований с применением прецизионной техники (электронож, лазер), плеврэктомии, органосохраняющие операции по созданию коллапса легкого (экстраплевральная торакопластика и экстраплевральный пневмолиз с пломбировкой).
5. Проводится эндоскопическое лечение туберкулеза бронхов, посттуберкулезных рубцовых стенозов бронхов, бронхиальных, пищеводных и бронхо-пищеводных свищей с применением самораскрывающихся стентов, Выполняется клапанная бронхоблокация для лечения туберкулеза, т.ч. осложненного кровохарканьем и эмпиемой плевры с бронхо-плевральными свищами. 6. Диагностика и оперативное лечение больных туберкулезом почек, половых органов; проводятся также онкоурологические операции (радикальная нефрэктомия, резекция почки, простатэктомия, цистопростатвезикулэктомия); лапароскопические нефрэктомии, иссечение кист почки, уретеролиз, пластика лоханочно-мочеточникового сегмента; пункционные технологии в лечении урологических заболеваний; реконструктивно-пластические операции на нижних и верхних мочевыводящих путях, в т.ч. кишечная реконструкция мочеточника и мочевого пузыря; восстановление проходимости мочевыводящих путей с применением стентов из никелид титана с памятью формы; пластика мочеиспускательного канала при рецидивных протяженных сужениях лоскутами слизистой ротовой полости.
6. Нефрологическая помощь пациентам со следующими заболеваниями: острый и хронический гломерулонефрит, необструктивный пиелонефрит; интерстициальные заболевания почек; амилоидоз; острое почечное повреждение; хроническая болезнь почек (хроническая почечная недостаточность). Осуществляется совместное ведение с фтизиатрами пациентов с трансплантированной почкой и туберкулезом легких получающих сочетанную иммуносупресивную и туберкулостатическую терапию.
7. Фтизиоофтальмологическая помощь лицам, страдающим туберкулезом органа зрения и другими глазными заболеваниями, сочетающиеся с туберкулезом других органов и систем.
8. Родильный дом с гинекологическим отделением оказывает специализированную медицинскую помощь больным туберкулёзом, в том числе при сочетании ВИЧ-инфекции и туберкулеза; В гинекологическом отделении проводится дифференциальная диагностика туберкулеза с неспецифическими воспалительными заболеваниями женских половых органов. Диагностическое обследование и хирургическое лечение выполняется с использованием эндоскопической аппаратуры. Выполняется весь спектр операций от диагностической лапароскопии до экстирпации матки с придатками.
9. Детское отделение оказывает фтизиатрическую помощь детям, имеются палаты интенсивной терапии.
10. Лечение сочетанной ВИЧ/туберкулез инфекции проводится в специализированном отделении. Применяются современные схемы химиотерапии туберкулеза в комплексе с антиретровирусной терапией, проводится лечение других вторичных заболеваний. Используются экстракорпоральные методы дезинтоксикации и лечения, нутритивная поддержка. Оказывается психологическая помощь.
Центр создан в качестве головного противотуберкулезного учреждения города Москвы для координации мероприятий по выявлению, диагностике, профилактике и лечению больных туберкулезом, координации деятельности всех медицинских учреждений фтизиатрической сети на территории Москвы.
Читайте также:



