Туберкулезный увеит обычно развивается в результате
ЛЕКЦИЯ № 17. Увеиты
Увеит – воспаление сосудистой оболочки (увеального тракта) глаза. Различают передний и задний отделы глазного яблока. Иридоциклит, или передний увеит, – это воспаление переднего отдела радужки и ресничного тела, а хориоидит, или задний увеит, – воспаление заднего отдела, или сосудистой оболочки. Воспаление всего сосудистого тракта глаза называют иридоцик-лохориоидитом, или панувеитом.
Этиология и патогенез. Основной причиной заболевания является инфекция. Инфекция проникает из внешней среды при ранениях глаза и прободных язвах роговицы и из внутренних очагов при общих заболеваниях.
В механизме развития увеита большую роль играют защитные силы организма человека. В зависимости от реакции сосудистой оболочки глаза различают атопические увеиты, связанные с действием аллергенов внешней среды (пыльцы растений, пищевых продуктов и др.); анафилактические увеиты, обусловленные развитием аллергической реакции на введение в организм иммунной сыворотки; аутоаллергические увеиты, при которых аллергеном является пигмент сосудистой оболочки или белок хрусталика; мик-робно-аллергические увеиты, развивающиеся при наличии в организме очаговой инфекции.
Клиническая картина. Наиболее тяжелой формой увеита является панувеит (иридоциклохориоидит). Он может протекать в острой и хронической формах.
Острый панувеит развивается в связи с заносом микробов в капиллярную сеть сосудистой оболочки или сетчатки и проявляется резкими болями в глазу, а также снижением зрения. В процесс вовлекаются радужка и ресничное тело, а иногда стекловидное тело и все оболочки глазного яблока.
Хронический панувеит развивается в результате воздействия бруцеллезной и туберкулезной инфекции или герпетического вируса, встречается при саркоидозе и синдроме Фогта—Коянаги. Заболевание протекает длительно, с частыми обострениями. Чаще всего поражаются оба глаза, в результате чего снижается зрение.
При сочетании увеита с саркоидозом наблюдается лимфаденит шейных, подмышечных и паховых лимфатических желез, поражается слизистая дыхательных путей.
Периферический увеит поражает людей двадцати—тридцати пяти лет, поражение обычно бывает двусторонним. Заболевание начинается со снижения зрения и светобоязни. В дальнейшем в связи с помутнением стекловидного тела и его отслаиванием отмечается резкое снижение зрения.
При периферическом увеите возможны следующие осложнения: катаракта, вторичная глаукома, вторичная дистрофия сетчатки в макулярной области, отек диска зрительного нерва. Основой диагностики увеита и его осложнений является биомикроскопия глаза. Используются и общепринятые методы исследования.
Лечение. Для лечения острого увеита необходимо введение антибиотиков: внутримышечно, под конъюнктиву, ретробульбар-но, в переднюю камеру глаза и стекловидное тело. Обеспечивают покой органу и накладывают повязку на глаз.
При хроническом увеите наряду со специфической терапией назначают гипосенсибилизирующие препараты и иммунодепрес-санты, а по показаниям проводят иссечение шварт (спаек) стекловидного тела. Терапия периферического увеита ничем не отличается от лечения других форм увеита.
1. Гриппозный увеит
Для гриппозного увеита характерно острое начало во время и после гриппа. В передней камере определяется серозный экссудат, задние синехии легко разрываются при закапывании мидриа-тиков, преципитаты обычно мелкие. Заболевание длится две-три недели и заканчивается при своевременном лечении, как правило, благополучно. У детей оно нередко сопровождается явлениями реактивного папиллита.
Лечение общее: внутрь – дюрантные (пролонгированные) препараты антибиотиков широкого спектра действия (тетрацик-линового ряда) и сульфаниламиды в возрастных дозах, а также антибиотики и сульфаниламиды, к которым чувствительна конъюнктивальная бактериальная флора, аспирин; внутривенно – 40 %-ный раствор уротропина; местно – мидриатики и витамины.
2. Ревматический увеит
Начинается остро, часто на фоне ревматической атаки, очень характерна его сезонность. У детей отмечается подострое течение процесса. Часто поражаются оба глаза. В передней камере обнаруживается желеобразный экссудат, очень много легко разрывающихся задних синехий. У детей наблюдается значительное помутнение стекловидного тела. Заболевание длится пять-шесть недель, отмечается склонность к рецидивам. В постановке диагноза помогают положительные иммунные реакции на С-реактивный белок, высокие титры АСГ и АСЛ-О, положительная ДФА-проба, положительная кожно-аллергическая проба с фиброаллерген-стрепто-кокком.
Лечение общее: внутрь – аспирин (пирамидон, салициловый натрий, бутадион), преднизолон, инъекции кортизона, АКТГ (внутримышечно), дюрантные препараты пенициллина. Дозы определяются в соответствии с возрастом. Рекомендуются диета, богатая солями кальция и калия, ограничение поваренной соли и жидкости, местно назначаются мидриатики, витамины, корти-костероиды, сульфаниламиды, ионофорез с пирамидоном.
3. Увеит при фокальной инфекции
Для увеита при фокальной инфекции характерно наличие воспалительного очага в организме (в придаточных пазухах носа, миндалинах, зубах и т. д.), разнокалиберных преципитатов, хлопьевидных помутнений в стекловидном теле.
Лечение. Необходимо прежде всего воздействовать на первопричину – удалить кариозные зубы и корни, особенно гранулемы с кистами. Проводятся операции на придаточных пазухах на фоне применения антибиотиков и средств местной терапии.
4. Увеит при туберкулезной инфекции
Лечение. Комплексная терапия, специфические антибактериальные средства. Применяют препараты первого ряда (стрептомицин, фтивазид, салюзид, тубазид) и препараты второго ряда (циклосерин, тибон, этоксид и др.). Лечение антибиотиками следует сочетать с ПАСК, но назначать ПАСК следует осторожно при геморрагических формах. Все препараты назначают по схеме соответственно возрасту.
Показаны десенсибилизирующие и дезаллергизирующие средства (димедрол, дипразин, кортизон, хлористый кальций, рыбий жир), витаминотерапия (витамины D, A, B2, B1, рутин или витамин Р), диетотерапия (пища, богатая жирами, но с ограничением углеводов и поваренной соли), климатотерапия. Рекомендуется длительное пребывание на свежем воздухе, соблюдение режима труда и отдыха.
При лечении гранулематозного туберкулезного увеита местно следует назначать ПАСК в виде капель, а также субконъюнкти-вальные инъекции свежеприготовленного 2,8 %-ного раствора ПАСК, чередуя их с субконъюнктивальным введением кислорода, ионофорезом с хлористым кальцием, стрептомицином, салю-зидом под конъюнктиву и др. Показаны также мидриатики и кор-тикостероиды.
5. Увеит при неспецифическом инфекционном полиартрите
Следует помнить о том, что при этом системном заболевании, обусловленном поражением соединительной ткани, могут поражаться и глаза. Заболевание чаще возникает у детей в возрасте трех-четырех лет. Характерны острое или подострое начало, боли в суставах, увеличение лимфатических узлов.
Наблюдается поражение соединительно-тканных элементов в строме роговицы, конъюнктиве, склере, увеальном тракте, что выражается в сухом кератоконъюнктивите, дистрофии роговицы, склеритах и эписклеритах. Прежде всего поражается сосудистый тракт. Первыми признаками вовлечения глаз в патологический процесс являются сухие серые разнокалиберные преципитаты на задней поверхности роговицы. Постепенно развивается хронический пластический иридоциклит с образованием грубых стро-мальных задних синехий, ведущих к сращению и заращению зрачка. Последние являются причиной повышения внутриглазного давления.
Далее наступают дистрофические изменения в роговице у лимба соответственно глазной щели на трех и девяти часах. В последующем помутнение принимает лентовидную форму. Постепенно развивается помутнение хрусталика, как правило, с передних слоев.
Таким образом, наличие неспецифического полиартрита, лентовидной дегенерации роговицы, хронического иридоциклита и последовательной катаракты – характерные признаки болезни Стилла. Однако нередки случаи, когда изменения подобного рода длительное время не сопровождаются инфектартритом и являются, следовательно, наиболее ранними, а иногда и единственными признаками данной разновидности коллагенозов.
Лечение комплексное, общеукрепляющее: внутривенно – 40 %-ный раствор глюкозы, гемотрансфузии, лечебная физкультура, гимнастика суставов, электрофорез области суставов с хлористым кальцием, противоаллергическое и противовоспалительное лечение (глюконат кальция, аспирин, бутадион, хлорохин, де-лагил, кортикостероиды и др.).
Витаминотерапия: внутримышечно назначают витамины В1, В12, В6; внутрь – витамины А, Е, В1, В2, С. Рассасывающая терапия: дионин, кислород, ультразвук. Оперативное лечение: частичная послойная кератоэктомия, иридоэктомия, экстракция катаракты в стадии ремиссии.
6. Токсоплазмозный увеит
Глазная форма токсоплазмоза протекает в виде вялотекущего серозного иридоциклита со значительным помутнением стекловидного тела. Чаще наблюдается центральный или периферический экссудативный хориоретинит.
Центральный хориоретинит проявляется резким снижением остроты зрения. При офтальмоскопии в центральной зоне сетчатки обнаруживаются крупные белые хориоретинальные очаги с пигментом. Помогают диагностические положительные серологические реакции (РСК с сывороткой крови больного) и кожная проба с токсоплазмином.
Кроме того, при врожденном токсоплазмозе можно наблюдать дефекты общего развития ребенка, гидро– или микроцефалию в сочетании с умственной отсталостью. Рентгенологически могут определяться очаги обызвествления в головном мозге.
Лечение. По схеме в определенной дозировке в зависимости от возраста назначают хлоридин в сочетании с сульфаниламидными препаратами и кортизоном. Местная симптоматическая терапия.
7. Принципы местного лечения увеитов различной этиологии
Увеиты требуют как общего, так и местного лечения. Местное лечение направлено на предупреждение развития спаек радужки с капсулой хрусталика, создание покоя радужки и цилиарного тела, для чего необходимо добиться максимального расширения зрачка применением препаратов, парализующих сфинктер (1 %-ного раствора сернокислого атропина, 0,25 %-ного раствора скополамина) и стимулирующих дилататор (0,1 %-ного раствора хлористоводородного адреналина).
Для снятия болевого синдрома показаны новокаиновая блокада и пиявки на кожу виска. В качестве противовоспалительных средств применяются инъекции под конъюнктиву 2 %-ного раствора пирамидона или 0,5–1 %-ного раствора кортизона, электрофорез с хлористым кальцием.
8. Метастатическая офтальмия
Заболевание развивается при проникновении инфекции эндогенным путем, в результате заноса возбудителя током крови в глаз при пневмонии, церебральном менингите, эндокардите, сепсисе и др., чаще у детей младшего возраста, ослабленных, на фоне очень тяжелого общего состояния. Как правило, поражается один глаз.
Процесс развивается по типу эндо– или панофтальмита. Отмечается быстрое падение остроты зрения. При эндофтальмите воз никает смешанная инъекция глаза, в проходящем свете в стекловидном теле виден желтоватый очаг различных размеров. Паноф-тальмит характеризуется резким отеком конъюнктивы – хемо-зом, массивной смешанной инъекцией глазного яблока. Влага передней камеры мутнеет, радужка становится желто-бурой, в стекловидном теле определяется гнойный желтый экссудат, общее состояние больного тяжелое. При высокой вирулентности инфекции и резком ослаблении организма может наблюдаться гнойное расплавление тканей глаза, приводящее к его гибели. Иногда процесс заканчивается атрофией глазного яблока.
Лечение. Воздействуют на основную причину заболевания, назначаются антибактериальная и десенсибилизирующая терапия, антибиотики внутримышечно, внутривенно, внутриарте-риально и под конъюнктиву глазного яблока, сульфаниламиды, местно показаны атропин, сухое тепло, УВЧ-терапия. При неблагоприятном течении процесса и атрофии глазного яблока производится энуклеация.
Похожие темы научных работ по клинической медицине , автор научной работы — Ахметкалиева Д., Жумагулова С., Кажикенова К.
Журнал Алматинского государственного института усовершенствования врачей
Туберкулезное воспаление органа зрения
Ахметкалиева Д., Жумагулова С., Кажикенова К.
Алматинский Государственный институт усовершенствования врачей РК Алматинский филиал Центра судебной экспертизы ГПТД Медеуского района г.Алматы
Туберкулезное поражение глаз считается тяжелой патологией органа зрения и характеризуется гранулематозным воспалением оболочек глаза, с волнообразным течением - чередованием вспышек и ремиссий.
Поражение глазных яблок при туберкулезе считают проявлением общего туберкулезного процесса в организме и относят к формам внелегочного туберкулеза (ВЛТ).
По данным Национального центра проблем туберкулеза РК удельный вес внутриглазного туберкулеза (ВГТ) среди форм ВЛТ составил в 2008г. - 0,8% и отмечался его двукратный рост в 2009г - 1,6%. Заболеваемость туберкулезом в 2008г составляла 125,5 на 100 тыс., зато в 2009г отмечалось снижение до 105,3 [1, 2, 3, 4]
В зависимости от механизма развития выделяют:
метастатический (гематогенно-диссеминированный) ТГ, на долю которого приходится 2/3 всех случаев туберкулеза глаз;
туберкулезно-аллергические поражения, составляющие 1/3 всех случаев туберкулеза глаз.
При метастатическом туберкулезе глаз (ТГ) микобактерии туберкулеза (МБТ) попадают в ткани глаза из очагов внелегочной локализации гематогенным путем (с током крови); по периневральным и периваскулярным пространствам зрительного нерва (при туберкулезном менингите), а также контактно (из прилежащих областей, например, кожи, придаточных пазух носа), откуда туберкулезный процесс распространяется на придатки глаза (веки, слезопроводящие пути и др.) и его наружную оболочку (роговицу, конъюнктиву и склеру).
В основе воспаления при туберкулезно-аллергическом поражении глаз большое значение имеют иммунные реакции типа антиген-антитело. Заболевание развивается у больных, организм и ткани, глаз которых сенсибилизированы (имеют повышенную чувствительность) к туберкулезному антигену. В случае если организм и ткани глаз сенсибилизированы к МБТ или продуктам их жизнедеятельности, то сопутствующее аллергическое воспаление может носить гиперергический (высокореактивный) характер [5].
Туберкулез органа зрения у взрослых чаще всего развивается в результате гематогенного распространения МБТ. Входными воротами является увеальный тракт, обусловленный широким сосудистым ложем, замедленным кровотоком и действием офтальмотонуса, что способствует фиксации в сосудах МБТ, которые вызывают специфические морфологические изменения [6,7].
При гематогенном заносе МБТ в увеальном тракте формируются гранулемы, состоящие из лимфоидной инфильтрации, эпителиоидных клеток с единичными гигантскими клетками Ланхганса, в последующем подвергающиеся казеозному некрозу. Механизм развития туберкулезноаллергических заболеваний глаз, обычно проявляющийся у детей, связан со специфической туберкулезной сенсибилизацией организма и тканей глаза.
По клиническому течению туберкулеза органа зрения различают 4 формы:
- туберкулезные гематогенные поражения оболочек глазного яблока
- туберкулезно-аллергические заболевания глаза
- туберкулез защитного аппарата глаз
- поражение органа зрения при туберкулезе центральной нервной системы [8].
По локализации выделяют:
- туберкулез придаточного аппарата глаз;
- туберкулез переднего отдела глаза (туберкулезные иридоциклиты, кератиты, склериты);
- туберкулез заднего отдела глаза (хориоретинит, тубер-кулома собственно сосудистой оболочки, периферический увеит, неврит, папиллит) [9].
При диагностике туберкулезных поражений органа зрения клиницисты сталкиваются со значительными трудностями, обусловленными большим полиморфизмом клинических признаков, анатомо-физиологическими особенностями глазного яблока. При этом до сих пор патогномоничных симптомов ТГ не выявлено. Кроме того, применение в клинических условиях микробиологических и гистологических методов исследования патологического очага в глазу в известной мере ограничено. Тем не менее, при гистологическом исследовании биопсийнооперационного материала, при подозрениях на туберкулезное воспаление глаз, необходима окраска срезов на МБТ по Цилю-Нильсену.
Необходимый комплекс обследования больных с подозрением на туберкулезное поражение глаз должен включать:
Офтальмологическое обследование больного, состоящее из: наружного осмотра, офтальмоскопии, биомикроскопии, визометрии, периметрии, по показаниям кампиметрии.
Общесоматическое обследование, включающее рентгенологическое исследование органов грудной клетки, с целью выявления активных туберкулезных очагов или остаточных посттуберкулезных изменений. При показаниях проводят рентгенологическое исследование органов брюшной полости и малого таза с целью выявления петрификатов в мезентериальных лимфатических узлах и органах малого таза.
Уточнение эпидемиологического окружения больного -контакт с больным туберкулезом; перенесенный в прошлом туберкулез любой локализации.
Оценка состояния периферических лимфатических узлов, мочеполовой системы, опорно-двигательного аппарата; по показаниям консультация фтизиоостеолога, фтизиоуролога, фтизиогинеколога.
Микробиологическое обследование - посев на МБТ мокроты, мочи.
Иммунодиагностика. Гуморальные (серологические) реакции, основанные на обнаружении антител к возбудителю туберкулеза (ИФА).
Рутинные клинические и биохимические лабораторные анализы крови.
Туберкулинодиагностика, основанная на специфичности туберкулина вызывать в организме воспалительноаллергические реакции замедленного типа.
Клеточные реакции, основанные на выявлении гиперчувствительности организма к специфическому антигену (РБТЛ).
Исключение других хронических инфекций: токсоплаз-моза, ревматизма, саркоидоза, бруцеллеза, сифилиса,
Вестник АГИУВ №4, 2012
СПИДа, вирусных заболеваний и др. очагов.
Пробное лечение туберкулостатиками узкого спектра действия (тест-терапия). Терапевтический эффект пробного лечения состоит в положительной динамике туберкулезного очага. Основными показаниями к применению тест-терапии являются:
а) случаи, когда противопоказана туберкулинодиагностика;
б) отсутствие очаговой реакции у больных с характерной для ТГ клинической картиной;
в) положительная очаговая реакция у больных с сомнительной для туберкулезных увеитов клинической картиной.
К основным методам диагностики туберкулезных заболеваний глаз относят туберкулинодиагностику. При этом решающее значение имеет появление очаговой реакции при введении туберкулина накожно, внутрикожно, подкожно (пробы Пирке, Манту, Коха). При туберкулезе глаз очаговые реакции после пробы Пирке проявляются лишь в 2% случаев, а после пробы Манту - в 35%. [7, 10, 11]. Однако отрицательная проба Манту не исключает наличия туберкулезного воспаления и может встречаться у 1/3 больных туберкулезом глаз.
Морфологические и клинические проявления туберкулеза, его течение и исход, имеют различия в разные возрастные периоды. У детей с туберкулезом глаз почти всегда наблюдается туберкулезный бронхоаденит или первичный туберкулезный комплекс. Нередко отмечаются фебрилитет, узловатая эритема, фликтены, кератоконъюнктивит, костный туберкулез. У подростков с ВГТ чаще всего встречается туберкулез бронхопульмональных лимфатических узлов или прикорневых отделов легких и верхушек легкого. У взрослых людей с ВГТ в большинстве случаев активных туберкулезных очагов не обнаруживают.
В зависимости от возраста имеет место тот или иной характер туберкулезного воспаления в глазу. Течение ТГ у взрослых обычно хроническое, волнообразное, с периодами вспышек и затиханий, и с преобладанием продуктивнофиброзного компонента воспаления.
ВГТ у детей характеризуется быстротой и широтой распространения с выраженной тканевой деструкцией и казеозом, и развитием туберкуломы хороидеи. Чаще всего ВГТ у детей протекает в виде экссудативного увеоретинита, сопровождающегося отслойкой сетчатки и большей частью, симулирующей ретинобластому [12].
Основным в лечении ВГТ, как и туберкулеза другой локализации, считается этиотропная химиотерапия, приводящая к элиминации МБТ. Лечение ТГ должно соответ-
ствовать следующим требованиям:
- своевременность (как можно более раннее начало);
- достаточность, длительность и непрерывность;
- комбинированный характер (не менее 3-4 химиопрепаратов в начальной интенсивной фазе основного курса);
- комплексность (сочетание этиотропной химиотерапии с патогенетическим лечением и диетическим режимом);
- контроль за ходом лечения;
- индивидуальный подход к выбору препаратов, дозе; учет переносимости;
- этапность лечения (стационар, в том числе дневной, санаторий, амбулаторное лечение, диспансерное наблюдение, при показаниях - противорецидивные курсы химиотерапии);
- соблюдение преемственности на разных этапах лечения [13].
Одновременно с системным применением химиопрепаратов при лечении больных ТГ необходимо проводить местную этиотропную химиотерапию (изониазид, стрептомицин). Использование лекарственных средств в виде капель и мазей при внутриглазных поражениях малоэффективно; периокулярные (субконъюнктивальные, пара- или ретробульбарные) инъекции и, особенно, электрофорез и электрофонофорез обеспечивают достаточно высокую концентрацию лекарственных средств в тканях глазного яблока. Системную и местную противотуберкулезную химиотерапию проводят на фоне десенсибилизирующего лечения и витаминотерапии. По показаниям используют и другие методы патогенетической терапии, включающей неспецифические противовоспалительные, антигистамин-ные, дегидратационные препараты, кортикостероиды и ангиопротекторы.
Санаторное лечение является важнейшим этапом терапии больных ТГ, способствующее, как известно, быстрому и полному выздоровлению, медицинской и социальнотрудовой реабилитации.
Применение туберкулиновой диагностики при решении вопроса о клиническом излечении сохраняет свое значение и в наше время. Так, очаговые реакции на введение туберкулина свидетельствуют о недостаточном эффекте противотуберкулезного лечения [14,15].
Таким образом, диагностика и лечение туберкулеза глаз, тесно связанные с вопросами патогенеза, морфологии, эпидемиологии туберкулеза, остаются актуальными и в наше время.
1 Статистический отчет по туберкулезу в Республике Казахстан / Под ред. Т.Ш. Абилдаева - Алматы, 2010. - 68с.
2 Исмаилов Ш.Ш. Основные проблемы и пути решения по контролю за туберкулезом в Казахстане // Материалы III съезда врачей провизоров РК. Астана, 2007. - Том 2. - С. 63-64.
3 Ракишев Г.Б., Исмаилов Ш.Ш., Белинская Г.Д., Истелюева М.Б. Эффективность работы противотуберкулезной службы Республики Казахстан по итогам 2006г // Материалы конференции по глобальному контролю за туберкулезом в странах Центральной Азии - Алматы, 2007. - С. 116-117.
4 Ракишев Г.Б., Белова Е.С. Адаптированная программа борьбы с туберкулезом в Казахстане // Материалы международной конференции по глобальному контролю за туберкулезом в странах Центральной Азии - Ташкент, 2004. - С.30-31.
5 Ченцова О.Б. Туберкулез глаз. - М.: Медицина, 1990. - 256с.
6 Шпак Н.И. Новое в методике туберкулинодиагностики и туберкулинотерапии // Офтальмологический журн. - 1978. -N28. - С. 577- 579.
7 Левашов Ю.Н., Гарбуз А.Е. Внелегочный туберкулез // Пробл. туберкулеза - 2001. - N24. - С. 4-6.
8 Ченцова О.Б. Туберкулез глаз. - М.: Медицина, 1990. - 256с. Устинова Е.И. Туберкулез глаз и сходные с ним заболевания. -СПб., 2002. - 276с.
? Этиология увеитов связана с:
! условиями жизни населения;
! наличием условий передачи инфекции;
? К инфекционым агентам, способным поражать глаз, относятся:
? При нарушении увеального тракта поражаются все перечисленные образования глаза, кроме:
? Внутриутробные вирусные увеиты у детей обычно вызываются вирусами:
! краснухи и кори;
? Цитомегаловирус может быть обнаружен в:
? Вирусные увеиты вызывают тяжелое поражение всего перечисленного, за исключением:
? Преобладающим источником стрептококковой инфекции при увеите является:
? Токсоплазмозные увеиты наиболее часто встречаются:
! +при внутриутробной передаче инфекции;
! после лечения стероидами;
! после лечения цитостатиками;
! при подавлении клеточного иммунитета.
? Грибковому поражению глаз способствует:
! ни то, и ни другое.
? Генерализованные и двусторонние поражения сосудистой оболочки глаза преобладают при:
? К профилактическим мероприятиям по предупреждению увеитов относятся:
! устранение воздействий неблагоприятных факторов внешней среды;
! исключение потребления алкоголя;
! избежание стрессовых состояний;
? Факторами риска при возникновении увеита являются:
! нарушение гематоофтальмического барьера;
! наличие синдромных заболеваний;
? При приобретенном токсоплазмозе наиболее частой формой является:
! +задний и генерализованный увеит;
? При выборе методов лечения увеитов наиболее важно определить:
! этиологическую форму заболевания;
! преимущественную локализацию процесса;
! активность и характер течения процесса;
! наличие сопутствующих заболеваний;
? В патогенезе увеитов ведущее значение принадлежит:
! генетическому предрасположению к иммунным расстройствам;
! острым и хроническим инфекциям в организме;
! химическим и физическим факторам воздействия;
! ничему из перечисленного.
? Хориоидею образуют все перечисленные структуры, кроме:
! сосудов различного калибра.
? Через цилиарный эпителий, служащий барьером для белка, проходят:
! +только низкомолекулярные субстанции;
! только высокомолекулярные субстанции;
! ни те, и ни другие.
? В супрахориоидее имеются:
! симпатические цилиарные нервы;
! парасимпатические цилиарные нервы;
! ни те, ни другие.
? К ведущим факторам, определяющим иммунологический
гемостаз в организме, относятся:
! состояние вилочковой железы;
? Реакция антиген-антитело в тканях глаза при увеитах сопровождается:
? Ведущими органами иммуногенеза являются:
? Понятие "защитный барьер" глаза включает:
! бактеристатические факторы слезы;
! систему секретных и сывороточных иммуноглубинов - реакции
специфического клеточного и гуморального иммунитета;
? В организме человека интерферон вырабатывается:
! +всеми перечисленными клетками;
? Патогенетическое применение интерферона показано при:
! хроническом течении увеита;
! угнетении клеточного иммунитета;
! частых простудных заболеваниях;
? Наиболее информативной в диагностике туберкулезного увеита является:
? При подозрении на вирусную этиологию увеита обнаружить антигены вируса можно в:
! соскобах конъюнктивы и соскобах роговицы;
! влаге передней камеры;
? Обследованию на токсоплазмоз подлежат больные с:
! очаговым и центральным хориоретинитом;
! различными проявлениями глазной патологии в раннем возрасте;
! склеритами неясной патологии;
? Основными методами лабораторных исследований при токсикоплазмозе являются:
! РБТ с токсоплазмином;
! определение чувствительности к токсоплазме;
! ни то и ни другое.
? При бруцеллезном увеите обычно поражается:
? Туберкулезный увеит обычно развивается в результате:
! +вторичной инфекции по системе кровообращения;
! ни одним из перечисленных.
? Для клинической картины туберкулеза глаз характерно:
Туберкулез — наиболее значимое в медико-социальном аспекте хроническое инфекционное заболевание.
По меньшей мере, треть мировой популяции инфицирована возбудителем туберкулеза. К факторам риска относят силикоз, ХПН, СД, дефицит массы тела, иммунодефицитные состояния. Вызывается облигатным аэробом Mycobacterium tuberculosis, что определяет аффинность возбудителя к верхушкам легких и хориоидее с их наивысшим уровнем кровотока и оксигенации тканей.
Легочная форма туберкулеза развивается у 80% пациентов, вне-легочная — у 20%, милиарная (диссеминированная) — в 1,3%. Типичные симптомы заболевания (субфебрилитет, ночная потливость) возникают лишь у 10% инфицированных как при легочной, так и при внелегочной локализации процесса. Важно помнить, что увеит может возникнуть и при бессимптомном течении туберкулезной инфекции, и при внелегочных формах туберкулеза.
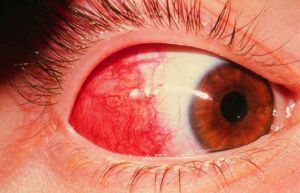
Симптомы туберкулезного увеита
Глазные проявления туберкулеза могут быть следствием как активной инфекции, так и иммунных реакций организма (фликтенулезный или интерстициальный кератит, ретиноваскулит).
Первичный туберкулез глаз (когда орган зрения выступает в роли входных ворот инфекции) проявляется в виде конъюнктивита, кератита или склерита и встречается крайне редко.
Вторичный туберкулез глаз, наиболее частым проявлением которого является увеит, развивается в результате лимфогематогенной диссеминации возбудителя или его распространения per contuitatem и является доминирующим. Основные клинические формы — склерит, фликтенулезный или интерстициальный кератит, инфильтраты роговицы или радужки, а также передний гранулематозный увеит, крайне редко встречающийся как изолированная форма без вовлечения собственно сосудистой оболочки.
Конъюнктивит в основном встречается у детей, иногда протекает остро — со слизисто-гнойным отделяемым, отеком век, конъюнктивальной инъекцией глазного яблока и выраженной регионарной лимфоаденопатией, что заставляет проводить дифференциальную диагностику с глазожелезистым синдромом Парино. Чаще воспаление конъюнктивы носит хронический характер и приводит к Рубцовым изменениям конъюнктивы.
Воспаление склеры в основном протекает в варианте фокального некротизирующего склерита с перфорацией, реже — заднего склерита.
Поражение роговицы — фликтенулез (маленькие, слегка возвышающиеся розовато-белые или желтоватые узелки, окруженные расширенными сосудами, локализующиеся в конъюнктиве лимба или периферии роговицы), секторальный интерстициальный кератит (обычно односторонний периферический васкуляризированный инфильтрат стромы), склерозирующий кератит, туберкулезный паннус.
Задний увеит протекает в варианте туберкула или туберкулемы хориоидеи, серпигинозноподобного хориоидита, ретиноваскулита и болезни Ильза.
Туберкул хориоидеи — основное проявление туберкулезного поражения глаз, являющееся следствием гематогенной диссеминации микобактерий. Многочисленные (5-50) серовато-белые или желтоватые очажки с нечеткими контурами величиной 0,5-3 мм обычно локализуются в заднем полюсе одного или обоих глаз (центральный и юкстапапиллярный очаговый хориоретинит, периферический хориоретинит, диссеминированный хориоретинит). Регресс воспаления сопровождается трансформацией туберкулов в четко очерченные атрофические очаги с гиперпигментацией по их краю. Иногда туберкулы увеличиваются в размерах, трансформируясь в туберкулему хориоидеи (конглобированный туберкул хориоидеи) — солитарное округлое белесоватое субретинальное образование величиной 4-14 мм, сопровождающееся экссудативной отслойкой сетчатки и требующее дифференциальной диагностики с опухолью сосудистой оболочки.
Серпигинозноподобный хориоидит характеризуется многочисленными или сливными плакоидными очагами, торпидными к проводимому лечению.
Ретиноваскулит сочетается с витреитом, ретинальными геморрагиями, периваскулярным хориоидитом, нейроретинитом и неоваскуляризацией сетчатки. Подобная картина напоминает болезнь Ильза, но для нее не характерно столь выраженное внутриглазное воспаление.
Болезнь Ильза — встречающийся у молодых людей ретиноваскулит с преимущественным поражением периферических вен нижних отделов сетчатки, рецидивирующими кровоизлияниями и фиброваскулярной пролиферацией при минимальной выраженности внутриглазного воспаления.
Эндофтальмит/панофтальмит встречается у детей и взрослых наркоманов с генерализацией инфекционного процесса на фоне плохого питания.
Оптическая нейропатия, или нейроретинит, проявляется в варианте туберкула ЗН, папиллита, ретробульбарного неврита, отека ДЗН, нейроретинита или оптохиазмального арахноидита.
Из офтальмологических методов применяют ФАГ (диагностика туберкулов и туберкулем, серпигинозноподобного хориоидита, ретиноваскулита), ангиография с индоцианин зеленым (диагностика субклинических случаев), ОКТ, В-сканирование, ультразвуковая биомикроскопия, КТ орбит.
Диагностика туберкулезного увеита
Дифференциальная диагностика проводится с целым рядом инфекционных (токсоплазмоз, сифилис, бореллиоз, бартонеллез, токсокароз, бруцеллез, лептоспироз, лепра) и неинфекционных (саркоидоз, болезнь Бехчета, аутоиммунный васкулит, первичные и метастатические опухоли) заболеваний.
Лечение туберкулезного увеита
- изониазид, рифампицин, пиразинамид, этамбутол в течение 2-4 мес;
- затем изониазид и рифампицин на протяжении следующих 4-7 мес;
- изолированный туберкулез глаз, по мнению некоторых авторов, позволяет исключить из схемы лечения этамбутол.
На фоне протиботуберкулезной химиотерапии показан 4-6-не-дельный системный прием глюкокортикоидов для минимизации последствий реакции гиперчувствительности замедленного типа.
- стрептомицин;
- рифабутин и рифапентин в качестве альтернативы рифампицину;
- при резистентности возбудителя могут применяться циклосерин, левофлоксацин, моксифлоксацин, гатифлоксацин, амикацин, канамицин, этионамид, капреомицин.
Читайте также:


