Туберкулезный токсико аллергический кератоконъюнктивит лечение
Туберкулезные кератиты возникают как гематогенные бактериальные метастазы или аллергические кератиты. Гематогенные туберкулезные кератиты встречаются в нескольких формах:
1. Глубокий диффузный кератит характеризуется диффузным помутнением роговицы, в которой выделяются отдельные желтоватые очажки. Через 2-4 месяца с начала заболевания в роговицу врастают глубокие и поверхностные сосуды. Течение очень медленное с улучшениями и обострениями. Как правило, остаются стойкие рубцовые помутнения, часто значительно снижающие зрение.
2. Глубокий ограниченный кератит возникает большей частью у больных, перенесших в детстве фликтенулезный кератит. Ограниченные инфильтраты располагаются в задних слоях роговой оболочки. Васкуляризация роговицы умеренная. Кератит часто сопровождается появлением преципитатов, образованием складок десцеметовой оболочки, реакцией радужки. Инфильтраты могут частично рассосаться, а могут изъязвиться с последующим исходом в бельмо.
Клиническая картина склерозирующего кератита имеет свои особенности. Очаги из склеры распространяются в глубокие слои роговицы, иногда наоборот, где инфильтраты имеют форму треугольника с вершиной, направленной к центру зрачка. Иногда они появляются в нескольких местах роговой оболочки. Сосуды прорастают через 6-7 недель как глубокие, так и поверхностные, но их бывает очень мало. Часто присоединяется иридоциклит. Явления раздражения могут быть очень сильными и умеренными. Постепенно явления раздражения стихают, помутнения у вершины и по краю постепенно несколько рассасываются, но основания помутнения организуются в соединительную ткань, имеющую интенсивное синевато-белое помутнение, по цвету напоминающее склеру. Получается впечатление, что ткань склеры в этом участке заменила собой ткань роговицы. В тяжелых случаях большая часть роговицы может стать непрозрачной. Процесс протекает долго, то стихая, то вспыхивая вновь.
Этиологический диагноз кератитов устанавливается по клинической картине, изменениям в легких или бронхопульмональных лимфатических узлах, температурной кривой, по положительным туберкулиновым реакциям и т.д. Дифференцируют с люэтическим паренхиматозным кератитом, при котором сосуды только глубокие, обычно поражается оба глаза, всегда положительная реакция Вассермана. При нейрогенных кератитах понижена чувствительность роговицы, не развиваются кровеносные сосуды.
комплексное: специфическое, десенсибилизирующее, общеукрепляющее и местное симптоматическое — стрептомицин 1 г в сутки внутримышечно, под конъюнктиву, парабульбарно, ретробульбарно 0,3-0,5 мл (в одном мл содержится 50.000 ЕД). Наиболее эффективны изониазид, рифампицин, средней эффективности — этамбутол, стрептомицин и умеренной эффективности — паcк, тибом.
Изониазид (тубазид) — оптимальная суточная доза 0,6-0,9 г.
Местно: под конъюнктиву 3% р-р (0,3-0,5 мл), ретробульбарно 3% (0,5 мл), парабульбарно 3% (0,5-1 мл), электрофорез с 3% р-ром.
Рифампицин — сут. доза 750-600 мг на один прием. Противопоказан при заболеваниях печени и первые три месяца беременности.
Этамбутол — сут. доза 25 мкг/кг на один прием. Одновременно назначают хлористый кальций внутривенно или внутрь глюконат кальция по 0,5 3 раза в день, димедрол по 0,05 2 раза в день, витамины, особенно группы В и С, поливитамины, пищу, богатую жирами и белками. Рекомендуется больному пребывание на свежем воздухе.
Местное лечение проводится как при туберкулезных иридоциклитах. При центральных бельмах после перенесенного кератита показана послойная или сквозная кератопластика. В тяжелых случаях осторожно проводят туберкулинотерапию.
Туберкулезно-аллергические кератиты, или как их называют скрофулезные или фликтенулезные, встречаются у детей в возрасте 3-15 лет и редко у взрослых. Заболевание протекает на фоне неактивного первичного туберкулеза легких и периферических лимфатических узлов.
Отличаются острым течением, иногда длительным, частыми обострениями и рецидивами. Фликтены, состоящие из лимфоцитов, эпителиоидных и гигантских клеток, могут быть мелкими множественными и могут быть единичными (солитарными).
Они имеют вид серовато-белых узелков, которые появляются у лимба (чаще) или в любом другом участке роговицы. Располагаются в поверхностных слоях роговицы, но могут захватывать и глубокие слои.
Появление фликтен сопровождается прорастанием в роговицу поверхностных сосудов в виде пучка, тянущегося к фликтене. Заболевание характеризуется резко выраженной светобоязнью, слезотечением, блефароспазмом, перикорнеальной инъекцией.
Блефароспазм, обильное слезотечение у детей приводят к отеку и мацерации кожи век. Отекают нос и губы, могут быть трещины в углах рта. Фликтены иногда изъязвляются, оставляя после себя разной выраженности помутнение. В связи с рецидивами может снижаться зрение.
осуществляется совместно с фтизиатром. Назначаются противотуберкулезные препараты (этамбутол, тубазид, паcк — внутрь, антибиотик стрептомицин в виде инъекций, перорально глюконат кальция или хлористый кальций (5-10%). Местно: 2,5% раствор паcк, 3% раствор изониазида салюзида, дексаметазон в каплях 3-4 раза в день и под конъюнктиву, 2% раствор амидопирина 3 раза в день.
Стрептомицин, кальций, дексаметазон применяют и в виде электрофореза. Назначают 1% раствор хинина гидрохлорида 3-4 раза в день, при наслоении бактериальной инфекции — 30% раствор сульфацила натрия или 0,25% раствор левомицетина 4-5 раз в день. При вовлечении в процесс радужной оболочки и цилиарного тела — мидриатики. После стихания воспалительного процесса — рассасывающая терапия — 3,5% раствор дионина, 3% раствор калия йодида, 0,1% раствор лидазы, кислород — под конъюнктиву.
Эффективна у детей 1% желтая ртутная мазь. Необходимы витамины группы А, В, С. Рекомендуется пребывание на свежем воздухе, пища, богатая жирами и белками. Переболевшие дети подлежат диспансеризации.
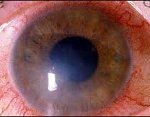
Аллергический кератит – это воспалительное изменение роговой оболочки (роговицы) глаза, связанное с развитием острой аллергической реакции. Проявления аллергического кератита включают роговичный синдром (светобоязнь, слезотечение, блефароспазм), смешанную конъюнктивально-перикорнеальную инъекцию, поверхностные инфильтраты в роговице. Диагностика аллергического кератита основывается на данных наружного осмотра, проверки остроты зрения, биомикроскопии, анальгезиметрии, окраски роговицы флуоресцином, микроскопии и посева отпечатков с роговицы, внутрикожных аллергических проб и т. д. Лечение аллергического кератита требует проведения местной терапии кортикостероидами, приема антигистаминных средств.
МКБ-10
Общие сведения
Роговица представляет собой переднюю часть наружной оболочки глаза, расположенную в глазной щели, и является важнейшим элементом светопреломляющего аппарата. Важнейшими функциями роговицы служат защита глаза от механических, термических и иных повреждений, попадания микроорганизмов и пыли. Свойства роговицы – прозрачность, кривизна поверхности, сферичность, структурная и оптическая однородность во много определяют состояние зрения. В клинической офтальмологии аллергический кератит рассматривается как местное проявление острой аллергической реакции. Аллергические кератиты чаще возникают в детском и подростковом возрасте и протекают совместно с аллергическими конъюнктивитами.

Причины
Аллергический кератит может вызываться различными экзо- и эндоаллергенами. Экзогенными аллергенами чаще всего выступают медикаменты (в т. ч. вакцины), пищевые продукты, пыльца растений, шерсть животных, бытовая химия, косметика и др. При этом возникновение лекарственно-аллергического кератита может быть обусловлено как местными аппликациями препаратов, так и их парентеральным введением.
К эндогенным аллергенам относятся бактериальные токсины в слезной жидкости, глистные инвазии, туберкулезная интоксикация. На фоне гельминтозов, может развиваться не только клиника аллергического кератита, конъюнктивита, блефарита, иридоциклита, но и атопического дерматита, поллиноза, бронхиальной астмы. Особую группу составляют туберкулезно-аллергические кератиты, вызванные туберкулезной интоксикацией. При данной форме аллергического кератита микобактерии туберкулеза не обнаруживаются, однако положительные специфические туберкулезные пробы (реакция Манту, проба Пирке) свидетельствуют о высокой сенсибилизации организма.
Патогенез
При аллергическом кератите отмечается отечность и субэпителиальная инфильтрация роговицы. Единичные или множественные инфильтраты роговицы локализуются в разных участках оболочки и на различной глубине, имеют различную форму и размеры. В области инфильтрата роговица теряет свой блеск. При поверхностных аллергических кератитах, протекающих с вовлечением эпителиального слоя, инфильтраты могут бесследно рассасываться. В случае заинтересованности более глубоких роговичных слоев на месте воспалительных фокусов образуется рубцовая ткань, и остаются более или менее выраженные участки помутнения.
Аллергический кератит сопровождается расширением сосудов - конъюнктивально-перикорнеальной инъекцией; нередко отмечаются эрозии и изъязвления роговичной ткани. Микроскопические изменения характеризуются десквамацией и трансформацией эпителия, лимфоцитарной реакцией ткани, повреждением боуменовой мембраны.
Классификация
В зависимости от воздействующих факторов кератиты подразделяются на экзогенные (вызываются этиологическими агентами внешней среды) и эндогенные (вызываются внутренними причинами). Развитие аллергического конъюнктивита может быть обусловлено как экзогенными, так и эндогенными причинами. По этиологии кератиты делятся на:
- бактериальные (неспецифические и специфические при туберкулезе, сифилисе, малярии, бруцеллезе)
- вирусные (аденовирусные, герпетические, коревые, оспенные)
- токсико-аллергические (фликтенулезные, скрофулезные, аллергические)
- обменные
- грибковые
- нейрогенные
- посттравматические
- акантамебные и др.
По степени вовлечения слоев роговицы различают поверхностные кератиты, протекающие с повреждением эпителия и боуменовой мембраны, и глубокие кератиты, при которых в воспаление вовлекаются строма и десцеметова мембрана роговой оболочки. По локализации кератиты могут быть периферическими, центральными; по степени распространенности - ограниченными или диффузными.
Симптомы аллергического кератита
Клиническая картина характеризуется, так называемым роговичным синдромом, включающим светобоязнь, обильное слезотечение, резкое сужение глазной щели (блефароспазм). Раздражение нервных окончаний роговицы при аллергическом кератите приводит к рези и жжению в глазу, ощущению инородного тела, постоянным болям, из-за которых пациент не может открыть глаз. Возникает перикорнеальная или смешанная конъюнктивально-перикорнеальная инъекция (покраснение глазного яблока). Ввиду развития помутнения в оптической зоне отмечается снижение остроты зрения. После прекращения аллергического кератита, зрение в большинстве случаев не восстанавливается. Туберкулезно-аллергический кератит протекает с субфебрилитетом, недомоганием.
Осложнения
При распространении воспалительной реакции с аллергическим компонентом на радужку, склеру или ресничное тело возникают ирит, склерит, иридоциклит. Тяжелое или длительное течение аллергического кератита может приводить к перфорации роговицы, вторичной глаукоме, осложненной катаракте, невриту зрительного нерва, эндофтальмиту. Воспалительные поражения роговицы часто приводят к необратимым изменениям роговой оболочки и стойкому снижению зрения вплоть до полной слепоты.
Диагностика
В диагностике аллергического кератита принимают участие врач-офтальмолог и аллерголог, при необходимости - фтизиатр. Офтальмологическое обследование при аллергическом кератите включает осмотр глаз, проверку остроты зрения, биомикроскопию, тест окраски роговицы флуоресцином, анальгезиметрию. Для выявления аллергена проводятся внутрикожные аллергические пробы. В случае присоединения вторичной инфекции возбудителя обнаруживают с помощью бактериологического исследование мазка.
Для исключения гельминтозов исследуют кал на яйца глистов. При подозрении на туберкулезно-аллергический кератит показана рентгенография легких или флюорография, туберкулиновые пробы. Дифференциальная диагностика аллергических кератитов проводится с кератитами вирусной, грибковой, бактериальной этиологии.
Лечение аллергического кератита
В первую очередь необходимо прекращение контакта с аллергеном и его элиминация. Местно назначаются инсталляции 0,4% раствора дексаметазона, закладывание глазных мазей (преднизолоновой, гидрокортизоновой); при тяжелом аллергическом кератите - субконъюнктивальные инъекции дексаметазона. При хронических рецидивирующих инфекционно-аллергических кератитах назначают длительные курсы стероидных гормонов внутрь.
Обязательным компонентом лечения аллергического кератита служит прием антигистаминных средств (хлоропирамина, мебгидролина, хифенадина, клемастина и др.), витаминов С и В2 (рибофлавина), седативных средств, хлорид кальция внутрь или внутривенно. В случае наслоения бактериальной инфекции производят инстилляции раствора сульфацетамида, сульфапиридазин-натрия, левомицетина, тетрациклина гидрохлорида и других антибактериальных средств. При выявлении глистной инвазии назначаются антигельминтные препараты.
Лечение туберкулезно-аллергического кератита проводится с участием фтизиатра. Больным дополнительно назначается противотуберкулезная терапия стрептомицином, изониазидом, фтивазидом и др.; проводятся физиотерапии: электрофорез стрептомицина, кальция, гидрокортизона, общее УФО.
При снижении остроты зрения показаны фонофорез и электрофорез с гиалуронидазой. При рубцовых изменениях роговицы производится кератопластика, при развитии вторичной глаукомы - хирургическое или лазерное лечение глаукомы.
Прогноз и профилактика
Своевременная и рациональная терапия поверхностного аллергического кератита приводит к тому, что инфильтраты роговицы рассасываются бесследно или с минимальными последствиями для зрения. Последствием глубокого кератита служит развитие помутнений роговицы, значительное снижение остроты зрения или его полная потеря. Профилактика аллергического кератита заключается в исключении контакта с аллергенами, дегельминтизации детей, лечении туберкулезной интоксикации.
Туберкулезная интоксикация - клиническая форма первичного туберкулеза, харктеризуеться симптомокомплексом функциональных расстройств, но без установленных локальных проявлений заболевания.
Патоморфология. При туберкулезной интоксикации наблюдают минимальные специфические и параспецифических изменения, прежде всего в увеличенных лимфатических узлах, а также селезенке, интерстициальной ткани легких, печени и других органах.
Ранняя туберкулезная интоксикация. Под этим понятием понимают одно из проявлений периода первичной туберкулезной инфекции, характеризующееся симптомокомплексом функциональных нарушений и объективными признаками интоксикации, выявляющихся в периоде виража туберкулезных реакций. Клиника: повышение (постоянный субфебрилитет), ухудшение аппетита, изменение поведения ребенка, школьники снижение успеваемости. Параспецифические изменения: кератоконьюктивит, блефарит, узловая эритема и т.д. увеличение более 5-6 групп периферических лимфоузлов.
Увеличение ЧСС, приглушенности тонов. В легких - непостоянного характера сухие хрипы. В моче - умеренная нестойкая протеинурия. В гемограмму лейкоцитоз, гипохромная анемия, эозинофилия, повышение СОЭ (15-25 мм / ч). Однако локальных форм туберкулеза не выявляется ни какими из современных методов диагностики. Если вышеперечисленные симптомы наблюдаются у ребенка более 1 года, говорят о хронической туберкулезной интоксикации. Морфологической основой туберкулезной интоксикации является микроспецифичний процесс в лимфоструктурах организма.
Клиника. Часто меняется поведение ребенка, он становится раздражительным, лабильной, теряет жизнерадостность, быстро устает, снижается способность концентрировать внимание, ухудшается аппетит, ослабляется память, появляется потливость, иногда субфебрильная температура тела, диспепсические расстройства.
У части детей первичная туберкулезная инфекция может протекать с более или менее выраженными функциональными нарушениями. Под ранней туберкулезной интоксикацией принято понимать одно из проявлений периода первичной туберкулезной инфекции, характеризующееся симптомокомплексом функциональных нарушений и объективными признаками интоксикации, проявляющиеся в периоде виража туберкулиновых реакций или в течение первого года после виража. При этом даже тщательное клинико-рентгенологическое обследование не позволяет выявить локальных проявлений туберкулеза. У детей преимущественно из ячеек туберкулезной инфекции или непривитых вакциной БЦЖ функциональные нарушения могут быть обнаружены еще в предаллергическом периоде. В этих случаях ранняя интоксикация нередко протекает по типу так называемой инициальной или инвазивной лихорадки.
Ранние клинические проявления функциональных нарушений - повышение температуры тела, ухудшение аппетита, изменение поведения ребенка, у школьников - снижение успеваемости и т.д.
Температура тела чаще субфебрильная, не превышающей 37,3 . 37,5 ° С, наблюдается от нескольких дней и недель до 3-4 мес и более. Иногда на фоне незначительного субфебрилитета, периодически чередуется с нормальной температурой, отмечаются подъемы до фебрильных показателей. У некоторых детей своеобразное нарушение терморегуляции проявляется в немонотермичному характере температурной кривой: отмечается значительная разница достигает иногда 1 ° С и более, между утренней и вечерней температурой, причем верхний предел температуры может не превышать 37 ° С. Часто отмечаются жалобы на ухудшение аппетита, у детей раннего возраста - на диспепсические расстройства (срыгивания, рвота, кишечные дисфункции), уменьшение прибавки массы тела. Физическое развитие, как правило, не страдает, заметного отставания в росте и массе тела, в отличие от хронической туберкулезной интоксикации, обычно не бывает.
Меняется поведение детей: появляются раздражительность, обидчивость, плаксивость, вялость, утомляемость, снижается способность концентрировать внимание, вследствие чего может отмечаться снижение успеваемости в школе. При осмотре иногда можно обнаружить различные параспецифические изменения в виде кератоконъюнктивитов, блефарита, фликтен, узловой эритемы, умеренной гиперемии слизистых оболочек зева и носа, насморка. У части детей с этими проявлениями могут быть связаны жалобы на покашливание, реже - артралгии. У части детей в этом периоде встречаются очаговые и дистрофические изменения костной ткани.
В первые месяцы после виража туберкулиновои чувствительности у некоторых детей проявляются неустойчивое увеличение печени, реже - селезенки. В моче могут появляться умеренная нестойкая протеинурия, увеличение количества форменных элементов. Все эти швикоминучи изменения внутренних органов имеют токсико-аллергическое происхождение, этиологически связанные с воздействием на организм МВТ. В гемограмме обнаруживают небольшой лейкоцитоз, нейтрофилез с умеренным палочкоядерным смещением, лимфопению, моноцитоз, эозинофилия, умеренное увеличение СОЭ. Нередко более выраженным изменениям в крови сопутствуют значительные функциональные нарушения.
Результат ранней интоксикации при своевременно начатом лечении обычно благоприятный: функциональные нарушения и симптомы интоксикации полностью исчезают, и наступает выздоровление. При неблагоприятных условиях (у детей, ослабленных интеркуррентными заболеваниями, при массивном инфицировании или частых экзогенных суперинфекции и т. Д.) Отмечается тенденция к длительной затяжному течению, и ранняя интоксикация переходит в хроническую или развиваются локальные формы первичного туберкулеза.
Хроническая туберкулезная интоксикация может быть результатом несвоевременно выявленного или недостаточно эффективно леченого раннего периода первичной туберкулезной инфекции. Подобного рода генез чаще в старшем дошкольном и младшем школьном возрасте. У детей старшего возраста и подростков она нередко является поздним проявлением длительно существующей инфекции в организме, являясь одним из вариантов хронического течения первичной туберкулезной инфекции, или следствием позднего обострения нодулярного компонента первичного туберкулеза. Установлено, что в подростково-юношеском возрасте хроническая туберкулезная интоксикация имела непосредственную связь с первичным периодом туберкулезной инфекции всего лишь у 1/4 больных, у других от момента инфицирования до первых проявлений болезни отмечался период клинического благополучия длительностью от 2 до 10 лет и более .
В современных условиях, благодаря своевременному выявлению раннего периода первичной туберкулезной инфекции и широкого применения химиопрофилактики, в структуре впервые выявленных туберкулезом детей и подростков удельный вес больных с хронической туберкулезной интоксикацией относительно невелика. Использование при обследовании больных рентгенотомографических и бронхоскопических методов исследования позволяет своевременно выявить локальные формы туберкулеза. Поэтому можно считать, что в будущем удельный вес хронической туберкулезной интоксикации становиться еще меньше.
Характерными симптомами хронической туберкулезной интоксикации являются те же функциональные нарушения, и при ранней, но чаще более выражены, устойчивые, длительно хранящихся, иногда в течение ряда лет. На первый план выступают симптомы нейровегетативной дистонии и нейроэндокринных дисфункций: головные боли, повышенная утомляемость, нарушение сна, потливость, нарушение терморегуляции. Реже встречаются жалобы на боли в сердце, в животе, запоры, тошноту. Характерные эмоциональная лабильность, быстрая смена настроения; в одних могут преобладать явления возбуждения, эйфории, у других - вялость, апатия, подавленность. У подростков в ряде случаев перечисленные неврастенические симптомы бывают более выраженными, чем у детей, что, видимо, связано еще с что происходит в подростковом возрасте нейроэндокринной перестройкой организма. При объективном обследовании наблюдают бледность, снижение тургора кожи, иногда параспецифических реакции (узловатая эритема, кератоконъюнктивитом, блефарита, фликтены), увеличение периферических лимфатических узлов.
Диагностика. Диагноз туберкулезной интоксикации основывается на основании наличия виража туберкулиновых реакций, симптомов интоксикации, отсутствии изменений на рентгенограмме и томограмме, при условии исключения интоксикации другой этиологии. В сомнительных случаях рекомендуется применять пробное лечение противотуберкулезными препаратами длительностью до 3-х месяцев. Дифференциальная диагностика проводится со следующими заболеваниями: хроническим тонзиллитом, глистной инвазией, гепатохолецистит, пиелонефритом.
Ранняя туберкулезная интоксикация - это первая клиническая форма, возникающая после заражения в ранее неинфицированных организме. Туберкулезная интоксикация характеризуется функциональными расстройствами - вялость, сонливость, раздражительность, потеря аппетита, субфебрильная температура, бледность, повышенное потоотделение. При объективном обследовании можно обнаружить параспецифических реакции в виде токсико-аллергического кератоконъюнктивит, узловатой эритемы, микрополиадения, увеличение печени и селезенки. Локальных изменений в легких нет. В крови могут быть незначительные проявления анемии, умеренный лейкоцитоз (до 8-10 х 109 / л), сдвиг нейтрофилов влево, лимфопения, лейкоцитоз и умеренно увеличенная СОЭ до 20-25 мм / ч. На рентгенограмме органов грудной клетки и томограмме на бифуркации трахеи структурных патологических изменений не выявляется.
Хронический тонзиллит занимает одно из ведущих мест в патологии детского возраста, в ряде случаев он сопутствует туберкулезную интоксикацию, и вполне логично предположить, что оба процесса, взаимодействуя, усиливают друг друга. Но, однако, на определенном отрезке времени интоксикация обусловлена одним из этих факторов, другой же процесс существует в скрытом состоянии. Подобные задачи (вопросы) повсеместно встают перед врачом.
Следует учесть данные анамнеза: обострение тонзиллогенной интоксикации были связаны обычно с перенесенными повторными ангинами, хроническом тонзиллита сопутствуют более или менее длительные периоды ремиссии. Симптомы же хронической туберкулезной интоксикации сохраняются почти непрерывно. Ребенок, страдающий хронической туберкулезную интоксикацию, отличается от больного с тонзиллогенной интоксикацией. Обычно они не жалуются ни на одышку, ни на физическую слабость, нередко приходиться слышать от детей, страдающих хронической тонзиллогенной интоксикацией и ревматизмом. Больные ревматизмом и дети с хронической тонзиллогенной интоксикацией менее жизнерадостные, больше жалуются на общую слабость.
Состояние их на фоне повышения температуры тела до 38 ° С ухудшается больше, тогда как дети с хронической туберкулезной интоксикацией хорошо переносят повышение температуры тела даже выше 38 ° С. При осмотре больных с хроническим тонзиллитом могут быть обнаружены пробки в лакунах, гноевидная жидкость, неприятный запах изо рта, сращение миндалин с дужками. При туберкулезе отмечается обычно равномерное, безболезненное увеличение всех групп периферических лимфоузлов. При хроническом тонзиллите были увеличены прежде всего регионарные по отношению к зева лимфоузлы.
Ревматизм. При наличии узловатой эритемы, жалоб на боли в сердце, артралгии, объективных данных, определяемых со стороны сердечно-сосудистой системы в виде приглушение тонов сердца, систолического шума и т.д. возникают подозрения на ревматической инфекции. О ревматизме могут свидетельствовать прогрессирующая поражение сердечно-сосудистой системы, выраженные изменения в гемограмме в виде лейкоцитоза, моноцитоза, повышенной СОЭ, положительных тестов на активность ревматизма.
Гепатохолецистопатии. Клиническая картина при этих заболеваниях у детей может быть частый смутной и замаскированной. Имеет значение появление болей натощак или в связи с употреблением пищи, погрешностей в питании, диспепсических явлений. Во время приступов болей в животе отмечаются напряжение мышц в подреберье, рвота, увеличение печени, болезненность при пальпации в области печени, диагностика дополняется дуоденальным зондированием, холецистографии, соответствующими лабораторными исследованиями.
Пиелонефрит. Диагноз обосновывается столько клиническими явлениями, сколько лабораторными и инструментальными исследованиями. Изменения в моче у больных с хронической туберкулезной интоксикацией отсутствуют, а у детей с ранней туберкулезной интоксикацией- преходящи и умеренные, функция почек не страдает. Имеют значение посевы мочи на банальную флору.
Гипертиреоз. Его необходимо исключить у детей старшего возраста, особенно в препубертатном периоде. При гипертиреозе температура тела чаще субфебрильная, но монотонная. Похудение не обязательно сопровождается угнетением аппетита, имеют значение увеличения щитовидной железы, глазные симптомы, наличие признаков адинамии и астенизации. Основной обмен при гипертиреозе был повышен.
Гельминтозы у детей сопровождаются тошнотой, рвотой натощак, выраженной слюнотечением, неприятными ощущениями в подложечной области.
Температура тела остается обычно нормальной. Симптомов микрополиаденита нет. В крови часто выраженная эозинофилия, в легких встречаются эозинофильные инфильтраты. Для исключения гельминтозов необходимы повторные соскобы и исследование кала на яйца гельминтов.
Длительный субфебрилитет, сопровождающий не обнаружены очаги инфекции, встречается после перенесенных банальных инфекций, профилактических прививок и т. Д, чаще у детей, склонных к аллергическим реакциям. Следует иметь в виду, что при туберкулезной интоксикации температура тела не носит постоянный характер, отмечаются значительные суточные размахи. Устойчивый монотонный субфебрилитет с малыми колебаниями температуры тела в течение дня, максимальным ее повышением до 18-20 ч не очень типичный для туберкулеза и чаще встречается при хронической инфекции. Для исключе ния термоневрозов как вариантов вегетодистонии и подтверждения инфекционной природы субфебрилитета могут быть использованы амидопириновая проба Галло и рефлекс терморегуляции по Щербаку.
В ряде случаев в туберкулезное отделение поступают на обследование дети, у которых единственным поводом для этого послужили узловатая эритема или другие токсико-аллергические проявления. Для исключения специфической этиологии их имеют значение выявления очагов инфекции, анамнез, исключение локальных проявлений туберкулеза, признаков активности туберкулезной инфекции, возможности инфицирования МВТ. Собственный практический опыт и опубликованные данные свидетельствуют о том, что при первичном туберкулезе эти проявления стали встречаться значительно реже, чем раньше, и специфическая природа их нередко не подтверждается. В заключение следует еще раз подчеркнуть, что в дифференциальной диагностике туберкулезных интоксикаций у детей, вместе с исключением локальных проявлений туберкулеза и неспецифических заболеваний, необходимо использовать весь комплекс исследований для выявления признаков активности туберкулезной инфекции. Это позволит избежать гипердиагностикы туберкулеза.
Лечение. Детям и подросткам с виражом туберкулиновых реакций проводят профилактику изониазидом в течение 3-х месяцев и наблюдают в 5.4 группе диспансерного наблюдения не менее года.
Лечение детей с туберкулезной интоксикацией проводят изониазидом в сочетании с этамбутолом или рифампицином в течение 4-6 месяцев при условии соблюдения санаторно-гигиенического режима; категория 3 (Кат3).
При гнойном кератите инфильтраты имеют желтовато-зеленоватый цвет, располагаются преимущественно в центре, имеют кратерообразный край (прогрессивный - подрытый и инфильтрированный гнойными элементами), с выраженными симптомами раздражения и перикорне-альной инъекции. Для простого пузырькового герпетического кератита характерны поверхностно расположенные сравнительно плоские серые инфильтраты округлой формы с приподнятым или слущенным над ним эпителием. Если же подобные монетовидные инфильтраты расположены субэпителиально и роговица не эрозирована, то это — аденовирусный кератит. При древовидном герпетическом кератите отдельные эрозированные инфильтраты соединены в виде веточки дерева. При метагерпетическом кератите инфильтрация распространяется на строму ландкартообразной формы с нечеткими границами, большими дефектами эпителия с вовлечением радужки и цилиарно-го тела (иридоциклит). При дисковидном герпетическом кератите имеется округлый инфильтрат в виде диска в средних и глубоких слоях роговицы на различном уровне, резко отграниченный от прозрачной части роговицы серой линией. При этом соответственно помутнению обнаруживаются складки десцеметовой оболочки. При всех видах герпетических кератитов (послепервичный герпес) отсутствует васкуляризация и резко снижается чувствительность роговицы. Токсико-аллергический туберкулезный кератит характеризуется тем, что в возрасте 2—5 лет в поверхностных слоях роговицы, чаще у лимба, появляются несколько возвышающиеся над поверхностью роговицы серовато-белые или розоватые помутнения, к которым идут новообразование поверхностные сосуды из конъюнктивы. Кометовидное помутнение, состоящее из множества фликтен с подходящими к ним сосудами, характерно для блуждающей фликтены. Паренхиматозный сифилитический кератит характеризуется наличием диффузных гомогенных сероватых помутнений в строме роговицы без дефекта эпителия с глубокими врастающими в инфильтрат щеткообразными сосудами с наличием ири-та, иридоциклита. Характерна двусторонность, цикличность и другие признаки врожденного сифилиса.
Кератит необходимо отличать от коньюнктивита (чаще двухстороннее поражение, выраженное отделяемое, коньюнктивальная инъекция, отсутствие корнеального синдрома и помутнения роговицы) бельма и дистрофического процесса. При лечении необходимо знать, что бактериальные кератиты лечатся, главным образом, антибиотиками и сульфаниламидами, герпетические — вирусоцидными, вирусостатичсскими препаратами и средствами, повышающими специфическую и неспецифическую сопротивляемость организма, назначают антибиотики тетрациклинового или левомицетинового ряда. При торпидном течении назначают стимуляторы типа пирогенала. Фликтенулезные процессы в роговице лечат десенсибилизирующими, специфическими препаратами и кортикостероидами. Сифилитические и туберкулезные кератиты нуждаются в немедленной общей и местной терапии. При всех кератитах назначаются мидриатики (см. Препараты и их дозировку)*.
Задача для самоконтроля: Поставьте диагноз и назначьте лечение пациенту, левый глаз которого заболел после лихорадящего заболевания. Жалобы на светобоязнь, слезотечение, блефароспазм, снижение зрения, резь в глазу. При осмотре правый глаз здоров. В левом видна смешанная иньекция глазного яблока, в роговице виден сероватый инфильтрат в виде ветки. Снижена чувствительность роговицы на оба глаза, радужка слегка отечна, несколько сужен зрачок.
Правильный диагноз: послспервичный герпетический кератит. Лечение: противовирусные средства, мидриатики, витамины внутрь и в/м. Местно витаминные капли, криотерапия, керецид, ДНКаза, ИДУ, ацикловир.
Правильное решение поставленной задачи служит показателем успешности усвоения изложенного материала.
Копаева В.Г.. Глазные болезни. М., 2002, с. 531.
ПЛАН-СХЕМА
(ориентировочная основа действий)
для практического занятия "Заболевания роговицы"
| Этап работы | Учебный элемент | Практический навык |
| Сбор анамнеза и синтез информации | Жалобы Условия и режим зрительной работы. Наследственный анализ | |
| Осмотр глаза | Определение остроты зрения. Определение чувствительности роговицы | Осмотр методом бокового освещения. Биомикроскопия роговицы. |
| Выделение ведущего синдрома | Помутнение роговицы. Триада раздражения глаза Снижение остроты зрения Снижение чувствительности Перикорнеальная инъекция | |
| Нозологическая гипотеза | Старое помутнение- бельмо роговицы. Сежее помутнение-инфильтрат роговицы. Классификация кератитов | |
| Дифференциальный диагноз | Бельмо роговицы. Кератит – воспаление роговицы. Дистрофия роговицы | |
| Клинический диагноз | Кератит Этиологический диагноз Характер течения Клинические варианты Бельмо Размеры Глубина помутнения Васкуляризация, осложнения Дистрофия Клинические варианты Осложнения |
| Разновидности форм | Бактериальный кератит | Методики |
| Герпетический кератит Паренхиматозный кератит Токсико-аллергический кератит | ||
| Лечение | Лечение бельма Лечение дистрофии Лечение кератита | Закапывание капель. Закладывание мази |
| Пргноз | Прогноз бельма Прогноз кератита Прогноз дистрофии | Пропись рецептов |
МЕТОДИЧЕСКАЯ РАЗРАБОТКА ДЛЯ СТУДЕНТОВ К ПРАКТИЧЕСКОМУ ЗАНЯТИЮ №6ЗАБОЛЕВАНИЯСОСУДИСТОГО ТРАКТА.
ЦЕЛЬ:научиться диагностике заболеваний сосудистого тракта, ознакомиться с их клиникой, принципами лечения и мерами профилактики.
ГЛАВНОЕ.Каждый студент на этом практическом занятии должен ознакомиться с клиникой, принципами лечения и мерами профилактики воспалений различных отделов сосудистого тракта разной этиологии, обязан знать теоретические вопросы согласно поставленным учебным вопросам, усвоить методику оказания неотложной помощи больному острым иридоциклитом, должен овладеть практическими навыками инстиляции мидриатиков: аппликации с мидриатиками; выписывания рецептов на мидриатики, антибиотики, кортикостероиды, ферменты, рассасывающие средства
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Читайте также:


